У ребенка плохая прививка на туберкулез
Обновлено: 18.04.2024
Вакцинация БЦЖ/БЦЖ-М вакцинами включена в Национальный календарь прививок и выполняется детям в первые семь дней жизни с последующей ревакцинацией в шесть-семь лет. Данный вид вакцин был, есть и остается единственным эффективным методом профилактики туберкулеза в современном мире. Однако наличие поствакцинальных осложнений омрачает безусловный положительный эффект. Наиболее грозными осложенениями, который впоследствии могут повлиять на качество жизни ребенка являются: БЦЖ-остит, келоидные рубцы, пост-БЦЖ-синдром, возникновение ревматических заболеваний и многие другие. Клинические проявления приведенных в данной статье осложнений зависят от многих факторов, среди которых наличие аутоиммунных, онкологических заболеваний, аллергия на живой компонент вакцин и манифестация внутриутробной патологии после рождения. Именно поэтому вакцинация против туберкулеза имеет определенные противопоказания, самыми тяжелыми из которых являются: органические и функциональные поражения нервной системы, сопутствующая ВИЧ-инфекция, тесный контакт с носителями микобактерий туберкулеза. Возникновение БЦЖ-ассоциированных осложнений связывают с нарушением правил проведения вакцинации, высокой реактогенности организма, неправильным отбором детей из групп риска, наличие сопутствующей патологии и позднее обращение родителей малыша за медицинской помощью при наличии первых признаков заболевания.

1. Кригер Е.А., Самодова О.В., Рогушина Н.Л., Борисова Т.А. Отношение родителей к вакцинации детей и факторы, связанные с отказом от прививок // Педиатрия. Журнал им. Г.Н. Сперанского. 2016. № 2. С. 91-95.
3. Таточенко В.К., Озерецковский Н.А. Иммунопрофилактика - 2018. Справочник, 13-е издание, расширенное, 2018. 255 c.
5. Приложение N 1 к приказу Министерства здравоохранения РФ от 21 марта 2014 г. N 125н "Об утверждении национального календаря профилактических прививок и календаря профилактических прививок по эпидемическим показаниям". С. 1-14
6. Воробьёв А.А. Медицинская микробиология, вирусология и иммунология. М.: Медицинское информационное агентство, 2012. 702 с.
8. Аксенова В.А., Леви Д.Т. Туберкулез у детей и подростков // БИОпрепараты. Профилактика, диагностика, лечение. 2012. № 1 (44). С. 22-27.
9. Севостьянова Т.А., Аксёнова В.А., Стерликов С.А. Эпидемиология и мониторинг осложнений после иммунизации БЦЖ/БЦЖ-М в Российской Федерации // Медицинский альманах. 2019. № 3-4 (60). С. 55-60.
10. Журило И.П., Черкун А.В., Латышов К.В., Кириллова Т.В., Иноземцев И.Н., Буслаев А.И. Поствакцинальные БЦЖ-осложнения в детской хирургической практике // Хірургія дитячого віку. 2012. № 4. С. 70-74.
12. Севостьянова Т.А., Аксенова В.А., Белиловский Е.М. Осложнения после вакцинации БЦЖ/БЦЖ-М в мегаполисе // Туберкулез и болезни легких. 2016. № 94 (6). С. 20-24. DOI: 10.21292/2075-1230-2016-94-6-20-24.
13. Хохолов Ю.А., Озерецковский Н.А., Снегирева И.И., Затолочина К.Э., Алексина С.Г., Никитина Т.Н. Оститы у детей после вакцинации против туберкулеза // Российский медицинский журнал. 2012. № 6. С. 17-20.
14. Шалыгин В.А., Охрименко С.А., Завадовская В.Д., Полковникова С.А., Мельник Д.Д. БЦЖ-остит у детей Томской области // Сиб. мед. журн. (Иркутск). 2014. № 5. С. 69-73.
15. Полковникова С.А. Ультразвуковая диагностика острого гематогенного остеомиелита у детей: автореф. дис. … канд. мед наук. Томск, 2009. С. 7-8.
16. Гилева В.А., Гаврилов П.В., Баулин И.А., Советова Н.А., Евсеев В.А. Лучевая диагностика БЦЖ-остита грудины у ребёнка // Лучевая диагностика и терапия. 2017. № (1). С. 94-97. DOI: 10.22328/2079-5343-2017-1-94-97.
17. Чабанова О.Н., Стрельцова Е.Н., Сайфулин М.Х. Анализ причин БЦЖ-оститов // Современные аспекты травматологии, ортопедии и реконструктивной хирургии. 2017. С. 160-164.
19. Нечаева О.Б. Эпидемическая ситуация по туберкулезу в России // Туберкулез и болезни легких. 2018. № 8 (96). С. 15-24.
20. Pérez-Jacoiste Asín M.A., Fernández-Ruiz M., López-Medrano F., Lumbreras C., Tejido Á., San Juan R., Arrebola-Pajares A., Lizasoain M., Prieto S., Aguado J.M. Bacillus Calmette-Guérin (BCG) infection following intravesical BCG administration as adjunctive therapy for bladder cancer: incidence, risk factors, and outcome in a single-institution series and review of the literature. Medicine (Baltimore). 2014. Vol. 93 (17). P. 236-254.
21. Marques M., Vazquez D., Sousa S., Mesquita G., Duarte M., Ferreira R. Disseminated Bacillus Calmette-Guérin (BCG) infection with pulmonary and renal involvement: A rare complication of BCG immunotherapy. A case report and narrative review. Pulmonology. 2020. Vol. 26 (6). P. 346-352.
22. NaserEddin A., Dinur-Schejter Y., Shadur B., Zaidman I., Even-Or E., Averbuch D., Shamriz O., Tal Y., Shaag A., Warnatz K., Elpeleg O., Stepensky P. Bacillus Calmette-Guerin (BCG) Vaccine-associated Complications in Immunodeficient Patients Following Stem Cell Transplantation. J. Clin. Immunol. 2020. Vol. 27. P. 1-16.
23. BrzeziŃska S.A., Bielecka T., Zabost A., GŁogowska A., KoziŃska M., Augustynowicz-KopeĆ E. Molecular methods in diagnostics of post-BCG vaccine adverse events. Cent. Eur. J. Immunol. 2020. Vol. 45 (2). P. 130-135.
24. Macleod L.C., Ngo T.C., Gonzalgo M.L. Complications of intravesical bacillus calmette-guérin. Can. Urol. Assoc. J. 2014. Vol. 8 (7-8). E540-4.
В последнее время в индустриальных странах нарастает антипрививочное движение. Повышается количество невакцинированных детей вследствие отказа от иммунизации родителями. Причинами отказа во многом служат боязнь осложнений, ложные представления о неэффективности вакцинации, недостаточная осведомлённость по вопросам вакцинопрофилактики [1; 2]. Появляются множественные конспирологические теории, некоторые из них объясняют, что вакцинация является заговором фармакологических компаний, ВОЗ, Минздрава, медицинских работников [3, с. 253]. Согласно данным опроса, в РФ прививкам не доверяет 28% населения, схожие показатели отмечаются в Греции, Японии, Украине и Монголии, несколько выше они во Франции и Боснии и Герцеговине (36%) [3, с. 255]. Но также проводятся мероприятия по противодействию антипрививочному лобби. Так, в Италии с 13 марта 2019 года непривитым детям было запрещено посещать школу, на аналогичные меры пошло правительство Франции и Австралии, в Германии с июня 2018 года действует закон, предписывающий всем детским садам сообщать органам здравоохранения о родителях, не предъявивших документы о прошедшей консультации по вакцинации своих детей. В США все школьные и дошкольные учреждения требуют данные о прививках детей, хотя сохраняются штаты, где действуют исключения по медицинским и религиозным мотивам. В России же Минздравом только подготавливается закон, направленный на снижение антипрививочной пропаганды, который предполагает блокировку сайтов и сообществ с антипрививочными идеями и административную ответственность за публичные призывы об отказе от вакцинации. Причиной подобных мер стала вспышка кори в европейских странах и РФ.
Цель исследования: провести анализ имеющихся данных по вопросам поствакцинальных осложнений вследствие применения Бациллы Кальметта – Герена и Бациллы Кальметта – Герена ослабленной.
Материал и методы исследования. Собрать информацию о клинических проявлениях, частоте встречаемости и локализации поражений при проведении вакцинации против туберкулеза. Были проанализированы различные источники информации, такие как научные статьи, клинические случаи, документы, регулирующие проведение вакцинопрофилактики в современном мире.
Результаты исследования и их обсуждение
Туберкулез – социально значимое инфекционное заболевание, вызываемое различными типами микобактерий. Типичными для человека являются: mycobacterium tuberculosis, mycobacterium bovis, mycobacterium africanum. Данное заболевание поражает все слои общества, начиная от детей первых лет жизни и заканчивая молодыми мужчинами и стариками.
Микобактерии туберкулеза представляют собой грамположительные палочки, которые могут быть длинными и тонкими либо короткими и широкими. Имеют микрокапсулу, в цитоплазме находятся мелкие зернистые включения. Основным отличительными признаками данной группы микроорганизмов является полиморфизм, а также кислото-, спирто- и щелочеустойчивость ко внешним условия пребывания.
Инфекционная природа заболевания впервые была доказана Джироламо Фракасторо, а Франц де ла Боэ отметил связь легочных бугорков и чахотки. Многообразие клинических проявлений и локализаций патологического процесса формировали ошибочное суждение в диагностике и лечении. Рене Лаэннек относил легочные бугорки к онкологическим заболеваниям, а Рудольф фон Вирхов относил казеозный некроз к другим процессам. Великие умы того времени пытались понять природу туберкулеза. В 1882 году немецким врачом и микробиологом Робертом Кохом был выделен возбудитель туберкулеза, что позволило сделать большой прорыв в изучении этиологии заболевания.
При введении вакцины БЦЖ или БЦЖ-М происходит активация как клеточного, так и гуморального звена адаптивного иммунного ответа. Микробные клетки поступают в регионарные лимфатические узлы, где подвергаются фагоцитозу дендроцитами и макрофагами, которые осуществляют презентацию антигена в T- и B-зонах посредством главного комплекса гистосовместимости I и II (MHC I и II) T-лимфоцитам (Th0 и CD8+) через TCR (T-cell receptor). Образовавшиеся Th1 из наивных Т-клеток стимулируют пролиферацию CD8+ интерлейкином-2 (IL-2) с формированием цитотоксических лимфоцитов. B2-лимфоциты имеют собственный BCR (B-cell receptor), позволяющий узнавать антиген, помимо этого, происходит стимуляция со стороны фолликулярного Т-хелпера (Tfh) с их последующей дифференцировкой в плазматические клетки, синтезирующие иммуноглобулины. Также развивается местная реакция посредством функционирования механизмов врождённого иммунитета с появлением инфильтрата или папулы размером 5-12 мм.
Возникновение поствакцинальных БЦЖ/БЦЖ-М-осложнений нередко ассоциировано с факторами риска, включая неправильную технику введения и дозу препарата, состояние здоровья ребёнка, некорректный отбор на вакцинацию, то есть детям, которым по показаниям необходима БЦЖ-М, прививают вакцину БЦЖ. Выделяют две группы противопоказаний к вакцинации: временные, к которым относятся возникновение острого заболевания, а также обострение хронического, и постоянные, касательно вакцины БЦЖ - это масса тела при рождении менее 2500 г (БЦЖ-М менее 2300г), иммунодефицитные состояния, злокачественные новообразования, ВИЧ-инфекция у ребёнка [7]. На фоне улучшения качества вакцин, лучшего понимания механизмов патогенеза поствакцинальных осложнений количество противопоказаний резко снизилось [8].
В 1984 году Международный союз по борьбе с туберкулёзом ВОЗ предложил четыре категории поствакцинальных БЦЖ-осложнений:
1-я категория – локальные поражения (подкожные фильтраты, холодные абсцессы, язвы) и регионарные лимфадениты;
2-я категория – персистирующая и диссеминированная БЦЖ-инфекция без летального исхода (волчанка, остеиты);
3-я категория – диссеминированная БЦЖ-инфекция, генерализованное поражение с летальным исходом, которое отмечается при врожденном иммунодефиците;
4-я категория – пост-БЦЖ-синдром (узловатая эритема, кольцевидная гранулема, сыпи) [9; 10].
Клинические данные указывают на то, что поствакцинальный лимфаденит является одним из наиболее встречаемых осложнений, его можно оценить как первичный туберкулёзный комплекс. Чаще всего поражаются левые подмышечные, реже над- и подключичные, шейные лимфатические узлы [12], возможно и сочетанное вовлечение в патологический процесс нескольких групп лимфатических узлов. В серозную стадию они мягкие, эластические, безболезненные, могут быть спаяны с кожей, структура которой не изменена. При развитии гнойного воспаления появляется флюктуация, болезненность, гиперемия кожи с багровым оттенком. Характерен умеренный интоксикационный синдром. Морфологическая картина напоминает продуктивно-клеточное специфическое воспаление. Существуют данные, отображающие, что вакцинация БЦЖ SSI повышает вероятность развития поствакцинального лимфаденита по сравнению с отечественными аналогами БЦЖ и БЦЖ-М [13]. Диагностика включает применение общепринятых клинико-лабораторных методов исследования, а также ультразвукового исследования поражённых лимфатических узлов, по необходимости рентгенографию органов грудной клетки, костей, компьютерную томографию, изучение гистологического материала, полученного в ходе хирургической операции. Лечение БЦЖ-лимфаденитов комплексное, включающее использование пункционного метода при полном гнойном расплавлении лимфатического узла, сущность которого заключается в промывании полости гнойника изотоническим раствором хлорида натрия, эвакуации масс казеозного распада и санации полости путём введения в неё лекарственных средств, обладающих противотуберкулёзной активностью: раствор салюзида, канамицин, стрептомицин. При незавершенном расплавлении конгломерата или неэффективности проводится оперативное вмешательство с удалением конгломерата лимфатических узлов, масс казеозного некроза, петрификатов, а также специфическая консервативная терапия с применением изониазида, пиразинамида, длительностью до 2-3 месяцев [14; 15].
Пост-БЦЖ синдром представляет собой поражение кожи, возникающее после первой прививки, и характеризуется поражением кожных покровов. Стоит уточнить, что клинические проявления носят только аллергический характер, вплоть до формирования келоида [22]. При внешнем осмотре и пальпации обращает на себя внимание то, что данный вид патологии как бы возвышается над кожей, имеет вид плотного, иногда хрящевого рубца, в толще которого проходят сосуды. В динамическом наблюдении замечено, что келоидный рубец неустанно увеличивается, что сопровождается мучительным зудом. И лишь у 2% вакцинированных рост рубца прекращается самостоятельно [23; 24].
Холодный абсцесс является одним из наиболее частых осложнений вакцинации против туберкулеза. Его возникновение обусловлено неправильной техникой применения вакцины, когда она вводится внутрикожно или внутримышечно, а не подкожно. Встречается у 1-2 детей на 1000 населения. Основную сложность в диагностике данного заболевания представляет его бессимптомное течение. Поэтому о его наличии узнают уже при тяжелом течении болезни. Состояние ребенка не вызывает опасений у родителей, так как его состояние никак не меняется: он все так же активен и весел. Поначалу образуется инфильтрат, лихорадка отсутствует, однако могут быть явления субфебрильной температуры. Со временем в месте инъекции возникает гиперемия кожных покровов, слой кожи истончается, симптом флюктуации резко положительный. Только тогда родители бьют тревогу и обращаются за специализированной медицинской помощью. Такие абсцессы могут самопроизвольно вскрываться с выделением гноя и формированием длительно незаживающего свища. Лечение включает в себя консервативную и оперативную составляющую. Оперативное включает в себя вскрытие и дренирование абсцесса врачом-хирургом в отделении гнойной хирургии. Консервативное лечение состоит в лечении антибиотиками широкого спектра действия, за исключением тетрациклинов, так как они противопоказаны детям до 8 лет [25; 26].
Заключение
Несмотря на приведенные выше осложнения, БЦЖ вакцина остается единственным и основным средством профилактики туберкулеза в современном мире. Снижение частоты возникновения поствакцинальных осложнений остается первоочередной задачей отечественного здравоохранения и включает в себя строгий отбор групп детей для вакцинопрофилактики.
Вакцинопрофилактика туберкулеза является одним из значительных достижений медицины и применяется повсеместно. Во всем мире с 1945 г. вакцинировано более 3 миллиардов человек. Эпидемиологическая ситуация и сегодня оставляет этот вид противотуберкулезной профилактики на одном из первых мест. При этом, наряду с повышением уровня заболеваемости, возросла частота осложнений и после вакцинопрофилактики. Общее их число после вакцинации БЦЖ составляет 0,02–1,2%, после ревакцинации — 0,003%.
Вакцина БЦЖ представляет живую культуру микобактерий бычьего типа (Mycobacterium bovis). После многократных пассажей такая культура утрачивает патогенные свойства, однако остается иммуногенной. При введении в организм новорожденного (на 3–5 сутки жизни) вакцина БЦЖ ведет себя подобно вирулентным микобактериям туберкулеза и способствует развитию специфического иммунитета. При определенных условиях микобактерии могут вызывать клинически выраженный процесс со всеми чертами туберкулезного воспаления. Наиболее уязвимы новорожденные и дети грудного возраста, т. к. для данного периода жизни характерно состояние транзиторного иммунодефицита.
Несмотря на хорошую переносимость и ареактогенность вакцины БЦЖ, все же регистрируется ряд хирургических осложнений вакцинации.

Относятся к наиболее частым осложнениям вакцинации БЦЖ. Воспалительный процесс локализуется в левой подмышечной области, региональной по отношению к месту введения вакцины. Начало осложнения обычно бессимптомное. Спустя 4–8 нед. и позже после прививки постепенно увеличивается лимфатический узел, иногда спаиваясь с кожей и длительное время оставаясь безболезненным. Могут наблюдаться умеренные признаки интоксикации. Иногда лимфоузел нагнаивается с образованием свища и выделением гноя. При бактериологическом исследовании с посевом материала на среду Левенштейна–Йенсена приблизительно в половине случаев выделяются микобактерии БЦЖ.
Морфологически на пораженных лимфоузлах виден казеозный распад аналогичный при туберкулезных лимфаденитах. Однако тщательное обследование исключает наличие туберкулезной инфекции. Иногда в лимфатических узлах обнаруживаются кальцификаты, которые могут быть выявлены рентгенологически. Лечение заключается в удалении пораженных лимфоузлов с капсулой на фоне специфической химиотерапии. Консервативный этап проводится в течение 2–3 мес. с последующим диспансерным наблюдением.
Наблюдение 1. Мальчик М., 5 мес. В левой подмышечной области в 2,5 мес. обнаружен увеличенный лимфоузел. Состояние ребенка удовлетворительное. В анамнезе прививка БЦЖ в периоде новорожденности. Лимфоузел диаметром 1,5 см безболезненный, кожа над ним не изменена. Данных за наличие туберкулезной инфекции не выявлено. Диагноз: БЦЖ-лимфаденит. Лимфоузел удален. Посев роста не дал. Гистологически обнаружены признаки воспаления, характерные для туберкулезного процесса. Проведен курс специфического лечения. Диспансерное наблюдение.
Келоидные рубцы
Как осложнение прививки БЦЖ наблюдаются только после внутрикожного введения вакцины. Обычно начинают формироваться через 1 год после прививки. Морфологически структура рубца после БЦЖ не отличается от келоидов после травм и ожогов. Поствакцинальные келоидные рубцы можно разделить на растущие и нерастущие. Растущий отличается напряженностью ткани, ярко-багровой окраской, неправильной формой, развитием капиллярной сети в толще келоида, медленным, но неуклонным ростом и отсутствием самостоятельного обратного развития. Клинически в таких случаях отмечается зуд, иногда болевые ощущения.
Пока не найдено методов рассасывания келоидных рубцов. Консервативно (лучевые, физиотерапевтические, медикаментозные методы) удается замедлить темпы роста келоида, а в некоторых случаях и прекратить его рост. Наиболее эффективна консервативная терапия при раннем лечении в первые 2 года после развития рубца.
БЦЖ-остеомиелит
Нечастое, но наиболее тяжелое осложнение после вакцинации. Зарубежные авторы указывают его частоту — 1:80000–1:100000. Существует предположение, что истинная частота осложнения в 4 раза выше из-за трудности идентификации возбудителя заболевания (M. bovis). К сожалению, БЦЖ-остеомиелит у детей в большинстве случаев не регистрируется, а сведения о клинических и рентгенологических особенностях данного осложнения педиатрам и хирургам практически неизвестны.
В настоящее время отмечается рост частоты БЦЖ-остеомиелита, что обусловлено как улучшением качества диагностики, так и сниженной иммунологической резистентностью вакцинируемых детей.
БЦЖ-остеомиелит встречается одинаково часто у девочек и мальчиков. Обычно поражаются длинные трубчатые кости в области метафизов, а также губчатые кости (позвонки, таранная, пяточная, кубовидная, грудина), короткие (ключица) и плоские (ребра).
Симптомы заболевания появляются через 3 мес.–5 лет (в среднем через год) после вакцинации. Состояние детей не страдает. Возможно незначительное повышение температуры тела.
Клинические признаки БЦЖ-остеомиелита характеризуются медленным и постепенным началом. Локально отмечается умеренная припухлость мягких тканей, ограничение функции в суставе, близлежащем к очагу поражения. Болевая реакция выражена мало. В некоторых случаях уже при первичном обращении выявляется абсцедирование, иногда со свищом.
Выявление БЦЖ-остеомиелита представляет сложность прежде всего из-за особенностей клинического течения и трудности лабораторного подтверждения возбудителя. Диагностика основана на совокупности клинических, лучевых, бактериологических и морфологических критериев, впервые предложенных T. Foucard и A. Hjelmstedt (1971), позднее детализированных другими авторами:+
• вакцинация на 1 году жизни и период после нее менее 4 лет;
• отсутствие контакта с туберкулезным больным;
• рентгенологические признаки очагового поражения кости;
• наличие хотя бы одного из следующих признаков: а) выделение бактериального штамма БЦЖ из костного очага; б) присутствие кислотоустойчивых бактерий в материале костного очага; в) гистологическое подтверждение туберкулезного поражения кости.
Среди лабораторных данных обнаруживается повышение СОЭ (15–45 мм/ч) и СРБ, хотя возможны и нормальные показатели. Изменений лейкоцитарной формулы обычно нет, в отдельных случаях — увеличенное содержание лимфоцитов. Содержание иммуноглобулинов (IgG, IgA, IgM) в крови чаще соответствует возрастной норме. Иногда отмечается снижение функциональной активности лимфоцитов при стимуляции фитогемагглютинином.
Рентгенологически в начале заболевания выявляется остеопороз, через несколько недель — очаги лизиса и деструкции с минимальными реактивными изменениями окружающей костной ткани. Очаги в метафизах длинных костей иногда распространяются через зону роста на эпифиз. Периостальная реакция встречается редко, в ряде случаев обнаруживается невыраженная перифокальная зона склероза, редко наблюдаются мелкие секвестры. Иногда возможно выявление патологического перелома. При поражении грудных позвонков и грудины в средостении может быть выявлена перифокальная воспалительная реакция, симулирующая медиастинальную опухоль. При длительном течении заболевания развивается коллапс позвонка и деформация позвоночника. Таким образом, клинически и рентгенологически БЦЖ-остеомиелит не отличается от хронического неспецифического остеомиелита, имеющего под-острое и первично-хроническое течение.
Сканирование (технеций-99m) позволяет обнаружить накопление радиофармпрепарата в зоне поражения. Чувствительными методами для выявления костных очагов и изменений в окружающих мягких тканях являются КТ и МРТ, однако специфичность их невысока.
Выделение возбудителя при БЦЖ-остеомиелите сопряжено со значительными трудностями и бывает успешным примерно в половине случаев, когда культура дает рост микроба, не отличающегося от БЦЖ по морфологическим, биохимическим тестам и вирулентности, установленной на морских свинках. При этом выделенный штамм необходимо дифференцировать от вирулентной культуры микобактерий человеческого типа, атипичных микобактерий и кислотоустойчивых сапрофитов.
Метод выбора в диагностике БЦЖ-остеомиелита — молекулярный анализ нуклеотидов ДНК возбудителя при помощи полимеразной цепной реакции.
Изучение выделенной культуры на свинках, кроликах и мышах с последующим исследованием органов животных не выявляет макроскопических изменений, хотя при посеве выделяется культура, аналогичная по свойствам исходной. При гистологическом исследовании органов через 6 недель после заражения обнаруживается картина, характерная для вакцинного штамма БЦЖ — пролиферация ретикулоэндотелиальных клеток, гистиоцитарных элементов с наличием гигантских эпителиоидных клеток. Оценивая важность бактериологического исследования в диагностике БЦЖ-остеомиелита, необходимо иметь в виду его длительность, что затрудняет своевременное начало этиологически адекватного медикаментозного лечения.
Гистологическое изучение материала из очагов БЦЖ-остеомиелита выявляет гранулематозный процесс. При этом обнаруживаются эпителиоидные клетки, гигантские клетки Лангерганса и поля творожистого перерождения. Воспалительные инфильтраты состоят главным образом из лимфатических и плазматических клеток. В зонах некроза содержится значительное количество гранулоцитов. Необходимо отметить, что гистологическая картина напоминает пролиферативные и некротические очаги, инициированные туберкулезными бациллами человеческого типа.
Дифференциальную диагностику БЦЖ-остеомиелита необходимо проводить с гематогенным, туберкулезным, сифилитическим и грибковым остеомиелитом, а также опухолевым поражением, эозинофильной гранулемой, гистиоцитозом и костной кистой.
При лечении БЦЖ-остеомиелита целесообразно оперативное вмешательство (некрэктомия) с последующим глухим швом раны, которое одновременно с санацией очага позволяет получить материал для бактериологического и гистологического исследований. В очаге поражения обнаруживается грануляционная и некротическая ткань серого цвета с участками казеозного распада. При локализации очага в длинных костях необходимо бережное отношение к метаэпифизарной зоне роста ввиду возможности нарушения роста кости. Медикаментозное лечение заключается в длительной (до 1 года и более) специфической химиотерапии (рифампицин, тубазид и т. д.). Нецелесообразно использовать пиразинамид, так как все штаммы M. bovis резистентны к нему. Прогноз при лечении БЦЖ-остеомиелита благоприятный, ортопедические осложнения, как правило, отсутствуют.
Наблюдение 3. Девочка В., 1,5 года. В возрасте 1 год повысилась температура тела до 37,5°С. Госпитализирована в детское отделение областной больницы с диагнозом пневмония (рентгенологически не подтверждена). Проводилась антибиотикотерапия. Через 2 недели мать заметила у ребенка в с/3 грудины безболезненную полушаровидную припухлость диаметром 2 см. Диагноз хирурга — фиброма. Рекомендовано плановое оперативное лечение. Постепенно цвет кожи над припухлостью начал изменяться — вначале гиперемия, затем багрово-фиолетовый оттенок. Диагноз — абсцесс в области грудины.
При вскрытии выделился гной серого цвета, водянистый с крошковидными включениями. Посев роста не дал.
Лечение (перевязки, антибиотики) безуспешно, сформировался свищ. При зондировании выявлен дефект в грудине, свищевой ход распространяется в средостение. Ребенок переведен в ДХЦ Минска. Данные КТ: деструкция со сквозным дефектом с/3 грудины, наличие полости в переднем средостении прилежащей к грудине, перифокальная реакция мягких тканей. В анамнезе — прививка БЦЖ. Контакт с туберкулезным больным родители отрицают. Признаков туберкулезной инфекции не обнаружено. Диагноз — БЦЖ-остеомиелит грудины. Операция — некрэктомия грудины, санация очага воспаления в грудине и средостении. Посев удаленных тканей роста не дал. Гистологически — признаки туберкулезного воспаления. После специфической химиотерапии наступило выздоровление. Дефект грудины в течение 6 мес. заполнился костной тканью.
При выявлении остеомиелита у детей дошкольного возраста, имеющего подострое или первично-хроническое течение следует предполагать туберкулезную природу заболевания, в частности БЦЖ-остеомиелит, особенно при безуспешной терапии традиционными антибиотиками. Большое значение для эффективного лечения имеет ранняя диагностика, так как остеомиелиты, обусловленные различными микобактериями (M. tuberculosis, M. bovis и M. bovis БЦЖ) требуют разных протоколов медикаментозного лечения. При этом следует учесть факторы, затрудняющие диагностику:
БЦЖ-остеомиелит не относится к часто встречающимся заболеваниям, поэтому о нем редко вспоминают при дифференциальной диагностике;
после вакцинации и до появления симптомов БЦЖ-остеомиелита проходит длительный период (в среднем 1 год);
медленное развитие БЦЖ-остеомиелита при удовлетворительном состоянии ребенка и нормальной температуре тела обусловливает позднее обращение за медпомощью;
малая информативность лабораторных данных (СОЭ, СРБ и др.);
отсутствие патогномоничных рентгенологических костных изменений.
Важность установления точного этиологического диагноза для адекватной химиотерапии определяет целесообразность раннего хирургического вмешательства, преследующего две цели: забор материала из очага для бактериологического и гистологического исследований, ПЦР-диагностики; санацию патологического очага.
Основным средством активной специфической профилактики туберкулеза остается вакцина БЦЖ, ее применение предполагает педантичное выполнение медицинской манипуляции и строгий отбор детей для вакцинопрофилактики туберкулеза.
Осложнения вакцинации БЦЖ в большинстве случаев обусловлены:
• нарушением методики (превышение дозы, подкожное, внутримышечное введение);
• повышением реактогенности вакцины;
• вакцинацией новорожденных из групп перинатального риска.
Юрий АБАЕВ, профессор кафедры детской хирургии БГМУ, доктор мед. наук

Может ли развиться аллергия?
Проба Манту и диаскинтест крайне редко вызывают аллергическую реакцию, вместе с тем полностью исключить ее появление нельзя. Поэтому прежде, чем выбрать тот или иной диагностический тест, специалисты всегда уточняют, были ли необычные реакции в предыдущий раз. При положительном ответе проба Манту и диаскинтест противопоказаны.
Изредка после инъекции можно наблюдать повышение температуры тела, высыпания на предплечье или руке. А вот если в месте введения инъекции появился зуд, помимо возможной аллергической реакции на препарат можно предполагать инфицирование микобактериями туберкулеза.
В случае, если у ребенка есть склонность к аллергии, рекомендуется за пять дней до проведения теста и два дня после (до учета местной реакции на руке) принимать антигистаминные препараты.
Обязательно ли всем делать пробу Манту или диаскинтест?
Согласно анализу заболеваемости туберкулезом в Беларуси и некоторых других странах, 80 % случаев заражения происходит среди детей из групп риска:
• проживающие в семье, где есть больные туберкулезом, а также имеющие хроническую бронхолегочную либо патологию другого органа или системы;
• болеющие сахарным диабетом;
• получающие длительную гормональную терапию после трансплантации, а также с тяжелой иммунной недостаточностью другого генеза.
Во избежание назначения лишних исследований, в т. ч. рентгенологических, а также длительного (3–6 месяцев) профилактического приема противотуберкулезных препаратов проба Манту и диаскинтест планово проводятся только в группах риска (до 7 лет — проба Манту, с 8 до 17 лет — диаскинтест). При подозрении на туберкулез тесты выполняют любому пациенту независимо от возраста и факторов риска.
Какие симптомы могут говорить о том, что у ребенка, возможно, развивается туберкулез?
У пациентов со слабым иммунитетом острая прогрессирующая форма туберкулеза легких развивается выраженно, впрочем, такие случаи редки. Как правило, туберкулез прогрессирует медленно и незаметно, практически бессимптомно, в чем и состоит его коварство.
Первыми симптомами могут быть признаки интоксикации, например, ребенок стал хуже кушать, у него незначительно повышена температура тела, он бледный и вялый, много спит. В некоторых случаях появляется длительный сухой и на первый взгляд беспричинный кашель.
Стоит обратить внимание на вес ребенка: ест, как и прежде, но стал таять на глазах. Иногда похудение является единственным симптомом заболевания.
Если развивается внелегочный туберкулез, диагностика осложняется. Как правило, таких пациентов обследуют несколько специалистов.
Разрешено ли проводить пробу Манту/диаскинтест, если ребенок простыл либо только что перенес ОРВИ? Или следует повременить?
При ОРВИ или другой инфекции лучше подождать до полного выздоровления. Идеальный вариант — выдержать пару недель после того, как ребенок вылечился, а при тяжелых заболеваниях — месяц, хотя проведение тестов разрешается сразу после выздоровления. Если требуется подтвердить или опровергнуть наличие активного туберкулеза, тесты проводятся больному ребенку.
В каких случаях можно получить медотвод?
Постоянный медотвод возможен в случае, если была серьезная побочная реакция на предыдущие инъекции. Временно отложить проведение диагностических тестов целесообразно, если ребенок переносит острое инфекционное заболевание, обострилось любое хроническое заболевание, в т. ч. аллергическое, имеются кожные высыпания на месте предполагаемой инъекции или в детском коллективе объявлен карантин.
Есть ли альтернативные методы диагностики?
Выполнение квантиферонового теста проводится в следующих случаях:
• у ребенка была серьезная аллергическая реакция на пробу Манту или диаскинтест;
• необходимо провести диагностику беременной;
• у ребенка тяжелая сопутствующая патология, например онкогематологическое заболевание, когда введение любого реагента чревато обострением основного заболевания.
Нужно ли проходить какие-либо обследования перед пробой Манту или диаскинтестом?
Перед постановкой диагностических тестов педиатр проводит клинический осмотр: измеряет температуру, интересуется, нет ли кашля или насморка, других жалоб. Помимо этого уточняет, нет ли карантина по гриппу, ветряной оспе, ротавирусной инфекции в дошкольном или общеобразовательном учреждении, которое посещает ребенок. Накануне проведения тестов уведомляются родители или опекуны ребенка.
Способно ли хроническое заболевание повлиять на результаты диагностики?
Хроническое заболевание, которое не лечилось препаратами, оказывающими угнетающее влияние на иммунную систему, не может значительно повлиять на результаты диагностических тестов.
Реакция организма на пробу Манту или диаскинтест может быть ложноотрицательной в случае, если человек длительное время принимал гормональные препараты (глюкокортикостероиды), например из-за хронического заболевания почек или бронхиальной астмы. При продолжительном лечении этими лекарственными средствами диагностические тесты не будут показательными. Как правило, после проведения такой терапии желательно, чтобы прошло хотя бы полгода до постановки кожного диагностического теста на туберкулез.
Автор: Ольга Стружинская
Медицинский вестник, 1 ноября 2018

Почему дети заболевают туберкулезом, и где происходит встреча с инфекцией
Первичным туберкулезом часто заболевают дети, оказавшиеся в очаге инфекции, когда микобактерии активно выделяет кто-то из его близкого окружения – родственники, педагоги. Особенно опасно, если это лекарственно устойчивая бактерия, потому, что ребенок сразу инфицируются именно лекарственно устойчивой палочкой. Поэтому следует принять все меры, чтобы ребенок меньше инфицировался, а если инфицировался, то не заболел.
Кто в группе риска
Если у взрослых в развитии туберкулеза значительную роль играют социальные и поведенческие факторы, то для детей более актуальны медицинские. Так, больные сахарным диабетом, по данным ВОЗ, заболевают туберкулезом в 4-5 раз чаще. Вероятность заболеть повышается у детей с хроническими заболеваниям легких, желудочно-кишечного тракта, а также у больных, которые получают гормональную терапию или лекарственные препараты, подавляющие иммунитет. Так, в Клинических рекомендациях по лечению ревматоидного артрита у детей, есть раздел, касающийся профилактики туберкулеза у детей, получающих иммуносупрессивную терапию (например, генно-инженерные препараты). Иммунодиагностика таким детям должна проводиться не реже двух раз в год. В группу повышенного риска входят дети с ВИЧ-инфекцией, у которых нет иммунной защиты – вероятность развития туберкулеза при ВИЧ-инфекции увеличивается в 30-40 раз.
Какие формы туберкулеза встречаются у детей
Латентная форма
В большинстве случаев это латентная форма, активная форма в этом возрасте встречается в 5-6% случаев. Латентная форма туберкулеза может скрывать признаки заболевания длительное время.Несмотря на то, что ребенок с такой формой болезни практически ее не ощущает и не заразен для окружающих, инфекция медленно разрушает его организм, а болезнь переходит в хроническую стадию.
Активная форма
Специфика детского туберкулеза стоит в том, что в большинстве случаев дети не являются бактериовыделителями, поскольку поражаются внутригрудные лимфатические узлы, находящиеся внутри организма, а не легкие. От генерализованных форм детей защищает прививка БЦЖ.
Петрификат
Иногда детский организм самостоятельно справляется с болезнью, и ее локальная форма не выливается в большое заболевание. Следы перенесенного туберкулеза в виде кальцинатов в легочной ткани врачи уже видят на снимках постфактум. Но это все равно не полное излечение – в легком у ребенка формируется так называемый петрификат – очаг, который представляет собой спящую микобактерию, покрытую известковой оболочкой. И как только в организме происходят какие-то изменения, и падает иммунитет, инфекция активизируется. Особенно опасно это для подростков, у которых из-за гормональной перестройки туберкулез протекает очень стремительно.
Клинические проявления
Явные симптомы туберкулеза – кашель, кровохарканье – говорят о том, что это уже далеко зашедшая стадия,наступила деструкция и идет распад легочной ткани. А на начальном этапе болезнь проходит скрыто. Самые первые проявления совершенно не примечательны и характерны для многих заболеваний – это беспричинное похудание, отсутствие или снижение аппетита, слабость, недомогание.Иногда могут проявиться признаки, схожие с симптомами простуды. Насторожить родителей должен кашель, который, несмотря на лечение, продолжается дольше 2-3 недель. А также любые признаки интоксикации – повышение температуры, ночная потливость, затяжные катаральные явления. Если это состояние не проходит за 7-14 дней, стоит сделать Диаскинтест. Положительный результат пробы служит главным сигналом наличия заболевания.
Скрининг
Кожные пробы проводятся и для скринингового наблюдения, необходимого для того, чтобы вовремя выявить факт инфицированности. Регулярный скрининг – выявление живых (проснувшихся или недавно попавших в организм) микобактерий очень важен еще и потому, что у детей туберкулез долго протекает бессимптомно. И скрининг позволяет поймать тот момент, когда ребенок уже проконтактировал с микобактерией туберкулеза, и предпринять необходимые профилактические меры, а также отобрать детей для углубленной диагностики на выявление уже развившегося заболевания в его начальной стадии.
Самый старый скрининговый метод, долго остававшийся единственным – хорошо всем известная проба Манту. Сегодня появился еще один метод скринингового наблюдения с помощью кожных проб – Диаскинтест. Новая кожная проба более специфична, чем проба Манту, которая реагирует, как на саму туберкулезную инфекцию, так и на вакцину БЦЖ (поствакцинальная аллергия), а иногда и на другую инфекцию, присутствующую в организме. Проба Манту очень чувствительна, но дает много ложноположительных результатов. А вот Диаскинтест помогает выявить только саму активную размножающуюся вирулентную туберкулезную инфекцию. И в этом его ценность.
Почему не отменяют пробу Манту
На сегодняшний день в стране действует приказ Минздрава № 124н, согласно которому всем школьникам с 7 лет следует ежегодно проводить Диаскинтест. Но для детей до 7 лет остается проба Манту, которая необходима для принятия решения о ревакцинации. Дело в том, что после проведения новорожденному вакцинации БЦЖ в организме ребенка формируется поствакцинный иммунитет. Этот иммунитет постепенно угасает. Но пока он полностью не угас, ревакцинацию проводить ни в коем случае нельзя. Наличие этого иммунитета у ребенка можно определить только по пробе Манту (она будет положительной).
Диаскинтест же будет оставаться отрицательным у пациентов, которым делали вакцину БЦЖ, ведь он на нее, в отличие от Манту, не реагирует. Диаскинтест реагирует только тогда, если в организме есть именно инфекционные бактерии, способные вызвать заболевание, а не бактерии, содержащиеся в вакцине. То есть, по Диаскинтесту нельзя судить, нуждается ли ребенок в ревакцинации или нет.
Возможны три ситуации:
- Если и Диаскинтест, и проба Манту у ребенка в 6-7 лет отрицательные – значит в организме нет защиты от инфекции, и нет палочек Коха – то есть необходима ревакцинация.
- Если Диаскинтест отрицательный, а проба Манту положительная – то в организме ребенка есть защита от инфекции и дополнительно ревакцинацию проводить не надо.
- Если Диаскинтест положительный – то у ребенка состояние латентной туберкулезной инфекции, то есть в организме есть микобактерии туберкулеза, способные вызвать болезнь и высока вероятность развития заболевания. Ревакцинация противопоказана, необходимо дообследование, наблюдение фтизиатра, профилактического лечение после исключения активного заболевания.
Так как после 7-ми летнего возраста ревакцинация не проводится, то и делать пробу Манту после 7 лет нет необходимости.
Дифференциальная диагностика
Окончательный диагноз ставится не просто, и очень зависит от фазы заболевания. Но вначале проводится дифференциальная диагностика – для того, чтобы окончательно убедиться, что это туберкулез, а не что-либо другое. А также, чтобы не пропустить болезнь при отрицательных результатах других диагностических тестов (при аутоиммунных заболеваниях или иммуносупрессивной терапии). Обычно это тест T-SPOT.TB (по крови из вены) и мультиспиральная компьютерная томография.
Существует еще один альтернативный диагностический тест QuantiFERON. Однако, он уступает T-SPOT.TB, особенно в сложных случаях (при обследовании детей раннего возраста, стариков, ВИЧ-инфицированных, при иммуносупрессивной терапии). Эти тесты можно проводить и в качестве скринингового обследования. И этой возможностью по желанию (и за свой счет) могут воспользоваться родители, которые не хотят делать своим детям кожные пробы. В общелечебной сети приоритет отдается более простым и доступным методам.
Отказ от скрининга = отказ от лечения
Кожные пробы – это не прививка, а всего лишь скрининговый инструмент. При этом ребенку не вводятся ни живые, ни инактивированные микробы. И уж тем более никого не заражают туберкулезом, как любят пугать антипрививочники. В состав используемого в пробе Манту туберкулина входит вытяжка из микобактерий туберкулеза, содержащая белки, липиды и иные компоненты. Препарат Диаскинтест включает в себя только два белка – антигены возбудителя туберкулеза.
Врачи терпеливо разъясняют это родителям, но не всегда могут их переубедить. Поэтому такие люди должны знать: используя свое право на отказ от скрининга, они автоматически отказывают своему ребенку в праве на лечение. Как можно лечить не выявленную болезнь?
Кроме того, они ограничивают своему ребенку доступ в детский коллектив. Пункт 5.7 действующих с августа 2014 года СанПиНов указывает на то, что дети, не прошедшие иммунодиагностику, не допускаются в образовательные организации – детские сады и школы. Это не противоречит и федеральному закону №27-ФЗ об образовании, в котором прописано, что выбирая особый вид медицинской услуги, родители выбирают и соответствующий вид образовательной услуги. Например, домашнее обучение.
Почему первую прививку БЦЖ делают ребенку уже в роддоме
Отказываться от вакцинации маленьких детей от туберкулеза сразу после рождения очень опасно – сразу после рождения ребенка его сопротивляемость инфекции практически нулевая. А, выйдя из роддома, он попадает в среду, в которой не защищен от встречи с инфекцией. К тому же, еще три месяца уходит на развитие иммунного ответа. Конечно, бывают случаи, когда у новорожденного ребенка есть противопоказания для прививки. И тогда, когда он подрастет, прежде, чем вводить вакцину БЦЖ, ребенку делают кожную пробу, чтобы выяснить, не подхватил ли он уже инфекцию. Прививать детей от туберкулеза можно только до двух лет. И только после Манту с отрицательным результатом.
Прививка БЦЖ не защищает полностью от туберкулеза, но предотвращает развитие у детей его тяжелых, смертельных форм. Ее цель – ограничить развитие заболевания лимфатической системой, которая хорошо развита у детей раннего возраста (чем старше становится ребенок, тем хуже справляются лимфоузлы с защитной функцией, поэтому у подростков развивается уже легочный туберкулез). Ревакцинация проводится в семилетнем возрасте. Но к этому возрасту отрицательную пробу Манту имеют уже не более половины детей. Остальные уже не подлежат ревакцинации. По этой же причине прививку БЦЖ не делают взрослым – к 20 годам практически все люди уже инфицированы, и вакцинировать уже некого.
Проба Манту знакома многим из детства. В течение десятилетий использования этот метод диагностики туберкулеза оброс большим количеством мифов. Самый популярный из них – пробу якобы нельзя мочить водой. Однако далеко не все даже во взрослом возрасте знают, зачем нужен этот тест, какие результаты он предоставляет, как правильно их трактовать, а также с какими социальными обстоятельствами он может быть связан.
Что это такое?
Проба Манту или туберкулиновая проба — это специфический метод диагностики, позволяющий выявить факт инфицирования бактериями-возбудителями туберкулеза (Mycobacterium tuberculosis, палочка Коха).
Суть этого теста заключается во внутрикожном введении раствора туберкулина. При этом организм, который до этого сталкивался с бактериями туберкулеза, отвечает на пробу Манту выраженной аллергической реакцией — образованием зоны инфильтрации, уплотнением кожи (индурацией).
Непосредственно туберкулин представляет собой комбинацию экстрактов, полученных из микобактерий M. tuberculosis, M. bovis и M. avium. По сути, это антигены, на которые реагируют антитела человеческого организма.
Для чего делают пробу Манту?
Туберкулиновая проба применяется как средство массового обследования населения детей в возрасте от 122 месяцев до 18 лет на туберкулез. Тест легко и дешево проводить, а результаты просто интерпретировать. У детей проба Манту может применяться при наличии симптомов, указывающих на туберкулезную инфекцию.
Данный диагностический тест показывает только наличие антител к микобактериям, то есть факт предварительного контакта или инфицирования. Он не дает возможности оценить активность туберкулезного процесса в организме или степень защиты от заболевания, полученную после введения противотуберкулезной вакцины (БЦЖ).
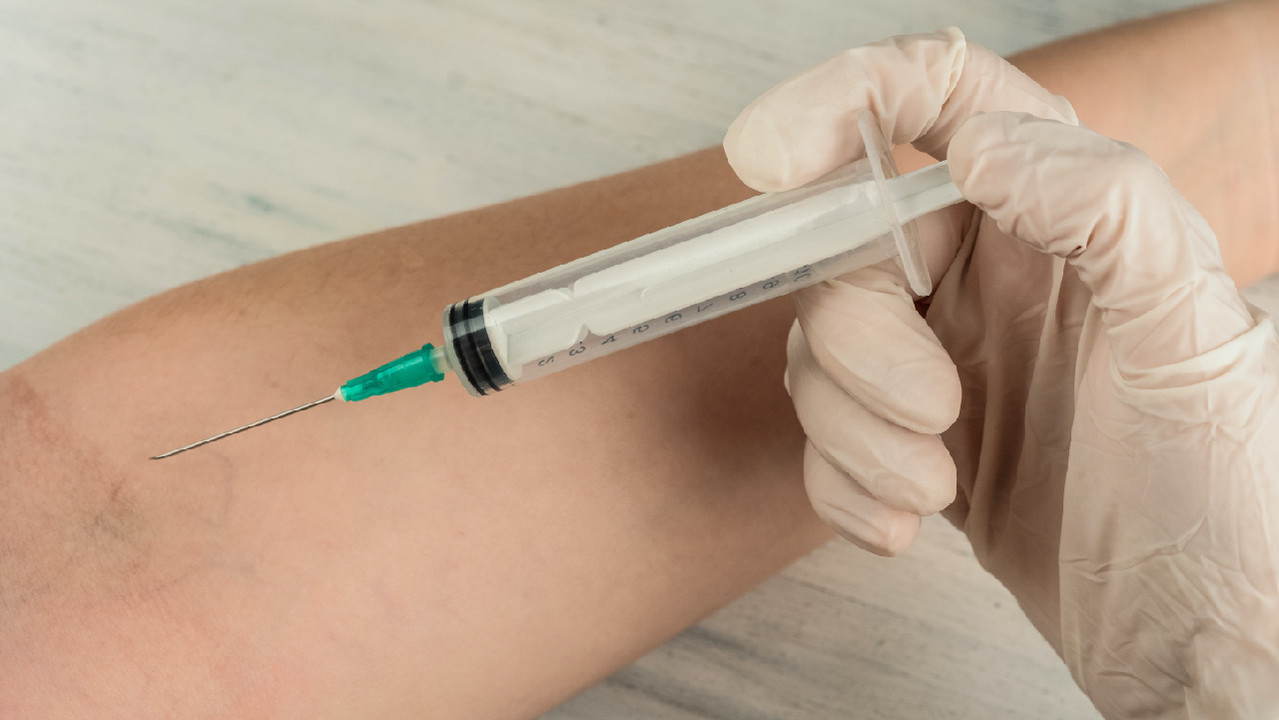
Техника проведения пробы Манту
Проба Манту выполняется путем введения 2 единиц туберкулина (ТЕ) в кожу на внутренней поверхности предплечья. Инъекция проводится специальным туберкулиновым шприцем в положении иглы срезом вверх.
Туберкулиновая проба — это внутрикожная инъекция. При правильном выполнении она должна вызвать образование бледного возвышения кожи (волдырь) от 6 до 10 мм в диаметре сразу после процедуры.
При этом, поскольку туберкулин вводится непосредственно в кожу, пробу Манту можно подвергать контакту с водой — она не способна проникать внутрь кожных покровов и взаимодействовать с туберкулином. Действительно важным ограничением является минимизация механического воздействия, которое может повлиять на размер области индурации. Иными словами, место пробы не следует чесать и даже трогать лишний раз.
Результаты пробы
Реакцию пробы Манту оценивают через 48–72 часа после инъекции. Критерием теста является диаметр появившегося кожного уплотнения. При этом эритема (зона покраснения кожи) не учитывается. Диаметр уплотненной области следует измерять поперек предплечья, перпендикулярно к оси руки (рис. 1).
Реакция на пробу Манту, в зависимости от диаметра индурации, бывает:
- Отрицательной — 0-1 мм или полное отсутствие реакции.
- Сомнительной — 2-4 мм или наличие гиперемии любого размера без индурации.
- Положительной — более 5 мм.
Положительные реакции разделяют на подвиды:
- слабо положительные — 5-9 мм;
- средней интенсивности — 10-14 мм;
- выраженные — 15-16 мм;
- гиперергические (чрезмерно выраженные) — более 17 мм у детей и 21 мм у взрослых.
Также на гиперергическую реакцию, независимо от размеров кожной индурации, указывает образование нагноений и участков некроза, поражение рядом расположенных лимфатических сосудов, узлов и т.д.
Индурация до 5 мм также может свидетельствовать об инфицировании микобактериями туберкулеза в следующих случаях:
- Недавний контакт с больным туберкулезом.
- Ранее полученные результаты рентгенографии грудной клетки, указывающие на перенесенный туберкулез.
- Перенесенная операция по поводу трансплантации органов.
- ВИЧ-инфекция и СПИД, другие иммунодефицитные состояния, например, длительная терапия кортикостероидами.
Недостатки пробы Манту
Считается, что после получения вакцины БЦЖ проба Манту теряет свое диагностическое значение, поскольку она может указывать не только на вероятное инфицирование микобактериями, но и на сенсибилизацию от прививки. При этом большая часть детей имеет спорные, нечеткие результаты теста.
Одним из важнейших недостатков пробы Манту является высокий риск получения ложноположительных и ложноотрицательных результатов. Также немаловажную роль имеет человеческий фактор при измерении реакции на тест.
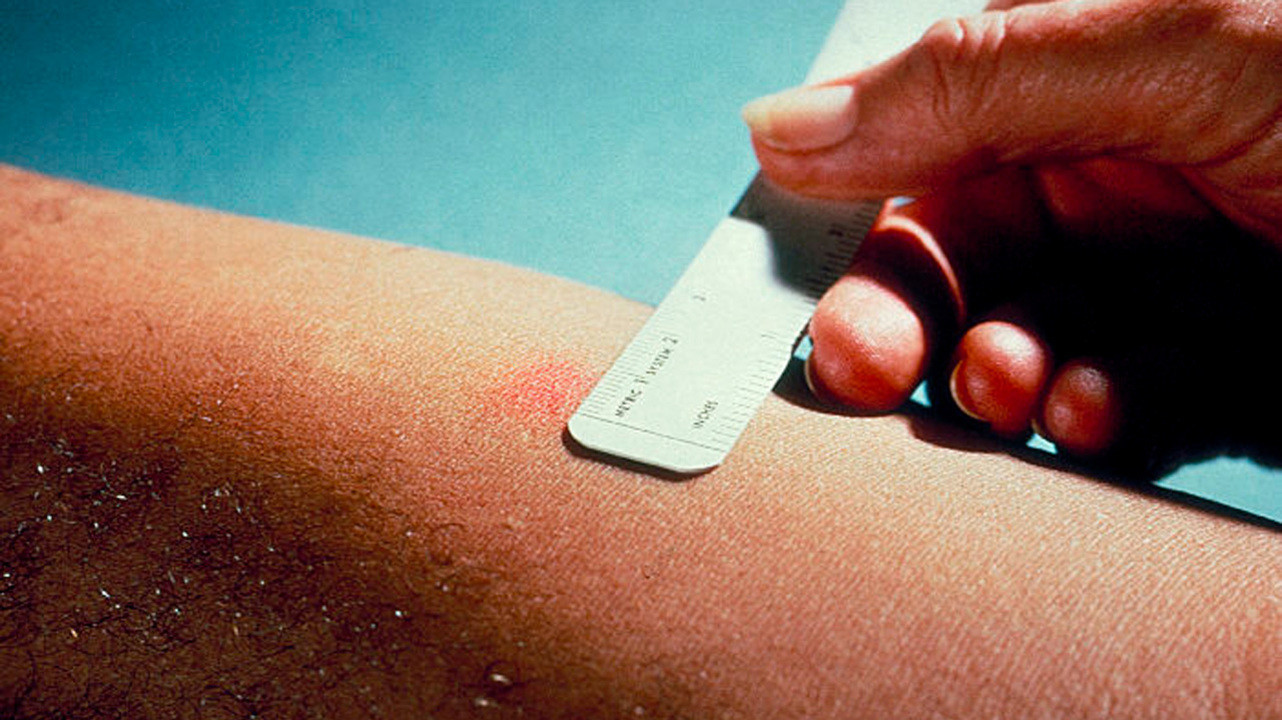
Фото: Wikipedia
Ложноположительный результат
У некоторых людей отмечается положительный результат на пробу Манту, даже если они не инфицированы M. tuberculosis. При этом индурация, как правило, не имеет четких границ, ее диаметр 5-7 мм и исчезает она спустя 1,5-2 недели, а не 5-7 дней, как положено.
Причины этих ложноположительных реакций могут включать:
- Недавнее введение прививки БЦЖ. Для получения правдивых данных проба должна проводиться не ранее, чем через 12 месяцев после вакцинации.
- Заражение микобактериями, отличными от M. tuberculosis.
- Неправильное измерение или интерпретация реакции.
Ложноотрицательный результат
Встречаются ситуации, когда тест Манту показывает отрицательный результат у инфицированных M. tuberculosis пациентов. Причиной ложноотрицательной реакции может стать:
Альтернативы пробе Манту
При подозрении на ложноположительный или ложноотрицательный результат пробы Манту и в некоторых других случаях может возникнуть необходимость использования альтернативных методов ранней диагностики туберкулеза. Наиболее распространенными вариантами являются:
- Диаскинтест. Как и проба Манту, представляет собой внутрикожный тест, при котором происходит реакция исключительно на антигены M. tuberculosis. Менее распространенные возбудители туберкулеза и условно-патогенные микобактерии не вызывают образование индурации.
- T-SPOT. Основывается на выявлении в венозной крови специфических иммунных клеток (Т-лимфоцитов), синтезирующихся в ответ на инфицирование M. tuberculosis.
- Квантиферон (QuantiFERON-TB Gold). По принципу проведения схож с T-SPOT, но в ходе теста оценивается не количество Т-лимфоцитов, а уровень гамма-интерферонов.
Повторное проведение пробы Манту
Как правило, повторное введение туберкулина не связано с какими-либо рисками для здоровья. Например, если человек не является на повторный осмотр в сроки от 48 до 72 часов для оценки результатов туберкулиновой кожной пробы, рекомендуется как можно раньше провести второй тест. Противопоказаний к повторению пробы Манту нет, за исключением случаев, когда предыдущая проба была связана с тяжелой аллергической реакцией.
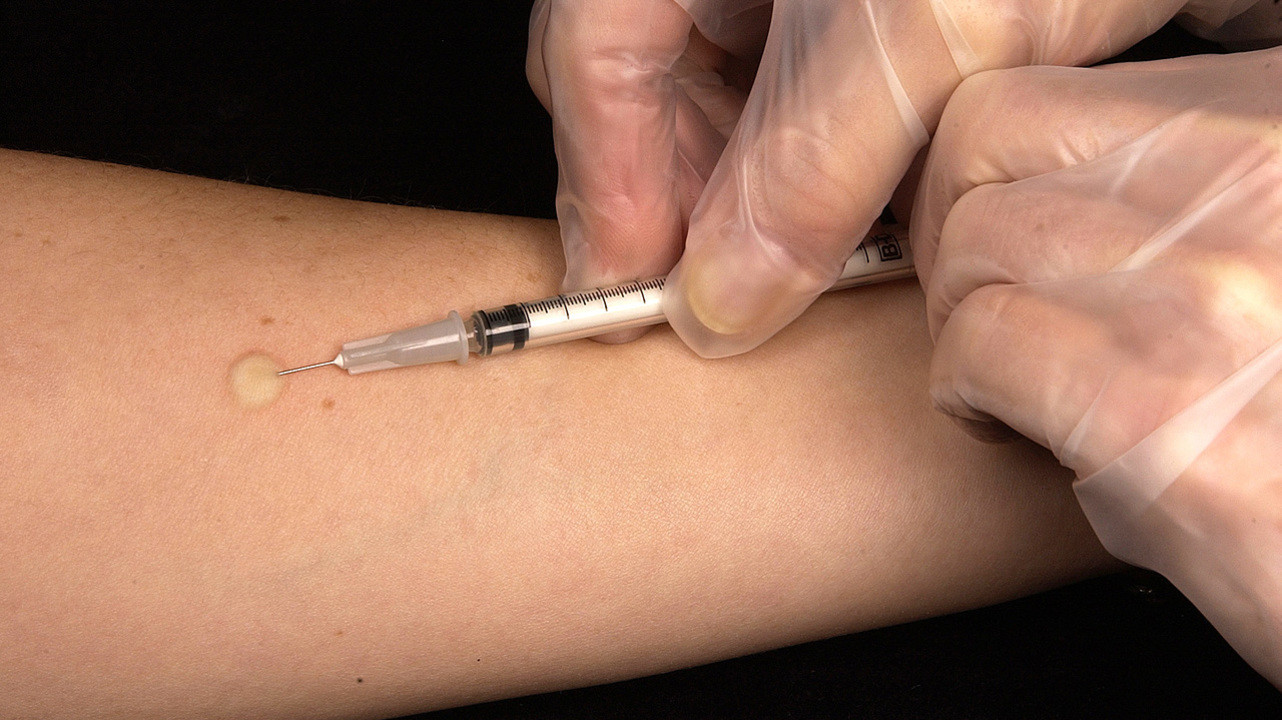
Фото: Wikipedia
Туберкулинодиагностика, как правило, проводиться ежегодно, а ее результаты сравниваются с предыдущими. Иногда это заражение M. tuberculosis с момента последней постановки пробы.
- впервые выявленную положительную реакцию (папула 5 мм и более) на пробу, не связанную с предыдущей иммунизацией против туберкулеза;
- длительно сохраняющуюся (4 года) реакцию с инфильтратом 12 мм и более;
- нарастание чувствительности к туберкулину у туберкулиноположительных детей – увеличение инфильтрата на 6 мм и более;
- увеличение менее чем на 6 мм, но с образованием инфильтрата размером 12 мм и более;
- гиперреакцию на туберкулин (инфильтрат 17 мм и более);
- везикулонекротическую реакцию и лимфангит.
Противопоказания к проведению пробы Манту
В некоторых ситуациях проба Манту должна быть отсрочена или не может проводиться вовсе, в связи с чем заменяется альтернативными методами диагностики. К возможным причинам невозможности постановки теста относятся:
- Активная инфекция в организме.
- Обострение хронических патологий.
- Наличие кожных высыпаний или заболеваний кожи.
- Бронхиальная астма, аллергические заболевания.
- Карантин в учебном учреждении ребенка.
- Получение прививок в течение последнего месяца.
Можно ли отказаться от Манту?
Проба Манту является добровольной диагностической процедурой, которая может проводиться ребенку только с согласия родителей. Также от нее можно отказаться, ссылаясь ст. 20 Закона об основах охраны здоровья граждан.
Часто проба требуется в школах и детских садах перед допуском детей к посещению занятий. Если по медицинским показаниям или личностным убеждениям родителей ребенку не проводиться туберкулинодиагностика, в учебное заведение должно быть предоставлено заключение врача о том, что ребенок здоров.
Заключение
Читайте также:

