Убивает ли химиотерапия антитела к ветрянке
Обновлено: 18.04.2024
Врач сказал: "Делайте прививку от ветрянки". Стоит ли делать?
Ветряная оспа или ветрянка является распространенным заболеванием, которым чаще всего переболевают в детском возрасте. Многие взрослые могут показать на теле остаточные один-два рубчика на теле, которые остались у них из-за того, что они ковыряли образовавшиеся пузыри без должной обработки, что приводило к небольшому инфицированию и заживанию раны через вторичное натяжение - образованием рубчика. В нашей стране вакцины от ветряной оспы не производятся, хотя в Европе данные прививки входят в обязательный календарь прививок для всех детей. Причина банальна - болезнь ребенка отвлекает родителей от работы, приводит к больничным, что отражается на экономическом росте страны. Что же делать, если вам врач сказал: "Делайте прививку от ветрянки?" Тут есть два момента
Зато после самостоятельной борьбы иммунитета с инфекцией у нее останется память, которая защищает большинство взрослых от повторной ветрянки на протяжении всей жизни. Да, бывают единичные случаи повторной ветрянки у взрослых, но данные случаи единичны.
Другое дело, если ваш ребенок имеет хронические заболевания или врожденные нарушения того или иного органа. К примеру, у ребенка есть врожденный порок сердца, болезни органов дыхания, центральной нервной системы и каждая инфекция переносится им тяжело - всегда требуется подключение лекарственной терапии будь-то антибиотиков, либо противовирусных препаратов. В подобном случае прививка от ветрянки показана в обязательном порядке. Единственное, следует понимать, что вакцина от ветрянки не защитит ребенка от данной инфекции до конца жизни, как это было бы, если бы он переболел инфекцией самостоятельно. Это необходимо ему напоминать до взрослого состояния, особенно, если это девочка.
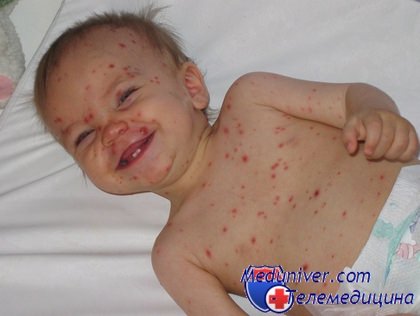
Ветрянка у ребенка
Резюме: если у ребенка нет проблем со здоровьем и у вы найдете для его здоровья возможность обеспечить домашний режим в течение 10-14 дней - прививку от ветрянки делать не надо!
2. Врач посоветовал прививку от ветряной оспы взрослому. Совсем иная ситуация, если вакцину от ветрянки необходимо делать взрослому человеку. Взрослые бывают мужского и женского пола, что сильно влияет на показания для прививки.
Мужчинам прививка необходима только при наличии хронических заболеваний, которые резко обостряются при любой инфекции. Да, взрослые тяжелее переносят ветряную оспу, чем дети и у них редко есть 10-14 дней для домашнего режима. Тем не менее, взрослые могут избегать контакта с детьми больными ветряной оспы - просто обходите детские сады стороной и вы обезопасите себя в 90% случаев. Разве из-за 10% следует делать прививку, когда тем же гриппом во время эпидемий болеет более 50% населения и мало кто делает вакцины от нее? Думаем, нет.
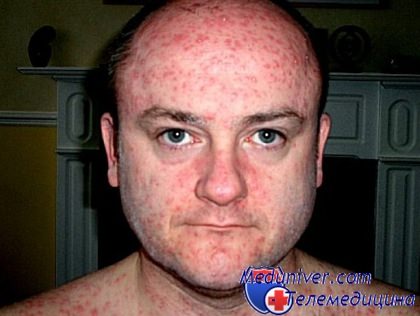
Ветрянка у взрослого мужчины
Совершенно иным образом обстоят дела у женщин детородного возраста, которые не могут исключить возникновение беременности. Заражение ветряной оспой во время беременности приводит к 100% врожденным порокам развития и является обязательным показанием для прерывания беременности даже на поздних сроках. Поэтому женщины в обязательном порядке при планировании беременности сдают кровь на антитела к герпес вирусу Varicella Zoster, который является причиной ветряной оспы и опоясывающего лишая. Если уровень антител недостаточен - в обязательном порядке необходима вакцинация. Можно анализ на антитела не сдавать, если девушка или женщина уверены, что не болели ветрянкой - необходимо сразу делать прививку.
Резюме: успейте переболеть ветрянкой в детском возрасте и если у вас есть здоровый ребенок, то обеспечьте ему встречу с вирусом Varicella Zoster. Вирус поражает организм очень быстро - достаточно находится с зараженным человеком в одной комнате. Он заразен за 10-14 дней до появления сыпи и в первые несколько дней после ее появления. Переболев в детском возрасте ветрянкой вы защищаетесь не только от ветряной оспы, но и опоясывающего лишая, который чаще всего поражает взрослых людей и вызывается тем же вирусом герпеса 3-го типа Varicella Zoster.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Возможна ли ветрянка у взрослых? Симптомы и последствия ветрянки у взрослых
Ветрянка, или как ее еще называют "ветряная оспа" - это инфекционное заболевание, которое отличающееся большой степенью заражения. Ветрянка у взрослых людей составляет примерно 10% от общего количества заболеваний. Так как возбудитель данного заболевания достаточно распространен, им обычно заражаются маленькие дети в возрасте от четырех до семи лет. После того, как ребенок переболел данной болезнью у него остается иммунитет, который будет действовать до конца жизни. Именно из-за этого ветряная оспа у взрослого человека может появиться, только если он впервые контактирует с данным вирусом. Организм человека не может себя защитить от данного заболевания, в связи с этим в организме после перенесения заболевания продолжает жить вирус, конечно, уже в неактивном состоянии.
Ветрянка у взрослых после перенесенной болезни в детстве
Также существует информация, что при проведении химиотерапии и гормонотерапии, после какой-либо пересадки тканей и внутренних органов, при угнетении иммунитета, человек может повторно перенести ветрянку. Если присутствуют стрессы, какие-либо хронические заболевания, то вирус может проявлять себя у взрослого человека в виде сильной сыпи герпеса. Довольно часто можно наблюдать рецидив ветряной оспы у подростков - у них происходит снижение иммунитета из-за гормональных скачков, которые происходят в период взросления.
Ветряной оспой заразится можно и от ребенка, и от взрослого, который болеет опоясывающим лишаем, так как данная болезнь вызвана тем же вирусом, который активирует в организме человека ветряную оспу.
Сколько дней болеют взрослые ветрянкой?
Ветряная оспа имеет несколько периодов:
- инкубационный период;
- продромальный период;
- период ежедневного высыпания;
- период образования корочек.
Для взрослого человека инкубационный период у взрослого человека может длиться от одной до трех недель. И у детей, и у взрослых ветрянка может протекать в разных формах: легкой, средней, тяжелой.

Периода высыпаний при легкой форме может длиться от 2-3 дней. Если форма заболевания средней тяжести, то период высыпаний составит 4-5 дней, а при тяжелой форме около 9 дней. Дальше высыпания подсыхают, и болезнь начинает проходить.
Заболеваемость ветрянкой возрастает в зимне-весенний период.
Симптомы ветрянки у взрослых
Ветрянка у взрослого человека обычно протекает намного тяжелее. После прохождения инкубационного периода у больного резко поднимается температура. Высокая температура может держаться трое суток. При таком симптоме можно грешить на любой диагноз - от какой-либо инфекции до сильного воспаления внутренних органов. Уже в скором времени (период варьируется от одного дня до недели) на коже проявляются узелковые выпуклые высыпания красного цвета. Через несколько дней данная сыпь превращается типичную для ветряной оспы пузырьковая сыпь. В отдельных случаях пузырьки могут проявляться вместе с красной сыпью. Проявившиеся пузырьки имеют относительно небольшие размеры - примерно 2-3 миллиметра, но некоторые экземпляры могут достигать в диаметре и один сантиметр.
Высыпает сразу не полностью, и абсолютно нет никакой системности высыпаний на теле. Обычно высыпания проходят некими наплывами, чаще всего это бывает каждый день. Во время высыпания температура у человека очень сильно поднимается, а когда активность высыпания идет на спад, температура начинает потихоньку падать. Такие волны в прямом смысле этого слова выматывают больного человека, полностью лишая его сил. Из-за такого течения болезни, одновременно на кожном покрове есть и уже подсохшие, и свежие пузырьки.
Но постепенно новых высыпаний будет меньше, температура перестанет сильно подниматься, то есть, когда пропадут новые высыпания, то пропадет и температура.
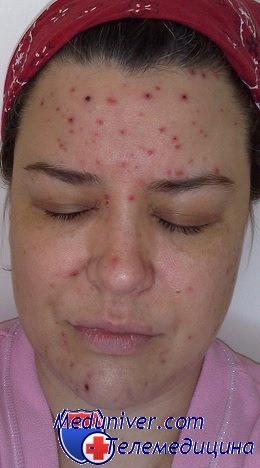
Последствия ветрянки у взрослых
При данном заболевании осложнения могут проявляться в виде сложного течения данной вирусной инфекцией, а также с присоединением к основному диагнозу какой-нибудь инфекции, вызванной бактериями.
Сама вирусная инфекция при осложнении вызывает ветряночный круп, который проявляется сыпью на слизистой оболочке горла, пневмонию (если произошло поражении тканей легких), энцефалит (поражение тканей мозга), нефрит (при поражении одной или двух почек) и ветряночный миокардит (заболевание сердца).
Если это бактериальная инфекция, то обычно бывают воспалительные заболевания кожи с гнойными ранами, вторичный бактериальный менингоэнцефалит или пневмония.
Если у заболевшего человека есть склонность к аллергии, то воспалительные процессы, происходящие в организме, будут протекать значительно тяжелее.
Если взрослый самостоятельно удаляет корочки с пузырей ветряной оспы, то бактерии легко инфицируют их, что приводит к местному гнойному воспалению с последующим рубцеванием данного места.
Как передается ветрянка?
Передается ветрянка через слизистые оболочки и дыхательные пути. То есть воздушно-капельным путем. Ветрянка и получила свое название из-за способа передачи от человека к человеку.
- Вернуться в оглавление раздела "Микробиология."
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Поражения вирусом ветряной оспы у гематологических больных (VZV-инфекции) - диагностика, лечение
Подавляющее большинство населения Земли переносит ветряную оспу в детстве, поэтому первичная инфекция вирусом Varizella zoster (VZV) у больных с гематологическими заболеваниями наблюдается редко.
В то же время практически всеобщая контаминация вирусом и клинически значимые проявления вторичной реактивации латентного вируса (опоясывающий лишай) позволяют считать контроль VZV-инфекции серьезной проблемой у некоторых групп больных. Как и для других герпес-вирусов, доминирующим механизмом иммунологического контроля латенции вируса является достаточная функция специфических цитотоксических эффекторов, поэтому риску реактивации VZV подвержены пациенты с подавлением клеточного иммунитета.
У иммунокомпетентного хозяина ветряная оспа характерезуется малоспецифическим продромальным периодом, умеренно повышенной температурой тела и появлением розовых пятнисто-папулезных элементов сыпи, на поверхности которых быстро образуются пузырьки размером 1—4 мм. У иммунокомпрометированных детей мы наблюдали необычно крупные (диаметром около 10 мм) вялые пузыри, появление которых на 5—7 дней предшествовало массовому высыпанию типичных ветряночных элементов.
Характерна центробежная динамика сыпи: вначале сыпь появляется на голове, лице, животе, груди, а затем распространяется на конечности.
В отличие от иммунокомпетентного хозяина средняя длительность периода высыпания у иммунокомпрометированных пациентов значительно дольше (7 против 3 дней) и сыпь значительно обильнее.
Главным отличием течения ветряной оспы у иммунокомпрометированных больных является склонность к генерализации с развитием тяжелых органных поражений. В доацикловировую эпоху примерно у трети больных ветряной оспой развивались тяжелые висцеральные формы болезни с вовлечением легких, печени и ЦНС.
Риск висцеральных поражений резко возрастает при количестве лимфоцитов менее 0,5•10 9 /л, достигая 71 % при лимфопении ниже 0,1•10 9 /л. Смертность при висцеральных формах ветряной оспы высока — около 7 % и достигает 25 % при развитии ветряночной пневмонии.
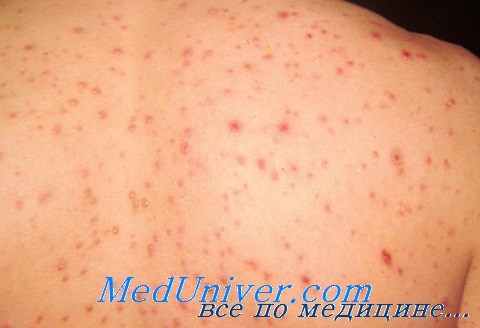
Особенность ветряночной пневмонии — несоответствие между тяжелой, быстро прогессирующей гипоксемией и скудостью физикальной и рентгенологической симптоматики. Ветряночное поражение печени, часто выявляемое у иммунокомпетентных пациентов при лабораторных тестах, у больных с тяжелой иммуносупрессией сопряжено с риском фуль-минантного гепатита с развитием коагулопатии и печеночной энцефалопатии. Ветряночный менинго-энцефалит обычно ассоциирован с другими висцеральными поражениями и не имеет специфичной клинической картины.
Висцеральные поражения развиваются в сроки от 2 до 7 сут после появления первых элементов сыпи, что, с одной стороны, является запасом времени для клинициста, с другой — повышает значение оценки кожных изменений. Кроме собственно ветряночного поражения, необходимо отметить склонность ветряночных элементов к суперинфекции и развитию фульминантных бактериальных (стрептококковых, стафилококковых, синегнойных) инфекций.
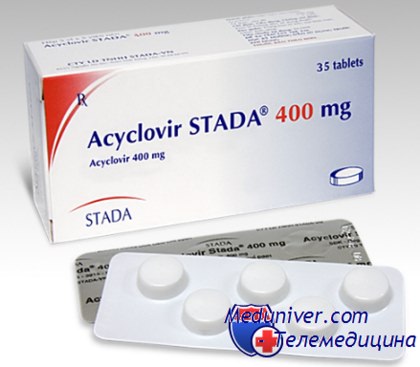
Лечение у иммунокомпрометированных пациентов ветряной оспы надо начинать немедленно после установления предположительного диагноза. Препаратом выбора является ацикловир. Чувствительность VZV к ацикловиру по сравнению с вирусами простого герпеса в 5—10 раз меньше, поэтому препарат необходимо вводить только внутривенно в дозе 500 мг/м 2 каждые 8 ч.
Длительность курса терапии 7 дней. Интересно, что лечение ацикловиром не влияет на длительность периода высыпания, но снижает интенсивность высыпаний, ускоряет заживление элементов и, что самое главное, надежно предупреждает висцеральную диссеминацию. Важно еще раз подчеркнуть необходимость раннего начала лечения, поскольку при уже развившемся диссеминированном поражении эффективность ацикловира значительно ниже.
Реактивация инфекции, вызванной VZV. Наиболее часто вторичная инфекция, обусловленная VZV, проявляется локализованным опоясывающим лишаем. Высыпаниям обычно предшествует (за 1—5 дней) развитие болевого синдрома в области вовлеченного дерматома, что нередко служит причиной ошибочного диагноза плеврита, панкреатита, инфаркта миокарда и т. д.. Морфологически высыпания идентичны таковым ветряночной сыпи с тенденцией к слиянию и образованию эрозированных поверхностей, которые легко могут суперинфицироваться.
Самая частая локализация опоясывающего лишая — торакальные дерматомы, они поражаются примерно в 50 % случаев. Крестцовые дерматомы инфицируются в 20 %, шейные — в 16 %, краниальные—в 17 % случаев. Это соотношение не различается у иммунокомпетентных и иммуносупрессированных пациентов. Длительность периода высыпания примерно 8 дней, полное заживление элементов наступает через несколько недель. Примерно у 25 % взрослых иммуносупрессированных пациентов, перенесших опоясывающий лишай, развивается постгерпетическая невралгия, боли при которой могут быть настолько интенсивными, что часто вызывают инвалидизацию. У детей частота этого осложнения крайне низка.
Самым тяжелым осложнением опоясывающего лишая является висцеральная диссеминация, которая, подобно диссеминированной ветряной оспе, поражает легкие, печень и головной мозг и сопровождается высокой летальностью. В группах риска вероятность висцеральной диссеминации весьма высока. Например, после трансплантации костного мозга нелеченый опоясывающий лишай диссеминирует в 13 % случаев. Опасной особенностью является возможность висцеральной диссеминации еще до появления характерных кожных элементов.
У иммунокомпрометированных пациентов последствия опоясывающего лишая тяжелые. В связи с этим необходимо рано начинать лечение, аналогичное терапии ветряной оспы у всех больных группы риска. Ацикловир назначают в дозе 500 мг/м2 или 10 мг/кг каждые 8 ч в течение 7 дней. Лечение ацикловиром не только является профилактикой висцеральной диссеминации, но также сокращает период высыпания и предупреждает развитие постгерпетической невралгии. В последние годы появились данные о высокой эффективности орального фамцикловира в дозе 500 мг каждые 8 часов в лечении и профилактике постгерпетической невралгии.
Предупреждение первичной и вторичной VZV-инфекции
Если не болевший ветряной оспой пациент с нарушением клеточного иммунитета находился в контакте с больным ветряной оспой, то риск развития болезни у него крайне высок. Таким пациентам следует вводить либо специфический ветряночный иммуноглобулин, либо обычный поливалентный внутривенный иммуноглобулин (100 мг/кг). Эта мера, если она предпринята в первые 96 ч после контакта, может предотвратить развитие тяжелой ветряной оспы, но эффективность ее далеко не абсолютна. Контактных лиц необходимо тщательно наблюдать, чтобы своевременно назначить терапию ацикловиром и не пропустить появление типичных высыпаний.
Больные опоясывающим лишаем должны быть изолированы от неболевших, однако нет необходимости переводить их в инфекционные боксы.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Возбудитель ветряной оспы относится к вездесущему, но немногочисленному семейству герпесвирусов. Все члены семейства вызывают кожные поражения при простом и генитальном герпесе, цитомегаловирусной инфекции и опоясывающем лишае. Все они, и ветряная оспа не исключение, начинают внедрение со слизистых, а после на всю оставшуюся жизнь человека прячутся в нервной ткани, выходя на поверхность в виде герпетических высыпаний.


Как и почему происходит заражение ветряной оспой?
Источник заболевания – больной человек в период образования сыпи. Не обязательно встречаться с самим больным, достаточно получить плавающую в воздухе вылетевшую при кашле или разговоре капельку слюны с живым вирусом.
Причиной заболевания становится попадание вируса ветряной оспы на слизистую оболочку верхних дыхательных путей, где он сразу же внедряется внутрь эпителиальной клетки, размножается и с током крови путешествует в лимфатические узлы, а дальше - по всему организму.
Как обнаружить вирус ветряной оспы?
Большинство переносит ветрянку в детском саду, восприимчивость к инфекционному агенту практически 96%, поэтому ветряная оспа у взрослых встречается очень редко, а течение её преимущественно нетипично. Симптомы либо слишком выражены, либо почти не выражены, только не классический вариант.
Часто инфекцию принимают за аллергическую реакцию, когда не появляются пузырьки, процесс останавливается на стадии пятнышек. Часто на передний план выходят симптомы тяжелой интоксикации, при этом сыпь малозаметная. Усугубляют общую реакцию сопутствующие хронические болезни и возрастное снижение иммунитета.
Время от заражения до появления первых симптомов болезни занимает 10 - 21 день, но чаще укладывается в 2 недели.
Заболевание начинается остро, на начало – продромальный период – уходит около двух суток. Характерных симптомов у начала ветряной оспы нет, просто интоксикация. Но у каждого третьего взрослого болезнь начинается с выраженных проявлений: лихорадка, головная боль, тошнота, боли в животе и пояснице.
В некоторых случаях первыми симптомами ветряной оспы могут быть катаральные явления: першение в горле, насморк и сухой кашель.
Самый характерный признак ветряной оспы
Это сыпь, возникающая на не воспаленной коже. Сначала появляется быстро растущее пятнышко, серединка его постепенно возвышается, и в ней вырастает пузырек, как капелька росы. Жидкость в нем скоро мутнеет, и уже на 3 день образуется корочка. Пузырьки разных размеров, от точки до сантиметра. Пузырек не обязательно вырастет, может оставаться в стадии пятнышка.
Где может появиться ветряночная сыпь?
Сначала на туловище и конечностях, но не на ладошках и стопах, а после – на лице и голове. Во рту тоже бывает, вызывая боли при жевании и слюнотечение, пузырьки легко вскрываются, образуя эрозии, которые за 3 дня заживают. На слизистой половых органов тоже возникают пузыри. Папулы вырастают и в глазу, переносятся довольно легко, пузырек быстро вскрывается, образуя язвочку, которая за пару дней бесследно проходит.
В международной клинике Медика24 проводится обследование на высокоточном оборудовании, что позволяет быстро поставить правильный диагноз и безотлагательно начать лечение.
Какие еще симптомы встречаются при ветряной оспе?
При образовании сыпи повышается температура, сыпь идет волнами и лихорадка тоже волнами, но температура редко длится более 5 дней. При чрезвычайно обильной сыпи возможна высокая температура и сонливость, судороги и потеря сознания. Сыпь, конечно, сильно чешется.
Почти у половины на шее и в подчелюстных областях увеличиваются лимфатические узлы, чего почти не встречается у детишек. Самочувствие взрослых страдает значительнее, чем у детей, и выраженность клинических проявлений интенсивнее.
Как обычно протекает инфекция?
Легкое течение с немногочисленными высыпаниями, нормальной или кратко повышающейся до 38°С температурой, пузыри проходят за 3 дня.
При течении инфекции средней тяжести с температурой до 39°С обильные кожные образования проходят за 5 дней.
Тяжелая ветрянка отмечается у ослабленных хроническими болезнями пациентов, свежая сыпь держится почти неделю, состояние тяжелое с выраженными симптомами интоксикации.
Как еще может протекать инфекция?
У взрослых чаще встречаются атипичные формы. Так, при лечении иммуноглобулином контактировавшего с больным взрослого, что практикуется при безусловной вероятности развития заболевания, симптомы ветряной оспы почти не выражены и этот вариант называется стёртым.
У больных с тяжелыми хроническими процессами, опухолями или после пересадки, наоборот, развиваются тяжелые формы по типу гангрены пузырьков, с огромными пузырями – буллезная, геморрагическая с кровоизлияниями в пузырьки – при заболеваниях крови. Очень тяжело течет генерализованная форма, когда сыпь образуется даже во внутренних органах.
Позаботьтесь о себе, запишитесь на консультацию сейчас
Когда больной считается излеченным?
Не раньше, чем он сам себя почувствует выздоравливающим, а по медицинским критериям:
- У пациента не должно быть кожной сыпи и слизистые тоже чистые.
- Нет никаких признаков интоксикации.
- Хотя бы трое суток температура должна быть нормальной.
- Анализ крови без отклонений от нормы.
Большинство переносит ветрянку в детстве, у взрослых инфекция протекает гораздо тяжелее, чем у детишек, которые даже во время расцвета заболевания хорошо себя чувствуют и активны.
Причина развития ветряной оспы - вирус из немногочисленного семейства герпесвирусов, его обозначили как тип 3. С одной стороны, он очень нежный и не выдерживает не только ультрафиолета, но и просто солнечного света.
Не требуется обработки антисептиками поверхностей в комнате больного, потому что попадание вируса на них приводит к его гибели, но в холоде он сохраняется довольно долго и легко восстанавливается после замораживания. При этом вирусная частица очень летуча и на частичках слюны летает от человека к человеку.
Кто устойчив к вирусному заражению?
Ветряная оспа – удивительная инфекция по степени прилипчивости, и поэтому большинство переносит её в детстве. На некоторое время новорожденному остается защита от давным-давно переболевшей ветрянкой мамы, причина этой устойчивости – доставшиеся малышу противовирусные антитела, циркулировавшие в системе кровотока беременной. Как только антитела разрушатся, ребенок станет беззащитным.
Иммунитет после болезни характеризуют как устойчивый, практически пожизненный, тем не менее, в редчайших случаях повторное заболевание возможно. Дело в том, что вирусная частица оседает в нервных узлах – ганглиях, и даже через несколько лет она может стать причиной опоясывающего лишая или даже повторной ветряной оспы, а циркулирующие в крови антитела не чинят неприятностей внезапно активизирующемуся герспесвирусу 3 типа.
Только квалифицированный врач-инфекционист способен быстро провести дифференциальный диагноз и выявить причину патологического состояния. Иногда при этом необходимо прибегнуть к современным методам диагностики. Всё это возможно в международной клинике Медика24.
Причина заражения: как болезнь передается от человека к человеку?
Маловероятно, что причиной ветряной оспы может стать контактный путь передачи – через прикосновение к больному. Но вирусная частица прекрасно передается воздушно-капельным путем с помощью аэрозоля, который образуется в воздухе из мельчайших капелек слюны при кашле и разговоре больного человека.
В мельчайших капельках слюны плавают живые инфекционные агенты, считают, что и через вентиляционную систему инфекция распространяется таким же способом, ведь достаточно одного больного на многоквартирный подъезд, и заболеют все жильцы, не имеющие иммунитета.
При возникновении заболевания необходимо сразу обратиться к специалисту, который ведёт приём без выходных и праздников международной клинике Медика24. Ранее начало терапии позволит избежать непоправимых последствий.
Почему образуются пятна и пузырьки на коже?
Главное проявление ветряной оспы – характерное поражение кожи. Ветряночный агент имеет тропизм к коже, первым делом он устремляется туда, внедряется в клетки и размножается. Пока частица находится в клетке, организм реагирует на непорядок образованием воспалительного вала: рядом расширяются сосудики, по которым активно прибывают иммунные клетки, наполненные биологически активными веществами, растворяющими все чужеродные вещества. В общем, развивается воспалительный отек.
Плодящийся вражеский агент и иммунные защитники совместно становятся причиной гибели клетки. На месте умершей клетки образуется полость, которая наполняется окружающей воспалительной жидкостью, отслаивающей поверхностный слой кожи. Так из пятнышка образуется пузырек.
Когда больной заразен для окружающих?
Период от проникновения инфекционного агента до развития симптомов заболевания при ветряной оспе продолжается не более 3-х недель. Но уже в последние несколько дней инкубации в организме инфицированного человека происходит размножение вирусов и выделение его в окружающее пространство. В это время человек еще не знает о своей болезни, но он уже способен стать причиной заражения других людей за сутки до появления высыпаний.
На все время появления новых кожных проявлений ветряной оспы человек является источником заразы. Когда новых пузырьков уже не появляется, но ещё остаются корочки, человек уже не опасен и вполне может контактировать с людьми. В среднем весь период зарождения и созревания пузырей длится около недели, но у ослабленных сопутствующими заболеваниями взрослых инфекция может протекать нетипично, долго и тяжело.
Ветряная оспа передается необыкновенно летучим вирусом герпеса 3 типа. В медицинской литературе высокая вероятность передачи инфекции обозначается как вирулентность 96%, а в жизни выглядит так: если в подъезде дома появился больной ветрянкой, то заболевают все, кто не переболел ранее.
Всегда ли нужно сдавать анализ на ветряную оспу?
Диагностика несложна, и часто не требуется сдавать анализы для выявления возбудителя инфекции. Ветряная оспа имеет очень характерные клинические проявления, поэтому диагностика проводится врачом-инфекционистом по симптомам.
В пользу инфекции говорит и высокая степень передачи, в большинстве случаев удается проследить, откуда пришла инфекция. Диагностика возбудителя может потребоваться при атипичном течении заболевания, когда проявления либо менее, либо более выражены и не похожи на ветряную оспу.
Какие методы диагностики может назначить врач при ветряной оспе?
При любом инфекционном процессе в общем анализе крови отмечаются изменения, и при ветрянке тоже, но специфичных только для этого заболевания проявлений нет. В большинстве случаев отмечается ускорение скорости оседания эритроцитов – СОЭ.
Для выявления возбудителя берут содержимое пузырька или соскоб-отпечаток с эрозии, после специального серебрения при микроскопии определяют скопления вирусов или гигантские клетки с множеством ядер. При нетипичной форме, проявляющейся катаральными изменениями в горле, тоже выполняют эти реакции.
С помощью тестовых систем молекулярно-биологическими методами выявляют антитела к вирусу в крови, это называется серологическим исследованием. Как правило, диагностику выполняют при тяжелом течении, правда, выраженность изменений никак не коррелирует с тяжестью заболевания.
Инфекционист международной клиники Медика24, обладая обширным клиническим кругозором, имеет в своём распоряжении самые современные методы диагностики и оборудование с возможностью выполнения сложных анализов, что сказывается на благоприятном прогнозе для пациента.
На какие болезни могут быть похожи проявления ветрянки?
Дифференциальная диагностика ветряной оспы проводится с другими процессами, при которых также возникают кожные изменения в сочетании с симптомами интоксикации. Прежде всего, с ОРВИ и герпетическими инфекциями: генерализованным герпесом и цитомегаловирусной инфекцией.
Ищут отличия от гнойничкового поражения кожи – стрептодермии и опасной инфекции животных – ящура, и другими инфекциями.
Только квалифицированный специалист, имеющий широкие диагностические возможности, способен быстро провести дифференциальный диагноз и выявить причину патологического состояния, и всё это возможно в инфекционном центре Международная клиника Медика24.
Что такое ветряная оспа (ветрянка)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Ветряная оспа (Chickenpox) — острое инфекционное заболевание, вызываемое вирусом ветряной оспы, поражающим кожные покровы и нервную систему.
Симптомы ветрянки: умеренно выраженная общая интоксикация и везикулёзная экзантема. При длительной персистенцией вируса в виде латентной инфекции, при активизации которой (чаще после 60 лет) протекает в форме опоясывающего лишая. Течение доброкачественное при отсутствии осложнений.
Этиология
Возбудитель принадлежит к семейству Herpesviridae (от греч. herpes — ползучая), роду Varicellavirus. Вирус герпеса 3 типа — Varicella zoster. ДНК-содержащий, покрыт липидной оболочкой. Антигенная структура вируса устойчива, и не было выявлено измененных вариантов возбудителя. Крайне неустойчив во внешней среде, солнечная радиация, свежий воздух при проветривании, дезинфицирующие средства убивают вирус почти мгновенно. [1] [3] [5]
Эпидемиология
Антропоноз. Источник инфекции — больной человек (ветряной оспой и опоясывающим лишаём) независимо от степени тяжести и клинических проявлений. Больной заражает неболевших восприимчивых людей (восприимчивость 100%) с последних 48 часов инкубационного периода и до 5 суток с момента появления последнего свежего элемента сыпи.
Пути заражения
Механизм передачи воздушно-капельный (пути — аэрозольный, контактно-бытовой). Заболевание очень контагиозно, но для реализации заражения необходим тесный контакт больного и восприимчивого организма.
До 50% заболеваний приходится на возраст 5-9 лет, к 15 годам остается неиммунной прослойка не более 10% населения. Заболеваемость повышается в холодное время года.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы ветряной оспы
Сколько длится ветряная оспа (ветрянка)
Инкубационный период длится от 10 до 21 дня. В типичных случаях (у детей и подростков) заболевание начинается остро. В среднем ветряной оспой болеют 7-10 дней.
Симптомы ветряной оспы у взрослых и детей
Ветрянка у взрослых из-за утраты лабильности иммунной системы проявляется подострым и постепенным началом (т. е. основной синдром появляется на 2-3 и более поздние дни от начала заболевания). Дети, как правило, заболевание переносят легче.
Симптомы ветрянки у детей и взрослых:
- общая инфекционная интоксикация (СОИИ);
- везикулёзная экзантема;
- везикулёзная энантема (афты);
- лимфаденопатия (ЛАП);
- лихорадка постоянного типа.
В типичных случаях разгару заболевания предшествует продромальный период длительностью до одних суток, маловыраженный, сопровождающийся небольшой слабостью, субфебриллитетом, редко мелкопятнистой rash-сыпью.
Очень характерна динамика высыпаний: вначале появляется округлое красноватое пятно размерами 5-10 мм, далее в центре образуется папула, далее — везикула (пузырёк) с прозрачным содержимым до 10 мм (однокамерная и спадающаяся при проколе). Далее при присоединении вторичной флоры возможно её нагноение, после — подсыхание и образование корочек, отпадение которых происходит через 6-8 дней, обычно без последующих дефектов. В редких случаях (выраженное нагноение, расчесывание) могут образовываться рубчики.
Одновременно с высыпаниями на кожных покровах на слизистой оболочке рта образуются нежные везикулы, которые, быстро вскрываясь, образуют афты (эрозии) и могут вызывать чувство дискомфорта, жжения во рту.
Ветряная оспа у новорождённых
Грудные дети ветряной оспой болеют редко, так как большинство из них защищены материнскими антителами. Если ребёнку от матери передались антитела против вируса, то болезнь может протекать стёрто в лёгкой форме. Если защитных материнских антител нет, то ветрянка протекает бурно: выражены симптомы интоксикации, возможны судороги, нарушается сознание, возникают осложнения со стороны внутренних органов и нервной системы.
Ветряная оспа у беременных
Виду широкого распространения заболевания преимущественно в детском и подростковом возрасте к моменту наступления беременности женщины оказываются в большинстве случаев иммунны к вирусу ветряной оспы (т. е. если ветрянка была перенесена до беременности, риска повторного заболевания и угрозы для ребёнка нет, соответственно, нет рисков при контакте беременной с больным ветряной оспой или опоясывающим лишаём). В редких случаях, когда беременная не имеет титра протективных антител и вступает в контакт с больным человеком, возможны различные исходы, зависящие от срока беременности. Значительную опасность представляет острое заболевание ветряной оспой для самой беременной (о чём зачастую забывает как сама женщина, так и врач, диагностировавший заболевание).
Патогенез ветряной оспы

Классификация и стадии развития ветряной оспы
1. По клинической форме:
- рудиментарная (отсутствует синдром общей инфекционной интоксикации, из сыпи — розеолы);
- пустулёзная (присоединение вторичной — бактериальной флоры, нагноение и выраженное усиление интоксикации, частое образование рубчиков);
- буллёзная (выраженные проявления интоксикации, образование пузырей с жидкостью до 3 см);
- геморрагическая (геморрагическое пропитывание содержимого пузырьков, нейротоксикоз);
- гангренозная (образование язв, нейротоксикоз, развитие сепсиса);
- генерализованная (врожденная у детей, прогноз неблагоприятен);
- абортивная (быстрое обратное развитие сыпи).
2. По степени тяжести:
- легкая (умеренный СОИИ, повышение температуры тела до 38°С, необильные высыпания);
- средняя (выраженный СОИИ, повышение температуры тела до 39°С, обильные высыпания);
- тяжелая (резко выраженный СОИИ, повышение температуры тела свыше 39°С, гиперинтенсивные высыпания, сопровождающиеся образованием язв, геморрагиями). [1][2][3]
Стадии заболевания
Осложнения ветряной оспы
Осложнения ветрянки у детей и взрослых
Ветряная оспа у детей и взрослых протекает схоже, но у взрослых осложнения развиваются чаще.
Специфические осложнения:
- стенозирующий ларинготрахеит;
- неврологические осложнения — менингит, энцефалит, миелит;
- кератит;
- геморрагический нефрит.
Неспецифические осложнения:
- абсцессы;
- флегмоны;
- отит;
- пневмония;
- сепсис.
Осложнения ветрянки у беременных
По разным данным, развитие пневмонии у беременных при ветрянке достигает в среднем 22% от общего числа заболевших, а из них 42% случаев заканчивается летально. Вирус проникает через плацентарный барьер и может поражать ребёнка, выраженность проявлений зависит от сроков беременности. Так, при заражении в 1 триместре абортов не отмечается, но риск развития пороков развития достигает 5%, смертность от которых у новорожденных доходит до 34%. Во 2-3 триместрах тяжесть поражения возрастает, однако частота заражения ребёнка резко падает. Наибольший риск для ребёнка представляет заболевание матери за 5 дней до родов и 5 дней после них (риск врожденной инфекции до 20% и смертность до 30%), поэтому при развитии заболевания в предродовом периоде вариантом спасения может быть задержка родов на 5-7 дней (при возможности) и введение специфического иммуноглобулина. [1] [4] [5]
Что такое ветряночная пневмония
Ветряночная пневмония — это опасное осложнение, которое в основном возникает у беременных. Для заболевания характерно двустороннее воспаление лёгких, в тяжёлых случаях приводящее к их отёку и дыхательной недостаточности.
Диагностика ветряной оспы
При каких симптомах нужно обратиться к врачу
В каких случаях проводят анализ крови на ветряную оспу
В общей практике лабораторная диагностика ветряной оспы проводится редко. При необходимости в сомнительных или сложных случаях могут использоваться:
- клинический анализ крови с лейкоцитарной формулой (лейкопения и нормоцитоз, лимфо- и моноцитоз, при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево, т. е. изменения, свойственные большинству вирусных инфекций);
- общий анализ мочи (изменения редки, указывают на степень интоксикации);
- биохимические анализы крови (иногда повышение АЛТ как проявление герпетического гепатита, креатинина при поражениях почек);
- серологические реакции (возможна ретроспективная диагностика методами РСК, РА, ИФА классов IgM и G наиболее широко применяемый метод, позволяет провести дифференциальную диагностику между острой инфекцией и более старым инфекционным процессом, что наиболее важно при беременности. Достаточно информативен метод ПЦР).
Специальная подготовка для сдачи анализов не требуется. Расшифровкой анализов занимается врач.
При риске или произошедшем развитии осложнений производятся соответствующие лабораторные и инструментальные исследования (люмбальная пункция, рентген придаточных пазух носа, органов грудной клетки, КТ, МРТ и др.). [2] [4]
Как отличить ветрянку от других заболеваний

Лечение ветряной оспы
Ввиду всеобщей заболеваемости и в большей степени наличия форм лёгкой и средней тяжести заболевания больные ветряной оспой проходят лечение дома, в случае тяжелого заболевания (с риском развития и развившимися осложнениями), лица, проживающие в организованных коллективах, беременные должны проходить терапию в условия инфекционного стационара (до нормализации процесса и появлении тенденций к выздоровлению).
Самолечение ветряной оспы недопустимо. При появлении первых признаков нужно обратиться к терапевту или педиатру. Далеьнейшим ведением пациента занимается инфекционист.
Больной должен быть изолирован от окружающих (неболевших) людей до 5 дня со времени появления последнего свежего элемента сыпи.
Режим дня
Желателен постельный режим, строгое соблюдение санитарных норм (чистое бельё, коротко остриженные ногти, интимная гигиена).
Питание
Пища должна быть разнообразная, механически и химически щадящая, богатая витаминами, показаны мясные нежирные бульоны, обильное питьё до 3 л/сут. (теплая кипяченая вода, чай, морсы).
Медикаментозная терапия
Лечение ветрянки включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (облегчающую состояние больного путем уменьшения беспокоящих симптомов) терапию.
Этиотропная терапия назначается лишь при заболеваниях тяжелой степени тяжести и риске развития осложнений. Отдельно стоит указать на желательность данного вида лечения ветрянки и у взрослых больных, т. к. именно у них есть повышенный риск развития осложнений.
В качестве патогенетической и симптоматической терапии могут быть использованы препараты следующих групп:
Особенности ухода и лечения детей с ветрянкой
Ветряную оспу у детей и взрослых лечат схоже. Жаропонижающие детям следует давать при температуре свыше 38,5℃ (взрослым от 39,5℃). При уходе за ребёнком с ветрянкой важно не допускать расчёсывания кожи и срывания корочек.
Признаки выздоровления
К критериям выписки пациента, переболевшего ветрянкой, относятся:
- с момента появления последнего свежего элемента сыпи прошло не менее пяти дней;
- нормализация температуры тела;
- отсутствие изменений лабораторных показателей (при тяжёлом течении);
- отсутствие осложнений.
Ввиду нестойкости вируса в окружающей среде заключительную дезинфекцию в очаге заболевания не проводят (достаточно проветривания). [1] [2] [4]
Прогноз. Профилактика
- ведущую роль в профилактике распространения ветряной оспы играет изоляционное разобщение больных и здоровых (детей до 7 лет, не болевших, разобщают с 9 по 21 день с момента контакта с больным);
- мытьё рук и лица с мылом после общения с больными;
- прогулки на свежем воздухе;
- здоровое питание, поливитамины;
- частое проветривание помещения.
Вакцинация. Стоит ли делать прививку от ветрянки взрослым
Вакцинация в раннем возрасте предотвращает в 99 % развитие заболевания у детей, при контакте в подавляющем большинстве случаев — в первые 72 часа, предотвращает развитие тяжёлых форм и патологий плода у беременных. Однако есть ряд ограничений, существенно препятствующих распространению вакцинации в нашей стране — высокая стоимость вакцины, отсутствие массового вакцинирования (по данным ВОЗ, для реализации коллективного иммунитета необходимо привить не менее 90% детского населения, иначе возрастает риск заболевания неболевших и непривитых лиц взрослого состава). [1] [5]
- небеременным женщинам детородного возраста;
- медицинским работникам;
- людям с ослабленным иммунитетом и родственникам, проживающим с ними;
- учителям и воспитателям;
- персоналу домов престарелых и людям, проживающих в них;
- международным путешественникам [6] .
Можно ли второй раз заболеть ветрянкой
Иммунитет после болезни стойкий, повторные заболевания возможны у лиц с иммунодефицитом, врожденным дефицитом иммуноглобулина А. [1] [2] [5]
К заражению устойчивы:
- люди, переболевшие ветряной оспой;
- новорождённые с защитными антителами, которые передались им от матери;
- вакцинированные пациенты.
Постконтактная профилактика
Предотвратить развитие инфекции или ослабить её течение поможет внутримышечное введение иммуноглобулина к вирусу ветряной оспы (VariZIG).
Профилактика после контакта с заболевшим показана:
- пациентам с лейкемией, иммунодефицитом или другими тяжёлыми заболеваниями;
- беременным женщинам, не имеющим антител к вирусу;
- новорождённым, чьи матери были инфицированы ветряной оспой за пять дней до родов или через два дня после них;
- новорождённые младше 28 недель, контактировавшие с возбудителем не через мать, даже если у неё есть специфический иммунитет [7] .
Профилактика рубцов и шрамов
Как правило, изменения кожи при ветряной оспе полностью исчезают после выздоровления. Важно лишь не расчёсывать кожу, не срывать корочки и ограничить применение косметических средств.
Читайте также:

