Убивает ли хлорка вирус гепатит с
Обновлено: 22.04.2024
Учитывая большую распространенность заболевания, здравоохранение РФ уделяет особое внимание профилактике заражения вирусными гепатитами.
Пути передачи инфекции
К парентеральным относят гепатиты В и С. Парентеральные гепатиты передаются двумя путями: половым и парентеральным (через кровь). Гепатиты могут распространяться при проведении различных немедицинских и медицинских манипуляций, сопровождаемых повреждением кожи и слизистых оболочек.
Так, в быту заражение возможно при выполнении косметических процедур (маникюра, пирсинга, тату) нестерильным инструментарием, использовании общих принадлежностей гигиены (бритв, зубных щеток, маникюрных ножниц), общих шприцов для введения инъекционных наркотиков.
В медицинских учреждениях передача вируса гепатита может осуществляться при использовании во время манипуляций нестерильных инструментов, проведении переливания крови и пересадки органов.
Меры профилактики передачи гепатитов в ЛПУ
В настоящее время возможность заражения парентеральным гепатитом в медицинских учреждениях сведена к минимуму. Это стало возможным благодаря строгому соблюдению санэпидрежима. Так, профилактика инфекции гепатита в ЛПУ включает:
- Работу медперсонала в защитных перчатках;
- Регулярную гигиеническую обработку рук медперсонала мылом и кожными антисептиками;
- По возможности использование одноразовых инструментов;
- Правильную утилизацию использованных одноразовых инструментов;
- Обеззараживание инструментария многоразового использования согласно строгому алгоритму;
- Дезинфекционную обработку оборудования и мебели.
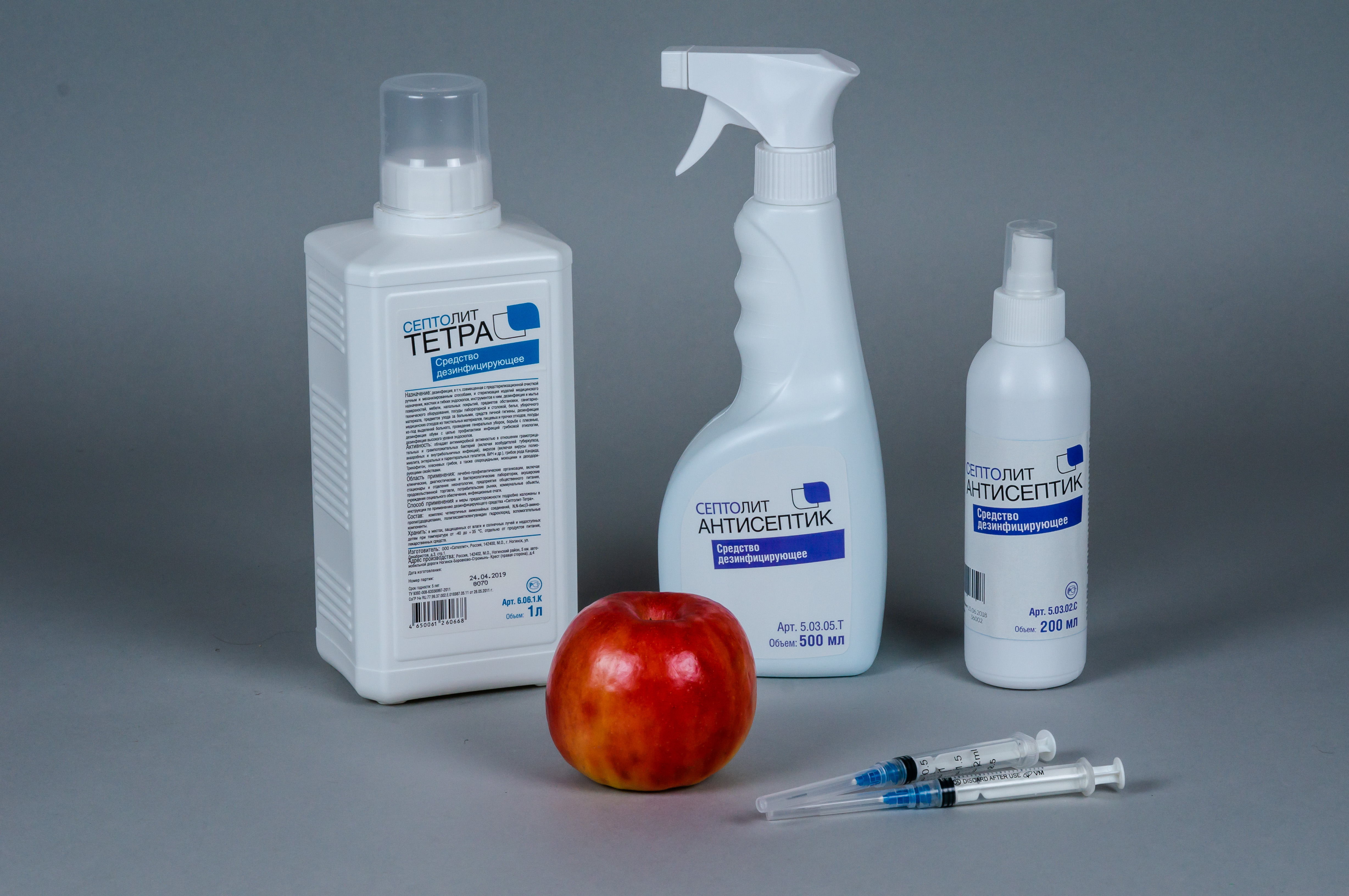
Обработка инструментов
Вирусы гепатита В и С очень устойчивы во внешней среде. Добиться уничтожения вирусов на медицинских инструментах можно лишь путем их трехэтапной обработки. Алгоритм обеззараживания выглядит так:
- Дезинфекция инструментов;
- Предстерилизационная очистка;
- Стерилизация.
По окончанию времени дезинфекционной выдержки приступают к предстерилизационной очистке. Для этого непосредственно в дезрастворе (если он обладает моющими свойствами) проводят чистку инструментов щеточками и марлевыми тампонами. После очистки инструменты промывают водой и высушивают.
Далее инструменты отправляют на стерилизацию. Стерилизационная обработка может осуществляться в автоклаве при температуре 120°С в течение 45 минут или воздушном стерилизаторе при температуре 180°С в течение 60 минут.
Обеззараживание объектов помещения
Во время проведения медицинских манипуляций кровь пациентов может попадать на внешние объекты. Поэтому в помещениях, где проводят медицинские манипуляции, ежедневно должна проводиться влажная уборка с применением дезинфицирующих средств.
Так, ежедневной дезинфекции подлежат:
- Медицинское оборудование;
- Мебель;
- Сантехническое оборудование;
- Поверхности помещения (пол, стены, двери).
Уборка проводится как минимум один раз в день — в конце рабочей смены. Однако если в течение дня на поверхность мебели или оборудования попадает кровь ее необходимо сразу же протереть ветошью, смоченной в дезсредство. После использования ветошь замачивают в дезсредстве.
Химические средства, уничтожающие микробы и другую патогенную микрофлору и применяемые в качестве дезинфектантов, подразделяются на несколько групп:
-
(активное вещество – хлор, йод, бром);
- кислородосодержащие;
- альдегидсодержащие;
- гуанидинсодержащие;
- катионные;
- феноловые;
- спиртовые;
- смешанные.

Эти вещества оказывают на клетку микроорганизма бактерицидное (вирулицидное, микоцидное, спороцидное) или статическое действие. При первом варианте в клетке происходят необратимые процессы, и она гибнет. При втором — только угнетается её жизнедеятельность. Какое действие окажет средство на клетку, зависит от многого: свойств дезинфектанта, его концентрации, активности, параметров окружающей среды (кислотность, температура, влажность, наличие органических включений), вида и количества микроорганизмов, их резистентности, проницаемости стенки мембраны.
Хлорсодержащие средства
Эти вещества содержат активный компонент – хлор (едкий газ, растворимый в воде). Дезинфицирующий эффект их основан на окислительных свойствах, так как в воде они распадаются на хлор и активный кислород, которые оказывают бактерицидное действие и убивают микробы.
Активность зависит от количества активного хлора в %, кислотности среды и температуры (эффективность растёт в кислой среде и ближе к 50°), времени воздействия (экспозиции).
К самым чувствительным бактериям относятся кишечная палочка, холерный вибрион. К наиболее устойчивым — споры бацилл и клостридий (сибирская язва, ботулизм, столбняк).
Примеры хлорсодержащих средств:
- хлорная известь — порошок желтоватого цвета, не полностью растворяющийся в воде (образуется взвесь), используется 10-20% раствор для дезинфекции биологических жидкостей, 0.2-2% – для профилактической обработки поверхностей, инвентаря, посуды; содержит гипохлорит кальция, его соли и гашеную известь; распадается в воде на хлорноватистую кислоту и кислород; её свойства:
- содержание хлора от 25%;
- высокая бактерицидная активность, в высоких концентрациях убивает и споры;
- невысокая стойкость (разлагается, теряется активность хлора);
- вызывает коррозию, обесцвечивание, портит материалы;
- 26% хлора;
- нерезкий запах;
- высокая антимикробная активность;
- стойкость (рабочий раствор годен не менее 15 суток);
- 50-55% активного хлора;
- устойчив к разложению (хранится до 5 лет);
- 58% активного хлора;
- высокоактивен;
- стойкий;
- до 60% активного хлора;
- эффективно убивает микробы, вирусы, грибки, споры;
- до 90% активного хлора;
- в 10 раз активнее хлорной извести;
- срок хранения до 3 лет.
Механизм влияния хлорсодержащих дезсредств на микробную клетку
Хлор взаимодействует с клеточной стенкой микроорганизма. Растворенный в жидкости, он адсорбируется оболочкой клетки и проникает внутрь путём диффузии. Затем вступает в окислительную реакцию с составными частями, находящимися в цитоплазме, вызывает коагуляцию белковых ферментов, нарушает обмен веществ, что ведёт к гибели клетки.
Хлорсодержащие средства с антимикробным действием фирмы Сателлит
Эти таблетки на основе дихлоризоциануровой кислоты с высоким содержанием активного хлора отлично растворяются в воде, активно убивают бактерии, как грамположительные, так и грамотрицательные, микобактерии туберкулёза, вирусы (ВИЧ и др.), грибы (Кандида и др.), споры.
Применяются для дезинфекции поверхностей, инструментов, оборудования, посуды, инвентаря, отходов в ЛПУ, общепите, на коммунальных объектах, в детских учреждениях, в местах массового скопления людей.
Среди всех видов гепатитов, вирус гепатита С считается наиболее опасным. В 80% всех случаев после инфицирования, заболевание переходит в хроническую форму, а при отсутствии лечения усложняется циррозом печени.
![Сколько живет во внешней среде вирус гепатита С?]()
Крайне важно быть осведомленным о том, как именно можно заразиться болезнью, и как долго вирус может жить во внешней среде. Такие знания помогут уберечься от недуга и упредить его распространение среди здоровых слоев населения.
Способы заражения
Вирус гепатита С передается через кровь. Инфицироваться можно после непосредственного контакта с зараженной свежей кровью или засохшими пятнами. Чаще всего болезнь передается:
при ненадлежащей стерилизации хирургических инструментов;
во время переливания крови;
при многоразовом использовании одноразовых шприцов;
во время нанесения татуировок нестерильными инструментами;
при выполнении маникюра или педикюра нестерильными инструментами;
во время незащищенного полового акта с вирусоносителем;
от больной матери своему новорожденному ребенку.
Учитывая вышеописанные способы заражения, определена группа риска людей особенно подвергающихся инфицированию, среди них:
медицинский персонал, контактирующий с кровью вирусоносителей;
пациенты, перенесшие переливание крови или хирургические вмешательства;
клиенты сомнительных салонов красоты;
люди, ведущие беспорядочную половую жизнь;
члены семьи, проживающие на одной территории с больным человеком.
Сколько и при какой температуре живет вирус гепатита С?
Устойчивость вируса напрямую зависит от температурного режима внешней среды. Возбудитель способен сохранять свои свойства на протяжении недели, при температуре от +4 до + 22 градусов.
В ходе исследований также было выявлено, что вирус не погибает при низких температурах. После заморозки он приостанавливает свое воздействие, но стоит его разморозить, и возбудитель становится снова опасным для организма человека.
Как устранить инфекцию во внешней среде?
Погубить возбудитель во внешней среде может дезинфицирующее средство с высокой концентрацией антисептика. Поэтому свежие или засохшие пятна зараженной крови следует удалять при помощи любого моющего средства содержащего хлор или раствором хлорной извести, разведенным в соотношении 1 к 100. Также для этих целей можно использовать:
95%-ный медицинский спирт;
Кровь вирусоносителя, попавшую на одежду, необходимо удалить по средством стирки в горячей воде (не менее 60-ти градусов) со стиральным порошком. Стирка должна продолжаться 30-40 минут. Также, одежду можно прокипятить 5-10 минут.
Все манипуляции по устранению источников инфицирование нужно проводить в одноразовых резиновых перчатках, после чего утилизировать их надлежащим способом.
При необходимости стерилизации помещения вместе с находящимися в нем зараженными предметами проводить ее следует при помощи ультрафиолетового излучения.
Что делать, если контакт с возбудителем произошел?
Если контакт с зараженной кровью произошел, необходимо незамедлительно принять надлежащие меры и снизить риск инфицирования.
При попадании крови непосредственно в рану, необходимо быстро выдавить кровь, обработать поврежденный участок мылом и спиртом или йодом.
При попадании вируса в рот, необходимо постараться выплюнуть все вместе со слюной и тщательно прополоскать рот раствором марганцовки.
При попадании возбудителя в полость носа, слизистую следует промыть физраствором и закапать нос протарголом.
При попадании инфицированной жидкости в глаза, их необходимо промыть 1%-ной борной кислотой.
Несмотря на своевременно проведенные мероприятия по упреждению заражения, фактор инфицирования сохраняется. Поэтому крайне важно провести соответствующее лабораторное исследование на выявление вируса в организме, через 2 недели и полгода.
Как не передать вирус другим?
Если вы являетесь вирусоносителем, необходимо соблюдать ряд правил, которые помогут избежать распространения возбудителя окружающим.
Во-первых, исключить совместное использование различных предметов гигиены (маникюрных принадлежностей, зубных щеток, расчесок, бритв и т.д.).
Во-вторых, сразу же обрабатывать и заклеивать порезы, царапины и раны.
В-третьих, избегать посещения салонов красоты и тату-салонов;
В-четвертых, информировать сотрудников медицинских учреждений о наличии болезни;
В-пятых, избегать незащищенных половых актов.
Кроме этого, важно не запускать болезнь, и выполнять все предписания лечащего врача. В настоящее время гепатит С, хорошо поддается лечению, особенно при помощи современных противовирусных средств, таких как Софосбувир и Даклатасвир. Информацию о том, где купить Софосбувир и прочие дженерики, а также как проводится терапия при помощи таких средств, вы найдете на данном ресурсе.
Что такое гепатит А (болезнь Боткина)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов
![Александров Павел Андреевич, инфекционист, гепатолог, паразитолог, детский инфекционист - Санкт-Петербург]()
Определение болезни. Причины заболевания
Вирусный гепатит А (Hepatitis A viruses, HAV) — острое инфекционное заболевание, вызываемое вирусом гепатита А, клинически характеризующееся синдромом общей инфекционной интоксикации, синдромом нарушения пигментного обмена, синдромами энтерита, холестаза, увеличением печени и в некоторых случая селезёнки, сопровождающееся нарушением функции печени, преимущественно доброкачественного течения.
![Поражение печени вирусом гепатита А]()
Этиология
семейство — пикорнавирусы (Picornaviridae)
вид — вирус гепатита А (HAV)
![Строение вируса гепатита А]()
Во внешней среде очень устойчив: при температуре окружающей среды около 4°C сохраняется несколько месяцев, при 2°C — несколько лет, при замораживании очень длительно, при комнатной температуре — несколько недель. В растворе хлорсодержащих средств (0,5-1 мг/л) гибнет в течение часа, при 2,0-2,5 мг/л — в течение 15 минут, ультрафиолетовое облучение приводит к гибели в течение минуты, при кипячении сохраняется до 5 минут. В кислой среде желудка не погибает.
Наиболее значимым маркером вирусного гепатита А являются антитела класса М (анти-HAV IgM), которые образуются в начальный период заболевания и выявляются до 5 месяцев. Появление анти-HAV IgG (маркера перенесённой ранее инфекции) начинается с 3-4 недели заболевания. Антиген вируса выявляется в каловых массах за 7-10 дней до начала манифестных (явно выраженных) проявлений болезни. [1] [2] [4]
Эпидемиология
Заражение гепатитом А происходит при контакте с источником инфекции — живым человеком (больной различными формами заболевания и вирусоноситель). Больные с типичными формами являются главным источником распространения вируса (от конца скрытого и всего желтушного периодов).
Ежегодно в мире регистрируется примерно 1,5 млн случаев заболевания (количество субклинических и бессимптомных форм сложно даже представить). Смертность по миру в 2016 г., по данным ВОЗ, составила 7134 человек [10] .
Условно существует территориальное распределение по уровням инфицирования населения: высокий, средний и низкий.
Районы с высоким уровнем инфицирования это преимущественно Юго-Восточная Азия, Средняя Азия, Африка, Центральная Америка (плохие санитарные условия и низкий доход) — большинство населения к периоду взросления уже переболели и имеют иммунитет, вспышки болезни встречаются редко.
Районы со средним уровнем инфицирования — страны с переходной экономикой, развивающиеся, имеющие различия в санитарно-гигиенических условиях на территории одного региона, например Россия (большая часть населения к периоду взросления не болела и не имеет иммунитета к вирусу, возможны большие вспышки болезни).
Районы с низким уровнем инфицирования — развитые страны с высоким уровнем дохода и хорошими санитарно-гигиеническими условиями, например США, Канада, Европа, Австралия. Большинство людей не имеет иммунитета и не болела, вспышки случаются редко и чаще среди групп риска [7] .
В окружающую среду вирус выделяется преимущественно с фекалиями.
Механизм передачи: фекально-оральный (пути — водный, контактно-бытовой, пищевой), парентеральный (редко при переливании крови), половой (орально-анальный контакт).
Восприимчивость населения высокая.
Факторы риска заражения:
- высокая скученность населения;
- несоблюдение правил личной гигиены и правил хранения, обработки и приготовления продуктов питания;
- неудовлетворительное состояние объектов водоснабжения;
- бытовой очаг заболевания.
Кто находится в группе риска
- путешественники (особенно в страны жаркого климата и с плохими социальными условиями);
- гомосексуалисты;
- люди, употребляющие наркотики (любые), алкоголики;
- медработники (непривитые и не болевшие);
- бездомные;
- люди, имеющие постоянные контакты (в силу профессии или иных причин) с мигрантами из неблагополучных по гепатиту А регионов.
Характерна осенне-весенняя сезонность, повышенная привязанность к жарким южным регионам.
Иммунитет после перенесённого заболевания стойкий, пожизненный, то есть повторно заболеть нельзя [1] [3] [4] [7] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита А
Заболевание начинается постепенно. Инкубационный период гепатита А протекает 7-50 дней.
Синдромы вирусного гепатита А:
- общей инфекционной интоксикации;
- нарушения пигментного обмена (желтуха);
- энтерита (воспаление слизистой тонкой кишки);
- холестаза (уменьшение количества желчи, поступающей в двенадцатиперстную кишку);
- гепатолиенальный (увеличение печени и селезёнки);
- отёчный;
- нарушения функции печени.
Типичное течение болезни — это желтушная форма болезни средней степени тяжести (устаревшее название — желтуха или болезнь Боткина).
Начальный период болезни (преджелтушный) имеет продолжительность от 2 до 15 дней и может протекать по нескольким вариантам:
При осмотре обнаруживается увеличение печени и, в меньшей степени, селезёнки, чувствительность края печени, повышение ЧСС (пульса), носовые кровотечения. В конце периода моча темнее, а кал становится светлее.
Следующий период (желтушный) длительностью около 7-15 дней характеризуется снижением выраженности симптомов предшествующего периода (то есть с появлением желтухи самочувствие улучшается). Усиливается желтушное окрашивание склер, кожных покровов и слизистой оболочки ротоглотки. Моча приобретает цвет тёмного пива, кал белеет. Присутствует общая слабость, недомогание, плохой аппетит, чувство тяжести и переполненности в правом подреберье, больной расчёсывает себя из-за зуда кожи (лихенификация), появляются петехии (мелкие кровоизлияния) на коже.
![Признаки желтушного периода гепатита А]()
При врачебном исследовании выявляется увеличение печени и селезёнки, явственно положителен симптом Ортнера (болезненность при поколачивании ребром ладони по правой рёберной дуге), гипотония (может быть и нормотония), токсическая брадикардия (снижение ЧСС), появляются периферические отёки, возможны боли в суставах (артралгии).
Далее при благоприятном течении заболевания (которое наблюдается в большинстве случаев) происходит регресс клинической симптоматики, осветление мочи и потемнение кала, более медленное спадение желтушности кожи, склер и слизистых оболочек.
Под нетипичным течением болезни подразумеваются лёгкие безжелтушные формы гепатита А (отсутствие симптомов или лёгкая слабость без желтухи, тяжесть в правом подреберье), фульминантные формы.
Факторы, увеличивающие риск тяжёлого течения гепатита А:
Последствия для беременных
У беременных гепатит А протекает в целом несколько тяжелее, чем у небеременных. Примерно в 36 % случаев возможно развитие слабости родовой деятельности, преждевременные роды (31-37 неделя) и послеродовые кровотечения. Вирус не проникает через плаценту, то есть какого-то специфического действия на плод не оказывает. В грудном молоке вирус не содержится [1] [2] [4] [7] .
Патогенез гепатита А
Воротами для проникновения вируса является слизистая оболочка органов желудочно-кишечного тракта, где происходит его первичное размножение в эндотелиальной выстилке тонкого кишечника и мезентериальных лимфоузлах.
![Путь распространения гепатита А в организме человека]()
Далее происходит гематогенное распространение вирусных частиц и проникновение их в печень, где они локализуются в ретикулогистиоцитарных клетках Купфера и гепатоцитах. В результате этого происходит повреждение клеток:
- проникновение вируса в клетку;
- захват лизосомой;
- разрушение белковой оболочки вируса;
- сборка белков по программе вирусной РНК;
- встраивание этих белков в цитолемму клетки;
- образование патологических пор в оболочке клетки;
- поступление внутрь клетки ионов натрия и воды;
- баллонная дистрофия (разрушение ультраструктур клетки и образование крупных вакуолей) с последующим некрозом (его объём, как правило, ограничен);
- гибель клетки и лимфоцитарная иммунная реакция, приводящая к основному объёму поражения.
![Изменение клеток печени при гепатите А]()
В дальнейшем вирус попадает в желчь, с ней он проникает в кишечник и выводится в окружающую среду с фекалиями. Вследствие компетентных реакций иммунной защиты размножение вируса заканчивается, и он покидает организм больного. [2] [3] [4]
Классификация и стадии развития гепатита А
По степени разнообразия проявлений выделяют две формы гепатита А:
- клинически выраженная (желтушная, безжелтушная, стёртая);
- субклиническая (инаппарантная).
По длительности течения также выделяют две формы гепатита А:
- острая циклическая (до трёх месяцев);
- острая затяжная (более трёх месяцев).
Степени тяжести гепатита А:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная).
Согласно МКБ-10 (Международной классификации болезней десятого пересмотра), заболевание подразделяют на три вида:
- В15. Острый гепатит А;
- В15.0. Гепатит А с печёночной комой;
- В15.9. Гепатит А без печёночной комы. [2][4]
Осложнения гепатита А
Заболевание может привести к следующим осложнениям:
- печёночная кома (дисфункция центральной нервной системы, связанная с тяжёлым поражением печени — встречается крайне редко);
- холецистохолангит (выраженные боли в правом подреберье, нарастание желтухи и зуда кожи);
- гемолитико-уремический синдром, преимущественно у детей (гемолитическая анемия, тромбоцитопения, острая почечная недостаточность);
- развитие аутоиммунного гепатита I типа.
Гепатит А не приводит к формированию хронических форм, однако из-за выраженного воспалительного процесса возможно появление длительных резидуальных (остаточных) явлений:
- дискинезия (нарушение моторики) желчевыводящих путей;
- постгепатитная гепатомегалия (увеличение размеров печени из-за разрастания соединительной ткани);
![Резидуальное явление в виде увеличения печени]()
- постгепатитный синдром (повышенная утомляемость, аснено-невротические проявления, тошнота, дискомфорт в правом подреберье). [1][5]
Диагностика гепатита А
Методы лабораторной диагностики:
- Клинический анализ крови — нормоцитоз или лейкопения, лимфо- и моноцитоз, нейтропения, СОЭ в норме или снижена.
- Биохимический анализ крови — повышение общего билирубина и в большей степени его связанной фракции (реакция Эрлиха), повышение аланинаминотрансферазы и аспартатаминотрансферазы, снижение протромбинового индекса, повышение тимоловой пробы (снижение альбуминов и повышение гамма-глобулинов), повышение гамма-глутамилтранспептидазы, щелочной фосфатазы и другие показатели.
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина. Ранее, особенно в вооруженных силах, для выявления больных на начальной стадии практиковалось использование пробы Разина: утром производится опускание индикаторной полоски в мочу (при наличии уробилина она меняет цвет), и военнослужащий с подозрением на заболевание госпитализировался для углублённого обследования. Тест на уробилин становится положительным в самом начале заболевания — в конце инкубационного периода из-за болезни печёночной клетки.
- Серологические тесты — выявления анти-HAV IgM и анти-HAV IgG методом ИФА (иммуноферментного анализа) в различные периоды заболевания и HAV RNA с помощью ПЦР-диагностики (полимеразной цепной реакции) в острый период.
- Ультразвуковое исследование органов брюшной полости — увеличение печени и иногда селезёнки, реактивные изменения структуры печёночной ткани, лимфаденопатия ворот печени.
Обследование лиц, бывших в контакте с больным
Лица, контактирующие с больным вирусным гепатитом А, подлежат осмотру врачом-инфекционистом с последующим наблюдением до 35 дней со дня разобщения с больным. Наблюдение включает термометрию, осмотр кожных покровов, определение размеров печени и селезёнки, а также лабораторное обследование (АЛТ, общий билирубин, антитела классов М и G к вирусу гепатита А вначале и через три недели от первичного обследования).
Дифференциальная диагностика проводится со следующими основными заболеваниями:
- в начальный период: ;
- гастрит, гастроэнтероколит;
- полиартрит;
- энтеровирусная инфекция;
- в желтушный период: ;
- псевдотуберкулёз; ;
- желтухи другой этиологии (гемолитическая болезнь, токсические поражения, опухоли ЖКТ и другие заболевания);
- гепатиты другой этиологии (вирусные гепатиты В, С, Д, Е и другие, аутоиммунные гепатиты, болезнь Вильсона — Коновалова и т.п.) [1][2][3][4][9] .
Лечение гепатита А
Этиотропная терапия (направленная на устранение причины заболевания) не разработана.
Медикаменты
В зависимости от степени тяжести и конкретных проявлений назначается инфузионная терапия с глюкозо-солевыми растворами, обогащёнными витаминами. Показано назначение сорбентов, препаратов повышения энергетических ресурсов, при необходимости назначаются гепатопротекторы, в тяжёлых случаях — гормональные препараты, препараты крови, гипербарическая оксигенация и плазмаферез.
![Механизм плазмафереза при лечении гепатита А]()
Нужна ли госпитализация
В случае лёгких форм гепатита А лечение может проводиться на дому (при наличии условий). Госпитализация потребуется, начиная со среднетяжёлых форм, лицам групп риска по тяжёлому течению, пациентам с осложнёнными формами, беременным и детям. Каких-либо особенностей при дальнейшем лечении вирусного гепатита А у детей нет.
Режим постельный или полупостельный. При гепатите А нарушаются процессы образования энергии в митохондриях, поэтому предпочтителен длительный отдых.
Лечение в стационаре и выписка
Лечение гепатита А проходит в инфекционном отделении больницы. Выписка пациентов происходит после появления стойкой и выраженной тенденции к клиническому улучшению, а также улучшения лабораторных показателей.
Критерии выписки больных:
- стойкая и выраженная тенденция к клиническому улучшению (отсутствие интоксикации, уменьшение размеров печени, регресс желтухи);
- стабильное улучшение лабораторных показателей (нормализация уровня билирубина, значительное снижение уровня АЛТ и АСТ).
При неосложнённых формах реконвалесценты (выздоравливающие больные) подлежат наблюдению в течении трёх месяцев с осмотром и обследованием не реже одного раза в месяц. [2] [3] [6]
Физиотерапия
В фазе реконвалесценции, особенно при затяжных формах болезни, возможно применение физиотерапевтических методов лечения:
- грязевых аппликаций на область правого подреберья;
- акупунктуры;
- массажа проекции области печени, желчного пузыря, желчевыводящих протоков.
Диета
Показана диета № 5 по Певзнеру — механически и химически щадящая, употребление повышенного количества жидкости и витаминов, запрет алкоголя. Исключается острое, жареное, копчёное, ограничивается кислое и соль. Все блюда готовятся на пару, тушатся, отвариваются и подаются только в тёплом виде.
Прогноз. Профилактика
Прогноз заболевания, как правило, благоприятный. Пациенты выздоравливают спустя 1-3 месяца после выписки из стационара. В редких случаях заболевание приобретает затяжной характер.
Критерии излеченности:
- отсутствие интоксикации;
- полная нормализация уровня билирубина, АЛТ и АСТ;
- нормализация размеров печени и селезёнки;
- появление в крови антител к вирусу гепатита А класса G (Anti-HAV-IgG).
Неспецифические мероприятия, позволяющие снизить количество случаев инфицирования:
- обеспечение условий и факторов потребления безопасной питьевой воды (водоснабжение);
- обеспечение и контроль за соблюдением утилизации сточных вод (канализационное хозяйство);
- контроль за качеством обследования персонала, связанного с пищевой промышленностью;
- контроль и соблюдение технологии хранения, приготовления и транспортировки пищевых продуктов и воды.
К личным профилактическим мерам относится тщательное мытьё рук после посещения туалета, смены подгузников, а также перед приготовлением или приёмом пищи.
Вакцинация
Специфическим профилактическим мероприятием является проведение иммунизации против гепатита А: практически у 100% привитых двукратно людей вырабатывается стойкий иммунитет, предотвращающий развитие заболевания. Вакцинация — это самый лучший способ предотвратить заражение.
![]()
Это инфекционное заболевание печени, которое вызывает вирус гепатита С. Данная форма гепатита широко распространена в мире, только по статистическим данным этим вирусом заражено более 2% населения планеты или более 170 миллионов человек. Однако истинные размеры этой проблемы, как и её социально-экономическое значение для общества, остаются, в целом, не установленными.
Наибольшая опасность заболевания состоит в том, что примерно у 80% больных развивается хроническая форма, которая может привести к раку или циррозу печени.
Часто гепатит С даже специалисты называют немым или ласковым убийцей, т.к. заболевание протекает мягко, ничем себя не проявляя, и человек долгие годы не подозревает об этом.
Как передается вирусный гепатит С?
Заражение гепатитом С возможно только при прямом контакте с кровью инфицированного человека:
- При трансплантации органов или переливании препаратов крови. В последние годы в развитых странах биологический материал в обязательном порядке тестируется на наличие вируса гепатита С, поэтому этот путь передачи становится менее значимым. Однако не стоит забывать, что ещё некоторое время назад данная процедура не проводилась, да и сейчас в развивающихся странах сохраняется риск заражения при медицинских манипуляциях;
- При использовании одного шприца для внутривенного введения наркотических средств среди наркоманов;
- При выполнении пирсинга, татуировок, маникюра, педикюра инструментами, загрязнёнными инфицированной кровью;
- При проведении гемодиализа;
- В быту при совместном использовании бритв, зубных щёток, маникюрных принадлежностей, на которых может остаться кровь больного человека;
- При незащищённом половом акте с носителем вируса (вероятность передачи составляет около 5%);
- Не редки случаи заражения медицинских работников при проведении медицинских манипуляций, связанных с кровью;
- От инфицированной матери к плоду (заражение происходит менее чем в 5% случаев и, как правило, при прохождении ребёнком родовых путей).
Гепатит С не передаётся при рукопожатии, объятиях, поцелуях, воздушно-капельным путём, при пользовании общим туалетом, предметами обихода, посудой, едой или напитками.
Симптомы вирусного гепатита С
От момента заражения до клинических проявлений заболевания проходит от нескольких недель до полугода или года. Острое начало болезни может сопровождаться утомляемостью, слабостью, суставными болями, пищеварительными расстройствами. Подъём температуры и желтуха малохарактерны.
После острой фазы возможны следующие исходы: выздоровление, переход в вирусоносительство или в хроническую форму заболевания (в 70-80% случаев). При хроническом течении повреждение клеток печени нарастает постепенно, на протяжении нескольких лет, развивается фиброз. Функция печени может сохраняться долго, а появление первых симптомов в виде желтухи, нарастания слабости, увеличения живота, возможны уже при развившемся циррозе печени.
Резкое утяжеление прогноза и течения заболевании происходит при сочетании гепатита С с другими формами вирусного гепатита.
Диагностика гепатита С?
Если на основании симптомов вы заподозрили у себя заболевание или получили положительный анализ на антитела к вирусу гепатита С, как можно скорее обратитесь к своему терапевту. Если при повторных исследованиях диагноз подтвердится, необходимо отказаться от употребления алкоголя и выполнять все предписания врача. Вылечить гепатит самостоятельно с применением методов нетрадиционной медицины невозможно, лечением должен заниматься только опытный врач-гепатолог.
Если вовремя начата комбинированная противовирусная терапия хронического гепатита С, прогноз, как правило, благоприятный.
Профилактика вирусного гепатита С включает:
- отказ от внутривенных наркотиков, ни при каких условиях не допускайте использование чужих игл и шприцев;
- не пользуйтесь любыми иными предметами, где может оказаться чья-то кровь;
- на приёме у стоматолога контролируйте, чтобы применялись одноразовые инструменты, посещайте только проверенные тату-и маникюрные салоны;
- при половых контактах с вирусоносителем или с больным гепатитом С человеком используйте презерватив.
Читайте также:











