Удаление папилломы из цервикального канала
Обновлено: 24.04.2024
Разрастания внутренней слизистой выстилки матки (научное название — эндометрий) называются полипами. Могут возникать как в шейке матки (узкая нижняя часть, выступающая во влагалище), так и в ее теле (широкая верхняя часть матки).
Размеры этих новообразований колеблются от зернышка до теннисного мячика. С маткой они тоже соединяются по-разному — тонкой ножкой (как гриб) или широким коротким основанием (сидячие полипы). Встречаются как одиночные разрастания, так и обильные, множественные, вплоть до полного поражения матки (полипоз).
Полип может вырасти у женщин любого возраста. Этот диагноз ставят и юным девушкам с не сложившимся пока менструальным циклом и дамам в период климакса.
Содержание статьи
Содержание статьи
Нужна консультация специалиста?
Оставьте заявку и мы свяжемся с Вами в течение 30 минут.
Цены на удаление полипа полости матки
Полипэктомия с раздельным выскабливанием слизистой матки под контролем гистероскопии 14 500
Раздельное выскабливание слизистой матки под контролем гистероскопии 18 000
Анестезиологическое пособие для малых гинекологических операций 2 500
Гистологическое исследование операционного материала 1 740
- Запись на приём
Нужно ли удалять полип матки?
Если полип в матке по размерам не больше 5 мм, а его присутствие не доставляет неприятных ощущений пациентке (кровянистых выделений нет), то, по мнению специалистов нашей гинекологической клиники на Цветном бульваре , вмешиваться не нужно. Женщина подлежит диспансерному наблюдению у гинеколога. Иногда разрастание самопроизвольно исчезает.
Размер полипа 7 мм и более заставляет начать лечение. Поначалу оно консервативное, то есть ограничивается приемом лекарственных препаратов. Обычно врач выписывает оральные контрацептивы: они хорошо контролируют симптомы. Если же клинических симптомов нет, обходятся регулярными врачебными осмотрами. Рост полипа или появление мажущих выделений, боли — сигнал о необходимости хирургического удаления.
Клиническую симптоматику дают большие полипы (10–15 мм):
- мажущие выделения крови;
- боль в паховой области;
- неприятные ощущения в течение коитуса.
При этом требуется оперативное иссечение полипов в 100% случаев.
Разработано несколько способов хирургического удаления маточных полипов:
- резектоскопом;
- электропетлей;
- откручиванием ножки;
- выскабливанием;
- лазерным выжиганием;
- разрушением при воздействии низких температур;
- радиохирургическим способом.
Эти способы в основном осуществляются путем эндоскопического вмешательства (гистероскопии). Оно не предполагает производства разрезов — доступ обеспечивается через влагалище и шейку (естественные отверстия). Визуальное наблюдение за ходом манипуляций в матке устанавливается с помощью миниатюрной камеры гистероскопа.
Конкретный способ удалить полипы подбирают соответственно характеристикам определенного новообразования. К ним относятся размер, форма доброкачественного образования, состав его тканей, клиническая симптоматика, которую дает наличие полипа.



Самый щадящий метод

без разрезов

время операции - 20 минут




проводится лазерным скальпелем

без кровотечения

без рубцов




высокочастотные радиоволны

минимальное
травмирование тканей

без кровотечения

Метод гистерорезектоскопии
Самый щадящий и высокоэффективный метод. При гистероскопии специальные инструменты вводятся в матку через естественные отверстия — влагалище и маточную шейку. Это позволяет обойтись безо всяких разрезов.
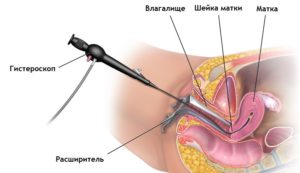
Сначала вводятся расширители шейки, затем аппарат гистероскоп для осмотра внутренней поверхности матки. На нем укреплен осветительный прибор и камера, увеличивающая изображение и передающая его на экран врача. Также необходим инструмент для собственно удаления. Им могут служить различные насадки на гистероскопе: в виде ножниц (резектоскоп), в виде затягивающейся петли, в виде щипцов (для откручивания полипа на длинной ножке).
Хирург-гинеколог удаляет полип (научное название манипуляции — полипэктомия), отслеживая результат своих действий на экране. Место иссечения прижигается. Вся операция занимает около получаса.
Лазерная полипэктомия
Эффективный современный способ удалить полип матки. В полость органа вводится лазерный скальпель (под визуальным контролем через камеру гистероскопа). Врач послойно иссекает полип лазером, контролируя ход процедуры на экране.
Плюсы лазерной процедуры многочисленны. Во-первых, сводится к нулю вероятность инфицирования матки. Во-вторых, исключено возникновение кровотечений, поскольку в точке воздействия лазера возникает высокая температура, из-за которой кровь моментально свертывается. В-третьих, нет опасности повредить окружающие ткани, ведь новообразования буквально выпариваются, а не отсекаются. Рубцов после лазерного воздействия не бывает.
Минусом (к сожалению, очень весомым) является высокая цена терапии лазером.

После удаления полипов предписывается принимать гормональные лекарственные средства, поэтому в течение ближайшего полугодия планировать беременность нельзя. Сначала следует закончить курс гормонов, затем выждать два месяца (а лучше — три) и уже тогда думать о зачатии ребенка.
Радиоволновая хирургия
РВХ — иссечение полипов посредством высокочастотных радиоволн. Разрезы при этом атравматические, а коагулировать ткани можно без их деструкции. Удаление полипов совершается благодаря их испарению высокочастотной энергией, концентрируемой на специальном электроде.
РВХ полипов матки можно проводить не всем женщинам.
Не показана эта операция пациенткам, которые:
- страдают воспалением во влагалище и шейке матки (во избежание восходящей инфекции);
- наблюдают у себя выделения крови (кровотечения) из матки неуточненной причины;
- не имеют заключения (цитологического или гистологического) о характере патологии.
Плюсы радиоволнового метода:
- легкость производства;
- отсутствие кровотечения, ожога тканей;
- минимальные болевые ощущения;
- быстрое заживление без образования рубцов;
- удаление полипа при отсутствии повреждения здоровой ткани;
- одновременное удаление образований, расположенных в разных локализациях;
- сохранение структуры маточной шейки;
- возможность получить информативный материал для гистологических анализов.
Удаление полипа цервикального канала радиоволновым методом, позволяет осуществлять атравматические разрезы, выполняя коагуляцию тканей абсолютно без их разрушения. Иссечение методов РВХ выполняется в амбулаторных условиях. Исключение пребывания в стационаре сокращает сроки временной потери нетрудоспособности и делает метод экономически целесообразным.
Подготовка и ход операции
Вмешательство по удалению полипов тела и шейки матки не относится к манипуляциям, требующим обширной подготовки пациента.
Нужно лишь соблюдать небольшие рекомендации по подготовке к операции:
- исключить половые связи за 7 дней до вмешательства;
- отказаться от применения свечей, тампонов, влагалищных таблеток, не спринцеваться.
За день до операции все питание должно состоять из легкоусвояемых продуктов. Не следует есть капусту, бобовые, черный хлеб. Ужин накануне процедуры заменяют кефиром (1 стакан). Утром не завтракают и не пьют даже воду.
Манипуляцию по удалению полипов матки лучше выполнять на 6–9-й день цикла. К этому моменту менструальная ткань уже отторгнута, а слизистая матки еще не восстановилась.
Это важно! Удаление полипов может быть сложной процедурой, если они локализуются в углах матки — около труб. В этих областях стенка органа не превышает 4 мм в толщину и легко повреждается. В этом случае электрическая резекция исключена. Допустимо лишь механическое удаление.
Пребывание в больнице длится не больше 4 часов. Исключение — удаление полипов вместе с маткой (полостная операция — гистерэктомия). После удаления лазером и гистероскопии оставаться в больнице нужно лишь, пока действует общий наркоз.
Постоперационные последствия
Осложнений после удаления полипов матки обычно не возникает. Но нельзя исключить их появления на 100%.
Какие же явления могут наблюдаться после операции?
- Отсутствие менструаций (дольше 3 месяцев после вмешательства).
- Повышенная утомляемость, сонливость.
- Болезненные или неприятные ощущения во время коитуса.
- Кровянистые выделения из матки — в первые дни обильные, ярко-красного цвета, иногда сгустки (может назначаться окситоцин); объем их сокращается к 10-му дню, цвет становится коричневым или желтоватым. Угрожающий признак: полное прекращение выделений раньше 10–12-го дня. Так происходит, если кровь не выделяется, а скапливается в полости матки.
- Неспособность зачать.
- Развитие воспаления матки вследствие восходящей инфекции. У женщины поднимается температура свыше 38°, появляются режущие боли в промежности и животе. Обычно встречается у пациенток, страдавших воспалением мочевых и нижних половых путей еще до удаления полипов.
- Надрыв и разрыв матки, особенно после кюретажа и гистероскопии.
- Формирование рубцов, спаек после выскабливания. Для предотвращения этих явлений лучше выполнять точное локализованное удаление новообразование (лазером или криодеструкцией) и отказываться от тотального выскабливания полости матки.
- Озлокачествление остаточной полипозной ткани (неликвидированные разрастания приобретают злокачественный характер).
- Рецидив полипозных образований.
Некоторые из этих явлений носят временный характер, другие являются серьезными осложнениями, требующими терапии.
Отзывы
- Марина, 29 лет. Удаление полипов при гистероскопии. Думаю, что оставлять полипы без внимания нельзя. Операцию надо делать в любом случае. Хотя полипы и доброкачественные, они в любой момент могут перейти в рак. Есть еще один важный момент — очень обильное кровотечение при каждых месячных. Это крайне неудобно в бытовом плане, да и анемии тут не избежать.
- Дарья, 38 лет. Неудачная попытка консервативного лечения полипов. Доктор предложил удалить полип 3 года назад. Я не решись на операцию и стала лечиться медикаментозно. Обращалась и к рецептам народной медицины. Два года такого лечения не дали результата. Полип начал быстро увеличивать. Пришлось идти на операцию. Поняла, что надо было сразу соглашаться и убирать полип хирургически. Не надо дожидаться его роста — это опасно.
Врачи, проводящие операции по удалению полипов полости матки:
Врач акушер-гинеколог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Главный врач
Запись на приём
Врач акушер-гинеколог, гинеколог-эндокринолог, врач УЗИ,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Запись на приём
Врач акушер-гинеколог, Врач УЗИ,
Специалист по пластической интимной хирургии,
Специалист по лазерному вульво-вагинальному ремоделированию.
Врач высшей квалификационной категории
Запись на приём
Врач акушер – гинеколог, Врач УЗИ,
Специалист по эндоскопической гинекологии (гистероскопия, лапароскопия),
Врач Высшей квалификационной категории
Запись на приём
Врач акушер-гинеколог, гинеколог-эндокринолог.
Врач УЗИ-диагностики,
Врач Высшей врачебной категории
Полип цервикального канала – чрезмерное очаговое разрастание клеток канала шейки матки.
Имеет классическое строение – основание, тело и ножку.
Среди женщин репродуктивного возраста шеечные полипы обнаруживаются в 5-15% случаев.
А у пациенток в менопаузе частота встречаемости заболевания достигает 35%.
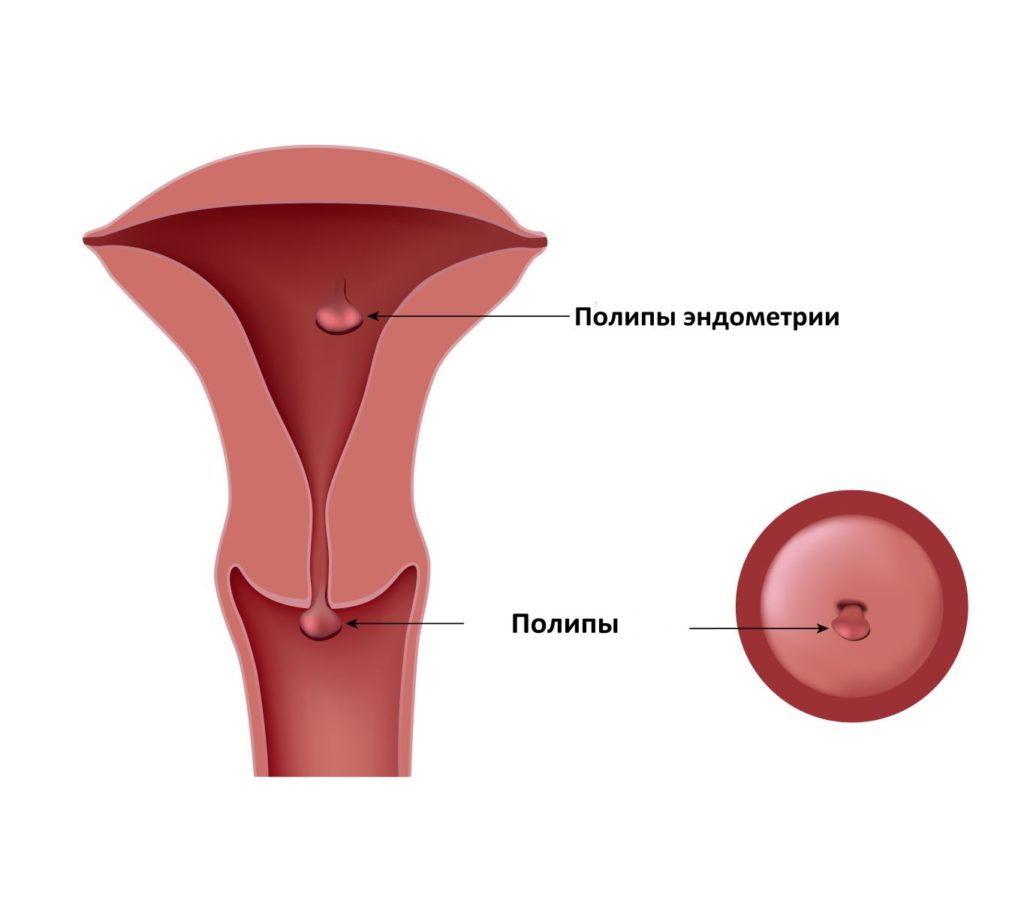
Чаще всего полипы бывают одиночными, реже – множественными.
В последнем случае говорят о полипозе.
Причины полипов цервикального канала
Заболевание имеет мультифакторную природу.

Но существуют состояния, на фоне которых полиповидные новообразования встречаются наиболее часто.
- Гормональный дисбаланс, при котором наблюдается гиперэстрогения (повышенное содержание женских половых гормонов эстрогенов).
- Длительно существующее воспалительное поражение цервикального канала (цервицит, эндоцервицит). Постоянное воспаление провоцирует избыточное разрастание слизистой.
- Системные и эндокринные соматические заболевания (васкулит, сахарный диабет, тиреоидит и др.).
- Частые гинекологические манипуляции (выскабливания, аборты и др.).
- Хроническое воспалительное поражение внутреннего слоя матки (эндометрит).

Виды полипов
- I. Железистый полип цервикального канала. В его структуре преобладают хаотично расположенные железы. Этот морфологический вид полипа чаще встречается в молодом возрасте. Размеры обычно не превышают 1.5 см.
- II. Фиброзный полип цервикального канала. Состоит из плотной фиброзной ткани, практически не содержащей желез. Чаще всего наблюдается в пожилом возрасте.
- III. Железисто-фиброзный полип. Часто достигает размеров 2-3 см, имеет смешанную структуру.
- IV. Децидуальный полип – этот полип цервикального канала выявляют при беременности, поскольку состоит он из тканей плаценты и плодных тканей. Во время беременности удалять децидуальные полипы не рекомендуется. Это может привести к прекращению развития эмбриона.

99% полипов имеют бессимптомное течение. В редких случаях имеются контактные кровянистые выделения.
Лечение полипа цервикального канала
На сегодняшний день не существует методов консервативного лечения полипов шеечного канала.
Поэтому на вопрос, удалять ли полип цервикального канала, существует только один ответ.
Полип любого размера и любой структуры должен быть удален хирургическим путем.
Удаление полипа цервикального канала
может производиться различными методами.
- Полипэктомия. Самый старый и простой метод хирургического лечения. Производится с помощью конхотома или корнцанга. Полип захватывается у основания и выкручивается. Если ложе кровит, можно произвести его прижигание. Но часто этого не требуется. Выкручиванием можно удалять полипы до 3см. . Этот метод заключается в воздействии жидкого азота на ножку полипа, который отпадает без развития кровотечения.
- Лазерная коагуляция – современный метод удаления полипов, основанный на безопасном воздействии лазерного излучения. Нетравматичен, подходит для удаления образований даже больших размеров.
- Диатермоэксцизия – удаление полипа с помощью электропетли. Применяется для ликвидации образований, имеющих признаки дисплазии или при имеющейся дисплазии тканей цервикального канала.
- Радиоволновая коагуляция – один из современных методов удаления полипов. Новообразование нагревается и разрушается с помощью воздействия радиоволн.
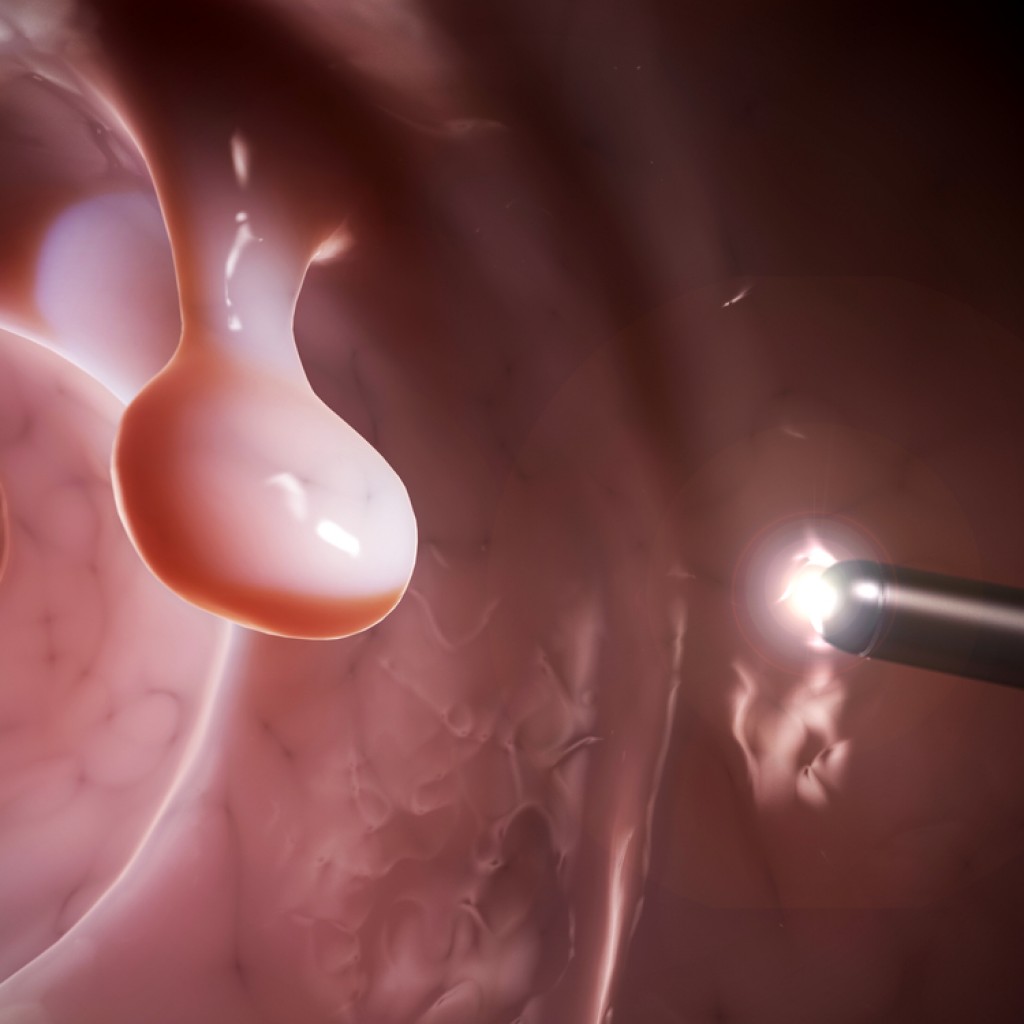
Метод удаления полипа должен быть выбран врачом с учетом размера образования, его предполагаемой морфологической структуры и состояния пациентки.
Удаление мелких полипов может быть произведено без анестезии.
Но чаще всего используется местное обезболивание или краткосрочный внутривенный наркоз.

Полип цервикального канала
рассказывает врач гинеколог
Гаряева Ирина Владимировна
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем гинекологом
Гаряевой Ириной Владимировной
| Наименование | Срок | Цена |
|---|---|---|
| Прием гинеколога с осмотром на кресле | 1200.00 руб. |
Подготовка к удалению полипа
Чтобы избежать осложнений процедуры и добиться наилучшего результата, перед удалением полипа нужно пройти обследования:
-
, передающихся половым путем (хламидии, мико- и уреаплазмы, ВПЧ).

-
органов малого таза. Делается для дифференциальной диагностики миоматозных узлов на ножке. на степень чистоты влагалища (выполняется за 2-3 дня до предполагаемой операции).
- При необходимости проведения общей анестезии и наличии тяжелых соматических заболеваний у пациентки могут потребоваться общеклинические анализы – общие анализы крови, мочи, глюкоза и электрокардиограмма.
- При наличии варикозного расширения вен половых органов может понадобиться консультация терапевта, врача-флеболога.
- Острые воспалительные процессы во влагалище. Если в мазке повышено содержание лейкоцитов, врач назначает санацию в течение 7-10 дней. Затем проводится контрольный мазок.
- Беременность. Все полипы, а особенно децидуальные, удаляется в послеродовом периоде.
- Вторая фаза менструального цикла и период кровянистых выделений. Оптимально проводить удаление полипа на 4-7 дни от начала менструации.
- Онкологические заболевания или подозрение на онкопатологию.

После удаления полипа цервикального канала
Период восстановления проходит легко и незаметно для пациентки.
Могут быть незначительные буроватые или коричневые мажущие выделения в течение 3-4 дней.
Если полип был большим или подозревалось его инфицирование, могут быть назначены антибиотики и антимикробные средства.
В течение 4 недель желательно придерживаться следующих правил:
- исключить половую жизнь;
- не посещать баню, солярий, не лежать в ванной;
- с гигиенической целью – ежедневный душ;
- не пользоваться тампонами;
- избегать тяжелых физических нагрузок и подъема тяжестей.

Осложнения
После удаления полипа осложнения встречаются крайне редко.
Самый частый – это рецидив, т.е. появление нового полипа на том же месте.
Связано это не с погрешностями в ходе проведения процедуры, а с особенностями гормонального фона пациентки.
Если он не скорректирован, имеется благоприятный фон для развития патологии.
Также среди осложнений могут встречаться:
- кровотечение при ранении шеечного канала (легко устраняется с помощью радиоволновой, лазерной или электрокоагуляции);
- формирование стриктур, спаек (не имеет существенного значения для женщин в менопаузе и требует коррекции у пациенток репродуктивного возраста);
- злокачественное перерождение ткани (встречается крайне редко, и определить его связь с проводимой ранее операцией очень сложно);
- развитие инфекционного процесса в шейке – наблюдается при недостаточной подготовке женщины к удалению или при нарушении правил антисептики во время процедуры.

В нашем частном кожно-венерологическом диспансере можно:
- Быстро пройти полную подготовку к операции по удалению полипа: ИППП методом ПЦР, мазок на флору за 1 день, все общеклинические исследования.
- Проконсультироваться с врачом по поводу метода удаления полипа и сроков проведения операции.
- Пройти процедуру удаления полипа самыми современными методами – лазерное, радиоволновое удаление.
Помните, что в толще не удалённого полипа со временем могут появиться злокачественные клетки.
Это потребует уже более тяжелой операции, поэтому не теряйте время.
Не пытайтесь лечиться самостоятельно, используя народные методы.
Обратитесь к профессионалам – специалистам нашего КВД.
При подозрении на полипы цервикального канала обращайтесь к опытным гинекологам нашего медицинского центра.
Довольно распространенной ситуацией при прохождении гинекологического осмотра является обнаружение такого образования, как папиллома шейки матки.
Иначе цервикальная папиллома.
Причиной возникновения данного образования служит вирус папилломы человека (ВПЧ).
Его специфической особенностью является способность поражать эпителиальные клетки слизистых и кожных покровов.
Огромное число известных на настоящий момент представителей ВПЧ принято выделять в три группы:
- неонкогенные папилломавирусы – провоцируют бородавки плоские, вульгарные, подошвенные
- низкой онкогенности – причина кондилом остроконечных (иначе бородавок аногенитальных), эпидермоплазии бородавчатой, папилломатоза ларингеального
- высокой онкогенности – обуславливают злокачественные изменения, дисплазию, являются причиной рака шейки матки
Какие ВПЧ вызывают поражения шейки матки?
Видимые папилломы на шейке матки, иначе называемые аногенитальными бородавками, провоцируются именно представителями 2й группы.
То есть имеют риск развития онкологии очень незначительный.
Примерно 90% эпизодов аногенитальных бородавок обусловлено вирусами 6 и 11 типов.
В то же время рак шейки матки вызывается в 93% случаев папилломавирусом высокой онкогенности, среди которых 70% приходится на долю вирусов 16 и 18 типа.
Особенностью именно папиллом шейки матки оказывается то, что их вызывают вирусы низкого онкогенного риска.
Они более склонны к озлокачествлению, нежели кондиломы иных локализаций.
Каковы особенности течения папилломавирусной инфекции и чем опасно заражение?
Инфицированность папилломавирусами среди взрослых, согласно данным ВОЗ, достигает 80%.
При этом какие-либо проявления болезни отмечаются не более чем у 10% инфицированных.
После заражения в ряде случаев в течение пары лет происходит самоизлечение.
Вот почему зачастую рекомендуют некоторое время не проводить активного лечения, придерживаясь выжидательной тактики.
Папилломавирусы проникают в эпителий, особенно затрагивая область перехода плоского эпителия в цилиндрический.
При этом вирус может находиться просто в клетке, а может встраиваться в геном, провоцируя мутации.
Если мутантные клетки размножаются, то появляется опухоль.
Вирусная инфекция может протекать в следующих формах:
- скрытое течение, когда клинические проявления отсутствуют, а вирус выявляется только методом ПЦР
- появление папиллом, бородавок, когда вирус провоцирует разрастание клеток
- развитие дисплазии (неопластических изменений), когда вирус вызывает изменение клеточной структуры
- развитие карциномы, когда появляется большое количество атипичных клеток, соответствующих злокачественности процесса
Каковы пути инфицирования и заразность?
Передается ВПЧ преимущественно половым путем.
Дети могут заражаться от матерей в процессе родов.
Допускается вероятность контактно-бытового пути заражения, однако пока нет достаточного количества подтверждающих этот факт данных.
Какие бывают папилломы шейки матки и как они проявляются?
Кондиломы (папилломы) шейки матки представляют собой характерные образования, выявляемые при осмотре.
Они обычно сочетаются с аногенитальными бородавками (остроконечными кондиломами).

Более часто диагностируются такие образования у беременных.
Существует два типа кондилом маточной шейки:
- экзофитные – по виду и проявлениями схожи с аногенитальными бородавками
- эндофитные (плоские и инвертированные кондиломы)
Признаки экзофитных кондилом:
- опухолевидное образование, покрытое плоским эпителием, с пестрым рисунком
- образование, похожее на кочешок цветной капусты или гребешок
- гиперкератоз – утолщение рогового эпидермального слоя
- болезненность при сексуальных контактах при выраженном разрастании
- редко – выделения, зуд и жжение
Осложнения остроконечных кондилом включают травмирование, появление болезненных трещин и кровоточивости.
Плоская папиллома шейки размещается в толще эпителиального слоя, не видна невооруженным взглядом.
Примерно в 4 – 10% случаев такие образования озлокачествляются в течение двух лет после появления.
На начальных стадиях симптомы у эндофитных папиллом отсутствуют.
Но при осмотре врач может обнаружить гипертрофические изменения и уплотнение шейки матки.
Обычно кондиломы на маточной шейке сливаются в светло-желтые либо белые бляшки, занимая практически всю поверхность маточного отверстия.
При переходе папиллом в рак на поздних стадиях могут проявляться (но не всегда):
- кровотечения периодические, между менструациями или после сексуального контакта
- появление выделений с выраженным неприятным запахом
- дискомфортные ощущения во влагалище
- тазовые боли, боли в ногах, спине
- потеря веса
- упорная слабость, утомляемость
- отек одной из нижних конечностей
Зачастую при обнаружении папилломы на шейке матки выявляется и сопутствующая эрозия – смещение от нормального положения границы между цилиндрическим и плоским эпителием.
Примерно каждая четвертая женщина имеет врожденную эрозию (иначе эктопию), не требующую терапии.
Истинная же эрозия, для которой характерно заметное повреждение плоского эпителия, вызывается травмой либо воспалением.
В подобной ситуации помимо папилломы шейки могут наблюдаться и выделения: розоватые, гнойные, кровянистые и т.п.
При наличии таких признаков обязательно следует показаться доктору, провести соответствующие диагностические исследования и лечение.
Довольно часто, а у женщин репродуктивного возраста почти в половине всех случаев заболевания, плоская кондилома маточной шейки сочетается с дисплазией легкой степени, реже – тяжелой.
В 5% эпизодов диагностируется и преинвазивная карцинома.
Женщины, у которых в шейке матки выявляется ВПЧ, имеют риск развития рака в 65 раз больший, чем те, у которых нет этого вируса.
А у женщин от 30-ти лет с инфицированием ВПЧ высокой онкогенности риск увеличивается в 130 раз.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Папилломы на шейке матки, также как и остроконечные кондиломы, у женщин являются проявлением ВПЧ инфекции высокого канцерогенного риска, чаще 6, 11, 18, 31, 33 и 59 типов. Клиническая картина цервикального кондиломатоза развивается при определенных провоцирующих факторах, среди которых лидируют плохой иммунитет, наличие микротравм и воспалительных изменений экзоцервикса, а также интимная близость с имеющими папилломавирусную инфекцию партнерами.
ФАКТОРЫ РИСКА РОСТА ПАПИЛЛОМ НА ШЕЙКЕ:
- Инфицирование ВПЧ;
- Иммунодефицитные состояния;
- Эндокринные заболевания;
- Патологии на шейке (цервициты, эрозии, лейкоплакии);
- Наличие инфекции мочеполового тракта, ИППП;
- Наличие вагинального дисбактериоза;
- Длительный прием оральных контрацептивов;
- Беременность;
- Травмы шейки при абортах, родах и т.п.;
- Частая смена половых партнеров;
- Игнорирование барьерной контрацепции;
- Секс с инфицированным партнером;
- Связь с мужчиной, имеющим в свою очередь постоянные половые контакты с носительницей ВПЧ или больной цервикальным раком.
Плоские и остроконечные кондиломы шейки матки
Эти образования обычно незаметны, по цвету они часто сливаются с окружающим эпителием. Для плоской кондиломы шейки матки характерно расположение внутри слизистой оболочки шейки матки, поэтому на глаз постановка диагноза невозможна. Она не возвышается над поверхностью эпителия, но ее круглые или овальные очертания все же можно увидеть. Плоскую кондилому можно определить при выполнении расширенной кольпоскопии (видеокольпоскопии). При осуществлении обработки шейки матки уксусной кислотой, участок с кондиломой становится белым, если нанести на него раствор Люголя - то он не окрашивается, обладает четкими границами. Растут плоские кондиломы на шейке матки очень медленно и со временем вызывают медленно прогрессирующую дисплазию (цервикальная интраэпителиальная неоплазия (CIN).

Чем опасен ВПЧ для шейки матки
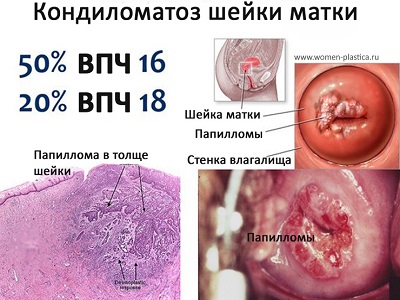
В 50% случаев вызванные вирусом папилломы человека плоские кондиломы сочетаются с дисплазией различной степени, и в 5% случаев - с бессимптомной преинвазивной карциномой. Озлокачествление плоской цервикальной кондиломы с признаками атипии до степени интраэпителиального рака происходит в 4-10% случаев в течение двух-пяти лет. Причем, если еще несколько лет назад рак в шейке матки был характерен для пациенток от 40 лет и старше, то сейчас это грозное заболевание очень помолодело и нередко устанавливается гинекологами у девушек 25-30 лет. Отсюда вытекает важность ежегодных профосмотров.

Рис.1 . Папиллома и рак шейки матки.
Такое состояние является очень опасным, т.к. эти клетки и являются основой роста будущей опухоли. В некоторых случаях возможно протекание плоских кондилом шейки матки без развития дисплазии. Для установления степени дисплазии берётся цитологический анализ с наружней и внутренней части шеечного (цервикального канала) с последующей биопсией.

Рис.2 Вирус папилломы и рак шейки матки у женщин
Анализы на папиллому шейки матки
- Для начала надо записаться к врачу гинекологу - грамотному и внимательному;
- Пройти полный гинекологический осмотр;
- Сделать расширенную, лучше видеокольпоскопию;
- Сдать анализ цитологии цервикального канала и шейки;
- Биопсия шейки матки (по показаниям);
- Сдать анализ на папилломы шейки матки ("Дайджен-тест");
- Провести комплексный анализ "ПАП- тест жидкостный";
- Обследоваться на "скрытые" инфекции.
1. Анализы на ВПЧ (генотипирование и количество)
| Показатели | Цена | |
|---|---|---|
| Типы ВПЧ 6/11 | да / нет | 550 |
| Типы ВПЧ 16/18 | да / нет | 550 |
| ВПЧ общий (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68) | да / нет | 1 550 |
| Генотипы ВПЧ (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) | типирование | 2 350 |
| Количество ВПЧ (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68) | количество | 2 950 |
| Количество ВПЧ (16, 18) | количество | 950 |
2. ВПЧ комплекс
| Показатели | Цена | |
|---|---|---|
| Типы ВПЧ 6/11 | да / нет | 6 500 |
| Генотипы ВПЧ (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) | типирование | |
| Количество ВПЧ (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68) | количество | |
3. ВПЧ ПАП тест жидкостный
| Показатели | Цена | |
|---|---|---|
| ВПЧ 6/11 | да / нет | 8 500 |
| Генотип ВПЧ (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59) | типирование | |
| Количество ВПЧ (16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 68) | количество | |
| Онкоцитология шейки матки (снаружи и из цервиального канала) | микроскопия | |
Лечение папилломы шейки матки
Фото под электронным микроскопом "Папиллома на шейке матки".
Вы еще сомневатесь, надо ли ее удалять или прижигать?!

Удаление папилломы шейки матки
Решив удалить папилломатозные образования на внутренних гениталиях, в частности, в области цервикального канала, следует понимать, что это необходимая и, при выполнении хорошими специалистами, практически безболезненная процедура. В нашей клинике она проводится квалифицированным врачом гинекологом, под местной анестезией. После предварительной консультации и осмотра мы предложим оптимальный по эффективности способ лечения. Использование самого современного оборудования позволяет обеспечить положительный результат при удалении у женщин папиллом на шейке матки радиоволнами.

Вы хотели бы все прижечь быстро, безболезненно и эффективно?
• Запишитесь к гинекологу
• Обсудите вашу проблему
• Проведите сеанс удаления
Читайте также:

