Удаление папилломы во влагалище жидким азотом
Обновлено: 18.04.2024
Остроконечные кондиломы у женщин (син. - интимные папиломы, ПВИ, половые бородавки, венерический кондиломатоз) - это группа вирусных инфекционных заболеваний, характеризующихся развитием папилломатозных образований на коже и слизистых оболочках интимных мест.
Кондиломы в гинекологии относят к заболеваниям, передаваемым половым, а также контактно-бытовым путем. Заражение происходит обычно при сексе во влагалище, прямую кишку, реже при оральном контакте. Обычный презерватив часто не становится для ВПЧ преградой, поскольку размер вируса значительно меньше размера поры презерватива. Передача ВПЧ возможна только от человека к человеку. Возможно самораспространение образований по телу с возникновением новых очагов. У 50-70% детей, родившихся у инфицированных матерей, происходит вертикальная передача папилломавируса.
ВПЧ определенное время могут сохраняться в отшелушивающихся клетках эпителия - поэтому для некоторых заболеваний, вызываемых этим вирусом, вероятен и бытовой путь заражения (бородавки, интимные кондиломы), особенно если есть микроповреждения кожи. Распространенное мнение, что это бородавки урогенитальной зоны любой локализации могут быть только у лиц, живущих половой жизнью или практикующих иные формы интимных отношений, ошибочно - часто они обнаруживают на интимных местах у абсолютных девственниц, детей и девочек-подростков разного возраста.
Интимные кондиломы
Проникнув в организм, вирусы папилломы человека проникают в базальный слой эпителия, особенно в зоне перехода многослойного плоского эпителия в цилиндрический. В клетке ВПЧ может существовать в двух формах - вне хромосом клетки или встраиваясь в геном. При любом расположении в клетке вирус будет обнаруживаться при сдаче анализов мазка на ПЦР. Находясь в клетке вне хромосом, вирус может либо не вызывать клинических изменений (латентное, скрытое течение), либо приводить к усиленному размножению неизмененных (!) клеток и клинически проявляться в виде бородавок или папиллом, например, на тех же интимных местах.
Другой вариант поведения вируса - встраивание в геном клетки. В таком случае он либо приводит к развитию неоплазии (дисплазии 1-3 степени), что в итоге становится причиной развития карциномы (злокачественный процесс - инвазивный рак).

Скрытая форма
Активная форма
Как правило, от момента инфицирования до появления папилломы (будь то бородавка или остроконечная кондилома в интимной зоне) проходит времени от нескольких недель до 9-10 месяцев, а до появления цервикального или ректального рака - от 5 до 15 лет, в зависимости от типа ВПЧ, его концентрации (вирусной нагрузки) и, конечно же, состояние иммунной системы человека. Актуальность кондилом у женщин связана еще с тем, что высоко онкогенные типы вируса увеличивает риск развития предраковых заболеваний вульвы и влагалища в 60 раз. Удаление кондилом в клинике у врача гинеколога (не самолечени е в домашних условиях!) является основным способом предупреждения этого осложнения!
Вопросы - ответы

1. ГДЕ РАСТУТ КОНДИЛОМЫ.
У женщин они появляются чаще всего на наружных гениталиях в области малых половых губ, реже на больших, часто во влагалище, на шейке матки, в области уретры, промежности и возле ануса. Гораздо реже они бывают на клиторе, в ротовой полости, горле и анальном канале. У мастурбирующих девушек или девственниц, практикующих сексуальные игры "без проникновения" во влагалище, при гинекологическом осмотре часто можно обнаружить папилломатоз предверия и девственной плевы. См. фото кондилом у женщин.
2. МОГУТ ЛИ КОНДИЛОМЫ ПРОЙТИ САМИ, ИСЧЕЗНУТЬ?
В юном возрасте иммунная система работает очень хорошо, хронических болезней нет, поэтому кондилома в интимном месте может как неожиданно прявиться, так и внезапно исчезнуть. Особенно, если она вызвана неонкогенными типами ВПЧ и в невысоком титре (см. количественный анализ на кондиломы в таблице ниже).
3. КОГДА ИНТИМНЫЕ КОНДИЛОМЫ - ЗАРАЗНЫ?
Если ВПЧ попадает в здоровый организм с хорошим иммунитетом, он может некоторое время клинически не проявляться. Иногда этот период длится месяцы и годы (инкубационный период может длиться от нескольких недель до 2-3 лет). Если попавший в организм человека ВПЧ не относится к онкогенным типам, он не представляет никакой угрозы самому носителю и не передается окружающим. Но как только начинается обострение, и остроконечные кондиломы или папилломы расткут на интимной зоне или на коже, то он начинает передаваться контактёру при любом соприкосновении.
4. КОНДИЛОМЫ БЕЗ ВПЧ - ТАК БЫВАЕТ?
Возможны ли остроконечные кондиломы без ВПЧ? У женщин и мужчин эти образования являются следствием попадания в организм вируса папилломы человека. Однако в вопросах гиннекологу или на медицинских форумах многие обсуждают отрицательный анализ на ВПЧ, а папилломы или кондиломы при этом есть. Внесем ясность в эту ситуацию и приведем несколько соображений, почему так может быть:
- Нарушение правил забора материала на анализ;
- Лаборатория нге проводит данный спектр исследований;
- Сбои в технологическом процессе постановки анализа;
- Медицине известны более 100 типов ВПЧ и многие из них могут вывывать те ли иные образования на теле. Как правило, лаборатории проводят диагностику только 14 основных, клинически значимых, типов высокого онкогенного риска, например, 6, 11, 16, 18, 31, 33, 56 и т.п. Поэтому отрицательный ВПЧ при наличии кондилом говорит о том, что ваше заболевание вызвано неонкогенными типами вируса. Это прогностически благоприятнее (конечно, при неактуальности п.п. 1-3).
5. МОЖНО ЛИ ПОЛНОСТЬЮ ВЫЛЕЧИТЬ ВПЧ У ЖЕНЩИН?
Средств лечения кондилом с достоверно доказанной эффективностью в настоящее время нет. Системная терапия ВПЧ-инфекции не разработана и она необходимо лишь в случае осложненной ВПЧ - инфекции (папилломы, кондиломы, дисплазия, эрозия), либо длительно протекающей, рецидивирующей ВПЧ-инфекции, особенно при вывлении типов вируса высого онкориска. Например, при наличии ВПЧ и кондилом нужно удалить образования как источник инфекции и провести комплексную противовирусную терапию.
Что касается применения иммуномодуляторов, их применение должно быть взвешенным, аргументированным и после сдачи анализа крови на иммунный статус. После следует проводить динамическое наблюдение - регулярный ВПЧ Дайджен-тест, ПАП-тест (онкоцитология шейки матки), кольпоскопия и вульвоскопия для выявления возможных очагов рецидива генитального папилломатоза. Рассмотрите вероятность вакцинации от ВПЧ. Вакцина Гардасил конечно же не защитит от того типа, который уже есть, но поможет предотвратить заражение другими опасными типами ВПЧ.
6. КАК УДАЛИТЬ КОНДИЛОМЫ В ДОМАШНИХ УСЛОВИЯХ?
При очень большом желании можно найти советы по удалению остроконечных кондилом дома. Например, в интернете есть советы о том, как прижечь интимные кондиломы кислотой, смазывать мазями и кремами, рецепты трав от "бабушки. дедушки. " и прочие всевдонаучные и порой откровенно вредные рекомендации. Процитирую одну пациентку нашей гинекологии, которая попыталась самостоятельно избавиться от папиллом между ног, получила довольно сильный побочный эффект от так называемых "народных рецептов" и пришла к выводу, что ". писька у женщины одна и относиться к ней надо бережно, с трепетом, и доверять ее здоровье, благополучие и внешний вид только профессионалам от медицины!".
7. МОЖЕТ ЛИ ПОМОЧЬ ОЧИСТКА ОРГАНИЗМА ОТ ПАРАЗИТОВ?
Попытки провести очищение организма от папиллом в интимной зоне вместо их удаления, а также изгнать прочих паразитов (микробов, глистов, вирусов, в том числе от ВПЧ) различными СВЧ, УКЧ-токами, воздействие резонансными частотами и прочие подобные затеи - шаманство, шарлатанство или просто мошенничество чистой воды. Изгнав непрошенных кишечных обитателей аптечным препаратом Вы, безусловно, сделаете одолжение своему организму, но от ВПЧ и остроконечных кондилом интимное место не избавите!
8. ЭРОЗИЯ И КОНДИЛОМА
В гинекологии эрозия шейки матки - это собирательное понятие, которое просто описывает некие изменения слизистой шейки, но диагнозом как таковым не является. Соответственно, не всякая эрозия требует лечения. Для того, чтобы определить, что именно привело к ее образованию, необходимо сделать цитологическое исследование соскоба и расширенную кольпоскопию. Если же у Вас всего лишь эктопия (ложная эрозия, связанная с особенностями гормонального фона в период до 22 - 25 лет, у не рожавших девушек-женщин), она неосложненная и небольших размеров, то это не требует лечения. Если же у Вас диагностируют не эктопию, а любую трансформацию слизистой, особенно при наличии интимных кондилом или папиллом, нужно обследование на типы ВПЧ (Дайджен-тест) и скрытые инфекции. Следующим этапом может быть показана биопсия шейки матки (взятие участка ткани). Гистологическое исследование позволяет понять характер изменений на шейки, подтвердить или опровергнуть наличие плоских "цервикальных" бородавок, что даст правильный окончательный диагноз и поможет врачу выбрать оптимальный метод лечения или прижигания кондилом.
Удаление остроконечных кондилом
Гинеколог нашел кондиломы? Удалить их следует как можно скорее. Прижигание половых бородавок у женщин проводится врачом после проведенного обследования. Предварительная диагностика (определение генотипа вируса и его количества, расширенная кольпоскопия вульвы) перед лечением позволяет точно установить причину процесса, степень распространенности поражений, их характер.
Процедура по удалению кондилом / папиллом необходима, так как они могут как распространяться по телу дальше, так и травмироваться различными способами - при половых контактах, одеждой, во время эпиляции или бритья - и перерождаться в злокачественное новообразования. Производить подобные манипуляции с образованиям в домашних условиях самостоятельно, народными средствами категорически не рекомендуется.
Человек может долгое время быть носителем данного вируса, но даже не догадываться об этом. Зачастую наросты диагностируют случайно во время планового осмотра на гинекологическом кресле. Рассмотрим подробнее, что такое папилломы во влагалище, от чего они образуются и как от них избавиться.
Почему возникают папилломы влагалища?
Основной причиной появления папилломы во влагалище является вирус папилломы. Он проникает в организм при незащищенном половом контакте с носителем. При этом есть ряд факторов, которые увеличивают вероятность заражения. К ним относятся заболевания, передающиеся половым путем (к примеру, гонорея и хламидиоз).
Также, причинами, которые способствующими развитию папиллом, являются:
- частая смена половых партнеров;
- нарушение нормальной микрофлоры влагалища (дисбиоз);
- низкий иммунитет;
- воспаление яичников;
- сильные стрессовые ситуации;
- беременность;
- отклонения со стороны эндокринной системы;
- недостаток витаминов в организме.
При наличии нескольких вышеописанных причин, риск заражения значительно повышается. Инкубационный период составляет не более 3 месяцев, но под воздействием неблагоприятных обстоятельств для иммунитета это время может сократиться до 14-20 дней.
Как выглядят кондиломы?
Формирование наростов в интимной зоне является частой причиной у девушек для записи к врачу-гинекологу. Папилломы на половых губах представляют собой белые новообразования небольшого размера.Вагинальные папилломы могут быть 2 видов: экзофитные и эндофитные. Первые характеризуются сосочковой поверхностью и остроконечной формой, они локализируются в поверхностном слое. Как правило, они провоцируются ВПЧ с достаточно низким уровнем онкогенной активности. Вторые – плоские, обычно они разрастаются вглубь эпителиальной ткани, могут вызывать возникновение патологий здоровых тканей.
Симптомы папилломы влагалища
Схема заражения вирусом следующая: сначала возбудитель попадает в слой дермы, поражая оболочку здоровых клеток, затем случается внедрение зараженной ДНК в клетку, после чего вирус ждет благоприятных условий для активации. В той ситуации, если у зараженной девушки сильный иммунитет, папилломы во влагалище могут долгое время не образовываться.Всего существует 3 стадии болезни.Первая характеризуется отсутствием выраженной симптоматики. В соответствии с общим физическим состоянием и состоянием иммунной системы эта стадия может протекать длительный период времени, а при отсутствии провоцирующих причин, симптомы могут не выражаться несколько лет. Несмотря на это, девушка уже является носителем вируса и может заразить своего полового партнера.
Вторая стадия характеризуется изменениями в слизистой половых органов. Новообразования могут локализироваться глубоко во влагалище, поэтому самостоятельно их выявить не предоставляется возможности. Папилломы при входе во влагалище или на половых губах иногда можно обнаружить на ощупь. Также, из-за регулярного соприкосновения с одеждой или во время подмывания, они могут кровоточить, что является серьезным поводом обращения к врачу.
- появление сильной боли во время полового акта;
- зуд и жжение в интимной области;
- появление гнойных выделений.
Многие девушки интересуются, как выглядят папилломы во влагалище. К сожалению, самостоятельно обнаружить эти наросты не получится, для этого необходимо пройти тщательное диагностическое обследование.
Диагностика
При появлении вышеописанных симптомов рекомендуется своевременно обратиться за помощью к врачу-гинекологу. Чтобы обнаружить папилломы внутри влагалища, врач соберет анамнез и отправит пациентку на дальнейшую диагностику (лабораторную и инструментальную). Анамнез включает сбор информации о возможных незащищенных половых актах, примерном времени образования наростов, других беспокоящих симптомов.
Дальнейшая диагностика заключается в проведении следующих мероприятий:
- иммуноферментный анализ. При помощи него определяют присутствие y пациентки антител к вирусу. Это позволяет установить степень прогрессирования ВПЧ;
- ПЦР (полимеразная цепная реакция) — анализ. Он позволяет установить не только присутствие, но и количество, и тип возбудителя, имеющегося в организме;
- гистологический анализ. Этот метод диагностики направлен на определение изменений в структуре тканей влагалища;
- кольпоскопия. Посредством специального прибора врач осматривает влагалище и шейку матки, с целью определения пораженных зон;
- аноскопия. Этот метод подразумевает осмотр анальной области пациентки на наличие в ней папиллом;
- онкоцитология. Специалист берет соскоб с шейки матки и цервикального канала и изучает их в лабораторных условиях.
На основании данных диагностического обследования, врач устанавливает или опровергает наличие инфекции папилломавирус. При обнаружении вируса, пациентке сразу назначают лечение. Во время роста кондилом во влагалище, вирус не заразен. Риск инфицирования появляется в том случае, когда возбудитель достигает эпидермиса.
Методы лечения
Медикаментозная терапия
Часто врачи используют касторовое масло для устранения наростов. Для этого делают примочки на пораженную область 2-3 раза в сутки. Благодаря влиянию компонентов масла, новообразования высыхают и отваливаются спустя 5-8 процедур (в зависимости от сложности клинического случая). Вместо касторового масла можно использовать облепиховое масло, которое характеризуется антибактериальными свойствами. Использовать народные методы стоит с осторожностью, после консультации лечащего врача.Образование папиллом во влагалище может настигнуть и беременных женщин. В этом случае лечение должно быть более осторожным, многие противовирусные препараты запрещено принимать во время беременности.
В том случае, если недуг проявился позже первого триместра, терапию следует отложить.
Удаление
Чтобы вылечить пациентку от папилломавируса, зачастую приходится удалять наросты. Это связано с высокой вероятностью развития рака при поражении влагалища папилломами. Они доставляют девушкам не только физический, но и психологический дискомфорт.Папилломы на стенках влагалища можно удалить несколькими методами, самые распространенные из них:
- Криодеструкция. Это малоинвазивный способ устранения папиллом, его суть заключается в воздействии жидким азотом при низких температурах на поврежденную область. В результате новообразование отмирает, а полное заживление происходит спустя 10 дней. Способ подходит при наличии небольшого количества кондилом.
- Лазерная деструкция. Этот способ подразумевает воздействие лазерного луча на папилломы, что приводит к их подсушиванию и дальнейшему отмиранию. К нему прибегают при большом поражении новообразованиями.
- Электрокоагуляция. Ее применяют в запущенных ситуациях, когда кондилом много и они большого размера. Процедура заключается во влиянии электрического тока на место поражения. После удаления папиллом начинается период заживления сроком около 14 дней.
- Радиоволновая хирургия. Эта процедура пользуется спросом, поскольку отличается высоким косметическим эффектом. Устранение наростов во влагалище происходит без боли и за одно посещение врача.
Профилактика
Во избежание инфицирования ВПЧ и образования папиллом во влагалище женщинам стоит придерживаться профилактических мероприятий и рекомендаций.

Причины появления на человеческом теле родинок и папиллом разные. В некоторых случаях такие новообразования способны нанести серьезный вред организму. Поэтому врачи рекомендуют избавляться от этих маленьких опухолей. Удаление родинок и папиллом должно осуществляться в медицинском учреждении. В некоторых случаях избавиться от новообразований можно и в домашних условиях. Но перед этим необходимо проконсультироваться с врачом, который подберет наиболее безопасный способ.
Родинки и папилломы
Родинками принято называть пигментированные образования на коже. Медики дали им другое имя – невусы. Они образуются из пигментных клеток. По сути, родинка – это доброкачественная опухоль. Чаще всего она располагается между эпидермисом и дермой. Иногда одну или несколько родинок можно обнаружить на слизистых оболочках. Например, во рту или во влагалище.Невусы могут быть разных цветов: коричневые, фиолетовые, черные, синие, красные и другие. Иногда родинки бесцветные. Причины образования у них следующие:Некоторые папилломы, по своему внешнему виду, похожи на бесцветные родинки. Иногда они разрастаются и напоминают цветную капусту. Эти новообразования чаще всего образуются на лице, в области шеи и груди. Причиной появления таких наростов является вирус папилломы человека. Заражение происходит следующим образом:
- Половым путем.
- Самозаражение. Например: во время эпиляции или бритья.
- Заражение малыша при родах.
- Бытовым путем. Вирус проникает в организм через микроскопические ссадины или порезы на коже.
В большинстве случаев причина удаления родинок и папиллом находится в плоскости эстетики, а не здоровья. Пациенту просто не нравится внешний вид нароста или он слишком заметен окружающим. В некоторых случаях новообразования подвергаются травматизации одеждой или цепочкой на шее. Это и заставляет пациента обращаться к врачу, чтобы избавиться от нароста.
Зачем удалять новообразования
Родинки и папилломы могут нести реальную угрозу здоровью и даже жизни человека. Например, невус способен переродиться в один из самых агрессивных видов рака – меланому. Обычно опухоль стремительно прогрессирует, так как ответная реакция организма слабая либо вообще отсутствует.Сильный иммунитет способен подавить развитие вируса папилломы. Нередко, появившиеся наросты самостоятельно пропадают без следа. В том случае, если иммунная реакция недостаточная, новообразование никуда не исчезнет. Оно может даже увеличиваться в размере. На месте одной папилломы появляются сразу несколько. Наросты могут травмироваться и инфицироваться. Кроме этого, папиллома способна стать причиной развития плоскоклеточной карциномы и других видов рака.Удаление родинок и папиллом можно осуществлять только после консультации с врачом.
В том случае, если есть подозрение о злокачественном перерождении невуса, устранять его необходимо с особой осторожностью и только в медицинском учреждении. Ткани после процедуры в обязательном порядке отправляют на гистологическое исследование. То же самое проделывают и с подозрительной папилломой. В этом случае оптимальным способом удаления новообразования будет хирургическая операция.К счастью, далеко не все невусы и папилломы опасны. В меланому или другой вид рака они перерождаются редко. Чаще всего пациенты осуществляют удаление родинок и папиллом по эстетическим соображениям.
Применение лазера
Дерматолог может предложить пациенту несколько способов удаления новообразований. Естественно, пациент отдаст предпочтение тому, который является наименее травматичным и безболезненным. Удаление папиллом и бородавок лазером позволяет быстро избавиться от проблемы.
Микрофракционный луч испаряет нарост, не затрагивая здоровые ткани. Для полного удаления новообразования вполне достаточно одной процедуры. Рубцы и шрамы, после применения лазера, отсутствуют. Кроме этого, исключена и кровопотеря.
- Сахарный диабет.
- Болезни крови.
- Онкология.
- Беременность.
- Аутоиммунные заболевания.
- Склонность к келоидным рубцам.
- Эпилепсия.
После процедуры ранка заживает в течение двух недель. Многие пациенты, которые выбрали этот способ лечения, оставляют в Сети положительные отзывы. Последствия удаления папиллом и родинок лазером – это чистая и здоровая кожа. Всего через несколько дней после процедуры пациент полностью забывает об устраненных наростах. Никаких побочных эффектов после применения лазера не развивается.
Радиоволновое удаление
Радионож – это еще одно эффективное средств для удаления родинок и папиллом. Но применять его можно лишь в том случае, если врач уверен, что малигнизации этих новообразований не произошло. Кроме этого, радионож противопоказан беременным и людям, в организме которых находится датчик сердечного ритма.Высокочастотные волны испаряют клетки невуса или папилломы. Здоровые ткани при этом не страдают. Операция безболезненная и длиться не дольше 25 минут. Кровотечение отсутствует, поэтому нет необходимости в послеоперационном уходе за раной.
Электрокоагуляция
Для борьбы с новообразованиями нередко используется высокочастотный ток. Этот способ удаления родинок и папиллом является довольно болезненным, поэтому врач обязательно должен использовать анестезию.Во время процедуры доктор подносит к головке нароста специальную иглу, которая проводит электрический ток. Между аппаратом и кожей возникает искра. Она и выжигает клетки новообразования до самого основания. Волдырь после процедуры отсутствует. Но на поверхности кожи образуется рубец, который со временем рассасывается.
Жидкий азот
К эффективным методам удаления родинок и папиллом относится криодеструкция. Для процедуры используется жидкий азот, температура которого достигает -196 °С. Это вещество замораживает жидкость в измененных клетках, после чего они полностью разрушаются. Процедура безболезненна, поэтому необходимости в анестезии нет.После применения жидкого азота на месте нароста могут оставаться корочки. Они полностью отторгаются через две недели. Как правило, на месте удаления родинки или папилломы рубцы отсутствуют. К сожалению, этот способ нельзя использовать в том случае, если требуется биопсия новообразования.
Хирургическое вмешательство
Наиболее безопасным способом является удаление родинок и папиллом с помощью скальпеля хирурга. Именно этот метод применяется в том случае, если есть подозрение на злокачественное перерождение нароста. Операция выполняется с применением анестезии, поэтому комфортна для пациента.Хирургическое вмешательство гарантирует полное удаление новообразования, в отличие от лазера или криодеструкции. Кроме этого, риск рецидива исключен. Многие пациенты не знают, где удалить папиллому и родинку – в частной клинике или государственной. На самом деле все зависит от опыта хирурга. Важно найти квалифицированного врача. Как показывает практика, чаще всего такие специалисты работают в государственных учреждениях.
Противопоказаний к хирургическому удалению наростов нет. Иногда требуется отложить процедуру. Доктор посоветует перенести операцию в следующих случаях:
- Беременность и кормление грудью.
- Обострение герпеса.
- Воспалительный процесс.
- Обострение хронического заболевания.
- Вирусная или бактериальная инфекция.
Длительность операции обычно не превышает 60 минут. После иссечения ткани доктор накладывает швы. При необходимости удаленный невус или папиллому отправляют на гистологическое исследование.Ранку ежедневно обрабатывают антисептиком. Образовавшуюся корочку самостоятельно не снимают. Кроме этого, пораженный участок необходимо беречь от воздействия солнечных лучей в течение двух-трех месяцев. Нерассасывающиеся швы снимают через 10 дней после вмешательства.После операции остается едва заметный шрам. В том случае, если новообразование находилось довольно глубоко, может остаться более выраженный след. Сгладить его можно с помощью специального пластыря или рассасывающего крема.
Аптечные препараты для замораживания новообразований
Удалять родинки должен врач. Самостоятельно это делать нельзя. В противном случае можно спровоцировать злокачественное перерождение невуса.Папилломы удалять самостоятельно можно. При условии, что предварительно врач осмотрел пациента и подтвердил диагноз. А также одобрил способ лечения. Для этого можно приобрести средство от папиллом в аптеке, которое замораживает новообразования. К наиболее эффективным препаратам относится:
- “Вартнер Крио”. Удаляет не только папилломы, но также и бородавки. Действующее вещество препарата имеет температуру минус 40 градусов, этого вполне достаточно, чтобы разрушить клетки нароста;
- “Веруклин”. Смесь газов этого препарата имеет температуру минус 50 градусов. Папиллома полностью отмирает всего через две недели после применения этого средства;
- “Криофарма”. Содержит пропан и диметилэфир. На выходе из баллона их температура достигает минус 57 градусов. Одной упаковки хватает для обработки 12 новообразований. Уже через две недели после процедуры здоровый кожный покров полностью восстанавливается.
Препараты с прижигающим действием
Фармакологические компании создают различные эффективные и доступные препараты для удаления новообразований в домашних условиях. Навсегда избавиться от наростов помогают прижигающие средства от папиллом. В аптеке можно приобрести следующие препараты:
Кондиломы (разновидность папилломавирусной инфекции) поражают кожу и слизистые половых органов мужчин и женщин. Остроконечные кондиломы могут локализоваться в области лобка, больших и малых половых губ, входа во влагалище, промежности, перианальной зоны, головки, крайней плоти и ствола полового члена, наружного отверстия мочеиспускательного канала.

При поражении вирусом папилломы человека (ВПЧ) шейки матки возможно формирование дисплазии шейки матки с последующим озлокачествлением.
Остроконечные кондиломы — заболевание, которое передается половым путем. Возможно также заражение через предметы обихода при несоблюдении правил личной гигиены (через бритвенные станки, полотенца, мочалки).
Внешний вид кондилом
Основной метод лечения кондилом — удаление. Оно может выполняться различными способами, один из которых — криодеструкция.
Подготовка к удалению кондилом азотом
Перед криодеструкцией остроконечных кондилом необходимы:
- Осмотр врача с детализацией жалоб, срока предполагаемого инфицирования и оценки количества, размеров, локализации кондилом у конкретного пациента. Для этого женщинам проводится осмотр на гинекологическом кресле.
- Исследование на весь спектр инфекций, которые передаются половым путем. Для этого женщинам берется мазок из уретры, шейки матки и влагалища, мужчинам — из уретры с последующим лабораторным исследованием. Лабораторная диагностика соскобов и отделяемого половых органов выполняется методом микроскопии и ПЦР.
- Анализ мазка на онкоцитологию проводится женщинам с любыми проявлениями ВПЧ для исключения дисплазии и рака шейки матки.
- Исследование крови на сифилис, ВИЧ, вирусные гепатиты.
Желательно одновременное обследование и лечение полового партнера.
Противопоказания для криодеструкции кондилом
Противопоказания для удаления кондилом жидким азотом:
- Наличие других инфекций, передаваемых половым путем (гонореи, трихомониаза, хламидиоза, урогенитальных микоплазмозов, сифилиса, генитального герпеса). Перед криодеструкцией кондилом в этих случаях требуется предварительная санация указанных инфекций.
- Наличие индивидуальной непереносимости холода. Об этом может свидетельствовать появление любых зудящих высыпаний при воздействии холода (чаще по типу крапивницы). Для выполнения пробы на холод может быть использовано прикладывание к коже кубика льда с последующей оценкой состояния пациента.
- Лихорадочные состояния, сопровождающие ОРВИ, обострения хронических заболеваний.
- Декомпенсация сахарного диабета, сердечной деятельности.
Этапы проведения криодеструкции кондилом
Процедура удаления кондилом жидким азотом выполняется так:
- После осмотра врача и проведения необходимых исследований, исключения противопоказаний пациент занимает удобное положение на кушетке или гинекологическом кресле, обнажая зону воздействия от одежды.
- Предварительное обезболивание не требуется, так как процедура замораживания кратковременная (от 10 до 30 секунд) и терпимая. Чувство покалывания, легкого жжения могут присутствовать.
- Жидкий азот наносится на участки кондилом с помощью ватного тампона, закрепленного на деревянной палочке или пинцете, после погружения их в емкость с жидким азотом. Возможно также бесконтактное нанесение жидкого азота в виде аэрозоля через специальный аппарат — криодеструктор. Время и площадь воздействия жидким азотом, кратность охлаждения определяются индивидуально в зависимости от размеров кондилом, их локализации.
После проведения процедуры криодеструкции пациент трудоспособен, но рекомендуются минимальные ограничения.
На чем основано удаление кондилом с помощью жидкого азота?
Преимущества криодеструкции кондилом
Среди преимуществ удаления кондилом жидким азотом:
- не требуется обезболивание, что важно при непереносимости некоторыми пациентами местных анестетиков;
- нет нарушения целостности кожи и слизистых, не возникает кровотечение, снижаются риски вторичного инфицирования;
- не формируются рубцы после удаления;
- низкая температура жидкого азота губительно действует на вирус папилломы человека;
- при наличии металла в организме и свежего загара криодеструкция предпочтительна, так как аппаратные методы в данных случаях невозможны.
Рекомендации для пациента после проведения криодеструкции остроконечных кондилом
После удаление кондилом азотом важно:
Даже если никаких жалоб нет, нужно явиться на контрольный осмотр к врачу в рекомендуемый срок.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

дерматовенеролог / Стаж: 46 лет
Дата публикации: 2019-10-21
уролог / Стаж: 29 лет
Дата обновления: 2021-12-01
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!
Кроме эстетического дискомфорта, кожные новообразования могут принести серьезный вред здоровью. Под воздействием множественных факторов (внутренних и внешних) кожа человека подвергается постоянным изменениям. В результате новообразования могут увеличиваться в размерах, воспаляться и травмироваться, причиняя психологические и физические неудобства. Многие новообразования склонны к малигнизации (перерождению в злокачественные опухоли). Предугадать этот процесс достаточно сложно, поэтому при любых изменениях нароста следует обратиться к врачу, после чего пройти процедуру его удаления.
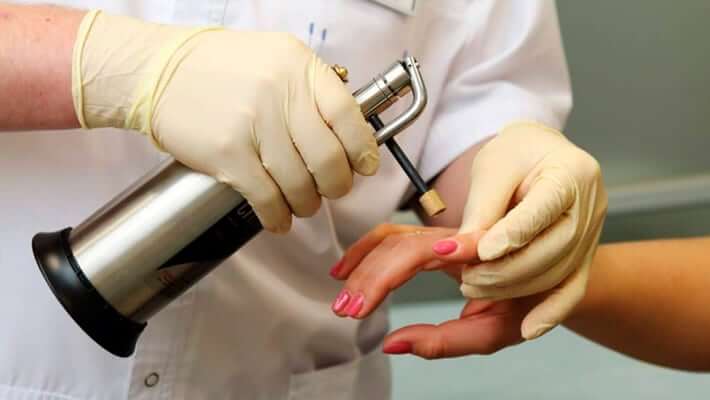
Существуют различные методы для борьбы с кожными новообразованиями. Одним из эффективных способов, который позволяет избавиться от косметического недостатка, считается криодеструкция. Это традиционный метод удаления кожных новообразований под воздействием сверхнизких температур. Действующий фактор — жидкий азот, который замораживает патологические ткани. В результате сильного охлаждения измененных клеток происходит замерзание внутриклеточной жидкости. Замерзшая вода расширяется, что приводит к разрушению и отмиранию патологических тканей.
Преимущества и недостатки криодеструкции
Популярность применения жидкого азота для удаления кожных новообразований обусловлена следующими преимуществами данного метода:
- неинвазивность и бескровность процедуры;
- хороший косметический эффект;
- быстрое заживление;
- относительная безболезненность;
- простота и скорость выполнения процедуры;
- отсутствие общего негативного воздействия на организм, благодаря чему криодеструкция может назначаться детям и беременным женщинам;
- профилактика повторного появления новообразования за счет стимуляции противоопухолевого, противовирусного и противомикробного иммунитета во время заживления тканей под некротической корочкой.
Во время процедуры сложно контролировать глубину воздействия, что может привести к необходимости повторного выполнения процедуры при глубокой локализации новообразования. Еще один недостаток криодеструкции — невозможность гистологического исследования удаленных тканей.
Какие новообразования удаляются жидким азотом?
Методом криодеструкции можно удалить:
- папилломы;
- плоские, подошвенные и обыкновенные бородавки;
- пигментные пятна;
- кератомы;
- гемангиомы;
- некоторые родинки;
- мозоли;
- кондиломы;
- сосудистые звездочки;
- ксантелазмы;
- контагиозные моллюски;
- пиогенные гранулемы;
- милиумы.
Также криодеструкция показывает хорошие результаты при борьбе с келоидными и гипертрофическими рубцами.
Показания и противопоказания к удалению новообразований жидким азотом
Показания к применению криодеструкции разделяют на косметические и медицинские. В косметических целях новообразования удаляются исключительно из эстетических соображений. В данном случае новообразование может находиться на лице или другом видимом участке тела, вызывая психологический дискомфорт.
По медицинским показаниям кожные новообразования нужно удалять в следующих случаях:
- папиллома, бородавка, кондилома или другой кожный нарост расположен в месте частого травмирования или трения;
- вирусная природа новообразования;
- изменение цвета или формы нароста;
- увеличение количества или размеров новообразования;
- мокнутие, кровоточивость нароста;
- чрезмерное шелушение, зуд, болезненность в области новообразования;
- другие патологические изменения (покраснение, нагноение, отечность новообразования и т. д.).
При подозрениях на озлокачествление новообразования, наличии у пациента аллергической реакции на холод или острых инфекционных заболеваний криодеструкция не назначается.
Подготовка к удалению новообразований жидким азотом
Прежде чем пройти процедуру, пациент должен проконсультироваться с дерматологом и сдать ряд лабораторных анализов. На консультации врач проведет беседу с пациентом, чтобы узнать о его состоянии здоровья (наличие аллергических реакций, хронических заболеваний и т.д.), и выполнит осмотр новообразования. В ходе визуального обследования определяется количество наростов, которые нужно удалить, их тип, локализация и глубина проникновения. При необходимости выполняется дерматоскопия — осмотр новообразования специальным прибором.
Перечень необходимых анализов и инструментальных обследований будет зависеть от природы новообразования и состояния здоровья пациента. Среди дополнительных диагностических методов можно выделить:
- общий анализ крови и мочи;
- обследование крови на сахар;
- анализ на ВПЧ;
- биохимию крови;
- УЗИ кожи.
При необходимости может быть назначена консультация онколога и косметолога.
Комплексное обследование позволяет не только изучить клиническую картину заболевания, но и выявить возможные противопоказания к назначению криодеструкции.
Этапы удаления новообразований жидким азотом
Начинается процедура с обработки поверхности кожи антисептическим препаратом. Затем врач приступает к удалению новообразования. Учитывая тип, размер и расположение нароста может применяться два способа воздействия жидким азотом — аэрозольный и аппликационный. Аппликационный метод заключается в использовании деревянной палочки, на конце которой прикреплен ватный тампон, смоченный в жидком азоте. Тампон прикладывается к новообразованию на 5–30 секунд. При аэрозольном воздействии азот подается на патологический участок с помощью криодеструктора. При этом контакт кожи с аппаратом отсутствует.
Во время манипуляции у пациента могут возникать ощущения кратковременного покалывания или жжения.
Результаты удаления новообразований жидким азотом и особенности реабилитационного периода
Сразу после процедуры в зоне воздействия образуется небольшой отек и покраснение. В течение суток на обработанном участке появляется пузырь, который нельзя вскрывать. Спустя 5–10 дней на месте новообразования формируется корочка, которая сохраняется до окончания некротического процесса. Она служит гигиенической повязкой, защищает рану от попадания инфекции и бактерий. Сдирать, чесать и травмировать корочку нельзя. Через 2–3 недели она самостоятельно отпадет, последующее заживление кожи будет происходить естественным путем. В 15% случаев на месте, где было новообразование, формируется слабозаметный атрофический рубец.
На протяжении недели после криодеструкции рану нельзя мочить и наносить на нее косметику. Также врач порекомендует, какими средствами нужно обрабатывать зону воздействия. Кроме того, в течение реабилитационного периода нужно избегать продолжительного нахождения на солнце, не посещать солярии, бани, сауны и не купаться в бассейнах, открытых водоемах.
Данная статья размещена исключительно с целью ознакомления в познавательных целях и не является научным материалом или профессиональным медицинским советом. За диагностикой и лечением обратитесь к врачу.

дерматовенеролог / Стаж: 46 лет
Дата публикации: 2019-10-21
уролог / Стаж: 29 лет
Дата обновления: 2021-12-01
Удаление новообразований азотом в Москве - цены
| Удаление кондилом азотом | 1 300 руб. |
| Удаление мозолей азотом | 1 300 руб. |
| Удаление родинок азотом | 1 300 руб. |
| Удаление гемангиомы азотом | 1 800 руб. |
| Удаление бородавок азотом | 1 200 руб. |
| Удаление кератом азотом | 1 800 руб. |
| Удаление папиллом азотом | 1 000 руб. |
Хотите записаться или получить подробную консультацию?
Наши специалисты работают круглосуточно и без выходных!
Читайте также:

