Умерла жена от гепатита
Обновлено: 22.04.2024

В 2020 году российские ученые первыми создали эффективную вакцину от коронавируса. Однако это — лишь одно из многих достижений отечественной медицины и иммунологии. При любой власти Россия всегда была одной из самых прогрессивных стран в вопросах прививок
Одной из самых опасных инфекционных болезней до XIX века была оспа. Смертность от нее достигала 20 –60% (среди младенцев — до 90%), а эпидемии происходили регулярно и перетекали из страны в страну. Однако, однажды переболев оспой, человек получал пожизненную защиту от болезни. Именно это наблюдение и открыло человечеству путь к созданию вакцин.
Вариоляция от оспы: первая вакцина в России
Попав в Америку вместе с европейскими первооткрывателями, оспа стала главной причиной исчезновения ацтеков и инков. В XVI –XVII веках русские первопроходцы принесли оспу коренным народам Сибири и Дальнего Востока — в этих популяциях болезнь была гораздо более смертоносной, чем среди русских. Некоторые племена вымерли от оспы целиком [1].
В Европе и России треть переживших оспу теряли зрение, а большинство получали множество шрамов на коже. Французская полиция в XVIII веке даже использовала отсутствие оспин на лице и теле как особую примету.
Оспа поражала всех — и крестьян, и аристократов, и монархов. Так, в 1730 году эта болезнь унесла жизнь Петра II — внука российского императора Петра I и единственного наследника по мужской линии.
Прививки от оспы появилась в Европе и Северной Америке в начале XVIII века. Хотя вакцинацией в привычном нам смысле эту процедуру назвать сложно: с помощью ланцета (предшественника скальпеля, в честь которого назвали самый авторитетный американский медицинский журнал) врач делал пациенту разрез на руке и помещал туда жидкость из оспенного пузырька человека. Такую прививку придумали в Китае еще в X в. Также этот метод использовали турки, арабы и африканские племена, у которых европейские работорговцы и позаимствовали идею [2]. Называлась такая прививка вариоляцией.
Большинство привитых переносили болезнь в мягкой форме и получали иммунитет. Смертность от такой вакцины составляла 2 –3,5%.
Датой начала применения вакцин в России считается 1768 год. Тогда в стране бушевала очередная эпидемия оспы. Императрица Екатерина II пригласила в Петербург знаменитого британского доктора и апологета прививок Томаса Димсдейла. Он сначала привил саму Екатерину, потом ее сына Павла, будущего императора, и других членов монаршей семьи. Вариоляция прошла благополучно: известно, что императрица несколько дней провела в постели с легкими простудными симптомами.
После этого в России начали создавать систему массовой вакцинации от оспы. В 1796 году, незадолго до смерти, Екатерина даже издала указ об обязательной вариоляции всего населения. Однако из этого мало что вышло — у государства не хватало ресурсов, а люди опасались прививок.

Свидетельство о прохождении оспопрививания для поступления на учебу. Выдано 1 октября 1906 года старшим полковым врачом 10-летнему мальчику
В 1790-х годах британский врач Эдвард Дженнер придумал, как сделать вакцинацию от оспы значительно безопаснее. Он заметил, что человек может заразиться коровьей оспой, однако никогда не болеет тяжело. Люди, которые работают с коровами, часто имеют иммунитет к оспе.
Опыты, которые Дженнер ставил на крестьянских детях, подтвердили догадку: прививка коровьей оспой дает человеку иммунитет и от обычной оспы, при этом не вызывая серьезных осложнений. Прививку назвали vaccine — от латинского vacca, корова. В 1801 году вакцинировать по методу Дженнера начали в России.
Прививка от бешенства
Во второй половине XIX века медицина сделала огромный скачок вперед в понимании происхождения инфекционных болезней. Многим открытиям того времени наука обязана одному человеку — французскому ученому Луи Пастеру, который первым доказал огромную роль бактерий во множестве биологических процессов, от брожения и гниения до эпидемий и пищеварения.
В 1870-х годах Пастер занялся изучением вирусов. Экспериментируя с куриной холерой и сибирской язвой у животных, он доказал возможность создания вакцины из патогена. Ученый смог ослабить живой вирус до такой степени, что при введении человеку он становился безопасным, но организм в ответ на него все равно вырабатывал иммунитет.

В 1885 году Пастер создал вторую в истории человеческую вакцину — от бешенства. Она помогала тем, кто уже был заражен. В парижскую клинику ученого стали съезжаться зараженные бешенством со всего мира.

Одесская пастеровская станция, в которой работали биолог Илья Мечников и его ученик, врач Николай Гамалея, стала первым отечественным бактериологическим исследовательским центром.
В конце 1880-х научное сообщество Европы начало жестко (и ошибочно) критиковать методы Луи Пастера. Гамалея, который активно сотрудничал с французским ученым и жил в разъездах между Парижем и Одессой, помог защитить его теорию, выступив перед британской научной комиссией с докладом, основанным на обширной статистике по вакцинации от бешенства в Одессе.
Вскоре пастеровские станции стали открываться в других городах России. До революции они существовали на частные деньги, государство не тратило ресурсы на вакцинацию. Позволить станции могли себе лишь крупные и богатые города — поэтому московская станция обслуживала всю центральную Россию, а в самарскую приезжали больные из Сибири и Средней Азии [3]. Полностью обеспечить все регионы страны пастеровскими станциями получилось лишь в 1930-х.
В советское время Гамалея стал крупнейшим микробиологом, возглавив Московский институт эпидемиологии и микробиологии, который сегодня носит его имя. В 2020 году Центр имени Гамалеи разработал вакцину против COVID-19 — Sputnik V.
Вакцины от чумы и холеры
На рубеже XIX и XX веков появилось сразу несколько эффективных вакцин против опасных заболеваний. Двум из них — от чумы и холеры, мир обязан Владимиру Хавкину, ученику Мечникова.
Россия обошлась с Хавкиным жестоко — поэтому имя великого врача, спасшего сотни тысяч жизней, сегодня гораздо более известно в Британии и Индии, чем на его родине.
Хавкин закончил Одесский университет в 1884 году. Молодой ученый еврейского происхождения хотел заниматься эпидемиологическими исследованиями. Однако после убийства Александра II государство усилило гонения на евреев и лишило набожного иудея-сиониста Хавкина профессорской должности. Ученый отказался от предложения властей перейти в православие и уехал в Европу, где смог беспрепятственно заниматься наукой.
В 1892 году Владимир Хавкин создал первую вакцину от холеры, которую испытал на себе. Врач предложил ее Российской империи, однако получил отказ. На родине врача очень не любили — как писал Антон Чехов, из-за его национальности [4].

В 1893 году Хавкин по договоренности с правительством Британии отправился в Индию (именно там бушевали самые страшные эпидемии холеры), где запустил программу массовой вакцинации. В 1896 году Индию накрыла свирепая эпидемия бубонной чумы, одна из последних в истории. Врач в короткий срок создал эффективную противочумную вакцину. Сегодня имя Хавкина носит Центральный институт иммунологии Мумбаи.

Вакцина Хавкина от чумы из мертвого вируса спасла много жизней, однако ее эффективность никогда не была точно описана. Прививку от чумы с живым вирусом, прямую предшественницу тех, что применяются сегодня, создал еще один незаслуженно забытый российский инфекционист Магдалена Покровская.
В годы после Гражданской войны Покровская исследовала вспышки чумы и малярии в юго-восточных регионах СССР. В 1934 году она работала в противочумной станции в Ставрополе, где после множества попыток трансформировать живой вирус чумы смогла создать рабочую вакцину, которую успешно опробовала на себе.
Во время советско-финской и Великой Отечественной войн Покровская трудилась военным врачом. В это время она создала технологию лечения тяжелых инфекционных болезней с помощью бактериофагов — особых вирусов, убивающих бактерии.
Прививка от оспы: вспышка в Москве в 1959 –1960 годах
В 1919 году Владимир Ленин издал декрет об обязательной вакцинации от оспы. Вскоре после окончания Гражданской войны, во время которой бушевали многие инфекционные болезни, ее распространение было сведено к минимуму, а к 1936 году оспа на территории СССР была полностью изведена.
В 1959 году в Москве произошла вспышка черной оспы. Ее завез художник-плакатист Алексей Кокорекин, который ездил в командировку в Индию. Перед поездкой он должен был сделать несколько прививок, в том числе и от оспы — однако, судя по всему, он попросил врача поставить отметку о вакцинации, не вводя препарат.
Кокорекин умер в мучениях всего через несколько дней после возвращения домой. Когда о болезни стало известно, Москву закрыли на военный карантин. На несколько дней москвичи были ограничены в передвижениях по городу. Силовые структуры были брошены на поиск всех, с кем контактировал карикатурист, а Минздрав многократно увеличил производство вакцин и начал прививать москвичей и жителей Подмосковья.
Эта прививочная кампания стала одной из самых эффективных в истории — всего за месяц вакцину получили почти 10 млн человек. Чрезвычайные меры помогли быстро купировать вспышку — от Кокорекина заразились 45 человек, из которых, помимо него самого, умерли двое.
Вакцина от полиомиелита
После того как страшные болезни Средневековья и Нового времени, такие как оспа, дизентерия, чума и холера, были побеждены, главной проблемой стал полиомиелит.
Эта болезнь поражает в основном детей дошкольного возраста. Она нарушает работу спинного мозга и нервной системы, вызывает временные параличи и нарушения работы конечностей. В 0,5% случаев болезнь приводит к постоянным параличам, а 5 –10% больных умирают от паралича дыхательных мышц [5].
Первые три вакцины от полиомиелита появились в 1950-х годах в США. Любопытно, что двое создателей — уроженцы Польши, а третий — потомок эмигрантов оттуда.
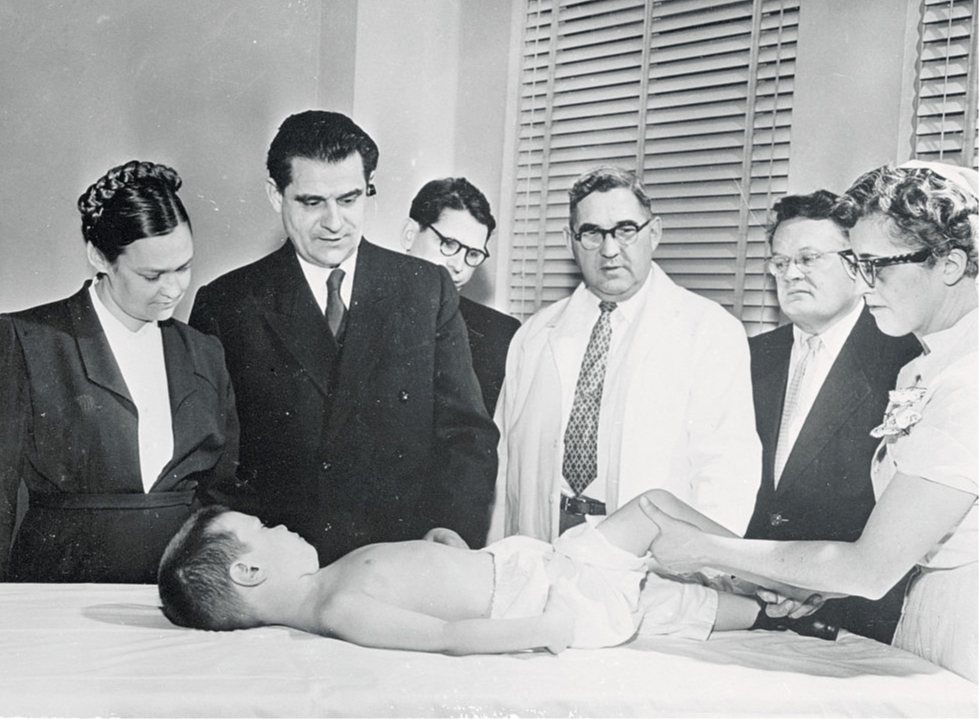
Марьяна Ворошилова, Михаил Чумаков, Лев Лукин и Анатолий Смородинцев в Институте сестры Кенни в Миннеаполисе, 1956
До войны полиомиелит в СССР встречался редко, но с 1949 года начался резкий рост заболеваемости. В 1956 году делегация советских врачей под руководством директора Института по изучению полиомиелита Михаила Чумакова посетила США и встретилась с Альбертом Сейбиным. Американский ученый получил приглашение приехать в СССР и организовать промышленный выпуск своей вакцины.
Массовая вакцинация началась в 1959 году, а уже к концу 1960 года от полиомиелита были привиты все советские граждане младше 20 лет.
В 1961 году эпидемия полиомиелита началась в Японии. Страна закупала вакцину Солка у США, однако ее не хватало, к тому же у многих были сомнения по поводу ее эффективности. Советская вакцина, напротив, казалась многим самой удачной. Все дошло до того, что японские родители устраивали митинги, на которых требовали у правительства организовать закупку вакцин Сейбина из СССР.
Правительство согласилось с требованиями и закупило у Советского Союза, который к тому моменту уже полностью справился с полиомиелитом, 13 млн порций вакцины.
Обязательная вакцинация в СССР
С 1919 по 1980 год каждого новорожденного гражданина СССР прививали от оспы в обязательном порядке. В 1925 году была введена массовая вакцинация детей от туберкулеза.
В 1958 году был введен Профилактический календарь прививок, который продолжает существовать в России по сей день.
В первоначальном виде он состоял из вакцин от оспы, туберкулеза, коклюша, дифтерии и полиомиелита. Позже в него вошли прививки от столбняка и эпидемического паротита (свинки). За последние 30 лет календарь пополнился еще рядом прививок: от гепатита B, гемофильной инфекции, гриппа, HIB-инфекции.
О гепатите до сих пор существует множество стереотипов: что это смертельное заболевание, которое передается только при беспорядочных сексуальных контактах и употреблении наркотиков. Эти заблуждения распространены не только в обществе, но и среди самих пациентов: только каждый шестой человек с гепатитом чувствует себя достаточно информированным о своей болезни.

Гепатит — это заболевание печени, которое вызвано вирусной инфекцией. Основных типов вируса пять: A, B, C, D и E, самый распространенный тип гепатита — С. Большинство гепатитов можно полностью излечить.
Гепатит С — это полностью излечимая болезнь, некоторые категории пациентов могут получить терапию бесплатно, в том числе по полису ОМС. То же самое касается и гепатитов А и E — их можно полностью излечить.
Здоровый иммунитет взрослого человека достаточно часто самостоятельно справляется с вирусом гепатита В. Лечение требуется далеко не всем пациентам — лишь тем, у кого высокая вирусная нагрузка, серьезные поражения печени и нарушения биохимии крови.
Гепатит D — это вирус-спутник: он может появиться только у человека, инфицированного вирусом гепатита В. Вирус гепатита D серьезно осложняет течение заболевания, ускоряет формирование фиброза.
Не стигматизировать болезнь
Эксперт напоминает, что гепатитом может заразиться каждый: в маникюрном салоне, у стоматолога и так далее. Вирусы разных типов гепатита могут передаваться при переливании зараженной крови или ее продуктов, инвазивных процедур с загрязненным медицинским оборудованием, при незащищенных сексуальных контактах, во время родов от матери ребенку, или же через загрязненную пищу или воду.
Лучшее средство от паники — достоверная информация
Опираясь на результаты полного обследования, врач назначит дальнейшее лечение, а также определит, насколько срочным оно должно быть. Без своевременного квалифицированного лечения хронический вирусный гепатит может привести к развитию фиброза печени, цирроза, а также раку.
Задать вопрос о гепатите, особенно если возникли сомнения в квалификации врача, можно на горячей линии фондов, которые оказывают поддержку пациентам с этим заболеванием.
Быть рядом
После того, как человек узнает о своей болезни, он проходит через классические пять стадий: отрицание (шок), гнев, сделка (торговля), депрессия и принятие. В разное время и сам человек с гепатитом, и родственник, который узнал о его диагнозе, будут находиться на разных стадиях принятия болезни, отмечает психолог.
Не отстраняться от человека в быту
Распространенный страх человека с гепатитом — это заразить близких людей. На горячую линию часто обращаются с вопросами о том, как правильно обезопасить их от заболевания, отмечает консультант Алена Тарасова.
Лучший способ предотвратить заражение вирусами гепатита B и D — привиться от гепатита В. Прививка бесплатная, и ее можно сделать в поликлинике по месту жительства. Также можно сделать прививку от гепатита А, но чаще всего ее делают лишь в очагах эпидемии. Прививки от гепатита С пока не существует.
Исключительные права на фото- и иные материалы принадлежат авторам. Любое размещение материалов на сторонних ресурсах необходимо согласовывать с правообладателями.
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
Нашли опечатку? Выделите слово и нажмите Ctrl+Enter
Благотворительный фонд помощи социально-незащищенным гражданам "Нужна помощь"
Адрес: 119270, г. Москва, Лужнецкая набережная, д. 2/4, стр. 16, помещение 405
ИНН: 9710001171
КПП: 770401001
ОГРН: 1157700014053
р/с 40703810701270000111
в ТОЧКА ПАО БАНКА "ФК ОТКРЫТИЕ"
к/с 30101810845250000999
БИК 044525999

Тихий убийца
Гепатиты В и С — одна из главных биологических угроз, опасность которой официально признана в мире и в России. От гепатита В сейчас в обязательном порядке прививают всех детей. Это пока единственный и очень эффективный способ борьбы с этой инфекцией. А вот гепатит С до последнего времени оставался за бортом внимания государства и общества в нашей стране. На недавнем XI Всероссийском конгрессе пациентов вирусные гепатиты стали одной из центральных тем. Участники экспертного совета по вирусным гепатитам говорили о том, что С-инфекции (так все чаще называют болезнь врачи) в России практически не уделяется внимания.
Вирусный гепатит С — это инфекционное заболевание, по которому достоверной статистики не существует. Предположительно каждый 30-й россиянин болен гепатитом С
Этим вирусом можно заразиться и в юности, и во взрослом возрасте, набив тату, посетив стоматолога. К факторам риска относятся контакты с зараженной кровью или ее частичками на плохо обработанных инструментах. В зоне риска обычные благополучные люди, чаще всего в возрасте от 20 до 50 лет.

Вирусные гепатиты уносят почти столько же жизней, что и туберкулез или ВИЧ, привел на конгрессе данные Антон Мозалевских, эксперт Всемирной организации здравоохранения. А отложенное лечение и тестирование из-за эпидемии COVID-19 может привести к дополнительным почти 14 тысячам смертей в Европе до 2030 года.
В соответствии с рекомендациями ВОЗ, в странах где распространенность гепатита С превышает два процента, тестирование на антитела к гепатиту С должно быть предложено всем взрослым людям хотя бы раз в жизни, и чаще, если они относятся к группам риска
Лечение — есть
В 2020 году Нобелевскую премию по физиологии и медицине получили вирусологи Харви Дж. Олтер, Майкл Хоутон и Чарльз М. Райс за открытие вируса гепатита С. Именно их работы, опубликованные в 1975-1997 годах, позволили создать методы проверки донорской крови и значительно снизить риск заражения гепатитом. Все это так или иначе привело к разработке и внедрению лекарств, позволяющих быстро и просто избавиться от серьезной биологической угрозы.
Фото: Sharon McCutcheon / Unsplash
Гепатит С может стать единственным инфекционным заболеванием, от которого человечество избавится без помощи вакцинации. За последнее десятилетие были разработаны препараты прямого противовирусного действия (ПППД).
Просто (в таблетках), быстро (два-три месяца в среднем) и безопасно (минимум побочных эффектов) они с результативностью, приближающейся к 100 процентам, борются с вирусом
Сейчас они повсеместно и активно используются.
По словам Антона Мозалевскиса, в Европе как минимум 200-300 тысяч пациентов в год получают лечение, в основном в Западной Европе: Испании, Италии, Великобритании. Есть и менее богатые страны, вставшие на путь элиминации.
Несмотря на то что частота регистрации новых случаев гепатита С в РФ постепенно снижается, количество пациентов, которым требуется лечение, растет, говорит Владимир Чуланов, главный внештатный специалист по инфекционным болезням Минздрава РФ.
Экономить нельзя инвестировать

То есть лечение гепатита С в два-три раза дешевле его нелечения!
Не сами виноваты
что из-за отсутствия национальных критериев оценки медицинской помощи по гепатитам, сегодня каждый регион на свое усмотрение устанавливает объем помощи
При этом набор услуг даже в соседних областях может существенно отличаться.
Челябинск считается передовиком в лечении гепатитов. Во многих других регионах ситуация значительно хуже.
Приличные люди

Фото: Александр Попов / Unsplash
Что делать?
Побороть вирусные гепатиты можно, только уничтожив их полностью — такой вердикт вынесла в 2016 году Всемирная организация здравоохранения
Как заявил в своем выступлении на экспертном совете заместитель министра здравоохранения РФ Олег Гриднев, лечение гепатита С — одна из приоритетных задач министерства здравоохранения России, потому что это социально значимое инфекционное заболевание является тяжелейшим бременем, оказывает влияние на здоровье населения нашей страны и вносит вклад в снижение средней продолжительности жизни за счет развития цирроза печени и других осложнений.
Замминистра подчеркнул, что одна из основных задач в этом направлении — обеспечение россиянам справедливого доступа к комплексной профилактике, тестированию и лечению от хронического гепатита С
В ходе обсуждения проблемы на экспертом совете пациентские организации обратились в Минздрав с требованием начать работу над национальной стратегией по ликвидации вирусных гепатитов в России. Выступая с приветственным словом на Конгрессе пациентов, замминистр здравоохранения Олег Гриднев поддержал предложение.

Случаи острого гепатита у детей выявлены в Великобритании, Ирландии, Нидерландах, Дании и Испании, а также в США. Большинство заболевших, а их около сотни, – дети в возрасте от двух до пяти лет.
Что это за болезнь, никто не понимает. Происхождение острого гепатита до сих пор неизвестно. Специалисты Европейского центра по профилактике и контролю заболеваний в настоящее время проводят различные тесты, чтобы установить причины вспышек.
Гепатит – воспаление печени, обычно вызванное вирусной инфекцией. Однако, например, в Мадриде при обследовании в Университетской больнице Ла-Паса лабораторные анализы не выявили у детей вирусов гепатита A, B, C, D или E. Болезнь также может развиться после отравления, пищевого или лекарственного. Но о токсической природе недуга можно говорить, когда вспышка локальна. В данном случае речь идет о совершенно разных регионах, разных странах. Отсюда рождается еще одна версия об аутоиммунных причинах заболевания.
"Что может повреждать печень? Это может быть либо что-то аутоиммунное, либо что-то фармакологическое, фармацевтическое. Как такая квинтэссенция – это смесь фармацевтики и аутоиммунного проявления – это тотальная вакцинация. И это может быть одним из побочных эффектов", – отметил Волчков.
Например, вакцины от коронавируса Pfizer содержат так называемые ПЭГ-оболочки. Недавние исследования показали, что к полиэтиленгликолю может вырабатываться иммунитет. В свою очередь, это может вызвать аллергические или аутоиммунные реакции ко всему, что содержит данное вещество.
Еще одна ниточка ведет расследователей к аденовирусам. Они были обнаружены у многих из заболевших гепатитом детей. Американские медики изучают связь с одним конкретным возбудителем – аденовирусом 41 серотипа, который обычно провоцирует воспаление кишечника – так называемый аденовирусный энтерит.
Загадочная болезнь протекает тяжело. Хирург из медицинского центра в нидерландском Гронингене сообщил, что трем из четырех детей, которые проходили у него лечение, пришлось делать трансплантацию печени.
Читайте также:

