Уровень мочевины при гепатите
Обновлено: 15.04.2024
Клиника ПОЗИТИВМЕД сотрудничает с лучшими лабораториями города. В нашей клинике вы можете сдать более 5000 видов лабораторных анализов по базовым ценам!
Таблица показателей анализа крови
Расшифровка биохимического анализа крови – это сравнений полученных результатов с нормальными показателями. Бланк анализа содержит полный список показателей, определяемых биохимической лабораторией и их референтные значения.
Нормы показателей биохимического анализа крови у взрослых указаны в таблице:
Порой бывает достаточно на основании отклонения от нормы одного или нескольких параметров установить окончательный диагноз. Но гораздо чаще для полноценной диагностики требуются другие результаты дополнительных методов исследования и оценка клинической картины заболевания.
Общий белок
Общий белок – суммарная концентрация белков, которые находятся в крови. Белки берут участие во всех биохимических реакциях организма – транспортируют разные вещества, выступают в качестве катализаторов реакций, участвуют в иммунной защите.
Нормальные показатели белка в крови — 64-84 г/л. Если белок выше этого показателя, организм может подвергаться инфекции. Кроме того, причиной повышенного белка может быть артрит, ревматизм, или начало онкологического недуга. При низком содержании белка в крови, вероятность болезни печени возрастает многократно, как и проблем с кишечником, почками. Самый тяжелый диагноз при низком белке – рак.
Альбумин
Этот белок вырабатывается печенью и считается основным в плазме крови. Вообще, специалисты выделяют альбумины в качестве отдельной белковой группы, называемой белковыми фракциями.
Повышение концентрации альбуминов в крови (гиперальбуминемия) может быть связано со следующими патологиями:
- дегидратация, или обезвоживание (потеря жидкости организмом при рвоте, поносе, обильном потении);
- обширные ожоги.
Пониженный показатель альбумина наблюдается у курящих пациентов и у женщин в период беременности, а также грудного вскармливания. У остальных людей понижение альбумина может свидетельствовать о различных патологиях печени (например, цирроз, гепатит, либо онкология), о кишечных воспалениях инфекционной природы (сепсис). Кроме того, при сердечной недостаточности или онкологических образованиях, ожогах или лихорадке, различных травмах или передозировке лекарственными средствами альбумин в крови будет ниже нормы.
Глюкоза (сахар)
Наиболее частым показателем углеводного обмена является содержание сахара в крови. Его кратковременное повышение возникает при эмоциональном возбуждении, стрессовых реакциях, болевых приступах, после приема пищи. Норма — 3,5—5,5 ммоль/л (тест на толерантность к глюкозе, тест с сахарной нагрузкой).
Сахар повышен – диабет, эндокринные нарушения, панкреатит, опухоль поджелудочной железы, кровоизлияние в мозг, хронические поражения печени и почек, инфаркт миокарда, муковисцидоз.
Сахар понижен – поражения печени и поджелудочной железы, гипотиреоз, рак желудка или надпочечников, отравление мышьяком или некоторыми лекарственными препаратами, алкогольная интоксикация.
Мочевая кислота
Главный продукт распада основного компонента нуклеиновых кислот – пуриновых оснований. Поскольку она не используется далее в обменных процессах, выделяется почками в неизмененном виде. Норма в плазме крови составляет 0,16-0,44 ммоль/л.
Повышение содержания мочевой кислоты в крови свидетельствует о:
- почечной недостаточности;
- лейкозах, лимфомах;
- длительном голодании;
- злоупотреблении алкоголем;
- передозировке салицилатами и диуретиками.
Снижение уровня мочевой кислоты в крови может отмечаться при лечении препаратами пиперазинового ряда, аллопуринолом, пребенецидом, АКТГ, иногда при гепатите, анемиях.
Мочевина
Является следствием распада белков. В крови у человека допустимое количество указанного вещества меняется с возрастом. Зачастую уровень мочевины зашкаливает у пациентов, что имеют патологии в работе почек: доктора назначают подобный анализ крови для диагностики, прогнозирования недуга.
Снижение уровня мочевины в крови может быть спровоцировано причинами, что имеют физиологическую (беременность, голодание, чрезмерные физнагрузки), патологическую природу (целиакия, цирроз печени, отравление тяжелыми металлами).
Креатинин
Данное вещество, как и мочевина, является продуктом белкового обмена и тоже выводится почками. Креатинин – продукт обменных процессов, происходящих в скелетных мышцах, и в меньшей степени в головном мозге. Соответственно, его уровень будет зависеть от состояния почек и мышц.
Повышенный креатинин отмечается при почечной недостаточности, тяжелых травмах с повреждением мышц, при усиленной функции щитовидной железы, после применения некоторых противовоспалительных и антибактериальных средств. Умеренно высокий креатинин обнаруживают у спортсменов.
Аланинаминотрансфераза (АЛТ, АлАт)
Этот показатель наряду с АСТ используется в медицинской практике для лабораторной диагностики повреждений печени. Аланинаминотрансфераза синтезируется внутриклеточно, и в норме лишь небольшая часть этого фермента попадает в кровь. При повреждении печени (при гепатитах, циррозе печени) в результате цитолиза (разрушения клеток) этот фермент попадает в кровь, что выявляется лабораторными методами.
Уровень этой трансаминазы может повышаться также при инфаркте миокарда и других состояниях. Повышение АЛТ, превышающее повышение АСТ, характерно для повреждения печени; если же показатель АСТ повышается больше, чем повышается АЛТ, то это, как правило, свидетельствует о проблемах клеток миокарда (сердечной мышцы).
Аспартатаминотрансфераза (АСТ, АсАТ)
Клеточный фермент, участвующий в обмене аминокислот. АСТ содержится в тканях сердца, печени, почек, нервной ткани, скелетной мускулатуры и других органов. Анализ крови АСТ может показать повышение АСТ в крови, если в организме присутствует такое заболевание, как:
- инфаркт миокарда;
- вирусный, токсический, алкогольный гепатит;
- стенокардия;
- острый панкреатит;
- рак печени;
- острый ревмокардит;
- тяжелая физическая нагрузка;
- сердечная недостаточность.
АСТ повышен при травмах скелетных мышц, ожогах, тепловом ударе и вследствие кардиохирургических операций.
Щелочная фосфатаза
Многие лаборатории автоматически включают этот фермент в биохимический анализ. С практической точки зрения может вызвать интерес исключительно повышение активности этого фермента в крови.
Это является свидетельством либо внутрипеченочного застоя желчи в мелких желчных протоках, что бывает при механической и паренхиматозной желтухе, либо прогрессирующего остеопороза или разрушения костной ткани (миеломная болезнь, старение организма).
Холестерин
Компонент жирового обмена, участвует в построении мембран клеток, синтезе половых гормонов и витамина D. Бывает общий холестерин, холестерин липопротеинов низкой плотности (ЛПНП) и высокой плотности (ЛПВП).
Степени повышения холестерина в крови:
- 5,2-6,5 ммоль/л – легкая степень повышения вещества, зона риска атеросклероза;
- 6,5-8,0 ммоль/л – умеренное повышение, которое корректируется диетой;
- свыше 8,0 ммоль/л – высокий уровень, требующий лекарственного вмешательства.
Повышение уровня холестерина в сыворотке или плазме крови — аргумент в пользу атеросклероза, гипотиреоза (низкой активности щитовидной железы), хронического гепатита, декомпенсированного сахарного диабета, механической желтухи.
Снижается этот показатель при:
- злокачественные опухоли печени;
- цирроз печени;
- ревматоидный артрит;
- гиперфункция щитовидной и паращитовидных желез;
- голодание;
- нарушение всасывания веществ;
- хронические обструктивные заболевания легких.
Билирубин
Билирубин представляет собой желто-красный пигмент, который образуется при распаде гемоглобина в селезенке, печени и костном мозгу. Норма его в крови у детей и взрослых 3,4–20,5 мкмоль/л.
Если таблица с результатами обследования содержит завышенный уровень билирубина, то врач может диагностировать у взрослых одно из следующих заболеваний:
- желчекаменная болезнь;
- опухоли поджелудочной железы;
- воспалительные заболевания желчевыводящих путей.
Если билирубин ниже нормы, то у пациента может присутствовать одно из представленных заболевания:
- острый вирусный гепатит;
- бактериальное поражение печени (лептоспироз, бруцеллез и др.);
- токсический гепатит;
- лекарственный препарат;
- новообразования в печени и первичном билиарном циррозе;
- гемолитическая анемия различной этиологии.
Билирубин, образовавшийся в результате распада гемоглобина (непрямой), выходит в кровь, где связывается с альбуминами и переносится в печень. В клетках печени билирубин соединяется с глюкуроновой кислотой. Данный билирубин, связанный с глюкуроновой кислотой, называется прямой.
Амилаза
Расщепляет углеводы из пищи, обеспечивает их переваривание. Содержится в слюнных железах и поджелудочной железе. Бывает альфа-амилиза (диастаза) и панкреатическая амилаза.
Большое содержание амилазы в биохимическом анализе крови указывает на: перитонит, панкреатит, сахарный диабет, кисту поджелудочной железы, камень, холецистит или почечную недостаточность.
Снижение альфа-амилазы: тиреотоксикоз; инфаркт миокарда; полный некроз поджелудочной железы; токсикоз беременных.
Калий
Еще одни важный внутриклеточный электролит. Его нормальное содержание в организме колеблется в пределах от 3,5 до 5,5 ммоль на литр.
Снижение содержания калия:
- избыток гормонов коры надпочечников (в том числе прием лекарственных форм кортизона);
- хроническое голодание (непоступление калия с пищей);
- продолжительные рвота, понос (потеря с кишечным соком);
- нарушение функции почек;
- муковисцидоз.
Повышение содержания калия:
- обезвоживание;
- острая почечная недостаточность (нарушение выведения почками); ,
- надпочечниковая недостаточность.
- повреждение клеток (гемолиз — разрушение клеток крови, тяжелое голодание, судороги, тяжелые травмы).
Состояние, когда калий повышен, называют гиперкалиемия, а когда снижен – гипокалиемия.
Натрий
Натрий не принимает непосредственного участия в обмене веществ. Его полным полно во внеклеточной жидкости. Основной его функцией является поддержание осмотического давления и рН. Выделение натрия происходит с мочой и контролируется гормоном коры надпочечников – альдостероном.
Снижение содержания натрия:
- снижение концентрации за счет повышения объема жидкости (сахарный диабет, хроническая сердечная
- недостаточность, цирроз печени, нефротический синдром, отеки).
- потеря элемента (злоупотребление мочегонными, патология почек, надпочечниковая недостаточность).
Повышение содержания натрия:
- повышенная функция коры надпочечников;
- избыточное потребление соли;
- потеря внеклеточной жидкости (профузный пот, тяжелая рвота и диарея, повышенное мочеотделение при несахарном диабете);
- нарушение центральной регуляции водно-солевого обмена (патология гипоталамуса, кома).
Повышение микроэлемента называется гипернатриемия, а снижение – гипонатриемия.
Вывод
Разные лаборатории могут проводить биохимический анализ крови в соответствии с отличными методическими пособиями, использовать иные единицы измерения концентраций элементов.
Поэтому нормы показателей могут существенно различаться. Когда лаборант выдает вам результаты анализов, обязательно убедитесь, что на бланке написаны нормативы. Только так вы сможете понять, есть ли изменения в ваших анализах или нет.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер.
Мочевина в крови: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Мочевина в крови синтезируется в печени из аммиака и диоксида углерода, переносится кровью в почки, там фильтруется через сосудистый клубочек, а затем выделяется с мочой. Мочевина является осмотически активным веществом, поэтому ее накопление приводит к отекам тканей паренхиматозных органов (печени, почек, легких, селезенки, поджелудочной железы, щитовидной железы), миокарда, центральной нервной системы, подкожной клетчатки. Увеличение концентрации мочевины в несколько раз относительно нормы, сопровождающееся, как правило, выраженным клиническим синдромом интоксикации, называется уремией.

Очень часто на фоне заболеваний почек одновременно с увеличением концентрации мочевины в крови ее содержание в моче уменьшается (снижение функции почек приводит к увеличению мочевины в крови).
Исследование назначают при ишемической болезни сердца, системных заболеваний соединительной ткани (ревматоидном артрите, ревматизме, системной склеродермии и т.д.), артериальной гипертензии (независимо от длительности ее существования), при выявлении отклонений в общем анализе мочи во время скринингового исследования, болезни печени, сопровождающейся нарушением ее функции (гепатите, циррозе), при подозрении на воспалительные или инфекционные заболевания почек, заболевания желудочно-кишечного тракта, а также перед лекарственной терапией и во время нее, перед госпитализацией пациента из-за острого заболевания, после сеансов диализа для оценки их эффективности.
Концентрация мочевины в крови характеризует:
- состояние выделительной функции почек, то есть их способность выводить с мочой ненужные организму вещества;
- состояние мышечной ткани (в результате распада белка в мышцах образуется мочевина);
- функцию печени, где аммиак преобразуется в мочевину.
Подготовка к процедуре
Рекомендуется сдавать кровь на исследование утром, натощак (после 12-часового голодания).
В течение 24 часов до взятия крови необходимо воздержаться от интенсивных физических нагрузок, приема алкоголя.
За час до исследования не следует курить.
Желательно утренний прием лекарственных средств выполнить после взятия крови (если это возможно).
Уменьшить количество мясных продуктов в рационе питания за 2-3 дня до исследования.
Не следует перед сдачей крови осуществлять следующие процедуры: инъекции, пункции, общий массаж тела, эндоскопию, биопсию, ЭКГ, рентгеновское обследование, особенно с введением контрастного вещества, диализ.
Если все же была незначительная физическая нагрузка в день исследования, нужно отдохнуть не менее 30 минут перед сдачей крови.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Мочевая кислота в крови : показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Мочевая кислота – это продукт обмена пуриновых оснований, входящих в состав сложных белков нуклеопротеидов.
Предшественниками мочевой кислоты являются пурины (гуанин и ксантин - составные части нуклеиновых кислот ДНК и РНК), которые образуются эндогенно или поступают с пищей, а также пуриновые нуклеозиды, из которых образованы аденозинтрифосфат (АТФ) и подобные соединения. Под влиянием ферментов в клетках тканей нуклеиновые кислоты распадаются.
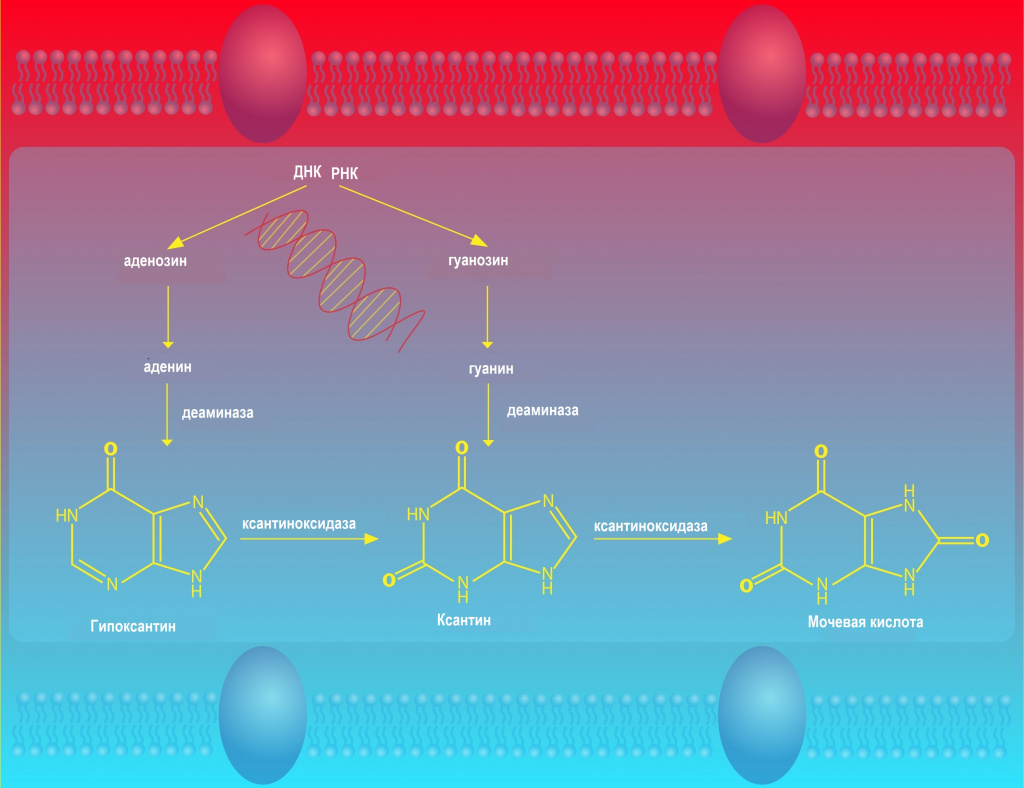
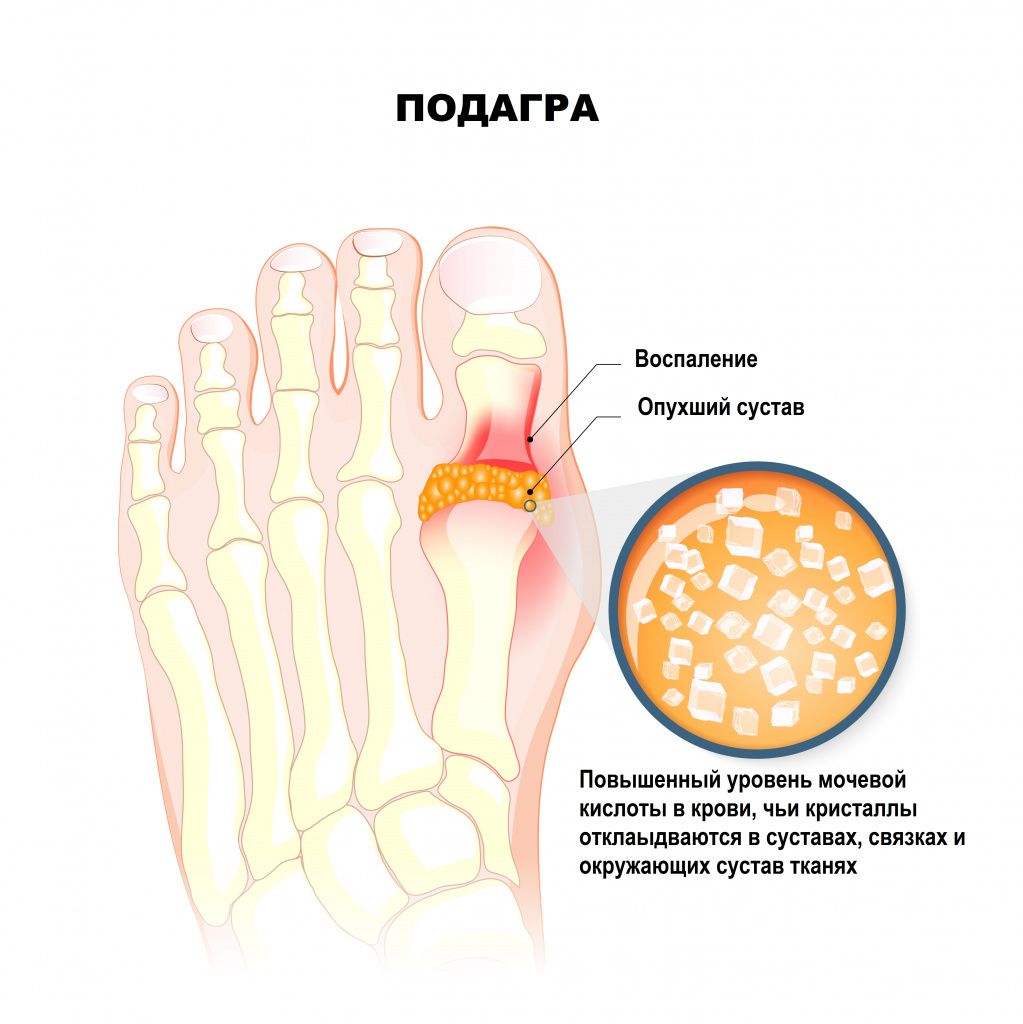
Мочевая кислота синтезируется главным образом в печени. В сыворотке крови она присутствует в виде соли натрия (урата) в концентрации, близкой к насыщению, и плохо растворима в воде. При превышении пороговой концентрации соли натрия могут кристаллизоваться. Чем выше сывороточный уровень мочевой кислоты, тем выше риск развития такого заболевания как подагра.
Образование кристаллов моноурата натрия происходит при концентрации мочевой кислоты в сыворотке крови выше 420 мкмоль/л. В некоторых случаях формирование кристаллов возможно и при более низком уровне (360 мкмоль/л).
Отложение кристаллов происходит в суставные и/или околосуставные ткани, почки и другие органы в виде тофусов (лат. tofus — пористый камень). Чаще всего болезнь поражает большой палец ноги, стопу, лодыжку, колено, пальцы рук, запястье и локоть, но может затрагивать любой сустав. Отложение кристаллов моноурата натрия в синовиальной жидкости и близлежащих тканях запускает каскад иммунных реакций. Наличие в суставах и окружающих тканях кристаллов моноурата натрия вызывают хронический воспалительный процесс.
Две трети мочевой кислоты выделяется почками. Одна треть мочевой кислоты под воздействием кишечных бактерий метаболизируется в кишечнике. Обычно процессы синтеза и выделения мочевой кислоты сбалансированы.
Повышение мочевой кислоты в крови может происходить по нескольким причинам:
- при снижении выделения мочевой кислоты с мочой из-за нарушения функции почек, уменьшения объема внеклеточной жидкости, под влиянием алкоголя и некоторых лекарственных средств, голодания и др.);
- при повышении ее продукции в организме:
- при чрезмерном поступлении пуринов с пищей (пурины в большом количестве содержатся в жирном мясе, печени, почках, мясных экстрактах, сухом вине, пиве и др.);
- при повышенном распаде клеток печени при хроническом алкоголизме, гемобластозах, парапротеинемиях, хроническом гемолизе, проведении противоопухолевой терапии.
![Подагра.jpg]()
Таким образом, показаниями для назначения анализа на уровень мочевой кислоты являются следующие заболевания и состояния:- первичная подагра;
- вторичная подагра, возникшая на фоне болезней с избыточным образованием мочевой кислоты или нарушающие ее выведение:
- острые инфекционные заболевания (пневмония, рожистое воспаление, туберкулез и др.),
- заболевания печени и желчевыводящих путей,
- сахарный диабет с ацидозом,
- псориаз, экзема, крапивница,
- заболевания почек,
- острая алкогольная интоксикация,
- лимфопролиферативные заболевания, лейкозы.в
Подготовка к процедуре
Накануне исследования нужно придерживаться стандартной диеты без избыточного употребления пищи, богатой белками и пуринами.
Исключить повышенные психоэмоциональные и физические нагрузки (спортивные тренировки), прием алкоголя.
Срок исполнения
1 рабочий день - указанный срок не включает день взятия биоматериала.
Что может повлиять на результат
- К повышению мочевой кислоты в сыворотке крови может привести прием следующих лекарственных препаратов: тиазидных диуретиков, анаболических стероидов, никотиновой кислоты, эпинефрина, кофеина, витамина С, бета-адреноблокаторов, фуросемида, кальцитриола, этакриновой кислоты, циклоспоринов, цисплатина, аспаргиназы, клопидогрела, диклофенака, ибупрофена, изониазида, этамбутола, индометацина, пироксикама.
- К понижению мочевой кислоты в сыворотке крови может привести прием аллопуринола, амлодипина, верапамила, хлорпротиксена, винбластина, метотрексата, глюкокортикоидов, имурана, варфарина, леводопы, метилдопы, контрастных веществ, спиронолактона, азатиопринэстрогенов.
Мочевая кислота (в крови) (Uric acid)
Единицы измерения: мкмоль/л.
Альтернативные единицы измерения: мг/дл.
Коэффициент пересчета: мг/дл х 59,5 => мкмоль/л.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные показатели
Расшифровка показателейСодержание мочевой кислоты в сыворотке крови зависит от возраста и пола человека. Уровень мочевой кислоты начинает расти во время полового созревания и достигает значений взрослых. У мужчин уровень мочевой кислоты довольно стабильный на протяжении всей жизни и составляет 210-420 мкмоль/л. У женщин репродуктивного возраста более низкий уровень мочевой кислоты обусловлен защитной функцией эстрогенов и составляет 150–350 мкмоль/л. Уровень повышается в период менопаузы, поэтому гиперурикемия у женщин может развиваться в возрасте около 50 лет.
В соответствии с Рекомендациями Европейской антиревматической лиги (European League Against Rheumatism — EULAR) по диагностике и лечению подагры (2006, 2016) гиперурикемией считают уровень мочевой кислоты в сыворотке крови ≥360 мкмоль/л (6 мг/дл). Именно такой уровень повышает риск развития подагры у мужчин в 4 раза и в 17 раз у женщин. Стабильная сывороточная концентрация мочевой кислоты ≤360 мкмоль/л (6 мг/дл) является условием для растворения кристаллов и предупреждения их образования.
Что значат пониженные результаты
Пониженные показатели уровня мочевой кислоты в крови определяются при следующих заболеваниях и состояниях:
- Болезнь Коновалова-Вильсона (врожденное нарушение метаболизма меди, приводящее к тяжелейшим поражениям центральной нервной системы и внутренних органов.).
- Синдром Фанкони (снижение канальцевой реабсорбции мочевой кислоты из-за дефекта развития канальцев почек).
- Прием аллопуринола, рентгеноконтрастных средств, глюкокортикоидов, азатиоприна.
- Ксантинурия – наследственная болезнь, обусловленная недостаточностью ксантиоксидазы и характеризующаяся рецидивирующей гематурией и болями в поясничной области.
- Болезнь Ходжкина - лимфогранулематоз, злокачественное заболевание лимфоидной ткани.
- Низкопуриновая диета.
Что значат повышенные результаты
Повышенные показатели уровня мочевой кислоты в крови определяются при следующих заболеваниях и состояниях:
- Подагра.
- Синдром Леша-Нихана (генетически обусловленная недостаточность фермента гипоксантин-гуанин фосфорибозил-трансферазы - ГГФТ).
- Болезни крови:
- лейкозы,
- миеломная болезнь,
- лимфома,
- полицитемия,
- B12-дефицитная анемия.
- акромегалия,
- сахарный диабет,
- гипопаратиреоз.
- поликистоз почек,
- почечная недостаточность.
Дополнительное обследование при отклонении от нормы
Для постановки диагноза, а также для контроля качества лечения врачом-терапевтом или ревматологом могут быть рекомендованы дополнительные исследования:
-
Выявление кристаллов моноурата натрия в синовиальной жидкости или тофусах.
Нарушение обмена пуриновых оснований в организме при подагре приводит к повышению содержания мочевой кислоты в крови и синовиальной жидкости. Острый приступ подагрического артрита сопровождается кристаллизацией солей с образованием кристаллов моноурата натрия. Прямое обнаружение кристаллов возможн.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Гепатит С: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Гепатит С – это вирусное инфекционное заболевание, которое вызывает воспаление печени, зачастую приводя к ее серьезным повреждениям. Вирус гепатита С распространяется через зараженную кровь.![Вирус Гепатита С.jpg]()
До недавнего времени лечение гепатита С требовало еженедельных инъекций и приема пероральных препаратов, которые многие люди, инфицированные вирусом, не могли использовать из-за других проблем со здоровьем или серьезных побочных эффектов.Сегодня ситуация изменилась – разработаны лекарства нового поколения, и с их помощью хронический гепатит С поддается терапии.
Тем не менее около половины людей с гепатитом С не подозревают о том, что инфицированы, поскольку часто болезнь протекает бессимптомно.
Поэтому скрининг гепатита С необходимо проходить регулярно, особенно при наличии факторов риска заражения.
Причины появления гепатита С
Заболевание обычно распространяется, когда кровь человека, зараженного вирусом гепатита С, попадает в организм незараженного. Особенно часто это происходит в среде наркоманов.В группе риска находятся люди, которым часто переливают кровь, и длительное время находящиеся на гемодиализе.
Заражению подвержены новорожденные дети, если их мать больна гепатитом С.
Кроме того, существуют редкие, но все же возможные ситуации инфицирования вирусом:
- Совместное использование предметов личной гигиены, которые могли соприкасаться с кровью больного человека (бритвы, ножницы или зубные щетки).
- Половой контакт с человеком, зараженным вирусом гепатита С.
- Татуировки или пирсинг, выполненные в ненадлежащих санитарных условиях.
Вирус гепатита С не передается при совместном использовании столовых приборов, кормлении грудью, объятиях, поцелуях, при держании за руку, кашле или чихании, через укусы насекомых. Также он не распространяется через еду или воду.
- Острый гепатит С – это ранняя стадия, когда гепатит длится менее шести месяцев.
- Хронический гепатит С – это долгосрочный тип, когда заболевание длится больше шести месяцев.
- Минимальная активность (печеночные трансаминазы (АЛТ и АСТ) в биохимическом анализе крови повышены не более, чем на 3 нормы)).
- Умеренная активность (3–10 норм печеночных трансаминаз).
- Высокая активность (> 10 норм).
В течение первых 6 месяцев от начала заболевания человек может даже не подозревать, что болен, ощущая лишь необъяснимую усталость, плохой аппетит, тяжесть в правом подреберье, регулярную головную боль и головокружение.
В этот же период может меняться цвет кала (от светлого вплоть до белого) и мочи (от темно-желтой до коричневой). Некоторые пациенты говорят, что у них болят суставы.
По мере прогрессирования заболевания к первоначальным симптомам присоединяются спонтанные кровотечения (носовые, маточные, кровотечения из десен), желтушность кожных покровов, склонность к образованию гематом, зуд, накопление свободной жидкости в брюшной полости (асцит), отеки ног. Кроме того, пациенты начинают терять вес, снижается память, появляются проблемы со зрением, на коже формируются сосудистые звездочки.
У мужчин может отмечаться гинекомастия (увеличение грудных желез), снижение либидо, уменьшение размера яичек.
Симптомы острого гепатита С включают желтуху, усталость, тошноту, жар и мышечные боли. Они появляются через 1-3 месяца после инфицирования вирусом и продолжаются от двух недель до трех месяцев.
Диагностика гепатита С
Диагноз ставится на основании жалоб больного и анамнеза. При подозрении на вирусный гепатит С врач обязательно выясняет, были ли в течение жизни переливания крови, хирургические манипуляции, не употреблял ли пациент инъекционные наркотики, делал ли татуировки и пирсинг, имели ли место незащищенные половые контакты.Для уточнения диагноза могут понадобиться следующие обследования:
-
Клинический анализ крови с развернутой лейкоцитарной формулой.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Обследованы 22 ребенка в возрасте 12-16 лет, больных хроническим вирусным гепатитом В (12 человек со 2-й стадией хронизации процесса и 10 – с 3-й стадией), и 30 практически здоровых детей того же возраста, у которых изучали биохимические показатели крови (общий белок, альбумины, мочевина, общий холестерин, глюкоза, общий билирубин, аминотрансферазы, щелочная фосфатаза, β-липопротеиды, проба Вельтмана). Установлено, что биохимические показатели крови детей со 2-й и 3-й стадиями хронизации гепатита B достаточно типичны для этого заболевания и подтверждают наличие у них тяжелых функциональных поражений печени. Эти поражения проявляются в развитии печеночных синдромов, преимущественно, цитолитического, свидетельством развития которого, в первую очередь, является повышение в крови его индикаторов – аминотрансфераз и щелочной фосфатазы. Выраженность синдрома усиливается с усугублением стадии хронизации гепатита В.
![]()
1. Арямкина, О.Л. Хроническая HBV- и HCV-инфекция и рак печени: клинико-эпидемиологические и дифференциально-диагностические параллели / О.Л. Арямкина // Эпидемиология и инфекционные болезни. – 2006. – № 2. – С. 36–39.
2. Булыгин, В.Г. Особенности метаболизма в клетках печени у детей в зависимости от стадии хронизации вирусного гепатита В / В.Г. Булыгин, Г.В. Булыгин // Якутский медицинский журнал. – 2013. – № 3(43). – С. 21–23.
3. Булыгин, В.Г. Структурно-метаболические параметры ткани печени и показатели системы гемостаза у детей при хроническом гепатите В / В.Г. Булыгин, В.А. Дударев, Г.В. Булыгин // Сибирское медицинское обозрение. – 2013. – № 5. – С. 38–43.
4. Бышевский, А.Ш. Биохимия для врача / А.Ш. Бышевский, О.А. Терсенов. – Екатеринбург: Уральский рабочий, 1994. – 384 с.
5. Гунякова, В.К. Вирусный гепатит В у детей: клинико-эпидемиологические и социальные аспекты / В.К. Гунякова // Российский педиатрический журнал. – 2005. – № 3. – С. 21–26.
6. Иванов, В.Г. Клиническая информативность лабораторных показателей в патологии печени / В.Г. Иванов, Н.Г. Наумова. – Ижевск, 2005. – 56 с.
7. Реброва, О.Ю. Статистический анализ медицинских данных. Применение пакета прикладных программ Statistica / О.Ю. Реброва. – М.: Медиасфера, 2002. – 312 с.
8. Серов, В.В. Морфологические критерии оценки этиологии, степени активности и стадии процесса при вирусных хронических гепатитах В и С. / В.В. Серов, Л.О. Севергина // Архив патологии. – 1996. – № 4. – С. 61–64.
9. Тихонова, Е.П. Метаболические основы иммунореактивности при парентеральных гепатитах В и С / Е.П. Тихонова, Г.В. Булыгин. – Новосибирск: Наука, 2003. – 148 с.
10. Шахгильдян, И.В. Хронические вирусные гепатиты в Российской Федерации / И.В. Шахгильдян, А.А. Ясинский, М.И. Михайлов и др. // Клинико-эпидемиологические и этно-экологические проблемы заболеваний органов пищеварения: материалы восьмой Восточно-Сибирской гастроэнтерологической конференции с международным участием и Красноярской краевой гастроэнтерологической конф., 17–18 апреля 2008 г. – Красноярск, 2008. – С. 246–253.
Хронический вирусный гепатит В на сегодняшний день является одной из наиболее актуальных проблем инфекционной патологии и гепатологии (как во всем мире, так и в Российской Федерации), в связи с широкой распространенностью, тяжестью течения заболевания и его последствий [1, 10]. Особенно остро стоит этот вопрос для педиатрической практики, так как является одним из важнейших факторов детской инвалидизации [5].
Исследования, проведенные нами ранее, позволили изучить различные элементы патогенеза хронического гепатита В у детей [2, 3], но вопросов, связанных с объяснением механизмов его развития и течения, остается достаточно много.
Повреждение и регенерация ткани печени, изменения ее функционального состояния при хронических гепатитах в значительной степени зависит от интенсивности и направленности реакций метаболизма [9]. Сравнение на разных стадиях хронизации вирусного гепатита B биохимических показателей крови [4], отражающих, в числе прочего, и функциональные возможности печени при этой патологии [6], позволят уточнить механизмы развития и некоторые элементы патогенеза указанного заболевания. В доступной литературе сведения об исследованиях подобного рода у детей практически отсутствуют.
Цель исследования: определение биохимических показателей крови у детей, больных хроническим вирусным гепатитом В, и выявление зависимости этих параметров от стадии хронизации заболевания.
Материалы и методы исследования
Функциональное состояние обменных процессов обследованных больных детей характеризовалось следующими биохимическими показателями: концентрацией в крови общего белка, альбуминов, мочевины, общего холестерина, глюкозы, общего билирубина, активностью аминотрансфераз (АлАТ и АсАТ) и щелочной фосфатазы, содержанием β-липопротеидов, пробой Вельтмана.
Контрольная группа состояла из 30 практически здоровых детей того же возраста, у которых исследовались аналогичные биохимические показатели крови.
Полученные данные обработаны методами статистического анализа, используемыми в биологии и медицине, с применением пакета прикладных программ Statistica 6,0 и соответствующих рекомендаций [7]. В таблицах представлены среднегрупповые показатели (М), ошибки средних (m), достоверность непараметрического U-критерия Манна-Уитни для различий между показателями групп (р), результаты однофакторного дисперсионного анализа.
Результаты исследования и их обсуждение
Сравнение среднегрупповых значений биохимических показателей больных детей с соответствующими показателями детей из контрольной группы показало наличие многих изменений оцениваемых параметров, зависящих от стадии хронизации гепатита B (табл. 1).
Биохимические показатели крови здоровых детей и больных детей с разными стадиями хронизации вирусного гепатита В (M±m)
Читайте также: