В какие сроки выполняется поздняя хирургическая обработка инфицированной раны
Обновлено: 25.04.2024
Рана — механическое повреждение органов и тканей, сопровождающееся нарушением целостности кожи и слизистых оболочек (покровных тканей).
Классификация ран в зависимости от инфицирования:
Инфицированная рана — это рана, в которой происходит развитие инфекционного процесса, обусловленного нарушением равновесия между микробами, попавшими в рану и защитными силами организма, что проявляется клиническими симптомами воспаления.
По механизму нанесения повреждения и характеру ранящего предмета выделяют раны:
- Резаная рана;
- Колотая рана;
- Рубленая;
- Ушибленная рана;
- Рваная рана;
- Скальпированная рана;
- Укушенная рана.
Клиническая картина:
- Боль;
- Кровотечение;
- Местные и общие функциональные расстройства;
- Пульсирующая боль.
При наличии ранения больной необходимо должен осматриваться хирургом.
Вовремя оказанная хирургическая помощь, является профилактикой развития осложнений.
Первичной хирургической обработкой раны называется сложная хирургическая операция, выполняемая в первые 24−48 часов с момента ранения (до развития инфекции) с целью предупреждения инфекционных осложнений в ране и предупреждения тяжёлых осложнений, связанных с повреждением жизненно важных органов и тканей.
Основной задачей хирургической обработки раны является удаление из раны из раны нежизнеспособных тканей, инородных тел и остановка кровотечения.
Первичная хирургическая обработка раны подразделяется:
- Ранняя- когда оперативная помощь оказывается до 24 часов с момента получения ранения.
- Отсроченная: помощь оказывается до 48 часов с момент получения ранения.
- Поздняя: когда операция выполняется свыше 48 часов после получения раны.
Операция состоит из строго определённых этапов, являются в настоящее время обязательными к выполнению. Пренебрежение этими правилами приводит к тяжёлым осложнениям течения раневого процесса.
Этапы первичной хирургической обработки раны:
В условиях операционной после обработки рук хирурга и операционного поля растворами антисептиков, производится анестезия в зависимости от тяжести ранения и состояния пациента.
Первичная хирургическая обработка раны начинается с рассечения кожи, подкожной жировой клетчатки и иссечение нежизнеспособных тканей.
Параллельно с иссечением хирург ведёт ревизию раны, если повреждены крупные сосуды, то производится остановка кровотечения.
Заключительный этап операции. Закрытие операционной раны при ПХО производится строго индивидуально. Для полноценного заживления и профилактики послеоперационных осложнений, производится дренирование послеоперационной раны, назначение антибактериальной и противовоспалительной терапии.
Послеоперационный период протекает от 10−14 дней в зависимости от объема и сложности операции.
В случае если установлен дренаж в области послеоперационной раны, то показанием к прекращению дренирования являются:
- снижение отека, гиперемии вокруг раны. ,
- отсутствие гноя, значительного количества фибрина.
После удаления дренажных систем для оценки состояния раневого канала и окружающих тканей показано ультразвуковое сканирование. Благоприятными ультразвуковыми признаками течения раневого процесса являются:
- сужение раневого канала на следующие сутки после удаления дренажных трубок
Больному необходимо соблюдать рекомендации врача такие как:
- Ограничение физической нагрузки.
- Ограничение попадание воды на область раны и послеоперационных швов.
- Принимать препараты, назначаемые лечащим врачом.
- Перевязываться и наблюдутся у хирурга.
Хирург о время перевязок визуально оценивают состояние швов, наличие и распространенность отека, очищение раны. В случае длительно не заживающих ран, назначает дополнительные методы обследования.
При наличия сахарного диабета у больного, назначается общий анализ крови, анализ на сахар крови. Так же к дополнительным методам обследования назначаются рентгенография и УЗИ пораженного участка тела.
Если больной при появлении травмы или раны самостоятельно обрабатывается и не осматривается хирургом или не выполняет рекомендации, возможны осложнения.
Этапы и техника первичной хирургической обработки раны (ПХО раны)
а) Показания для ПХО раны:
- Плановые: первичное закрытие раны в пределах 6-8 часов.
- Противопоказания: сильно загрязненные раны, укушенные раны, нанесенные человеком или животным, колотые и огнестрельные раны, химические и термические ожоги.
- Альтернатива: заживление вторичным натяжением.
б) Подготовка к первичной хирургической обработке раны. Предоперационное обследование: оценка периферической двигательной функции, чувствительности и кровообращения в зависимости от ситуации.
Рентгенография мягких тканей при подозрении на инородное тело. Проверка иммунизации к столбняку. Бритье области операции, если требуется (но не в области бровей).
в) Специфические риски, информированное согласие пациента. В случае расхождения раны информируйте пациента о необходимости тщательного наблюдения.
г) Обезболивание. Местное обезболивание, у детей возможна общая анестезия.
д) Положение пациента. Зависит от места расположения раны.
е) Доступ. Предопределяется раной; какое-либо возможное расширение раны должно учитывать направление линий напряжения кожи.
Избегайте перпендикулярного пересечения осей движения суставов.
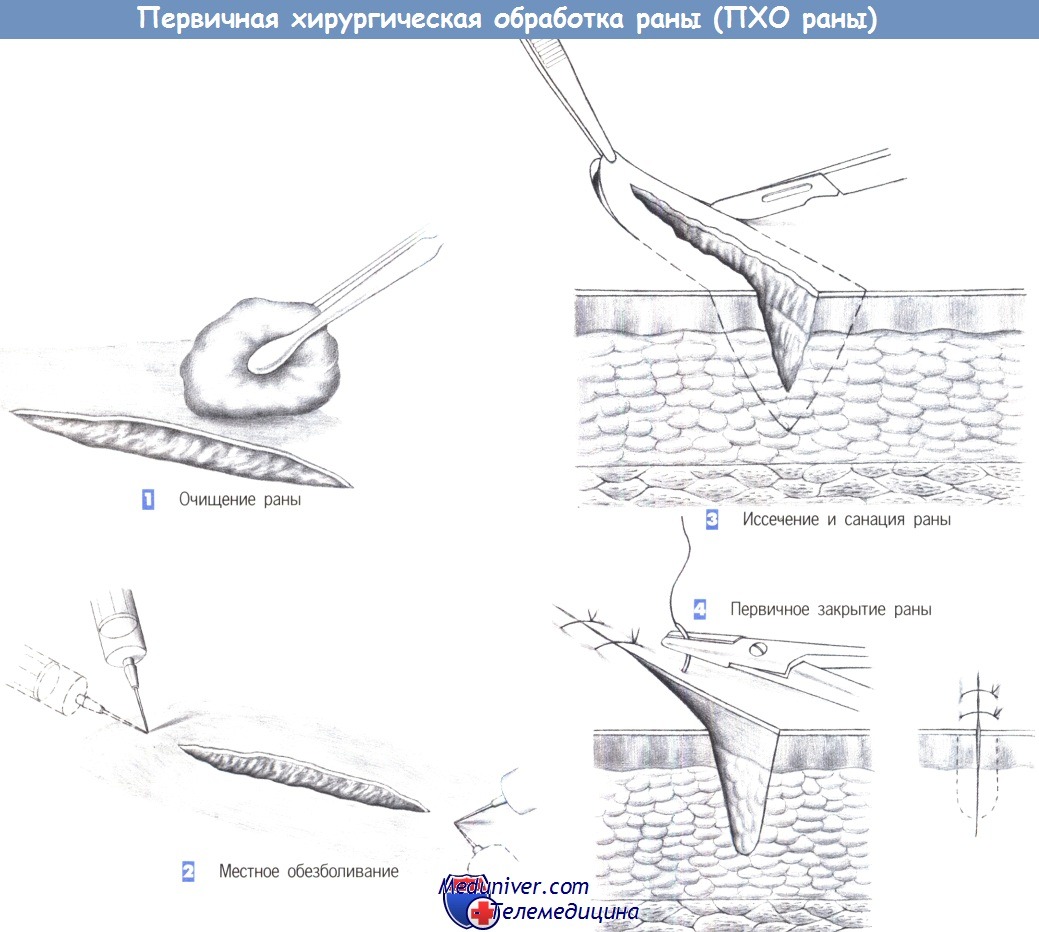
ж) Этапы ПХО раны:
- Очищение раны
- Местное обезболивание
- Иссечение и санация раны
- Первичное закрытие раны
з) Анатомические особенности, серьезные риски, оперативные приемы:
- Всегда предпринимайте тщательное обследование раны: инородное тело? Предусмотрите возможность выполнения в ходе операции рентгенологического исследования.
Чтобы исключить повреждения сухожилий, сосудов и нервов, просите пациента двигать конечностью.
- Все нежизнеспособные ткани должны быть тщательно удалены. Следует соблюдать особую осторожность при обработке ран на руках и лице.
- В потенциально или очевидно загрязненные раны введите (мини-) активный дренаж или дренаж Пенроуза, или даже прибегните к открытому ведению раны.
и) Меры при специфических осложнениях. Немедленная и тщательная ревизия раны, и открытое ведение раны при раневой инфекции, развившейся после первичного закрытия раны.
к) Послеоперационные мероприятия:
- Медицинский уход: дренаж удаляется на 2-й день после операции.
- Активизация: обычно возможна ранняя активизация.
- Физиотерапия: требуется в отдельных случаях.
- Период нетрудоспособности: зависит от степени повреждения.
л) Оперативная техника первичной хирургической обработки раны:
- Очищение раны
- Местное обезболивание
- Иссечение и санация раны
- Первичное закрытие раны
1. Очищение раны. Хирургическая обработка ран является наиболее распространенной операцией в хирургической практике. Она может быть весьма сложной. Однако в основе лечения всех видов ран лежат одни и те же принципы - достижение максимальной безопасности и косметического результата при минимальной дополнительной травме.
Общие правила любого вида лечения ран включают предотвращение развития инфекции и распознавание более глубоких и неочевидных повреждений важных структур. По этим причинам лечение ран должно всегда сопровождаться их тщательным очищением и ревизией. Операция всегда начинается с тщательной дезинфекции раны и ее краев.
2. Местное обезболивание. После полной дезинфекции области раны выполняется инфильтрационная анестезия 1% местным анестетиком снаружи от краев раны, с минимально возможным числом вколов. Для ран фаланг пальцев рекомендуется кольцевая блокада.
3. Иссечение и санация раны. Нежизнеспособные ткани краев раны должны быть иссечены. При ранах на лице и пальцах, а также при чистых ранах обширного иссечения краев не требуется.
4. Первичное закрытие раны. После иссечения раны выполняется тщательный гемостаз раневого ложа. Затем рана закрывается глубокими отдельными швами. Если неизбежно образование полости, то рекомендуется введение дренажа на 48 часов. Операция завершается повторной дезинфекцией кожи и наложением повязки.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Рана - механическое повреждение тканей с нарушением их целостности.
- По характеру повреждения тканей:
- огнестрельная,
- колотая,
- резаная,
- рубленая,
- ушибленная,
- размозженная,
- рваная,
- укушенная,
- скальпированная.
- По глубине:
- поверхностные, проникающие (без повреждения и с повреждением внутренних органов).
- По причине:
- операционные,
- стерильные,
- случайные.
В настоящее время считается, что всякая случайная рана является бактериально загрязненной, или инфицированной.
Однако,наличие инфекции в ране ещё не означает развитие гнойного процесса. Для его развития необходимы 3 фактора:
- Характер и степень повреждения тканей.
- Наличие в ране крови,инородных тел,нежизнеспособных тканей.
- Наличие патогенного микроба в достаточной концентрации.
Доказано, что для развития инфекции в ране необходима концентрация микроорганизмов 10 5 (100000) микробных тел на 1 грамм ткани. Это так называемый "критический" уровень бактериальной обсемененности. Только при превышении этого кол-ва микробов возможно развитие инфекции в неповрежденных нормальных тканях. Но "критический" уровень может быть и низким.Так, при наличии в ране крови, инородных тел,лигатур, для развития инфекции достаточно 10 4 (10000) микробных тел. А при завязывании лигатур и вызванном этим нарушение питания (лигатурная ишимия) - достаточно 10 3 (1000) микробных тел на 1 грамм ткани.
При нанесении любой раны (операционной,случайной) развивается так называемый раневой процесс. Раневой процесс- это сложный комплекс местных и общих реакций организма, развивающихся в ответ на повреждение тканей и внедрение инфекции. По современным данным, течение раневого процесса условно подразделяют на 3 основные фазы:
- 1 фаза - фаза воспаления;
- 2 фаза - фаза регенерации;
- 3 фаза - фаза организации рубца и эпителизации.
1 фаза - фаза воспаления - делится на 2 периода:
- А - период сосудистых изменений;
- Б - период очищения раны;
В 1 фазе раневого процесса наблюдаются:
- Изменение проницаемости сосудов с последующей экссудацией;
- Миграция лейкоцитов и др. клеточных элементов;
- Набухание коллагена и синтез основного вещества;
- Ацидоз за счет кислородного голодания.
В 1 фазе наряду с экссудацией идет и всасывание (резорбция) токсинов, бактерий и продуктов распада тканей. Всасывание из раны идет до закрытия раны грануляциями. При обширных гнойных ранах резорбция токсинов приводит к интоксикации организма, возникает резорбтивная лихорадка.
2 фаза - фаза регенерации - это формирование грануляций, т.е. нежной соединительной ткани с новообразованными капиллярами.
3 фаза - фаза организации рубца и эпителизации, при которой нежная соединительная ткань трансформируется в плотную рубцовую, а эпителизация начинается с краев раны. Выделяют:
- Первичное заживление ран ( первичным натяжением) - при соприкосновении краев раны и отсутствии инфекции, за 6-8 суток. Операционные раны - первичным натяжением.
- Вторичное заживление (вторичным натяжением) - при нагноении ран или большом диастазе краев раны. При этом заполняется грануляциями, процесс длительный, в течении нескольких недель.
- Заживление раны под струпом. так заживают обычно поверхностные раны, когда они покрываются кровью, клеточными элементами, образуется корка. Эпителизация идет под этой корочкой.
Лечение ран
Выделяют хирургическую обработку ран и медикаментозное лечение ран. Различают несколько видов хирургической обработки:
- Первичная хирургическая обработка раны (ПХОР) - при любой случайной ране с целью профилактики развития инфекции.
- Вторичная хирургическая обработка раны - по вторичным показаниям, уже на фоне развившейся инфекции. В зависимости от сроков выполнения хирургической обработки ран выделяют:
- раннюю ХОР - выполняют в течении первых 24 часов, цель - предупреждение инфекции;
- отсроченная ХОР - выполняется в течение 48 часов при условии предварительного применения антибиотиков;
В клинике чаще всего встречаются резанные и колотые раны. Хирургическая обработка колотой раны состоит из 3 этапов:
- рассечение тканей: колотую рану перевести в резанную;
- иссечение краев и дна раны;
- ревизия раневого канала с целью исключения проникающего ранения в полости (плевральную,брюшную).
- ХОР завершается наложением швов. Различают:
- первичный шов - сразу после ХОР;
- отсроченный шов - после ХОР накладывают швы, но не завязывают, и только через 24-48 часов швы завязывают, если в ране не развилась инфекция.
- вторичный шов - после очищения гранулирующей раны спустя 10-12 суток.
Лечение гнойных ран
Лечение гнойных ран должно соответствовать фазам течения раневого процесса.
В первой фазе - воспаления - рана характеризуется наличием гноя в ране, некроза тканей, развитием микробов, отеком тканей, всасыванием токсинов. Задачи лечения:
- Удаления гноя и некротических тканей;
- Уменьшение отека и экссудации;
- Борьба с микроорганизмами;
Методы лечения
Лечение ран в первой фазе регенерации раневого процесса
Дренирование ран: пассивное, активное.
Гипертонические растворы: Наиболее часто применяется хирургами 10 % раствор хлорида натрия (так называемый гипертонический раствор). Кроме него, есть и другие гипертонические растворы: 3-5% раствор борной кислоты, 20% р-р сахара, 30% р-р мочевины и др. Гипертонические растворы призваны обеспечить отток раневого отделяемого. Однако установлено, что их осмотическая активность длиться не более 4-8 ч.после чего они разбавляются раневым секретом, и отток прекращается. Поэтому в последнее время хирурги отказываются от гипертонического.
Мази: В хирургии применяются различные мази на жировой и вазелинланолинвой основе; мазь Вишневского, синтомициновая эмульсия, мази с а/б - тетрациклиновая, неомициновая и др. Но такие мази гидрофобны, то есть не впитывают влагу. Вследствии этого тампоны с этими мазями не обеспечивают оттока раневого секрета, становятся только пробкой. В то же время антибиотики, имеющиеся в составе мазей, не освобождаются из композиций мазей и не оказывают достаточного антимикробного действия.
Патогенетически обоснованно применение новых гидрофильных водорастворимых мазей - Левосин, левомиколь, мафенид-ацетат. Такие мази содержат в своем составе антибиотики, легко переходящие из состава мазей в рану. Осмотическая активность этих мазей превышает действие гипертонического раствора в 10-15 раз, и длится в течении 20-24 часов, поэтому достаточно одной перевязки в сутки для эффективного действия на рану.
Энзимотерапия: Для скорейшего удаления омертвевших тканей используют некролитические препараты. Широко используются протеолитические ферменты - трипсин, химопсин, химотрипсин, террилитин. Эти препараты вызывают лизис некротизированных тканей и ускоряют заживление ран. Однако, эти ферменты имеют и недостатки: в ране ферменты сохраняют свою активность не более 4-6 часов. Поэтому для эффективного лечения гнойных ран повязки надо менять 4-5 раз в сутки, что практически невозможно. Устранить такой недостаток ферментов возможно включением их в мази. Так, мазь "Ируксол" (Югославия) содержит фермент пентидазу и антисептик хлорамфеникол. Длительность действия ферментов можно увеличить путем их иммобилизации в перевязочные материалы. Так, трипсин, иммобилизованный на салфетках действует в течение 24-48 часов. Поэтому одна перевязка в сутки полностью обеспечивает лечебный эффект.
Использование растворов антисептиков. Широко применяются р-ры фурациллина, перекиси водорода, борной кислоты и др. Установлено, что эти антисептики не обладают досточной антибактериальной активностью в отношении наиболее частых возбудителей хирургической инфекции.
Из новых антисептиков следует выделить: йодопирон-препарат, содержащий йод, используют для обработки рук хирургов (0,1%) и обработки ран (0,5-1%); диоксидин 0,1-1%, р-р гипохлорид натрия.
Физические методы лечения. В первой фазе раневого процесса применяют кварцевание ран, ультразвуковую кавитацию гнойных полостей, УВЧ, гипербарическая оксигенация.
Применение лазера. В фазе воспаления раневого процесса применяются высокоэнергетические, или хирургический лазер. Умеренно расфокусированным лучом хирургического лазера выполняют выпаривание гноя и некротизированных тканей, таким образом можно добиться полной стерильности ран, что позволяет в ряде случаев накладывать первичный шов на рану.
Лечение ран во второй фазе регенерации раневого процесса
- Противовоспалительное лечение
- Защита грануляций от повреждения
- Стимуляция регенерации
Этим задачам отвечают:
- мази: метилурациловая, троксевазиновая - для стимуляции регенерации; мази на жировой основе - для защиты грануляций от повреждения; водорасворимые мази - противовоспалительное действие и защита ран от вторичного инфицирования.
- препараты растительного происхождения - сок алоэ, облепиховое и шиповниковое масло, каланхоэ.
- применение лазера - в этой фазе раневого процесса используют низкоэнергетические (терапевтические) лазеры, обладающие стимулирующим действием.
Лечение ран в третьей фазе регенерации раневого процесса (фазе эпителизации и рубцевания)
Задача: ускорить процесс эпителизации и рубцевания ран. С этой целью используют облепиховое и шиповниковое масло, аэрозоли, троксевазин - желе, низкоэнергетическое лазерное облучение.
При обширных дефектах кожных покровов, длительно незаживающих ранах и язвах во 2 и 3 фазах раневого процесса, т.е. после очищения ран от гноя и появления грануляций, можно проводить дермопластику:
Лечение боевой травмы. Принципы
Основным правилом является обширная и широкая хирургическая обработка ран. В этом отношении тактика лечения ничем не отличается от тактики, применявшейся в прошлом столетии, когда в ходе вооруженных конфликтов ранения конечностей всегда составляли 60-70% всех ранений. Принципы, использованные тогда, применяются и по сей день. Это агрессивное очищение ран с удалением всех инородных тел и нежизнеспособных тканей. Кроме того, при массивном разрушении тканей раны лучше всего оставлять открытыми.
Достаточно просто промыть раны антисептиком и очистить щеткой. Поверхностные осколочные ранения обычно не требуют выполнения ревизии, однако необходимо решить, поверхностное ли это ранение, поскольку некоторые ранения могут выглядеть безобидно, хотя на самом деле таят в себе большую опасность для жизни раненого.
Первичная хирургическая обработка глубоких проникающих осколочных ранений основывается на проверенных временем хирургических принципах, к которым относят ограниченное продольное рассечение раны с иссечением нежизнеспособных тканей и удалением инородных тел. После этого раны обильно промываются и оставляются открытыми. Чтобы добиться адекватного доступа к глубоким отделам ран на конечности разрезы следует выполнять параллельно оси конечности. На сгибательной поверхности суставов во избежание развития сгибательных контрактур разрезы выполняются в косом относительно оси конечности направлении. Использование продольных разрезов в отличие от поперечных позволяет, при необходимости более широкого доступа, без труда продолжить их в проксимальном или дистальном направлении.
При обработке кожи достаточно лишь иссечения 1-2 мм краев поврежденной кожи. Следует избегать избыточного иссечения кожи; участки кожи с сомнительной жизнеспособностью следует повторно осмотреть во время следующей обработки раны. Поврежденная и загрязненная подкожная клетчатка обычно иссекается. Повреждения фасций обычно минимальны, чего нельзя сказать о мягких тканях, лежащих под ними. Разволокненные рваные участки фасций иссекаются, после чего фасция широко рассекается в продольном направлении, чтобы обеспечить широкий доступ к зоне повреждения тканей, заключенных в фасциальный футляр. Нервы и сухожилия не требуют обработки, за исключением экономного иссечения рваных или сильно разрушенных участков.
После хирургического удаления разрушенных и нежизнеспособных тканей рана обильно промывается, пока полностью не будет очищена. Для промывания ран предпочтительно использовать стерильный физиологический раствор, однако при его ограниченном количестве вполне подходящей альтернативой является питьевая вода. При невозможности закрытия раны местными тканями применение с этой целью методов пластической хирургии, закрытие раны кожными лоскутами во время первичной хирургической обработки нежелательно. Для предотвращения высыхания, некротиза-ции тканей и инфекционных осложнений рекомендуется закрытие местными тканями путем аккуратной мобилизации окружающих рану тканей. Альтернативным вариантом является применение повязок с физиологическим раствором.
![лечение боевой травмы]()
Лечение ран после их первичной хирургической обработки также важно для предотвращения развития инфекции и последующего снижения частоты развития тяжелых осложнений и смертности, как и сама первичная хирургическая обработка. Рана должна в плановом порядке повторно обрабатываться и промываться в течение 24-72 часов, при необходимости обработка повторяется, пока рана не будет полностью очищена. В процессе этих операций наилучшим образом выявляются разграничение между живыми и нежизнеспособными тканями или признаки местного инфекционного процесса. При очищении раны желательно закрыть ее в течение 3-5 дней. Для отсроченного первичного закрытия раны (3-5 дней) необходимо, чтобы рана была чистая и закрытие раны достигалось без натяжения тканей.
При боевых ранениях последнее условие не всегда оказывается выполнимым. В настоящее время накоплен обширный опыт отсроченного закрытия ран и применения метода лечения с использованием отрицательного давления. В литературе имеются данные об успешном отсроченном закрытии ран на сроках 4-5 дней и при этом очень невысоких уровнях развития инфекционных осложнений. Боевые ранения мягких тканей довольно хорошо заживают вторичным натяжением и без значительного функционального дефицита. Окончательное закрытие ран с применением кожных трансплантатов и мышечных лоскутов в условиях театра боевых действий выполнять не следует.
Открытые переломы следует обрабатывать как можно раньше, как только позволит тактическая обстановка. Костные фрагменты, сохраняющие связь с мягкими тканями, и крупные свободные суставные фрагменты необходимо сохранить. Все нежизнеспособные деваскуляризированные костные фрагменты, размеры которых не превышают размера ногтя, и которые утратили связь с мягкими тканями, должны быть удалены. Концы костных фрагментов следует обрабатывать независимо друг от друга, при этом необходимо очистить костно-мозговой канал каждого фрагмента, а обнаженные поверхности костей промыть стерильными растворами.
Компартмент-синдром в боевых условиях встречается достаточно часто. Фасциальный дефект, образовавшийся вследствие ранения, не всегда обеспечивает полную декомпрессию фасциального футляра. К развитию компартментсиндрома часто приводят такие повреждения, как открытые и закрытые переломы, проникающие ранения тканей, сдавления конечностей, сосудистые повреждения, а также реперфузия тканей после восстановления целостности сосудов. Ранняя диагностика компартмент-синдрома классически основывается на следующих клинических признаках: несоответствующий тяжести повреждения болевой синдром, боль при пассивном растяжении мышц, напряжение и отек мышечно-фасциального футляра. При развитии необратимого повреждения клеток при компартмент-синдроме появляется ряд поздних клинических признаков: парестезии, отсутствие пульсации, бледность кожи и паралич.
Консистенция мышцы может стать наилучшим признаком ее жизнеспособности. Живая мышца после захвата ее пинцетом быстро принимает свою первоначальную форму, если мышца остается деформированной, то ее жизнеспособность вызывает сомнение.
Раневая инфекция в условиях полевого госпиталя: все раны, полученные на поле боя, очень сильно загрязнены разного рода инородными материалами, к которым относятся грязь, фрагменты одежды, первичные и вторичные снаряды, которыми могут быть в том числе фрагменты тканей и костей других раненых. Поэтому бактериальное обсеменение раны также весьма высоко. Большинство боевых ран при отсутствии адекватного лечения на ранних сроках очень быстро нагнаиваются. Развитию инфекционных осложнений способствуют такие особенности боевой среды, как наличие нежизнеспособных тканей, загрязненные гематомы и отсрочка в эвакуации пострадавших.
Наиболее важным в эмпирическом лечении боевой раневой инфекции является хирургическое лечение. Последнее всегда включает раннее и полное иссечение всех нежизнеспособных тканей, удаление инородных тел, оно должно гарантировать, что все оставленные в ране ткани являются здоровыми, жизнеспособными и имеют хорошее кровоснабжение. При всех открытых ранения в настоящее время рекомендуется применение антибактериальных препаратов. Если после обработки в ране остаются ишемизированные ткани или инородные тела, то каждые 1-2 дня пациенту выполняются повторные обработки раны, пока не будет полной уверенности в том, что в ране остались лишь живые и чистые ткани. Другими инфекционными осложнениями в полевых условиях могут быть нозокомиальные инфекции, типичные для подразделений интенсивной терапии, например, пневмонии, связанные с продленной искусственной вентиляцией легких, или инфекции крови, одинаково часто встречающиеся в условиях полевых госпиталей. Диагностика и лечение таких инфекций в боевых условиях ничем не отличается от таковых, применяемых в гражданской медицине.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
![]()
Хирургическая обработка раны подразумевает комплекс мероприятий, направленных на предотвращение развития неблагоприятной флоры, исключение инфекционного заражения, ускорение заживления и регенерацию кожи.
Данной процедуре в обязательном порядке подвергаются раны, полученные в бытовых или производственных условиях, при которых риск инфицирования более высокий. Хирургическая обработка делится на две разновидности: первичная и вторичная.
Первичная хирургическая обработка
Под первичной хирургической обработкой раны понимают лечебные мероприятия на начальном этапе при непосредственном обращении пациента в клинику после ранения. Она включает в себя санацию раневого канала и иссечение нежизнеспособных тканей. Во избежание осложнений, данные действия необходимо выполнить в кратчайшие сроки после получения повреждения.
Процедура состоит из нескольких этапов:
- рассечение поверхности раны;
- удаление нежизнеспособных тканей;
- сохранение здоровых сухожилий, нервов и сосудов, либо их восстановление в случае нарушения целостности;
- наложение первичного шва, ускоряющего процесс заживления и способствующего сохранению тканей.
Раннее обращение к специалисту сводит к минимуму риск гнойных образований. После наложения первичного шва время заживления раны значительно сокращается, а на ее месте появляется незначительный рубец. В противном случае происходит инфицирование с высокой вероятностью появления грубого рубца.
Вторичная хирургическая обработка
Развитие септического процесса, появление нагноения или присоединение инфекции являются показаниями для вторичной хирургической обработки. Характер обработки и используемые средства выбираются с учетом специфики очага заражения. При наличии гнойного воспаления ушивание раны противопоказано, первоначально требуется вскрыть полости и карманы для удаления экссудата.
Спустя 7-14 дней после обработки накладывается ранний вторичный шов. В этот период рана характеризуется подвижными краями, поэтому необходимости в иссечении нет. Если после первичной обработки прошло более двух недель, наложенный вторичный шов считается поздним. К этому времени края и стенки тканей начинают рубцеваться, становятся неподвижными и для выполнения медицинских манипуляций сначала необходимо избавиться от рубцовой ткани, обеспечив подвижность краев.
Важно! Нанесение вторичных швов возможно после стабилизации состояния пациента: нет повышенной температуры тела, отсутствует отечность и краснота в раневой области, показатели крови в норме, появилась здоровая грануляция.
При обоих видах хирургической обработки рекомендуется:
- применение антибактериальных средств;
- назначение препаратов для активации иммунитета;
- прохождение физиопроцедур;
- прием медикаментов, действие которых направлено на ускорение процесса заживления и регенерации тканей.
С целью профилактики столбняка проводится вакцинация противостолбнячной сывороткой или столбнячным анатоксином.
Читайте также:



