В прививке находится вирус
Обновлено: 16.04.2024
Классификация вирусных вакцин. Типы вирусных вакцин.
Современной науке известны сотни видов патогенных вирусов, относящихся к 26 семействам, избирательно поражающим различные системы организма человека и животных. Природное многообразие вирусных болезней вызывало необходимость наряду с санитарно-гигиеническими мерами прибегнуть к специфической профилактике с использованием широкого круга вакцинных препаратов.
Вакцинопрофилактика занимает ведущее место в борьбе со многими вирусными заболеваниями человека и животных. Несмотря на большое разнообразие вирусов и вызываемых ими заболеваний, имеются общие принципы приготовления и применения вирусных вакцин. Однако в настоящее время не все вирусные болезни в одинаковой степени удается контролировать с помощью вакцинации.
Вакцинация должна сопровождаться развитием иммунологической памяти. В идеале, это поддержание специфических антител в высокой концентрации в сыворотке крови и на месте внедрения вируса. В тоже время Т-клетки, ответственные за специфический клеточный иммунитет, должны находиться в состоянии готовности быстро синтезировать свои летальные продукты (т.е. гранзимы и перфорины), когда происходит инфицирование. Все существующие на сегодня вакцины можно разделить на три общие группы: инактивированные (убитые), живые (аттенуированные) и компонентные (субъединичные) вакцины. Каждая из этих категорий вакцин имеет свои преимущества и недостатки.
В зависимости от технологии изготовления различают несколько типов вирусных вакцин:
1. Живые реплицирующиеся вакцины:
— вакцины из природно ослабленных или гетерологичных вирусов;
— вакцины из вирусов, аттенуированных пассажами в гетерологичных организмах или в культурах клеток при обычной или пониженной температуре, или реассортацией вирусных генов.

2. Нереплицирующиеся вакцины, содержащие природные вирусные антигены:
- вакцины из инактивированных целых вирионов и неструктурных вирусных белков;
- вакцины из нативных вирусных субъединиц.
3. Вакцины, полученные с помощью рекомбинантной ДНК или других новых технологий:
- вакцины, полученные путем делеции гена (генов) или точечного мутагенеза;
- вакцины на основе вирусных белков, экспрессированных in vitro в клетках эукариотов или прокатиотов;
- вакцины из вирусных белков, собранных в вирусоподобные частицы;
- вакцины, экспрессирующие вирусные антигены с помощью вирусных векторов;
- вакцины на основе вирусных химер;
- ДНК-вакцины.
4. Синтетические полипептидные вакцины.
Живые вакцины содержат авирулентные штаммы вирусов, аттенуированные разными способами, и отличаются способностью размножаться в привитом организме (реплицирующиеся антигены). Остальные типы вакцин готовят из инактивированных вирусов или их антигенных и иммуногенных компонентов (нереплицирующиеся антигены).
Используя другие принципы классификации, вакцинные препараты можно разделить на две большие группы: цельновирионные и компонентные (субъединичные). Причем к первой группе относятся как традиционные живые, так и инактивированные вакцины. Живые гомологичные вакцины, в свою очередь, могут различаться способом получения и быть представленными природно аттенуированными или искусственно ослабленными штаммами, включая рекомбинантные и реассортантные, а также штаммы, аттенуированные цельнонаправленными изменениями генома биотехнологическими методами.
К компонентным (субъединичным) вакцинам можно отнести все, которые не входят в рубрику цельновирионных вакцин. Прежде всего, сюда относятся вакцины, полученные из компонентов вирионов или вирус-инфицированных клеток после их разрушения. Кроме них к этой категории относятся субъединичные вакцины, приготовленные из вирусных белков, экспрессируемых клонированными вирусными генами в эукариотических или прокариотических системах. Сюда же можно отнести живые рекомбинантные вакцины, которые по своей сути являются реплицирующимися субъединичными вакцинами. Клонированные гены, реплицируясь в составе вирусного вектора, обеспечивают экспрессию белков, ответственных за индукцию специфического иммунитета.
Вакцины на основе вирусспецифических пептидов, получаемых синтетическим путем, в известном смысле, тоже можно отнести к разряду субъединичных (эпитопных) вакцин.
Анализ имеющихся данных свидетельствует о достаточно высокой эффективности многих вирусных вакцин, применяемых в медицинской и ветеринарной практике. Это, прежде всего, относится к живым вакцинам, применяемым для контроля таких массовых и опасных заболеваний человека, как полиомиелит, желтая лихорадка, корь, эпидемический паротит, краснуха и др. Аналогичным примером из практики ветеринарной медицины могут служить живые вакцины против чумы свиней, крупного рогатого скота и плотоядных, против ньюкаслской болезни и другие. Примером инактивированных вакцин могут служить вакцины против полиомиелита, гриппа, ящура и многих других болезней.
Некоторые из живых вакцин (оспа человека, полиомиелит, желтая лихорадка, корь, чума крупного рогатого скота, классическая чума свиней и др.) отвечают требованиям безопасности (генетическая стабильность, отсутствие реверсии, слабая реактогенность), обеспечивают длительный напряженный иммунитет и могут служить образцом для вновь создаваемых вакцинных препаратов.
Возбудители многих вирусных заболеваний (полиомиелит, грипп, ящур, катаральная лихорадка овец, чума лошадей и др.) существуют в виде нескольких антигенных типов. Поскольку иммунизация против одного из этих типов не защищает от заражения другими, эффективная профилактика возможна только при вакцинации поливалентной вакциной, содержащей антигены нескольких антигенных типов данного вируса. Вакцины, содержащие антигены более чем одного вида возбудителя, называют комбинированными (ассоциированными).
Большинство применяемых в настоящее время вакцин содержит антигены, идентичные или подобные антигенам вирулентного вируса, против которого предполагается создать иммунитет. Такие вакцины называют гомологичными. В некоторых случаях для приготовления вакцин используют гетерологичные вирусы, содержащие перекрестно-реагирующие антигены и создающие достаточный иммунитет. Такие вакцины называются гетерологичными.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.

Случаи острого гепатита у детей выявлены в Великобритании, Ирландии, Нидерландах, Дании и Испании, а также в США. Большинство заболевших, а их около сотни, – дети в возрасте от двух до пяти лет.
Что это за болезнь, никто не понимает. Происхождение острого гепатита до сих пор неизвестно. Специалисты Европейского центра по профилактике и контролю заболеваний в настоящее время проводят различные тесты, чтобы установить причины вспышек.
Гепатит – воспаление печени, обычно вызванное вирусной инфекцией. Однако, например, в Мадриде при обследовании в Университетской больнице Ла-Паса лабораторные анализы не выявили у детей вирусов гепатита A, B, C, D или E. Болезнь также может развиться после отравления, пищевого или лекарственного. Но о токсической природе недуга можно говорить, когда вспышка локальна. В данном случае речь идет о совершенно разных регионах, разных странах. Отсюда рождается еще одна версия об аутоиммунных причинах заболевания.
"Что может повреждать печень? Это может быть либо что-то аутоиммунное, либо что-то фармакологическое, фармацевтическое. Как такая квинтэссенция – это смесь фармацевтики и аутоиммунного проявления – это тотальная вакцинация. И это может быть одним из побочных эффектов", – отметил Волчков.
Например, вакцины от коронавируса Pfizer содержат так называемые ПЭГ-оболочки. Недавние исследования показали, что к полиэтиленгликолю может вырабатываться иммунитет. В свою очередь, это может вызвать аллергические или аутоиммунные реакции ко всему, что содержит данное вещество.
Еще одна ниточка ведет расследователей к аденовирусам. Они были обнаружены у многих из заболевших гепатитом детей. Американские медики изучают связь с одним конкретным возбудителем – аденовирусом 41 серотипа, который обычно провоцирует воспаление кишечника – так называемый аденовирусный энтерит.
Загадочная болезнь протекает тяжело. Хирург из медицинского центра в нидерландском Гронингене сообщил, что трем из четырех детей, которые проходили у него лечение, пришлось делать трансплантацию печени.
Мир нестерилен. Нам постоянно сопутствуют невидимые глазу микробы (микроорганизмы), которые находятся как в окружающей среде, так и внутри нашего организма. Многие из них способны причинить вред (то есть являются патогенами). Если человек оказывается восприимчив к патогену, последний способен стать причиной заболевания и даже смерти.
Организм защищается от проникновения патогенов. Естественным защитным барьером является кожа. Внутри дыхательных путей защитную функцию выполняют слизь и реснички – микроскопические волоски, колебания которых заставляют слизь двигаться из глубины дыхательных путей наружу; так выводится мусор и патогены.
Если же патоген всё же проникает через физические барьеры и заражает организм, включается защитные силы, называемые иммунной системой, которая атакует и уничтожает патоген. Но может быть и так, что патоген преодолевает действие иммунной системы, и тогда развивается заболевание.
Естественная защитная реакция организма
В качестве патогенов выступают бактерии, вирусы, паразиты или грибки. Все они различны, каждый патоген по-своему уникален. Это означает, что в структуре конкретного патогена есть особые, специфические элементы, которые могут быть распознаны защитной системой организма. Такие специфические элементы называются антигенами, на каждый антиген наша иммунная система вырабатывает свои антитела.
Антитела, выработкой которых организм отвечает на проникновение антигенов, являются важной частью иммунитета. Это своего рода солдаты, несущие службу по защите нашего организма. Каждый такой солдат (каждое антитело) обучен распознавать один конкретный антиген. Поскольку возможных антигенов множество, в нашем организме постоянно присутствуют тысячи различных антител. Но если организм ещё никогда не встречался с данным антигеном, у него нет соответствующих антител. Их ещё только предстоит выработать. Иммунной системе требуется время, чтобы отреагировать на новый антиген и начать производить новые специфические антитела.
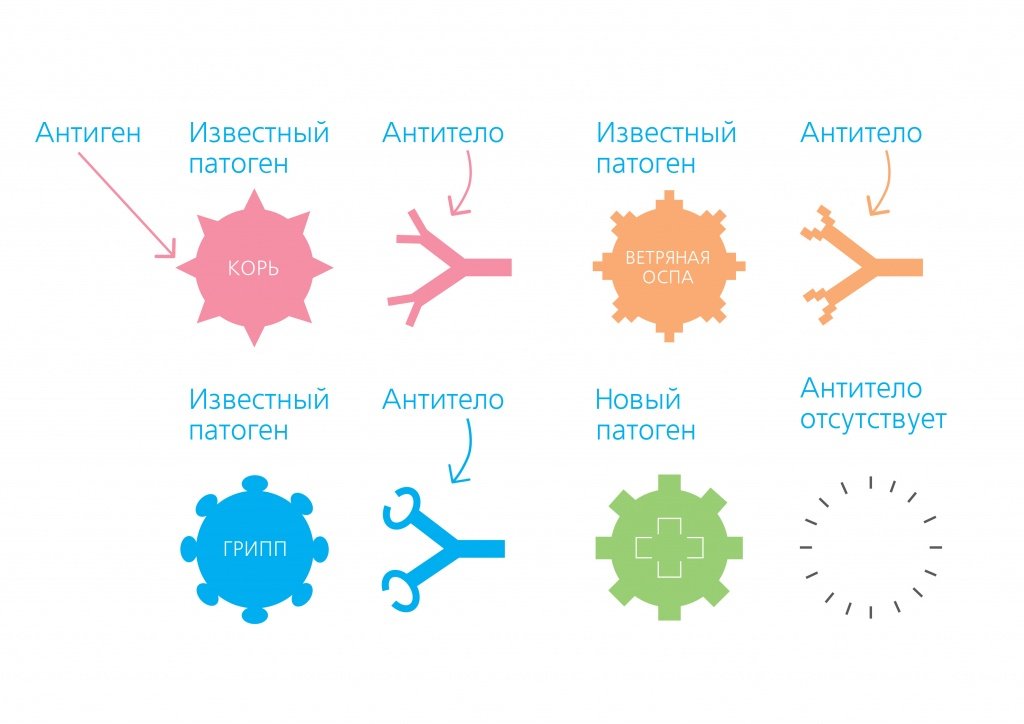
Иммунная система вырабатывает антитела к антигенам
Это означает, что в этот момент человек уязвим и развитие болезни весьма вероятно.
Потом, когда антитела, специфические для данного антигена, выработаны, они включаются в борьбу, помогая иммунной системе уничтожить патоген и остановить болезнь.
Как работают вакцины
Вакцины содержат ослабленные или неактивные части патогена (антигены). В современных вакцинах используются преимущественно синтетические (созданные искусственным образом) антигены. Не имея в себе полноценного живого патогена, вакцины не могу вызвать саму болезнь, но они запускают выработку специфических антител так, как это сделал бы сам патоген. Иммунная система будет реагировать таким же образом, как если бы это был первичный контакт с настоящим патогеном.
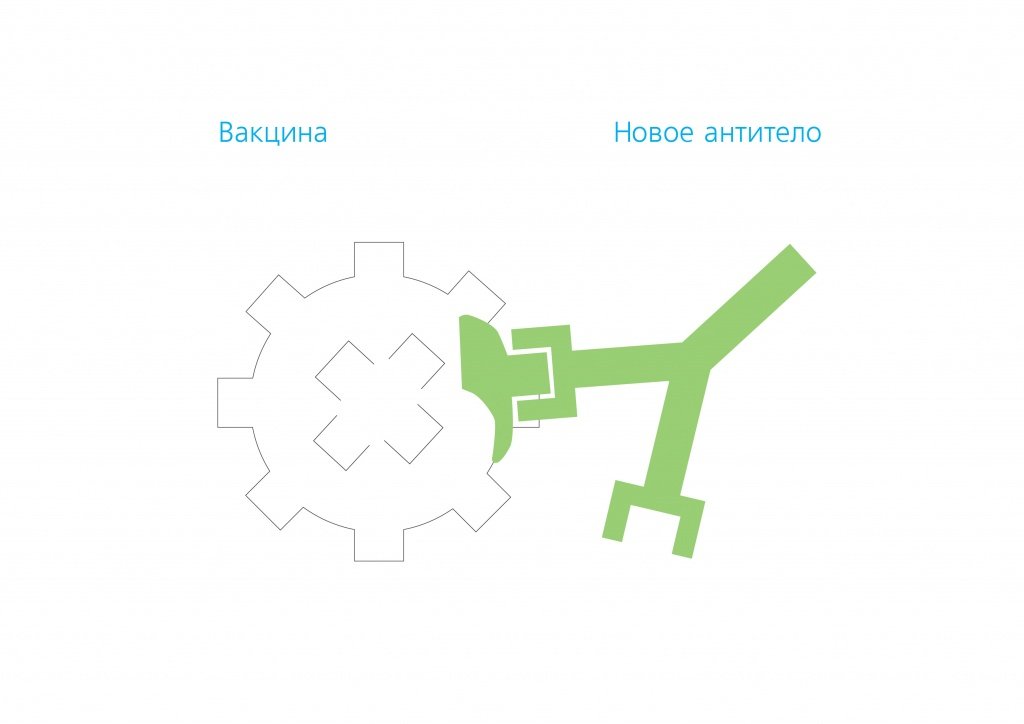
Как действуют вакцины
Для получения устойчивого иммунного ответа часто используется схема вакцинации с введением нескольких доз с длительными интервалами (в несколько недель или месяцев). Такая схема необходима для выработки долгоживущих антител и развития клеток памяти. Организм накапливает память о патогене, чтобы в случае контакта с ним в будущем иметь возможность сразу же вступить с в борьбу и уничтожить его.
Коллективный иммунитет
Тот, кто прошел вакцинацию, скорее всего, будет защищён от данного заболевания. Однако не все могут сделать прививку. Есть люди, имеющие заболевания, которые ослабляют иммунитет (таковы рак или ВИЧ), а также те, у которых компоненты вакцины могут вызвать тяжёлые аллергические реакции. Таким людям прививку делать нельзя.
Однако они тоже будут защищены, если будут жить среди вакцинированных людей. Когда значительная часть населения вакцинирована, патогену сложно распространяться, так как большинство людей, с которыми он встречается имеет иммунитет.
Таким образом, вакцинация защищает не только тех, кто непосредственно сделал прививку, но и тех членов сообщества, которые не могут пройти вакцинацию. Это называется коллективным иммунитетом.
Чем больше будет вакцинированных, тем выше коллективный иммунитет и меньше риск того, что те, кто не может пройти вакцинацию, встретятся с патогеном и заболеют. Ни одна вакцина не обеспечивает абсолютную (100%-ную) защиту, также как и коллективный иммунитет не даёт полной гарантии, что тот, кто остался непривитым, не заболеет, но тем не менее, если в обществе значительная частью людей вакцинирована, те, кто остаётся в зоне риска, получают существенную защиту.
Поэтому, если есть возможность, сделайте прививку: вакцинация защищает и вас самих, и всё общество.
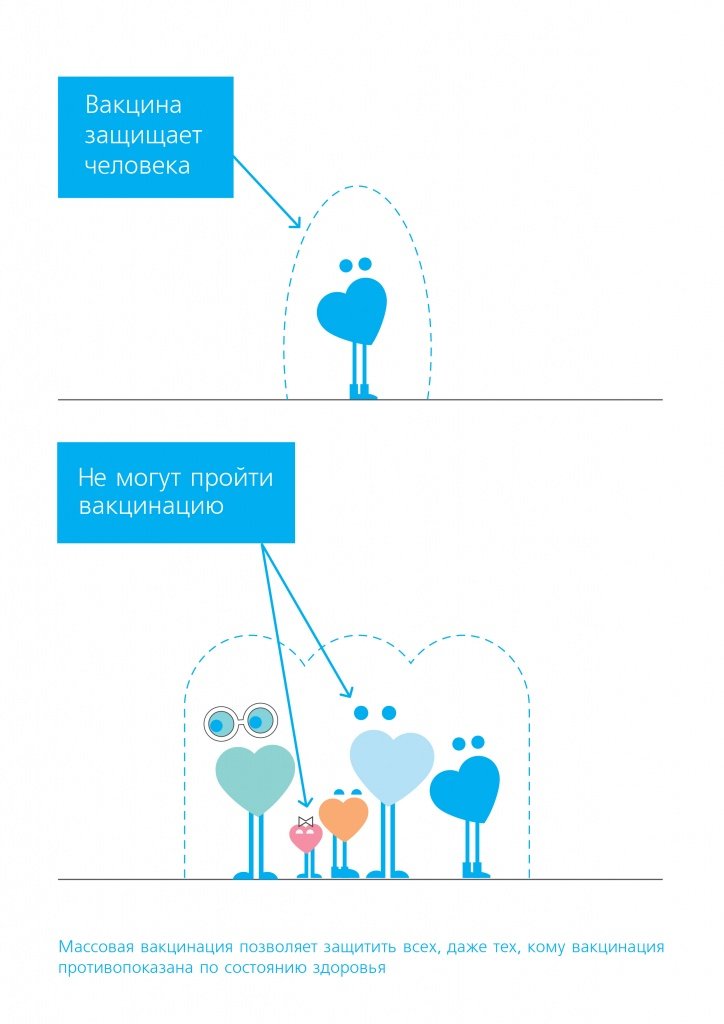
Как работает коллективный иммунитет
Человечество многократно добивалось успеха, разрабатывая вакцины против заболеваний, опасных для жизни. Именно благодаря вакцинации значительно снизилась распространённость таких болезней, как столбняк, менингит, корь, полиомиелит.
История полиомиелита особенно показательна – тем, что большая победа достигнута совсем недавно. На начало XX-го века полиомиелит был распространён по всему миру, ежегодно вызывая паралич у сотен тысяч людей. К 1950-году были разработаны 2 эффективные вакцины против этого заболевания. Однако для получения результата в глобальном масштабе было необходимо провести масштабную вакцинацию во всех регионах. Такая кампания стартовала в 1980-х годах. Усилия, предпринимаемые в течение нескольких десятилетий, принесли результат. Полиомиелит был побежден практически по всему миру, и в августе 2020 г. Африканский континент, один из самых проблемных в этом отношении регионов, был сертифицирован ВОЗ как свободный от полиомиелита. В настоящее время полиомиелит не искоренён лишь в Пакистане и Афганистане.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
АО Семейный доктор - Начало ветрянки
Ветер в название ветрянки тоже попал неоправданно. Да, ветрянка – весьма заразная болезнь. Если кто-то из одноклассников вашего ребёнка заболеет ветрянкой, будьте уверены, что переболеет 90% класса (конечно, если ребята не болели ей раньше). Но ветром в форточку к вам вирус точно не занесёт. Вирус ветрянки (а это разновидность вируса герпеса – Varicella Zoster) плохо сохраняется во внешней среде. Varicella Zoster – рекордсмен по вирулентности (способности поражать человеческий организм), в его случае она близка к 100%; и в замкнутом помещении (в классе) достаточно одного источника инфекции, чтобы заболели многие. Но на свежем воздухе вирус быстро погибнет. Так почему же народ привязал заболевание к ветру? А потому что часто нельзя сказать, от кого ты заразился. Ветрянка имеет длительный инкубационный период (две недели), в течение которого явных симптомов заболевания нет, а человек может быть уже заразен. Установлено, что заразиться ветрянкой можно от вирусоносителя за 3-5 дней до появления высыпаний. Находясь рядом с таким человеком, легко заболеть, даже не подумав, что подвергаешься риску заразиться. Кто кого заразил можно установить лишь позднее, - по тому, кто первый слёг с температурой или у кого раньше обнаружилась сыпь.
Детская и неопасная?
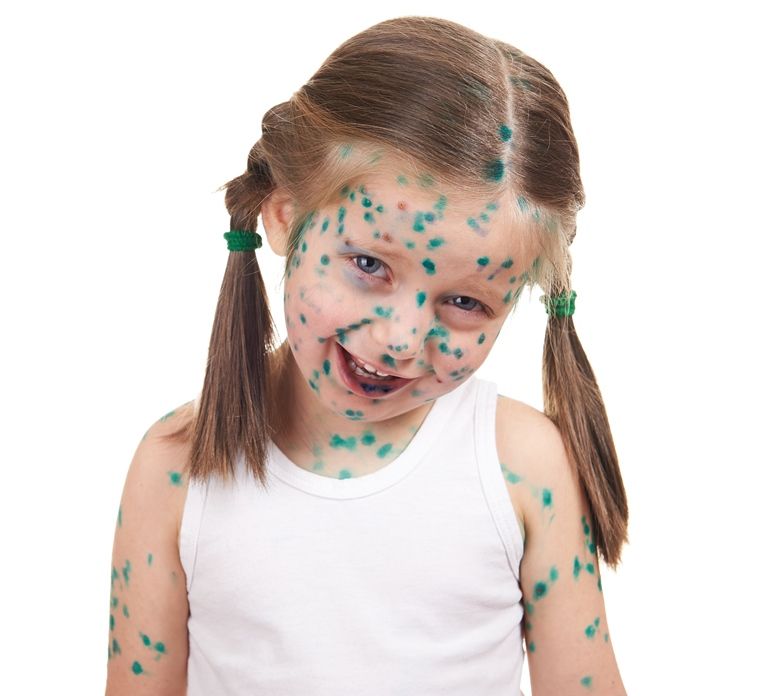
АО Семейный доктор - Ветряная оспа - преимущественно детское заболевание
Ветряную оспу относят к детским заболеваниям. Это не значит, что ей болеют только дети, просто если вероятность заболеть очень высока, то, скорее всего, ждать, когда ты заболеешь, недолго - детство ещё не успеет закончиться. До 6-ти месяцев ребёнка защищает врождённый иммунитет, а вот дальше риск заболеть возрастает. Пока ребёнок воспитывается дома, у него не так много мест, где он может встретиться с вирусом, а вот когда он начнёт социализироваться – пойдёт в детский сад или школу, встреча становится практически неизбежной.
Детских болезней достаточно много, и, как правило, заболевание стараются предотвратить, для чего проводится иммунопрофилактика – ребенку делают соответствующие прививки. Прививок от ветряной оспы в Национальном календаре профилактических прививок – нет. Вернее, всё же есть, но эту прививку рекомендуется делать лишь тем, кто находится в группе риска (в первую очередь тем, у кого проблемы с иммунитетом – ВИЧ-инфицированным, онкобольным, тем, кто страдает тяжелыми хроническими заболеваниями). Почему так?
Считается, что ветрянкой болеют один раз: формируется устойчивый специфический иммунитет, который сохраняется всю жизнь. То есть достаточно переболеть в детстве, и больше ты с этой болезнью не встретишься. Во всяком случае, данное утверждение справедливо для подавляющего большинства. В детстве же ветрянка переносится легко. А вот если детство позади, а встречи с ветрянкой не было, то лучше её избегать и впредь. Взрослые переносят это заболевание гораздо хуже. Так что, если вы – не болевший ветрянкой взрослый, то лучше подстраховаться и сделать прививку.
И вот она – ветрянка…
Сначала ребёнок жалуется на недомогание: вдруг заболела голова, возникла ломота в теле, запершило в горле. Ясно, что он нездоров, но что за болезнь – ещё непонятно. Потом (через несколько часов или на следующие сутки) поднимается температура, и на её фоне появляется сыпь. Впрочем, температуры и предшествующих ей симптомов может не быть, а вот сыпь будет обязательно.
Иными словами, есть основания полагать, что за неделю с хвостиком болезнь пройдёт, и от неё останется недолгая память в виде корочек, которые также исчезнут без следа. Ускорить выздоровление вряд ли возможно. Поэтому всё лечение ветрянки – симптоматическое. Оно направлено на устранение проблем, которые приносит с собою болезнь. Первой проблемой является температура. Если она – невысокая (а её может вообще не быть) или если ребёнок легко переносит высокую температуру, её лучше вообще не сбивать. Посоветуйтесь с врачом – он вам подскажет, как действовать именно в вашем случае.
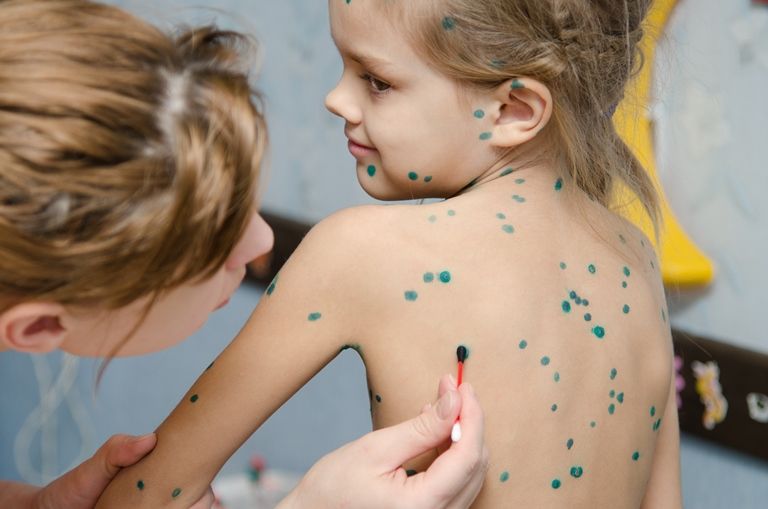
АО Семейный доктор - Лечение ветрянки
Вторая проблема – зуд. Ветряночная сыпь зудит сильно, а чесаться нельзя. В везикулах накапливается вирус, и, расчесывая, можно спровоцировать дополнительное распространение сыпи по телу. Также поврежденные везикулы хуже заживают, их содержимое может загнаиваться (в этом случае везикулы превращаются в пустулы), на их месте образуются ямки-оспины, которые долго не исчезают.
Следите, чтобы ребёнок не потел: пот усиливает зуд. Чаще меняйте бельё.
В нашей стране принято мазать ветряночную сыпь зелёнкой. Обработанные везикулы быстрей подсыхают, предотвращается возможность их воспаления. Быстрее от этого ребёнок не выздоровеет, но санитарная обработка сыпи приветствуется. В конце концов, зелёнка – хороший маркер: если мазать ничего больше не надо, значит, высыпания прекратились, болезнь заканчивается.
Если новые элементы сыпи больше не появляются с ребёнком можно (и нужно) гулять. Однако от других детей следует держаться в сторонке, так как какое-то время он ещё будет заразным.
Когда все везикулы покрылись корочкой, ребёнка можно мыть, однако лучше не использовать ни шампуня, ни мыла. Ни в коем случае не стоит тереть ребёнка мочалкой – прикосновения должны быть бережными, чтобы не сорвать корочки. Полотенцем лучше не обтирать, а промакивать.
Со взрослыми всё сложнее
У взрослых ветряная оспа протекает, как правило, тяжелее, чем у детей. Длительность заболевания возрастает. Дольше длится продромальный период (предшествующий появлению сыпи) – до 5 дней. Температура часто оказывается высокой (может достигать 39-40 °C). Период высыпаний тоже удлиняется – в среднем он составляет 10 дней. Сыпь покрывает не только кожу, но и слизистые оболочки – носоглотки, половых органов. У детей такое тоже может быть (как исключение), но у взрослых подобная локализация типична (встречается практически у 100% больных). Везикулы чаще превращаются в папулы (то есть загнаиваются). Они мокнут, плохо заживают, на их месте образуются ямки-оспинки. Возможны различные осложнения.
Даже тем, кто болел в детстве и, вроде, должен иметь иммунитет против ветрянки, вирус Varicella Zoster может устроить неприятный сюрприз. Если в силу каких-то причин (возраста, тяжелых болезней) общий иммунитет оказался снижен, возможно заболевание в иной форме – в виде опоясывающего герпеса. Опоясывающий герпес вызывается тем же самым вирусом, что и ветряная оспа. Вирус может спать в организме, а потом, при благоприятных для себя условиях, активизироваться. А может проникнуть извне: если пожилой человек окажется рядом с ребёнком болеющим ветрянкой, этого может оказаться достаточно. Поэтому если у вас понижен иммунитет, лучше лишний раз поберечься.
Ветрянка при беременности
Если женщина не болела ветрянкой в детстве, она может заболеть во время беременности. На самом деле вероятность этого невелика. Анализы, сделанные у тех, кто не помнит, что он перенёс ветрянку, показывают, что у подавляющего большинства (до 90%) в крови уже есть антитела к Varicella Zoster, то есть контакт с вирусом всё же был.
И всё же лучше постараться не заболеть. При заболевании ветряной оспой в первом триместре возможны выкидыши и неразвивающаяся беременность. Иногда ветрянка приводит к врождённым порокам развития и уродствам ребёнка (синдром врождённой ветряной оспы) – приблизительно в 1% случаев. В целом риск для плода в этот период составляет около 5%. Во втором триместре риск каких-либо последствий ещё ниже (не более 1-2%).
Наиболее опасна ветрянка непосредственно перед родами. Если мама заболевает ветряной оспой за 7-10 дней до родоразрешения, то ребёнок может родиться уже больным ветрянкой (около 10-20% случаев), а это опасно (различные осложнения, вплоть до летального исхода). Поэтому в этот период лучше подстраховаться и исключить контакты с не болевшими ветрянкой детьми – потенциальными вирусоносителями.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Аденовирусный вектор – основное действующее вещество вакцины. Это главное составляющее, но, для работы прививки необходимы и другие компоненты. Они помогают сохранить эффект действующего вещества и облегчают его проникновение в клетки человека.
Какие испытания прошла вакцина от коронавируса?
Сразу после синтеза нового препарата, ученые провели доклиническое тестирование на хомячках и приматах. Проверяли токсичность, безопасность и эффективность новой вакцины. Никаких осложнений, побочных реакций у животных не возникло, поэтому ученые приступили к клиническим испытаниям на людях.
Первый этап длился 28 дней. Девятнадцати добровольцам поставили первую часть вакцины, основанной на ослабленном аденовирусе 26 типа, другим девятнадцати – вторую, с аденовирусом 5 типа. Так была проверена безопасность обоих компонентов вакцины. Результатом этапа стала хорошая переносимость препарата всеми добровольцами. Побочные эффекты были легкими или умеренными:
- боль в месте инъекции (58%);
- повышение температуры (50%);
- головная боль (42%);
- слабость (28)%;
- боль в мышцах и суставах (24%);
Опасных для жизни побочных эффектов обнаружено не было.
В основе проведенных расчетов лежат случаи заболевания COVID-19 среди уже привитых добровольцев. Из общего числа участников испытаний, получивших обе положенные инъекции вакцины или плацебо (18 794), к концу третьей недели после второго укола вирус был диагностирован у 39 человек.
31 случай заражения был выявлен у тех, кто получил плацебо. В группе волонтеров, привитых настоящей вакциной, COVID-19 был диагностирован у восьмерых (группа получивших вакцину – в три раза больше группы плацебо). Сопоставление результатов по двум группам дает результат эффективности вакцины в 95%.
Согласно выводам ученых специфические антитела против коронавируса вырабатывались через 42 дня после первой прививки или через 21 день после второй у 95,8% добровольцев. Более того, в день первой инъекции и через 28 дней после второй у добровольцев уже определялся клеточный иммунитет.
Что касается побочных эффектов, они проявились у 7966 привитых, при этом у 94% из них были легкими и включали повышение температуры, неприятные ощущения в месте инъекции, головную боль и слабость. Лишь 0,3% привитых имели серьезные побочные эффекты, однако, независимая комиссия не доказала связи между ними и вакцинацией.
Эффективность вакцины при таких показателях составляет 91.6%.
Таким образом, вакцина показала свою эффективность и безопасность как у людей от 18 до 60 лет, так и у пожилых добровольцев. При этом серьезных побочных эффектов, связанных с вакциной, обнаружено не было.
Быстро не значит плохо: почему вакцину от коронавируса разработали за короткие сроки?
Быстрое распространение и способность к мутации вируса требовали кардинальных решений. При этом безопасность и эффективность вакцины на первом месте. Именно поэтому первые фазы исследования были проведены с соблюдением всех международных правил: количество добровольцев на каждой фазе, критерии оценки их состояния здоровья после вакцинации. Только после того, как вакцина показала свою безопасность и способность защищать от коронавируса, было принято решение о массовой вакцинации.
Как изменится мир после массовой вакцинации?
Идея коллективного иммунитета заключается в том, что, когда достаточно большое число людей в популяции уже обладает иммунитетом, инфекция лишается каналов распространения. Из-за этого вспышки заболевания быстро сходят на нет. Добиться коллективного иммунитета против коронавируса можно только путем вакцинации.
После массовой вакцинации будет снижена нагрузка на медицинский персонал и больницы, многие люди, особенно те, которые находятся в группе риска, смогут вернуться к привычной жизни. Вакцинация не только положит конец пандемии, но и поможет не бояться новых вспышек коронавируса.
Читайте также:

