Вакцина против гриппа и ее последствия
Обновлено: 25.04.2024
Что такое грипп и чем он опасен
Грипп – это вирусная инфекция, которую вызывают вирусы рода ортомиксовирусов. Различают всего 4 монотипных рода таких вирусов: A, B, C и D. При этом самыми опасными считаются первые два – именно они способны вызывать сезонные эпидемии – крупные вспышки заболеваемости, при которых случаи заражения распространяются не только по всей стране, но и на территории соседних государств. В северном полушарии, где мы живем, заболеваемость гриппом обычно растет осенью, а летом сходит на нет. Если посмотреть на общую картину, сезонность гриппа также очевидна (рис. 1).
Грипп представляет собой острое заболевание, сопровождающееся поражением дыхательных путей. У болезни очень короткий инкубационный период – от 3 до 24 часов. Грипп может сопровождаться как специфическими, так и общими симптомами.
- Специфические: сухой болезненный кашель, чувство першения в носоглотке, боль в горле, осиплость голоса и насморк.
- Общие: повышение температуры (до 38 °С и выше), слабость, головная боль, сухость кожи, светобоязнь, учащенное сердцебиение (тахикардия), миалгия (боль в мышцах).
В зависимости от типа вируса, вызвавшего заболевание, выраженность этих симптомов может варьироваться (табл. 1). При ранжировании видов болезни также учитывается и их контагиозность (заразность и способность вызывать пандемии).
| Вирус гриппа | Течение | Заразность | Симптомы | Кто болеет |
| Тип А | тяжелое | высокая | специфические и общие | люди и животные |
| Тип В | тяжелое | высокая | специфические и общие | только люди |
| Тип С | легкое или средней тяжести | низкая | специфические | только люди |
Как правило, грипп проходит через 2 недели, в течение которых человек ощущает сильную слабость, теряет работоспособность. Кашель после гриппа может не проходить гораздо дольше.
- вторичные бактериальные инфекции (ринит, синусит, отит, бронхит, пневмония);
- осложнения со стороны сердечно-сосудистой системы (миокардит и перикардит, сердечная недостаточность);
- мышечные боли;
- миелит, менингит и энцефалит.
Грипп особенно опасен для пожилых людей, детей младше 5 лет, беременных женщин, а также людей с ослабленным иммунитетом (в т.ч. больных ВИЧ-инфекцией, раком) и хроническими заболеваниями (астмой, болезнями сердца, диабетом, неврологическими расстройствами).
Важно! Грипп передается воздушно-капельным путем, потому идеальными для его распространения являются места большого скопления людей. Соответственно, в школах и университетах риск заразиться всегда очень высок. Коварство гриппа в том, что люди становятся заразными еще до появления первых симптомов. Бессимптомные носители также могут передавать инфекцию другим.
Зачем нужна вакцинация против гриппа
В последнее время стало модно отрицать пользу вакцинации. Конспирологи убеждены, что прививка от гриппа – не что иное, как часть всемирного заговора правящих элит с целью поголовной чипизации населения. В действительности вакцинация преследует лишь одну цель – формирование коллективного иммунитета и предотвращение пандемий, ежегодно уносящих сотни тысяч жизней. Чем больше людей прошли вакцинацию, тем меньше у гриппа шансов распространиться. Это и называется коллективным иммунитетом. Для того, чтобы остановить грипп, пройти вакцинацию должны не менее 60% населения.
В первую очередь вакцинация защищает людей, входящих в группы риска – для них болезнь представляет особую опасность, так как чаще вызывает тяжелые осложнения, грозящие летальным исходом. Следует также понимать, что профилактические мероприятия по вакцинации помогают сохранять трудоспособность населения. Чем больше предприятий закрывается на карантин, тем менее комфортными становятся условия жизни – мы все это поняли еще во время первой волны коронавируса.
Каждый год мы читаем о том, как важно для борьбы с инфекциями поддерживать высокий уровень вакцинации. Тем не менее, люди часто отказываются от прививок. В России, где вакцинация добровольная, причинами отказа от противогриппозных вакцин служат уверенность в силах собственного иммунитета и недоверие к эффективности и безопасности вакцин (рис. 2). Пройти вакцинацию из-за противопоказаний не могут около 8% непривитых людей.
Как работают вакцины против гриппа
Вакцины — это тренеры нашего иммунитета. Вакцинные препараты содержат целые клетки, фрагменты или отдельные антигены вирусов, которые не способны вызвать заболевание, но провоцируют иммунный ответ.
Важно! Эффективность применения вакцин во многом зависит от того, удалось ли эпидемиологам спрогнозировать распространение штаммов вируса в отдельно взятом регионе.
Сами вакцины, предназначенные для профилактики гриппа, обычно бывают трех- и четырехкомпонентными в зависимости от количества серотипов вирусов, от которых они защищают. Вакцинные препараты часто делят на 2 типа:
- Живые. В их состав входят живые ослабленные вирусы, которые имитируют болезнь в очень легкой форме.
- Инактивированные вакцины. В их состав могут входить: цельные убитые патогенные микроорганизмы, частицы разрушенных вирусов (сплит-вакцины) или отдельные белки-антигены вирусов, которые распознает наша иммунная система (субъединичные вакцины).
Кроме этого, существуют рекомбинантные противогриппозные вакцины на основе РНК вирусов гриппа, привнесенной в бакуловирус. Перспективным считается также направление разработки ДНК(РНК)-вакцин (в этом случае в организм вносится кольцевая РНК вируса, и вирусные белки синтезируются уже внутри клеток).
Противопоказания
Поводов для медотвода к вакцинации против гриппа сравнительно немного. Одно из главных противопоказаний – наличие аллергии на белок куриных яиц. При этом все больше исследований говорят о том, что противогриппозные вакцины, полученные с использованием куриных эмбрионов, проходят достаточную очистку от посторонних белков и полностью безопасны. Не стоит забывать, что есть вакцины на клеточных культурах и рекомбинантные вакцины, которыми можно прививать даже аллергиков.
Прививку от гриппа не рекомендуется делать в следующих случаях:
- при наличии хронических очагов инфекции – они ослабляют естественный иммунитет;
- при повышенной температуре;
- во время острых инфекционных или простудных болезней;
- в период обострения хронических заболеваний;
- при наличии негативной реакции на предыдущую дозу вакцины;
- при наличии заболеваний нервной или сердечно-сосудистой систем.
Беременность не является противопоказанием для вакцинации от гриппа. Более того, ВОЗ рекомендует беременным женщинам делать прививку против гриппа, поскольку именно в период вынашивания ребенка организм наиболее подвержен опасности заражения. Здесь следует сделать оговорку: вакцинацию не рекомендуют проводить в первые три месяца беременности, оптимальным сроком считается начало второго триместра. Предпочтение отдается инактивированным вакцинам.
Возможные побочные реакции и осложнения
Достаточно часто после прививки развиваются побочные реакции. Наиболее распространенные проявления:
- слабость;
- головная боль;
- небольшое повышение температуры;
- чувство ломоты в мышцах и суставах;
- тошнота;
- потемнение мочи.
При возникновении этих симптомов паниковать не нужно – это нормальная реакция организма, не требующая врачебного вмешательства. Обычно эти осложнения возникают при использовании вакцин, содержащих живой ослабленный вирус.
При использовании всех видов вакцин может развиться аллергическая реакция в виде высыпаний на коже. В тяжелых случаях не исключены развитие отека горла и лица (отек Квинке, рис. 3) и анафилактический шок. В этом случае требуется экстренная медицинская помощь.
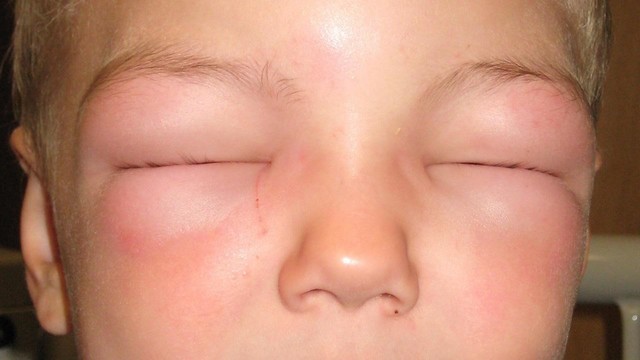
Рисунок 3. Отек Квинке - редкое, но опасное осложнение прививок. Источник: James Heilman
Важно! В течение получаса после прививки пациент должен находиться в медучреждении, чтобы врач мог наблюдать за его состоянием.
Где получить прививку от гриппа в Москве и других городах
В России вакцина от гриппа входит в национальный календарь прививок, поэтому получить ее можно бесплатно – для этого достаточно обратиться в поликлинику по месту жительства. Ежегодное проведение массовой вакцинации включает также иммунизацию детей в школах и детских садах, а студентов — на территории вузов. Вакцинация на дому может быть рассмотрена в экстренных случаях, например, ввиду сложной эпидемической обстановки.
В Москве с 1 сентября 2020 года начали работу мобильные прививочные пункты, которые будут располагаться рядом со станциями метро. Для прохождения процедуры понадобятся только паспорт и письменное согласие.
График вакцинации включает одну дозу вакцины каждый год, осенью, начиная с первого сентября. Детей до 9 лет, которые прививаются в первый или второй раз в жизни, рекомендовано иммунизировать в два этапа. Схема вакцинации для них: 2 дозы вакцины с интервалом 3-4 недели.
В плечо (в дельтовидную мышцу) — вот куда делается прививка взрослым и детям. Поставить прививку могут также под лопатку, существуют и препараты для интраназального введения.
Заключение
Грипп опасен не только тяжелым течением, но и тяжелыми осложнениями. Ведущая роль в профилактике болезни отводится вакцинации. При отсутствии противопоказаний прививка не вызывает тяжелых осложнений, а пройти вакцинацию от гриппа в России можно бесплатно, обратившись в ближайшую поликлинику. Как и любое инфекционное заболевание, грипп намного проще предупредить, чем лечить.
Вакцинация – это самый действенный способ профилактики заболевания. Эту процедуру советуют проходить все врачи. Желательно это делать ежегодно и заблаговременно до начала осеннего сезона, ведь именно это время года больше всего располагает к тому, чтобы поймать вирус.
Но с каждым разом недуг приобретает новые формы – мутирует. Поэтому организму нужно помочь сражаться с ним – ввести специальное лекарство, состав которого содержит те же клетки, что и сам бактериофаг. Внедрение враждебных элементов заставляет иммунную систему начать сопротивление, она быстро и эффективно борется с проблемой, вырабатывая стойкие реакции на этот штамм.
Несмотря на расхожий стереотип, процедура редко проходит с большими проблемами, однако иногда это случается. Поэтому нужно внимательно следить за своим здоровьем и вовремя определять осложнения после вакцинации от гриппа.
- Для людей с ослабленным здоровьем.
- Для тех, у кого диагностировано хроническое заболевание – грипп может вызвать осложнения.
- Рекомендуют делать укол трудящимся в сфере, связанной с постоянным общением – госслужащие, учителя, врачи. Так как самый распространенный способ передачи вируса – воздушно-капельный. Именно поэтому в школах и детских садах, где дети постоянно находятся в контакте друг с другом, ежегодно предлагают проводить бесплатную вакцинацию.
- Актуально для детей, так как их организм растет, и большинство витаминов и микроэлементов уходит на развитие внутренних органов и тканей, а не на защиту от бактерий.
- Для людей преклонного возраста – их здоровье подорвано, клетки тела теряют свою способность к быстрому восстановлению, а любые симптомы, например, температуру, они переносят труднее.
- Для беременных женщин, так как им нужно беречься на протяжении всех месяцев вынашивания плода и в период грудного вскармливания. В это время нежелательно принимать лекарственные препараты, так как это может отразиться на росте и развитии младенца. Решение о вакцинации должно быть принято с учетом мнения специалиста, который взвесит все преимущества и возможные последствия. Нельзя проводить процедуру ранее, чем на втором триместре – это повлияет на формирование эмбриона.
Что нужно учесть, чтобы не возникло побочных реакций на прививку от гриппа
Перед принятием решения нужно проконсультироваться со специалистом. Он выявит, нет ли у Вас противопоказаний или других факторов, мешающих провести процедуру.
Ряд случаев, когда инъекция запрещена:
- В период болезни или в первый месяц после нее. Это объясняется просто: с одной стороны, Ваш организм недостаточно силен, чтобы выработать иммунитет против новой введенной вакцины. С другой стороны, в тот период, когда Вы лечились, Вам были назначены лекарственные препараты. Их содержание в крови может дать непредвиденные последствия при соединении с содержимым шприца.
- Если у пациента выявлена аллергическая реакция на куриный белок, так как именно это вещество содержится в уколе, или на другие элементы состава: антибиотик, желатин.
- Не рекомендуют повторять процедуру, если в предыдущий раз появились побочные эффекты и осложнения после прививки против гриппа.
- Запрещено вводить препарат детям до 6 месяцев и женщинам на первых месяцах беременности.
- Если у человека постоянная повышенная температура тела. Первые дни после вакцинации возможен незначительный жар и слабость. Но если это суммировать с отметкой выше 36,6 – получится внушительная цифра, опасная для организма.
- Когда у пациента есть хронические заболевания сердца, почек и надпочечников, щитовидной железы, нервной системы, состава крови, дыхательной системы или астма.
- ВИЧ или синдром иммунодефицита человека.
Ряд из них имеют серьезные побочные явления после прививки от гриппа. Их относят к категории абсолютных противопоказаний, потому что они приводят к тяжелым последствиям:
- температуре выше 40 градусов;
- покраснению кожных покровов;
- удушью;
- анафилактическому шоку;
- судорогам и пр.
Вторые считают относительными. В таких случаях нет полного запрета, однако, стоит выждать время, чтобы все прошло без негативных последствий. Это такие состояния как:
- ОРВИ или ОРЗ, протекающее с температурой.
- Насморк, чихание, простуда на губах или глазу. Когда эти симптомы пройдут, можно идти на плановую процедуру.
- Сахарный диабет и его обострение. Тоже может привести к поствакцинальным осложнениям после прививки от гриппа.
- Переливание донорской крови.
Существует ряд мифов, которые диктуют ложные противопоказания, такие как:
- диатез или другие кожные высыпания;
- дисбактериоз;
- энцефалопатия.
Это ошибочные мнения, которые врачи давно развеяли. При таких диагнозах можно не переживать и смело идти на укол.
Особенности, которые нужно учесть при принятии решения
Обычно укол делают внутримышечно, так как это более эффективно. Взрослым предлагают ввести шприц в плечо, а детям – в бедро. Но действенность первого варианта выше, поэтому постепенно все переходят на него.
Никого не заставляют делать прививку насильно! У Вас всегда есть возможность написать отказ для ребенка и не давать свое согласие на работе, если такое будет предложено. Однако существует ряд организаций, которые требуют этого от своих сотрудников и кандидатов при рассмотрении на вакансию. А для детей может быть ограничение на отдых в оздоровительных лагерях. К тому же, некоторые страны, оберегая здоровье населения, требуют при въезде справку о введении вакцинации.
Очень важно учитывать качество сыворотки. Она не должна содержать примесей, ведь на них могут возникнуть аллергические реакции. Принимайте решение проводить процедуру только в тех случаях, когда уверены в инъекции, то есть в государственных больницах и клиниках с сертификатами и другими документами, удостоверяющими их надежность и ответственность за введенный препарат.
Важно выбрать подходящее время для процедуры. Лучшим периодом считается конец августа – начало сентября. Именно в это время иммунная система наиболее сильна и готова к небольшой встряске. Если перенести инъекцию на октябрь или ноябрь, Вы рискуете заболеть ОРВИ, что существенно снизит полученный результат.
Возможные осложнения после прививки от гриппа у взрослых: какие возникают побочные эффекты
- Естественным считается отек мягких тканей и временное покраснение кожных покровов в месте укола. Особенно это проявляется у детей и женщин, так как у них быстрее работает кровоснабжение. Это не страшно, спустя день или два след проходит, как и ряд других симптомов.
- Ноющая боль в месте вакцинации, которая может немного усиливаться при прикосновении.
- Головная боль и головокружение, желание прилечь из-за слабости – это хорошее желание, которому нужно поддаться. Если тело будет расслаблено, то первые последствия пройдут быстро.
- Увеличение лимфоузлов.
- Ухудшение аппетита, что совершенно нормально. Вспомните свое состояние во время болезни, ведь организм сейчас испытывает то же самое, но в небольшом размере.
- Бессонница.
- Повышение температуры до 39 градусов. Она снизиться сама, без применения препаратов. Иммунитет в этот момент борется с инородными телами, поэтому процедура не может пройти без небольшого воспалительного процесса.
- Кратковременная потеря сознания или предобморочное состояние.
- Похолодание конечностей.
- При плохом вводе лекарства – под кожу, а не в мышцу, может случиться нагноение.
Все вышеперечисленные симптомы – это естественный ответ Вашего тела. Такое состояние пройдет через один или два дня. Но есть опасные для жизни реакции, в случае их проявления необходимо срочно обратиться в больницу.
- Опасное осложнение – сердечный приступ, тахикардия или повышенное артериальное давление.
- Судороги и приступ эпилепсии.
Это редкие последствия и побочные действия после прививки от гриппа, какие случаются у взрослых либо при нарушении или незнании противопоказаний, либо при некачественной вакцине. Она может быть изначально содержать примеси и быть непригодной, а может испортиться в связи с условиями хранения.
Какие есть еще способы для борьбы с вирусом
Преимуществом этого иммуностимулятора является его мягкое, но эффективное воздействие. Этим обуславливается его рекомендованное применение уже с первого года жизни. Существует несколько форм выпуска: капсулы и порошок для приема внутрь. В аптеках препарат продается без рецепта врача, потому что у него практически нет побочных действий. Он не назначается во время беременности и в случае аллергии на компоненты лекарства.
Это очень многофункциональное средство: оно подходит как для профилактики вирусных инфекций, так и для лечения гриппа и ОРВИ.
Как бороться с заболеваниями в период эпидемий – решать Вам. Но перед тем, как пойти на вакцинацию, ознакомьтесь со всеми противопоказаниями и возможными последствиями. А также, следуйте рекомендациям специалистов.

Обзор
Автор
Редакторы



Спонсором приза зрительских симпатий выступила компания BioVitrum.
Мутации и вариации
Известно три разновидности вируса гриппа, опасных для человека:
- тип А (Alphainfluenzavirus) — наиболее подвержен мутациям и является постоянной головной болью Всемирной организации здравоохранения (ВОЗ);
- тип В (Betainfluenzavirus) — более стабилен, но все же может видоизменяться;
- тип С (Gammainfluenzavirus) — наиболее стабилен, поэтому к нему вырабатывается длительный иммунитет. Эпидемичных вспышек не дает, чаще всего приводит к нетяжелому заболеванию у детей.
Если бы все типы вируса гриппа были похожи на тип С, больших проблем с ними не было. Однако тип А постоянно мутирует, поэтому довольно часто появляются его новые вариации (штаммы), с которыми наша иммунная система еще не знакома [2]. Из-за этой изменчивости классификация вирусов гриппа достаточно сложная: внутри каждого типа существуют подтипы (в случае с типом В — линии), в которые объединяют штаммы вируса. Причем, штаммы подтипов могут быть как родственными (то есть эволюционно недалеко ушедшими друг от друга), так и непохожими.
Кому опасен грипп?
Причем в случае с беременными женщинами риск касается не только будущей мамы, но и ее ребенка: грипп во время беременности более чем в 7 раз повышает риск госпитализации, а также может привести к преждевременным родам (около 30% случаев), мертворождению и малому весу при рождении [2], [6]. Поэтому во многих странах мира (США, Великобритания, Австралия, Италия) беременным рекомендована вакцинация против гриппа. Делают это по двум причинам:

Рисунок 1. Строение вируса гриппа (типы А и В)
Когда лучше сделать прививку?
Вакцинация против гриппа — это ежегодная прививка , которая защищает от трех или четырех наиболее распространенных в данной местности штаммов вируса. Это значит, что каждый год на основании рекомендаций ВОЗ и региональной ситуации национальные комитеты по контролю над гриппом составляют рекомендации антигенного состава будущей вакцины [15], [16]. Однако чаще всего эти рекомендации совпадают с рекомендациями ВОЗ, которые публикуются отдельно для северного и южного полушарий.
Большинству людей прививают одну дозу вакцины, однако детям от шести месяцев до двух лет (и до девяти лет в случае их первой вакцинации [17]) рекомендованы две дозы с минимальным интервалом в один месяц. Исследования показывают, что в этом случае эффективность вакцинации увеличивается [18], [2].
Состав противогриппозных вакцин все время меняется: например, в сезоне 2019–2020 были заменены оба штамма вируса типа А, и в итоге в четырехкомпонентную вакцину вошли:
- A/Brisbane/02/2018 (H1N1);
- A/Kansas/14/2017 (H3N2);
- B/Colorado/06/2017 (линия B/Victoria/2/87);
- B/Phuket/3073/2013 (линия B/Yamagata/16/88).
В трехкомпонентную вакцину, соответственно, рекомендовано включить первые три штамма вируса [16]. Однако бывает и так, что каждый год в составе вакцин повторяется название одного из штаммов. Значит ли это, что постоянно прививают одно и то же? Нет, даже в этом случае штаммы могут существенно различаться, в том числе и по генам, не входящим в классификацию.
Как долго длится иммунитет после вакцинации и имеет ли он пролонгированный эффект на будущий год? К сожалению, эффективность прививок против гриппа недолговечна. Она зависит от времени, прошедшего с момента прививки и штамма вируса: в среднем, считается, что защита снижается примерно на 7% в месяц для H3N2 и штаммов линии В и на 6–11% — для H1N1 [17]. Конечно, скорость и степень снижения могут различаться, но эффективной защиты, скорее всего, хватает на год [11].
Как выбирают штаммы и почему четыре лучше трех?
В течение всего года специалисты NICs анализируют циркулирующие штаммы вирусов на основании лабораторных анализов пациентов с респираторными заболеваниями, выделяют из общей массы пробы с вирусом гриппа и выбирают подходящих кандидатов для дальнейшего изучения в одном из пяти центров ВОЗ (WHO CCs) [19]. Отбор идет по принципу типичности вируса для данного региона и новизне, которую определяют по его реакции с антителами из набора ВОЗ. Дальнейшая работа осуществляется уже в центрах ВОЗ, где штаммы культивируют, анализируют, сравнивают между собой, составляют карты антигенности, строят математические модели и в итоге на основании всех этих данных выбирают претендентов в состав вакцины [19]. Как происходит этот процесс и сколько времени занимает каждая стадия, показано на рисунке 2.

Рисунок 2. Процесс отбора штаммов для противогриппозной вакцины
И наконец, дважды в год проходят Сезонные совещания ВОЗ, посвященные составам противогриппозных вакцин (Seasonal influenza vaccine composition meeting), на которых объявляют рекомендации для будущего сезона: в феврале — для северного полушария, в сентябре — для южного. Как только составы обнародованы, и производители получают вакцинные штаммы, запускается процесс производства, на который уходит около полугода (видео 1). Однако ошибки в планировании могут задержать весь цикл, что скажется на количестве произведенной вакцины или на сроках ее поставки.
Видео 1. Производство противогриппозных вакцин
Почему все-таки четырехкомпонентная вакцина лучше трехкомпонентной, если циркулирующих штаммов гораздо больше? Все дело в линии В, вирусы которой обычно циркулируют вместе, но в разных пропорциях [3], поэтому в случае с вакцинами, состоящими из трех компонентов, штамм линии В всегда является компромиссным вариантом. Экспертам ВОЗ приходится выбирать большее из двух зол, но так как невозможно точно предсказать ситуацию, которая будет наблюдаться через восемь месяцев, периодически случаются ошибки, сказывающиеся на эффективности вакцины. Например, в сезоне 2017–2018 она оказалась ниже ожидаемой, так как ВОЗ прогадала со штаммом вируса типа В, предположив, что доминировать будет линия Victoria, а оказалось — Yamagata [20]. Кроме того, уже не первый год наблюдается низкая эффективность вакцины в отношении штамма H3N2. Точная причина неизвестна, но существует несколько предположений:
- Адаптация штамма во время производства может приводить к некоторым изменениям (антигенному несоответствию), и иммунитет развивается уже к новому штамму, который отличается от циркулирующего.
- Циркулирующие штаммы подтипа H3N2 меняются быстрее, чем другие — им хватает полугода (то есть времени, прошедшего с момента объявления рекомендаций ВОЗ), чтобы измениться и стать менее похожим на вакцинный штамм.
- Стандартной дозы, содержащейся в вакцине, может быть недостаточно для эффективной защиты [18], [21].
Какой должна быть идеальная вакцина?
Вакцины против гриппа бывают живыми (интраназальные вакцины, применяются редко) и инактивированными. Современные инактивированные делятся на нескольких категорий:

Рисунок 3. Виды антигенов инактивированных вакцин. а — Инактивированный вирусный вирион в цельновирионной вакцине. б — Расщепленный инактивированный вирион в сплит-вакцине. в — Частички антигена в субъединичной вакцине.
Все вышеперечисленные вакцины являются вакцинами против сезонного гриппа .
В отдельную группу выделяют препандемические и пандемические вакцины. Их производят в случае возникновения угрозы пандемии. Препандемические (зоонозные) состоят из штамма зарождающегося вируса животного происхождения, который, по мнению экспертов, обладает пандемическим потенциалом, пандемические — из штамма, вызвавшего пандемию (такие вакцины появляются на волне заболеваемости) [15].
Однако выбрать штаммы для состава — лишь полдела. Главное, чтобы вакцина была эффективной. Для этого существуют определенные критерии.
Во-вторых, существуют требования к титрам антител после вакцинации (в том числе и для вакцин с адъювантами), которые указаны в таблице 1.
| Показатель | Люди от 18 до 60 лет | Люди старше 60 лет |
|---|---|---|
| 1. Кратность нарастания среднего геометрического титра антител после вакцинации (GMT increase) | 2,5 раза | 2 раза |
| 2. Уровень сероконверсии * (процент привитых с нарастанием титра антител минимум в четыре раза по сравнению с исходым) | 40% | 30% |
| 3. Уровень серопротекции (число лиц с защитным титром) ** | 70% | 60% |
| * — В тестах, измеряющих ингибирование гемагглютинина (HI), сероконверсия соответствует отрицательной сыворотке до вакцинации (HI < 1:10) и сыворотке крови после вакцинации HI ≥ 1:40. ** — Серопротекция соответствует проценту привитых с сывороткой HI ≥ 1:40. | ||
Для сезонных вакцин необязательно соблюдение всех трех условий; соответствие всем требованиям необходимо только для пандемических [24]. Мало того, сейчас титр HI ≥ 1:40 уже не считается надежным фактором для определения эффективности защиты (50–70% против клинических симптомов гриппа), так как уровни защиты могут варьировать в зависимости от индивидуальных характеристик, групп населения, возрастных групп и даже от типа вакцины [25].
В-третьих, есть отдельные требования к вакцинам, содержащим адъюванты:
- Совместимость адъюванта с антигенными компонентами вакцины.
- Доказательство последовательной связи адъюванта с вакцинными антигенами во время производства и в течение срока годности.
- Данные о влиянии адъюванта на эффективность вакцины.
- Биохимическая чистота адъюванта [23].
Если все это суммировать, то идеальная вакцина должна быть безопасной (низкореактогенной ), содержать 15 мкг гемагглютинина на дозу, вызывать определенные уровни титров антител у привитых в зависимости от их возраста (при этом количество эффективно привитых должно быть не менее 70% среди взрослого населения до 60 лет). Если же вакцина содержит адъювант, он должен быть безопасным, связанным с антигенами и вызывать иммунный ответ в соответствии со строгими стандартами.
Что касается безопасности, то благодаря широкому использованию сплит- и субъединичных вакцин, прививки против гриппа демонстрируют низкую реактогенность. В основном наблюдаются местные реакции (у 10–64 привитых из 100) и повышение температуры (чаще всего у детей: 12 из 100 привитых) [26].
Вакцинация против гриппа и аллергия на куриный белок
В противопоказаниях к вакцинам против гриппа указано, что их нельзя прививать людям, у которых есть аллергические реакции на любой из компонентов, в том числе и на белок куриного яйца [27]. Однако в международной практике людей с аллергией на куриный белок совершенно спокойно прививают как против гриппа, так и против кори, краснухи и паротита, хотя вирусы для этих вакцин выращивают с использованием куриных эмбрионов. Вакцинации аллергиков дали зеленый свет после серии исследований [28–30], в которых изучали реактогенность у людей с аллергическими реакциями на куриный белок: в итоге эти вакцины признали безопасными, и теперь прививают даже людям с анафилактической реакцией на куриный белок (единственное, таких пациентов нельзя прививать в аптеках или школах, как это делают в некоторых странах — только в медицинских центрах, где есть противошоковые медикаменты).
Во время производства вакцины клеточную культуру подвергают сериям центрифугирований и ультрафильтраций, которые позволяют отделить вирусные частицы от остальных белков. Конечно, эта технология не идеальна, но даже если в препарат вдруг что-то и попадает, то лишь следовые количества овальбумина — основного белка куриного яйца: ≤ 1 мкг на 0,5 мл дозы инактивированной и 0,24 мкг на 0,2 мл дозы живой вакцины [31]. Поэтому основным противопоказанием для вакцинации против гриппа являются только тяжелые реакции на введение этих вакцин в прошлом (реакция на предыдущую дозу и аллергия на куриный белок не всегда связаны между собой: человек мог отреагировать на другой компонент, например, на неомицин) [27], [31].
Чем же прививаться?
Это вопрос, который волнует многих. В России прививают следующими вакцинами:
В какие противогриппозные вакцины добавляют адъюванты?
Муки выбора
Но, честно говоря, таких исследований единицы, поэтому выводы приходится делать по косвенным данным — официальной статистике заболеваемости гриппом в зависимости от количества привитых в нашей стране (рис. 4).

Рисунок 4. Заболеваемость гриппом и количество привитых против гриппа в России за 1996–2018 годы
Автор благодарит врача-биофизика Кирилла Скрипкина за помощь в подготовке материала.
Вакцины против гриппа, как и любые другие медицинские препараты, имеют свои показания и противопоказания. В этой статье мы рассказываем не только о плюсах прививки, но и о том, кому стоит воздержаться от нее на время или вовсе отказаться от этой процедуры.
Плюсы вакцинации
Прививки не препятствует попаданию вируса или болезнетворной бактерии в организм привитого человека. Вакцины защищают нас от болезней иначе. Они тренируют иммунную систему до того, как она столкнется с той или иной инфекцией. Вакцинные препараты содержат в себе своего рода болезнь в миниатюре. Заболеть после прививки нельзя, но обзавестись иммунитетом — можно. В ответ на введение вакцины в нашем организме вырабатываются специфические антитела и иммунные клетки памяти, позволяющие иммунитету эффективно бороться с опасными микробами при встрече с ними в будущем. Эта тактика чрезвычайно эффективна. По данным Всемирной организации здравоохранения (ВОЗ), вакцинация спасает жизни более 2 миллионов человек каждый год.
Ошибочно считать грипп легкой инфекцией. Иногда грипп становится причиной очень серьезных осложнений, среди которых — вторичная бактериальная пневмония, которая требует отдельной терапии антибиотиками, протекает очень тяжело и отвечает за смерти 25% больных гриппом.
Вирус гриппа H1N1. Фото: PHIL CDC
Особенно опасен грипп для беременных женщин, детей младше 5 лет и пожилых людей. У этих категорий граждан заболевание чаще проходит в тяжелой форме. У беременных инфекция может способствовать мертворождению или преждевременным родам. Поэтому прививка от гриппа показана всем женщинам, планирующим беременность, а также всем непривитым беременным женщинам, начиная со II триместра беременности.
В группу риска по гриппу также входят:
- раковые больные,
- больные СПИДом и ВИЧ,
- астматики,
- диабетики,
- люди с хроническими заболеваниями легких и сердца.
Медицинские работники, военнослужащие, школьники и студенты подвержены заражению гриппом больше других. Первые — потому, что часто контактируют с больными, остальные — потому, что существуют в тесных коллективах. Кроме того, что вакцинация снижает риск заболеть и позволяет избежать опасных последствий гриппа, при условии широкого применения (когда привитых в обществе — более 60-70%), она защищает тех, кому противопоказаны прививки в силу тех или иных причин. Так как вакцина снижает риск заражения, люди, которым нельзя делать прививку от гриппа, находясь в обществе привитых, рискуют меньше (рис. 1).

Рисунок 1. Преимущества вакцинации против гриппа. Статистика в США. Источник: СDC
Противопоказания
Вакцины против гриппа легко переносятся. В основе большинства препаратов лежат либо части разрушенных вирусов гриппа А и В, либо их отдельные белки-антигены, способные вызывать иммунный ответ. Так кому же нельзя вводить противогриппозные вакцины? Противопоказания к вакцинации могут быть абсолютными (постоянными), временными (относительными), а также возрастными.
Абсолютные противопоказания
Среди тех, кому нельзя ставить прививку против гриппа:
- люди с аллергией на яичный белок (при производстве многих противогриппозных вакцин используют куриные эмбрионы);
- люди с выраженными реакциями и осложнениями после введения предыдущих доз вакцины. Это достаточно редкое явление, однако при наличии негативных реакций на первую дозу вакцины в дальнейшем этот препарат использовать не рекомендуют.
Сильной реакцией на введение вакцины считается температура выше 40℃, а также отек или покраснение (гиперемия) в месте инъекции больше 8 см в диаметре. А поствакцинальные осложнения — это, например, сильнейшая аллергическая реакция (анафилактический шок).
При этом абсолютными эти противопоказания являются только применительно к конкретным препаратам. Так, если при производстве вакцины не использовались куриные яйца, с ее помощью можно прививать даже аллергиков. Иногда абсолютное противопоказание может стать относительным. Во многих странах мира против гриппа прививают людей с аллергией на яичный белок, несмотря на то, что яйца используются при получении вакцинных вирусов. Дело в том, что вакцины, используемые год за годом, доказали свою безопасность — вирусные антигены проходят тщательную очистку перед тем, как попасть в состав препарата, и вероятность развития аллергической реакции после прививки ничтожно мала.
Относительные противопоказания
Относительные противопоказания — это те, важность которых должен оценивать врач. Решение о прививке принимается после тщательного взвешивания всех рисков, которые могут угрожать здоровью пациента в случае получения или не получения вакцины. Пренебрежение некоторыми противопоказаниями может быть оправдано, если:
- в регионе наблюдается вспышка гриппа,
- пациент входит в группу риска по гриппу,
- для пациента велика вероятность осложнений в случае заболевания гриппом.
Среди относительных противопоказаний, в первую очередь можно отметить легкие ОРВИ или другие болезни в острой фазе, а также хронические болезни, беременность.
Постоянные противопоказания
Постоянные противопоказания, это те, которые сопровождают человека в течение всей жизни. К ним относят аллергию на компоненты вакцины, тяжелые реакции после вакцинации, некоторые хронические заболевания и состояния.
Временные причины для отвода
Временные противопоказания — это обострения хронических заболеваний или наличие каких-либо острых инфекций. Так как при вакцинации в организм человека вводят вирусные антигены, воздействующие на иммунную систему, врачи не допускают в прививочный кабинет людей, чей иммунитет уже сражается с другим патогеном.
Как только человек выздоравливает или у него проходит обострение хронического заболевания, можно вводить вакцину (как минимум, через 2–4 недели после выздоровления). Если у больного была нетяжелая форма ОРВИ или острого кишечного заболевания, в прививочный кабинет отправляют сразу после стабилизации температуры.
Временно противопоказаны прививки также детям до шести месяцев и беременным женщинам в первом триместре. Дети после шести месяцев и беременные во втором и третьем триместрах должны прививаться обязательно. Они входят в группу риска, так как подвержены наиболее тяжелому протеканию инфекции. Дети уязвимы перед вирусом гриппа даже больше, чем взрослые. У взрослого в отличие от ребенка может сработать антигенный импринтинг: если человек уже болел вирусом гриппа, его организм может использовать уже имеющуюся иммунную память в ответ на атаку вируса и активировать защиту.
Важно! В случае с живой вакциной против гриппа беременность является абсолютным противопоказанием к проведению вакцинации, независимо от срока. ВОЗ также не рекомендует вводить беременным живые противогриппозные вакцины. Лучшим решением будет инактивированная вакцина или сплит-вакцина. Такие препараты не содержат мертиолят (соединение на основе ртути, используемое как консервант в некоторых вакцинах) и подтвердили свою безопасность.
Общие противопоказания
К общим противопоказаниям относят факторы, которые делают вакцинацию невозможной или нежелательной для любого пациента. Все они перечислены в инструкции к каждому конкретному препарату. Это аллергии, возраст до 6 месяцев, I триместр беременности, сильные негативные реакции на предыдущие дозы вакцины.
Частные противопоказания
Частные противопоказания устанавливаются врачом после осмотра и опроса пациента. Это могут быть хронические заболевания, отягченные друг другом, острая респираторная инфекция, острый иммунодефицит, недобор веса (для младенцев).
Возрастные ограничения
Младенцев вакцинируют против гриппа, начиная с возраста 6 месяцев, так как иммунитет матери действует примерно до полугода с рождения малыша. Пока организм ребенка защищен материнскими антителами, эффект вводимой вакцины значительно ниже, вводить ее не рекомендуется.
Детям от 6 месяцев и до 2 лет (до 9 лет в случае введения им вакцины впервые) рекомендованы 2 дозы противогриппозной вакцины с интервалом 4 недели, так как вторая доза увеличивает для них эффективность иммунизации.
Предела верхней возрастной границы для вакцинации против гриппа не существует. Исключения составляют случаи, когда производитель вакцины в инструкции указывает предельный возраст. В любом случае, перед вакцинацией следует проконсультироваться с лечащим врачом.
Важно! Существует также список ложных причин отводов от прививок. К ним относят: астму, дисбактериоз, состояние анемии, поствакцинальные осложнения в семье и другие. Позиция Минздрава России в этом отношении достаточно жесткая: следование таким противопоказаниям свидетельствует о некомпетентности врача.
Возможные побочные явления и осложнения
Как и у любого медицинского препарата, у вакцин против гриппа есть побочные эффекты. Их разделяют на серьезные и несерьезные.
Несерьезные реакции после вакцинации незначительны и считаются нормальными. Так, температура тела после иммунизации может повыситься, но не более чем на 0,5℃, горло — покраснеть. В месте инъекции может возникнуть отек (не более 8 см в диаметре). Человеку может показаться, что он начинает заболевать. Могут болеть мышцы или голова, аппетит — снизиться. Такие побочные поствакцинальные реакции наступают либо немедленно в кабинете при введении вакцины, либо в течение первых трех дней и обычно не требуют особого внимания.
Живая гриппозная вакцина может вызывать еще и симптомы ОРВИ: кашель, боль в горле, насморк, заложенность носа, общее недомогание и потерю аппетита. Они могут держаться до 6 дней после вакцинации. Но живые вакцины сейчас используют редко. Предпочтение врачи отдают инактивированным вакцинам, которые переносятся легче и быстрее.
Самое серьезное последствие ― это, конечно же, анафилактический шок. Он требует немедленных реанимационных действий.
Это состояние может начаться сразу после начала введения вакцины вплоть до нескольких минут после ее введения и имеет яркие признаки (рис. 2):
- бледность, холодный пот;
- затрудненность дыхания, отек горла;
- вялость, потеря сознания, в редких случаях – судороги;
- отек, покраснение, сыпь на коже.
Аллергическая реакция на противогриппозные вакцины может быть связана с аллергией на белок яйца, если препарат получен на основе вирусов, выращенных на куриных эмбрионах, хотя в последние годы в ряде исследований была показана безопасность этих вакцин даже для аллергиков (вирусные белки для них проходят тщательную очистку). Не стоит бояться вакцин из-за возможности развития сильной аллергической реакции. Практически любой продукт потенциально может вызвать анафилактический шок у человека с предрасположенностью. Узнать причину и спрогнозировать его начало очень трудно, если только пациент не знает, на что конкретно у него аллергия. В противном случае возникновение аллергии невозможно предсказать заранее. К счастью, аллергия и анафилактический шок в ответ на вакцины — это очень редкое явление. Гораздо чаще люди сталкиваются с аллергией на обычный аспирин, антибиотики (особенно на пенициллин) или анестетик, который использует стоматолог.
В медицинском сообществе вакцинацию против гриппа иногда связывают с возникновением синдрома Гийена-Барре. Это состояние, когда иммунная система уничтожает собственные нервы. Оно сопровождается слабостью, потерей чувствительности, слабыми параличами рук, ног и мышц лица. Но доказана связь этого синдрома только с живой гриппозной вакциной против вируса H1N1 (вирус гриппа А). Но, опять же, подобные препараты, содержащие живые ослабленные вирусы гриппа, сегодня используют редко. Для других вакцин достоверных подтверждений нет.
По данным ВОЗ, причиной возникновения синдрома Гийена-Барре может быть любая инфекция — бактериальная или вирусная. Он может развиться также после вакцинации или хирургического вмешательства.
Очень важно правильно использовать вакцины, хранить и перевозить их при пониженных температурах. Нарушение правил хранения и транспортировки может привести к порче вакцины, а ее введение — к нежелательным реакциям. Эффективность испорченных вакцин может быть значительно снижена или сведена к нулю. Среди других ошибок, которые могут значительно повлиять на эффективность вакцинации:
- нарушение антисептических правил,
- неправильные доза и место введения,
- использование вакцины с истекшим сроком годности.
В крупных кампаниях по иммунизации они неизбежны, но сводятся к минимуму путем тщательного контроля качества всех этапов вакцинации.
Взрослым прививки от гриппа делают в плечо, а живые вакцины вводят в нос в виде спрея. Детям врачи ставят прививку в бедро. Дело в том, что при реакции на вакцину врачу легче наложить жгут именно на бедро ребенка.
Наконец, человек может сам спровоцировать поствакцинальную реакцию. Он может забыть о своем хроническом заболевании или наличии аллергии и не сообщить о них доктору перед прививкой. В этом случае ответственность за последствия для здоровья ложится на пациента. У реакций на вакцину могут быть и психосоматические причины. Иногда человек настолько боится либо самой процедуры вакцинации, либо негативных последствий после ее проведения, что его самочувствие начинает ухудшаться. Такая эмоциональная реакция может включать обмороки, головокружение, рвоту.
Как действовать до и после вакцинации
Существует много мифов о том, как нужно готовиться к вакцинации. На самом же деле нужно всегда исходить из самочувствия. Если человек заболел или плохо себя чувствует, следует на время отказаться от прививки. В России вакцинация – дело добровольное.
Здоровому человеку никакая предварительная подготовка, включая сдачу анализов, не нужна. До вакцинации не нужно также пить антигистаминные препараты или избегать обычных физических нагрузок.
Сразу после процедуры обязательно следует подождать у прививочного кабинета около получаса. Это нужно, чтобы врачи смогли быстро оказать необходимую помощь, если возникнет аллергическая реакция. После прививки нежелательны значительные нагрузки на организм. На пару дней лучше отложить тренировки в спортзале, походы в баню или на пляж. Желательно освободить вечер после вакцинации из-за возможного недомогания. Тогда перенести возможные нежелательные поствакцинальные эффекты будет проще.
Так как рост заболеваемости гриппом в России начинается осенью, прививаться против этой инфекции лучше в начале сентября. Однако получить вакцину можно и позднее, даже зимой. Если у вас нет обострений хронических заболеваний или острой инфекции, смело отправляйтесь в поликлинику.
- Бесплатно привиться против гриппа можно в любой поликлинике. Возьмите с собой паспорт и полис ОМС.
- Обратитесь к врачу-терапевту. Он осмотрит вас и направит в прививочный кабинет. Обязательно сообщите врачу о наличии у вас аллергий, в частности — аллергии на белок куриного яйца. Узнайте, какой вакциной вас будут прививать.
- В прививочном кабинете врач должен при вас открыть вакцинный препарат и по запросу показать вам упаковку.
- После прививки проведите в медучреждении 30 минут на случай возникновения сильных реакций.
- Соблюдайте все рекомендации врача. В течение 3 дней после вакцинации откажитесь от физических нагрузок, походов в бассейн, в сауну. При наличии повышенной температуры можно принять жаропонижающее средство.
Если вы хотите получить зарубежную вакцину против гриппа, вы можете обратиться в любую коммерческую клинику и узнать, какие препараты доступны в этом году.
Заключение
Вакцинация против гриппа имеет множество плюсов: она значительно снижает риск заболевания и тяжелых осложнений после гриппа. Вакцинация показана всем: взрослым и детям, беременным и людям с хроническими болезнями: раковым больным, ВИЧ и СПИД инфицированным, людям с диабетом, астмой и заболеваниями легких и сердца.
Прививаться от гриппа нельзя только двум категориям людей: тем, у кого аллергия на яичный белок (это относится только к препаратам, полученным с использованием куриных эмбрионов), и тем, у кого были сильные реакции и осложнения после введения этой же вакцины в первый раз (температура выше 40℃, отек и покраснение более 8 см, анафилактический шок и другие).
Побочные реакции после прививки от гриппа — это незначительное повышение температуры (на 0,5℃), красное горло, боль в мышцах, потеря аппетита, головная боль. Эти эффекты абсолютно нормальны и проходят в течение пары дней после прививки. Тяжелыми, но очень редкими последствиями вакцинации являются анафилактический шок, который наступает моментально, а также синдром Гийена-Барре (слабый паралич, потеря чувствительности), который связывают лишь с живой гриппозной вакцины против вируса гриппа А.

Принцип работы прививок
Прививка – это безопасный способ встречи организма с вирусом или бактерией.
Патогенные микроорганизмы и вирусы, попадая в организм человека, начинают размножаться, и возникает заражение (инфекция). За борьбу с инфекцией отвечает иммунная система. С какими-то патогенами система справляется, но другие – слишком сильны и опасны.
Чтобы не допустить поражения организма, разрабатывают вакцины. Вакцина — это препарат, который содержит либо убитый патоген или его отдельные части, либо ослабленный в лаборатории живой возбудитель заболевания.
Таким образом, получая в лице вакцины слабого соперника, иммунная система активируется и накапливает вооружение (антитела), чтобы при встрече с диким патогеном в будущем иметь достаточную защиту.
По мнению врачей-инфекционистов, вакцинация – это метод управления заболеваниями и максимально безопасный способ защитить себя от инфекций. Учёные максимально точно определяют антигены, которые провоцируют выработку антител, способных противостоять болезни. Их называют защитными антигенами и включают в состав вакцины. В вакцину также входит консервант, который предотвращает развитие микробов в упаковках, и вещества-адъюванты, которые стимулируют ответ иммунной системы на антигены.
Важно! Несмотря на то, что современные технологии позволяют производить упаковки, которые не требуют добавления консервантов в вакцины, их наличие обязательно для сорбированных вакцин и препаратов, которые отпускаются в многодозовых флаконах. В качестве консервантов в составе вакцин используют тиомерсал, фенол и 2-феноксиэтанол. Требования к наличию консервирующих агентов в российских вакцинах и их концентрации можно найти в Государственной фармакопее Российской Федерации.
Прививка от гриппа: эффективна или нет?
Сомнений в том, что вакцины снижают заболеваемость гриппом, нет (рис. 1). Тем не менее, прививка не дает гарантии того, что человек не заболеет. Реакция каждой иммунной системы индивидуальна, и иммунитет просто может не сформироваться. Врачи-инфекционисты считают, что прививка эффективна, так как максимально снижает риски того, что заболевание пройдет в тяжелой форме, и, соответственно, что болезнь закончится летальным исходом.
Уникальность вирусов гриппа А и В в том, что они очень быстро мутируют, а потому нашей иммунной системе каждый год приходится противостоять новому, незнакомому врагу. Именно поэтому ученые ежегодно меняют состав противогриппозных вакцин, а люди проходят вакцинацию снова и снова. Прививка от гриппа — это процедура, за которой стоит работа большого количества людей. Эпидемиологи изучают цикличность появления гриппа и собирают о нем основную информацию. Грипп подразделяют не только на типы, но и на штаммы. Название каждого штамма содержит информацию о типе гриппа, месте его возникновения, характере (какое животное послужило переносчиком вируса) и годе возникновения. Так как эпидемии происходят циклично, ученые заранее определяют, какой штамм наиболее опасен и будет атаковать людей в этом сезоне. Этот штамм и включают в вакцину от гриппа. При этом элемент неожиданности остается: можно заразиться не тем штаммом вируса, против которого делалась прививка.
Чтобы оценить эффективность прививки, нужно принять во внимание несколько факторов. Во-первых, необходимо убедиться, что человек болеет именно гриппом и узнать его штамм. Во-вторых, нужно удостовериться, что в вакцину входит выявленный штамм. Вакцинация не гарантирует, что человек не заболеет. Эффект от сделанной прививки — это уверенность в том, что организм справится сам без тяжелых побочных эффектов и реанимации.
Возможен ли вред от этой прививки? Если да, то какой и как часто?
Каждая вакцина имеет свои побочные действия. Вероятность их возникновения такая же, как и при принятии любого медицинского препарата. Во-первых, это аллергическая реакция (анафилактическая реакция). При разработке многих вакцин против гриппа используют куриные эмбрионы. Вирусные белки в процессе производства проходят тщательную очистку, прежде чем попасть в препарат, но у людей с аллергией на яичный белок вакцинация крайне редко может вызвать немедленную нежелательную реакцию. Поэтому после любой прививки следует минимум 30 минут посидеть возле прививочного кабинета на случай, если понадобится экстренная помощь врача.
Другие побочные эффекты общие. Они возникают в первые несколько дней после вакцинации. С вакциной в организм вводят чужеродное вещество (антиген), происходит иммунный ответ. То есть организм борется с инфекцией, вырабатывает антитела. В это время пациент может испытывать слабость, у него может незначительно повыситься температура тела. Такая общая реакция возможна в первые несколько дней, но проходит без лечения. Врачи рекомендуют обильное питье и покой, чтобы помочь организму. Если состояние ухудшается, назначают нестероидные противовоспалительные препараты.
Есть еще человеческий фактор, когда при введении вакцины нарушают правила профилактики попадания микроорганизмов в рану (меры асептики и антисептики).
Вакцина действует таким образом, что с каждым днем человеку становится лучше. Поствакцинальная реакция проявляется в первый день. Дальше состояние организма только улучшается. Из-за частых случаев психосоматических состояний (чересчур сильное эмоциональное переживание) врачи выделили отдельную группу поствакцинальных реакций — психологическую. Сюда относят наблюдения, когда побочный эффект от вакцины происходит из-за нервного перенапряжения организма и постоянного ожидания вреда, который якобы был нанесен вакцинацией.
Важно! Врачи не требуют проходить особую подготовку к вакцинации. Нужно быть здоровым, без заболеваний в острой форме. Людям с хроническими заболеваниями следует дождаться периода ремиссии. Это же правило относится к аллергикам: нельзя делать прививку в момент обострения. Можно посетить аллерголога, и, если врач посчитает нужным, он пропишет антигистаминный препарат на период после вакцинации.
Доводы против вакцинации
Вирусы и бактерии могут привести к серьезным заболеваниям, но споры об обязательности вакцинации не теряют своей остроты. К доводам против прививок относят:
- антигенный импринтинг — особенность иммунной системы предпочтительно использовать уже имеющуюся иммунную память в ответ на мутировавший штамм вируса, даже если эта память не эффективна против данного штамма;
- неэффективность прививок против гриппа, так как из-за большого разнообразия штаммов вируса вакцинация не дает гарантии, что человек не заболеет;
- наличие побочных эффектов, таких как аллергическая (анафилактическая) реакция, уплотнение или болезненность в месте введения вакцины;
- человеческий фактор: несоблюдение специалистом правил вакцинации, пренебрежение мерами антисептики и асептики, что может привести к проникновению побочной инфекции в организм через место инъекции.
Доводы за вакцинацию
Доводы за прививки приводят и сами врачи-инфекционисты. К ним относят:
- значительное снижение вероятности тяжелых осложнений и летального исхода в случае последующего заражения диким вирусом;
- максимально низкий риск тяжелого течения болезни;
- организм ребенка, как и организм взрослого человека, постоянно вырабатывает антитела. Прививка — это самый безопасный способ приобрести иммунную защиту от инфекции;
- защиту окружающих, так как непривитый человек является переносчиком инфекции. Некоторые люди по определенным показателям не могут быть привиты (беременные в первом триместре, младенцы до шести месяцев, люди с онкологическими заболеваниями). Находясь в окружении вакцинированного человека, эти люди более защищены.
Заключение
Делать прививку от гриппа или нет, каждый человек решает самостоятельно. Врачи-инфекционисты, которые сталкиваются с самыми тяжелыми случаями болезни и летальными исходами, однозначно выступают за вакцинацию.
Читайте также:

