Вакцины их применение для профилактики инфекционных заболеваний
Обновлено: 25.04.2024
Инфекционные заболевания — неотъемлемые спутники человечества с момента его появления. Они вызываются патогенными микроорганизмами, быстро передаются от человека к человеку, и раньше вызывали массовую смертность, особенно в детском возрасте.
После изобретения антибиотиков количество людей, умирающих в результате эпидемий, снизилось, но многие болезни вызывали серьезные осложнения и инвалидность у тех, кто их перенес.
Заметных успехов в лечении и предотвращении инфекционных болезней удалось добиться после разработки специальных профилактических препаратов — вакцин. Метод защиты от инфекций с их помощью носит название вакцинопрофилактика — на сегодняшний день она используется во всех развитых странах мира.
Цели и принципы вакцинопрофилактики и вакцинотерапии инфекционных заболеваний
Принципы вакцинопрофилактики основываются на иммунологической памяти — способности организма человека вырабатывать иммунитет против инфекционных заболеваний.
При наличии стойкого иммунитета болезнь не развивается совсем или протекает в легкой форме и не вызывает осложнений. Эффект иммунологической памяти может быть достигнут с помощью введения в организм препаратов, содержащих ослабленные микробы, родственные им микроорганизмы или их фрагменты.
Такие лекарственные средства называются вакцинами — они широко используются во всем мире для терапии и профилактики инфекционных заболеваний. Введение лекарственных средств в целях формирования иммунного ответа для предотвращения заболеваний называется вакцинопрофилактикой, а использование их для лечения — вакцинотерапией.
Основная задача вакцинопрофилактики — снижение заболеваемости и борьба с инфекционными болезнями, которые способны вызвать массовую смертность и серьезные осложнения.
На сегодняшний день она считается наиболее эффективным способом защиты населения, предотвращения вспышек инфекций и улучшения эпидемиологической обстановки.
Полноценный эффект от вакцинопрофилактики возможен только при формировании коллективного иммунитета. Это возможно только в том случае, если количество привитых людей в стране составляет не менее 90 %.
Роль профилактических прививок
В Средние века, когда не существовало антимикробных препаратов и других эффективных лекарственных средств, эпидемии инфекционных заболеваний охватывали целые континенты. Самые известные из них — черная оспа, чума, испанка (разновидность гриппа), дифтерия и брюшной тиф.
Больше половины заболевших умирали, причем подавляющую часть погибших составляли дети. С помощью вакцинопрофилактики человечеству удалось победить эти инфекции, причем некоторые из них исчезли вообще, а их возбудители остались только в лабораториях.
Другие заболевания победить не удалось, но вакцинопрофилактика существенно снизила вероятность серьезных осложнений.
Пример — вирус полиомиелита, который плохо поддавался терапии и ранее вызывал нарушения работы ЦНС, парезы, параличи, и приводил к пожизненной инвалидности. Благодаря массовой вакцинации вспышки заболевания наблюдаются только в отдельных регионах, инфекция протекает в легкой форме, а после лечения наступает полное выздоровление.
Прививка не гарантирует стопроцентную защиту организма от инфекционных заболеваний, но защищает организм от серьезных последствий, а главное — значительно снижает риск летального исхода.
Правовые аспекты вакцинации: что говорит закон?
Вакцинопрофилактика регулируется нормативными актами, основным из которых является Хельсинкская декларация. В ней прописана этика и общие принципы лечения и предотвращения инфекционных заболеваний.
Кроме того, на территории каждой страны существуют собственные законы и положения, определяющие график, порядок и особенности вакцинации. На территории России они регламентируются законами об охране здоровья граждан, санитарно-эпидемиологическом благополучии и иммунопрофилактике инфекционных болезней.
Министерством здравоохранения РФ утвержден Национальный календарь прививок, который включает обязательную вакцинацию от следующих болезней:
- туберкулез;
- вирусный гепатит В;
- пневмококковая инфекция;
- коклюш;
- дифтерия;
- столбняк;
- полиомиелит;
- гемофильная инфекция;
- краснуха;
- корь;
- грипп;
- эпидемический паротит.
По эпидемиологическим показаниям может проводиться вакцинопрофилактика от чумы, туляремии, холеры, брюшного тифа, лептоспироза, желтой лихорадки и других заболеваний.
Закон гласит, что прививки, входящие в Национальный календарь, делаются бесплатно, а прививаемый или его родственники должны получить полную информацию об особенностях и последствиях вакцинации. Государство гарантирует гражданам социальную защиту в случае развития поствакцинальных осложнений, а также право на отказ от прививок.
Прививки являются добровольным мероприятием, а их наличие не считается обязательным условием для поступления ребенка в детский сад или школу.
Правила введения вакцин
Основной принцип применения вакцин — максимальная безопасность прививаемых, поэтому при введении препаратов должны соблюдаться следующие правила:
- вакцинации подлежат только полностью здоровые дети и взрослые (проводится предварительный медицинский осмотр, а при необходимости назначаются анализы);
- врач должен предоставить полную информацию о препарате и ответить на все вопросы;
- прививки делают в государственных медицинских учреждениях или частных клиниках, которые имеют лицензию на проведение подобных мероприятий;
- вакцины должны храниться и транспортироваться при соблюдении условий, указанных в инструкции;
- профилактические препараты вводят медсестры с соответствующей квалификацией.
Перед тем, как проводить процедуру, врач должен получить согласие прививаемого или его родителей на специальном бланке. Пациенты со своей стороны должны сообщить медперсоналу обо всех факторах, которые могут стать противопоказанием к вакцинации (симптомы ОРВИ, склонность к сильным аллергическим реакциям и т. д.).
Бесплатно на территории России делаются только прививки, включенные в Национальный календарь. За вакцины, которые вводятся по желанию (например, прививка от гриппа), нужно будет заплатить, так как они не закупаются за счет госбюджетов.
Особенности проведения вакцинопрофилактики детей с различными фоновыми состояниями
Дети с хроническими или врожденными заболеваниями, особенно иммунодефицитными состояниями (ВИЧ, СПИД) нуждаются в вакцинации больше, чем здоровые, но требуют индивидуального подхода и строгого медицинского контроля.
Прививки делают только в периоды ремиссий после тщательного осмотра ребенка.
Для введения чаще всего используются инактивированные (убитые) вакцины или облегченные варианты препаратов, которые позволяют снизить риск осложнений до минимума.
Плюсы и минусы вакцинации
Основное преимущество вакцинации — формирование стойкого иммунитета, защищающего организм от инфекционных заболеваний и осложнений, которые они могут повлечь. Он сохраняется на протяжении нескольких лет (в среднем от 5 до 10), а ревакцинация проводится не более 3-5 раз за всю жизнь.
Минусы вакцин — противопоказания и побочные эффекты, которые в тяжелых случаях могут привести к серьезным нарушениям и даже летальному исходу.
Кроме того, прививки не защищают организм от заболевания на 100%, из-за чего многие считают их нецелесообразными.
Правильная подготовка и внимательное отношение к состоянию здоровья прививаемого сводят риск побочных эффектов к минимуму.
Где хранятся сведения о профилактических прививках?
Первые прививки делают новорожденным еще в роддоме, основная часть — в возрасте до года, далее при необходимости проводится ревакцинация. Информация о сделанных прививках находится в медкарте пациента, а также в архивах медицинских учреждений.
Почтовый адрес:
ул. Маршала Крылова, дом 3,
г. Пенза, 440036
Контакты
1.Что такое вакцинация
Вакцинация – проведение профилактических прививок – способ предупреждения тяжелых заболеваний.
Вакцинация обеспечивает невосприимчивость человека к некоторым инфекционным заболеваниям.
Вакцинация бывает активная и пассивная.
Активная - это когда у человека, которому сделали прививку выработалась защита на данную инфекцию.
Пассивная - это вводят готовую защиту, в виде антител, от инфекции, например противоклещевой иммуноглобулин.
Вакцинация, спасшая множество человеческих жизней, как ни один метод лечения, преодолела многие и многие препятствия как среди медиков, так и среди непосвященных людей. Даже отношение церкви к прививкам против инфекционных болезней было неоднозначным — от отрицания до признания.
По религиозным и мировоззренческим мотивам отказываются от прививок и в наши дни, хотя и не так часто. Результат таких отказов налицо: во многих радикально настроенных регионах мира стали чаще случаться вспышки дифтерии и других инфекционных заболеваний. Среди тех, кто не прививает себя и своих детей, немало просто безответственных людей.
Сейчас во всем мире активно обсуждают необходимость вакцинации среди населения, а также гарантии безопасности этого лечения. По инициативе ВОЗ и ЮНИСЕФ создана Глобальная инициатива по безопасности вакцин (ГИБВ). Эта организация реализует Глобальную программу по безопасности вакцин, которые должны предотвратить миллионы смертей от заболеваний во всем мире. Период 2010–2020 гг. был объявлен Десятилетием вакцин. Если многие достижения прогресса со временем безвозвратно
3. Что такое вакцина
Вакцина, это медицинский препарат, которым делают прививку.
Каждая из вакцин имеет свои строго определенные показания, противопоказания и сроки применения, свою схему и свои пути введения (через рот, внутримышечно, подкожно, внутрикожно).
Вакцина содержит основное вещество – антиген, на которое организм вырабатывает антитела или формирует клетки, призванные распознать инфекционного агента внутри других клеток и уничтожить его и вследствие чего вырабатывается иммунитет к инфекционным заболеваниям.
4. Из чего получают вакцину
Вакцинные препараты получают из бактерий, вирусов или продуктов их жизнедеятельности.
5. Какие бываю вакцины
Выделяют вакцины неживые (инактивированные) и живые, рекомбинантные, химические, комбинированные.
Живые вакцины, которые содержат живые, ослабленные возбудители. Вирус в них значительно ослаблен. При производстве вакцины вирусы ослабляют до тех пор, пока они не теряют способность вызвать болезнь, но еще сохраняют способность формировать защиту. Пример живых вакцин: корь, паротит, краснуха, туберкулез (БЦЖ).
Инактивированные вакцины получают разными путями. Они могут содержать целиком убитый микроорганизм - бактерию или вирус. Пример инактивированных вакцин: коклюшная вакцина, дифтерия, столбняк (АКДС), гепатит А, клещевой энцефалит, некоторые гриппозные вакцины.
Химические вакцины, в которых используют отдельные части микробов или вирусов, отвечающих за выработку иммунитета. Примером являются анатоксины. Такие микробы, как дифтерийная и столбнячная палочки выделяют токсины, которые и вызывают болезнь. Токсины, лишенные токсичности называются анатоксины и используются в качестве вакцины. Одним из видов химических вакцин являются полисахаридные, содержащие полисахариды клеточной стенки микробов.
Пример химических вакцин: против гемофильной палочки типа В, пневмококков и менингококков.
Рекомбинантные вакцины, которые производят генно-инженерным путем. Последние вакцины самые безопасные.
Пример рекомбинантных вакцин: гепатит В, вакцины против вируса папилломы человека (против рака шейки матки).
Комбинированные — это когда в одной ампуле несколько видов вакцин, например вакцина против дифтерии, коклюша, столбняка, полиомиелита.
6. Можно ли вводить сразу много вакцин
Введение нескольких вакцин одновременно возможно. Вводят их или в виде комбинированного препарата (в одном шприце, например АКДС) или в виде разных инъекций в разные участки тела.
В нашей страны предусмотрено введение одновременно всех необходимых вакцин календаря прививок, за исключением вакцины против туберкулеза – БЦЖ.
7. Почему можно вводить сразу много вакцин
Иммунитет человека на введенную вакцину формируется за счет лимфоцитов, которые производят антитела. Исследовательским путем установлено, что иммунная система человека может ответить на 105 вакцин одномоментно.
А в бесклеточных коклюшных вакцинах (ИНФАНРИКС - коклюш, дифтерия, столбняк) содержится только от 1 до 5 антигенов.
Преимущество комбинированных вакцин заключается и в меньшей травматизации ребенка, так как все необходимые препараты вводятся одним уколом. Кроме того в комбинированном препарате ребенок получает меньше дополнительных веществ.
Для взрослого население это вакцина АДСМ (вакцина, которая защищает от дифтерии, столбняка), Для поддержания постоянной защиты от этих инфекций, необходимо каждые 10 лет ставить себе эту прививку.
8. Из чего состоит вакцина
Вакцина состоит из антигенов вирусов, бактерий и дополнительных веществ.
9. Кто занимается безопасностью вакцины
Во Всемирной организации здравоохранения существует комитет, занимающийся оценкой безопасности вакцин и веществ, входящих в них. Данные по безопасности вакцин можно изучить самостоятельно на сайтах ВОЗ.
Существует мнение, что наши вакцины хуже импортных:
Зарубежные фирмы, действительно, начали выпуск менее реактогенных вакцин нового поколения. Но для массовой иммунизации детей во всех странах действует общий стандарт ВОЗ, которому соответствуют наши вакцины.
Все отечественные и зарубежные вакцины, разрешённые к использованию в России, проходят тщательный контроль в Государственном Институте Стандартизации и Контроля при Минздраве РФ.
10. Безопасны ли используемые вакцины
Конечно, абсолютно безопасных вакцин нет.
Развитие поствакцинальных реакций зависит от качества вакцины, состояния здоровья, техники иммунизации, поведения пациента после вакцинации: соблюдения рекомендаций врача. После любой прививки может иметь место реакция организма – повыситься
температура (даже до 39оС и более), вялость, у лиц, предрасположенных к аллергии может возникнуть местная или очень редко общая аллергическая реакция.
Это нормально: организм вырабатывает иммунитет (защиту) к конкретной болезни. Одни вакцины переносятся очень легко и почти никогда не дают серьезных реакций – типичный пример – вакцина против полиомиелита. Введение других препаратов, напротив, часто сопровождается выраженным повышением температуры и существенным нарушением общего состояния ребенка типичный пример – коклюшный компонент вакцины АКДС.
Заболевания ассоциированные с вакцинацией (например полиомиелит) могут развиться только при введении живых вакцин детям с первичным тяжелым иммунодефицитом. К счастью, это состояние встречается очень редко (1-2 случая на 1000000) и может быть диагностировано уже в раннем возрасте.
Чтобы предупредить развитие необычных реакций при осмотре пациента перед прививкой врач выясняет все неблагоприятные моменты в состоянии здоровья с момента рождения до момента иммунизации (заболевания в течении 3 месяцев, беременность и т.д.)
12. Когда можно и когда нельзя делать пациенту прививку
Прежде всего, помнить, что любая прививка делается пациенту, у которого в этот момент нет никакой острой инфекционной болезни – ни насморка, ни поноса, ни сыпи, ни повышения температуры тела. Почему важно именно отсутствие инфекционной болезни? Да потому, что любая вакцина – это нагрузка на иммунитет.
Некоторые перенесенные ребенком инфекционные болезни вызывают ослабление защитных сил организма и это, в свою очередь, является противопоказанием к проведению прививок на определенный срок (устанавливает врач при осмотре) .
14. Что такое календарь прививок
Календарь прививок – это схема прививок, которую государство считает необходимым осуществлять в стране для наиболее полноценной защиты своих граждан от инфекций. Существуют прививки плановые и по эпидемическим показаниям.
Плановые прививки — их проводят всем в определенном возрасте с определенными интервалами.
В плановый календарь прививок России включена профилактика туберкулеза, полиомиелита, коклюша, дифтерии, столбняка, гепатита В, кори, эпидемического паротита, краснухи, гриппа, пневмококковой инфекции. Плановая вакцинация осуществляется за счет федерального бюджета и бесплатна для граждан.
Прививки по эпидситуации проводят в определенных регионах страны, где есть характерные для данного региона инфекции или при увеличении заболеваемости какой-либо инфекцией (например, гепатитом А), клещевой энцефалит и т.д.
Вакцинацию по эпидпоказаниям проводят за счет регионального бюджета или за счет средств самих граждан. По эпидемической ситуации прививают против клещевого энцефалита, туляремии, холеры, бруцеллеза, бешенства, сибирской язвы, чумы, желтой лихорадки, менингококковой инфекции, брюшного тифа и некоторых других инфекций.
В нашей стране также есть вакцины, которые включены в календари многих стран мира, но отсутствуют в календаре прививок, например: против вируса папилломы человека.
Существуют и лечебные вакцины, например, против герпеса 1 и 2 типа. В настоящее время проводится работа по созданию вакцин, против микробов, вызывающих гастрит, язву желудка.
Приходится сожалеть, что до сих пор нет вакцин от СПИДа и гепатита С.
16. Кто контролирует иммунопрофилактику
Министерство здравоохранения и Роспотребнадзор. Непосредственно в учреждении здравоохранения ответственным является главный врач.
Медицинские иммунобиологические препараты (вакцины), предназначенные для профилактики инфекционных заболеваний, указанных в Национальном календаре профилактических прививок.
1. Вакцинацию против туберкулеза проводят новорожденным детям в возрасте 4-7 дней отечественными вакцинами БЦЖ или БЦЖ-М в зависимости от показаний, определяемых врачом. Прививки против туберкулеза не проводят в родильном отделении и переносят на более поздний срок в случае, если есть противопоказания к их проведению. Ревакцинацию (повторное введение вакцины) проводят в возрасте от 6 до 7 лет по результатам реакции Манту. Ревакцинации подлежат дети с отрицательной р.Манту и дети, размер инфильтрата у которых менее 5 мм. Вакцина поставляется в организации, осуществляющие медицинскую деятельность (ООМД) за счет средств Федерального бюджета и детям данная прививка проводится бесплатно.
2. Вакцинацию против вирусного гепатита В проводят новорожденным детям в первые часы жизни в родильном отделении, отечественными или импортными вакцинами, получаемых за счет средств Федерального бюджета, поэтому населению данная прививка проводится бесплатно. В дальнейшем для завершения схемы вакцинации прививки против гепатита В проводят в детской поликлинике в возрасте 1 и 6 месяцев. Прививки против гепатита В проводят всему населению в возрасте до 55 лет по схеме 0-1-6 месяцев.
3. Вакцинацию против коклюша , дифтерии и столбняка проводят 3 кратно, в возрасте 3, 4,5 и 6 месяцев вакциной АКДС. В возрасте 18 месяцев проводят I ревакцинацию вакциной АКДС. В возрасте 7 и 14 лет - II и III ревакцинации, затем каждые 10 лет ревакцинации проводят без ограничения возраста. Вторую, третью и последующие ревакцинации проводят вакциной АДС-М. Вакцинацию проводят за счет средств Федерального бюджета, поэтому населению данная прививка проводится бесплатно. Вакцина АКДС является реактогенной и вызывает кратковременные местные и общие реакции – повышение температуры тела до 37-380С и покраснение и припухлость в месте укола.
4. Вакцинацию против полиомиелита проводят трехкратно, в возрасте 3, 4,5 и 6 месяцев, по времени совпадающей с вакцинацией против дифтерии, коклюша и столбняка. Первую и вторую ревакцинацию проводят в 18 (по времени совпадающей с первой ревакцинацией против дифтерии, коклюша и столбняка) и 20 месяцев, третью – в 14 лет. Первую и вторую прививку (в 3 и 4,5 месяца) проводят импортной, инактивированной вакциной, последующие прививки – отечественной живой пероральной (вакцину закапывают в рот ребенку). Вакцинацию проводят за счет средств Федерального бюджета, поэтому населению данная прививка проводится бесплатно.
5. Вакцинацию против гемофильной инфекции проводят трехкратно, в возрасте 3, 4,5 и 6 месяцев, по времени совпадающей с вакцинацией против дифтерии, коклюша, столбняка и полиомиелита. Ревакцинацию проводят в 18 месяцев (по времени совпадающей с первой ревакцинацией против дифтерии, коклюша, столбняка и полиомиелита). Вакцинацию проводят за счет средств Федерального бюджета, импортными вакцинами, поэтому населению данная прививка проводится бесплатно.
6. Вакцинация против кори и эпидемического паротита проводится в возрасте 1 год, ревакцинация – в возрасте 6 лет. Взрослым, в возрасте до 35 лет проводится двукратная вакцинация против кори, с интервалом 3 месяца, если данный человек не привит против кори и не болел корью. Если имеется одна, документально подтвержденная прививка против кори, и человек не болел корью, то ему необходимо однократно привиться против кори.
Детей, в возрасте до 6 лет, прививают комбинированной ди-вакциной (корь + эпидемический паротит). Лиц старше 6 лет прививают моновакциной против кори. Вакцинацию проводят за счет средств Федерального бюджета, отечественной вакциной, поэтому населению данная прививка проводится бесплатно.
Данная вакцина довольно редко вызывает общие и местные реакции.
7. Вакцинация против краснухи проводится в возрасте 1 год, ревакцинация – в возрасте 6 лет. Взрослым, в возрасте до 25 лет проводится двукратная вакцинация против краснухи, с интервалом 3 месяца, если данный человек не привит и не болел краснухой. Если имеется одна, документально подтвержденная прививка против краснухи, и человек не болел этой инфекцией, то ему необходимо однократно привиться против краснухи. Для вакцинации используется моновакцина против краснухи. Вакцинацию проводят за счет средств Федерального бюджета, отечественной вакциной, поэтому населению данная прививка проводится бесплатно.
8. Вакцинацию против пневмококковой инфекции проводят двукратно, в возрасте 2 и 4,5 месяца. Ревакцинацию проводят в 15 месяцев. Вакцинацию проводят за счет средств Федерального бюджета, импортными вакцинами, поэтому населению данная прививка проводится бесплатно.
9. Вакцинацию против гриппа проводят один раз в году, в сентябре-октябре текущего года. Детей, подростков и беременных прививают отечественной инактивированной вакциной, не содержащей консервантов. Вакцинацию проводят за счет средств Федерального бюджета, отечественной вакциной, поэтому населению данная прививка проводится бесплатно.
*стоимость вакцины может изменяться, в зависимости от ее закупочной стоимости.
Выполнение требований к безопасному проведению прививок.
Иммунопрофилактику детскому населению проводят в родильном отделении, детской поликлинике, медицинских кабинетах школ и детских дошкольных учреждений.
Наряду с эффективностью вакцинопрофилактики, второй, не менее важной, ее характеристикой является безопасность.
Перед проведением иммунизации пациенту или его родителям разъясняют необходимость профилактической прививки, вероятность развития и клинические признаки поствакцинальных реакций и осложнений, возможность отказа от вакцинации и его последствия. О проведении иммунизации в детских дошкольных учреждениях и школах родители детей должны быть оповещены заранее.
Прививки проводят только с согласия родителей или лиц, являющихся опекунами детей. Со взрослых в обязательном порядке берется информированное добровольное согласие на введение вакцины.
Все лица, которым должны проводиться профилактические прививки, предварительно подвергаются медицинскому осмотру врачом (в школе - фельдшером).
Перед иммунизацией врач тщательно собирает анамнез у пациента с целью выявления предшествующих заболеваний, в том числе хронических, наличия реакций или осложнений на предыдущее введение препарата, аллергических реакций на лекарственные препараты, продукты, выявляет индивидуальные особенности организма (недоношенность, родовая травма, судороги), уточняет, имелись ли контакты с инфекционными больными, а также сроки предшествующих прививок.
Непосредственно перед проведением профилактической прививки проводится термометрия.
Проводимые мероприятия по иммунизации способствуют отсутствию на территории Нижневартовска заболеваемости дифтерией, коклюшем, корью, эпидемическим паротитом, краснухой, полиомиелитом, острым вирусным гепатитом В среди обслуживаемого населения, а также поствакцинальных осложнений среди детей.
Прошло много лет с тех пор, как, пытаясь обезопасить себя от натуральной оспы, китайцы стали вкладывать в ноздри высушенные оспенные струпья, а индейцы — втирать их в надрезы кожи. Только Э.Дженнер (эмпирически) и Л.Пастер (научно) разработали основы создания и применения предохранительных прививок из живых микробов. Первыми в 1880–1885 гг. Л.Пастер получил вакцины против куриной холеры, сибирской язвы и бешенства. Вакцины — биопрепараты для создания у людей иммунитета к инфекционным заболеваниям. Корпускулярные вакцины содержат аттенуированные или убитые микробы (вирионы), некорпускулярные — продукты их химического расщепления (химические вакцины), обезвреженные экзотоксины бактерий или яды (анатоксины). Вакцины различаются по числу антигенов, входящих в их состав: моновакцины и поливакцины (ассоциированные). По видовому составу вакцины могут быть бактериальными, вирусными, риккетсиозными.
Убитые вакцины (моно- и поли-) используются для профилактики тифа, паратифов, коклюша, холеры, лептоспироза, дизентерии, гриппа, полиомиелита, клещевого энцефалита и др. Эти вакцины отличаются невысокой иммуногенностью, создают непродолжительный иммунитет (до 1 года), вероятно из-за технологической денатурации антигенов.
Полные антигены микробов, очищенные от примесей, представляют собой химические вакцины. Они характеризуются низкой реактогенностью, по эффективности превосходят убитые вакцины. Применяются для профилактики брюшного тифа, паратифов А и В (вакцина ТАВte со столбнячным анатоксином), коклюша, туберкулеза.
Анатоксины (столбнячный, дифтерийный, гангренозный, ботулинический, стафилококковый) — мало реактогенны, способны формировать напряженный иммунитет на 4–5 лет.
В настоящее время в распоряжении врача насчитывается около 30 вакцин. К антибактериальным относится 16 (дифтерийная, коклюшная, бруцеллезная, туляремийная, чумная, сибиреязвенная, туберкулезная и др.), к противовирусным — 8 (против натуральной оспы, бешенства, гриппа, полиомиелита, кори и др.). Кроме этого, успешно используются две риккетсиозные (сыпной тиф, Ку-лихорадка) и антилептоспирозная вакцины. Перспективным является создание синтетических, рекомбинантных и антиидиотипических вакцин.
Фаги представляют собой вирусы, способные проникать в бактериальную клетку, репродуцироваться и вызывать ее лизис. Бактериофаги применяются для фагопрофилактики и фаготерапии инфекционных заболеваний. Преимущество фаготерапии заключается в возможности избирательного лизирования определенных микробов и безвредности для пациента. Назначают бактериофаги при различных кишечных инфекциях, дисбактериозе, гнойных инфекциях и др. Возможно сочетание фаго- и химиотерапии.
Латинское название вещества Вакцина для профилактики новой коронавирусной инфекции (COVID-19)
Vaccinum ad prophylaxim coronavirus (COVID-19) (род. Vaccini ad prophylaxim coronavirus (COVID-19))
Фармакологическая группа вещества Вакцина для профилактики новой коронавирусной инфекции (COVID-19)
Нозологическая классификация
Характеристика
Вакцина получена биотехнологическим путем, при котором не используется патогенный для человека вирус SARS-CoV-2. Состоит из двух компонентов. В состав компонента 1 входит рекомбинантный аденовирусный вектор на основе аденовируса человека серотипа 26, несущий ген белка S вируса SARS-CoV-2, в состав компонента 2 входит рекомбинантный аденовирусный вектор на основе аденовируса человека серотипа 5, несущий ген белка S вируса SARS-CoV-2.
Фармакологическое действие
Фармакология
Вакцина индуцирует формирование гуморального и клеточного иммунитета в отношении коронавирусной инфекции, вызываемой вирусом SARS-CoV-2.
Иммунологическая эффективность
Иммунологические свойства и безопасность вакцины изучали в различных клинических исследованиях у взрослых добровольцев обоего пола в возрасте старше 18 лет.
Анализ иммуногенности показал, что вакцина формирует гуморальный иммунный ответ у добровольцев: средний геометрический титр у добровольцев, иммунизированных данной вакциной, на 42-й день составил 9009, а на 180-й — 1708. В группе плацебо средний геометрический титр на 42-й день составил 55,6, а на 180-й день — 110,2. Сероконверсия к 42-му дню наблюдается у 99,1% вакцинированных добровольцев, и сохраняется к 180-му дню у 93,9%.
У добровольцев на 42-е сутки после вакцинации отмечается достоверное увеличение вируснейтрализующих антител в сыворотке крови, который сохраняется и на 180-й день.
Иммунизация вакциной формирует напряженный антигенспецифический клеточный противоинфекционный иммунитет практически у всех обследованных добровольцев (формирование антигенспецифичных клеток обоих популяций Т-лимфоцитов: Т-хелперных (CD4+) и Т-цитотоксических (CD8+) и достоверное повышение секреции интерферона гамма).
Защитный титр антител в настоящее время неизвестен. Продолжительность защиты неизвестна.
По данным III фазы рандомизированного плацебо-контролируемого исследования, эффективность вакцины составляет более 91% для дикого штамма (Ухань) и, по результатам полученным через полгода в условиях доминирования штамма дельта, — 70,5% в отношении симптомов коронавирусной инфекции. Таким образом, иммунизация достоверно снижает вероятность заболевания. В отношении среднетяжелых, тяжелых и очень тяжелых случаев эффективность составляет более 88% в течении полугодового периода наблюдения.
По результатам опубликованных данных применения вакцины в рамках клинической практики в Венгрии, на ноябрь 2021 г. у 820560 вакцинированных показана 85,7% эффективность вакцины. Эффективность против смерти, связанной с COVID-19, варьировала от 95,4 до 100% в разных возрастных когортах, демонстрируя очень высокую и стойкую эффективность как в старшей, так и в младшей возрастных когортах.
У лиц с предсуществующим иммунитетом к коронавирусу отмечен выраженный рост титра антител на 10-й день, что может указывать на возможность применения вакцины у ранее переболевших COVID-19 после снижения титра антител с целью предотвращения повторных случаев заболевания. С учетом рекомендаций ВОЗ для достижения уровня коллективного иммунитета населения следует проводить вакцинацию против новой коронавирусной инфекции COVID-19 по эпидемическим показаниям спустя 6 мес после перенесенного заболевания (в т.ч. у ранее вакцинированных лиц) или спустя 6 мес после предыдущей первичной вакцинации.
Применение вещества Вакцина для профилактики новой коронавирусной инфекции (COVID-19)
Профилактика новой коронавирусной инфекции (COVID-19) у взрослых старше 18 лет.
Противопоказания
Гиперчувствительность к какому-либо компоненту вакцины или вакцине, содержащей аналогичные компоненты; тяжелые аллергические реакции в анамнезе; острые инфекционные и неинфекционные заболевания, обострение хронических заболеваний (вакцинацию проводят через 2–4 нед после выздоровления или наступления ремиссии. При нетяжелых ОРВИ , острых инфекционных заболеваниях ЖКТ вакцинацию проводят после нормализации температуры); кормление грудью; возраст до 18 лет (в связи с отсутствием данных по эффективности и безопасности).
Противопоказания для введения компонента 2 — тяжелые поствакцинальные осложнения (в т.ч. анафилактический шок, тяжелые генерализованные аллергические реакции, судорожный синдром, температура выше 40 °C) на введение компонента 1 вакцины.
Ограничения к применению
Хронические заболевания печени и почек, эндокринные заболевания (выраженные нарушения функции щитовидной железы и сахарный диабет в стадии декомпенсации), тяжелые заболевания системы кроветворения, эпилепсия и другие заболевания ЦНС , острый коронарный синдром и острое нарушение мозгового кровообращения, миокардит, эндокардит, перикардит.
Вследствие недостатка информации вакцинация может представлять риск для следующих групп пациентов:
- аутоиммунные заболевания (стимуляция иммунной системы может привести к обострению заболевания, особенно следует с осторожностью относиться к пациентам с аутоиммунной патологией, имеющей тенденцию к развитию тяжелых и жизнеугрожающих состояний);
Принятие решения о вакцинации должно основываться на оценке соотношения польза/риск в каждой конкретной ситуации.
Людям старше 60 лет, ранее не прошедшим иммунизацию от COVID-19, и не болевшим COVID-19, иммунокомпрометированным лицам независимо от возраста для формирования иммунитета не рекомендовано применение одного компонента для иммунизации в связи со снижением функции иммунной системы. Для формирования иммунного ответа показана полная вакцинация двухкомпонентной вакциной.
Применение при беременности и кормлении грудью
Отсутствует опыт клинического применения вакцины при беременности. В ходе изучения репродуктивной токсичности на животных не установлено отрицательного влияния на течение беременности, эмбриофетальное развитие (на самках) и пренатальное развитие потомства. В связи с этим применять вакцину при беременности следует только в тех случаях, когда ожидаемая польза для матери превышает потенциальный риск для плода.
Побочные действия вещества Вакцина для профилактики новой коронавирусной инфекции (COVID-19)
Нежелательные явления, характерные для применения вакцины, выявленные в рамках клинических исследований, а также исследований других вакцин на основе аналогичной технологической платформы, бывают преимущественно легкой или средней степени выраженности, могут развиваться в первые-вторые сутки после вакцинации и разрешаются в течение 3 последующих дней.
Частота встречаемости определяется следующим образом: часто; нечасто; редко; очень редко (включая единичные случаи). Категории частоты были сформированы на основании клинических исследований препарата. Рекомендуется назначение НПВС при повышении температуры после вакцинации и антигистаминных средств при выраженной местной реакции.
Общие нарушения и реакции в месте введения: часто — гипертермия, боль, отек, зуд в месте вакцинации, озноб, астения; нечасто — пирексия, снижение аппетита.
Со стороны ЖКТ: очень редко — тошнота, рвота, диспепсия.
Со стороны дыхательной системы, органов грудной клетки и средостения: очень редко — заложенность носа, першение в горле, ринорея.
Со стороны кожи и подкожных тканей: очень редко — ангиоотек, крапивница, сыпь (эритематозная, папулезная).
Со стороны скелетно-мышечной системы и соединительной ткани: часто — миалгия, аргралгия, скелетно-мышечная боль; нечасто — остеоартрит.
Со стороны иммунной системы: очень редко — анафилактический шок, анафилактическая реакция и гиперчувствительность.
Со стороны крови и лимфатической системы: очень редко — увеличение регионарных лимфоузлов.
Со стороны нервной системы: очень редко — головная боль, головокружение, обморок; сообщается о единичных случаях воспалительной полиневропатии (причинно-следственная связь с применением вакцины не установлена — частота данных событий в популяции имеет сезонный характер и может быть связана с различными причинами: провоцирующими факторами могут быть инфекционные заболевания вирусной и бактериальной этиологии, хирургические вмешательства, травматическое повреждение периферических нервов, любая вакцинация, аутоиммунные и системные заболевания).
Со стороны органа зрения: нечасто — фотофобия.
Изменение результатов лабораторных и инструментальные обследований: разнонаправленные отклонения показателей иммунологического статуса: повышение числа Т-лимфоцитов, увеличение процентного содержания лимфоцитов, снижение числа естественных клеток-киллеров, увеличение количества СD4-лимфоцитов, снижение количества СD4-лимфоцитов, повышение числа В-лимфоцитов, снижение числа В-лимфоцитов, повышение числа естественных клеток-киллеров, повышение количества CDS-лимфоцитов, повышение уровня IgE в крови, увеличение соотношения CD4/CD8, уменьшение соотношения CD4/CD8, повышение уровня IgA в крови, уменьшение процентного содержания лимфоцитов CD8.
Отклонения в общем анализе крови: увеличение процентного содержания лимфоцитов, снижение показателя гематокрита, увеличение числа лимфоцитов, повышение СОЭ , повышение числа лейкоцитов, повышение числа моноцитов, повышение числа тромбоцитов, снижение числа нейтрофилов, снижение числа тромбоцитов.
Отклонения показателей биохимического анализа крови: повышение уровня печеночных трансаминаз, креатинина и КФК в сыворотке крови.
Отклонения в общем анализе мочи: эритроциты в моче.
Большинство побочных реакций завершились выздоровлением без последствий. Лабораторные отклонения не имели клинического значения (не нуждались в проведении дополнительных диагностических процедур и назначении терапии).
Взаимодействие
Передозировка
О случаях передозировки не сообщалось.
Учитывая, что вакцинация проводится квалифицированным медицинским персоналом, риск передозировки крайне низок.
Симптомы: можно предположить, что при случайной передозировке возможно развитие указанных выше токсических и токсико-аллергических реакций в более тяжелой степени.
Специфических антидотов к вакцине не существует.
Лечение: терапевтические мероприятия в данном случае будут включать симптоматическую терапию в соответствии с показаниями (жаропонижающие/НПВС и десенсибилизирующие ЛС), ГКС — парентерально при выраженном токсико-аллергическом синдроме. Режим назначения ЛС должен быть выбран согласно рекомендациям по их применению и дозировкам.
Способ применения и дозы
В/м, только в условиях медицинских организаций, имеющих право осуществлять вакцинопрофилактику.
Вакцинацию проводят в два этапа: сначала компонентом 1, затем через 3 нед компонентом 2.
Меры предосторожности
У пациентов, получающих иммуносупрессивную терапию, и пациентов с иммунодефицитом может не развиться достаточный иммунный ответ. Поэтому прием ЛС, угнетающих функцию иммунной системы, противопоказан как минимум за 1 мес до и после вакцинации из-за риска снижения иммуногенности.
Влияние на способность управлять транспортными средствами, механизмами. Исследования по изучению влияния вакцины на способность управлять транспортными средствами и потенциально опасными механизмами не проводились.

Среди различных микробных препаратов, применяемых для профилактики, лечения и диагностики инфекционных заболеваний большое место занимают вакцины - биопрепараты, предназначенные для создания активного искусственного иммунитета.
В качестве антигенов вакцины могут содержать убитые или живые микробные тела, либо извлеченные из них химическим путем полные антигены -глюцидо-липоидные полипептидные комплексы. В зависимости от количества антигенов различают моно-, ди-, три-, тетра- и поливакцины.
Для изготовления вакцин применяются такие штаммы микробов, которые удовлетворяют требованиям специальных инструкций по отбору, проверке и хранению культур, применяемых для изготовления вакцин. Изучение и апробация штаммов на предмет соответствия их требованиям инструкций производится Государственным контрольным институтом медицинских биологических препаратов, там же они хранятся в музее живых культур как эталонные, от них отвивают дубликаты и рассылают в сопровождении специального паспорта в институты, изготавливающие вакцины, для использования в производстве. В паспортах, сопровождающих такие штаммы, указываются основные их свойства - морфологические, культуральные, биохимические, антигенные.
Штаммы, полученные из контрольного института, используются в производстве вакцин только после проверки на местах. В производственных институтах проводится большая работа по изучению условий стабилизации свойств штаммов, предназначенных для изготовления вакцин. В настоящее время стабильность свойств культур обеспечивается хранением их в высушенном состоянии в условиях вакуума в запаянных ампулах. Бактериальные культуры, кроме того, можно хранить в пробирках на плотной питательной среде, оптимальной для данного вида микроба. Пробирки в этом случае запаивают, либо заливают пробки расплавленным воском или парафином, чтобы предохранить культуру от высыхания при длительном хранении. Штаммы, хранящиеся в лаборатории, регистрируются в специальных журналах, где записывают паспортные данные, а также результаты текущих проверок, регламентируемых инструкциями.
Требования инструкций к производственным штаммам разных видов и различных групп микроорганизмов направлены к одной цели - обеспечению малой реактогенности, полной безвредности и высокой эпидемиологической эффективности приготовленных из них вакцин. Методы определения этих свойств производственных штаммов в зависимости от того, к какому виду микробов они применяются, имеют специфические особенности, которые отражены в специальной части. В принципе иммуногенность их определяется путем выявления устойчивости животных, иммунизированных опытными вакцинами, приготовленными из этих штаммов, к заражению заведомо смертельными дозами соответствующих культур.
Вирулентность штаммов изучается путем заражения чувствительных животных, чаще всего мышей, и характеризуется заведомо смертельными, минимальными смертельными и 50 %-ными смертельными дозами культур испытуемых штаммов.
Для выявления токсичности животным вводится убитая нагреванием культура производственных штаммов.
Конкретные показатели иммуногенности, вирулентности и токсичности для разных видов микробов определяются инструкциями. Штаммы, обладающие меньшей иммуногенностью и вирулентностью или большей токсичностью, чем это установлено инструкцией, для производства вакцин не применяются.
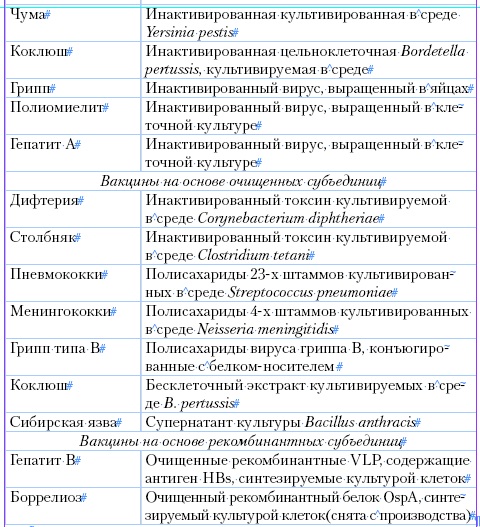
Таблица 1
Основные типы вакцин

Читайте также:

