Входные ворота для вируса кори
Обновлено: 25.04.2024
Корь - острое вирусное антропонозное заболевание с интоксикацией, катаральным поражением верхних дыхательных путей и пятнисто-папулёзной экзантемой.
Быстрый переход:
Краткие исторические сведения
Заболевание известно со времён глубокой древности. Его подробное клиническое описание составили арабский врач Разес (IX век), англичане Т. Сиднэм и Р. Мортон (XVII век). С XVIII века корь рассматривают как самостоятельную нозологию. Вирусную этиологию заболевания доказали А. Эндерсон и Д. Гольдбергер (1911). Возбудитель выделили Д. Эндерс и Т.К. Пиблс (1954). Эффективную серопрофилактику кори разработал Р. Дегквитц (1916-1920). Живую вакцину, применяемую с 1967 г. для плановой вакцинации, разработали А.А. Смородинцев с соавт. (1960).
Этиология
Возбудитель - РНК-геномный вирус рода Morbillivirus семейства Paramyxoviridae. Все известные штаммы вируса принадлежат к одному серовару; антигенная структура сходна с возбудителями парагриппа и эпидемического паротита. Наиболее важные антигены - гемагглютинин, гемолизин, нуклеокапсид и мембранный белок. Вирус малоустойчив во внешней среде: быстро инактивируется под влиянием солнечного света, ультрафиолетовых лучей, при нагревании до 50 "С. При комнатной температуре сохраняет активность около 1-2 сут, при низкой температуре - в течение нескольких недель. Оптимальная температура для сохранения вируса - (-15)-(-20) °С.
Эпидемиология
Механизм передачи - аэрозольный, путь передачи - воздушно-капельный. В составе носоглоточной слизи вирус выделяется из организма при кашле, чихании, разговоре и даже при дыхании. С потоком воздуха может разноситься на значительное расстояние. Заражение может произойти при вдыхании воздуха в помещении, где незадолго до этого находился больной корью. Вследствие низкой устойчивости во внешней среде передача вируса контактно-бытовым путём невозможна. При заболевании беременной корью возможна реализация вертикального пути передачи инфекции.
Естественная восприимчивость людей очень высокая, постинфекционный иммунитет, как правило, пожизненный. Повторные заболевания корью крайне редки.
Основные эпидемиологические признаки. Развитие эпидемического процесса кори определяют следующие основные факторы:
- абсолютная восприимчивость людей;
- пожизненная невосприимчивость у переболевших;
- аэрозольный механизм передачи;
- слабая устойчивость вируса во внешней среде;
- интенсивность и характер общения людей.
Несмотря на то что вакцинопрофилактику кори у нас в стране проводят с 1967 г., в последнее время на многих территориях страны отмечен рост заболеваемости.
Патогенез
Воротами инфекции служат слизистые оболочки верхних дыхательных путей и, возможно, конъюнктивы. После первичной репликации в эпителиальных клетках и регионарных лимфатических узлах возбудитель проникает в кровь, первичная вирусемия развивается уже в инкубационном периоде. В результате вирус диссеминирует, фиксируется в различных органах и вторично накапливается в клетках макрофагальной системы. В органах (лимфатических узлах, миндалинах, лёгких, кишечнике, печени и селезёнке, миелоидной ткани костного мозга) развиваются небольшие воспалительные инфильтраты с пролиферацией ретикулоэндотелия и образованием многоядерных гигантских клеток. В инкубационном периоде количество вирусов в организме ещё сравнительно невелико и может быть нейтрализовано введением противокоревого иммуноглобулина лицам, контактировавшим с больным корью, не позднее 5-го дня после контакта.
С появлением катаральных симптомов заболевания совпадает возникновение второй волны вирусемии. Максимальная концентрация вируса в крови сохраняется в течение всего катарального периода и первого дня высыпаний, затем резко падает. К 5-му дню высыпаний в крови появляются вируснейтрализующие антитела, a вирус уже не обнаруживают.
Обладая тропностью к эпителиальным клеткам слизистых оболочек и ЦНС, вирус в основном поражает верхние отделы дыхательных путей (иногда также бронхи и лёгкие), конъюнктиву, в незначительной степени ЖКТ. Развивается воспаление с появлением гигантских клеток в лимфоидных образованиях кишечника, а также в ЦНС, вследствие чего появляется возможность развития осложнений в виде менингитов и менингоэнцефалитов. Белковые компоненты вируса и биологически активные вещества, высвобождающиеся в ответ на циркуляцию вируса, придают катаральному воспалению в поражённых органах инфекционно-аллергический характер. Специфический воспалительный очаговый процесс с аллергической реакцией, дистрофией эпителия, увеличением проницаемости сосудов, периваскулярной инфильтрацией и отёком лежит в основе формирования коревой энантемы, пятен Филатова-Коплика-Вельского на слизистой оболочке щёк и губ, а позже и экзантемы.
Системное поражение лимфоидной ткани, макрофагальных элементов, отделов ЦНС (ретикулярной формации, подбугровои области и др.) приводит к транзиторному подавлению гуморальных и клеточных иммунных реакций. Ослабление активности неспецифических и специфических факторов защиты, свойственное кори, обширные поражения слизистых оболочек респираторного тракта и ЖКТ, а также снижение витаминного обмена с дефицитом витаминов С и А составляют группу факторов, способствующих возникновению разнообразных бактериальных осложнений.
После выздоровления формируется иммунитет с пожизненным сохранением противокоревых антител в крови. Вместе с тем считают, что вирус может длительно оставаться в организме человека и быть виновником развития медленной инфекции в форме рассеянного склероза, подострого склерозирующего панэнцефалита, а также, возможно, некоторых системных заболеваний - системной красной волчанки, системной склеродермии, ревматоидного артрита.
Клиническая картина (симптомы кори)
Инкубационный период составляет в среднем 1-2 нед, при пассивной иммунизации иммуноглобулином он может удлиняться до 3-4 нед. Существующие клинические классификации выделяют типичную форму кори различных степеней тяжести и атипичную форму. Цикличность течения заболевания в типичной форме позволяет выделить три последовательных периода клинических проявлений кори:
- катаральный период;
- период высыпания;
- период реконвалесценции.
Катаральный период начинается остро. Появляются общее недомогание, головная боль, снижение аппетита, нарушения сна. Повышается температура тела, при тяжёлых формах она достигает 39-40 °С. Признаки интоксикации у взрослых больных выражены значительно больше, чем у детей. С первых дней болезни отмечают насморк с обильными слизистыми, иногда слизисто-гнойными выделениями.
В это же время при нарастании симптомов интоксикации иногда можно наблюдать диспептические явления. В целом катаральный период продолжается 3-5 дней, у взрослых иногда затягивается до 6-8 сут.
Период высыпания сменяет катаральный период. Характерно появление яркой пятнисто-папулёзной экзантемы, имеющей тенденцию к слиянию и образованию фигур с участками здоровой кожи между ними.
- В первый день элементы сыпи появляются за ушами, на волосистой части головы, затем в тот же день возникают на лице и шее, верхней части груди.
- На 2-й день высыпания сыпь покрывает туловище и верхнюю часть рук.
- На 3-е сутки элементы экзантемы выступают на нижних конечностях и дистальных отделах рук, а на лице бледнеют.
Нисходящая последовательность высыпаний характерна для кори и служит очень важным дифференциально-диагностическим признаком. У взрослых сыпь бывает обильнее, чем у детей, она крупнопятнисто-папулёзная, часто сливная, при более тяжёлом течении заболевания возможно появление геморрагических элементов.
Период высыпания сопровождает усиление катаральных явлений - насморка, кашля, слезотечения, светобоязни - и максимальная выраженность лихорадки и других признаков токсикоза. При обследовании больных часто выявляют признаки трахеобронхита, умеренно выраженные тахикардию и артериальную гипотензию.
Период реконвалесценции (период пигментации) проявляется улучшением общего состояния больных: их самочувствие становится удовлетворительным, нормализуется температура тела, постепенно исчезают катаральные симптомы. Элементы сыпи бледнеют и угасают в том же порядке, в каком они появлялись, постепенно превращаясь в светло-коричневые пятна. В последующем пигментация исчезает за 5-7 дней. После её исчезновения можно наблюдать отрубевидное шелушение кожи, в основном на лице. Пигментация и шелушение также служат диагностически важными, хотя и ретроспективными признаками кори.
В этот период отмечают снижение активности неспецифических и специфических факторов защиты (коревая анергия). Реактивность организма восстанавливается медленно, в течение нескольких последующих недель и даже месяцев сохраняется пониженная сопротивляемость к различным патогенным агентам.
Митигированная корь. Атипичная форма, развивающаяся у лиц, получивших пассивную или активную иммунизацию против кори или ранее переболевших ею. Отличается более длительным инкубационным периодом, лёгким течением с мало выраженной или совсем не выраженной интоксикацией, сокращённым катаральным периодом. Пятна Филатова-Коплика-Вельского чаще всего отсутствуют. Сыпь типична, но высыпание может возникнуть одновременно по всей поверхности туловища и конечностей или иметь восходящую последовательность.
Абортивная корь также относится к атипичным формам заболевания. Начинается как типичная форма, но прерывается через 1-2 дня от начала болезни. Сыпь появляется только на лице и туловище, повышение температуры тела наблюдают обычно только в первый день высыпаний.
Также встречают субклинические варианты кори, выявляемые только при серологическом исследовании парных сывороток крови.
Диагностика заболевания
Дифференциальная диагностика
Корь следует дифференцировать от краснухи, скарлатины, псевдотуберкулёза, аллергических (лекарственных и др.) дерматитов, энтеровирусных инфекций, сывороточной болезни и других заболеваний, сопровождающихся появлением кожных высыпаний.
Лабораторная диагностика
В гемограмме при неосложнённой кори отмечают лейкопению или нормоцитоз, сдвиг лейкоцитарной формулы влево, лимфоцитоз, появление плазматических клеток, увеличение СОЭ. У взрослых возможны нейтрофилия, лимфопения и анэозинофилия. Выделение вируса из носоглоточных смывов и постановку серологических реакций (РТГА, РСК и РН в парных сыворотках) в клинической практике применяют редко, поскольку их результаты носят ретроспективный характер.
Осложнения
Наиболее частое осложнение кори - пневмония. Ларингиты и ларинготрахеобронхиты у детей младшего возраста могут вести к развитию ложного крупа. Встречают стоматиты. Менингиты, менингоэнцефалиты и полиневриты чаще наблюдают у взрослых, эти состояния обычно развиваются в периоде пигментации. Наиболее грозным, но, к счастью, редким осложнением (чаще у взрослых) бывает коревой энцефалит.
Лечение кори
Эпидемиологический надзор
В условиях спорадической заболеваемости важны активный и систематический сбор, анализ и оценка необходимой информации, постоянный обмен ею между всеми заинтересованными службами и ведомствами. Прежде всего эпидемиологический надзор включает отслеживание широты охвата прививками, иммунологический контроль привитости и защищённости детей. Ретроспективный и оперативный анализы заболеваемости направлены на выявление факторов риска заболеваемости населения. Один из принципов эпидемиологического надзора за корью - использование классификации случаев этой инфекции.
Профилактические мероприятия
Пассивную иммунопрофилактику проводят введением противокоревого иммуноглобулина.
Мероприятия в эпидемическом очаге
Что такое корь? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Корь (Measles) — острое инфекционное заболевание, вызываемое вирусом кори, который поражает эпителий верхних дыхательных путей и кожные покровы. Клинически характеризуется выраженным синдромом общей инфекционной интоксикации, патогномоничной энантемой, макуло-папулёзной сыпью, конъюнктивитом и синдромом поражения респираторного тракта (дыхательных путей).
Этиология
вид — возбудитель кори (Polinosa morbillarum)
Синдромально заболевание было описано в 1890 году доктором Бельским (Псков), в 1895 году детским доктором Филатовым и в 1898 году доктором Копликом (США).
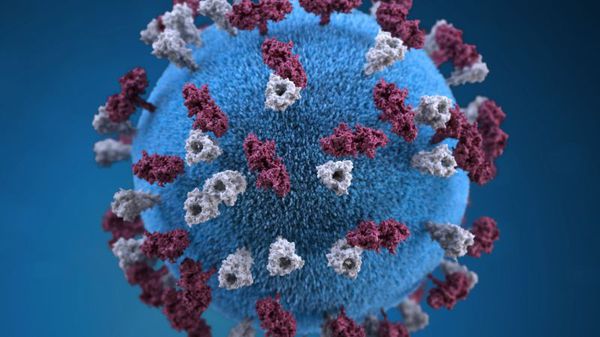
Оболочка вируса имеет 3 слоя: белковую мембрану, липидный слой и наружные гликопротеидные комплексы, образующие своеобразные выступы. Штаммы вирусов идентичны в антигенном отношении, обладают комплементсвязывающими, гемагглютинирующими, гемолизирующими свойствами и симпластообразующей активностью. СД-46 является рецептором у человека к вирусу кори.
Вирус неустойчив во внешней среде – чувствителен к ультрафиолету, в каплях слюны погибает за 30 минут, при высыхании и действии дезинфицирующих средств — мгновенно. Хорошо переносит пониженные температуры. Вирус можно выделить из различных сред организма (кровь, моча, кал, смывы со слизистых ротоглотки, конъюнктив, цереброспинальной жидкости). [2] [5]
Эпидемиология
Антропоноз. Источник заболевания – исключительно заражённый человек, также с атипичной формой заболевания кори. Инфицированный заразен с последних 2-х дней инкубации и до 4-го дня с момента появления высыпаний включительно — с 5 дня заразность пропадает.
Передача заболевания
Механизм передачи: воздушно-капельный (путь аэрозольный), редко трансплацентарный (при заболевании женщины в конце беременности). Теоретически возможно заражение от недавно привитых (но на практике такое случается чрезвычайно редко).
Существует весенне-зимняя сезонность. После перенесённой инфекции, полного курса вакцинации развивается стойкий пожизненный иммунитет.
Корь — одна из основных причин смерти среди детей раннего возраста.
В 2015 году в глобальных масштабах произошло 134 200 случаев смерти от кори. [1] [3]
Кто подвергается риску
Заразиться корью может любой человек, не имеющий иммунитета — тот, кто не был вакцинирован или тот, у кого не выработался иммунитет после вакцинации.
Самому высокому риску заболевания корью и развития осложнений, включая смертельный исход, подвергаются невакцинированные дети раннего возраста. Корь — одна из основных причин смерти среди них.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы кори
Инкубационный период
Инкубационный период при типичной форме — от 9 до 11 суток (в некоторых случая до 13).
Симптомы кори у взрослых
Начало заболевания подострое (т.е. основной синдром появляется на 2-3 сутки от начала заболевания), однако при должной подготовке врача (выявлении патогномоничной энантемы — сыпи на слизистых оболочках) можно определить острое начало (в течении первых суток). Во взрослом возрасте из-за особенностей иммунной системы эти критерии могут не соблюдаться.
- синдром выраженной общей инфекционной интоксикации;
- синдром патогномоничной энантемы (пятна Бельского-Филатова-Коплика);
- синдром макуло-папулёзной экзантемы;
- синдром конъюнктивита (выраженный);
- синдром поражения респираторного тракта (фарингит, трахеобронхит);
- синдром генерализованной лимфаденопатии (ГЛАП);
- гепатолиенальный синдром.
Описана так называемая ранняя диагностика кори, включающая:
- затруднение носового дыхания;
- покраснение правого века;
- субфебрилитет (лихорадка постоянного типа).
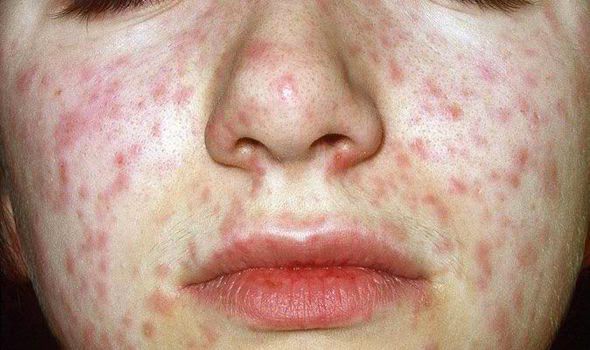
Объективно: можно отметить возникновение макуло-папулёзной сыпи, появляющейся в типичных случаях на 3-4 день болезни, с выраженной этапностью (лицо, шея; после туловище, руки, бёдра; затем олени и стопы, а на лице в этот момент бледнеет). Высыпания представляют собой папулы, окруженные красным пятном, предрасположенные к слиянию (но при наличии чистых участков), иногда появляются петехии. Спустя 3-4 дня сыпь становятся бледной и оставляет после себя бурые пятна и отрубевидное шелушение. Увеличиваются и приобретают чувствительность периферические лимфоузлы (затылочные, заднешейные и подмышечные). Ярко выражен конъюнктивит (конъюнктивы масштабно гиперемированы, отёчны, быстро присоединяется гнойное отделяемое). Характерным является вид больного: одутловатое лицо, красные (как у кролика) глаза, отёчность носа и век, сухие потрескавшиеся губы. При аускультации в лёгких прослушиваются сухие хрипы. Выражена тахикардия, снижение артериального давления. Увеличиваются размеры печени и селезёнки (генерализация инфекции).
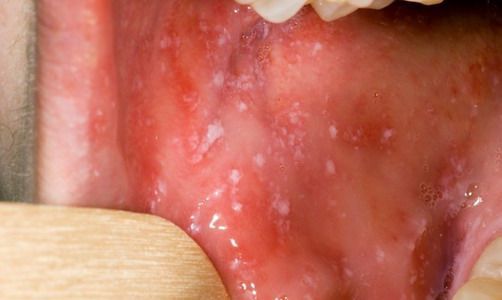
При фарингоскопии в ротоглотке визуализируется гиперемия мягкого нёба, на слизистой поверхности щёк в начале заболевания пятна Бельского — Филатова — Коплика (мелкие белесоватые пятнышки с узкой красноватой каёмкой), которые пропадают при появлении экзантемы. Иногда появляется пятнистая энантема на слизистой мягкого нёба.
Описана митигированная корь (у людей, получивших специфический противокоревой иммуноглобулин в период инкубации), характеризующаяся удлинением инкубационного периода до 21 дня, лёгким течением.
При абортивной форме заболевания характерно типичное начало, но спустя 1-2 суток клинические проявления исчезают.
Существует понятие — реакция на прививку (при первичном введении живой противокоревой вакцины), характеризующееся повышением температуры тела, катаральными явлениями (воспалениями) со стороны верхних дыхательных путей, скудной малозаметной сыпью (чаще развивается у детей и лиц с иммунодефицитом).
У больных с наличием тяжелого иммунодефицита – СПИДа (ВИЧ, онкологические больные, лица, получающие системные цитостатики после трансплантации органов) — течение заболевания крайне тяжёлое (летальность до 80%). [4] [5]



Корь остается одной из основных причин смерти детей раннего возраста во всем мире. Большинство смертельных случаев происходит из-за осложнений кори. Чаще всего осложнения развиваются у детей до 5 лет и у взрослых старше 20. Возбудителем кори является вирус. Передается болезнь воздушно-капельным путем, реже - контактным. Источником инфекции является только человек, больной корью. Вирус кори при разговоре, кашле, с капельками слюны распространяется потоками воздуха не только в помещение, где находится больной, но может проникать по вентиляционной системе даже на другие этажи жилого дома. После контакта с больным корью обязательно заболевает каждый, кто еще не болел этой инфекцией.
Риску заболевания корью подвергаются:
- невакцинированные дети раннего возраста;
- невакцинированные беременные женщины;
- любой человек, не имеющий иммунитета к вирусу кори (не привитый или не выработавший иммунитет после вакцинации);
- работники медицинских учреждений и образовательных организаций, работники торговли, мигранты, кочующие группы населения и др.
Течение кори происходит с последовательной сменой трех периодов: катаральный, высыпаний, реконвалесценции.

На 13-14 день за ушами и на щеках появляются высыпания, которые распространяются на все лицо и шею. Сначала она появляется на теле, а затем—на руках и ногах. В период высыпания температура тела поднимается до 39 0 С, нарастают симптомы интоксикации, усиливается насморк, кашель, светобоязнь, ухудшается сон. В течение 3-4х дней сыпь исчезает в той же последовательности, как и появлялась.
Осложнения кори:
- Слепота
- Энцефалит (инфекция, приводящая к отеку головного мозга), происходит в 1 из 1000 случаев
- Менингиты, менингоэнцефалиты и полиневриты (в основном наблюдаются у взрослых).
- Инфекции дыхательных путей (пневмония)
- Корь может активизировать течение туберкулеза
- тяжелая диарея (дегидратация)
- Отит
- Корь у беременных женщин ведет к потере плода
Особенно тяжело корь протекает у детей с нарушениями иммунной системы, у ослабленных детей.
Перенесенная корь оставляет после себя пожизненный иммунитет (невосприимчивость) к повторному заражению.
Главным принципом профилактики кори является вакцинация. Надежным средством защиты от кори является живая коревая вакцина (ЖКВ). По своим характеристикам она соответствует всем требованиям ВОЗ. Вакцинация проводится в плановом порядке, в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию до 35 лет.

Прививка делается детям в возрасте 1 года и в 6 лет. Если прививка не была проведена вовремя или если нет информации о прививках, то она проводится взрослым так же в 2 этапа с разницей в 3 месяца. После двукратного введения вакцины иммунитет формируется в 95% случаев.
Всем детям, которые находились в контакте с больным, проводится экстренная профилактика, которая заключается во введении человеческого иммуноглобулина на протяжении первых 5-и дней от момента контакта.
В некоторых случаях, после введения вакцины или человеческого иммуноглобулина, возникает митигированная корь — такая форма заболевания, которая протекает более легко, характеризуется отсутствием ряда симптомов, слабой интоксикацией.
Специфических лекарственных средств лечения кори нет, поэтому только прививка сможет защитить Вашего ребенка от кори.
Коревая вакцина является слабореактогенным препаратом, именно поэтому перечень противопоказаний к ее проведению весьма ограничен. К противопоказаниям относятся первичные и вторичные иммунодефицитные состояния, аллергические реакции на предшествующее введение вакцины, содержащей коревой и/или паротитный компоненты, системные аллергические реакции на антибиотики из группы аминогликозидов, беременность.
При легких формах ОРВИ и кишечных инфекций вакцинацию можно проводить после нормализации температуры.
Если по каким-либо причинам Вы не привили своего ребенка против кори, сделайте
это без промедления, ведь корь совсем не безобидная инфекция.
Аллергические заболевания не являются противопоказанием к вакцинации. Корь у аллергиков может протекать в тяжелой форме.

Корь - острое инфекционное вирусное заболевание с воздушно-капельным путем передачи.
Возбудитель
Возбудитель инфекции РНК-вирус рода морбилливирусов семейства парамиксовирусов . Неустойчив во внешней среде.
Источник инфекции
Инфицированный корью человек.
Пути передачи
Основной и, пожалуй, единственный путь передачи инфекции - воздушно-капельный (при чихании, кашле). Передача вируса через предметы обихода маловероятна в связи с низкой устойчивостью его во внешней среде.
Группы риска
В группу риска по развитию кори входят дети до 5 лет, взрослые, беременные, а также лица с иммунодефицитными состояниями.
Взрослые, входящие в группы риска инфицирования корью:
работники медицинских и образовательных организаций, организаций торговли, транспорта, коммунальной и социальной сферы; лица, работающие вахтовым методом, и сотрудники государственных контрольных органов в пунктах пропуска через государственную границу Российской Федерации.
Инкубационный период
Период заразности
Клиника
Основные симптомы кори: катаральные явления (кашель, насморк), конъюнктивит, проявления интоксикации (упадок сил, лихорадка, снижение аппетита) , белые пятна на слизистой щек (пятна Бельского-Филатова-Коплика), поэтапное высыпание пятнисто-папулезной сливной сыпи с 4 - 5 дня болезни (1 день - лицо, шея; 2 день - туловище; 3 день - ноги, руки) и пигментация.
Чем опасно заболевание
Инфицирование корью опасно развитием осложнений, в некоторых случаях приводящих к летальному исходу.
Осложнения кори: пневмония (частая причина смерти маленьких детей), отек мозга (энцефалит), синдром крупа, слепота.
Диагностика
Окончательный диагноз кори устанавливается на основании клинических проявлений, лабораторных данных и эпидемиологической связи с другими лабораторно подтвержденными случаями данного заболевания.
Лечение
Заболевшие корью, в случае тяжелого течения подлежат госпитализации. Лечение симптоматическое.
Профилактика
Наиболее безопасным и эффективным способом профилактики кори является вакцинация, проводимая одновременно с вакцинацией против краснухи и эпидемического паротита.
Схема вакцинации детей

Вакцинация - в 12 месяцев
Ревакцинация - в 6 лет
Вакцинация и ревакцинация против кори также проводится детям от 1 года до 18 лет (включительно) и взрослым до 35 лет (включительно), не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках против кори; взрослым от 36 до 55 лет (включительно), относящимся к группам риска, не болевшим, не привитым, привитым однократно, не имеющим сведений о прививках.
Интервал между первой и второй прививками не менее 3 месяцев.
Вакцинация по эпидемическим показаниям проводится контактным лицам без ограничения возраста из очагов заболевания, ранее не болевшим, не привитым и не имеющим сведений о профилактических прививках против кори или однократно привитым.
Иммунизация против кори по эпидемическим показаниям проводится в течение первых 72 часов с момента выявления больного.
Противопоказания к вакцинации
- тяжелая аллергическая реакция на аминогликозиды,
- сильная реакция на предыдущее введение вакцины (температура тела более 40* С, отек и покраснение в месте инъекции более 8 см в диаметре),
- анафилактическая реакция на яичный белок.
Реакция на введение вакцины
После прививки в некоторых случаях, спустя 5-12 дней, могут появиться незначительные катаральные явления (насморк, кашель), возможно повышение температуры до 38*С. В редких случаях возникает немногочисленная сыпь.
Неспецифическая профилактика
Неспецифическая профилактика кори заключается в исключении контактов с заболевшими корью, а также в соблюдении правил личной гигиены.

Несмотря на то, что корь считается детской инфекцией, она поражает людей всех возрастов. А тяжелые формы кори у взрослых встречаются чаще, чем у детей. Подробнее - в нашей статье.
Корь — это острое инфекционное заболевание с высоким уровнем восприимчивости, индекс контагиозности приближается к 100%.
Передается корь воздушно - капельным путем. Источник инфекции - больной корью человек.
Корь у взрослых имеет три периода клинических проявлений.
Первый период, или катаральный, начинается остро с общего недомогания, подъема температуры до 40ºС, головной боли, насморка и сухого кашля. Позже появляется конъюнктивит со светобоязнью, отечность век. На слизистой оболочке щек появляются белые пятна, окруженные каймой - пятна Филатова - Коплика.
Второй период — это период высыпаний. Он характеризуется многочисленной пятнисто-папулезной сыпью, имеющей тенденцию к слиянию. Сначала сыпь появляется за ушами и на волосистой части головы, далее - на лице, шее и груди. Постепенно сыпь покрывает все туловище сверху вниз.
Больной заразен за 3-4 дня до появления сыпи и первые 4 дня высыпаний.
Через 3 - 4 дня наступает третий период - период реконвалесценции или период пигментации. В этот период отмечается постепенное улучшение общего состояния.
Среди осложнений кори пневмония, энцефалит, менингит, менингоэнцефалит, полиневрит, отит. Коревой энцефалит, приводящий к отеку головного мозга, развивается в 1 из 1000 случаев
Самая эффективная мера профилактики кори - вакцинация.
Вакцинация проводится в плановом порядке в соответствии с Национальным календарем профилактических прививок, который регламентирует сроки введения препаратов и предусматривает плановую вакцинацию всего населения в возрасте до 35 лет и взрослого населения от 36 до 55 лет из отдельных групп риска (ранее не привитых и не болевших корью). Детям прививка делается в возрасте 1 года и в 6 лет.
Если вакцинация не была проведена вовремя или отсутствуют сведения о прививках против кори, то она проводится взрослым также в 2 этапа с промежутком в 3 месяца. Взрослые, привитые однократно, должны быть привиты второй раз.
После двух введений вакцины иммунитет формируется в 95% случаев.
При возникновении очага инфекции все контактировавшие с больным люди находятся под медицинским наблюдением.
Тем контактным, кто не был привит ранее, не болел корью, не имеет сведений о прививках или привитым однократно, проводится экстренная иммунизация по эпидемическим показаниям в течение первых 72 часов с момента выявления больного.
Детям, не привитым против кори, не достигшим прививочного возраста, а также лицам с противопоказаниям к вакцинации, вводится иммуноглобулин человека нормальный не позднее 5-го дня от момента контакта.
Прививку от кори можно сделать бесплатно в поликлинике по месту жительства.
Оградить себя от этого серьезного заболевания можно в любом возрасте! Сделайте прививку вовремя и будьте здоровы!
Читайте также:

