Вирус болит внутри носа
Обновлено: 23.04.2024
Синусит – это воспаление слизистой оболочки околоносовых пазух (или, как говорят врачи, синусов).
Придаточные пазухи носа нужны нам для того, чтобы за счёт своего значительного объёма помогать быстро согревать и увлажнять вдыхаемый воздух. Они также участвуют в адаптации организма к изменениям атмосферного давления. Наконец, околоносовые пазухи играют роль резонатора, придавая нашему голосу звучность и индивидуальный тембр.
Однако, будучи сами достаточно объёмными, пазухи имеют маленькие выводные отверстия – соустья, которыми они открываются в носовую полость. Поэтому при отёке слизистой возникает угроза закрытия соустья; и если подобное происходит, нарушается отток слизи из пазухи, и в ней начинается воспалительный процесс.
Причины синусита
Чаще всего синусит является осложнением острого воспаления в носовой полости. Подобное воспаление может быть вызвано любой инфекцией – вирусной (ОРВИ, грипп), бактериальной, грибковой. Любое острое респираторное заболевание (ОРЗ), выражающееся в банальном насморке, может привести к синуситу. При насморке резко увеличивается количество секрета, вырабатываемого железами слизистой оболочки носовой полости, в результате чего слизистая отекает, блокируя выходные отверстия пазух.
Факторами, способствующими переходу воспаления на слизистую околоносовых пазух, являются:
-
и особенности строения носовых ходов, препятствующие естественному очищению околоносовых пазух;
- длительный характер воспаления в носовой полости. Это характерно для хронического насморка (аллергического или вазомоторного ринита);
- сморкание. При сморкании гнойный секрет из полости носа попадает в пазухи, вызывая там воспаление.
Инфекция в околоносовые пазухи может попасть и из других очагов воспаления, например, из миндалин (в случае хронического тонзиллита). В случае воспалительных заболеваний зубов верхней челюсти (пульпит, периодонтит) инфекция может проникнуть в пазуху из области корня зуба. Синусит подобного происхождения называется одонтогенным.
Развитию синусита способствует общее и местное переохлаждение. Снижение иммунитета также является фактором, благоприятствующим заболеванию. Проблемы с иммунитетом, выражающиеся в склонности к аллергическим реакциям, повышают вероятность возникновения синусита.
Разновидности синуситов
Воспаление может охватить все околоносовые пазухи (пансинусит), но гораздо чаще страдает только определённый тип пазух.
Воспаление гайморовых (верхнечелюстных) пазух называется гайморитом (верхнечелюстным синуситом), лобных (фронтальных) пазух – фронтитом. Эти пазухи образуют две пары, расположенные симметрично с правой и левой стороны от носа. Поэтому говорят об одностороннем или двустороннем синусите, в зависимости от распространения воспаления.
Кроме того, у нас есть решетчатый лабиринт внутри носа (воспаление этих пазух называется этмоидитом) и клиновидная пазуха в основной или клиновидной кости, разделённая перегородкой на несимметричные части. Воспаление этой пазухи называется сфеноидит. Это редкое, но самое опасное заболевание из всех синуситов, поскольку клиновидная пазуха уходит в глубину головы и находится в непосредственной близости от сонной артерии, глазных нервов, гипофиза и основания черепа. Воспаление слизистой оболочки клиновидной пазухи способно привести к самым серьёзным осложнениям, в том числе и с летальным исходом.
Наиболее часто встречается гайморит.
Различают также острую и хроническую формы заболевания.
Симптомы синусита
О том, что воспаление из носовой полости перешло на слизистую пазух, может свидетельствовать затянувшийся насморк, когда после 7-10 дней лечения очевидно ухудшение состояния. Приходится часто отхаркиваться, слизисто-гнойные выделения стекают в ротоглотку и забивают нос, затрудняя носовое дыхание. Может наблюдаться нарушение обоняния.
При переходе синусита в хроническую форму симптомы заболевания становятся менее острыми, но воспаление в пазухах сохраняется. Хронический синусит создаёт постоянный источник инфекции, которая попадая вместе со слизью в горло, способствует развитию симптомов фарингита. Человек чувствует себя ослабленным, может держаться повышенная температура.
Методы диагностики синусита
Диагноз синусит устанавливается на основании результатов инструментальных исследований. Может использоваться рентгенография, МСКТ (компьютерная томография) и УЗ-иследование носовых пазух.
Рентгенография носовых пазух – это базовое исследование при подозрении на синусит. Рентгеновский снимок позволяет обнаружить утолщение слизистой и скопление гноя.
Если рентген нежелателен (например, при беременности или при обследовании детей) обследование может проводиться с помощью прибора ультразвуковой диагностики "Синускан". Ультразвуковое обследование не имеет противопоказаний. Обследование с применением "Синускана" проводится прямо на приёме ЛОР-врача, что позволяет сразу же подтвердить диагноз.
Компьютерная томография считается лучшим методом визуализации в диагностике синуситов. Однако это исследование сравнительно дорогое, поэтому КТ придаточных пазух обычно назначается, когда данных рентгенографии недостаточно.
Методы лечения синусита
Синусит – серьёзное заболевание, требующее комплексного подхода к лечению.
Заниматься самолечением синусита опасно – болезнь может перейти в хроническую форму. Запущенный синусит чреват осложнениями со стороны внутренних органов. Чтобы избежать этого, необходимо обратиться к врачу-отоларингологу (ЛОРу). Сделать это желательно сразу же после появления первых симптомов синусита.
Если Вы ищете, куда обратиться по поводу синусита в Москве, обратитесь в АО "Семейный доктор". В поликлиниках "Семейного доктора" проводится лечение синуситов как у взрослых, так и у детей.
В первую очередь лечение синусита предусматривает удаление гноя из околоносовых пазух. С этой целью проводится промывание носа по Проетцу (методом "кукушка"). Промывание проводится на специальном оборудовании (лор-комбайне).
Удаление гноя из пазух может быть выполнено с помощью синус-катетера ЯМИК, действующего за счёт создания в полости носа и околоносовых пазухах управляемого давления.
В тех случаях, когда другие методы оказываются неэффективны, удаление гноя проводится с помощью пункции (прокола пазухи).
Для подавления активности бактериальной инфекции и предотвращения осложнений врач может назначить антибиотики.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Что такое ринит острый? Причины возникновения, диагностику и методы лечения разберем в статье доктора Голаевой Надежды Александровны, врача общей практики со стажем в 14 лет.
Над статьей доктора Голаевой Надежды Александровны работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
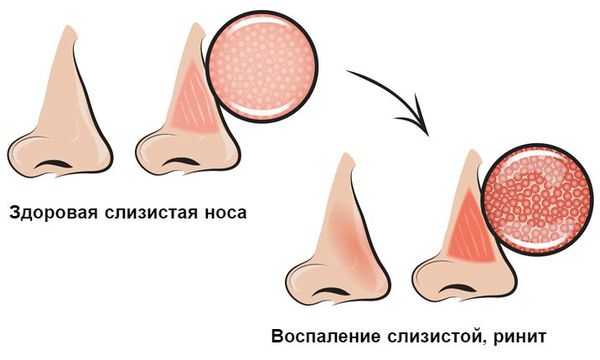
Острый ринит (насморк) — это заболевание, характеризующееся отёком и воспалением слизистой носоглотки и носовых ходов. Начинается с заложенности носа и появления отделяемого из носовых ходов. Позже, н а 2-3 день болезни, присоединяется подкашливание [3] .
Распространённость острого ринита среди взрослого населения составляет более 45 %, среди детей младшего возраста — порядка 90 % [17] .
Чаще всего данное заболевание встречается у детей 3-7 лет и пожилых людей. В обоих случаях частота заболеваемости связана с несовершенной работой иммунной системы в этом возрасте. Кроме того, на частоту заболеваемости влияет наличие сопутствующей хронической патологии, прежде всего, воспалительного характера [16] .
Наиболее частая причина острого ринита — попадание микроорганизмов на слизистую носовых ходов (бактерий, вирусов и др.) .
К вирусным причинам относится воздействие аденовирусной, гриппозной , парагриппозной инфекции, репираторно-синцитиального вируса, риновируса, пикорнавируса и реовируса [4] .
К бактериальным причинам острого воспаления относится пневмококковая и стрептококковая инфекция, а также воздействие гемофильной палочки. Причинами хронического ринита является клебсиелла, эпидермальный и золотистый стафилококк.
При иммунодефицитных состояниях возбудителями ринита могут стать грибковые или бактериально-грибковые инфекции [9] .
Кроме того, острый ринит может иметь аллергическую природу . При этом воспаление и отёк возникают в ответ на раздражитель, который организм воспринимает как аллерген. В таком случае в основе механизма развития острого ринита лежит взаимодействие слизистой носоглотки с особыми соединениями — так называемыми циркулирующими иммунными комплексами. Они повреждают слизистую, тем самым вызывая воспалительную реакцию, как компенсаторный механизм.
Похожий процесс приводит к развитию острых ринитов в результате взаимодействия слизистой носоглотки с агрессивными агентами , такими как различные химические соединения, в том числе в виде аэрозоля или мелкодисперсной пыли.
Помимо этого, развитие острого ринита возможно при механическом повреждении слизистой носоглотки. В ответ на травму возникает воспалительный процесс, как механизм компенсации. С его помощью организм пытается ускорить процесс регенерации и восстановить повреждённые ткани.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ринита
Острому риниту часто предшествует переохлаждение или контакт с людьми, которые болеют острым респираторным заболеванием.
Основными симптомами ринита являются :
- заложенность носа, ухудшение носового дыхания;
- появление отделяемого из носовых ходов (чаще всего обильного и прозрачного);
- сухость и жжение слизистой носа;
- общая слабость [4] .
Болезнь, как правило, начинается резко, сопровождается значительным ухудшением общего самочувствия, резким подъёмом температуры. Кроме того, из-за отёчности слизистой ухудшается носовое дыхание, а при воспалении участка слизистой, содержащего обонятельные рецепторы, часто ухудшается обоняние.
Помимо этого, в носовых ходах может ощущаться дискомфорт в виде чувства саднения и зуда. Вслед за этим усиливается работа желёз, продуцирующих слизь, за счёт чего в носовой полости появляется отделяемое. Оно может выделяться как в умеренных, так и в обильных количествах, что часто приводит к раздражению, покраснению и болезненности кожи вокруг ноздрей и над верхней губой.

Часто процесс сопровождается слезотечением. Оно возникает как рефлекторная реакция на раздражение чувствительных зон слизистой носа.
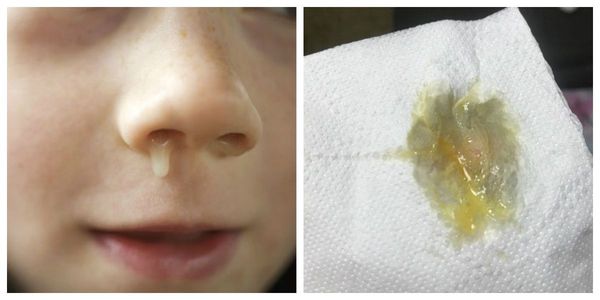
Из-за отёка слизистой также может нарушаться проходимость слуховых труб. Это способствует активизации условно-патогенных бактерий, что создаёт предпосылки для последующего присоединения к воспалению бактериальной инфекции. При этом отделяемое носовых ходов приобретает жёлтую или зеленоватую окраску, а иногда и неприятный запах [3] .
Через несколько дней острого периода отмечается положительная динамика общего самочувствия: носовое дыхание становится свободнее, исчезают неприятные ощущения саднения и зуда в носу, уменьшается общая слабость и головная боль.
В среднем острый ринит продолжается от 7 до 14 дней, но минимальные и максимальные сроки заболевания могут быть разными. Если иммунитет ослаблен или очаги хронической инфекции присутствуют в других органах, воспаление носоглотки затягивается до 3-4 недель [4] .
Патогенез острого ринита
Дыхательная система человека состоит из нескольких отделов. Первым из них в контакт с окружающей средой вступает нос. Он выполняет несколько важных функций:
- дыхательную,
- обонятельную;
- защитную.
Успешное выполнение носом дыхательной функции во многом зависит от проходимости носовых ходов, которая в свою очередь зависит от состояния слизистой оболочки носа [3] . На качество слизистой носовых ходов могут повлиять различные факторы, действующие извне: некомфортная температура вдыхаемого воздуха, аллергены, патогенные микроорганизмы, травмы и даже приём алкоголя.
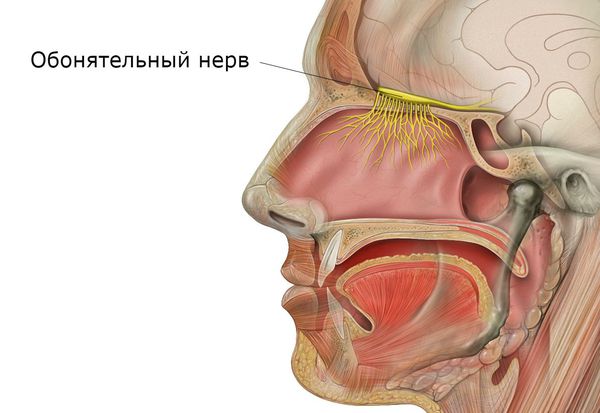
Обонятельная функция заключается в распознавании запахов. Она осуществляется за счёт раздражения специальных рецепторов обонятельного нерва веществами, попадающими во время вдоха. Причём каждая конкретная группа нейронов отвечает за распознавание определённых пахучих веществ.
Защитная функция носа заключается в согревании и увлажнении воздуха, очищении его от пыли, микроорганизмов, грибков и частиц аэрозоля при вдохе. Она осуществляется за счёт колебательного движения микроскопических образований в виде тоненьких ресничек. Они расположены на клетках эпителия (внешнего слоя) слизистой оболочки. Благодаря их движению (примерно 16-17 раз в минуту) вместе со слизью выводятся микроорганизмы, частицы пыли, различные химические соединения и аэрозоли, попавшие в нос вместе с воздухом.
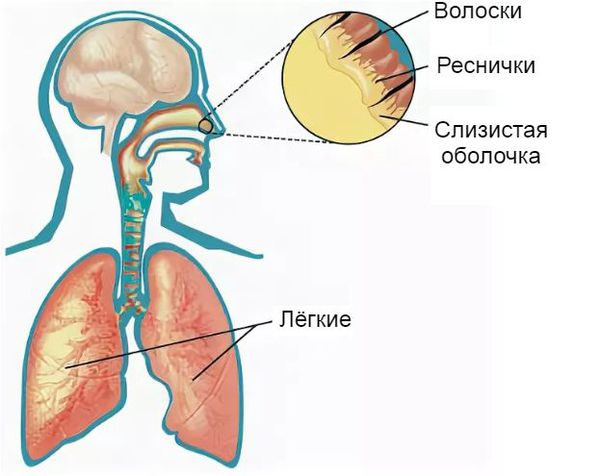
Фильтрации чужеродных частиц способствует секрет, который вырабатывает слизистая оболочка носа. Его состав постоянно обновляется. Он включает в себя специальные соединения: муцины, гликопротеиды, липиды и иммуноглобулины. Последние вещества препятствуют прикреплению бактерий к клеткам слизистой оболочки, что снижает риск развития бактериальных инфекций.
Помимо этого, в состав секрета слизистой оболочки органов дыхательной системы входят:
- фермент лизоцим — противостоит бактериям и грибкам за счёт разрушения их клеточных стенок;
- белок лактоферрин — связывает ионы железа, тем самым блокирует его использование железозависимыми бактериями, не давая патогенным микроорганизмам размножаться;
- белок фибронектин — препятствует прикреплению бактерий к тканям слизистой оболочки;
- интерфероны — уничтожают вирусную инфекцию.
Также существуют определённые подвиды антигенов, которые препятствуют размножению вирусов. Это происходит за счёт соединения с чужеродными белками и удаления их из системы циркуляции крови [6] .
При нарушении защитной функции в носовую полость проникают вирусы и бактерии. Взаимодействуя со слизистой оболочкой носоглотки, они способствуют развитию воспаления. Данный процесс сопровождается отёком слизистой, наиболее выраженным в области носовых раковин. Причём он затрагивает обе половины носа.
Нарушение защитной функции в дальнейшем ведёт к нарушению дыхания и обоняния. Так, при отёке и воспалении слизистой затрудняется прохождение потока вдыхаемого воздуха, нарушается цикл носового дыхания, временно блокируется процесс распознавания запахов. П роявляется одышкой, хрипами, отхождением вязкой мокроты из носа, нарушением обоняния и иногда кашлем.
Классификация и стадии развития острого ринита
Согласно современной классификации ринитов, выделяю четыре типа заболевания:
- инфекционный ринит; ;
- неаллергический ( вазомоторный ) ринит;
- ринит как часть системных заболеваний, например искривления носовой перегородки , полипозного риносинусита, муковисцидоза, синдрома Картагенера ( синдрома неподвижных ресничек ) и др. [1][3]
Инфекционный ринит подразделяют на две формы:
- Острый:
- вирусный;
- бактериальный;
- травматический.
- Хронический:
- специфический;
- неспецифический [18] .
Как правило, для острого ринита характерны три стадии:
- Первая стадия — продромальная. Обычно начинается после переохлаждения. Длится несколько часов. Возникают такие симптомы, как сухость, чувство саднения и жжения в носу и носоглотке, затруднение дыхания и чихание. Одновременно с этим наблюдается общее недомогание, озноб, слабость, тяжесть и боль в голове, покраснение слизистой оболочки носа. Часто температура поднимается до 37 °С и выше.
- Вторая стадия — катаральная, или серозная. Длится около 2-3 дней. Характеризуется появлением обильного прозрачного отделяемого. У пациента закладывает нос и уши, ухудшается обоняние, иногда голос становится гнусавым. Слизистая оболочка носа при этом визуально влажная, ярко-красной окраски.
- Третья стадия . Развивается с 4-5 дня от начала заболевания. Для неё характерно присоединение бактериальной инфекции. Причём общее самочувствие пациента иногда улучшается, носовое дыхание становится более свободным, восстанавливается обоняние. Однако выделения из носа становятся густыми, приобретают желтоватую или зеленоватую окраску. Визуально в носовых ходах определяется обильное отделяемое [4][6] .
Осложнения острого ринита
При общем ослаблении иммунитета, истощении организма, наличии хронической сопутствующей патологии, врождённых или приобретённых аномалий строения носовой перегородки острый ринит может приобретать затяжной характер (2-3 недели) [4] .
Основными осложнениями острого ринита являются:
- Хронический ринит . Развивается примерно в 20 % случаев в результате неправильного или недостаточного лечения [16] . Периодически возможны обострения хронического процесса с переходом заболевания в активную стадию со всеми характерными для острого ринита симптомами.
- Отит . Возникает в связи с распространением инфекции по слизистой слуховых труб. Проявляется чаще всего ощущением заложенности ушей, снижением слуха, а также ушными болями тупого, ноющего или острого, стреляющего характера.
- Синусит . Представляет собой воспаление придаточных пазух: лобных, клиновидных и гайморовых. Сопровождается болью в области лба и проекции носовых пазух, насморком, заложенностью носа, потерей обоняния. Опасен распространением инфекции на внутренние структуры головного мозга (например, развитием менингита ). ифарингит . Нелеченный или неправильно леченный острый ринит часто приводит к воспалению слизистой глотки и гортани. Наблюдается зуд, першение и боль в горле, осиплость голоса, лающий кашель, одышка. . Возникает при переходе воспаления со слизистой носовых ходов на слизистую протоков слёзных желёз. Сопровождается болезненной припухлостью в области слёзного мешка и постоянным слезотечением. Опасен переходом воспаления на структуры глазного аппарата. Лечится, как правило, параллельно с ринофарингитом.
- Трахеит ибронхит . Возникают в результате перехода воспаления со слизистой носоглотки на слизистую трахеи и бронхов. Для них характерны такие симптомы, как кашель, затруднённое дыхание, боль в горле и грудной клетке [4] .
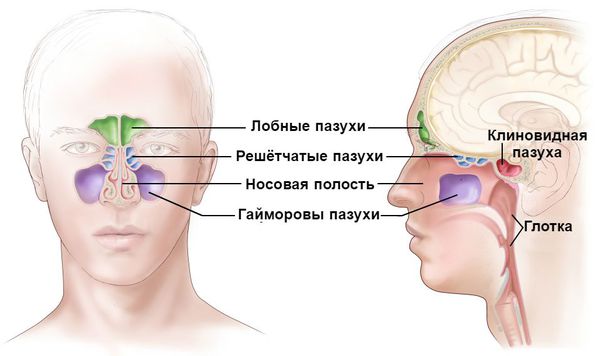
Особенно опасен острый ринит для новорождённых из-за особенностей строения и работы центральной нервной системы. За счёт узости носовых ходов у маленьких детей, начиная с первых дней жизни, даже незначительная отёчность слизистой оболочки носа затрудняет носовое дыхание. В результате ребёнок становится беспокойным, у него нарушается сон, ухудшается аппетит, снижается вес. Из-за заложенности носа он часто заглатывает воздух, который может попасть в желудок. Это вызывает у ребёнка резкую боль во время кормления или спустя некоторое время после него. Воздушный пузырь в желудке не даёт ему получить обычную порцию молока, несмотря на упорядоченное кормление [2] .
Диагностика острого ринита
Диагностика острого ринита проводится на основе жалоб пациента и данных объективного осмотра.
Осмотр носовых ходов осуществляется врачом при помощи риноскопа или отражающего свет рефлектора. При этом врач визуально оценивает слизистую оболочку носовых ходов: её окраску, степень отёчности, наличие повреждений, количество и характер отделяемого.
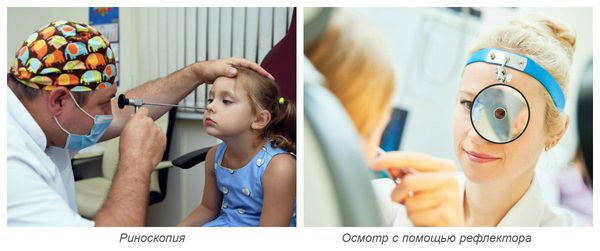
Диагностика различных видов ринита имеет свои характерные особенности:
При подозрении на острый ринит проводится дифференциальная диагностика :
- с острым синуситом — развивается при распространении инфекции на придаточные пазухи носа;
- с вазомоторным ринитом — отмечается отёчность носовых ходов и наличие отделяемого из носа, не связанное с инфекционными агентами;
- с синдромом рефлекторного назального затёка — возникает при заболеваниях пищеварительного тракта, таких как гастроэзофагеальная рефлюксная болезнь (ГЭРБ), грыжа пищеводного отверстия диафрагмы и др.
Важно верно определить причину патологических изменений в области носоглотки. Это позволит правильно спланировать комплекс лечебных мероприятий.
Лечение острого ринита
Лечение острого ринита во многом зависит от его формы и направлено на следующие цели:
- удаление микроорганизмов, явившихся причиной развития болезни;
- уменьшение локального воспаления;
- восстановление воздухообмена в пазухах носа, уменьшение количества отделяемой слизи из носовых ходов;
- ускорение заживления эпителия и восстановление защитного барьера слизистой оболочки [11] .
Для терапии острого ринита используют различные группы препаратов:
- средства местного действия на слизистую носовых ходов, устраняющие её отёк и воспаление, сужающие сосуды;
- противомикробные средства;
- препараты, влияющие на выработку и свойства назальной слизи: муколитики, мукокинетики и мукорегуляторы [10] ;
- комбинированные препараты, сочетающие в себе несколько компонентов из описанных выше групп;
- препараты на растительной основе (не имеют международной доказательной базы) [13] .
Для симптоматической терапии используются жаропонижающие средства (например, аспирин или парацетамол ). В ряде случаев для снятия отёка носовых ходов применяются витамины и противоаллергические препараты .
При обострении хронического ринита показаны вяжущие или прижигающие средства местного действия (например, 1-1,5 % раствор протаргола или 2-5 % раствор нитрата серебра) [12] .
При гипертрофическом хроническом рините, который сопровождается утолщением слизистой носовых ходов, иногда проводят склерозирующую терапию . Для этого в утолщённую слизистую оболочку вводят до 10 мл 40 % раствора глюкозы, изотонического раствора хлорида натрия или глицерина. Курс лечения состоит из 4-5 инъекций. Их нужно выполнять с интервалом в одну неделю [8] .
Также для лечения острого ринита используют физиотерапевтическое лечение :
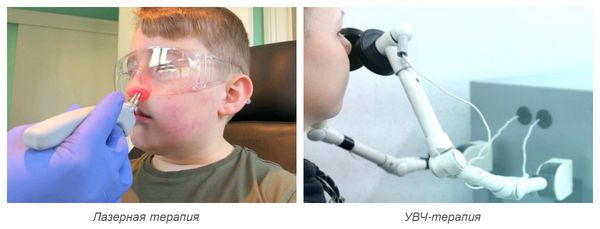
- УФ-терапия — излучение ультрафиолетового спектра. Проводится при остром инфекционном рините или обострении хронического ринита один раз в сутки, курсом по 2-3 процедуры. Длительность воздействия начинается с 0,5 минут и постепенно увеличивается [14] .
- УВЧ-терапия — воздействие высокочастотного электромагнитного поля. Используется и при остром, и при хроническом рините. Минимальный курс — 3-5 процедур [15] .
- Лазерная терапия — воздействие лазером на слизистую носовых ходов. Может потребоваться при остром рините и обострении хронического ринита. Курс составляет от 3-5 до 7-10 процедур [10] .
Прогноз. Профилактика
При своевременной диагностике и вовремя начатом лечении острого ринита заболевание регрессирует полностью, не давая осложнений и не приводя к хронизации процесса.
30% пациентов ЛОР-врачей приходят в поликлиники с жалобами на заболевания носа и придаточных пазух. Как правило, это синуситы, гаймориты и другие вирусные инфекции. На фоне этих заболеваний часто развиваются воспалительные процессы в придаточных пазухах носа. Главным и неприятным симптомом воспалений в пазухах носа является боль.
Почему мы так тяжело переносим боль и воспаления в пазухах носа? Можно ли устранить или ослабить боль? Чтобы ответить на эти вопросы, важно понять, зачем нам нужны гайморовы пазухи носа и почему об их здоровье важно заботиться.
Как работают околоносовые пазухи?
Нос – один из важнейших органов человека. Эта система сложная и довольно хрупкая, что и приводит к частым заболеваниям. Но без гайморовых пазух нормальная работа носа была бы невозможной. Именно они выполняют следующие функции:
- обеспечивают полноценное дыхание;
- согревают и увлажняют вдыхаемый воздух;
- очищают вдыхаемый воздух от пыли и аллергенов;
- позволяют распознавать множество ароматов и запахов;
- формируют индивидуальный тембр и другие параметры голоса.
У носовых пазух есть и другие задачи. Например, они быстро реагируют на изменения давления окружающей среды (выполняют роль барорецепторных органов) и надежно защищают от травм глазные яблоки, корни зубов и кости черепа.
Почему развивается воспаление пазух носа?
Боль в пазухах носа чаще всего выступает в качестве одного из основных симптомов синусита или его разновидностей, например, гайморита, фронтита и этмоидита. При синусите воспалительный процесс локализуется в придаточных пазухах верхних дыхательных путей, а при гайморите воспаляются верхнечелюстные пазухи.

Почему при этих заболеваниях болят именно пазухи? Эти воздухоносные полости соединяются с полостью носа, которая, в свою очередь, связана с горлом и ушными каналами. Если у здорового человека в пазухах постоянно вырабатывается слизь, которая утекает в нос со скоростью 1 см/мин, то при воспалительном процессе наблюдаются следующие процессы:
- выработка слизи в разы увеличивается и в пазухах быстро образуется гной;
- узкие ходы для оттока слизи полностью блокируются, становится тяжело дышать;
- жидкость скапливается в пазухах и давит на стенки – так человек начинает испытывать боль.
В чем причины закупорки носовых пазух?
Причин, как правило, несколько:
- инфекции и вирусы;
- полипы и опухоли;
- аллергии.
Доказано, что 90% ОРВИ приводят к развитию синуситов различной степени тяжести. А бактериальные инфекции провоцируют синуситы только в 0,5-2% случаев.

Носовые пазухи чаще всего болят по причине острого синусита, гайморита, фронтита или этмоидита. Симптомы болезней проявляются следующим образом:
Как лечить воспаления носовых пазух взрослым и детям?
Синусит, гайморит и другие воспалительные процессы имеют схожие симптомы. Лечение у взрослых будет эффективным, если специалист поставит точный диагноз и подберет оптимальную комплексную терапию, в составе которой будут присутствовать:
- специальные лекарственные средства;
- оздоравливающие процедуры;
- профилактика.
Важно не просто снять симптомы болезни, но и устранить причины заболевания. А они могут быть разными. У кого-то ослаблен иммунитет, а кому-то следует обследовать организм или отказаться от вредных привычек и неправильного образа жизни.
У детей лечение синусита, гайморита и других воспалительных процессов носовых пазух также включает целый комплекс мероприятий:
- важно быстрее обратиться к врачу, чтобы поставить диагноз и избежать осложнений;
- нужно строго придерживаться рекомендаций специалистов и следить за состоянием ребенка;
- потребуется проводить профилактику воспалений, чтобы сохранить здоровье носовых пазух ребенка.
В борьбе с серьезными воспалительными процессами нельзя медлить. Например, синусит может привести к воспалительному процессу в черепе или мозговых оболочках. Острый катаральный гайморит развивается у 70% детей, регулярно болеющих ОРВИ. Одонтогенный гайморит развивается у тех, кто имеет стоматологические проблемы.
Как понять, что у вас воспаление носовых пазух?
При любом воспалительном процессе, будь то синусит, гайморит, этмоидит или фронтит, вы заметите 3 характерных симптома:
- Проблемы с носовым дыханием – д ышать будет трудно по причине обструкции (перекрытия просвета) отверстий носа отеком.
- Характерные выделения из носа. М огут быть постоянными и временными. При отеке слизистой оболочки полости носа, то выделения могут отсутствовать.
- Головная боль и отечность мягких тканей. При воспалительных процессах лицо отекает в области лобных и гайморовых пазух. Иногда воспаляется надкостница (переостит).
Как вылечить гайморит, синусит и другие воспаления?
Чего точно делать не стоит, так это ставить себе диагноз самостоятельно и покупать лекарства без рецепта и рекомендаций врача. Если синусит проходит в легкой форме, то организм быстро справится с источником проблемы и победит инфекцию или вирус. Но если синусит перешел в хроническую форму, нужна специальная терапия:
- лекарственные средства, очищающие воздушные проходы;
- антибактериальные препараты для устранения инфекции;
- промывание носовых пазух с помощью антибиотиков;
- хирургическое вмешательство в отдельных случаях;
- регулярные профилактические мероприятия.
Конечно, лучше не допускать перехода синусита в тяжелую форму. Ведь в этом случае без хирургического вмешательства не обойтись. Почему это страшно?? Просто посмотрите на изображение ниже, рисованная картинка с методами хирургического вмешательства заставляет пробежаться холодку между лопаток!

Профилактика – лучшее средство против воспаления носовых пазух
Конечно, на 100% застраховаться от синусита и более тяжелых воспалительных процессов не сможет никто. Профилактика поможет укрепить иммунитет и выстроить защитный барьер против вирусов, бактерий и инфекций. Чтобы предупредить гайморит без симптомов у взрослого или ребенка, стоит придерживаться простых правил:
- Избегать переохлаждения. Да, низкая температура сама по себе не провоцирует простуду и насморк. Но вызывает сужение кровеносных сосудов и делает слизистые оболочки более уязвимыми к вирусам и инфекциям. В холодную, дождливую и ветреную погоду важно правильно утепляться – и хронические воспаления носовых пазух вам не грозят.
- Чаще промывать нос. Это нужно делать осенью во время эпидемий простуд и гриппа, а также весной во время цветения деревьев и кустарников. Для промывания подойдут обычные солевые физрастворы, которые эффективно удаляют бактерии и аллергены.
- Правильно питаться. Иммунитет слабеет от недостатка питательных веществ. Включите в свой рацион больше натуральных продуктов – свежего мяса и рыбы, злаков и медленных углеводов, овощей и фруктов. А от полуфабрикатов и фастфуда лучше отказаться, или хотя бы свести их употребление к минимуму.
- Пить витамины. Сейчас много специальных витаминных комплексов и добавок с растительными активными компонентами. Они работают мягко, но эффективно: результат заметен уже в течение 1-2 недель. А главное – они полностью безопасны, не вызывают привыкания и не имеют побочных эффектов.
Что можно включить в терапию при лечении?
Не знаете, чем лечить верхнечелюстной синусит помимо таблеток? Вам нужны растительные препараты. Они хороши и при лечении уже имеющихся воспалительных процессов, и в качестве профилактики. Их эффективность объясняется особым составом активных компонентов. Как правило, это экстракты трав.
В каждой капсуле такого средства целый набор, включающий до 10 и более лекарственных растений. Именно такой состав и способствует быстрому устранению причин заболевания – любых вирусов и бактерий в организме, а также помогает вылечить синусит или гайморит еще на начальной стадии.
Всего одна капсула в день – и ваши носовые пазухи свободно дышат, а здоровье остается в норме даже в периоды сезонных простуд!
Аденовирусная инфекция – это вирусное заболевание, вызываемое аденовирусом, одна из разновидностей ОРВИ. Существует значительное количество видов аденовирусов, они еще не все хорошо изучены, но роль некоторых из них в развитии у человека патологических состояний несомненна. Аденовирусы долго сохраняются вне организма, хорошо выдерживают низкие температуры. Заболеть аденовирусной инфекцией можно в любое время года, небольшой подъём частоты заболевания этой разновидностью ОРВИ наблюдается в осенне-зимний период.
Почему аденовирусными инфекциями чаще всего болеют дети
Первые 6 месяцев жизни дети практически не болеют аденовирусной инфекцией. Это связано с тем, что в этом возрасте дети обладают пассивным иммунитетом, унаследованным ими от матери. Потом врожденный иммунитет утрачивается, и дети начинают болеть.

До 7 лет ребенок успевает переболеть аденовирусной инфекцией несколько раз. Каждый раз организм вырабатывает специфический иммунитет к конкретному виду аденовирусов, но поскольку их несколько, ребенку приходится болеть неоднократно. После 7 лет, как правило, приобретенный иммунитет есть уже ко всем видам аденовирусов, и аденовирусная инфекция им уже не страшна.
Со временем иммунитет утрачивается, поэтому аденовирусной инфекций могут болеть и взрослые люди.
Причины аденовирусной инфекции
Аденовирусы распространяются воздушно-капельным путем, то есть заразиться можно, если кто-то по соседству чихает или кашляет. При этом картина заболевания у носителя инфекции не обязательно должна быть выраженной, заболевание может протекать и в смазанной форме. При этом аденовирус может выделяться в течение двух недель с момента начала болезни.
Другой путь распространения аденовирусной инфекции – фекально-оральный. Этот механизм заражения типичен для детей, которые не могут самостоятельно следить за личной гигиеной и чистотой рук. С фекалиями аденовирусы выделяются в течение полутора месяцев.
Возможен также и бытовой путь, когда аденовирусы переносятся посредством предметов быта.
Воротами, через которые инфекция попадает в организм, является слизистая
верхних дыхательных путей, также возможно проникновение через конъюнктиву -
прозрачную слизистую оболочку глаза. Аденовирус поражает клетки слизистой,
размножается в них, откуда попадает в кровь и разносится по всему
организму.
Симптомы аденовирусной инфекции

Инкубационный период (время от проникновения инфекции до проявления первых симптомов) составляет от одного дня до недели (в некоторых случаях – дольше).
Заболевание, как правило, начинается с появлением признаков интоксикации.
Для аденовирусной инфекции типичен комплекс катаральных явлений (проявления ринофарингита – ринита и фарингита одновременно): насморк, заложенность носа, першение в горле. Иногда поражаются нёбные миндалины (наблюдаются симптомы ангины), в таких случаях ставится диагноз ринофаринготонзиллит.
Инфекция может спускаться вниз по дыхательным путям, вызывая бронхит и даже пневмонию. Также возможны осложнения в виде отита (воспаления среднего уха) и гайморита (воспаления слизистой оболочки гайморовой пазухи).
Практически во всех случаях поражения аденовирусом наблюдается воспаление слизистой глаз в той или иной степени. Сочетание симптомов респираторного заболевания и конъюнктивита образуют типичную картину аденовирусной инфекции. При ярком свете симптомы усиливаются.
Существует кишечный вариант протекания заболевания. В этом случае аденовирус поражает слизистую кишечника.
Головная боль – типичный признак интоксикации. Головная боль может наблюдаться при различных инфекционных заболеваниях.
Боль в мышцах или суставах - еще один признак интоксикации. Это состояние может описана как ломота во всём теле. Обычно данный симптом предшествует подъему температуры.
Больного знобит – это начало повышения температуры
Организм затрачивает много сил на борьбу с инфекцией. Пищеварительные процессы при этом замедляются, аппетит пропадает.
Интоксикация организма часто проявляется в виде слабости. Если более ребенок – а в случае с аденовирусной инфекцией обычно так и есть, он становится плаксивым и вялым.
Подъем температуры начинается несколько позднее появления признаков интоксикации. В большинстве случаев температура остается субфебрильной (до 38°C), но иногда может достигать и 39°C.
Воспаление слизистой глаз - типичный симптом аденовирусной инфекции. Обычно оно проявляется как жжение (зуд) в глазах.
Читайте также:

