Вирус череп и кости
Обновлено: 24.04.2024
Болезнь Ван Бухема: кортикальный гиперостоз
Синдром, характеризующийся остеосклерозом черепа, нижней челюсти, ключиц и ребер, а также гиперплазией кортикального слоя диафи-зов длинных и коротких трубчатых костей, был описан у 7 больных van Buchem с сотр.. Раньше случай этого заболевания опубликовал Garland. Изолированный случай был представлен Fosmoe с соавт.. Van Buchem сообщил данные еще о 8 других больных.
Заболевание начинается в пубертатном возрасте, и у некоторых больных в результате сужения отверстий черепно-мозговых нервов развиваются паралич лицевого нерва, снижение остроты зрения и глухота.
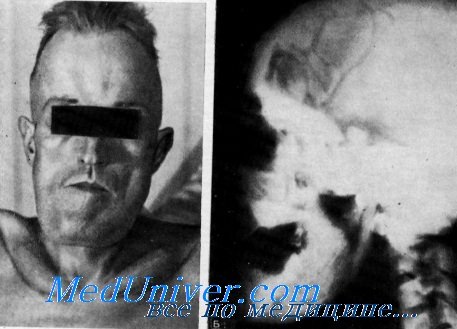
Клинические данные. Данные осмотра. Изменение черт лица происходит медленно, по обычно становится заметным до второго десятилетия жизни. Наиболее удивительной чертой является расширенная и утолщенная нижняя челюсть, позволяющая заподозрить акромегалию. Иногда отмечается увеличение окружности черепа. В отдельных случаях наблюдается легкий экзофтальм. Конечности нормальные.
Костная система. Увеличение нижней челюсти и черепа обычно становится заметным в возрасте около 10 лет. Свод черепа утолщается, а основание черепа становится плотным. У взрослых больных можно пропальпировать утолщения ключиц. Утолщения медленно прогрессируют и до тех пор, пока не разовьются паралич лицевого нерва, слепота или глухота, никаких других признаков заболевания не отмечается. Длинные трубчатые кости утолщаются. Повышенной наклонности к переломам не наблюдается.
Орган зрения. У 3 из 7 больных, описанных van Buchem с сотр., отмечалось снижение остроты зрения, начинающееся с отека соска зрительного перва в 30-летпем возрасте, прогрессирующее до атрофии зрительных нервов и слепоты.
Нервная система. Постоянны жалобы на головную боль. Паралич лицевого нерва, который не обязателен, является преходящим и выявляется в молодом возрасте. У 2 из 15 больных паралич лицевого нерва был односторонним и у одного — двусторонним (van Buchem et al.). У всех 8 больных наблюдался паралич лицевого нерва: у 5 взрослых — двусторонний, у 3 детей — односторонний (van Buchem
Орган слуха. У 13 из 15 описанных больных наблюдалась глухота (van Buchem et al.). Постепенное ухудшение слуха начиналось в возрасте около 15 лет. У одного больного глубокая глухота наблюдалась в возрасте 38 лет. У всех 7 больных, описанных van der Wouden, наблюдалась двусторонняя симметричная глухота. В некоторых случаях была обнаружена нейросенсорная глухота, в то время как у других больных наблюдалась смешанная глухота. При речевой аудиометрии часто отмечалась потеря способности различать речь. Tone-decay- и SISI-тесты были положительными в нескольких случаях.
Лабораторные данные. Рентгенограммы. Изменения скелета заключались в заметном утолщении костей черепа и увеличении нижней челюсти. В ключицах, ребрах и диафизах длинных костей отмечалось значительное увеличение плотности, и они отличались грубым строением. Костномозговой канал часто был закупорен. Диаметр ребер и ключиц был увеличен на всем протяжении.
Другие данные. Уровень кальция и неорганического фосфора в сыворотке крови был нормальным, но уровень щелочной фосфатазы был обычно повышен на 50—250% против нормы.
Патология. Результаты вскрытия описаны только в одном случае (van Buehem et al.). Череп был значительно увеличен и утолщен, кости его были компактными и не содержали выпускников, па их поверхности отмечались многочисленные костные наросты (гиперостозы). Все отверстия черепа были сужены (van Buehem). Диафизы данных костей утолщены.
Гистологическое исследование обнаружило зрелую слоистую кость с суженными гаверсовыми каналами и редкой остеобластической активностью. Гистологическое исследование височной кости не представлено.
Наследственность. Заболевание наследуется по аутосомно-рецессивному типу. Родители здоровы, заболевание описано у сибсов. Кровное родство между родителями было установлено van Buehem с соавт., van Buehem.
Диагноз. При остеопетрозе повышена плотность всех костей. Выраженного утолщения костей черепа и нижней челюсти не встречается. При пахидермопериостозе, так же как и при болезни ван Бухема, неправильно формируется субпериостальная кость, но это более отчетливо выражено на дистальных концах длинных костей и на костных вставках в сухожилиях и связках. /Массивного эндостоза при этом заболевании не наблюдается. Существуют две или более генетические формы болезни. У больных, описанных Dyson, возможно, был склеростеоз.
Лечение. Слуховые аппараты могут уменьшить степень потери слуха. Возможна декомпрессия зрительных и лицевых нервов, когда имеются симптомы их поражения.
Прогноз. Заболевание проявляется, когда больной достигает почти 10-летнего возраста, и в дальнейшем медленно прогрессирует. Один из больных умер в возрасте 52 лет (Van Buehem et al.). Остальные больные в возрасте от 23 до 48 лет, кроме симптомов болезни и параличей черепно-мозговых нервов, были практически здоровыми.
Выводы. Характеристика этого заболевания включает: 1) аутосомно-рецессивное наследование; 2) общее остеосклеротическое разрастание скелета, охватывающее нижнюю челюсть, череп, ребра, длинные и короткие трубчатые кости; 3) значительное повышение уровня щелочной фосфатазы в сыворотке крови у большей части больных; 4) сужение отверстий черепа, ведущее к параличам черепно-мозговых нервов с потерей зрения и смешанной глухотой.

Новый штамм отличается чрезвычайно высокой контагиозностью (заразностью). Считается, что один заболевший человек представляет опасность для 12 окружающих. У предыдущих мутаций эта цифра не превышала 5-6. Еще одним неприятным сюрпризом стала высокая вероятность инфицирования при наличии антител к SARS-CoV-2, причем как у переболевших, так и у привитых людей. Невероятная скорость распространения вызывает тревогу и массу вопросов. Симптомы и признаки Омикрона, методы терапии и профилактики обсудим в статье.

Особенности инкубационного периода
Симптомы Омикрона
Первые признаки заражения схожи с проявлениями типичной респираторной инфекции. Прежде всего, это выраженные катаральные явления. 80% больных жалуются на боль в горле, чихание, ринорею (течение из носа). В течение 1-2 дней к ним присоединяются:
Гипертермия. В сравнении с симптомами SARS-CoV-2, показатели держаться в пределах 38℃. Высокая температура характерна для не вакцинированных пациентов. После приема жаропонижающих препаратов температура спадает. Это отличает Омикрон от штамма Дельта, который проявляет устойчивую резистентность к антипиретикам.
Постоянное першение в горле, сопряженное с покраснением слизистой.
Покашливание, переходящее в непродуктивный приступообразный кашель.
Слабость, вялость, упадок сил. Симптомы связаны с интоксикацией организма продуктами распада иммунных клеток крови, погибших в борьбе с вирусом. Головокружения, часто наблюдавшиеся при коронавирусе первой волны, как правило, отсутствуют.
Умеренная цефалгия (головная боль). Беспокоит в основном взрослых больных. При этом цефалгический синдром легко купируется анальгетиками и спазмолитиками.
Тяжесть в груди, одышка, незначительное снижение сатурации. Признаки характерны для пациентов с хроническими заболеваниями сердечно-сосудистой или дыхательной системы. У людей с благополучным преморбидным фоном (состоянием здоровья до инфицирования) нарушение дыхательных функций и отклонение показателей кислорода в крови наблюдаются редко.

У детей могут появляться кожные высыпания, расстройства стула. К симптомам, свидетельствующим о нарушении работы ЖКТ, врачи советуют относиться серьезно. Если на фоне диареи отсутствуют респираторные признаки болезни, скорее всего, это не связано с ковидной инфекцией.
Что касается патогномических симптомов коронавируса, для Омикрона они не показательны. На аносмию, агезию (потерю обоняния, вкуса) жалуются не более 25% заболевших.
Тестирование
Обнаружить коронавирус позволяет тест ПЦР. Метод полимеразной цепной реакции определяет наличие и вид возбудителя с точностью до 99%. Создатели вакцины от Ковид-19 — НИЦЭМ им. Н.Ф. Гамалеи — разработали специфическое тестирование на Омикрон, но в свободном доступе его пока мало.
Тесты, которые сегодня предлагают лаборатории, чувствительны к Омикрону, поэтому в достоверности диагноза можно не сомневаться.

Самостоятельно выявить коронавирусную инфекцию помогают аптечные экспресс-тесты. Однако они определяют не сам вирус, а наличие или отсутствие антител lgM и lgG.
Иммуноглобулины М обнаруживаются в крови на 5-7 день с момента заражения. Максимальных значений антитела достигают в острый период заболевания. В среднем IgМ сохраняются в крови до 10 дней. IgG вырабатываются чуть позже, их максимальное количество в крови обнаруживается на 10-14 день. Таким образом, если в анализе много IgМ, значит, заражение произошло недавно, если lgG — пациент находится в фазе выздоровления. По аналогичному принципу работают лабораторные тесты на определение антител к коронавирусу.
Диагностика
Для выявления Ковид-19 в лабораториях применяют:
Тест ПЦР. Диагностика коронавируса с определением Омикрона и Дельты (или без уточнения штамма) в мазке, взятом у пациента из носа и ротоглотки.
Тест на антиген-возбудителя методом ИХЛА. Обнаружение антигена коронавирусного нуклеокапсидного белка в мазке.
Скрининговый иммуноанализ (ECLIA) крови. Суммарное присутствие антител к коронавирусу IgM + IgG + нуклеокапсидного белка.
Качественный и количественный анализ на антитела к SARS‑CoV‑2 в крови методом ИФА.
При обращении в поликлинику, как правило, назначают тест ПЦР, клинический анализ крови для оценки степени воспалительного процесса.
Лечение
Большинство пациентов с Омикроном проходят амбулаторное лечение. Широко применяется удаленный вариант открытия-закрытия листка нетрудоспособности, телефонные консультации. Методы и средства лечения нового штамма немного отличаются от терапии других мутаций коронавируса.
При легком клиническом течении инфекции назначают:
Систематическое промывание носовых пазух соляными растворами, орошение увлажняющими спреями, закапывание назальных капель.
Симптоматическую терапию антипиретиками, анальгетиками (при повышении температуры, головных болях).
Обильное теплое питье — зеленый чай, морс, компот.
Средства от боли в горле — спреи, леденцы для снятия воспаления слизистой.
Постельный режим.
Препараты от кашля — таблетки, сиропы, пастилки для сублингвального приема.
Витаминно-минеральные комплексы, витамины для иммунитета.
Помещение, где находится больной, нужно часто проветривать.
В большинстве случаев достаточно простого лечения. На усмотрение лечащего врача терапию усиливают противовирусными средствами. Госпитализация требуется при нарастании симптомов — усилении катаральных проявлений, устойчивых показателях температуры выше 38℃. Тактику лечения в стационаре определяют по состоянию пациента.
Вакцинация

Профилактика
Превентивные меры против COVID-19 не изменились со времен первой волны пандемии. Для профилактики заражения рекомендуется:
соблюдать дистанцию;
по возможности минимизировать поездки на метро и наземном транспорте;
чихать и кашлять в заранее подготовленные салфетки или в локтевой сгиб;
носить маску или респиратор;
чаще мыть руки с мылом, пользоваться антисептическими средствами.
Единственной защитой, позволяющей перенести Ковид-19 в легкой форме, остается вакцинация.
Инфекционные заболевания костей и суставов - остеомиелиты и артриты: причины, диагностика, лечение
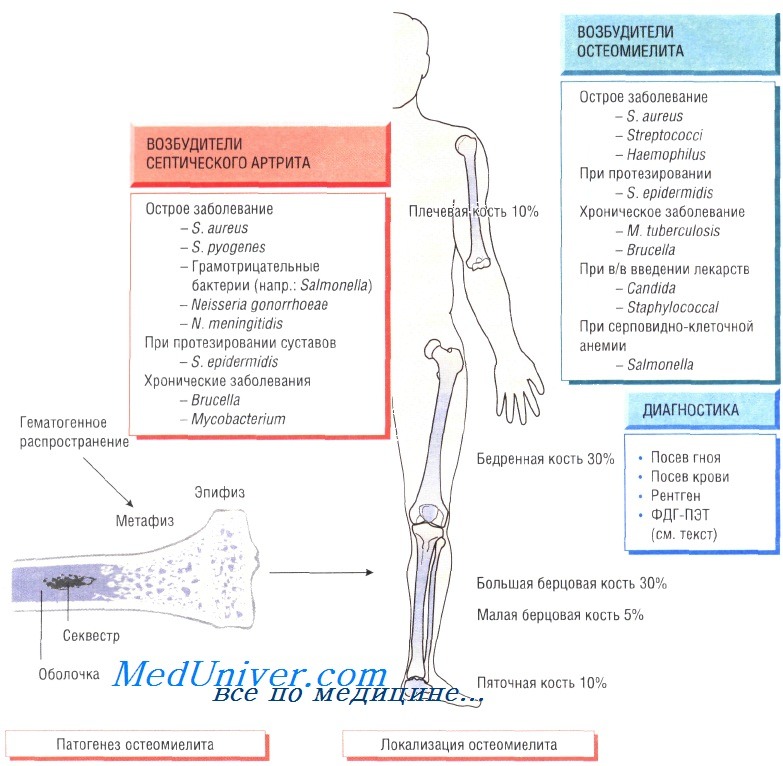
Остеомиелит (инфекция костной ткани) возникает в результате гематогенного распространения инфекции или поражения кости вследствие заболеваний суставов, а также после травмы и хирургического вмешательства. Образование гноя способствует развитию ишемии и некроза тканей. Омертвевшую часть кости называют секвестром. Вокруг очага инфекции происходит формирование новой костной ткани (оболочки).
У детей чаще всего отмечают поражение метафизов трубчатых костей (бедренной, большеберцовой и плечевой). У взрослых также может развиться остеомиелит позвоночника.
В 90% случаев в роли возбудителя остеомиелита выступает Staphylococcus aureus, реже — Streptococcus pyogenes (4%), Haemophilus influenzae (4%), Escherichia coli, Mycobacterium tuberculosis и микроорганизмы родов Salmonella и Brucella. У пациентов с серповидно-клеточной анемией чаще всего диагностируют сальмонеллёзную этиологию заболевания.
Клинические признаки остеомиелита. У пациентов отмечают гипертермию и болевой синдром, причём у некоторых из них (особенно в молодом возрасте) боль чётко не локализована. Дети часто перестают двигать поражённой конечностью (псевдопаралич). При прогрессировании заболевания наблюдают отёчность мягких тканей, сопровождающуюся образованием полостей.
При отсутствии необходимого лечения и поздней диагностики возникают патологические переломы. Кроме того, повышается риск развития хронической формы остеомиелита. Очень часто очаги острой или хронической инфекции возникают вокруг инородных тел (хирургические нитки, осколки при травме).
Диагностика остеомиелита. Изменения, определяемые при радиологических исследованиях, возникают только на поздних стадиях болезни, когда происходит деминерализация костей. Сцинтиграфия позволяет обнаружить инфекцию, но не дифференцировать инфекционный и воспалительный процессы. Наиболее чувствительный метод — позитронно-эмиссионная томография с использованием фтордеоксиглюкозы (ФДГ-ПЭТ). Большое значение имеет посев образцов крови пациента, хотя на ранних стадиях инфекции результат может быть отрицательным. Для идентификации возбудителя и определения его чувствительности к антибиотикам осуществляют посев гноя, отобранного при помощи иглы или прямой биопсии.
Лечение остеомиелита. Основной метод лечения — дренирование и иссечение секвестра. Эмпирическую антибиотикотерапию (флуклоксациллин и фузидовая кислота) необходимо начинать как можно быстрее, не дожидаясь результатов посева, так как в большинстве случаев заболевание вызывают стафилококки и стрептококки. Другие препараты (ципрофлоксацин) назначают при выделении чистой культуры сальмонелл или подозрении на сальмонеллёзную инфекцию у пациентов с серповидно-клеточной анемией. Лечение продолжают до очевидного выздоровления и исчезновения признаков воспаления (около 6 нед).
Хронический остеомиелит
При неправильном лечении, а также после хирургической операции или травмы болезнь переходит в хроническую форму. С внедрением в клиническую практику протезирования у пожилых людей всё чаще обнаруживают хронический остеомиелит, связанный с контаминацией протезов слабовирулентными микроорганизмами (коагулаза-отрицательными стафилококками).
У 50% больных возбудителем становятся Staphylococcus aureus, в остальных случаях чаще — грамотрицательные бактерии (рода Pseudomonas, Proteus и Е. coli). Основные симптомы — постоянный болевой синдром, отёк, деформация тканей и хронические выделения из свищей. Для диагностики необходимо выполнить посев гноя, отобранного в асептических условиях. Залогом эффективного лечения считают правильно подобранную антибактериальную терапию и успешное выполнение хирургического вмешательства. При возникновении инфекции в месте установки протеза его необходимо удалить (для эффективности лечения).
Гнойный артрит
Гнойный артрит обычно возникает на фоне бактериемии, при этом в 95% случаев возбудителем являются S. aureus и S. pyogenes. Кроме того, в этиологии заболевания участвуют кишечные бактерии, сальмонеллы, бруцеллы, Neisseria gonorrhoeae, Н. influenzae, Borrelia burgdorferi, Pasteurella и M. tuberculosis. Чаще происходит поражение крупных суставов (например, коленного), но нередко отмечают инфекции плечевого, тазобедренного, голеностопного, локтевого и запястного суставов.
Очень часто заболевание возникает при протезировании суставов, когда во время операции или в результате гематогенного распространения на протезе развиваются микроорганизмы, входящие в состав микрофлоры кожи (обычно S. aureus или Staphylococcus epidermidis). Источник инфекции может быть на удалённом расстоянии от места развития артрита.
Клинические признаки гнойного артрита. У детей болезнь начинается с внезапного повышения температуры, возникновения боли и отёчности, затрудняющих движения в поражённом суставе. У взрослых артрит может развиваться постепенно. В ряде случаев в анамнезе есть указания на заболевания мочевыводящих путей или сальмонеллёз. Другие характерные симптомы — развитие целлюлита или появление сыпи (например, сыпь при гонококковой инфекции).
Перед установлением диагноза необходимо исключить такие заболевания, как ревматоидный артрит, остеоартрит, подагра, псевдоподагра и реактивный артрит. Для диагностики выполняют пункцию сустава. Проводят бактериологическое исследование суставной жидкости (окраска по Граму), возможно повышение количества лейкоцитов. Результаты посева оценивают через 48 ч. При подозрении на бруцеллёз для посева отбирают образцы костного мозга пациента.
Лечение следует начинать с внутривенного введения антибиотиков, эффективных в отношении определённого или предполагаемого возбудителя. Затем продолжают курс антибактериальной терапии (приём препаратов внутрь) до 6 нед. Иногда необходима пункция и промывание сустава.
Вирусный артрит
Некоторые вирусы (например, вирус краснухи, паротита и гепатита В) могут стать причиной артрита. Артрит, вызванный вирусом краснухи (чаще наблюдается у женщин), развивается через несколько дней после возникновения сыпи. Некоторые альфавирусы способны вызывать тяжёлые заболевания костей и суставов. Иногда артрит возникает вследствие иммунной реакции на возбудителя в периоде реконвалесценции некоторых инфекционных заболеваний (например, после менингококковой инфекции, шигеллёза или хламидиоза). При хламидиозе возможно развитие синдрома Рейтера — сочетание увеита и артрита.
Инфекции суставов после протезирования
Суставные протезы могут подвергнуться микробной контаминации во время операции и при гематогенном распространении инфекции. Возбудителями обычно становятся низковирулентные микроорганизмы (например, S. epidermidis). Тяжёлые последствия наблюдают в результате инфекции, вызванной S. aureus (особенно его метициллинрезистентны-ми штаммами). Для лечения назначают внутривенное введение антибактериальных препаратов (по результатам исследования чувствительности микроорганизмов к антибиотикам).
В связи с развитием инфекции суставной протез необходимо удалить, при этом следует соблюдать меры предосторожности для недопущения распространения инфекции. Пациентам, которым предстоит протезирование суставов, назначают курс профилактической антибиотикотерапии препаратами, эффективными в отношении S. aureus.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
- Вернуться в раздел "Микробиология"
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
а) Терминология:
1. Сокращения:
• Одиночное поражение = плазмоцитома (ПЦ):
о Одиночная плазмоцитома кости
о Внекостномозговая плазмоцитома (включая головной мозг/ЦНС)
• Мультифокальное поражение = множественная миелома (ММ)
2. Определение:
• Клональное В-лимфоцитарное новообразование из конечно дифференцированных плазматических клеток
б) Визуализация:
4. МРТ признаки миеломы:
• Т1-ВИ:
о Поражение костных структур: гипоинтенсивный очаг (25%):
- Диффузная инфильтрация костного мозга - менее часто
о Менингеальный миеломатоз: сигнал от изо- до гиперинтенсивного
• Т2-ВИ:
о Поражение костных структур: гиперинтенсивный очаг (53%)
о Менингеальный миеломатоз: выражено гипоинтенсивный сигнал
• Постконтрастные Т1-ВИ:
о Интенсивное контрастное усиление поражения
о Менингеальный миеломатоз: равномерное контрастное усиление, диффузный или очаговый характер
7. Рекомендации по визуализации:
• Лучший инструмент визуализации:
о Рентгенография (обзорная)
о КТ в костном окне > МРТ для оценки поражений черепа
о МРТ - лучший метод для определения поражения твердой мозговой оболочки, лептоменинкс, мозговой паренхимы
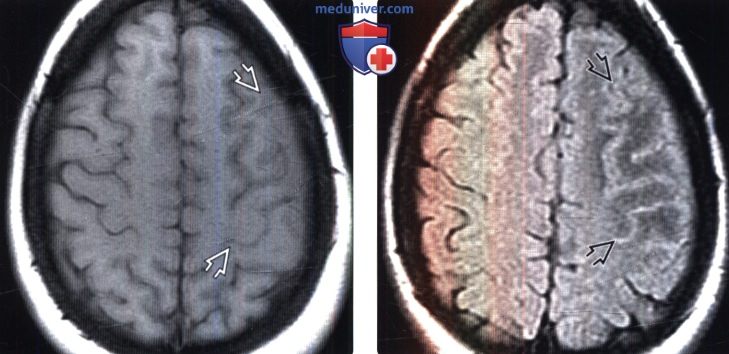
(Слева) МРТ, Т1-ВИ, аксиальный срез: у пациента с макроглобулинемией Вальденстрема и правосторонней мышечной слабостью наблюдается легкая стушеванность борозд конвекситальной поверхности левого большого полушария.
(Справа) МРТ, FLAIR, аксиальный срез: у этого же пациента определяется повышение интенсивности сигнала от стушеванных борозд.
г) Патология:
2. Стадирование и классификация миеломы:
• Система стадирования Дьюри-Салмона:
о I стадия: все нижеследующие критерии:
- Содержание гемоглобина < 10 г/дл
- Содержание кальция в сыворотке в норме или < 12 мг/дл
- Отсутствие анемии, гиперкальциемии, поражения костных структур
- Низкий М-компонент: содержание IgG < 5 г/дл, IgA < 3 г/дл, белка Бенс Джонса < 4 г/сутки
- Малая клеточная масса миеломы: < 0,6 клеток х 10 12 /м 2
о II стадия: несоответствие критериям I или III стадий:
- Промежуточная клеточная масса миеломы: 0,6-1,2 клеток х 10 12 /м 2
о III стадия: один из нижеследующих критериев:
- Содержание гемоглобина < 8,5 г/дл
- Содержание кальция в сыворотке > 12 мг/дл
- Выраженные литические поражения костных структур
- Содержание IgG > 7 г/дл, IgA > 5 г/дл, белка Бенс Джонса > 12 г/сутки
- Большая клеточная масса миеломы: > 1,2 клетки х 10 12 /м 2
о Подразделение (А или В):
- А = относительно нормальная функция почек
- В = измененная функция почек
3. Макроскопические и хирургические особенности:
• Замещение костного мозга студенистой красновато-коричневой тканью
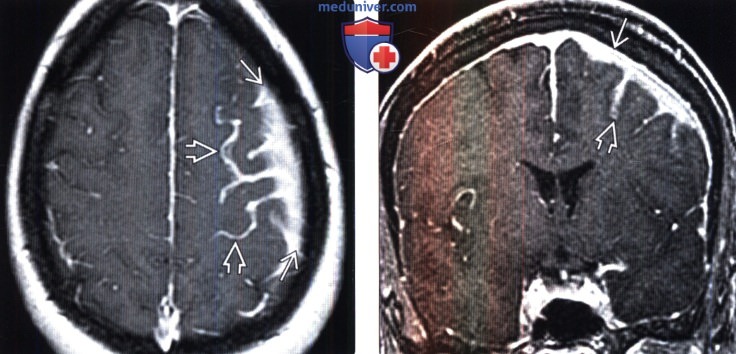
(Слева) МРТ, постконтрастное Т1-ВИ, аксиальный срез: у этого же пациента визуализируется объемное образование твердой мозговой оболочки, накапливающее контрастное вещество и распространяющееся в смежные отделы субарахноидального пространства мягкой мозговой оболочки.
(Справа) МРТ, постконтрастное Т1-ВИ, режим подавления сигнала от жира, корональный срез: объемное образование, прилежащее широким основанием к твердой мозговой оболочке и распространяющееся в смежные борозды большого полушария. В СМЖ были обнаружены плазматические клетки, что согласуется с диагнозом макроглобулинемия Вальденстрема.
д) Клиническая картина:
1. Проявления миеломы:
• Наиболее частые признаки/симптомы
о Наиболее частый симптом: боль в костях (68%)
о Редкие проявления:
- Синдром гипервязкости: одышка, спутанность сознания и боль в груди
- Криоглобулинемия: преципитирующие частицы вызывают боль/онемение пальцев кистей/ног в холодную погоду
- Амилоидоз: отложение амилоидного белка, ↓ артериального давления и почечная, сердечная или печеночная недостаточность
- Синдром Бинга-Нила: лимфоплазматическая лимфома с вовлечением ЦНС
• Клинический профиль:
о Диагноз часто ставится на основании результатов рутинных лабораторных методов исследования
о Диагноз подтверждается с помощью аспирации/биопсии костного мозга
3. Течение и прогноз:
• Одиночная ПЦ черепа: различие в прогнозе между ПЦ, берущей начало в кости или твердой мозговой оболочке, отсутствует
• Множественная миелома:
о 70% плазмоцитом прогрессируют до ММ
о Часто развивается почечная недостаточность
о Лейкопения приводит к частым пневмониям
о Вторичный амилоидоз (6-1 5%)
• Пятилетняя выживаемость (20%); смерть не от ММ, а от поражения почек, инфекционных осложнений, тромбоэмболии:
о При традиционной химиотерапии медиана выживаемости составляет около трех лет
• Показатели хорошего прогноза:
о I или II стадии заболевания
о Нормальная 13 хромосома:
- Цитогенетические изменения являются наиболее важным фактором
- Делеция 13 хромосомы или 11q или любая транслокация являются предикторами неблагоприятного прогноза
• Остеонекроз нижней челюсти, обусловленный приемом бисфос-фоната
4. Лечение миеломы:
• Лечение зависит от статуса заболевания
ж) Список литературы:
1. Ghodke К et al: A retrospective study of correlation of morphologic patterns, MIB1 proliferation index, and survival analysis in 134 cases of plasmacytoma. Ann Diagn Pathol. ePub, 2015
2. Shpilberg KA et al: Imaging of extraosseous intracranial and intraspinal multiple myeloma, including central nervous system involvement. Clin Imaging. 39(2):21 3-9, 2015
3. Abdallah AO et al: Patterns of central nervous system involvement in relapsed and refractory multiple myeloma. Clin Lymphoma Myeloma Leuk. 14(3):211—4, 2014
Затруднённое дыхание и отсутствие выделений из носа – противоречивые симптомы, свидетельствующие о том, что вы столкнулись с заложенностью носа без насморка. Как правило, это дискомфортное состояние также сопровождают следующие симптомы: слезотечение, болевые ощущения в лицевой области, чихание и зуд в носовой полости.
Данная проблема ощутимо снижает качество жизни: мозг испытывает кислородное голодание (дыхательная гипоксия), наблюдается повышенная утомляемость, снижается выносливость и работоспособность, также ухудшается качество сна, что отрицательно сказывается на нервной системе.

Ознакомившись с этой статьёй, вы узнаете основные причины проблемы, способы диагностики заболевания и поймёте, как лечить заложенность носа без насморка.
Причины заложенности носа без насморка
Затруднённое дыхание без прочих симптомов может иметь одно из следующих оснований:
- Начальная стадия заболевания. Происходит поражение болезнетворными бактериями дыхательных путей, симптомы временно отсутствуют.
- Аллергия – иммунный ответ организма на пыль, цветущие растения, пищу, шерсть животных.
- Пыльный и сухой воздух.
- Нарушение формы носовой перегородки – врождённая особенность носа или приобретённая в результате механической травмы.
- Полипы – доброкачественные новообразования, которые образуются вследствие частых простудных заболеваний, воспалений носоглотки, аллергического насморка, чрезмерного употребления алкогольных напитков, курения, анатомических особенностей строения полости носа.
- Инородный предмет в носу вызывает боль и дискомфорт, появляется чихание и слезотечение.
- Гормональные нарушения часто встречаются у девушек-подростков, у женщин во время беременности и накануне менопаузы – такое состояние не угрожает здоровью.
- Результат применения медикаментов. К примеру, затруднённость дыхания вследствие многократного и продолжительного использования сосудосуживающих капель или индивидуальная непереносимость лекарства.
- Ринофарингит – воспаление ходов носа, лимфатических узелков, выделяемый секрет стекает по тыльной стенке горла больного, нос остаётся сухим.
- Воспалительные процессы слизистой носа (разные виды синуситов, фронтит). Отёчность и гнойные выделения перекрывают доступ воздуха.
- Онкологические заболевания мозга и носовых каналов – угрожающее жизни состояние здоровья. Человек может ощущать болезненность, тошноту, головокружение и слабость.
При подозрении на онкологическое заболевание нужно обратиться к врачу (онкологу) и пройти комплексное обследование.
Почему затруднено носовое дыхание у ребёнка?
С вышеописанной проблемой сталкиваются не только взрослые, но и дети. Факторы заложенности носа у малышей:
- дети младшего возраста имеют узкие носовые ходы и поступающего кислорода порой мало, поэтому они часто дышат ртом;
- слизистая относительно сухая, скопления засохших выделений – причины заложенности носа, наблюдаются у детей от двух лет.
Часто встречающиеся факторы затруднённого носового дыхания у малышей – это различные виды воспалений слизистой, а также инородные тела (пуговицы, кусочки пищи, мелкие детали от игрушек).
Диагностика заложенности носа
Существует большой список серьёзных заболеваний, о которых может сигнализировать заложенность носа без насморка. Будьте осторожны с самолечением, в первую очередь рекомендуем обратиться к квалифицированному специалисту.
Методы домашней диагностики зависят от конкретного заболевания.
Для остальных способов диагностики нужны результаты анализов, поэтому проводиться они должны под наблюдением специалиста. Даже если причина затруднённого дыхания была установлена самостоятельно, предположение необходимо подтвердить у ЛОР специалиста. Иначе неверная терапия может повлечь за собой серьёзное ухудшение состояния больного.
При обращении ЛОР специалист проведёт комплексное обследование, позволяющее с высокой долей вероятности установить причину заболевания. На первом приёме пациента осматривают с помощью эндоскопа, с целью обнаружения инородных тел в носовых ходах.
Затем врач может назначить лабораторные исследования – различные анализы, мазки, бактериологический посев. Проанализировав все результаты, ЛОР-специалист поставит диагноз. При необходимости дополнительно назначают УЗИ и рентген.
Чем опасна постоянная заложенность носа без насморка?
Хроническое затруднённое дыхание носом приводит к ряду негативных перемен в организме:

- снижение остроты обоняния до полной его потери (иногда без восстановления);
- возникновение головных болей (кислородное голодание);
- хроническая форма аллергического ринита может спровоцировать бронхиальную астму;
- продолжительное затруднённое дыхание у детей может способствовать ухудшению слуха и обоняния, вызвать умственную отсталость;
- появление ночного храпа;
- сбой в процессе кровообращения мозга – серьёзная угроза для жизни;
- отсутствие сна, изнуряющая слабость, ухудшение памяти, депрессии, апатии, длительное нервное напряжение.
Как лечить заложенность носа без насморка?
Терапия затруднённого дыхания включает различные лечебные мероприятия.
Современная медицина предлагает ряд лекарств, улучшающих состояние больного и облегчающих дыхание. Например, сосудосуживающие капли на основе оксиметазолина. Один из наиболее эффективных препаратов – Сиалор ® Рино.

где купить Сиалор?
Предлагаем ознакомиться с методами борьбы с затруднённым дыханием, применяемыми в разных случаях.
Однако перед началом лечения мы рекомендуем уточнить диагноз у врача: специалист точно определит причину возникновения такого состояния и подберет оптимальную схему лечения.
Пыльный сухой воздух
Увлажнение слизистой носа, пока не появится насморк:
- употребление значительного количества жидкости помогает восстановить гидробаланс организма и содействует увлажнению слизистой оболочки;
- полоскание носа раствором, содержащим морскую соль;
- проветривание помещения и увлажнение воздуха до 50-70%;
- прогулки на свежем воздухе.
Затем необходимо лечить насморк, выявив его причину.
Вазомоторный ринит
Лечение вазомоторного ринита – задача непростая, потому что в его основе лежит гормональный сбой в организме. Часто устранить проблему медикаментами не удаётся, необходимо пройти дополнительное обследование и обратиться к эндокринологу. После нормализации гормонального баланса проблема затруднённого дыхания проходит сама.
Деформация носовой перегородки и патологии развития носа
Если затруднённое дыхание спровоцировано неправильным строением носовой перегородки, рекомендуется хирургическое вмешательство по её восстановлению. Операция проводится с использованием анестезии, реабилитация занимает не больше двух недель.
Медикаментозный ринит
Рекомендовано постепенно уменьшать дозировку сосудосуживающих препаратов до полного отказа от их использования.
С вышеописанной проблемой сталкиваются не только взрослые, но и дети. Участились случаи, когда заложенность носа появляется в достаточно раннем возрасте. Для безопасного лечения медикаментозного ринита лучше использовать препараты с оксиметазолином в качестве активного компонента.
Инородное тело
Удалением посторонних предметов занимаются специалисты. Самостоятельно проводить такую манипуляцию опасно, так как велик риск травмировать носовую перегородку, ухудшив тем самым состояние.
Воспалительные заболевания горла
Задний ринит
Необходимо постоянно увлажнять слизистую с помощью регулярных полосканий носа раствором на основе морской воды и приёма значительного количества жидкости.
Вирусный ринит
При вирусном рините организм самостоятельно справляется с заболеванием. Медикаменты помогают устранить симптомы болезни и улучшить состояние больного.
Вирусная инфекция требует квалифицированного лечения, если затруднённость дыхания наблюдается больше трёх недель. Отоларинголог назначает противовирусные и сосудосуживающие препараты.
Полипы
В некоторой мере удаётся избавиться от заложенности с помощью медикаментов, направленных на снятие отёчности слизистой носа. При тяжёлом течении заболевания необходимо хирургическое вмешательство.
Сильная заложенность носа без насморка – ситуация тревожная. Приносит немалый дискомфорт и нарушает режим сна и бодрствования. Это явление специалисты оценивают как более серьёзное, чем классический насморк, так как оно может указывать на воспаление носовой полости. Также среди популярных причин затруднённого носового дыхания – инфекция слизистой носа, последствия травмы или аллергический ответ организма.
Читайте также:

