Вирус эбола не так страшен
Обновлено: 19.04.2024
Вирус Эболы вызывает острое тяжелое заболевание, которое часто оказывается летальным в отсутствие лечения. Впервые БВВЭ заявила о себе в 1976 году в ходе 2 одновременных вспышек в Нзаре (сейчас Южный Судан), и в Ямбуку, ДРК. Вторая вспышка произошла в селении рядом с рекой Эбола, от которой болезнь и получила свое название.
Вспышка в Западной Африке в 2014-2016 гг. является самой крупной и сложной вспышкой Эболы со времени обнаружения этого вируса в 1976 году. В ходе этой вспышки заболели и умерли больше людей, чем во всех остальных вспышках вместе взятых. Она также распространяется между странами, начавшись в Гвинее и перекинувшись через сухопутные границы в Сьерра-Леоне и Либерию. Нынешняя вспышка 2018–2019 гг. в восточных районах ДРК имеет чрезвычайно сложный характер, в том числе потому, что принятие ответных мер в области общественного здравоохранения всерьез затрудняется небезопасной обстановкой.
Семейство вирусов Filoviridae включает 3 рода: Лловиу, Марбург и Эбола. Выделены 6 видов Эболы: Заир, Бундибуджио, Судан, Рестон и Таи форест и Бомбали. Вирус, вызвавший нынешнюю вспышку в ДРК и вспышки 2014–2016 гг. в Западной Африке, относится к виду Zaire ebolavirus. Первые три из них — вирусы Эбола Бундибуджио, Заир и Судан — ассоциируются с крупными вспышками в Африке.
Полагают, что естественными хозяевами вируса Эбола являются фруктовые летучие мыши семейства Pteropodidae. Эбола попадает в популяцию человека в результате тесного контакта с кровью, выделениями, органами или иными жидкостями организма инфицированных животных, например шимпанзе, горилл, фруктовых летучих мышей, обезьян, лесных антилоп и дикобразов, обнаруженных мертвыми или больными во влажных лесах.
Эбола затем распространяется в результате передачи от человека человеку при тесном контакте (поврежденных кожные покровов или слизистой оболочки) через:
- кровь или физиологические жидкости заболевшего Эболой или умершего от нее лица;
- предметы, загрязненные физиологические жидкостями (такими как кровь, кал, рвота) заболевшего Эболой лица, или тело умершего от нее пациента.
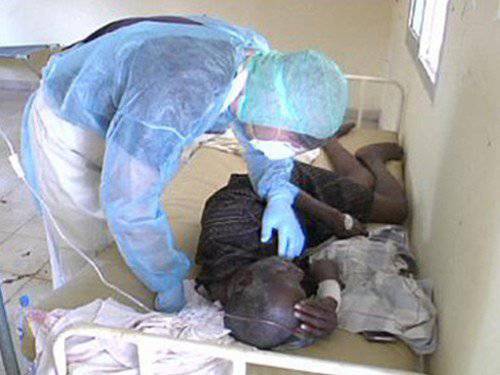
Медработники часто заражаются при оказании помощи пациентам с подозреваемой или подтвержденной БВВЭ. Это происходит в результате тесных контактов с пациентами при недостаточно строгом соблюдении норм инфекционного контроля.
Погребальные обряды, которые включают в себя прямой контакт с телом умершего, также могут в передаче вируса Эбола.
Люди остаются заразными до тех пор, пока их вирус находится в организме.
Симптомы
Инкубационный период, то есть временной интервал от момента заражения вирусом до появления симптомов составляет от 2 до 21 дня. Инфицированный Эболой человек не может распространять болезнь до момента появления симптомов. Симптомы БВВЭ могут наступать внезапно и включают в себя:
- лихорадку
- слабость
- мышечные боли
- головную боль
- боль в горле
За этим следуют:
- рвота
- диарея
- сыпь
- нарушения функций почек и печени и
- в некоторых случаях, как внутренние, так и внешние кровотечения (например, выделение крови из десен, кровь в кале).
- Лабораторные тесты выявляют низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени.
Диагностика
Бывает трудно отличить БВВЭ от других инфекционных болезней, например малярии, тифоидной лихорадки и менингита. Для подтверждения того, что симптомы вызваны вирусом Эбола, проводятся следующие исследования:
- энзим-связывающий иммуносорбентный анализ с захватом антител (ELISA);
- тесты на выявление антигенов;
- реакция сывороточной нейтрализации;
- полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- электронная микроскопия;
- изоляция вируса в клеточных культурах.
При выборе диагностических тестов необходимо принимать во внимание технические спецификации, уровни заболеваемости и распространенности болезни и социальные и медицинские последствия результатов тестирования. Диагностические тесты, которые прошли процедуру независимой и международной оценки
настоятельно рекомендуются к использованию.
Рекомендуемые ВОЗ на сегодняшний день тесты включают следующие:
Автоматизированные и полуавтоматизированные тесты методом амплификации нуклеиновых кислот (NAT) для регулярной диагностики.
Экспресс-тесты по выявлению антигенов для использования в отдаленных районах с отсутствием доступа к NAT. Эти тесты рекомендуется использовать в целях скрининга в качестве компонента эпиднадзора, однако реактивные тесты необходимо подтверждать методом NAT.
Предпочтительные образцы для диагностики:
Цельная кровь, собранная в ЭДТК у живых пациентов с симптомами.
Образец жидкости из ротовой полости, хранимый в универсальной транспортной среде и собранный у скончавшихся пациентов или в случае, когда сбор крови не возможен.
Образцы, взятые у пациентов, представляют чрезвычайно высокую биологическую опасность; лабораторное тестирование неинактивированных образцов следует проводить в условиях максимальной биологической изоляции. Во время национальных и международных перевозок все биологические образцы должны быть помещены в системы тройной упаковки.
Лечение
Поддерживающая терапия с пероральным или внутривенным введением жидкости и лечением конкретных симптомов повышает выживаемость. Апробированного лечения БВВЭ пока не существует. Однако в настоящее время проводится оценка ряда потенциальных средств лечения, включая продукты крови, иммунные и лекарственные терапии.
В ходе нынешней вспышки Эболы 2018–2019 гг. в ДРК в соответствии со сводом этических принципов, разработанных в консультации с экспертами на местах и из ДРК, впервые проводится многокомпонентное рандомизированное контролируемое исследование для оценки эффективности и безопасности лекарственных средств, применяемых для лечения пациентов с Эболой.
Вакцины
Вакцина rVSV-ZEBOV применяется в ходе текущей вспышки Эболы 2018–2019 гг. в ДРК. Первоначальные данные указывают на высокую эффективность данной вакцины. Стратегическая консультативная группа экспертов ВОЗ заявила о необходимости оценки дополнительных вакцин против Эболы.
Профилактика и контроль
Качественные меры борьбы со вспышками опираются на комплекс мероприятий, а именно ведение больных, эпиднадзор и отслеживание контактов, качественную лабораторную службу, безопасные погребения и социальную мобилизацию. Важное значение в успешной борьбе со вспышками имеет вовлечение местных сообществ. Эффективным способом сокращения передачи болезни среди людей является повышение информированности о факторах риска заражения БВВЭ и мерах индивидуальной защиты (включая вакцинацию). В обращениях по вопросам сокращения рисков должны акцентироваться следующие факторы:
- Снижение риска передачи инфекции от диких животных человеку в результате контактов с инфицированными фруктовыми летучими мышами, обезьянами/приматами, лесными антилопами и дикобразовыми и потребления их сырого мяса.
- Снижение риска передачи инфекции от человека человеку в результате прямого или тесного контакта с людьми, имеющими симптомы БВВЭ, особенно с жидкостями их организма. При уходе за больными в домашних условиях необходимо надевать перчатки и надлежащие средства индивидуальной защиты. После посещения больных в больницах и ухода за больными в домашних условиях необходимо регулярно мыть руки.
- Меры по сдерживанию вспышек, включающие быстрое и безопасное погребение умерших, выявление лиц, возможно имевших контакты с кем-либо из числа зараженных Эболой, мониторинг состояния здоровья людей, имевших контакты с больными, в течение 21 дня, важность разделения здоровых и больных людей с целью предупреждения дальнейшей передачи, важность надлежащего соблюдения гигиены и поддержания чистоты.
- Для снижения риска возможной передачи инфекции половым путем — в связи с тем, что такой риск не может быть исключен, мужчины и женщины, выздоровевшие после Эболы, должны воздерживаться от всех видов секса (включая анальный и оральный секс), по меньшей мере, в течение трех месяцев после появления симптомов заболевания. Если воздержание от секса невозможно, рекомендуется использовать мужские или женские презервативы. Рекомендуется избегать контактов с физиологическими жидкостями и мыть руки с мылом. ВОЗ не рекомендует изолировать выздоравливающих пациентов мужского и женского пола с негативными результатами теста крови на вирус Эбола.
- Для снижения риска возможной передачи инфекции половым путем ВОЗ, исходя из данных подробного анализа проводимых исследований и выводов Консультативной группы ВОЗ по реагированию на болезнь, вызванную вирусом Эбола, рекомендует мужчинам перенесшим БВВЭ, практиковать безопасный секс и соблюдать правила гигиены в течение 12 месяцев после появления симптомов заболевания или до тех пор, пока не будет получено два негативных результата теста спермы на вирус Эбола. Рекомендуется избегать контактов с физиологическими жидкостями и мыть руки с мылом. ВОЗ не рекомендует изолировать выздоравливающих пациентов мужского и женского пола с негативными результатами теста крови на вирус Эбола.
Помощь лицам, выздоровевшим после БВВЭ
У выздоровевших после Эболы лиц наблюдается ряд медицинских осложнений, в том числе нарушений психического здоровья. Вирус Эбола может длительно сохраняться в некоторых физиологических жидкостях, включая сперму. Лица, перенесшие Эболу, нуждаются в комплексной поддержке для решения возникающих у них проблем медицинского и психосоциального характера, а также для минимизации риска дальнейшей передачи вируса Эбола. В целях удовлетворения этих потребностей целесообразно организовать специальную программу оказания помощи выздоровевшим после Эболы лицам.
Дополнительную информацию можно найти в Руководстве по оказанию клинической помощи лицам, перенесшим болезнь, вызванную вирусом Эбола.
Известно, что вирус Эбола сохраняется в иммунопривилегированных частях тела некоторых людей, перенесших болезнь, вызванную вирусом Эбола. Эти части тела включают семенники, внутреннюю часть глаз и центральную нервную систему. У женщин, инфицированных во время беременности, вирус сохраняется в плаценте, околоплодной жидкости и эмбрионе. У женщин, инфицированных во время грудного вскармливания, вирус может сохраняться в грудном молоке.
Исследования вирусной устойчивости свидетельствуют о том, что у небольшой процентной доли выздоровевших людей результаты тестирования методом полимеразной цепной реакции с обратной транскриптазой (ОТ-ПЦР) некоторых физиологических жидкостей могут оставаться позитивными на вирус Эбола на протяжении более 9 месяцев.
Необходимы дополнительные данные эпиднадзора и дальнейшие исследования в отношении рисков, связанных с передачей половым путем, и, в частности, в отношении наличия жизнеспособного и трансмиссивного вируса в семенной жидкости в течение длительного времени. На основании имеющихся фактических данных, ВОЗ предлагает следующие временные рекомендации:
- Все лица, выжившие после Эболы, и их половые партнеры должны пройти консультирование в целях соблюдения практики безопасного секса до получения дважды отрицательного результата теста семенной жидкости. Выжившим лицам должны предоставляться презервативы.
- Мужчинам, выжившим после Эболы, следует предлагать проводить тестирование семенной жидкости через три месяца после начала заболевания и затем, в случае положительных результатов теста, каждый месяц до получения дважды отрицательного результата теста семенной жидкости на вирус с помощью ПЦР-РВ с недельным интервалом между тестами.
- Лица, выжившие после Эболы, и их половые партнеры должны
- После получения отрицательного результата теста лица, выжившие после Эболы, могут безопасно возобновить нормальную половую жизнь, не опасаясь передачи вируса.
- На основе анализа дополнительных данных, полученных в результате продолжающихся научных исследований, и итогов обсуждения Консультативной группой ВОЗ по реагированию на болезнь, вызванную вирусом Эбола, ВОЗ рекомендует, чтобы мужчины, перенесшие болезнь, вызванную вирусом Эбола, практиковали безопасный секс и соблюдали гигиену в течение 12 месяцев после появления симптомов заболевания или до тех пор, пока не будут получены два негативных результата теста их семенной жидкости на вирус Эбола.
- До получения дважды отрицательного результата теста семенной жидкости на вирус Эбола выжившие после этой болезни должны соблюдать надлежащие правила гигиены рук и личной гигиены, незамедлительно и тщательно моясь водой с мылом после любого физического контакта с семенной жидкостью, в том числе после мастурбации. В течение этого периода следует соблюдать осторожность в обращении с использованными презервативами и утилизировать их безопасным образом в целях недопущения контакта с семенной жидкостью.
- В отношении всех выживших лиц, их партнеров и семей следует проявлять сочувствие и уважать их достоинство.
Деятельность ВОЗ
ВОЗ преследует цель предотвратить вспышки Эболы, обеспечивая эпиднадзор за болезнью, вызываемой вирусом Эбола, и оказывая поддержку странам, подвергающимся риску, в разработке планов обеспечения готовности. Документ "Эпидемия болезни, вызываемой вирусами Эбола и марбургской лихорадки: обеспечение готовности, предупреждение, контроль и оценка" обеспечивает общее руководство по борьбе против вспышек болезней, вызванных вирусами Эбола и марбургской лихорадки.
Ответные меры ВОЗ при обнаружении вспышки включают в себя содействие в таких областях, как налаживание взаимодействия с местным населением, выявление заболевших, отслеживание контактов, проведение вакцинаций, ведение пациентов, организация лабораторного обслуживания, обеспечение инфекционного контроля, материально-технического снабжения и учебных мероприятий, а также помощь в организации достойного захоронения умерших.
ВОЗ подготовила подробные рекомендации по вопросам профилактики инфекции, вызываемой вирусом Эбола, и борьбы с ней:
Таблица: Хронология вспышек болезни, вызванной вирусом Эбола
* В это число входят предполагаемые, возможные и лабораторно подтвержденные случаи.
Случаи лихорадки Эбола зафиксированы в Сьерра-Леоне, Либерии, Гвинее и Нигерии. По последним данным, число инфицированных вирусом людей превысило 1,7 тыс. человек. Это самая большая вспышка со времени открытия вируса. Всемирная организация здравоохранения (ВОЗ) признала, что вспышка лихорадки Эбола – это чрезвычайная ситуация международного значения.
Что такое геморрагическая лихорадка
С лихорадкой Эбола сложнее. Она относится к особо опасным инфекциям – но это не означает, что она смертельна во всех случаях. При вспышках Эболы предъявляются требования по санитарной охране территорий, но не по карантину (в отличие от чумы, желтой лихорадки, оспы и холеры). Сейчас власти стран, где возникла вспышка, вправе ввести карантин, но это разовые акции.
Как заражаются
Вирус Эбола неоднороден, одним из пяти видов человек не болеет вообще (то есть заразиться может, но никаких неприятных ощущений не испытает, зато им болеют домашние свиньи и эта проблема есть в Китае).
Высокая заразность, пояснил профессор Владимир Никифоров, объясняется тем, что в Африке больные остаются в своих домах и отказываются не только от госпитализации, но и от обращения к врачу. Лечатся жители зараженных территорий в основном у шаманов, а те, мягко говоря, не приветствуют контактов с европейцами. Случаются даже нападения на врачей-вирусологов. Больных держат дома и тесно контактируют с ними, на похоронах целуют, а перчатками и другими средствами защиты не пользуются вовсе. Отсюда и высокие показатели заразности.
Если больной окажется в цивилизованной стране, где будут соблюдаться меры предосторожности, он заразит далеко не 95% встречных (наибольшему риску подвергаются медицинские работники до постановки окончательного диагноза, для которого необходимы специальные анализы). Если человек, больной лихорадкой Эбола, проедет с вами в транспорте, ничего страшного, скорее всего, не случится (если, конечно, его не начнет тошнить). Сколько бы он ни чихал, это не страшно, Эбола – не грипп.
Можно ли вылечиться
Как готовятся врачи России и мира
Владимир Никифоров уверен, что пандемии лихорадки Эбола не будет. Врачи всего мира готовятся к встрече и предотвращению ее распространения.
Корпуса для больных (если кто-то заразится) герметичны, как подводная лодка. Пол залит эпоксидной смолой, все инженерные коммуникации выведены наружу, чтобы их можно было чинить, двери герметичны. Корпус под отрицательным давлением, т.е. не даст заразе разлететься в окружающую среду, а будет втягивать воздух в себя при разгерметизации. Скафандры надуты, чтобы при случайном прорыве перчатки не заразиться. Работы всегда ведутся парами, если с кем-то из врачей что-то случится, его выведут. На выходе из зоны работ происходит тщательная обработка, чтобы не вынести инфекцию.
Для инфекционной службы ничего нового в угрозе геморрагической лихорадки нет. В Москве на истекшей неделе прошли учения в 1-й и 2-й инфекционных больницах, где есть герметичные боксы для инфекционных больных. Есть такие боксы и в 3-й инфекционной больнице. Врачи морально и физически готовы к возможному заносу к нам возбудителя лихорадки Эбола.
В НИИ в Сергиевом Посаде был создан иммуноглобулин против лихорадке Эбола: он эффективен, если человек получает его до контакта с заболевшими и после контакта до возникновения симптомов.
Будет ли создана вакцина?
Сообщалось и о заболевшем из Уганды, который лечится в больнице Франкфурта-на-Майне.
ТАСС напоминает, что Мукпо заразился вирусом в Либерии. После появления у него первых симптомов телеоператор был изолирован, а затем доставлен для лечения в Соединённые Штаты. Позже из Либерии прибыли и его коллеги. У них врачи не обнаружили симптомов заражения.
На днях стало известно, что от лихорадки Эбола исцелилась испанская медсестра Тереса Ромеро. Она заразилась от испанского священника, лечившегося в её больнице (он умер 25 сентября).
Таким образом. Нигерия стала вторым после Сенегала государством, где эпидемия была прекращена.
Тем не менее, боязнь вируса в США велика.
Напомним, что точных чисел по погибшим от лихорадки в странах Западной Африки на сегодня нет. Их нет даже у врачей ВОЗ. Можно с некоторой долей уверенности говорить о примерно 4,5 тыс. погибших (в СМИ встречается, например, число 4555, но это лишь подтверждённые данные) и свыше 9 тыс. заразившихся. Трёхнедельный инкубационный период, вероятно, в ближайшие дни и недели выявит новых больных.
Появление вируса в США, кстати, уже сопровождается политическими курьёзами.
Ни сама Хиллари, ни политика демократов в США не нравятся многим. Не нравятся и тем студентам, что вышли в городе на пикет.
Как сообщает американское издание, член Демократической партии США 63-летний Ларри Митчел пригрозил пикетчикам, что заразит их вирусом Эбола.
Для начала эмоциональный старичок обозвал группу студентов, протестующих против политики демократов, фашистами. Затем Митчел заявил, что прибыл из Техаса, где заразился лихорадкой Эбола. И что сейчас он начнёт заражать участников протеста.
Студенты оказались не из пугливых. Тогда Митчел решил перейти к действиям. Он облизал руку и попытался вытереть её о пикетчиков. Этого они не выдержали — разбежались.
Вот так Америка сходит с ума в преддверии выборов в сенат 4 ноября. Вирус оказался одним из средств предвыборной борьбы. В историю войдёт тот факт, что первыми применили это средство демократы.
Впервые вирус Эбола был открыт в 1976 году в районе одноименной реки в Африке. Лихорадка насчитывает несколько штаммов, и у некоторых из них смертность достигает 90%. Однако заболевание никогда не принимает характер пандемии – главным образом из-за того, что зараженные очень быстро умирают. И если они успевают передать вирус кому-то в рамках своей деревни или города, то за пределы страны он вырывается крайне редко.
До сих пор не существует ни вакцины от этой лихорадки, ни эффективного лечения. Фармакологические компании отказались заниматься разработкой препаратов против вируса Эбола, так как такой проект виделся им экономически невыгодным: уж слишком мал рынок сбыта. А это значит, что отбить вложения просто не получится. Однако Министерство обороны США придерживалось иной позиции и активно финансировало создание вакцины. Правда, когда она уже с успехом прошла клинические испытания на животных, проект отчего-то был закрыт. И здесь появляется вполне закономерный вопрос: почему американские военные интересуются вирусом Эбола и зачем они останавливают разработку вакцины против него (притом, что препарат был практически готов)?
Очень странный патент
Центру по контролю и профилактике заболеваний США (CDC) принадлежит один любопытный патент, который распространяется на штамм вируса Эбола, известный под названием EboBun. Патент был получен в 2010 году, а его номер – CA2741523A1. Заявителем патента выступает ни кто иной, как правительство Соединенных Штатов Америки (в лице представителя от CDC). В описании патента указано, что в нем содержится изолированный штамм человеческого вируса Эбола, который был обнаружен в крови пораженных людей из Уганды.
Стоит отметить, что разбушевавшаяся в феврале текущего года в Западной Африке лихорадка Эбола имеет другой штамм. Однако первые заразившиеся этим вирусом почему-то были доставлены именно в США. Некоторые эксперты полагают, что это было сделано с особым умыслом: вероятно, CDC стремится расширить свой патентный портфель. Есть и более радикальные мнения, которые гласят, что лихорадка Эбола является искусственным заболеванием, то есть биологическим оружием, созданным руками человека.
Тонкости патентования
Патент – это исключительное право лица или организации на конкретное изобретение. Это право не позволяет другим людям и компаниям использовать данное изобретение в корыстных целях. Патент CDC, полученный на штамм вируса Эбола, фактически провозглашает Соединенные Штаты разработчиком и единоличным владельцем этого заболевания. А это значит, что и все смежные с данным патентом работы – например, разработку вакцины, – имеют право проводить только американские власти. Получается, что если внезапно где-то случится вспышка лихорадки Эбола со штаммом EboBun, то фактически никто не сможет создать от нее лекарство. Кроме США, разумеется.
Но и это еще не все. Правительство Штатов также утверждает, что, так как все штаммы Эбола сходны между собой примерно на 70% и более, то патент распространится и на них. Иными словами, согласно законам Соединенных Штатов Америки, они являются разработчиками и единоличными владельцами вируса Эбола.
К чему США патент на вирус Эбола?
Патентование смертоносной болезни само по себе выглядит очень странным – иначе отчего никто еще не заявил свои права на рак или диабет? Не менее странным выглядит и доставка больных вирусом Эбола в США: ведь для этого нет никаких медицинских причин. Во всяком случае, так утверждают именитые американские врачи. Не существует и экономической выгоды у такого проекта, так как рынок сбыта слишком узок. Для чего же тогда США нужен этот патент?
Существуют две теории (выдвинутые, между прочим, американскими экспертами). Одна из них отправляет к массовой панике по поводу птичьего, а затем и свиного гриппа. Происходит случайная утечка вируса из лабораторий (или, как вариант, побег зараженных людей), за этим следует вспышка болезни в городе, стране и мире. И даже неважно, что фактически никакой эпидемии может и не быть. Ведь у того же вируса Эбола симптомы едва ли отличны от обычной простуды – жар, ломота в суставах, головная боль и слабость. На фоне массовой истерии появляется до этого никому не известная фармакологическая компания, у которой уже есть готовая вакцина. Препарат скупают миллионами и люди, и правительства стран. А кто-то из, казалось бы, экономически невыгодного проекта – разработки лекарства от локального вируса – получает небывалую прибыль.
Второй сценарий еще хуже, так как он повествует о разработке биологического оружия. Учитывая характер распространения лихорадки Эбола и высокую летальность вируса, можно прийти к выводу, что уничтожать им людей можно точечно – деревнями, городами… или странами. И если у агрессора в запасе на случай непредвиденных обстоятельств имеется уже разработанная и протестированная вакцина, то биологическая война вполне может оказаться быстрой и успешной. Для США.
Для цитирования: Щелканов М.Ю., Zoumanigui N., Boiro M.Ye., Малеев В.В. Пять мифов о лихорадке Эбола: где кончается вымысел? РМЖ. Медицинское обозрение. 2015;23(2):58.
Эпидемия лихорадки Эбола, начавшаяся вконце 2013г., развивавшаяся без должной идентификации первые месяцы 2014г. ипревратившаяся всерьезную региональную проблему, прочно приковывает ксебе внимание специалистов, атакже политиков исредств массовой информации. Эта эпидемия еще раз показала, что встремительно глобализирующемся мире любое инфекционное заболевание, даже самое экзотическое, является .
Эпидемия лихорадки Эбола, начавшаяся в конце 2013 г., развивавшаяся без должной идентификации первые месяцы 2014 г. и превратившаяся в серьезную региональную проблему, прочно приковывает к себе внимание специалистов, а также политиков и средств массовой информации. Эта эпидемия еще раз показала, что в стремительно глобализирующемся мире любое инфекционное заболевание, даже самое экзотическое, является социально-значимым.
В данной работе в процессе разбора пяти наиболее часто встречающихся мифов о лихорадке Эбола излагаются научные данные о таксономическом статусе возбудителя, истории его открытия, этимологии терминов, причинах возникновения и ранних событиях современной эпидемии в Западной Африке, научно-практической помощи Гвинейской Республике со стороны Российской Федерации.
Миф 2. Современная эпидемия лихорадки Эбола в Западной Африке началась весной 2014 г.
Действительно, 23.03.2014 г. Африканское региональное бюро ВОЗ объявило об эпидемии лихорадки Эбола в Гвинейской Республике (в пределах лесистой части Северо-Гвинейской возвышенности); 29.03.2014 г. последовало подтверждение первого случая лихорадки Эбола в Республике Либерия, 25.05.2014 г. – в Республике Сьерра-Леоне. Однако это – официальные датировки. Результаты ретроспективного эпидемиологического расследования показывают, что современная эпидемия лихорадки Эбола в Западной Африке началась еще в декабре 2013 г. [1, 2].
Первым пациентом (П1) стал 2-летний Эмиль Уамунó (Emile Ouamouno), который остро заболел 24.12.2013 г. с симптомами лихорадки, рвоты, кровавого стула и умер 28.12.2013 г. Он жил со своей семьей на окраине небольшой (31 хижина) деревни Мельяндỳ (Meliando) (8° 37′ 21.36″ с.ш., 10° 3′ 51.12″ з.д.) в префектуре Гекедỳ (Gueckedou) провинции Нзерекорé (Nzerekore) (рис. 3).
В научной литературе приводятся различные даты смерти Эмиля Уамунó (06.12.2013 г. [1] vs. 28.12.2013 г. [2]) и первых 4-х пациентов (П1-4). Несмотря на то, что публикация S. Baize и соавт. [1] появилась раньше и именно ее данные широко цитируются средствами массовой информации, сведения A. Marí Saéz и соавт. [2] вызывают большее доверие, т. к. его авторы работали непосредственно в Мельянду, беседовали с очевидцами и проводили сверку с медицинскими записями в местном медицинском пункте. Кроме того, данные A. Marí Saéz и соавт. [2] по П1-4 лучше согласуются по срокам с последующими эпидемическими событиями.
На первом этапе (до начала марта 2014 г.) эпидемия развивалась по классическому сельскому типу (см. подробности у М.Ю. Щелканова и соавт. [3]): источником инфекции стали, по-видимому, выделения крыланов (Chiroptera, Megachiroptera), которые являются природным резервуаром эболавирусов [26–28], будучи способны переносить инфекцию бессимптомно. В лесном массиве, окружающем Мельяндỳ, были обнаружены несколько видов крыланов и летучих мышей. Возможно, источником инфекции стали заразившиеся от крыланов больные и ослабленные летучие мыши (Chiroptera, Microchiroptera), жившие в дуплистом дереве близ деревни, вокруг которого любили играть дети (см. Приложения в [2]).
Таким образом, к концу февраля 2014 г. вирус проник в крупные населенные пункты, и следующая стадия эпидемии начала развиваться по городскому типу [3], когда высокая плотность населения способствует быстрому распространению вируса контактным путем. В Западной Африке контактный путь распространения инфекционных заболеваний во многом связан с наличием специфических погребальных обрядов и невероятной скученностью в транспортных средствах. К 26.03.2014 г., когда ВОЗ объявила об идентификации этиологического агента эпидемии (EBOVZ), эпидемия городского типа уже вырвалась на вольный простор. В тот момент ее еще можно было остановить с помощью масштабных и слаженных противоэпидемических мероприятий, но осуществить их в сложнейших социально-экономических условиях современной Западной Африки оказалось невозможно. 27.03.2014 г. эпидемия достигла столицы Гвинейской Республики г. Конакри, и число заболевших стало нарастать лавинообразно.
Миф 3. Современная эпидемия лихорадки Эбола в Западной Африке – это результат применения биологического оружия: целенаправленно спланированного либо непреднамеренного (вышедших из-под контроля полевых испытаний)
Таким образом, эпидемия лихорадки Эбола в Западной Африке вспыхнула в декабре 2013 г. отнюдь не в результате преднамеренного или непреднамеренного использования биологического оружия, а в результате повышения активности циркуляции EBOVZ в его природных очагах на территории Северо-Гвинейской возвышенности. С учетом данных 2014 г. (табл. 1, рис. 1), необходимо внести изменения в классификацию природных очагов филовирусов: Африканская природно-очаговая область теперь подразделяется на две природно-очаговые провинции – Центральноафриканскую (ядро очага – Североконголезский природно-очаговый округ) и Западно-африканскую (ядро очага – Северогвинейский3 природно-очаговый округ) (рис. 1). Природным резервуаром являются крыланы (Chiroptera, Megachiroptera). Сравнительная характеристика циркуляции филовирусов в выделенных природно-очаговых провинциях должна стать предметом детальных исследований уже в ближайшем будущем. Молекулярно-генетический анализ полноразмерных генетических последовательностей штаммов EBOVZ, изолированных в 2014 г. в Западной Африке, не выявил у них принципиальных отличий от ранее известных вариантов этого вируса. Генетическая дистанция от штаммов, изолированных в 2008 г. в ДРК, составляет около 3% [1], что достаточно для выделения нового генотипа EBOVZ и полностью согласуется с концепцией наличия в Африке двух природно-очаговых провинций.
Миф 4. Население Западной Африки охвачено паникой, в т. ч. будучи напуганным искусственно завышенными показателями летальности
Население Западной Африки, к огромному сожалению, давно привыкло жить (и при этом – не паниковать) в условиях хронического эпидемического неблагополучия. Достаточно сказать, что детская смертность в странах Западной Африки превышает 60, в иные годы поднимаясь выше 100 (например, в 2008 г. в Республике Сьерра-Леоне и Республике Либерия). Средняя продолжительность жизни – 56 лет в Гвинейской Республике, 54 – в Республике Либерия, 45 – в Республике Сьерра-Леоне. В регионе отсутствуют или недостаточно масштабированы системы мониторинга социально-значимых инфекций: гриппа, вирусных гепатитов, заболеваний, передающихся половым путем. Территория Западной Африки включает сложнейшие в структурно-функциональном отношении сочетанные природные очаги инфекционных заболеваний, среди которых – помимо EBOVZ и TAFV (Filoviridae, Ebolavirus) (табл. 1, рис. 1) – следует отметить особо опасные вирусы Ласса (Arenaviridae, Arenavirus); Дугбе и Крымской-Конго геморрагической лихорадки (Bunyaviridae, Nairovirus); Бвамба, Буньямвера, Мпоко, Симбу, Татагине, Тягиня, Шамонда и Шуни (Bunyaviridae, Orthobunyavirus); Бханджа и лихорадки долины Рифт (Bunyaviridae, Phlebovirus); Вессельсброн, денге, желтой лихорадки, Западного Нила и Сабойя (Flaviviridae, Flavivirus); Кваранфил и озера Чад (Orthomyxoviridae, Quaranjavirus); Тогото (Orthomyxoviridae, Thogotovirus); Абадина, Киндия и синего языка овец (Reoviridae, Orbivirus); Синдбис и Чикунгунья (Togaviridae, Alphavirus); бактерии: Yersinia pestis, Salmonella enterica, S. bongori, S. subterranea (Enterobacteriaceae); Rickettsia spр., Coxiella spр., Rochalimaea spр. (Rickettsiae); Borrelia duttonii (Spirochaetaceae); Vibrio cholerae (Vibrionaceae); протозои: Entamoeba histolytica (Entamoebidae); Listeria monocytogenes (Listeriaceae); Plasmodium falciparum, P. malariae, P. ovale и P. vivax (Plasmodiidae); Leishmania donovani (Trypanosomatidae).
Однако перечень природно-очаговых патогенных микроорганизмов, распространенных в Западной Африке, далеко не исчерпывается приведенным перечнем. Ситуация серьезно осложняется отсутствием современных научных данных о таксономическом статусе, экологии и патогенности подавляющего большинства микроорганизмов, уже известных для данного региона, и которые могут быть открыты при развертывании соответствующих мониторинговых программ.
Основной причиной недостаточной развитости системы здравоохранения в Западной Африке является комплекс социально-экономических проблем, уходящих своими корнями в колониальное прошлое этого региона [22, 40]. Непродолжительный по историческим меркам период строительства социализма в Гвинейской Республике позволил при помощи СССР4 заложить основы современного здравоохранения и сформировать местные медицинские кадры. Распад СССР в начале 1990-х гг. существенно сократил масштабы этого сотрудничества.
В августе 2014 г. активные рабочие контакты между российскими и гвинейскими медицинскими специалистами были возобновлены: в Гвинейскую Республику прибыла экспертно-рекогносцировочная группа Роспотребнадзора и Минздрава России (рис. 4) [3]. В задачи группы входили обеспечение биологической безопасности посольства и российских граждан; научно-методическая поддержка местных специалистов; сбор аналитической информации непосредственно в очаге эпидемии; ознакомление с опытом гвинейских коллег по диагностике и лечению лихорадки Эбола, установление контактов с представителями ВОЗ и других международных организаций, осуществляющих деятельность по предотвращению распространения эпидемии, возобновление контактов со специалистами Гвинейского института им. Л. Пастера (г. Киндия), проведение переговоров с Министерством здравоохранения Гвинейской Республики с целью определения масштабов помощи со стороны Российской Федерации, а также получения приглашения на работу российских специализированных противоэпидемических бригад (СПЭБов).
Внедрение методов молекулярной диагностики лихорадки Эбола привело к закономерному снижению статистики летальности. И причина кроется совсем не в том, что прежде летальность сознательно завышалась. Благодаря молекулярной диагностике статистика стала учитывать все, а не только наиболее тяжелые случаи заболевания, что и привело к снижению летальности: 30.06.2014 г. – 73,4% (303/413); 30.07.2014 г. – 57,4% (826/1440); 26.08.2014 г. – 50,6% (1552/3069); 29.10.2014 г. – 35,9% (4910/13676); 26.11.2014 г. – 35,7% (5674/15901); 13.01.2015 г. – 39,5% (8386/21206). Снижение летальности после внедрения методов молекулярной диагностики было описано и при других вирусных инфекциях [11–14].
По поручению Президента Российской Федерации от 14.12.2014 г. российские военно-медицинские специалисты доставили в Гвинейскую Республику мобильный госпиталь, способный одновременно разместить на лечение 200 пациентов, в составе которого уже к 18.12.2014 г. были развернуты в г. Киндия (рис. 3), протестированы и штатно функционировали приемно-диагностическое отделение, диагностические лаборатории, три инфекционных отделения, отделение интенсивной терапии, стерилизационная, а также системы контроля за соблюдением санитарного режима. Российские медики организовали для гвинейских коллег курсы повышения квалификации по инфекционным болезням, организовали лечебный процесс, медицинскую логистику, разработали схемы действий при чрезвычайных ситуациях, санитарно-эпидемиологический мониторинг. 17.01.2014 г. на территории Гвинейского института им. Л. Пастера (г. Киндия) был открыт Российско-гвинейский центр микробиологических исследований, имеющий собственное клиническое отделение: инфекционный госпиталь, провизорный госпиталь, отделение переливания крови. В г. Киндия была перебазирована часть группировки мобильных лабораторий Роспотребнадзора. На открытии Центра присутствовал Президент Гвинейской Республики Альфа Конде (рис. 6). Предпринятые меры позволят не только улучшить ситуацию с диагностикой и лечением лихорадки Эбола, но и проводить плановый комплексный мониторинг природных очагов инфекционных заболеваний на территории Западной Африки.
Миф 5. Мир стоит перед лицом ужасной пандемии лихорадки Эбола, представляющей угрозу существованию человечества
Беспрецедентные масштабы современной эпидемии лихорадки Эбола в Западной Африке, впервые вышедшей на региональный уровень, могут быть объяснены 4 основными причинами: 1. наличие природных очагов EBOVZ на территории Западной Африки; 2. отсутствие научной информации о функционировании природных очагов EBOVZ в данном регионе (затруднило своевременную идентификацию возбудителя заболевания); 3. наличие своеобразных местных обрядов (в частности – обряда погребения, включающего многолюдные похороны и массовые омовения покойного), которые существенно способствуют распространению инфекционных агентов – включая EBOVZ – контактным путем; 4. сложнейшая социально-экономическая обстановка.
В Европе, Северной Евразии (включая Российскую Федерацию), Южной и Северной Америке отсутствуют природные очаги эболавируса Заир, поскольку ареал природного резервуара – крыланов (Chiroptera, Megachiroptera) – ограничивается субтропическими зонами Восточного полушария (рис. 1; [3]).
С высокой вероятностью, эпидемия лихорадки Эбола не выйдет за границы Западной Африки и закончится, хотя бы уже вследствие формирования достаточной иммунной прослойки среди местного населения этого региона. В остальных странах возможны завозные спорадические случаи заболевания, вероятность разрастания которых до эпидемических вспышек и эпидемий городского типа [3] определяется уровнем развития системы биологической безопасности конкретной страны.
Следует подчеркнуть, что проблема интродукции патогенных микроорганизмов появилась отнюдь не в связи с лихорадкой Эбола – острота этой проблемы неуклонно возрастает, начиная примерно с середины прошлого века, в связи с интенсификацией пассажирских потоков во всем мире. При этом, медицинский контроль в транспортных пунктах пропуска является необходимой, но недостаточной мерой, поскольку инфекционный больной в инкубационном периоде способен преодолеть самый строгий контроль и заболевает уже на новой территории. В частности, в Российской Федерации ежегодно регистрируют несколько сотен случаев завозных экзотических инфекционных заболеваний [41–43]. Все эти случаи быстро выявляются, грамотно идентифицируются, в результате проводимых оперативных мероприятий купируются возможные пути передачи возбудителя, и эпидемических вспышек удается избежать. Эффективность этих мероприятий и высокая степень настороженности системы биологической безопасности развитых стран мира (в т. ч. Российской Федерации) являются надежным барьером на пути распространения лихорадки Эбола.
Читайте также:

