Вирус эбола в америке
Обновлено: 19.04.2024
Вирус Эболы вызывает острое тяжелое заболевание, которое часто оказывается летальным в отсутствие лечения. Впервые БВВЭ заявила о себе в 1976 году в ходе 2 одновременных вспышек в Нзаре (сейчас Южный Судан), и в Ямбуку, ДРК. Вторая вспышка произошла в селении рядом с рекой Эбола, от которой болезнь и получила свое название.
Вспышка в Западной Африке в 2014-2016 гг. является самой крупной и сложной вспышкой Эболы со времени обнаружения этого вируса в 1976 году. В ходе этой вспышки заболели и умерли больше людей, чем во всех остальных вспышках вместе взятых. Она также распространяется между странами, начавшись в Гвинее и перекинувшись через сухопутные границы в Сьерра-Леоне и Либерию. Нынешняя вспышка 2018–2019 гг. в восточных районах ДРК имеет чрезвычайно сложный характер, в том числе потому, что принятие ответных мер в области общественного здравоохранения всерьез затрудняется небезопасной обстановкой.
Семейство вирусов Filoviridae включает 3 рода: Лловиу, Марбург и Эбола. Выделены 6 видов Эболы: Заир, Бундибуджио, Судан, Рестон и Таи форест и Бомбали. Вирус, вызвавший нынешнюю вспышку в ДРК и вспышки 2014–2016 гг. в Западной Африке, относится к виду Zaire ebolavirus. Первые три из них — вирусы Эбола Бундибуджио, Заир и Судан — ассоциируются с крупными вспышками в Африке.
Полагают, что естественными хозяевами вируса Эбола являются фруктовые летучие мыши семейства Pteropodidae. Эбола попадает в популяцию человека в результате тесного контакта с кровью, выделениями, органами или иными жидкостями организма инфицированных животных, например шимпанзе, горилл, фруктовых летучих мышей, обезьян, лесных антилоп и дикобразов, обнаруженных мертвыми или больными во влажных лесах.
Эбола затем распространяется в результате передачи от человека человеку при тесном контакте (поврежденных кожные покровов или слизистой оболочки) через:
- кровь или физиологические жидкости заболевшего Эболой или умершего от нее лица;
- предметы, загрязненные физиологические жидкостями (такими как кровь, кал, рвота) заболевшего Эболой лица, или тело умершего от нее пациента.
Медработники часто заражаются при оказании помощи пациентам с подозреваемой или подтвержденной БВВЭ. Это происходит в результате тесных контактов с пациентами при недостаточно строгом соблюдении норм инфекционного контроля.
Погребальные обряды, которые включают в себя прямой контакт с телом умершего, также могут в передаче вируса Эбола.
Люди остаются заразными до тех пор, пока их вирус находится в организме.
Симптомы
Инкубационный период, то есть временной интервал от момента заражения вирусом до появления симптомов составляет от 2 до 21 дня. Инфицированный Эболой человек не может распространять болезнь до момента появления симптомов. Симптомы БВВЭ могут наступать внезапно и включают в себя:
- лихорадку
- слабость
- мышечные боли
- головную боль
- боль в горле
За этим следуют:
- рвота
- диарея
- сыпь
- нарушения функций почек и печени и
- в некоторых случаях, как внутренние, так и внешние кровотечения (например, выделение крови из десен, кровь в кале).
- Лабораторные тесты выявляют низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени.
Диагностика
Бывает трудно отличить БВВЭ от других инфекционных болезней, например малярии, тифоидной лихорадки и менингита. Для подтверждения того, что симптомы вызваны вирусом Эбола, проводятся следующие исследования:
- энзим-связывающий иммуносорбентный анализ с захватом антител (ELISA);
- тесты на выявление антигенов;
- реакция сывороточной нейтрализации;
- полимеразная цепная реакция с обратной транскриптазой (ОТ-ПЦР);
- электронная микроскопия;
- изоляция вируса в клеточных культурах.
При выборе диагностических тестов необходимо принимать во внимание технические спецификации, уровни заболеваемости и распространенности болезни и социальные и медицинские последствия результатов тестирования. Диагностические тесты, которые прошли процедуру независимой и международной оценки
настоятельно рекомендуются к использованию.
Рекомендуемые ВОЗ на сегодняшний день тесты включают следующие:
Автоматизированные и полуавтоматизированные тесты методом амплификации нуклеиновых кислот (NAT) для регулярной диагностики.
Экспресс-тесты по выявлению антигенов для использования в отдаленных районах с отсутствием доступа к NAT. Эти тесты рекомендуется использовать в целях скрининга в качестве компонента эпиднадзора, однако реактивные тесты необходимо подтверждать методом NAT.
Предпочтительные образцы для диагностики:
Цельная кровь, собранная в ЭДТК у живых пациентов с симптомами.
Образец жидкости из ротовой полости, хранимый в универсальной транспортной среде и собранный у скончавшихся пациентов или в случае, когда сбор крови не возможен.
Образцы, взятые у пациентов, представляют чрезвычайно высокую биологическую опасность; лабораторное тестирование неинактивированных образцов следует проводить в условиях максимальной биологической изоляции. Во время национальных и международных перевозок все биологические образцы должны быть помещены в системы тройной упаковки.
Лечение
Поддерживающая терапия с пероральным или внутривенным введением жидкости и лечением конкретных симптомов повышает выживаемость. Апробированного лечения БВВЭ пока не существует. Однако в настоящее время проводится оценка ряда потенциальных средств лечения, включая продукты крови, иммунные и лекарственные терапии.
В ходе нынешней вспышки Эболы 2018–2019 гг. в ДРК в соответствии со сводом этических принципов, разработанных в консультации с экспертами на местах и из ДРК, впервые проводится многокомпонентное рандомизированное контролируемое исследование для оценки эффективности и безопасности лекарственных средств, применяемых для лечения пациентов с Эболой.
Вакцины
Вакцина rVSV-ZEBOV применяется в ходе текущей вспышки Эболы 2018–2019 гг. в ДРК. Первоначальные данные указывают на высокую эффективность данной вакцины. Стратегическая консультативная группа экспертов ВОЗ заявила о необходимости оценки дополнительных вакцин против Эболы.
Профилактика и контроль
Качественные меры борьбы со вспышками опираются на комплекс мероприятий, а именно ведение больных, эпиднадзор и отслеживание контактов, качественную лабораторную службу, безопасные погребения и социальную мобилизацию. Важное значение в успешной борьбе со вспышками имеет вовлечение местных сообществ. Эффективным способом сокращения передачи болезни среди людей является повышение информированности о факторах риска заражения БВВЭ и мерах индивидуальной защиты (включая вакцинацию). В обращениях по вопросам сокращения рисков должны акцентироваться следующие факторы:
- Снижение риска передачи инфекции от диких животных человеку в результате контактов с инфицированными фруктовыми летучими мышами, обезьянами/приматами, лесными антилопами и дикобразовыми и потребления их сырого мяса.
- Снижение риска передачи инфекции от человека человеку в результате прямого или тесного контакта с людьми, имеющими симптомы БВВЭ, особенно с жидкостями их организма. При уходе за больными в домашних условиях необходимо надевать перчатки и надлежащие средства индивидуальной защиты. После посещения больных в больницах и ухода за больными в домашних условиях необходимо регулярно мыть руки.
- Меры по сдерживанию вспышек, включающие быстрое и безопасное погребение умерших, выявление лиц, возможно имевших контакты с кем-либо из числа зараженных Эболой, мониторинг состояния здоровья людей, имевших контакты с больными, в течение 21 дня, важность разделения здоровых и больных людей с целью предупреждения дальнейшей передачи, важность надлежащего соблюдения гигиены и поддержания чистоты.
- Для снижения риска возможной передачи инфекции половым путем — в связи с тем, что такой риск не может быть исключен, мужчины и женщины, выздоровевшие после Эболы, должны воздерживаться от всех видов секса (включая анальный и оральный секс), по меньшей мере, в течение трех месяцев после появления симптомов заболевания. Если воздержание от секса невозможно, рекомендуется использовать мужские или женские презервативы. Рекомендуется избегать контактов с физиологическими жидкостями и мыть руки с мылом. ВОЗ не рекомендует изолировать выздоравливающих пациентов мужского и женского пола с негативными результатами теста крови на вирус Эбола.
- Для снижения риска возможной передачи инфекции половым путем ВОЗ, исходя из данных подробного анализа проводимых исследований и выводов Консультативной группы ВОЗ по реагированию на болезнь, вызванную вирусом Эбола, рекомендует мужчинам перенесшим БВВЭ, практиковать безопасный секс и соблюдать правила гигиены в течение 12 месяцев после появления симптомов заболевания или до тех пор, пока не будет получено два негативных результата теста спермы на вирус Эбола. Рекомендуется избегать контактов с физиологическими жидкостями и мыть руки с мылом. ВОЗ не рекомендует изолировать выздоравливающих пациентов мужского и женского пола с негативными результатами теста крови на вирус Эбола.
Помощь лицам, выздоровевшим после БВВЭ
У выздоровевших после Эболы лиц наблюдается ряд медицинских осложнений, в том числе нарушений психического здоровья. Вирус Эбола может длительно сохраняться в некоторых физиологических жидкостях, включая сперму. Лица, перенесшие Эболу, нуждаются в комплексной поддержке для решения возникающих у них проблем медицинского и психосоциального характера, а также для минимизации риска дальнейшей передачи вируса Эбола. В целях удовлетворения этих потребностей целесообразно организовать специальную программу оказания помощи выздоровевшим после Эболы лицам.
Дополнительную информацию можно найти в Руководстве по оказанию клинической помощи лицам, перенесшим болезнь, вызванную вирусом Эбола.
Известно, что вирус Эбола сохраняется в иммунопривилегированных частях тела некоторых людей, перенесших болезнь, вызванную вирусом Эбола. Эти части тела включают семенники, внутреннюю часть глаз и центральную нервную систему. У женщин, инфицированных во время беременности, вирус сохраняется в плаценте, околоплодной жидкости и эмбрионе. У женщин, инфицированных во время грудного вскармливания, вирус может сохраняться в грудном молоке.
Исследования вирусной устойчивости свидетельствуют о том, что у небольшой процентной доли выздоровевших людей результаты тестирования методом полимеразной цепной реакции с обратной транскриптазой (ОТ-ПЦР) некоторых физиологических жидкостей могут оставаться позитивными на вирус Эбола на протяжении более 9 месяцев.
Необходимы дополнительные данные эпиднадзора и дальнейшие исследования в отношении рисков, связанных с передачей половым путем, и, в частности, в отношении наличия жизнеспособного и трансмиссивного вируса в семенной жидкости в течение длительного времени. На основании имеющихся фактических данных, ВОЗ предлагает следующие временные рекомендации:
- Все лица, выжившие после Эболы, и их половые партнеры должны пройти консультирование в целях соблюдения практики безопасного секса до получения дважды отрицательного результата теста семенной жидкости. Выжившим лицам должны предоставляться презервативы.
- Мужчинам, выжившим после Эболы, следует предлагать проводить тестирование семенной жидкости через три месяца после начала заболевания и затем, в случае положительных результатов теста, каждый месяц до получения дважды отрицательного результата теста семенной жидкости на вирус с помощью ПЦР-РВ с недельным интервалом между тестами.
- Лица, выжившие после Эболы, и их половые партнеры должны
- После получения отрицательного результата теста лица, выжившие после Эболы, могут безопасно возобновить нормальную половую жизнь, не опасаясь передачи вируса.
- На основе анализа дополнительных данных, полученных в результате продолжающихся научных исследований, и итогов обсуждения Консультативной группой ВОЗ по реагированию на болезнь, вызванную вирусом Эбола, ВОЗ рекомендует, чтобы мужчины, перенесшие болезнь, вызванную вирусом Эбола, практиковали безопасный секс и соблюдали гигиену в течение 12 месяцев после появления симптомов заболевания или до тех пор, пока не будут получены два негативных результата теста их семенной жидкости на вирус Эбола.
- До получения дважды отрицательного результата теста семенной жидкости на вирус Эбола выжившие после этой болезни должны соблюдать надлежащие правила гигиены рук и личной гигиены, незамедлительно и тщательно моясь водой с мылом после любого физического контакта с семенной жидкостью, в том числе после мастурбации. В течение этого периода следует соблюдать осторожность в обращении с использованными презервативами и утилизировать их безопасным образом в целях недопущения контакта с семенной жидкостью.
- В отношении всех выживших лиц, их партнеров и семей следует проявлять сочувствие и уважать их достоинство.
Деятельность ВОЗ
ВОЗ преследует цель предотвратить вспышки Эболы, обеспечивая эпиднадзор за болезнью, вызываемой вирусом Эбола, и оказывая поддержку странам, подвергающимся риску, в разработке планов обеспечения готовности. Документ "Эпидемия болезни, вызываемой вирусами Эбола и марбургской лихорадки: обеспечение готовности, предупреждение, контроль и оценка" обеспечивает общее руководство по борьбе против вспышек болезней, вызванных вирусами Эбола и марбургской лихорадки.
Ответные меры ВОЗ при обнаружении вспышки включают в себя содействие в таких областях, как налаживание взаимодействия с местным населением, выявление заболевших, отслеживание контактов, проведение вакцинаций, ведение пациентов, организация лабораторного обслуживания, обеспечение инфекционного контроля, материально-технического снабжения и учебных мероприятий, а также помощь в организации достойного захоронения умерших.
ВОЗ подготовила подробные рекомендации по вопросам профилактики инфекции, вызываемой вирусом Эбола, и борьбы с ней:
Таблица: Хронология вспышек болезни, вызванной вирусом Эбола
* В это число входят предполагаемые, возможные и лабораторно подтвержденные случаи.
Шесть лет назад ВОЗ объявила вспышку геморрагической лихорадки Эбола — угрозой мирового масштаба. Вспоминаем, как это было и почему миру тогда крупно повезло.
В августе 2014-го Всемирная организация здравоохранения объявила вспышку геморрагической лихорадки Эбола в Гвинее, Сьерра-Леоне и Либерии угрозой мирового масштаба. Число погибших перевалило за тысячу, появилась первая жертва в Европе. ВОЗ признала, что не в состоянии контролировать распространение вируса.
Выход из джунглей
Итак, это случилось в начале сентября 1976 года. По крыше госпиталя Ямбуку, который был по совместительству миссией бельгийских монахинь и стоял на границе дождевых лесов в долине реки Эбола, молотил дождь. Высоко в небе шелестели кроны огромных тропических деревьев, по которым каскадом проносились обезьяны.
Монахини привыкли к сырости и, ловко задрав подолы, шлепали по лужам с утренней службы. Две сестры завернули к крыльцу, которое вело в приемный кабинет госпиталя. Там уже стояла очередь: сюда приходили со всех окрестных деревень — перевязать рану, сделать укол или получить таблетку. С утра сестры доставали пять новых шприцев с иглами и кололи ими целый день, только изредка споласкивая иголки в воде.
Про СПИД тогда никто и слыхом не слыхивал. Вскоре после открытия в кабинет заглянул учитель из соседней школы и попросил вколоть ему что-нибудь от малярии: его потряхивало со вчерашнего вечера.
Через несколько дней учитель упал в приемном покое госпиталя Ямбуку и умер в судорогах, забрызгав стены кровью, которая шла горлом, текла из глаз и из носа. Еще через несколько дней в пятидесяти деревнях вокруг госпиталя люди стали умирать от похожих симптомов. Эпидемия охватила регион, как лесной пожар. Смертность приближалась к 90 процентам. Только вирус бешенства превышает этот порог, однако есть вакцина против бешенства. В данном случае было совершенно непонятно, как помочь больным.
Самые смертельные инфекционные заболевания на Земле (процент смертей)
Бешенство — 100% (при отсутствии вакцинации и лечения)
Лихорадка Эбола — 90%
Бубонная чума — 60%
Натуральная оспа — 50%
Желтая лихорадка — 40%
В столичном госпитале за монашками ухаживала медсестра по имени Майинга — амбициозная девушка из хорошей семьи, которая через пару недель собиралась уехать учиться в Европу. После смерти своей второй подопечной она тоже почувствовала резкие головные боли, однако пару дней не обращала на это внимания.
Когда боль усилилась и появился озноб, девушка запаниковала. Она отказывалась верить в то, что заразилась от монахинь, и убеждала себя, что это обыкновенный грипп. Майинга понимала, что если она сейчас сляжет, то ее закроют в карантин. Поэтому она решила быстро сделать документы на выезд в Европу, чтобы успеть уехать до того, как болезнь станет очевидной.
Она сбежала с работы и в течение двух дней ездила по всей Киншасе, сидела в длинных очередях в государственных учреждениях и посольствах, отчаянно борясь с тошнотой и лихорадкой. На третий день боли стали невыносимыми. Она вернулась в свой госпиталь, и там ее немедленно поместили в изолированную палату интенсивной терапии. Но было уже слишком поздно.
До Киншасы с разных сторон дошли слухи об эпидемии на севере, и зараженный район был изолирован: капитаны речных судов отказывались приставать к берегу в тех местах, на станциях не останавливались поезда. Тем временем известие о том, что зараженная страшным вирусом девушка два дня ездила по посольствам и официальным учреждениям Киншасы, мгновенно разнеслась среди городской элиты.
А что же эпидемия? Паника в Киншасе оказалась напрасной. От Майинги никто не заразился. В изолированных регионах на севере эпидемия также угасла сама собой. Общее число жертв составило 280 человек. Однако вирус по-прежнему жил где-то в джунглях в неизвестном носителе, и ему предстояло еще не раз напугать человечество.
Эпидемия-2014
К лету вспышка распространилась на три соседние страны: Либерию, Сьерра-Леоне и Нигерию. К сентябрю 2014-го количество погибших от эпидемии превысило общее число жертв вируса за всю его историю. Случаи лихорадки Эбола были зафиксированы в Европе и США.
К счастью, зомби-апокалипсис не наступил и зараженные люди не начали падать прямо на улицах, фонтанируя кровью, насыщенной болезнетворными вирусами.
Вирус вообще не вышел из-под контроля за пределами Африки. Ведь заболевшие граждане Испании и США, работавшие в африканских миссиях, были осознанно вывезены на родину умирать — под полным контролем, исключая возможность дальнейшего заражения (надо сказать, американцы выжили — вероятно, сработал опытный препарат).
Вообще, главная проблема наступления Эбола-апокалипсиса — это низкая заразность вируса. Нет, если бы больные кусали здоровых людей, заражение бы происходило. Однако за больными лихорадкой Эбола такого не замечено.
Кроме того, врачи там всегда находятся под подозрением (хорошо еще, если их не побивают камнями) — ведь неизвестно, что у них там за шайтан-игла в чемоданчике. Кстати, подозрения небезосновательны: африканское здравоохранение до сих пор в среднем тратит на больного около 30 копеек! Какие уж тут одноразовые перчатки, шприцы и прочие церемонии? Нет ничего удивительного в том, что медицинские работники являются основными жертвами и переносчиками вируса Эбола в Африке.
Надо учитывать и то, что в той же Сьерра-Леоне гражданская война разрушила остатки того, что называлось системой здравоохранения в стране.
Еще один интересный факт: почти при 90-процентной смертельности вируса Эбола и полном отсутствии каких-либо вакцин или иных способов лечения этой лихорадки число умерших от нее даже в разгар эпидемии в отдельно взятой африканской стране (допустим, Сьерра-Леоне) за месяц значительно ниже, чем от обыкновенной малярии или кишечной инфекции.
Основная причина в том, что вирус заразен только на последней стадии болезни, когда больной истекает кровью, и только при контакте с открытой раной или слизистыми оболочками другого человека. Так что возможность того, что какой-нибудь зараженный, но с виду вполне здоровый пассажир африканских авиалиний разнесет болезнь по всему миру, практически исключена.
Хотя, знаешь, небольшой шанс на Эбола-апокалипсис у нас все же остается. Не в этот раз, а в обозримом будущем. Если вирус мутирует и освоит передачу воздушно-капельным путем…
Рестонский инцидент
Все началось со звонка некоего ветеринара в военный вирусологический центр — USAMRIID. Он сообщил, что обезьяны в подконтрольном ему питомнике в Рестоне (респектабельный столичный пригород, состоящий из зеленых парков и дорогих коттеджей) охвачены какой-то странной эпидемией. Обезьяны поставлялись для опытов в лаборатории по всей стране и проходили в Рестоне карантин.
Через неделю после этого звонка в Рестоне началась первая в истории США операция по обезвреживанию биологически опасного агента на территории страны. Вирус, которым были заражены обезьяны, оказался практически идентичным вирусу Эбола-Заир. Главное отличие заключалось в том, что эпидемия распространилась по всему питомнику в отсутствие близких контактов между приматами; более того, вирус проник из одной изолированной комнаты в другую. Единственный способ, которым он мог это сделать, — через вентиляцию, то есть воздушно-капельным путем. В USAMRIID не исключали, что заражены уже ближайшие окрестности Рестона. Но в первую очередь следовало уничтожить обезьян. Чтобы это проделать, специалисты в костюмах химзащиты зашли в питомник с заднего входа, тщательно скрываясь от журналистов. Если бы пресса пронюхала про смертельный вирус, началась бы паника. Все прошло гладко, на тот момент никто ни о чем не узнал.
Дальше потянулись дни мучительного ожидания: заболеют ли работники питомника, которые были в контакте с обезьянами? Их кровь по итогам тестирования дала положительный результат на рестонский штамм вируса Эбола. Однако Америку спасло чудо: никто из людей, контактировавших с приматами, так и не испытал недомогания. Вирус был не опасен для человека.
Течение болезни. Хронология
Начало
Инкубационный период может длиться до трех недель. При этом зараженный чувствует себя абсолютно нормально, в месте контакта вируса с его организмом нет никаких видимых изменений. Хорошая новость состоит в том, что он в этот момент не заразен для окружающих. Плохая — в том, что вирус начал размножаться в клетках и не существует никаких способов остановить это, даже если диагностировать заражение на ранней стадии.
7—10-й день
Болезнь начинается с резкой головной боли — как правило, на седьмой день после заражения. Вирус выходит из клеток тела, где осуществил первичное размножение, и начинает распространяться по организму с током крови. При этом разрушенные эритроциты образуют в крови жертвы сгустки, которые закупоривают капилляры. Именно из-за этого начинается головная боль: ток крови к мозгу сокращается и его клетки начинают умирать.
10—14-й день
13—16-й день
16—23-й день
Пути заражения
Вирус Эбола слишком быстро убивает людей, поэтому для его существования необходим более устойчивый природный носитель — животное или насекомое, для которого он не является смертельным. Какое существо является природным носителем Эбола, остается загадкой. Вероятнее всего, фруктовые летучие мыши. Возможно, заражение происходит через контакт человека или приматов с пометом этих мышей.
Приматы точно так же подвержены геморрагическим лихорадкам, как и люди. Укус зараженной обезьяны и даже просто контакт с ее мясом, кровью или экскрементами смертельны для человека. По одной из версий, вспышки эпидемии лихорадки Эбола в Африке могут быть вызваны употреблением в пищу обезьяньего мяса в удаленных диких деревнях*.
Второй самый распространенный путь заражения — несоблюдение осторожности во время медицинских манипуляций. Если доктор нанесет себе даже микроскопическую рану зараженным шприцем или скальпелем, вирус попадет в кровь. Повторное использование игл при инъекциях также ведет к инфицированию.
Во время эпидемий выяснилось, что вирус имеет четкие гендерные предпочтения: женщины болеют гораздо чаще. Врачи связали это с тем, что именно они ответственны за похороны и контактируют с телами умерших, которые остаются заразными в течение трех недель после смерти. Туристам, посещающим Африку, следует иметь в виду, что передача вируса Эбола также возможна через половые контакты.
Основной путь заражения — через контакт с кровью и жидкостями, выделяемыми умирающими от вируса больными. Контакт выделений с кожей не так страшен, однако слизистые оболочки — рот, нос и в особенности глаза — являются главными воротами инфекции.
Вирус Эбола вернулся. Два года назад эпидемия в Западной Африке стоила тысячи жизней и убытков в $3–4 млрд. Новая вспышка заболевания грозит тем, что вирус может добраться до любого крупного города Земли меньше чем за 36 часов. Пока есть угроза заражения хоть в какой-то стране, все мы в опасности
Новая вспышка вируса Эбола в мае 2018 года всколыхнула международное сообщество. Позволят ли новые лекарства победить вирус и не допустить его попадания в США, Великобританию, Россию и другие развитые страны?
Восьмого мая Минздрав Демократической Республики Конго (ДРК) объявил об очередной вспышке инфекции. Для предотвращения масштабного распространения болезни власти страны и международные организации быстро отреагировали, в частности применив новые препараты. Эпидемия 2014-2016 годов в Западной Африке поразила 28 639 человек, из которых 11 316 скончались — на порядок больше, чем за десятки лет с момента открытия вируса.
Увы, у мира нет гарантий того, что заражение подобного масштаба не повторится. Даже с учетом того, что современные технологии позволили разработать вакцины за прошедшее время. По словам президента Resolve to Save Lives и бывшего руководителя Центров США по контролю и профилактике заболеваний CDC Томаса Фрайдена, вирус может добраться до любого крупного города Земли меньше чем за 36 часов, и пока есть угроза заражения хоть в какой-то стране, все мы в опасности. Пока столицы ДРК и девяти близлежащих стран, согласно данным ВОЗ, находятся в зоне высокого риска заражения.
История вирусной лихорадки Эбола
Заражение Эболой протекает крайне мучительно. Первые симптомы неспецифичны и неочевидны, их можно спутать с гриппом или простудой. С развитием болезни пациента лихорадит, появляется рвота, сыпь, диарея и боли в животе. Затем отказывают внутренние органы, и в некоторых случаях начинаются внутренние и внешние кровотечения. До конца неясно, как вирус воздействует на иммунную систему человека. Смертность может достигать 90%.
Поддерживающая терапия способствует выживанию пациентов. В Демократической Республике Конго начали использовать вакцину rVSV-ZEBOV компании Merck, находящуюся на стадии клинических исследований, и несколько экспериментальных препаратов.
Вакцинация в действии
С начала вспышки Эболы на 1 июля зафиксировано 53 случая заболевания, 29 из которых закончились смертью пациента. Среди инфицированных есть и работники здравоохранительной системы, двое из которых скончались от вируса. За обновлением статистики можно следить на сайте ВОЗ, последний опубликованный отчет датируется 3 июля.
Доброволец получает вакцину в рамках одного из исследований PREVAC, 2017. Источник: NIAID
В Конго направлено более 7500 доз вакцины rVSV-ZEBOV, и медицинские работники уже активно приступили к их использованию. Фармкомпания передала препараты бесплатно, а средства в размере $1 млн на расходы по распространению и на сам процесс вакцинации предоставил Глобальный альянс по вакцинам и иммунизации (GAVI — Global Alliance for Vaccines and Immunisation). Финансовая поддержка также была передана от британских Wellcome Trust и Министерства международного развития DFID.
Вакцина Merck — не панацея
Merck приобрел права на доработку и распространение вакцины rVSV-ZEBOV у небольшой компании-разработчика New Link Genetics, которые, в свою очередь, изначально получили их у Агентства общественного здравоохранения Канады. Общая сумма инвестиций американского правительства в разработку препарата уже превысила $100 млн, которые были потрачены как на создание условий для производства вакцины, так и на проведение клинических исследований.
Тем не менее формально rVSV-ZEBOV остается экспериментальной: сейчас она проходит процедуру регуляторного одобрения, а это длительный бюрократический процесс. Ожидается, что заявка на разрешение рыночного распространения от Управления по санитарному надзору за качеством пищевых продуктов и медикаментов США будет подана не раньше 2019 года.
В случае успеха в разработке данной вакцины Merck может получить ваучер на ускоренное рассмотрение FDA инновационных препаратов в будущем. Такие ваучеры выпускаются на инновационные препараты, нацеленные на редкие или игнорируемые заболевания для стимулирования разработок по этим направлениям. Перепродажи подобных ваучеров в прошлом приносили до $350 млн.
Для вакцинации людей отбирают по кольцевой схеме, то есть прививают всех, с кем контактировал заразившийся пациент. А также тех, с кем общались контактировавшие с инфицированным. Конечно, это не идеальный метод, но лучшего в мире еще не придумали. Есть и другие трудности: условия хранения вакцины не всегда легко соблюсти. rVSV-ZEBOV необходимо хранить при температуре между −60 °C и −80 °C. Электроснабжение в стране не очень надежно, а препарат надо доставить в далекие от больших городов поселки. Кроме того, поскольку вакцина официально еще не одобрена, каждому пациенту нужно подписать информированное согласие на получение препарата.
В поисках альтернативных препаратов
Ни для одного из этих лекарств не удалось доказать снижения риска смерти от Эболы, но не потому, что они плохие или опасные. Причина в том, эффективность нужно показать в клинических исследованиях на большом количестве людей, а исследователи не успели набрать нужного числа добровольцев за время предыдущей вспышки вируса.
Мораль или деньги
Вирусные болезни — по-прежнему нерешенная проблема. Согласно данным Reuters, за последние 60 лет количество новых вирусных заболеваний, атакующих человека, выросло в четыре раза, а ежегодных вспышек стало больше в три раза.
Неудивительно, что эти болезни привлекают большое внимание фармкомпаний. В частности, вакцины против Эболы разрабатывали параллельно с Merck еще два гиганта: GlaxoSmithKline и Johnson & Johnson (J&J). Можно ли сказать, что Merck выиграл эту гонку?
Reuters отмечает, что в отсутствие реальной перспективы окупить вложения компании сомневаются, оправданы ли инвестиции в разработку даже с учетом поддержки правительственных и благотворительных организаций. Так, компания GSK приобрела в 2013 году разработчика вакцины cAd3-EBOV — биотехнологическую компанию Okairos — за €250 млн. В одном из исследований, проводимом PREVAIL (Partnership for Research on Ebola Virus in Liberia), сравнивали продукты Merck и GSK. Оба продукта показали свою эффективность, но rVSV-ZEBOV все же обгонял Ad3-EBOZ по доле пациентов, сохранявших иммунный ответ после вакцинации в течение года. В итоге разработка вакцины GSK сейчас приостановлена.
J&J также активно занимается разработками. Обнадеживающие результаты исследований в людях опубликованы в JAMA в 2016 и 2017 годах. Компоненты вакцины созданы Janssen, фармкомпанией J&J и Bavarian Nordic. BARDA (Biomedical Advanced Research and Development Authority) финансово поддержала Janssen на сумму около $90 млн. Инициатива по инновационным лекарственным средствам (IMI) при поддержке Европейской комиссии предоставила финансирование в размере более €100 млн.
Предполагается, что действие вакцины J&J будет иным, чем у rVSV-ZEBOV. Если вакцина Merck подходит для быстрой кольцевой вакцинации — для людей, которые контактировали с Эболой, то вакцина J&J нацелена скорее на медицинских работников, которым нужна продолжительная защита от вируса: иммунитет вырабатывается, по-видимому, медленнее, но и защитный эффект может длиться 10 лет. У вакцины уже подтверждены безопасность и способность вызывать иммунный ответ. В сентябре 2016 года компания подала заявку на EUAL — Emergency Use Assessment and Listing в ВОЗ, которая сейчас находится на рассмотрении.
Помимо трех фармгигантов, другие компании тоже занимаются разработкой вакцин от Эболы. Например, Novavax также объявляла о запуске клинических исследований своей вакцины в людях — их продукт основан на наночастицах, что компания считает преимуществом перед векторными вакцинами.
Российские разработки
Исследователи из России и Китая даже успели получить лицензии местных регуляторных органов на свои разработки. По данным Reuters, в обеих странах результаты получены на основе ограниченных клинических данных.
Сразу после получения лицензии в адрес российских вакцин поступило немало критики. В частности, заявлялось, что не было проведено исследования на большой выборке людей, чего требует третья (последняя) стадия клинических исследований, а результаты не опубликованы в научных международных журналах. На фоне вышеописанных открытых исследований крупных фармкомпаний действительно логично бы увидеть больше информации о проверках отечественных разработок.
В текущих пострегистрационных клинических исследованиях планируется провести вакцинацию 2000 добровольцев в Гвинее, что не очень масштабно по сравнению с проведенными клиническими исследованиями западных компаний до одобрения препарата (например, в проверке вакцины Merck суммарно участвовало почти 12 000 человек). Итоги проверки планируется получить к концу 2018 года.
Мрачное предсказание Билла Гейтса
Благодаря действиям Минздрава Демократической Республики Конго и международных организаций вспышка лихорадки Эбола не распространилась по всей стране и остается локализованной в нескольких зонах. Согласно официальному заявлению ВОЗ от 18 мая, есть все причины ожидать, что эпидемию удастся удержать под контролем.
Многие мировые деятели бьют тревогу: человечеству следует озаботиться не только борьбой с Эболой, но с вирусными инфекциями в целом. В последние десятилетия заболеваемость вирусами только растет. Среди приоритетных исследований для ВОЗ, например, разработки по вирусу Зика и вирусам, вызывающим ближневосточный респираторный синдром и Конго-Крымскую геморрагическую лихорадку.
Необходимо стимулировать крупные фармкомпании на разработку препаратов против редких болезней, поскольку в современном мире только гиганты фармбизнеса обладают возможностью разработки и производства вакцин в нужном масштабе.

От лихорадки Эбола нет ни вакцины, ни специфического лекарства. Инфекцию пытаются удержать в пределах Западной Африки, однако она уже попала в США. В России же уже были две смерти от заражения вирусом лихорадки Эбола, правда в лабораторных условиях. А ученые исследуют причины устойчивости к инфекции некоторых людей.
Лихорадка Эбола, или геморрагическая лихорадка Эбола, которая сейчас свирепствует в Западной Африке, но заставляет волноваться весь мир, — это очень заразное и очень опасное заболевание.
Показатель ее заразности, называемый индексом контагиозности, составляет 95%. Это означает, что каждый больной заражает 95% контактировавших с ним людей, не имеющих иммунитета и специальной защиты. Смертность от лихорадки Эбола достигает 90%.

Геморрагическими лихорадками называют несколько заболеваний вирусной природы со схожими проявлениями. Общее в них то, что поражаются кровеносные сосуды, нарушается свертываемость крови и возникают множественные кровотечения.
Возбудитель болезни — вирус Эбола — проникает в организм через слизистую дыхательных путей и микротравмы кожи. Инкубационный период составляет от 2 до 21 дня, после чего развивается острая интоксикация. Появляются головная боль, высокая температура, сильная слабость, боль в мышцах, животе, диарея, воспаление миндалин, боль в груди и сухой кашель. Развивается обезвоживание. В крови увеличивается количество лейкоцитов и снижается число тромбоцитов, в результате чего падает свертываемость крови. Это сопровождается кровотечениями по всему организму. От кровотечений, как правило, на второй неделе больной умирает.
Специфического лечения от лихорадки Эбола не существует.
Для борьбы с обезвоживанием больным вливают жидкость с электролитами.
Из-за высокой контагиозности вируса опасности подвергаются все медицинские работники, работающие с больными. Вирус передается с кровью или выделениями.
Название вирусу дала река Эбола в Заире, где вирус был впервые выделен в 1976 году. Вирус принадлежит к семейству филовирусов (РНК-вирусы) и, как и другие вирусы из этого семейства, поражает высших приматов. В природе вирус циркулирует в популяциях грызунов, от которых заражаются шимпанзе и гориллы. По другим данным, природными хозяевами вируса могут быть летучие мыши — крыланы. Носителями вируса могут быть также лесные антилопы и дикобразы. Различают пять подтипов вируса, которые несколько различаются по летальности.
Люди могут заражаться вирусом Эбола при контактах с инфицированными животными. Затем вирус передается от человека к человеку. Как подчеркивает ВОЗ, заражению способствуют погребальные обряды, при которых люди контактируют с телом умершего.
От вируса Эбола не существует и вакцины. Одна из главных причин этого заключается в том, что ни одна из крупных фармацевтических компаний не вложила денег в разработку вакцины, так как у нее очень ограниченный рынок, соответственно, она не принесет и сверхприбылей. Разработки такой вакцины финансировали министерство обороны США и Национальный институт здравоохранения США, опасаясь, что вирус Эбола может быть использован в качестве биологического оружия. Было создано несколько прототипов вакцины, которые прошли доклинические испытания на животных. Но в 2012 году министерство обороны приостановило финансирование, и работы прекратились.
По информации от Роспотребнадзора, она находится на стадии доклинических испытаний на животных и сейчас работа над ней интенсифицирована.
к середине 2015 года иметь в распоряжении вакцину. В сентябре должны начаться ее клинические испытания.
Но на сегодняшний день больных лихорадкой Эбола в Африке лечить практически нечем. Между тем в Гвинее, Сьерра-Леоне и Либерии с февраля по 5 августа 2014 года от инфекции скончались уже 887 человек, а заразились более 1,5 тыс. По словам генерального директора ВОЗ Маргарет Чэн, это крупнейшая эпидемия лихорадки Эбола за те 40 лет, что прошли с момента обнаружения этого заболевания.
В то время как еще на днях ВОЗ утверждала, что вероятность выхода лихорадки Эбола за пределы Западной Африки крайне мала, отдельные случаи уже произошли.
В США уже есть два подтвержденных случая заражения вирусом — это врачи, которые спасали людей в Африке, но сами заразились.
Подозрения на попадание вируса в Европу пока не подтвердились: у женщины, прилетевшей из Африки и скончавшейся от похожих симптомов, проба оказалась отрицательной.
В Россию вирус Эбола попасть не может, по заверениям Геннадия Онищенко. Хотя российские медики работают в Африке, а значит, они не застрахованы от заражения. Однако в России уже случились две смерти от заражения вирусом Эбола, правда, в обоих случаях это заражение произошло во время работы в лаборатории.
Хотя смертность от лихорадки Эбола очень высока, есть люди, которым удается выжить после заражения.
Известен и генетический маркер, способствующий выживанию после заражения вирусом Эбола. Это ген, кодирующий человеческий лейкоцитарный антиген В, один из белков тканевой совместимости. Носители некоторых вариаций этого гена имеют больше шансов выжить, чем носители других вариаций.
Наконец, устойчивости к инфекции способствует определенная мутация в гене NPC1. Ученые брали клетки от людей с такой мутацией и пытались в лаборатории заразить их вирусом Эбола. Клетки не заражались.
В европейской популяции такую мутацию имеет один человек на 300 или 400.
По словам Гатерера, в некоторых популяциях она более распространена, например, в канадской провинции Новая Шотландия встречается у 10–26% жителей. Однако частоту этой мутации в Африке никто не изучал.

Лихорадка Эбола – острая вирусная высококонтагиозная болезнь, характеризуется тяжелым течением, высокой смертностью и развитием геморрагического синдрома. Этот вирус передается людям от диких животных и распространяется среди людей от человека человеку.
Лихорадка Эбола – острая вирусная высококонтагиозная (имеющая высокую степень заразности) болезнь, характеризуется тяжелым течением, высокой смертностью и развитием геморрагического синдрома (склонность к кожной геморрагии и кровоточивости слизистых оболочек).
Коэффициент летальности (смертности) лихорадки доходит до 90%. Вспышки лихорадки Эбола происходят в основном в отдаленных селениях Центральной и Западной Африки, близ влажных тропических лесов.
Вирус Эбола передается людям от диких животных и распространяется среди людей от человека человеку. Естественным хозяином вируса Эбола считаются плодоядные летучие мыши семейства Pteropodidae.
Впервые вирус Эбола появился в 1976 году одновременно в двух областях – в Нзаре в Судане и Ямбуку в Конго (Заире). В последнем случае селение находилось рядом с рекой Эбола, откуда болезнь и получила свое название. Тогда в Судане заболели 284 человека, умер 151 человек, в Конго заболели 318 человек, умерли 280 человек.

Резервуаром вируса в природе считаются грызуны, обитающие около жилья человека. Больной человек представляет опасность для окружающих. Вирус Эбола распространяется путем передачи от человека человеку при тесном контакте через нарушения кожного покрова или слизистую оболочку. Были отмечены случаи вторичного и третичного распространения инфекции, в основном среди персонала госпиталя. Работники здравоохранения часто инфицируются вирусом Эбола во время общения с больными и пациентами с подозрением на эту болезнь. Вирус выделяется от больных в течение около трех недель. Возможна передача инфекции через недостаточно простерилизованные иглы и другие инструменты.
Погребальные обряды, при которых присутствующие на похоронах люди имеют прямой контакт с телом умершего, также могут играть роль в передаче вируса. Болезнь может распространяться также в результате контактов с предметами, которые были загрязнены от зараженного человека.
Вирус передается людям при тесном контакте с кровью, выделениями инфицированных животных. В Африке документально подтверждены случаи инфицирования людей в результате обращения с инфицированными шимпанзе, гориллами, летучими мышами, обезьянами, антилопами и другими животными, обнаруженными мертвыми или больными во влажных лесах.
На месте проникновения инфекции видимых изменений не развивается. Инкубационный период (интервал между инфицированием и появлением симптомов) варьируется от двух дней до 21 дня.
Болезнь, вызванная вирусом Эбола, сопровождается внезапным появлением лихорадки, сильной слабостью, мышечными болями, головной болью и болью в горле. Затем следуют рвота, диарея, сыпь, нарушения функций почек и печени и, в некоторых случаях, как внутренние, так и внешние кровотечения. Смерть наступает обычно на второй неделе болезни на фоне кровотечений и шока.
Лабораторные тесты выявляют низкие уровни белых кровяных клеток и тромбоцитов наряду с повышенным содержанием ферментов печени.
При обследовании населения в эндемичных районах (зараженных инфекцией) у 7% обнаружены антитела к вирусу Эбола, что позволяет допустить возможность легкого и даже бессимптомного течения инфекции, которые остаются не выявленными.
Окончательный диагноз вирусных инфекций Эбола может быть поставлен только в лабораторных условиях на основе проведения целого ряда различных тестов.
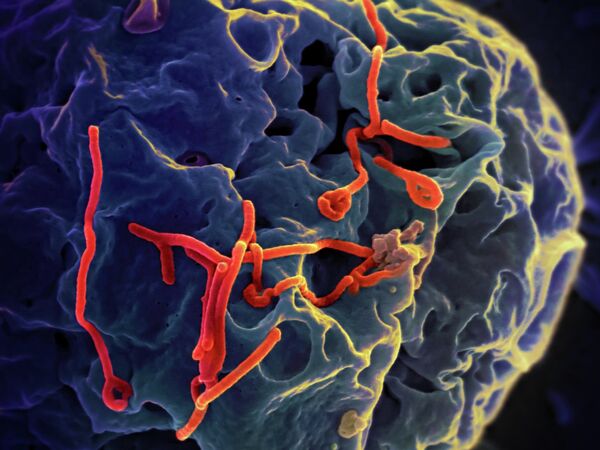
Тяжело больным пациентам необходима интенсивная медицинская помощь. Они часто страдают от обезвоживания организма и нуждаются во внутривенном введении жидкостей или пероральной регидратации при помощи растворов, содержащих электролиты.
Метода лечения, позволяющего вылечить это заболевание, в настоящее время не существует. Для больных применяется поддерживающая терапия, особенно жидкость-заместительная терапия, тщательно проведенная под контролем подготовленных медработников, которая повышает шансы на выживание. Также выживанию при болезни, вызванной вирусом Эбола, способствуют такие способы лечения, как диализ почек, переливание крови, плазма-заместительная терапия.
По данным ВОЗ, болезнью, вызванной вирусом Эбола, заразились 28,6 тысячи человек, более 11,3 тысячи скончались.
Власти Либерии в сентябре 2015 года официально объявили страну свободной от лихорадки, однако в ноябре были зафиксированы три новых случая заражения вирусом. Об окончании эпидемии в Сьерра-Леоне заявили 7 ноября, в Гвинее — 29 декабря. 14 января 2016 года Всемирная организация здравоохранения объявила об окончании распространения Эболы в Западной Африке, однако уже 15 января ВОЗ подтвердила новый случай заражения смертельным вирусом в Сьерра-Леоне.
9 июня 2016 года, по данным ВОЗ, вспышка лихорадки Эбола в четвертый раз завершилась в Либерии, – было отмечено 42 дня (два инкубационных периода для Эболы) с момента регистрации последнего случая выздоровления. Последней зараженной оказалась женщина, которая прибыла в Либерию из Гвинеи.
За последние два года биологи в разных странах разработали несколько экспериментальных вакцин от Эболы. Испытания проходят вакцины американской компании Merck и британской фармацевтической компании GlaxoSmithKline (GSK) совместно с Национальным институтом здоровья США.
© AP Photo / Jerome Delay Женщину с выпиской из лечебного центра опрыскивают с целью дезинфекции от лихорадки Эбола, Монровия. 30 сентября 2014

В 2015 году на клинических испытаниях высокую эффективность в предотвращении заражения вирусом Эбола показала вакцина VSV-EBOV американской фармацевтической компании MSD. С этого времени она широко использовалась в Сьерра-Леоне для сдерживания вспышки вируса. В начале апреля 2016 года ВОЗ заявила, что в связи со вспышкой заболевания в Гвинее медики прибегли к стратегии сплошной вакцинации, когда вакцинация проводится вокруг очага болезни с целью создания защитной "буферной зоны" и предотвращения дальнейшего распространения.
Читайте также:

