Вирус эпштейна барра русмедсервер
Обновлено: 23.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Инфекционный мононуклеоз: причины появления, симптомы, диагностика и способы лечения.
Определение
Инфекционный мононуклеоз – заболевание вирусной природы, при котором развивается лихорадка, увеличиваются печень и селезенка, лимфатические узлы, поражаются гортань, глотка. В крови регистрируются свойственные только этой патологии изменения (появление атипичных мононуклеаров, лимфоцитоз). В ряде случаев инфекционный мононуклеоз имеет хроническое течение, при некоторых состояниях клиническая картина стерта, что существенно затрудняет диагностику и постановку верного диагноза.
Причины появления инфекционного мононуклеоза
Заболевание вызывают вирусы семейства герпесвирусов, самым частым возбудителем считается вирус Эпштейна–Барр (ВЭБ, или вирус герпеса человека 4-го типа). Большинство людей переносят его в стертой клинической форме в детстве и юношестве, что подтверждается анализами крови на содержание иммуноглобулинов, которые вырабатываются в ответ на попадание вирусов в организм человека: по статистике у 9 из 10 взрослых положительные анализы крови на ДНК этого вируса.
Пути передачи вируса, вызывающего инфекционный мононуклеоз:
- Воздушно-капельный.
- Контактно-бытовой (в том числе половой).
- Парентеральный – во время переливания крови, пересадки органов и тканей в течение 6 предшествующих заболеванию месяцев.
К предрасполагающим факторам развития болезни относятся такие состояния, как снижение иммунитета, длительно текущие заболевания или обострение хронических патологий, неблагоприятная психоэмоциональная и экологическая обстановка.
Классификация заболевания
Единой общепринятой классификации инфекционного мононуклеоза нет. Для удобства формулировки диагноза используются следующие разделения патологии на группы:
По возбудителю:
- Вирус Эпштейна–Барр (ВЭБ).
- Цитомегаловирус.
- Вирус герпеса 6-го и 7-го типов (HV6, HV7).
- Аденовирус.
- Вирус иммунодефицита.
- Toxoplasma gondii (токсоплазма).
- Типичный – свойственная мононуклеозу клиническая картина и патогномоничные (характерные только для этого заболевания) изменения в анализах крови.
- Атипичный – стертая клиника, бессимптомное течение.
- Острый инфекционный мононуклеоз – проявления заболевания регистрируются в течение не более 3 месяцев.
- Затяжное течение (3–6 месяцев).
- Рецидивирующее течение – симптомы патологии возникают вновь через 1 месяц и менее после перенесенного заболевания.
- Хроническое – симптомы беспокоят более 6 месяцев.
Симптомы инфекционного мононуклеоза
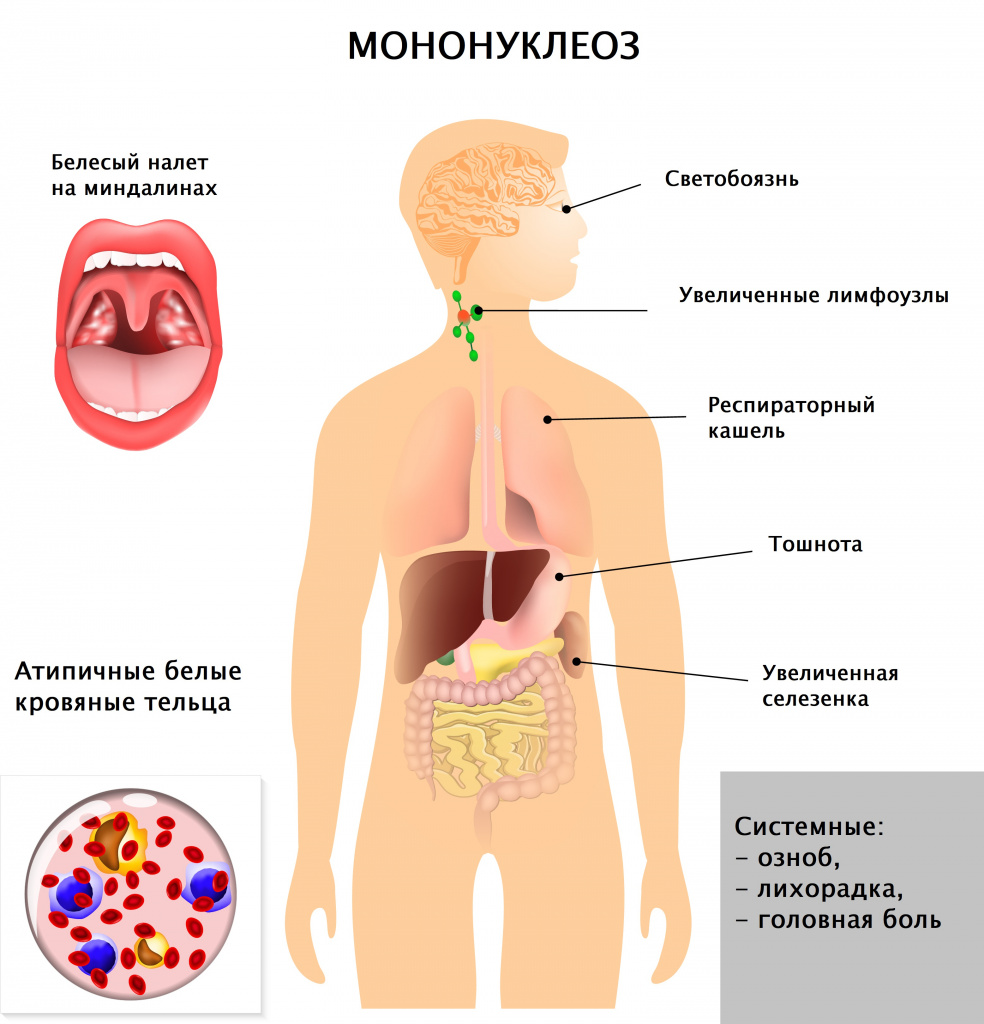
Диагностика инфекционного мононуклеоза
Врач в первую очередь собирает анамнез и проводит визуальный осмотр пациента. При осмотре обращают на себя внимание увеличенные группы лимфатических узлов (в тяжелых случаях не только шейной группы, но даже внутренние лимфатические узлы), гиперемия (краснота) зева, увеличение селезенки и печени, которое врач выявляет при пальпации и перкуссии живота.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Одной из актуальных проблем современной медицины является высокая инфицированность населения одним из представителей оппортунистических возбудителей — вирусом Эпштейна–Барр (ВЭБ).
Одной из актуальных проблем современной медицины является высокая инфицированность населения одним из представителей оппортунистических возбудителей — вирусом Эпштейна–Барр (ВЭБ). Практикующие врачи в своей повседневной практике чаще сталкиваются с клинически манифестными формами первичной Эпштейна–Барр-вирусной инфекции (ЭБВИ) в виде острой, как правило, не верифицированной респираторной инфекцией (более 40% случаев) или инфекционным мононуклеозом (около 18% всех заболеваний) [1, 2]. В большинстве случаев эти заболевания протекают доброкачественно и заканчиваются выздоровлением, но с пожизненной персистенцией ВЭБ в организме переболевшего [1, 3–5].
Однако в 10–25% случаев первичное инфицирование ВЭБ, протекающее бессимптомно, и острая ЭБВИ могут иметь неблагоприятные последствия [6–9] с формированием лимфопролиферативных и онкологических заболеваний, синдрома хронической усталости, ВЭБ-ассоциированного гемофагоцитарного синдрома и др. [7, 9, 11–14].
До настоящего времени нет четких критериев, позволяющих прогнозировать исход первичного инфицирования ВЭБ. Перед врачом, к которому обращается пациент с острой ЭБВИ, всегда встает вопрос: что предпринять в каждом конкретном случае, чтобы максимально снизить риск развития хронической ЭБВИ и ВЭБ-ассоциированных патологических состояний Этот вопрос не праздный, и ответить на него действительно очень трудно, т. к. до сих пор нет четкой патогенетически обоснованной схемы лечения больных, а имеющиеся рекомендации часто противоречат друг другу.
По мнению многих исследователей, лечение ЭБВИ-мононуклеоза (ЭБВИМ) не требует назначения специфической терапии [15–17]. Лечение больных, как правило, проводится в амбулаторных условиях, изоляция пациента не требуется. Показаниями к госпитализации следует считать длительную лихорадку, выраженный синдром тонзиллита и/или синдром ангины, полилимфаденопатию, желтуху, анемию, обструкцию дыхательных путей, боли в животе и развитие осложнений (хирургических, неврологических, гематологических, со стороны сердечно-сосудистой и дыхательной системы, синдром Рейе).
При легком и среднетяжелом течении ЭБВ ИМ больным целесообразно рекомендовать палатный или общий режим с возвращением к обычной деятельности на адекватном для каждого конкретного больного физическом и энергетическом уровне. Проведенное многоцентровое исследование показало, что необоснованно рекомендуемый строгий постельный режим удлиняет период выздоровления и сопровождается длительным астеническим синдромом, требующим нередко медикаментозного лечения [18].
При легком течении ЭБВ ИМ лечение больных ограничивается поддерживающей терапией, включающей адекватную гидратацию, полоскание ротоглотки раствором антисептиков (с добавлением 2% раствора лидокаина (ксилокаина) при выраженном дискомфорте в глотке), нестероидные противовоспалительные препараты, такие как парацетамол (Ацетаминофен, Тайленол). По мнению ряда авторов назначение блокаторов Н2 рецепторов, витаминов, гепатопротекторов и местная обработка миндалин различными антисептиками являются малоэффективными и необоснованными способами лечения [19, 20]. Из экзотических методов лечения следует упомянуть рекомендуемое Ф. Г. Боковым и соавт. (2006) применение мегадоз бифидобактерий при лечении больных острым мононуклеозом [21].
Мнения о целесообразности назначения антибактериальных препаратов при лечении ЭБВИМ весьма противоречивы. По мнению Gershburg E. (2005) тонзиллит при ИМ часто асептический и назначение антибактериальной терапии не оправдано. Также нет смысла в применении антибактериальных средств при катаральной ангине [4]. Показанием для назначения антибактериальных препаратов является присоединение вторичной бактериальной инфекции (развитие у больного лакунарной или некротической ангины, таких осложнений, как пневмония, плеврит и др.), о чем свидетельствуют сохраняющиеся более трех суток выраженные воспалительные изменения показателей крови и фебрильная лихорадка. Выбор препарата зависит от чувствительности микрофлоры на миндалинах больного к антибиотикам и возможных побочных реакций со стороны органов и систем.
По данным H. Fota-Markowcka et al. (2002) у больных чаще выделяют гемофильную палочку, стафилококк и пиогенный стрептококк, реже — грибы рода Candida [22], поэтому следует признать обоснованным назначение этим больным препаратов из группы цефалоспоринов 2–3 поколения, линкосамидов, макролидов и противогрибковых средств (флуконазол) в терапевтических дозах на 5–7 дней (реже — 10 дней) [4]. Некоторые авторы при наличии некротической ангины и гнилостном запахе изо рта, вызванных, вероятно, ассоциированной анаэробной флорой, рекомендуют использовать метронидазол по 0,75 г/сут, разделенных на 3 приема, в течение 7–10 дней.
Противопоказаны препараты из группы аминопенициллинов (ампициллин, амоксициллин (Флемоксин Солютаб, Хиконцил), амоксициллин с клавуланатом (Амоксиклав, Моксиклав, Аугментин)) из-за возможности развития аллергической реакции в виде экзантемы. Появление сыпи на аминопенициллины не является IgE-зависимой реакцией, поэтому применение блокаторов Н1 гистаминовых рецепторов не имеет ни профилактического, ни лечебного эффекта [19].
По мнению ряда авторов до настоящего времени сохраняется эмпирический подход к назначению глюкокортикостероидов больным с ЭБВИ [23]. Глюкокортикостероиды (преднизолон, преднизон (Делтазон, Метикортен, Оразон, Ликвид Пред), Солу Кортеф (гидрокортизон), дексаметазон) рекомендуются больным с тяжелым течением ЭБВИМ, с обструкцией дыхательных путей, неврологическими и гематологическими осложнениями (тяжелая тромбоцитопения, гемолитическая анемия) [4, 24]. Суточная доза преднизолона составляет 60–80 мг в течение 3–5 дней (реже 7 дней) с последующей быстрой отменой препарата. Одинаковой точки зрения на назначение этим больным глюкокортикостероидов при развитии миокардита, перикардита и поражениях ЦНС нет.
При тяжелом течении ЭБВИМ показана внутривенная дезинтоксикационная терапия, при разрыве селезенки — хирургическое лечение.
Наиболее дискуссионным остается вопрос о назначении противовирусной терапии больным с ЭБВИ. В настоящее время известен большой перечень препаратов, являющихся ингибиторами ВЭБ репликации в культуре клеток [4, 25–27].
I. Подавляющие активность ДНК-полимеразы ВЭБ:
- ациклические аналоги нуклеозидов (ацикловир, ганцикловир, пенцикловир, валацикловир, валганцикловир, фамцикловир);
- ациклические аналоги нуклеотидов (цидофовир, адефовир);
- аналоги пирофосфатов (Фоскарнет (фоскавир), фосфоноацетиловая кислота);
- 4 оксо-дигидрохинолины (возможно).
II. Различные соединения, не ингибирующие вирусной ДНК-полимеразы (механизм изучается): марибавир, бета-L-5 урацил йододиоксолан, индолокарбазол.
Однако проведенный метаанализ пяти рандомизированных контролируемых испытаний с участием 339 больных ЭБВИМ, принимавших ацикловир (Зовиракс), показал неэффективность препарата [28, 29].
Одна из возможных причин кроется в цикле развития ВЭБ, в котором ДНК вируса имеет линейную либо циркулярную (эписома) структуру и размножается в ядре клетки хозяина. Активная репликация вируса происходит при продуктивной (литической) стадии инфекционного процесса (ДНК ВЭБ линейной формы). При острой ЭБВИ и активации хронической ЭБВИ происходит цитолитический цикл развития вируса, при котором он запускает экспрессию собственных ранних антигенов и активирует некоторые гены клеток макроорганизма, продукты которых участвуют в репликации ВЭБ. При латентной ЭБВИ ДНК вируса имеет вид эписомы (круговой суперспиральный геном), находящейся в ядре. Циркулярный геном ДНК ВЭБ характерен для CD21+ лимфоцитов, в которых даже при первичном инфицировании вирусом практически не наблюдается литической стадии инфекционного процесса, а ДНК воспроизводится в виде эписомы синхронно с клеточным делением инфицированных клеток. Гибель пораженных ВЭБ В лимфоцитов связана не с опосредованным вирусом цитолизом, а с действием цитотоксических лимфоцитов [4].
При назначении противовирусных препаратов при ЭБВИ врач должен помнить, что их клиническая эффективность зависит от правильной трактовки клинических проявлений болезни, стадии инфекционного процесса и цикла развития вируса на этой стадии. Однако не менее важным является и тот факт, что большинство симптомов ЭБВИ связаны не с прямым цитопатическим действием вируса в инфицированных тканях, а с опосредованным иммунопатологическим ответом ВЭБ-инфицированных В лимфоцитов, циркулирующих в крови и находящихся в клетках пораженных органов. Именно поэтому аналоги нуклеозидов (ацикловир, ганцикловир и др.) и ингибиторы полимеразы (Фоскарнет), подавляющие репликацию ВЭБ и уменьшающие содержание вируса в слюне (но не санирующие ее полностью [4], не оказывают клинического эффекта на тяжесть и продолжительность симптомов ЭБВИМ.
Показаниями для лечения ЭБВИМ противовирусными препаратами являются: тяжелое, осложненное течение болезни, необходимость профилактики ВЭБ-ассоциированной В-клеточной лимфопролиферации у иммунокомпрометированных пациентов, ВЭБ-ассоциированная лейкоплакия. Bannett N. J., Domachowske J. (2010) рекомендуют применять ацикловир (Зовиракс) внутрь в дозе 800 мг внутрь 5 раз в сутки в течение 10 дней (или 10 мг/кг каждые 8 часов в течение 7–10 дней). При поражениях нервной системы предпочтителен внутривенный способ введения препарата в дозе 30 мг/кг/сут 3 раза в сутки в течение 7–10 дней.
По мнению E. Gershburg, J. S. Pagano (2005), если под действием каких-либо факторов (например, иммуномодуляторов, при ВЭБ-ассоциированных злокачественных опухолях — применение лучевой терапии, гемцитабина, доксорубицина, аргинина бутирата и др.) удается перевести ДНК ВЭБ из эписомы в активную репликативную форму, т. е. активировать литический цикл вируса, то в этом случае можно ожидать клинический эффект от противовирусной терапии.
В комплексной терапии рекомендуется внутривенное введение иммуноглобулинов (Гаммар-П, Полигам, Сандоглобулин, Альфаглобин и др.) 400 мг/кг/сут, № 4–5.
В последние годы все чаще для лечения ЭБВИ стали применять рекомбинантные альфа-интерфероны (Интрон А, Роферон-А, Реаферон-ЕС) по 1 млн ME в/м в течение 5–7 дней или через день; при хронической активной ЭБВИ — 3 млн ME в/м 3 раза в неделю, курс 12–36 недель.
Медикаментозная коррекция астенического синдрома при хронической ЭБВИ включает назначение адаптогенов, высоких доз витаминов группы В, ноотропных препаратов, антидепрессантов, психостимуляторов, препаратов с прохолинергическим механизмом действия и корректоров клеточного метаболизма [30–32].
Залогом успешного лечения больного с ЭБВИ являются комплексная терапия и строго индивидуальная тактика ведения как в стационаре, так и во время диспансерного наблюдения.
Литература
И. В. Шестакова, доктор медицинских наук, доцент
Н. Д. Ющук, доктор медицинских наук, профессор, академик РАМН
МГМСУ, Москва
Заболевание, которое вызывается вирусом группы герпесов 4-го типа, вирусом Эпштейн-Барр в 90 % случаев, более редко причиной мононуклеоза является цитомегаловирус.
Инкубационный период заболевания длится 4-8недель.
Заболевание встречается в основном в группе молодых людей от 10 до 30 лет, но может протекать в лёгкой форме у детей младшего возраста, что часто принимается за ОРВИ.
Есть сведения, что взрослые в 90% случаев имеют положительные антитела к ВЭБ, т.е. в детском или юном возрасте встречались с данной инфекцией.
Типичной для мононуклеоза является триада клинических проявлений:
-вирусный фарингит,
- повышение температуры тела,
-увеличение лимфатических узлов (чаще значительное увеличение заднешейных групп, подчелюстных групп, реже - паховые и подмышечные группы лимфоузлов)
Может также наблюдаться:
-увеличение селезенки, печени,
-усталость, утомляемость (выраженные значительно, могут длительно сохраняться- до 6 месяцев после исчезновения других симптомов),
-сонливость,
-изредка сыпь (напоминает кореподобную, располагается на туловище, ягодицах, лице, ярко выражена,чаще возникает после применения антибиотиков пенициллиновой группы).
Как передается?
Заболевание передается через тесный контакт (со слюной - при использовании общей посуды, чашек, бутылок, поилок у детей, при поцелуях - у взрослых). Передача через воздух не доказана, имеются некоторые сведения о передаче через кровь(при переливании) .
Так как считается, что вирус может спонтанно выделяться в течение жизни у людей ранее болевших, специальных мер и изоляции больного не требуется.
Определение ВЭБ сохраняется в течение нескольких месяцев после выздоровления в слюне, периодически может активироваться и выделяться без клинических проявлений заболевания у переболевших носителей, чем обусловлена передача вируса от человека к человеку.
Как обследовать?
У пациентов с характерной клинической картиной заболевания:
-лихорадка, фарингит, лимфоаденопатия,
-наличие лейкоцитоза,
-увеличение количества атипичных мононуклеаров при 10% и более(от общего числа лейкоцитов в общем анализе крови),
-положительный тест на гетерофильные антитела
По международным рекомендациям рутинное серологическое(определение антител в сыворотке крови) обследование не требуется. Тактика лечения и рекомендации не изменяться после подтверждения диагноза.
Но в некоторых ситуациях, может быть рекомендовано дообследование.
Когда рекомендуют сдавать ИФА –тесты на определение ВЭБ-инфекции?
При отсутствии гетерофильных антител, а также при нетипичной клинической картине определяют титр специфических антител к вирусу Эпштейна-Барр. В начале заболевания титр IgM- и IgG-антител к капсидному антигену вируса Эпштейна-Барр повышен более чем у 90% больных. Титр IgM-антител остается высоким в течение 2 месяцев, титр IgG-антител - всю жизнь. Поэтому определение IgM-антител к капсидному антигену используют для диагностики текущего инфекционного мононуклеоза, определение титра IgG-антител - для подтверждения перенесенной инфекции
Частым и актуальным остаётся вопрос о результатах исследований, при которых у лиц без клинической картины заболевания обнаруживается отрицательный результат IgM, но вместе с тем высокие титры IgG к ВЭБ. На сегодняшний день отсутствуют достоверные сведения о том, что это говорит о заболевании, обострении или реактивации мононуклеоза. Такие анализы трактуются как постинфекционный иммунитет, то есть пациент ранее встречался с данным заболеванием и сейчас не нуждается в назначении лечения для понижения титров IgG.
Сдавать ли ПЦР слюны на ВЭБ?
Учитывая данные о том, что перенесенный ранее мононуклеоз может периодически в течение жизни вызывать выделение вируса в секреты слюны, диагностическое обнаружение вируса Эпштейн-Барр в культуре клеток из слюны и крови (методом ПЦР) не рекомендуется во избежание ложноположительных результатов у здоровых носителей (вирус сохраняется всю жизнь в эпителии ротоглотки и B-лимфоцитах).
Как лечить мононуклеоз?
Специфического противовирусного лечения возбудителей инфекционного мононуклеоза, эффективность и безопасность которого была бы подтверждена с позиций доказательной медицины, не существует.
В острый период проводится симптоматическое лечение. Рекомендовано: прием достаточного количества жидкости и ограничение двигательной активности, при болях в горле – частое теплое питье, при лихорадке – прием жаропонижающих.
Что делать после острого перенесенного заболевания?
Существуют рекомендации по воздержанию от физических нагрузок как минимум в течение 3-х недель после острого периода заболевания, так как есть риск разрыва селезенки (у большей части лиц данное осложнение было выявлено на этом временном этапе, а также у людей и/или спортсменов с контактными видами спорта).
Рекомендации о запрете на инсоляцию (нахождение на солнце) или прекращении посещения детского коллектива в течении года после перенесенного инфекционного мононуклеоза- не имеют отражения в международных исследованиях и являются необоснованными.
Онкогенность вируса ВЭБ
Злокачественные новообразования, связанные с вирусом Эпстайна-Барра, нельзя относить к вариантам течения мононуклеоза. Это самостоятельные нозологические формы, хотя и обусловлены тем же возбудителем, что и инфекционный мононуклеоз. К таким болезням относится лимфома Беркита, у негроидной расы в Африке, назофарингеальный рак у китайцев в Юго-Восточной Азии, рак шейки матки и др.
Поскольку у большинства лиц, инфицированных ВЭБ, какой-либо патологии не возникает, то для ее появления, включая злокачественные новообразования, необходимо воздействие на организм дополнительных факторов.
Многочисленные исследования, которые были проведены, сходятся во мнении, что имеются определенные закономерности возникновения онкозаболеваний, у пациентов после ВЭБ:
1) Существует четкая эндемическая (территориальная ) причина возникновения онко-зоболеваний (в странах африканского континента 90% случаев заболеваний, и 10% приходится на европеоидную расу).
2) Онкогенность вируса проявляется при определенных ко-факторах (иммунодефицитные состояния, присутствие других тяжелых инфекций и паразитозов, другие факторы влияющие на транслокацию генов).
Таким образом, можно сделать вывод, что инфицирование EBV является важным, но не достаточным условием для возникновения ассоциированных с ним неоплазий; чтобы возникла опухоль, необходимо действие дополнительных факторов.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);
Не судите строго, может все и не то и не так , попробовала сделать удобной, бросаю как сырой шаблон, думаю надо доработать. Давно хотелось что бы было куда послать пациентов, так как вопросов много.
Показалось что размещение в педиатрии более актуально .
Мононуклеоз (Вирус Эпштейн-Барр)
Инкубационный период заболевания длительный 4-8недель.
Для проявления мононуклеоза характерна триада клинических проявлений:
-вирусный фарингит
- повышение температуры тела
-увеличение лимфатических узлов (чаще значительное увеличение заднешейных групп)
Также может наблюдаться
-увеличение селезенки, печени,
-усталость, утомляемость(выражена значительно, можеть длительно сохраняться до 6 месяцев после исчезновения других симптомов)
-изредка сыпь(может быть спровоцирована введение ампицилина, амоксицилина)
Как передается?
Передается через тесный контакт (при поцелуях-со слюной), передача через воздух или кровь не доказана.
Так как считается , что вирус может спонтанно выделяться в течении жизни у людей ранее болевших, специальных мер и изоляции больного не требуется.
Определение ВЭБ сохраняется в течение нескольких месяцев после выздоровления в слюне и крови, периодически может активироваться и выделяться, без клинических проявлений заболевания у переболевших носителей, этим обусловлена передача вируса от человека-человеку.
Как обследовать?
У пациентов с характерной клинической картиной заболевания –
лихорадкой ,фарингитом, лимфоаденопатией,
наличием лейкоцитоза крови,
увеличением атипичных мононуклеаров при 10% и более,
положительном тесте на гетерофильные антитела ( нужно ли про них тут писать? не будет ли это путаться с антителами?? )
НЕ ТРЕБУЕТСЯ серологическое подтверждение
Нужно ли сдавать ИФА –тесты на определение ВЭБ-инфекции?
Обследование на антитела Epstein-Barr virus (EBV) antibody не имеет необходимости, при наличии характерных клинических симптомов и показано в случаях проведения дифференциального диагноза заболевания с другими инфекциями- цитомегаловирусная инфекция, токсоплазмоз, аденовирусная инфекция, или при отрицательном анализе гетерофильные антитела.
Сдавать ли ПЦР слюны на ВЭБ?
Учитывая данные о том, что периодически в течении жизни, после перенесенного ранее мононуклеоза, может возникать выделение вируса в секреты слюны, обследование здоровых пациентов ПЦР-методом на обнаружение ВЭБ не может быть рекомендовано, из-за наличия ложноположительных анализов у здоровых носителей.
Как лечить мононуклеоз?
Нет доказанного и эффективного лечения у иммунокомпетентных лиц.
Лечении в острый период проводиться симптоматическое. Рекомендуется прием достаточного количества жидкости, симптоматическая помощь при боли в горле- частое теплое питье, жаропонижающие при лихорадке, ограничение двигательной активности.
Что делать после острого перенесенного заболевания?
Избегать физических нагрузок в течении как минимум 3-х недель после острого периода, так как есть риск разрыва селезенки (одного из осложнений).
Пациенты должны быть проинформированы, что длительно может сохранятся утомляемость , чаще всего заболевание не длиться более 4 месяцев.
Увеличение печени может приводить к увеличение печеночных маркеров, которые нормализуются после выздоровления. Увеличение селезнки приходит в нормальное состояние примерно за 3 недели после начала болезни.
ОльгаШа одобрил(а): про поцелуи - излишне (дети редко целуются, чаще облизывают общие игрушки), просто - передается со слюной
для пациента вот в таком формате:
я сейчас зашит в делах. будет время - постараюсь посмотреть
я бы посоветовал добавить такую информацию, важную для родителей.По эпидемиологии:1)Примерно 50 % детей до 5 лет переболевают ЭБВ,около 90%взрослых серопозитивные по ЭБВ, заразились большинство в детстве и юном возрасте.-т.е.заболевание нередкое,довольно частое и нередко недиагносцируемое, т.к. в большинстве случев, как большинство других вирусных заболеваний, протекает без осложнений, нетяжело и не всегда типичная клиника.
2)в российских интернетовских статьях часто запугивание о связи ВЭБ и онкологии.Указать, в каких странах отмечается эта связь(к ним России не относятся и россияне в массовом порядке туда не едут отдыхать).
По поводу Избегать физических нагрузок в течении как минимум 3-х недель после острого периода- все таки в приведенной статье амр. написано:должны воздержаться от активной физической активности в течение 3 недель.И это разные вещи, т.к. часто читаем необоснованные рекомендации воздержаться от физической активности в течение года, что соотвествует , в принципе, рекомендации в статье выше для ЧаВО-по сути :от 3 недель до непонятно сколько.
Стоит указать на необоснованность рекомендаций частых в интернете ,типа избегание солнечных лучей в течение года и длительный медотвод от профпрививок(если это не противоречит российским или СНГ-ким минздравовским рекомендациям).
Мне кажется ,не стоит углублятся в Чаво, с какими заболеваниями надо проводить диф.диагностику, так как 1) это не задача родителей(которые прочитав все перечисленные заболевания, найдут их у ребенка и потребуют лаб.подтверждения
2)список не полный, да и в большинстве случаев и врачам не важно, вызван ли мононуклеоз ВЭБ,ЦМВ или токсоплазмозом.Врачам важнее диф.диагностика с другими причинами сохраняющейся более 5 дней лихорадки сопровождающйся симптомами, схожими с мононуклеозом(лимпоаденопатия, фарингит. ),например:Кавасаки.
Не думаю, что стоит конкретно указывать разновидности антител в статье ЧаВО
Но в целом статья по мононуклеозам и ЭБВ неплохая получилась ,давно созрела,хотя давно никто ее написать не решается, т.к.все таки есть ощущение,что мы все таки не все об ЭБВ знаем и есть в нем какая то коварность.
antitelo
Ваши замечания справедливы, про ДД-это точно , не имеет смысла , или уж если писать то полностью.
Про опровержение Российских и СНГ-рекомендации, я понимаю это очень тонкий вопрос, и как выразился Сергей Александрович, что надо правильно и корректно осветить , не исказив истины как таковой. Поскольку у нас одной из проблем является ненужная гипердиагностика данного заболевания и назначение не эффективных средств. Но если по лечению мнение однозначное- его просто нет. То по специфической диагностике все более сложно , так как она действительно рутинно может использоваться , но не так как это делают у нас. как это корректно отразить-надо думать.
П.с. Делать исправления уже сейчас ? Или потом все ошибки вместе вычищать? Как будет лучше и удобнее?
опровергать российские СМИ не надо,может стоит указать просто необоснованость некоторых опасений и ограничений,существующих среди родителей и которых придерживаются и НЕКОТОРЫЕ врачи.Сразу изправлять не надо, может будут другие мнения или предложения, а потом все суммировать через какое то время
antitelo одобрил(а): да, я поняла, спасибо надо досочинять эту статью все таки и сделать общими усилиями -красивой и правильной)
Работа сделана хорошая и с учетом поправок Сергея приблизится значительно к завершению.
Что еще, по моему мнению, стоит взвесить, изменить или нет
Например: Для динамической оценки возращения нормальных размеров печени и селезенки, может служить УЗИ-диагностика в острый период и после выздоровления .
-все написано правильно, но родителями может быть растолкованно неправильно; не как МОЖЕТ служить, а как ДОЛЖНО служить- и требовать УЗИ при каждом и после каждого мононуклеоза.Ведь на практике в большинстве случаев для динамической оценки возращения нормальных размеров печени и селезенки вполне достаточно просто осмотра врача и пальпации живота.И только В НЕКОТОРЫХ СЛУЧАЯХ может понадобиться, по усмотрению врача, для динамической оценки возращения нормальных размеров печени и селезенки УЗИ-диагностика .
по настоятельной просьбе ТС ее последний пост и мой пост, его комментирующий - скрыты от просмотра участников с синими никнеймами
замечания учтены, топикстартер вскоре выложит исправленный вариант
antitelo
Работа сделана хорошая и с учетом поправок Сергея приблизится значительно к завершению.
Что еще, по моему мнению, стоит взвесить, изменить или нет
Например: Для динамической оценки возращения нормальных размеров печени и селезенки, может служить УЗИ-диагностика в острый период и после выздоровления .
-все написано правильно, но родителями может быть растолкованно неправильно; не как МОЖЕТ служить, а как ДОЛЖНО служить- и требовать УЗИ при каждом и после каждого мононуклеоза.Ведь на практике в большинстве случаев для динамической оценки возращения нормальных размеров печени и селезенки вполне достаточно просто осмотра врача и пальпации живота.И только В НЕКОТОРЫХ СЛУЧАЯХ может понадобиться, по усмотрению врача, для динамической оценки возращения нормальных размеров печени и селезенки УЗИ-диагностика .
скажем так разместила эту инфо для того , что бы понимали определенную ценность данного исследования( что врач может рекомендовать это сделать при подозрении на заболевание) именно УЗИ, а не осмотр, так как увеличение селезенки пальпаторно не всегда удается определить, и отслеживать динамику выздоровления.
Если это отягощает статью- уберу.
спасибо
antitelo
Мононуклеоз (Вирус Эпштейн-Барр)
Заболевание, которое в 90 % случаев вызывается вирусом группы герпесов 4-го типа-вирусом Эпштейн-Барр, реже причиной мононуклеоза является цитомегаловирус.
Инкубационный период заболевания длится 4-8недель.
Заболевание встречается в основном в группе молодых людей от 10 до 30 лет, но может протекать в лёгкой форме у детей младшего возраста, что часто принимается за ОРВИ.
Есть сведения, что взрослые в 90% случаев имеют положительные антитела к ВЭБ, т.е. в детском или юном возрасте встречались с данной инфекцией.
Типичной для мононуклеоза является триада клинических проявлений:
-вирусный фарингит,
- повышение температуры тела,
-увеличение лимфатических узлов (чаще значительное увеличение заднешейных групп, подчелюстных групп, реже - паховые и подмышечные группы лимфоузлов)
Может также наблюдаться:
-увеличение селезенки, печени,
-усталость, утомляемость (выраженные значительно, могут длительно сохраняться- до 6 месяцев после исчезновения других симптомов),
-сонливость,
-изредка сыпь (чаще возникает после применения антибиотиков пенициллиновой группы).
Как передается?
Заболевание передается через тесный контакт (со слюной - при использовании общей посуды, чашек, бутылок, поилок у детей, при поцелуях - у взрослых). Передача через воздух не доказана, имеются некоторые сведения о передаче через кровь(при переливании).
Так как считается, что вирус может спонтанно выделяться в течение жизни у людей ранее болевших, специальных мер и изоляции больного не требуется.
Определение ВЭБ сохраняется в течение нескольких месяцев после выздоровления в слюне, периодически может активироваться и выделяться без клинических проявлений заболевания у переболевших носителей, чем обусловлена передача вируса от человека к человеку.
Как обследовать?
У пациентов с характерной клинической картиной заболевания:
-лихорадка, фарингит, лимфоаденопатия,
-наличие лейкоцитоза,
-увеличение количества атипичных мононуклеаров при 10% и более(от общего числа лейкоцитов в общем анализе крови),
-положительный тест на гетерофильные антитела
НЕ ТРЕБУЕТСЯ серологическое подтверждение.
Нужно ли сдавать ИФА –тесты на определение ВЭБ-инфекции?
Обследование на антитела (EBV) не имеет необходимости при наличии характерных клинических симптомов и специфических изменений общего анализа крови: увеличение лейкоцитов крови , наличие атипичных мононуклеаров.
При отсутствии гетерофильных антител, а также при нетипичной клинической картине определяют титр специфических антител к вирусу Эпштейна-Барр. В начале заболевания титр IgM- и IgG-антител к капсидному антигену вируса Эпштейна-Барр повышен более чем у 90% больных. Титр IgM-антител остается высоким в течение 2 месяцев, титр IgG-антител - всю жизнь. Поэтому определение IgM-антител к капсидному антигену используют для диагностики текущего инфекционного мононуклеоза, определение титра IgG-антител - для подтверждения перенесенной инфекции.
Частым и актуальным остается вопрос о результатах исследований, при которых у лиц без клинической картины заболевания обнаруживается отрицательный результат IgM, но вместе с тем высокие титры IgG к ВЭБ. На сегодняшний день отсутствуют достоверные сведения о том, что это говорит о заболевании, обострении или реактивации мононуклеоза. Такие анализы трактуются как постинфекционный иммунитет, то есть пациент ранее встречался с данным заболеванием и сейчас не нуждается в назначении лечения для "понижения титров IgG".
Сдавать ли ПЦР слюны на ВЭБ?
Учитывая данные о том, что перенесенный ранее мононуклеоз может периодически в течение жизни вызывать выделение вируса в секреты слюны, диагностическое обнаружение вируса Эпштейн-Барр в культуре клеток из слюны и крови,мочи (методом ПЦР) НЕ РЕКОМЕНДУЕТСЯ во избежание ложноположительных результатов у здоровых носителей (вирус сохраняется всю жизнь в эпителии ротоглотки и B-лимфоцитах).
Как лечить мононуклеоз?
Специфического противовирусного лечения возбудителей инфекционного мононуклеоза, эффективность и безопасность которого была бы подтверждена с позиций доказательной медицины, не существует.
В острый период проводится симптоматическое лечение. Рекомендовано: прием достаточного количества жидкости и ограничение двигательной активности, при болях в горле – частое теплое питье, при лихорадке – прием жаропонижающих.
Что делать после острого перенесенного заболевания?
Существуют рекомендации по воздержанию от физических нагрузок как минимум в течение 3-х недель после острого периода заболевания, так как есть риск разрыва селезенки (у большей части лиц данное осложнение было выявлено на этом временном этапе, а также у людей и/или спортсменов с контактными видами спорта).
Увеличение печени может приводить к увеличению биохимических показателей крови(АлТ, АсТ), которые нормализуются после выздоровления. Увеличенная селезёнка приходит к нормальным размерам примерно через 3 недели после начала болезни.
Для отслеживания динамической оценки возвращения размеров печени и селезенки может быть применена УЗИ-диагностика в острый период и после выздоровления.
Синдром хронической усталости и вирус Эпштейна-Барр
У больных синдромом хронической усталости бывает повышен титр антител к вирусу Эпштейна-Барр, но не настолько, чтобы достоверно отличаться от титра, свойственного здоровым серопозитивным взрослым. У переболевших инфекционным мононуклеозом иногда неделями и месяцами сохраняются недомогание и утомляемость . Тем не менее вирус Эпштейна-Барр не служит причиной синдрома хронической усталости.
Как проводить вакцинацию после мононуклеоза?
Согласно графикам вакцинации наличие острого инфекционного заболевания является противопоказанием к вакцинации, т.е. когда ребёнок переносит острую ВЭБ инфекцию, то вакцинация противопоказана.
После полного выздоровления и нормализации лабораторных показателей вакцинация может быть проведена сразу при легком течении, при тяжелом течении после 2-4 недель после выздоровления.
Читайте также:

