Вирус гепатита в на клеточном уровне
Обновлено: 26.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Напоминаем вам, что самостоятельная интерпретация результатов недопустима, приведенная ниже информация носит исключительно справочный характер
Антитела к вирусу гепатита В: показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания к назначению исследования
Основным показанием к назначению исследования служит гепатит В – инфекционное заболевание, вызываемое ДНК-содержащим вирусом, относящимся к семейству Hepadnaviridae. Вирус гепатита В высококонтагиозен и устойчив к действию факторов окружающей среды.
Источником инфекции являются больные любой формой острого или хронического гепатита, а также вирусоносители. Инкубационный период составляет от 60 до 120 дней.
Непосредственно сам вирус не повреждает клетки печени (гепатоциты). Поражение клеток печени происходит в результате иммунного ответа организма через повреждающее действие Т-лимфоцитов, в меньшей степени за счет образования антител.
Болезнь начинается постепенно и характеризуется наличием у пациента слабости, повышенной утомляемости, редкой головной болью, нарушением сна, снижением аппетита, тошнотой, иногда рвотой, горечью во рту, тяжестью и тупыми болями в правом подреберье. Примерно у 20-30% больных отмечаются боли в крупных суставах, сыпь, реже кожный зуд.
Затем увеличивается печень, появляются темная моча и недостаточно окрашенный кал, желтушность кожных покровов (хотя безжелтушный вариант течения вирусного гепатита В встречается в 20-40 раз чаще желтушного). Период выздоровления может продолжаться до 6 месяцев.
Гепатит В у беременных нередко протекает тяжелее, особенно во второй половине беременности, осложняясь острой печеночной недостаточностью, отслойкой плаценты, гибелью плода и др.
У новорожденных и детей вирусный гепатит, как правило, протекает бессимптомно, без классической желтухи, но в 70-90% случаев переходит в хроническую форму.
Гепатит В у пожилых людей часто имеет тяжелое течение, значительную продолжительность болезни и признаки холестаза (нарушение выработки желчи или ее оттока в двенадцатиперстную кишку с повышением в крови экскретируемых с желчью веществ, появлением кожного зуда, тяжести в правом подреберье, желтушности кожных покровов, потемнение мочи и обесцвечивание кала).
Выделяют острый и хронический гепатит В. Хроническая форма гепатита В диагностируется при обнаружении HBsAg (поверхностного антигена вируса гепатита В) в сыворотке крови в течение 6 и более месяцев.
В структуре вируса выделяют следующие антигенные структуры:
- поверхностный антиген (HBsAg), входит в состав оболочки вируса, его обнаружение в крови пациента указывает на наличие инфекции;
- ядерный антиген (HBсAg) – белок внутренней оболочки вируса гепатита В, синтезируется в зараженной клетке, не проникает через клеточную мембрану и поэтому не обнаруживается в сыворотке крови больного человека;
- HBеAg – входит в состав ядра вируса гепатита В, наличие его в крови указывает на активное размножение вируса;
- HBхAg –расположен около оболочки вируса, его роль изучается.
- антитела к HBsAg - анти-HBsAg;
- антитела к HBсAg обнаруживаются двух видов: анти-HBсAg IgМ и анти-HBсAg IgG;
- антитела к HBеAg - анти-HBеAg.
- диагностика вирусного гепатита В (в процессе первичного клинико-лабораторного обследования; перед плановыми хирургическими операциями; беременные женщины в I и III триместрах беременности; реципиенты и доноры крови и ее компонентов, органов и тканей; персонал медицинских организаций; пациенты перед проведением химиотерапии; больные с хроническими заболеваниями, пациенты наркологических и кожно-венерологических диспансеров; персонал учреждений с круглосуточным пребыванием; контактные лица в очагах острого и хронического гепатита В; дети в возрасте до 12 месяцев, рожденные от инфицированных ВГВ матерей; больные с онкологическими заболеваниями, пациенты на гемодиализе, пациенты на лечении иммунодепрессантами и др.);
- подготовка к вакцинации и оценка иммунитета после вакцинации.
Подготовка к процедуре
- Рекомендуется сдавать кровь утром с 8 до 11 часов, натощак (не менее 8 часов голода, пить воду можно в обычном режиме).
- Предварительно проконсультируйтесь с врачом по поводу целесообразности проведения исследования на фоне принимаемых лекарств или возможности отмены приема препарата перед исследованием.
- Исключить прием алкоголя накануне исследования, не курить в течение 1 часа до исследования.
- Исключить физические и эмоциональные перегрузки накануне исследования.
- После прихода в лабораторию отдохнуть 10-20 минут перед взятием крови.
- Нежелательно сдавать кровь для лабораторного исследования вскоре после физиотерапевтических процедур, инструментального обследования и других медицинских вмешательств.
- При контроле лабораторных показателей в динамике рекомендуется проводить повторные исследования в одинаковых условиях: в одной лаборатории (тем же методом), сдавать кровь примерно в одинаковое время суток и т. п.
Сроки исполнения
1 рабочий день, исключая день взятия крови.
Что может повлиять на результат
Кроме того, ложноположительный результат может быть у пациентов после переливания крови или компонентов плазмы.
Кровь на анализ берется из вены.
Метод определения: иммуноферментный анализ (ИФА).
Исследуемый материал: сыворотка крови.
Единицы измерения в лаборатории ИНВИТРО: мМЕ/мл.
Анализ крови на антитела к вирусу гепатита В может включать определение следующих показателей:
-
Anti-HBs (антитела к HBs-антигену вируса гепатита B);
Серологический маркёр острого процесса. Определяет присутствие антител класса M к HBcoreAg Антитела к HBсore антигену класса М начинают вырабатываться в период первого появления клинических симптомов гепатита В и сохраняются до периода выздоровления. Особенности инфекции. Гепатит B.
Свидетельство перенесённого острого гепатита В, показатель ремиссии. Определяет присутствие антител к HBеAg. Синтез антител к HBeAg в организме начинается после элиминации антигена инфекционности, они свидетельствуют о прекращении репликации (размножения) вируса в организме. К концу 9-й недели .
Определяет присутствие антител к HB-core Ag, независимо от класса M или G. Функции. Антитела к HB-core антигену появляются при остром гепатите В в крови вскоре после появления HBsAg, персистируют после исчезновения HBs-антигена перед появлением анти-HBs-антител и сохраняются длительное время после.
Интерпретация результатов исследования содержит информацию для лечащего врача и не является диагнозом. Информацию из этого раздела нельзя использовать для самодиагностики и самолечения. Точный диагноз ставит врач, используя как результаты данного обследования, так и нужную информацию из других источников: анамнеза, результатов других обследований и т. д.
Нормальные показатели
Для контроля эффективности иммунитета при вакцинации против гепатита В используют количественное определение анти-HBs Ag.
Расшифровка показателей
Антитела к поверхностному антигену вируса гепатита В (Anti-HBs Ag) можно обнаружить в конце острого периода, чаще через 3 месяца от начала инфекции, но иногда и позже (до года). Антитела к поверхностному антигену нейтрализуют вирус, их наличие рассматривают как признак иммунитета.
Anti-HBs Ag выявляются длительное время, могут сохраняться пожизненно и свидетельствуют о наличии инфекции (текущей или перенесенной ранее) или поствакцинальном иммунитете.
При количественном определении анти-HBs Ag:
- Anti-HBs ниже 10 мМЕ/л - показана вакцинация против гепатита В;
- Anti-HBs 10-100 мМЕ/л - вакцинацию следует отложить на 1 год;
- Anti-HBs более 100 мМЕ/л - вакцинация не показана, рекомендовано повторное обследование через 5 лет.
Выявление анти-HBс IgМ свидетельствует об активном размножении вируса, о наличии острой инфекции, особенно при отрицательном результате на HBsAg, в некоторых случаях - о хроническом гепатите В.
Антитела к HBсAg класса IgG появляются в острый период практически одновременно с анти-HBс IgМ, достигают максимальных значений через 5-6 месяцев от момента обнаружения HBsAg и сохраняются на протяжении всей жизни. Анти-HBс IgG - маркер хронической или перенесенной инфекции, вызванной вирусом гепатита В.
Анти-HBе появляются в острый период, сохраняются до 5 лет после перенесенной инфекции и указывают на активное выведение вируса гепатита В из организма и незначительное инфицирование. Их появление считается признаком благоприятного течения болезни, свидетельствуя о снижении скорости размножения вируса.
Отрицательный результат на анти-HBе не исключает наличия острого или хронического гепатита.
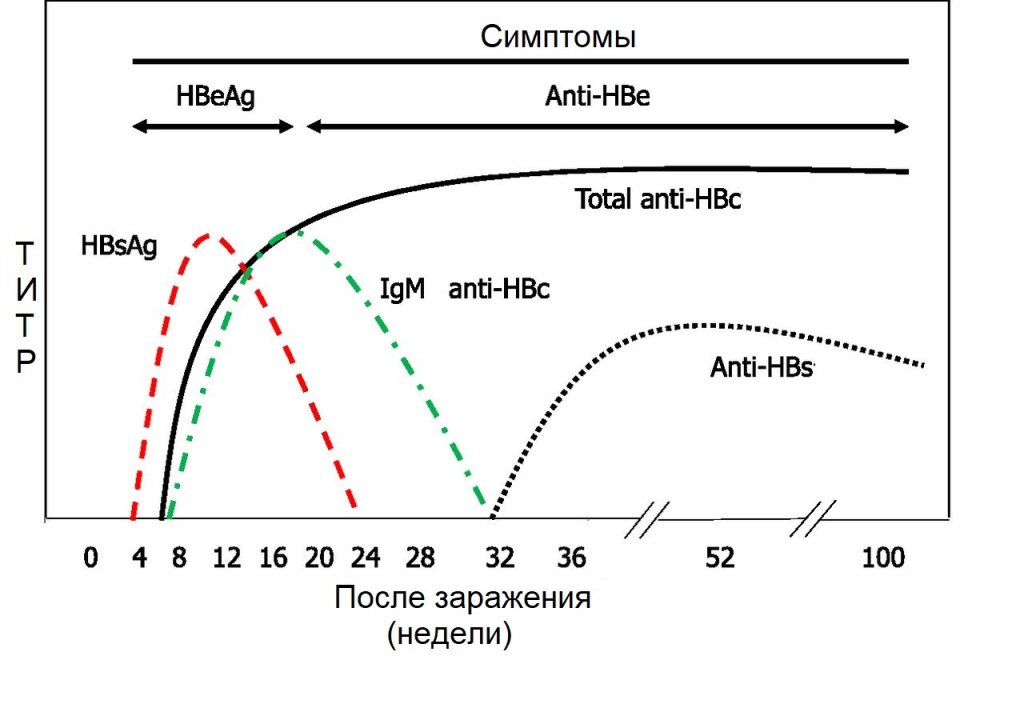
Расшифровку результатов лабораторных исследований на антитела к вирусу гепатита В проводят только с учетом выявления других маркеров гепатита. В таблице представлены некоторые критерии лабораторной диагностики нескольких вариантов течения инфекции, вызванной вирусом гепатита В.
| Маркер | Острый гепатит В | Хронический гепатит В | Перенесенный гепатит В | Носительство гепатита В | Иммунитет после вакцинации |
| HBsAg | + | + | - | + | - |
| Anti-HBs Ag | - | - | + | - | + |
| анти-HBс Ag IgG | + | + | + | + | - |
| анти-HBс Ag IgМ | + | - | - | - | - |
| HBеAg | +/- | +/- | - | - | - |
| анти-HBеAg | -/+ | -/+ | + | - | - |
| ДНК вируса гепатита В | + | + | - | +/- | - |
| Активность АЛТ (аланинамино- трансфераза) | ↑ | норма | норма | норма | норма |
Дополнительное обследование
При наличии антител к вирусу гепатита В в крови для уточнения диагноза и определения дальнейшей тактики лечения может быть назначено дополнительное обследование:
HBsантиген вируса гепатита В – основной маркер вируса гепатита В. Синонимы: Анализ крови на австралийский антиген гепатита В; Поверхностный антиген гепатита В. Australia antigen (Au(1)); Australian antigen; Australia-Antigen. Краткое описание исследования HBs¬-антиге.
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.

Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.

Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.

Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.

Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).

Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.

Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Что такое гепатит Е? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит Е — это острое (и редко хроническое) инфекционное заболевание, которое вызывает вирус гепатита Е. Клинически проявляется синдромом общей инфекционной интоксикации, энтерита (воспаления тонкой кишки) и холестаза (застоя желчи), желтухой, увеличением и нарушением работы печени. Болезнь протекает доброкачественно, за исключением беременных, у которых заболевание имеет катастрофические последствия в любом триместре беременности.
Этиология
Вид — вирус гепатита Е (HЕV)
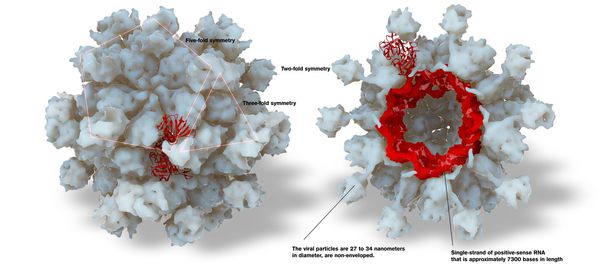
Данный вирус представляет собой одноцепочечный РНК-вирус округлой формы диаметром 30-35 нм. Он лишён наружной оболочки. На поверхности вириона есть вдавления, напоминающие чаши.
Чтобы вирус внедрился в клетку, в процессе жизни он кодирует трансмембранный белок и такие ферменты, как РНК-зависимую РНК-полимеразу, РНК-хеликазу, метилтрансферазу и папаин-подобную протеазу.
Существует пять генотипов вируса:
- I и II — только человеческие;
- III и IV — есть также у животных, т. е. может передаваться от них людям; вызывает хронические формы, если есть предрасположенность;
- V — птичий.
При температуре от 0°C быстро инактивируется. Длительно сохраняется в воде и при отрицательных температурах. Неплохо себя чувствует в ЖКТ человека. Хорошо сохраняется в плохо прожаренном мясе. При нагревании воды до 71°C погибает в течение 20 минут, при кипячении — практически мгновенно [1] [2] [3] [8] [10] .
Эпидемиология
Источник инфекции — вирусоноситель или человек, который уже болен какой-либо формой гепатита Е, в особенности острой. Вирус распространяется с последней недели инкубационного периода и до 30 дней от начала заболевания.
Каждый год повсеместно регистрируется около 3,3 млн случаев заболевания. При этом количество людей с гепатитом Е, который протекает пока без симптомов или совсем себя не проявляет, по предварительным оценкам может достигать 20 млн. Смертность — около 4 %, преимущественно умирают беременные.
В окружающую среду вирус выделяется с экскрементами инфицированных людей. Иногда человек заражается при употреблении недостаточно приготовленного мяса свиней, оленей и моллюсков.
- фекально-оральный — через заражённые вирусом руки (контактно-бытовой путь), воду или пищу;
- парентеральный — при переливании крови (встречается редко);
- половой путь — при орально-анальном контакте;
- вертикальный — от матери к плоду.

Наибольшее значение имеет водный путь передачи. Часто он связан с сезоном дождей и наводнениями, когда вода загрязняется фекалиями.
Восприимчивость к гепатиту Е высокая. Преимущественно болеют люди 15-44 лет. К группе повышенного риска относятся работники животноводческих ферм и боен.
Факторы риска заражения:
- высокая плотность населения, особенно в бедных странах;
- антисанитария, несоблюдение правил личной гигиены, неправильное хранение, обработка и приготовление пищи;
- нарушения санитарно-технических требований на объектах водоснабжения — заражение воды;
- бытовой очаг заболевания.
Заболевание обычно возникает в осенне-весенний период. В основном распространено в странах Восточной и Южной Азии.
После перенесённой болезни формируется стойкий иммунитет, чаще пожизненный [1] [3] [7] [9] [10] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Е
Болезнь начинается постепенно. Инкубационный период длится от 2 до 10 недель.
Как и в случае гепатита А, заболевание обычно протекает в бессимптомной и субклинической (предсимптомной) форме.
При возникновении явных клинических признаков (т. е. при манифестации), преобладают случаи лёгкого и среднетяжёлого течения. Симптоматика медленно нарастает. Появляется немотивированная слабость, подташнивание, снижение аппетита, повышение температуры до 37,1-38,0°С (субфебрилитет), дискомфорт и тяжесть в правом подреберье, дискомфорт в суставах, возможна рвота.
Вслед за этими симптомами через 3-7 дней наступает желтушный период, который длится максимум один месяц. Он сопровождается пожелтением кожи и слизистых оболочек, потемнением мочи и обесцвечиванием кала. Общее состояние больных не улучшается, сохраняется плохое самочувствие, выраженный дискомфорт в правом подреберье, увеличение размеров печени и селезёнки, желтушность кожных покровов, нарастает зуд кожи.
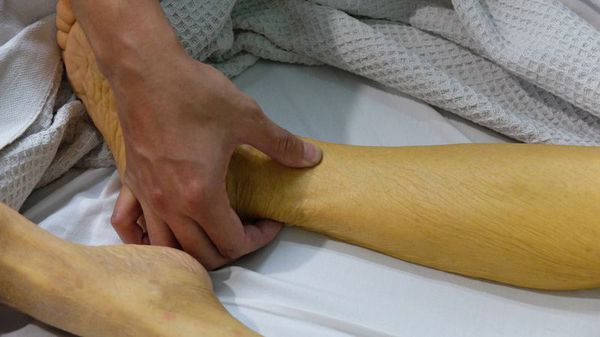
При неосложнённом и нетяжёлом течении начинает медленно регрессировать в течение нескольких недель. Как правило, после этого человек полностью выздоровливает, иногда развиваются непродолжительные остаточные явления в виде астении (бессилия) и дискомфорта в правом подреберье.
Раньше считалось, что гепатит Е — лишь острое заболевание. Однако в последнее время накоплен ряд данных, позволяющих выделить небольшую группу больных, переносящих хронический вариант болезни. Он встречается у ВИЧ-инфицированных людей в стадии СПИДа, после пересадки органов, а также у тех, кто получает мощную иммуносупрессивную терапию.
Специфичной симптоматики у хронического гепатита А нет. Больные жалуются на повышенную утомляемость, артралгии, неустойчивый стул, тяжесть в правом подреберье, субфебрилитет, иногда устойчивый лёгкий зуд кожи. Если не лечить это состояние, может развиться цирроз печени.
Гепатит Е у беременных
При заражении беременной в I и II триместрах происходит 100 % гибель плода. Летальность самих беременных невелика.
При заражении беременной в III триместре ребёнок может родиться живым, но 50 % из них умирают в первые месяцы жизни. Смертность самих женщин достигает 25-30 %. А если беременные живут в районах, которым не свойственно данное заболевание, то летальность может достигать 80 %.
Тяжесть течения Гепатита А при беременности связана со специфической аутоиммунной перестройкой организма женщины. В этом случае заболевание часто протекает по фульминантному типу (острой печеночной недостаточности) — на фоне начальных симптомов болезни резко нарастает желтуха, развивается тяжёлая интоксикация, некупируемая рвота, кровотечения (ДВС-синдром), нарушается сознание. Роды (преждевременные или выкидыш) стремительно ухудшают состояние больной: развиваются массивные послеродовые кровотечения, острая почечная недостаточность, печеночная энцефалопатия. Из-за такого состояния в острый период искусственно прерывать беременность нельзя [1] [5] [6] [8] [9] .
Патогенез гепатита Е
В цитоплазме гепатоцитов внешняя оболочка вируса вируса раскрывается, и запускается выработка вирусных белков. Одновременно с этим происходит подготовка клетки-хозяина к этому процессу.
Во время своей жизни вирус напрямую провоцирует дегенеративные изменения в гепатоцитах, в т.ч. вызывая их гибель по типу баллонной дистрофии — переполнение клетки жидкостью. После этого готовые вирусные частицы распространяются и заражают новые здоровые клетки.
Со временем в организме формируются специфические антитела, которые позволяют полностью вывести вирус из организма человека (за исключением случаев выраженного угнетения иммунитета).
Тяжёлое течение гепатита Е у беременных не связано со свойствами вируса напрямую. Оно вызвано лишь иммунологической перестройкой иммунной защиты беременных. Из-за этого развивается каскад иммунопатологических и гормональных реакций, которые приводят к массированному некрозу гепатоцитов, дефициту плазменных факторов свёртывания и внутрисосудистому гемолизу — разрушению эритроцитов крови [1] [2] [3] [5] [10] .
Классификация и стадии развития гепатита Е
По клиническим признакам выделяют два варианта заболевания:
- безжелтушная форма — до появления симптомов или при освобождении организма от вируса и формировании стойкого иммунитета;
- желтушная форма — при нарастании симптомов.
По тяжести процесса гепатит Е делят на четыре степени:
- лёгкая;
- среднетяжёлая;
- тяжёлая;
- фульминатная (молниеносная, гепатит у беременных).
Факторы риска развития тяжёлого течения болезни:
- беременность любого триместра (наиболее неблагоприятно заболевание протекает в III триместре);
- пожилой возраст:
- мужской пол;
- иммуносупрессивная терапия (на фоне трансплантации органов); ;
- комбинированная соматическая патология (сахарный диабет, ишемическая болезнь сердца, аутоиммунный гепатит, пациенты на гемодиализе);
- наличие хронической вирусной патологии печени (вирусные гепатиты В и С);
- алкоголизм.
По исходу заболевание бывает трёх типов:
- с выздоровлением (полным, с остаточными явлениями);
- с хронизацией;
- с неблагоприятным прогнозом (у беременных) [4][5][6] .
Осложнения гепатита Е
Осложнения при гепатите Е можно разделить на три группы:
- Истинные (печёночные) осложнения:
- острая печёночная недостаточность — осложнение с неблагоприятным исходом, при котором быстро развивается массивное повреждение ткани печени (до 90 %), резкое нарушаются её функции, возникает печёночная энцефалопатия (нарушение работы мозга), геморрагический синдром (повышенная кровоточивость) и коагулопатия (нарушение свёртывания крови);
- холестаз — нарушение синтеза и выведения желчи (желтуха), осветление кала и потемнение мочи, появление выраженного кожного зуда и чувства горечи во рту;
- тромбо-геморрагический синдром у беременных (ДВС-синдром) — кровотечения и кровоизлияния различной интенсивности и направленности;
- преждевременные роды или выкидыш у беременных.
- Внепечёночные осложнения: — острое неврологическое заболевание, которое сопровождается нарушением чувствительности в руках и ногах, мышечной слабостью и иногда параличом.
- острый поперечный миелит — нарушение всех функций спинного мозга;
- различные нейропатии и полирадикулопатии;
- панкреатит — тошнота, рвота, опоясывающие боли в животе; — боли в поясничной области, нарушение мочеобразования, повышенная потеря эритроцитов и белка с мочой;
- повышение вероятности развития рака кожи и заболеваний кровеносной системы.
- Резидуальные (постгепатитные) явления:
- дискинезия (нарушение моторики) желчевыводящих путей — застой желчи, чувство тошноты, отрыжка, горечь во рту;
- постгепатитная гепатомегалия — увеличение печени в связи с разрастанием соединительной ткани;
- постгепатитный синдром — повышенная утомляемость, астения, раздражительность, чувство тошноты и дискомфорта в правом подреберье [1][2][6][7][8] .
Диагностика гепатита Е
Лабораторная диагностика:
- Клинический анализ крови — нормальный объём эритроцитов или умеренная лейкопения, повышение количества лимфоцитов, моноцитов и снижение нейтрофилов в крови, сниженная или нормальная СОЭ.
- Биохимический анализ крови — повышенный уровень общего билирубина за счёт прямой и непрямой фракции, увеличение АЛТ и АСТ, сниженый индекс протромбина (ПТИ), повышение тимол-вероналоовой пробы (уменьшение альбуминов и увеличение гамма-глобулинов), повышение ГГТ и щелочной фосфатазы.
- Общий анализ мочи — появление гематурии, протеинурии и цилиндрурии (обнаружение эритроцитов, белка и цилиндров в моче).
- Биохимический анализ мочи — появление уробилина и желчных пигментов за счёт прямого билирубина.
- Серологические тесты — обнаружение антител в сыворотке крови:
- анти-HЕV IgM — выявляются при острой инфекции с конца первой недели от момента заражения, могут сохраняться до двух лет, иногда бывают ложноположительными при активной ЦМВ-инфекции;
- анти-HЕV IgG — выявляются с 41 дня в течение 15 лет методом иммуноферментного анализа (ИФА);
- HЕV RNA — выявляются при острой инфекции, начиная с 22 дня, а также при хронизации в течение долгого времени благодаря полимеразной цепной реакции (ПЦР).
- УЗИ органов брюшной полости — увеличение печени с реактивным изменением структуры её ткани, увеличение лимфоузлов в воротах печени, иногда увеличена селезёнка.
Дифференциальная диагностика с другими заболеваниями:
- Вирусные гепатиты В и С — связь с парентеральными вмешательствами (например, с переливанием крови), более длительный преджелтушный период, характерные серологические тесты. , желтушная форма — выраженный синдром общей инфекционной интоксикации, увеличение лимфоузлов, тонзиллит, специфические изменения общей крови и серологические тесты.
- Жёлтая лихорадка — острое начало, высокая температура, гиперемия и отёчность лица, временное улучшение, а затем ухудшение состояния. — острое начало, высокая температура, частое поражение почек, выраженные боли в икроножных мышцах, изменения общей крови бактериального характера.
- Псевдотуберкулёз — умеренно высокая температура, мезаденит (воспаление лимфоузлов брыжейки кишечника), терминальный илеит (воспаление подвздошной кишки), симптомы носков и капюшона (мелкоточечные высыпания), скарлатиноподобная сыпь, бактериальные изменения крови, специфические маркеры.
- Острые кишечные инфекции, например, сальмонеллёз — острое начало, выраженный синдром поражения ЖКТ (энтерит, колит, высокая температура).
- Листериоз — высокая температура, увеличение лимфоузлов, поражения железистой ткани ротоглотки, бактериальная кровь.
- Сепсис — гектическая (изнуряющая) лихорадка, выраженные полиорганные нарушения.
- Амебиаз — характерные симптомы поражения кишечника, эозинофилия крови, выявления возбудителя.
- Токсические поражения печени — связь с употреблением токсинов, отсутствие синдрома общей инфекционной интоксикации.
- Опухоли гепатобилиарной области — длительное постепенное начало, отсутствие яркой выраженной симптоматики, умеренное повышение АЛТ или АСТ, резкое повышение СОЭ, характерные изменения на УЗИ, КТ или МРТ. — типичные болевые приступы, умеренное повышение АЛТ или АСТ, данные инструментальных исследований [1][2][6][8][10] .
Лечение гепатита Е
При лёгкой степени гепатита Е лечение проводится в амбулаторных условиях (на дому). Во всех остальных случаях показано стационарное лечение в инфекционном отделении больницы. Режим постельный или полупостельный.
Чтобы снизить нагрузку на поражённую печень, необходимо придерживаться механически и химически щадящей диеты № 5 по Певзнеру. Она подразумевает употребление витаминов и повышенного количества воды (более 1,5 л в сутки), исключение алкогольных и газированных напитков, жаренной и острой пищи, грибов, сдобного теста и других продуктов.
Специфического лечения, которое бы устраняло причины гепатита Е, нет. В основном все методы направлены на устранение симптомов, интоксикации и восстановление нормальной функции печени.
Показан приём сорбентов и препаратов, которые повышают энергетические ресурсы. Иногда назначают гепатопротекторы. Если случай тяжёлый, то проводится терапия гормональными средствами и препаратами крови, а также гипербарическая оксигенация (использование кислорода под высоким давлением) и плазмаферез.
Назначение инфузионной терапии — внутривенного введения глюкозо-солевых растворов и витаминов — зависит от степени тяжести и определённых симптомов.
При тяжёлом течении и хронизации возможно применение препаратов общевирусного действия. Они позволяют снизить вирусную нагрузку.
Людям, получающим цитостатическую (противоопухолевую) терапию по возможности следует снизить дозу на 30 %. Это повышает вероятность спонтанной гибели вируса.
Беременные с гепатитом Е должны находиться в условиях реанимации инфекционного стационара. В острый период болезни лечение проводится по общим принципам, преждевременное родоразрешение противопоказано.
Выписывать больных можно в том случае, если в ходе лечения у них стойко улучшается клиническая картина и лабораторные показатели. После выписки пациенты, которые идут на поправку после неосложнённых форм болезни, находятся под наблюдением врача в течение шести месяцев. Осмотр и обследования проводятся минимум один раз в месяц [5] [6] [8] [9] .
Прогноз. Профилактика
Прогноз гепатита Е зачастую благоприятный, за исключением случаев заболевания при беременности. После выписки из больницы окончательное выздоровление наступает спустя 2-3 месяца. Крайне редко болезнь может стать хронической и затяжной.
Чтобы снизить количество случаев инфицирования, необходимо придерживаться следующих правил:
- создавать все условия для того, чтобы потребляемая питьевая вода была безопасной (касается водоснабжения);
- соблюдать правила утилизации сточных вод (канализационное хозяйство);
- соблюдать правила личной гигиены (всегда мыть руки);
- следить за качеством обследования работников, которые связаны с пищевой промышленностью;
- соблюдать технологию хранения, приготовления и транспортировки продуктов питания и воды;
- беременным на любом сроке стоит воздержаться от поездок в потенциально опасные в эпидемиологическим плане места (тёплые страны, особенно Азиатского региона).

Для предотвращения развития болезни разработана специфическая профилактика — вакцинация против гепатита Е. С этой целью применяется вакцина Hecolin (Китай). Она вырабатывает иммунитет к одному генотипу у 95 % трехкратно привитых людей [1] [2] [3] [5] [8] .
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Хронический гепатит В – хроническое заболевание печени, продолжающееся более 6 месяцев, в основе которого лежит инфицирование и поражение печени вирусом гепатита В (HBV), проявляющееся воспалительными, некротическими и фибротическими изменениями печеночной ткани различной степени тяжести.
Острый гепатит В – острое инфекционное заболевание, вызываемое вирусом гепатита В (HBV). Характеризуется острым поражением печени и интоксикацией (с желтухой (35%) или без нее (65%)) и протекает с выраженным многообразием клинических проявлений и исходов: от выздоровления (около 90% пациентов) до развития хронического гепатита В, цирроза печени и гепатоцеллюлярной карциномы (печеночно-клеточного рака).
Гепатит B относится к заболеваниям, представляющим потенциальную угрозу для жизни, и является одной из основных проблем здравоохранения во всем мире.
Причины появления вирусного гепатита В
Заболевание имеет преимущественно парентеральный механизм передачи, то есть возбудитель попадает непосредственно в кровь: например, во время переливания крови, инвазивных исследований, оперативных вмешательств, гемодиализа и т.д.
В последние годы врачи констатируют увеличение полового пути передачи вируса. У 25% пациентов не удается установить источник заражения.
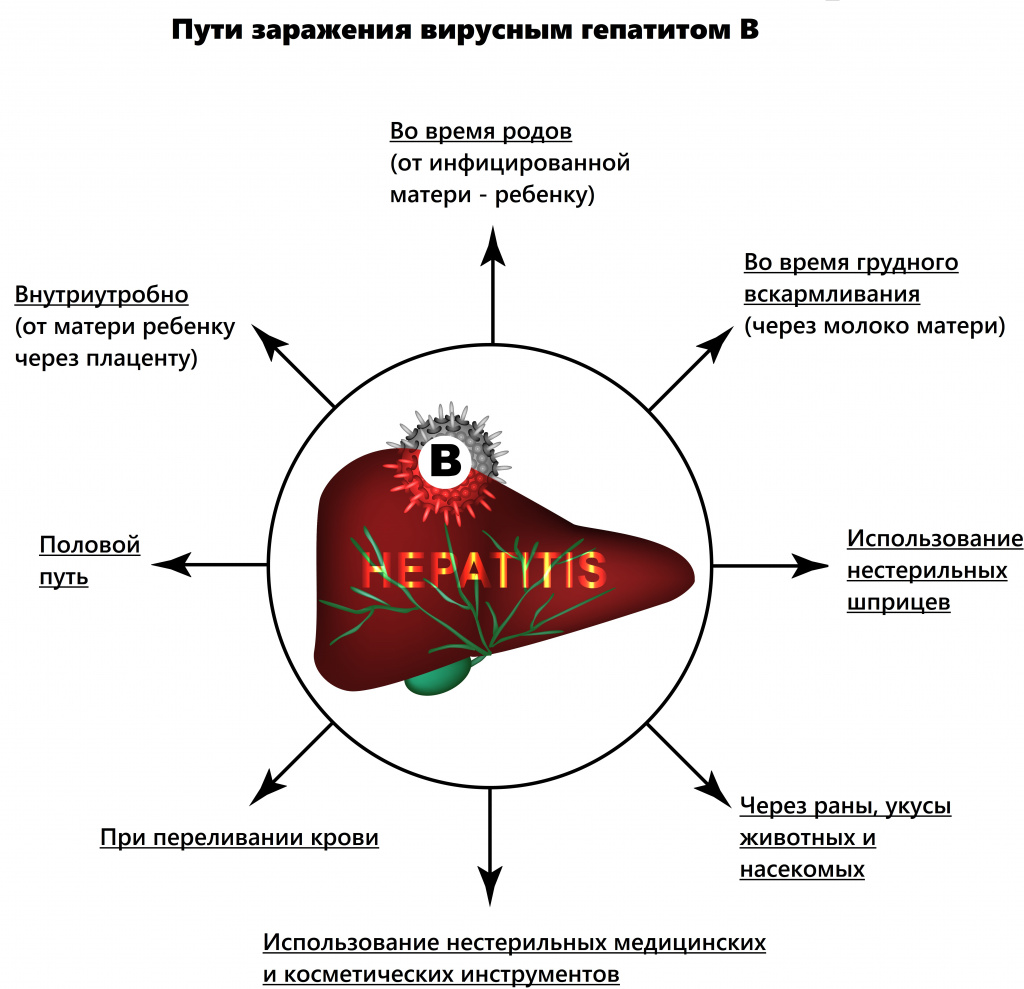
В группу риска входят гомосексуалисты, медицинские работники, члены семьи носителя HBV, пациенты с хроническими заболеваниями кожи. При развитии острого гепатита В в первом и втором триместрах беременности вероятность заражения плода небольшая, в третьем триместре инфицирование почти закономерно (вертикальный путь заражения).
Возбудитель заболевания - вирус из семейства гепаднавирусов, содержащий ДНК. Структура вируса:
- ядерный антиген (НВсАg);
- антиген инфекционности (НВеАg);
- поверхностный антиген (HBsAg);
- поверхностные белки для связывания с рецепторами гепатоцита (preS1-Ag и preS2-Ag);
- Х-антиген (НВхАg), регуляторный белок, усиливающий синтез вирусных белков.
Есть предположение, что именно он ответственен за канцерогенез и развитие гепатоцеллюлярной карциномы;
- вирусный гепатит В легкой степени;
- вирусный гепатит В средней степени тяжести;
- вирусный гепатит В тяжелый.
- острый (молниеносный) гепатит;
- хронический гепатит.
Инкубационный период
Продолжительность периода составляет в среднем от 30 до 180 дней. В течение этого времени пациент может предъявлять жалобы на головную боль, тошноту, хроническую усталость, ухудшение памяти и снижение аппетита. В некоторых случаях наблюдается вечернее незначительное повышение температуры тела.
Для этого периода развития заболевания характерны появление рвоты, изжоги, отрыжки, вздутие живота, боли в суставах и в мышцах, температура тела может повышаться до 38,00С.
Наблюдаются кожный зуд, желтуха, кровоизлияния на коже и кровоточивость десен, потемнение мочи и обесцвечивание кала, увеличивается печень, нарушается сон, пациент испытывает сильные головные боли, снижается артериальное давление, учащается сердцебиение, наблюдаются отеки ног.
При переходе гепатита в хроническую форму симптоматические проявления уменьшаются и наступает период ремиссии. Однако каждое новое обострение вирусного гепатита В протекает тяжелее предыдущего, что связано с разрушением ткани печени, которое постепенно приводит к развитию цирроза и печеночной недостаточности.
Переход гепатита В в цирроз
Для этой стадии характерно расстройство психики, наблюдаются кровотечения в области пищевода, желудка и прямой кишки, развивается асцит (в брюшной полости присутствует свободная жидкость), кожа становится бледной, печень уменьшается и становится плотной.
Диагностика
Лабораторные методы исследования – это первый этап диагностики заболевания.
В общем анализе крови может наблюдаться повышение лейкоцитов (более 9-11*109/л), сдвиг лейкоцитарной формулы влево и увеличение СОЭ (скорости оседания эритроцитов) более 30-40 мм/ч.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Введение
Вирусный гепатит В (HBV) – это самая распространённая хроническая вирусная инфекция в мире. По приблизительным подсчётам, около 2 миллиардов человек инфицированы и более чем 350 миллионов являются хроническими носителями вируса. В 2010 году, по данным миссии, изучающей мировую заболеваемость, HBV инфекция вошла в топ приоритетов здоровья в мире и оказалась в десятке болезней-лидеров по количеству летальных исходов (786000 смертей за год). Эти данные позволили ВОЗ включить вирусные гепатиты в основные приоритеты общественного здравоохранения. Безопасная и эффективная профилактика обеспечивается вакцинацией и эффективными противовирусными препаратами, доступными для предупреждения и лечения HBV инфекции, но удельный вес болезни так и останется высоким без согласованных усилий правительств, учреждений здравоохранения, а также без повышения общественной осведомленности и доступности медицинской помощи.
Эпидемиология

Подсчитано, что приблизительно у 30% населения земного шара обнаруживаются серологические маркеры текущей, либо уже перенесённой инфекции. Рак печени, возникший на фоне HBV, в 2010 году составил около половины причин общей смертности, с 1990 по 2010 смертность, ассоциированная с раком печени, в мире составила 62%, а с циррозом – 29%. HBV-инфекция передаётся посредством контакта с инфицированной кровью либо семенной жидкостью. Существует три основных пути передачи. В высокоэндемичных областях HBV передаётся главным образом перинатально, от инфицированной матери к новорождённому. В областях низкоэндемичных преобладает передача половым путем. Риск заражения высок у людей с большим количеством сексуальных партнеров, у мужчин, занимающихся сексом с другими мужчинами, и у людей, в анамнезе которых уже имеются другие инфекции, передающиеся половым путем. Третий источник инфицирования – небезопасные инъекции, переливание крови или диализ. Хотя скрининг продуктов крови существенно уменьшил развитие трансфузионно-ассоциированной HBV-инфекции, в развивающихся странах эта угроза по-прежнему высока. Другие возможные источники HBV включают нозокомиальную инфекцию, через загрязненные медицинские, хирургические или стоматологические инструменты; уколы иглой и донорство органов от HBsAg+ или HBV-ДНК+ доноров. Случаи HBV в семье, интимные не сексуальные контакты и жизнь в стесненных условиях также могут быть факторами риска развития болезни. Исход острой HBV-инфекции зависит от возраста. Приблизительно у 95% новорожденных, 20-30% детей (возрастом 1-5 лет) и менее 5% взрослых развивается хроническая инфекция. Реализация всемирной детской вакцинации против гепатита В выражается резким падением распространённости во многих частях света. (рисунок 1) Однако вакцинация охватывает от 90% в западной Пенсильвании (Америка), до 56% в юго-восточной Азии. Так же широко варьируется и мировая распространённость HBV. 5% инфицированных индивидов проживают в высокоэндемичных местах (распространенность HBV >8%), включающих Китай, юго-восточную Азию, большую часть Африки, большую часть тихоокеанских островов, часть Среднего Востока и бассейн реки Амазонки. В данных областях большинство случаев инфицирования происходит в младенчестве или в детстве. В некоторых высокоэндемичных странах, к примеру, как Китай, на данный момент общая распространенность HBV составляет 7-8%, и ожидается, что в ближайшем будущем он перейдет в промежуточную категорию. Рисунок 1: Географическое распределение основных генотипов вирусного гепатита В и частоты случаев хронического гепатита В в мире. Адаптация данных американских Центров по контролю и профилактике заболеваний инфекции. Приблизительно 43% HBV-инфицированных живут в регионах с промежуточным уровнем распространенности, к которым относятся: центральная, южная и юго-западная Азия, восточная и северная Европа, Россия, центральная и южная Америка. В этих областях происходит смешение существующих путей передачи инфекции новорождённым, детям и взрослым. Остальные 12% инфицированных индивидов живут в местах низкоэндемичных (распространенность <2%), к которым относятся: Северная Америка, восточная Европа, Австралия и Япония. Здесь большинство случаев инфицирования происходит в подростковом и взрослом возрасте посредством сексуальных и парентеральных контактов. Иммиграция оказывает выраженный эффект на распространённость в странах с высоким доходом. В 2012 году мета-анализ показал, что распространённость HBV-инфекции составила 7·2% у иммигрантов и беженцев, учитывая, что состояние иммунитета обследованных до этого составило 39·7%. По оценкам в США до 95% вновь диагностированных случаев хронической HBV-инфекции принадлежит иммигрантам.
Профилактика
- Все новорожденные *
- Все дети и подростки, не вакцинированые при рождении
- взрослые высокого риска
- Мужчины, имеющие половые контакты с мужчинами
- Люди с множественными сексуальными партнерами
- Потребители инъекционных наркотиков
- Пациенты на гемодиализе
- Пациенты ведомственных учреждений
- Медицинские работники и работники общественной безопасности
- Супруги, сексуальные партнеры, члены семьи которых являются носителями вируса гепатита B
Диагностика

Рисунок 2: HBV маркеры в ходе естественного течения острой HBV-инфекции (А) и перехода острой в хроническую инфекцию (В). У части хронических больных может произойти сероконверсия от HBeAg к антиHBe не смотря на персистенцию вирусной ДНК. HBV=вирус гепатита В Таблица 1. Клиническая интерпретация серологических маркеров вирусного гепатита В.
| Клиническая интерпретация | |
| HBsAg | "Визитная карточка" инфекцииПоложителен в ранней стадии острой инфекцииСтойко положителен при хронической инфекции |
| Анти-HBs | Выздоровление от острой инфекции или поствакцинальный иммунитет |
| HBeAg | Фаза иммунной толерантности или иммунного клиренсаОбычно имеет связь с высокой вирусной нагрузкой |
| Анти-HBeAg | Фаза невысокой репликации, если уровень вирусной ДНК низкийОтличный от других вариант HBV-инфекции, если уровень вирусной ДНК высокий |
| IgM анти-HBc | Острая инфекция;Единственный положительный серологический маркер в серологическом окне между исчезновением HBsAg и появления анти-HBsМожет быть положительным при тяжелом обострением хронической инфекции |
| IgG анти-HBc | Экспозиция инфекцииПрисутствует в связи с HBsAg при хронической инфекцииПрисутствует в связи с анти-HBs после выздоровления от острой инфекции Изолированное присутствие может означать скрыто протекающую инфекцию |
Иммунопатогенез
Вирус гепатита В не цитопатический, и повреждение печени и вирусная нагрузка – иммуноопосредованны. Клинический исход инфекции зависит от сложного взаимодействия между репликацией HBV и иммунным ответом организма. Вирус гепатита В является слабым индуктором врождённого иммунного ответа. Разрешение острой инфекции в основном происходит посредством приобретённого иммунитета. Люди, серологически восстановившиеся от острой HBV-инфекции, имеют сильные Т-клеточные реакции на некоторые эпитопы в различных участках вирусного генома. Напротив, подобные Т-клеточные реакции у пациентов с хронической формой вирусного гепатита В слабые. Восстановление имунной функции отмечается у пациентов, перенесших спонтанную HBeAg сероконверсию, и у пациентов с вирусологическими ответами на противовирусную терапию. Предполагается, что последовательное применение антивирусной, а затем иммунной терапии может повысить уровень клиренса вируса. Иммунный ответ на HBV может иметь негативные последствия. Чрезмерно агрессивная реакция иммунной системы считается причиной молниеносной формы гепатита В и обострений хронических заболеваний с резкими подъёмами концентрации аланинаминотрансферазы, которая служит связующим звеном иммунных реакций. Хотя некоторые подобные вспышки сопровождаются падениями концентрации ДНК-HBV и последующей сероконверсией HBeAg к anti-HBe (представляющей успешный иммунный клиренс инфицированных гепатоцитов), другие могут сопровождаться преходящим падением концентрации вирусной ДНК, представляя неэффективный иммунный клиренс. Периодические подъемы аланинаминотрансферазы повышают риск развития цирроза и гепатоцеллюлярной карциномы. Кроме печеночных проявлений, опосредованных клеточными иммунными реакциями, в результате дисбаланса гуморальных реакций, генерирующих циркуляцию иммунных комплексов, могут развиваться и внепечёночные проявления, главным образом это гломерулонефрит и васкулиты, в том числе и узелковый полиартериит.
Вирусология
Вирус гепатита В принадлежит семейству Hepadnaviridae. Это частично двуцепочечный ДНК-вирус, имеющий приблизительно 3200 пар оснований. Шаблоном для транскрипции вируса является ковалентно замкнутая кольцевая ДНК, которая располагается внутри ядра гепатоцитов как мини-хромосома. Поддержание ковалентно замкнутой кольцевой ДНК имеет большое значение для сохранения вируса. Репликация HBV включает в себя обратную транскрипцию прегеномной РНК, которая является промежуточным звеном на пути к вирусной ДНК. Обратная транскриптаза подвержена образованию дефектов, что увеличивает частоту мутаций. Рецептором для вступления вируса гепатита В в гепатоциты является полипептид таурохолата натрия. Наиболее распространённые мутации HBV включают единичные изменения нуклеотида в позиции 1896 в предшествующей ядру области, которая создает стоп-кодон и двойное изменение нуклеотида в позициях 1762 и 1764, расположенных в базальной промоторной области ядра, снижающих транскрипцию предъядерной мРНК. Эти мутации упраздняют или подавляют продукцию HBeAg, не влияя на способность вируса реплицироваться и вызывать хроническую HBV-инфекцию. Предъядерные мутации и мутации базальной промоторной области ядра могут возникать в отдельности или вместе. Географическое распространение этих HBeAg-отрицательных мутантов связано с распространённостью ассоциаций HBV генотипов. Вирус может быть классифицирован по меньшей мере на 10 генотипов, которые обозначаются от А до J. Генотип А часто встречается в Северной Америке, на севере Европы и Африки, генотипы В и С часты в Азии, а генотип D в основном обнаруживается в странах Средиземноморья, Ближнего Востока и Индии. (рисунок 1). HBV-генотипы могут влиять на прогрессирование заболевания и продукцию интерферонов.
Обычное течение
- Возраст старше 50 лет
- Мужской пол
- Наличие цирроза
- Гепатоцеллюлярная карцинома в семейном анамнезе
- африканская или азиатская раса
- Ожирение
- Сахарный диабет
- Высокий уровень репликации вируса гепатита B
- Генотип (С > В)
- Отличная от других базальная промоторная область ядра
- сопутствующее инфицирование вирусом гепатита С или гепатита D
- Алкоголь
- афлатоксин
Ведение больного
Общее:
Острая HBV-инфекция самоограничивается в более чем 95% случаев иммунокомпетентных взрослых. Поэтому течение является благоприятным, и до сих пор противовирусная терапия показана только для пациентов в случаях длительной или тяжёлой острой болезни. Ведение хронической формы должно включать оценку статуса репликации HBV, скрининг на ко-инфекции: ВИЧ, вирус гепатита С и вирус гепатита D, а также оценку степени тяжести заболевания печени. Клиническая оценка, анализ крови, анализ ферментов печени и гистология печени используются для установления степени тяжести заболевания. Были разработаны дополнительные неинвазивные методы (анализы крови и измерение плотности печени), которые всё больше и больше могут заменить гистологическое исследование печени. Хотя результаты являются многообещающими, эти методы нуждаются в дополнительной оценке до того, как они смогут быть применены в клинической практике. Неинвазивная оценка особенно полезна у пациентов с нормальной концентрацией аланинаминотрансферазы с целью исключения клинически выраженного фиброза, так как компромисс между риском и выгодой у этих больных не в пользу биопсии печени. Тем не менее биопсия печени важна для больных с незначительно повышенной или колеблющейся концентрацией аланинаминотрансферазы для того, чтобы установить, показана ли противовирусная терапия. Пациентов следует консультировать о мерах предотвращения передачи и необходимости изменений образа жизни, таких как ограничение потребления алкоголя, для снижения риска повреждения печени. Пациенты также должны быть осведомлены о возможных исходах болезни, вариантах лечения, и важности долгосрочного мониторинга. Пациенты старше 40 лет с циррозом печени или с семейной историей гепатоцеллюлярной карциномы должны подвергнуться УЗИ и тестированию на α-фетопротеин. Этот надзор за гепатоцеллюлярной карциномой должен быть продолжен при антивирусной терапии, поскольку риск сохраняется даже у пациентов с вирусологическим откликом. Основными целями противовирусной терапии являются длительное подавление репликации HBV и воспаления печени, что предотвращает прогрессирование цирроза и гепатоцеллюлярной карциномы. Ответ на лечение оценивается на основе биохимических (нормализации АЛТ), вирусологических (подавление HBV ДНК до неопределяемой чувствительными ПЦР концентрации), серологических (потеря HBeAg или HBsAg и сероконверсии в анти-HBe или анти-HBs ) и гистологических (снижение воспаления на биопсии печени без признаков прогрессирования фиброза) мер. Семь противовирусных агентов одобрены для лечения хронической инфекции HBV: две формы интерферона альфа (обычный и PEG-илированный), и пять нуклеозидов (T) IDE аналогов (ламивудин, адефовир, энтекавир, тельбивудин и тенофовир).
Интерферон:
Интерферон обладает противовирусной и иммуномодулирующей активностью и применяется как препарат для подкожных инъекций. Он имеет много побочных эффектов, в том числе грипп-подобные симптомы: усталость, супрессия костного мозга, депрессия и обострение или разоблачение аутоиммунных болезней. Интерферон противопоказан пациентам с печёночной недостаточностью и должен использоваться с осторожностью у пациентов с компенсированным циррозом печени. Годичный курс пегилированного интерферона с добавлением (или без) ламивудина у HBeAg-позитивных пациентов результировался сероконверсией у 29-32% больных и потерей HBsAg у 3-7% пациентов через 24 недели после завершения лечения. В дальнейшем сероконверсия была стойкой у 80% пациентов, а потеря HBsAg произошла у 58% пациентов, инфицированных генотипом А и у 11% инфицированных другими генотипами и имевших сероконверсии. У HBeAg негативных пациентов годичный курс пегилированного интерферона с добавлением (или без) ламивудина результировался устойчивой реакцией, которая была определена как нормализация концентрации аланинаминотрансферазы и подавление HBV ДНК ниже 10 000 МЕ / мл у 25% пациентов и потеря HBsAg у 9% пациентов через 3 года после завершения лечения. Предположительный ответ у HBeAg-положительных больных включает предшествующую терапии высокую концентрацию аланинаминотрансферазы, высокую концентрацию HBV ДНК и генотип вируса А. В 2013 результаты исследования показали, что падение концентрации HBsAg на фоне лечения является сильным показателем ответа на интерферон, но в соответствии с генотипом вируса имеются различные правила прекращения терапии. Для HBeAg-отрицательных пациентов не существует показателей, предшествующих терапии и предсказывающих ответ, но снижение концентрации HBeAg в течение первых 12-24 недель лечения прогнозирует устойчивый ответ. Полиморфные интерфероны lambda3 / IL28B в некоторых исследованиях также описываются как предсказывающие реакцию.
Аналоги нуклеоз(т)идов:
Кому показано лечение?
Читайте также:

