Вирус герпеса у ребенка в детском саду
Обновлено: 19.04.2024
В детской дерматологии насчитывается большое количество нозологий, но только некоторые из них являются высококонтагиозными и служат поводом в отказе ребенку посещать дошкольное учреждение.
Опасность заразных кожных заболеваний в том, что они легко распространяются в детском коллективе. Это происходит из-за тесного контакта между малышами, неполноценного соблюдения правил личной гигиены самими детьми, а также из-за того, что многие родители не осведомлены, какие же высыпания являются заразными, а какие нет.
Показатель заболеваемости инфекционными дерматозами среди детей дошкольного возраста в 2019 году составил 474,7 на 100 тысяч населения и вырос на 0,2% в сравнении с 2018 годом. Это свидетельствует о том, что в настоящее время нет достаточного просвещения населения о заразных кожных заболеваниях, в том числе и об их профилактике.
К инфекционным дерматозам, которые легко распространяются среди детей, относятся:
Как передаются гнойничковые кожные инфекции?
Пиодермии или гнойничковые заболевания кожи особенно распространены среди детей. Они часто встречаются в практике врача дерматолога, составляя 30–40% всех обращений.
Частота пиодермий в детском возрасте напрямую связана с недостатком личной гигиены самого ребенка и людей, окружающих его и непосредственно заботящихся о нем.
Пиодермии — это бактериальные инфекции кожи, вызванные различными патогенными бактериями. Основными возбудителями опасных кожных гнойничковых инфекций являются грамположительные кокки: стафило- и стрептококки. Также иногда причиной развития гнойничковых заболеваний кожи могут стать такие возбудители, как вульгарный протей, синегнойная и кишечная палочки и др.
Существует ряд факторов, которые увеличивают риск заражения пиодермиями:
переохлаждение и перегревание (потливость);
микротравмы — ссадины, порезы, укусы, расчесы, потертости;
длительное и нерациональное использование антибиотиков;
наличие хронических неинфекционных дерматозов (атопический и себорейный дерматит, экзема, псориаз и др.);
нарушение обмена веществ, особенно углеводного;
нарушение питания, гиповитаминозы, анемии.
Симптомы пиодермий
Внешние признаки пиодермий схожи с симптомами многих дерматологических заболеваний. Самостоятельно поставить диагноз очень сложно, а определить возбудителя по внешнему виду высыпаний практически невозможно. Поэтому чаще всего необходимы лабораторные анализы на определение возбудителя заболевания.
Есть несколько моментов, которые помогут заподозрить пиодермию у ребенка:
на коже визуализируются гнойничковые элементы;
сыпь имеет тенденцию к распространению по телу;
высыпания влажные, мокнущие, с образованием корочек;
самая распространенная локализация пиодермий у детей — волосистая часть головы и кожа лица.
Для стафилодермии (именно так называется пиодермия, вызванная стафилококками) характерен глубокий характер распространения, а излюбленной локализацией является кожа волосистой части головы.
Для стрептодермии (поражение вызванное стрептококками) характерно формирование мелких пузырьков с мутным содержимым, которые окружены воспалительной каймой. Пузырьки могут лопаться при прикосновении, а на их месте образуются корочки серого цвета, которые отпадают совершенно безболезненно и не оставляют следов.
Лечение гнойничковых инфекций кожи:
При лечении пиодермий препаратами первой линии являются антибиотики. Подбираются они индивидуально на основе результатов бактериологического исследования элементов.
Поверхностная пиодермия редко является опасной кожной инфекцией и представляет какую-либо угрозу для ребенка. Обычно достаточно использования антибактериальной мази.
При тяжелой форме болезни или генерализованном процессе назначается антибиотикотерапия внутрь. Детям чаще всего выписывают антибиотики из группы пенициллинов, цефалоспоринов или макролидов. Терапия назначается на одну-две недели, в зависимости от распространенности и тяжести процесса.
При осложненных формах пиодермии, а также при заболевании грудных детей, лечение проводится в условиях стационара.
Какие существуют опасные грибковые кожные инфекции?
Микозы — это инфекционные поражения кожного покрова, вызванные патогенными грибами.
Грибковые заболевания кожи имеют обширную классификацию и включают в себя трихомикозы, кератомикозы, дерматомикозы, кандидоз, а также онихомикозы и др.
Микроспория является заболеванием, обладающим наиболее высокой контагиозностью из всей группы дерматофитий и вызывается она грибами рода Microsporum.
Заразиться стригущим лишаем можно от больных животных (кошек, собак), боль¬ного трихомикозом человека, чрезвычайно редко от почвы.
Как выглядит микроспория?
На гладкой коже очаги стригущего лишая имеют вид отечных, возвышающихся круглых пятен, которые покрыты чешуйками. Постепенно пятна увеличиваются в диаметре, и по их периферии формируется возвышающийся венчик. Очень часто в инфекционный процесс вовлекаются пушковые волосы, реже брови и ресницы.
Купание больного стригущим лишаем ребенка способствует распространению спор грибка по телу, в результате чего возникают десятки новых очагов.
Еще одна опасная грибковая кожная инфекция из группы трихомикозов, которая часто встречается в детских коллективах, — трихофития, которая вызывается грибком рода Trichophyton violaceum.
Характерным проявлением трихофитии являются множественные очаги поражения диаметром от 1 до 2 см, расположенные изолированно друг от друга и покрытые чешуйками серо-белого цвета.
Для точной диагностики и дифференцировки грибка врач тщательно осматривает кожу и волосистую часть головы. Обязательно проводит микроскопическое исследование чешуек на грибы, а также осматривает очаги под люминесцентным фильтром (лампой Вуда): при наличии грибкового поражения элементы будут иметь зеленоватое свечение.
Основными лекарственными средствами для лечения трихомикозов и других грибковых заболеваний являются антимикотические препараты. Применяют как системные, так и наружные противогрибковые средства.
Профилактические мероприятия при микозах включают в себя: соблюдение мер личной гигиены, дезинфекционные мероприятия.
При выявлении в детских учреждениях больного с грибковым поражением кожных покровов его немедленно изолируют домой и проводят текущую дезинфекцию, а также осматривают детей, которые находились в контакте с больным.
Как передаются паразитарные кожные инфекции?
К паразитарным дерматозам, с которыми ребенка не пустят в детское дошкольное учреждение, относятся педикулез и чесотка.
Педикулез
Педикулез или вшивость — паразитарное заболевание, вызываемое вшами, которое передаётся контактным путем от человека к человеку. Вши откладывают яйца на волосах, на расстоянии 2–3 см от кожи, где они приклеиваются. Питаются вши кровью, и без хозяина могут прожить не более двух суток.
сильный зуд в области кожи головы (если педикулез вызван головными вшами), лобка (педикулез вызван лобковыми вшами) и по всему телу (педикулез вызван платяными вшами);
мелкие красные точки на коже (укусы вшей);
белые точки на волосах, на вид как перхоть — это гниды, яйца вшей;
плохой сон, постоянное беспокойство и раздражённость, вызванные зудом;
образование ранок и корочек при расчесывании.
Важно знать, что у детей до 3 лет местные средства для лечения педикулеза запрещены, в этом возрасте можно только вычесывать паразитов. При выявлении педикулеза у одного из членов семьи обработке подвергаются все, даже те, кто не заразился. Использование народных средств по типу керосина, уксуса и др. небезопасно и неэффективно.
Чесотка
Чесотка — высококонтагиозное заболевание, которое вызвано чесоточным клещом sarcoptes scabie. Заражение чесоточным клещом происходит при тесном контакте с заболевшим, а также при использовании зараженных предметов обихода (мочалки , полотенца и т.д.), при этом инкубационный период составляет 7–14 дней, то есть первые симптомы заражения проявляются не сразу после контакта.
Клинические проявления при чесотке:
интенсивный зуд в вечернее и ночное время (т.к. чесоточный клещ прогрызает ходы именно в ночное время);
иногда при чесотке визуализируются чесоточные ходы — они выглядят как тонкие полосочки телесного цвета на поверхности кожи;
на участках с тонкой кожей видны папулы и везикулы слегка красного цвета.
Если больной не обращается своевременно к врачу, высыпания могут распространиться на всю поверхность туловища и конечностей, а также может присоседиться вторичная бактериальная инфекция.
У взрослого человека чесоточный клещ не поражает область головы и шеи, а вот у ребенка, напротив, основными местами поражения являются голова, шея, ладони и подошвы.
Различают несколько форм чесотки:
Типичная — классическая клиническая картина с зудом, везикулами и характерными локализациями.
Малосимптомная чесотка наблюдается у часто моющихся людей, т.к. они смывают большое количество клещей.
Чесотка без ходов, если первоначальное заражение произошло личинкой клеща.
Норвежская чесотка является редким заболеванием и наблюдается у людей с иммунодефицитом.
Диагностика чесотки основана на грамотном сборе анамнеза, осмотре всего кожного покрова, дерматоскопии (использование дерматоскопа для поиска чесоточных ходов). Применяются лабораторные исследования и микроскопия на наличие чесоточного клеща.
При лечении чесотки терапевтические схемы должны быть направлены не только на лечение заболевшего, но и на профилактику заражения членов семьи.
При этом обязательно полное кипячение одежды, белья и обработка помещения, где был пациент с чесоткой. Клещ может жить при комнатной температуре без хозяина до 4 суток. Кипячение при 100 градусах убивает клеща, а при температуре в 60 градусов клещ умирает только через час.
Лечение заключается в использование местных специализированных средств по определенной схеме. Рекомендовано применение Бензилбензоата, 20% эмульсия для нанесения взрослым и 10% детям.
Какие опасные вирусные кожные инфекции часто встречаются в детских садах?
Помимо ветряной оспы, розеолы, краснухи и некоторых других вирусных заболеваний, встречающихся в детских коллективах, существуют вирусы, которые поражают непосредственно кожные покровы.
К таким заболеваниям относятся контагиозный моллюск и вирусные бородавки.
Контагиозный моллюск
Контагиозный моллюск — это достаточно распространенное у детей вирусное заболевание, которое вызвано поксвирусом.
Моллюск передается вследствие тесного контакта — через банные принадлежности, в бассейнах, спортивных секциях и т.д., а также путем самозаражения (аутоинокуляции), когда зараженный ковыряет элементы на своей коже, а потом трогает здоровые участки кожного покрова. Инкубационный период длится 2–6 недель, но может достигать 6 месяцев.
Для контагиозного моллюска характерны мелкие, плоские узелки 1,5–2 мм в диаметре. Они имеют беловато-жёлтый цвет с перламутровым оттенком. Со временем узелки увеличиваются в размерах и достигают 5–7 мм в диаметре, а также принимают полушаровидную форму с центральным пупкообразным вдавлением. При надавливании на такой узелок выходит творожистая белая масса.
После появления подобных симптомов необходимо показаться врачу-дерматологу для постановки диагноза и подбора тактики лечения.
Что делать, если врач подтвердил контагиозный моллюск? Одна из тактик — выжидательная, у иммунокомпетентных пациентов поражения обычно спонтанно регрессируют в течение 2–3 месяцев и бесследно исчезают в течение года. Чаще всего данная тактика применяется у детей дошкольного возраста и при высыпаниях на лице у более старших лиц.
В случае если врач и пациент склонны к выбору выжидательной тактики, ребенок должен отказаться от посещения детских образовательных учреждений до того момента, пока не пройдут высыпания.
Однако ситуация с саморазрешением контагиозного моллюска неоднозначна и поэтому на данным момент есть несколько методов терапии моллюска:
Криотерапия, использование жидкого азота для удаления элементов. Хороший и быстрый метод, но считается достаточно болезненным, что очень ограничивает его применение у детей при большом количестве элементов.
Подофиллотоксин — антимитотическое средство в виде геля или раствора. Стоит отметить, что безопасность и эффективность подофиллотоксина при применении у детей раннего возраста окончательно не установлены.
Раствор гидроксида калия показал свою эффективность при применении его местно на элементы у детей разного возраста. Однако исследования показали, что спустя 4–5 недель использования раствора есть риск побочного эффекта в виде гипер- или гипопигментации участка кожи, куда наносили средство.
Вирусные бородавки
Передача вируса и заражение происходит контактно-бытовым путём, половым и вертикальным (от матери к плоду). Инфицированию при контактно-бытовом пути передачи способствует наличие микротравм и воспалительных процессов кожных покровов.
В клетках базального слоя кожи вирус может находиться длительное время в латентном состоянии, а при наличии благоприятных факторов происходит активное размножение ВПЧ в эпителии, что приводит к изменению тканей.
Бородавки на коже выглядят как зернистые папулы телесного цвета, чаще всего болезненные при надавливании.
Лечение вирусных бородавок заключается в применение деструктивных методов, таких как:
Также существуют методы химической деструкции, например комбинация азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди. Но эти варианты могут иметь токсические побочные реакции, поэтому не являются методом выбора при лечении бородавок у детей!
Стоит отметить, что прижигание бородавок с помощью чистотела, картошки и других народных методов не является эффективным и безопасным. Такие способы могут привести к травматизации здоровой ткани и образованию рубцов.
Резюме: в детском саду ребенок активно контактирует с другими детьми, а значит имеет высокий риск заражения различными инфекционными дерматозами. Среди них есть как описанные выше опасные кожные инфекции, так и относительно безобидные заболевания, такие как герпес или себорейный дерматит.
Следите за гигиеной вашего ребенка и учите его правилам личной гигиены.
Будьте бдительны и во время вечернего купания осматривайте кожные покровы ребенка.
При любых высыпаниях у ребенка необходимо посетить врача-дерматолога для установки верного диагноза и назначения адекватной терапии.
Если у вашего ребенка подтвердилось инфекционное заболевание, следует сообщить об этом в детское образовательное учреждение.
Список литературы
Кубанова А. А., Кубанов А. А., Мелехина Л. Е., Богданова Е. В. Анализ состояния заболеваемости болезнями кожи и подкожной клетчатки в Российской Федерации за период 2003–2016 гг. Вестник дерматологии и венерологии. 2017;(6):22—33. DOI: 10.25208/0042-4609-2017-93-6-22-33
Рукавишникова В.М. Козюкова О.А. О микроспории у взрослых // Успехи медицинской микологии. — Т.8. — М.: Национальная академия микологии, 2006. — С. 210 — 212.
Кожные и венерические болезни. Руководство для врачей под ред. Ю.К.Скрипкина. — М.: Медицина, 1999, том. 1, с.271-275.
Ginter-Hanselmayer G. ./G Ginter-Ha nselmayer, P Nenoff, W Kurrat, E Propst, U Durrant-Finn, S Uhrlaß, W Weger//Hautarzt. −2016 -Vol.67 -№ 9 -P.689-699.
Федеральные клинические рекомендации. Дерматовенерология 2015: Болезни кожи. Инфекции, передаваемые половым путем. −5-е изд., перераб. и доп. -М.: Деловой экспресс, 2016. −768 с.
Burg, S. Oxford Handbook of Medical Dermatology [Text]/ S. Burg, R. Matin, D. Wallis. — 2d edition. — OXFORD University Press, 2016. — 692 p.
Педикулез Волкова Е., Батырова Г.З. В сборнике: Материалы ХI Всероссийской научно-практической конференции студентов, магистрантов, аспирантов. Уфа, 2021.
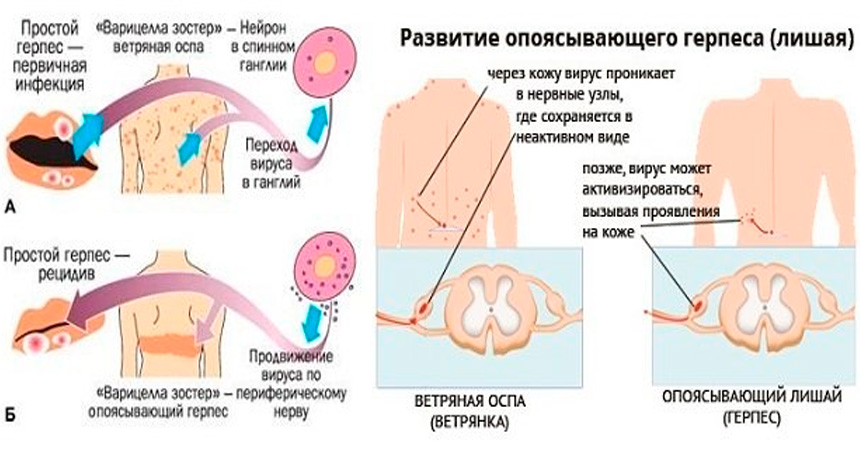
Опоясывающий герпес у детей — своеобразная форма болезни, которая вызывается вирусом ветряной оспы и проявляется в везикулярных высыпаниях по ходу отдельных чувствительных нервов.
Опоясывающий герпес бывает таких видов:
- опоясывающий герпес или опоясывающий лишай
- опоясывающий лишай с менингитом
- опоясывающий герпес (лишай) с энцефалитом
- опоясывающий лишай с глазными осложнениями, вызванный вирусом опоясывающего лишая
- опоясывающий лишай с другими осложнениями со стороны нервной системы
- диссеминированный опоясывающий лишай с другими осложнениями
- опоясывающий лишай неосложненный.
Инфекция проявляется в виде локального процесса. Опоясывающему герпесу подвержены старшие дети и взрослые, которые в детстве переболели ветряной оспой. Дети возрастом до 10 лет практически не подвержены данному заболеванию. Болезнь начинается после контакта с зараженным человеком.
Что провоцирует / Причины Опоясывающего герпеса у детей:
Опоясывающий герпес у детей вызывается вирусом herpes zoster. У лиц, которые перенесли ветряную оспу, вирус годами находится в межпозвонковых ганглиях в латентном виде. Циркулирующие гуморальные антитела и реакции клеточной цитотоксичности способны полностью элиминировать внутриклеточно паразитирующий вирус, который интергирован в геном клетки. Вирус активизируется при ослаблении местного и общего иммунитета.
Патогенез (что происходит?) во время Опоясывающего герпеса у детей:
Т-лимфоциты являются сдерживающим фактором реактивации (восстановления) вируса. Когда уровень Т-лимфоцитов понижается, может развиться опоясывающий герпес. Ослабление Т-лимфоцитов происходит при злокачественных новообразованиях, тяжелых соматических заболеваниях, ВИЧ-инфекции и пр. Короткий период между первичной инфекцией и ее реактивацией бывает у детей с хронической инфекцией, первичной Т-клеточной недостаточностью и после врожденной ветряной оспы.
Ветряная оспа, согласно современным исследованиям и научным работам, является гематогенной инфекцией у лиц, у которых отсутствует иммунитет. А опоясывающий герпес появляется при неврогенном распространении вируса, который активируется у детей при наличии гуморального иммунитета.
Симптомы Опоясывающего герпеса у детей:
Для опоясывающего герпеса у детей характерно острое начало и высокая температура. Появляется зуд и жжение, покалывание и боль вдоль пораженных инфекцией нервов. Есть вероятность общего недомогания и разбитости. После этого вдоль нервных ветвей кожа уплотняется и краснеет. К концу первого дня (в более редких случаях – на второй день) появляются красные папулы красного оттенка, они тесно расположены. Папулы (узелки) склонны к быстрому развитию, они имеют величину 0,3—0,5 см. Узелки наполнены прозрачной жидкостью и имеют склонность к объединению, группированию.

Через 2-3 дня можно заметить, что содержимое папул стало более мутным. Пузырьки подсыхают к концу первой недели заболевания (реже – к началу второй недели). На месте пузырьков формируются корочки, которые отпадают. На их месте остаются небольшие следы (пигментация кожи). В некоторых случаях период появления и развития папул длится чуть дольше. Иногда фиксируют припухлость регионарных лимфатических узлов.
Болезнь может протекать в более тяжелых формах. Например: буллезная, геморрагическая, гангренозная, генерализованная форма. При буллезной формируются крупные пузыри на пораженных участках. При геморрагической форме жидкость пузырьков кровянистая. Гангренозная форма характеризуется образованием образование черного струпа на месте пузырьков, а затем появление язв. Генерализированную форму отличают по высыпаниям отдельных пузырьков на различных участках тела помимо типичных пузырьков по ходу чувствительных нервов.
Чаще всего поражаются участки кожи, иннервируемые межреберными нервами, а также по ходу иннервации тройничного нерва. Поражение конечностей довольно редкое явление. Процесс в подавляющем большинстве случаев односторонний.
У детей при заражении herpes zoster редко проявляются невралгии, еще более редко невралгии остаются после того, как сыпь сходит на нет.
Диагностика Опоясывающего герпеса у детей:
Опознать болезнь можно по наличию характерных сгруппированных пузырьков на эритематозных пятнах по ходу чувствительного нерва. Используется лабораторная диагностика, аналогичная диагностике при ветряной оспе.
Лечение Опоясывающего герпеса у детей:
Лечение аналогично лечению при заболевании ветряной оспой. Врачи прописывают больному ребенку салицилаты, анальгетики, ультразвуковое лечение, УФО, новокаиновые блокады и электрофорез новокаина.
Как проводится электрофорез новокаина? На выбранные участки накладывают активный электрод, при этом его фланелевую подкладку (имеющую от 16 до 20 слоев) смачивают теплой водой. От 8 до 10 слоев марли пропитывают раствором анестетика с адреналином. Почти всегда применяют раствор новокаина (0,5% концентрации). К 100 мл такого раствора прибавляют 1 мл раствора адреналина 1:1000. Эта смесь вводится с анода (+). Катод накладывают поперечно к активному. Процедура длится от 40 до 60 минут. Обезболивание достигает пика через 20-30 минут после конца электрофореза. Длительность эффекта различная, уменьшается постепенно.
При тяжелых случаях опоясывающего герпеса у детей врачи прописывают ацикловир и другие противовирусные препараты внутривенно. В остром периоде заболевания используется вобэнзим, который помогает ускорить купирование основных симптомов и увеличивает продолжительность ремиссии (ослабления болезни).
В большинстве случаев прогноз благоприятен, и болезнь оканчивается выздоровлением. Но порой случаются рецидивы.
Профилактика Опоясывающего герпеса у детей:
Заболевшего опоясывающим герпесом ребенка нужно изолировать в домашних условиях минимум на 5 дней с момента последних высыпаний. Если у ребенка тяжелая или осложненная форма болезни, он подлежит госпитализации. Таких детей помещают в мельцеровский бокс.
Если с больным контактировали дети до 3 лет, которые ранее не переносили болезнь, их изолируют с 11 до 21 дня с момента контакта. Вирус нестойкий, потому заключительная дезинфекция в очаге инфекции не требуется. После изоляции заболевшего ребенка помещение нужно проветрить, делают также влажную уборку.
Пассивная иммунизация
Используют иммуноглобулин человека нормальный в дозе 0,2—0,5 мл/кг. Но эффект такой профилактики не доказан, потому что не известно, какое содержание в препарате специфических антител против вируса варицелла-зостер.
Доказана эффективность специфического варицелла-зостер-иммуноглобулина, который производят зарубежные фирмы. Он содержит 10-18% глобулина и тимероса в качестве консерванта в пропорции 1:10000. Максимальная эффективность препарата будет достигнута, если его ввести на протяжении 48 часов после контакта с больным, но не позже 96-ти часов после контакта. Если контакт с больным длился более 1 часа, показано введение иммуноглобулина таким детям:
- здоровым восприимчивым подросткам 15 лет и старше
- восприимчивым детям с иммунодефицитом
- недоношенным детям (28 недель выношенной беременности) от матерей, не имеющих сведений о перенесенной ветряной оспе
- новорожденным от матерей, заразившихся ветряной оспой за 5 дней до родов или в течение 2 дней после родов
- недоношенным детям (28 недель выношенной беременности; с массой тела менее 1 кг) независимо от того, переносила мать болезнь или нет.
Иммунитет при введении специфического иммуноглобулина держится недолго. Если бы повторный контакт с больным, нужно более чем через 3 недели повторно ввести 1 дозу препарата.
Активная иммунизация
Существует несколько вариантов живой ослабленной вакцины против ветряной оспы. В нашей стране проходит регистрацию парилрикс (ГлаксоСмитКляйн).
К каким докторам следует обращаться если у Вас Опоясывающий герпес у детей:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Опоясывающего герпеса у детей, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
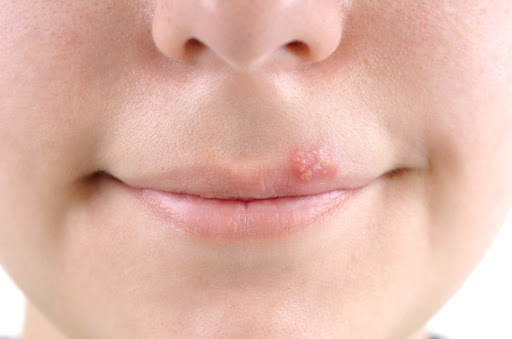
Простой герпес у детей – болезнь, которая поражает множество тканей и органов ребенка, что сопровождается высыпаниями на коже и слизистых оболочках в виде пузырьков. В большинстве случаев лечение длительное латентное, случаются периодические рецидивы.
Простой герпес у детей, согласно международной классификации, делится на:
- герпетическую болезнь глаз (подразделяется на передний увеит, кератоконъюнктивит, кератит, ирит, иридоциклит, дерматит век, конъюнктивит);
- герпетический энцефалит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический везикулярный дерматит;
- герпетическую экзему;
- диссеминированную герпетическую болезнь;
- герпетические инфекции неуточненные;
- другие формы герпетических инфекций.
Эпидемиология
Инфекции подвержены дети, которые заражаются инфекцией в первые 3 года жизни. Новорожденные не могут заразиться данной болезнью до полугода, т. к. имеют в крови специфические антитела класса lgG. Но бывают очень редкие случаи, когда у матери в крови антитела отсутствуют, а значит – и у ребенка. Тогда при заражении у ребенка возникает генерализированная форма болезни, течение тяжелое. У большинства детей 3-летнего возраста в крови достаточно антител, защищающих организм. Число детей с высоким уровнем антител к ВПГ2 возрастает к 5-7-летнему возрасту.
Инфекцию переносят и распространяют как больные, так и вирусоносители. Пути передачи инфекции: контактный, половой и, предположительно, воздушно-капельный. Заразиться можно, что касается подростков, при поцелуе – через слюну. Также заражение происходит через предметы быта, игрушки и прочие предметы, на которых может оказаться слюна зараженного человека. Ребенок может заразиться в утробе матери или при рождении в родовых путях.
Заболевания встречаются периодически, отдельными случаями по всей стране. Но в зимний период (меньше – в другие сезоны) случаются небольшие эпидемии в детсадах, школах и прочих детских коллективах.
На скорость и масштабы распространения герпеса влияют переохлаждение, плохие санитарно-гигиенические условия, повышенная инсоляция, скученность и др.
Что провоцирует / Причины Герпеса у детей:
Вирус простого герпеса (обозначают аббревиатурой ВПГ) содержит РНК. Диаметр вириона 120-150 нм. Размножение вируса происходит лучше всего в тканях куриного эмбриона. В инфицированных клетках из-за влияния вируса образуются внутриядерные включения и гигантские клетки.
Лучше всего вирус герпеса сохраняется при низкой температуре (- 70 °С). Инактивировать его можно, повышая температуру среды до 50-52 °С на протяжении получаса. Также вирус уничтожается ультрафиолетовыми и рентгеновскими лучами. В высушенном состоянии может сохранять жизнедеятельность около 10 лет.
Вирус простого герпеса делят на ВПГ1 и ВПГ2. Первая группа приводит к поражению кожи лица и слизистой во рту. ВПГ2 поражают гениталии, вызывают менингоэнцефалит. Если ребенок заразился одним типом вируса, может возникнуть также инфекция, вызванная и вторым типом.
Патогенез (что происходит?) во время Герпеса у детей:
Инфекция попадает в организм ребенка через поврежденные слизистые оболочки и травмированную кожу. ВПГ вызывает высыпания в местах поражения. В редких случаях вирус из мест первичной локализации попадает в регионарные лимфатические узлы, еще более редко он проникает в кровоток.
Развитие инфекции далее зависит от состояния систем, отвечающих за иммунитет. Если формы герпеса локализированы, то процесс завершается лишь местными проявлениями. Вирус с кровью заносится в легкие, печень, селезенку или другие органы и поражает их – такое происходит при генерализованных формах герпеса. При этом процессе в крови скоро накапливаются вирус-нейтрализующие антитела. Вирусная ДНК внутри клетки не инактивируется. Вирус нельзя убить до конца, он пребывает в организме всю жизнь, из-за чего время от времени возникают повторения заболевания. Рецидивы происходят, не смотря на то, что в крови присутствуют вируснейтрализующие антитела.
Рецидивы наступают по причине ослабления местного иммунитета или из-за генетически детерминированного дефицита клеточного иммунитета. Если иммунный контроль ослаблен, вирус свободно переходит по клеткам и между ними.
Патоморфология. Патологические изменения зависят от локализации инфекции. Происходит баллотирующая дегенерация эпителия, что проявляется как воспаление в эпидермисе в виде пузырьков. Пузырек лежит на на инфильтрированном и отечном сосочковом слое дермы.
При генерализованных формах заболевания во многих органах и системах организма появляются мелкие очаги коагуляционного некроза. Встречаются изменения в ЦНС. Есть вероятность кровоизлияний в субарахноидальное пространство (полость между паутинной и мягкой мозговыми оболочками).
Обнаруживают картину лептоменингита с и нфильтрацией оболочек и стенок сосудов клеточными лимфогистиоцитарными элементами. Изменения такого же характера могут произойти в легких, печени, костном мозге, селезенке и коре надпочечников.
Симптомы Герпеса у детей:
Клинические проявления
Инкубационный период болезни составляет 6 дней (в среднем), но в разных случаях может длиться 2-14 дней. Локализация патологического процесса позволяет различать такие виды поражений:
- поражение глаз (проявляющееся как блефароконъюнктивит, конъюнктивит, кератит, хориоретинит и пр.);
- поражение слизистых оболочек (проявляющееся как стоматит, тонзиллит, гингивит и т. д.);
- поражение кожи (проявляющееся как герпес носа, герпес губ, век рук, лица и пр.);
- генитальный герпес (поражение вульвы, полового члена, уретры и т. д.);
- герпетическая экзема;
- висцеральные формы (пневмония, гепатит);
- поражение ЦНС (неврит, менингоэнцефалит и пр.).
В диагнозе обычно указывают, насколько распространены поражения (герпес: локализованный, распространенный или генерализованный простой). Течение заболевания: острое, абортивное, рецидивирующее. Абортивная форма указывает на быстрое, преждевременное прекращение болезненного процесса. Рецидивирующее течение указывает на повторение болезни в виде выздоровления и нового возвращения симптомов. После исчезновения клинических проявлений в крови есть антитела, но вирус присутствует в организме, ничем не проявляясь. В случае появления фактора активизации он проявляется и поражает те же или иные органы человека.
Один из самых распространенных симптомов герпеса у детей – поражение слизистых оболочек. Оно проявляется как острый стоматит или гингивостоматит. Такой симптом может быть у детей любого возраста, но в большинстве случаев – у детей от 2 до 3 лет. Инкубационный период длится от одного дня до восьми. Заболевание имеет острое начало с подъемом температуры до 39—40 °С. Ребенка знобит, он начинает проявлять беспокойство (новорожденные и груднички). Появляется общее недомогание. Малыш отказывается от еды, потому что она вызывает болезненные ощущения во рту. Родители могут отметить активное слюнотечение и характерный запах изо рта. У маленьких детей снижается масса тела, появляются в редких случаях расстройства желудка, возможна дегидратация.
При поражении слизистых оболочек рот внутри отечный и красноватый. Слизистая покрыта высыпаниями размером от 2 до 10 мм, которые выглядят, как пузырьки. Сначала они прозрачные, а затем появляется желтоватое содержимое. Они скоро лопаются, после пузырьков остаются эрозии. Регионарные лимфатические узлы увеличены и болезненны (боль при пальпации). Заболевание продолжается от 1 до 2 недель. На 3-5 сутки температура тела приходит в норму. В некоторых случаях возможны рецидивы болезни.
Поражение кожи в большинстве случаев возникает вокруг рта, носа и ушей. За несколько дней до появления высыпаний может появиться жжение, а также зуд, покалывание или небольшие болевые ощущения. Стоит отметить, что жидкость в появившихся позже пузырьках может быть с примесью крови. Когда затягиваются появившиеся на месте пузырьков эрозии, появляется корочка буровато-желтоватого оттенка. Корочки отпадают в скором времени, на их месте кожа может быть красной или слегка пигментированной.
Следующая форма герпеса – герпетическая экзема. Возникает у детей, заболевших экземой, нейродермитом и другими дерматозами, при которых имеются эрозивные поражения (через которые инфекция попадает в организм). Болезнь также называется иначе: осповидные высыпания Капоши, вакциниформный пустулез, герпетиформная экзема и т. д.
Есть вероятность судорог, потеря сознания кратковременная. С первого дня заболевания появляется обильная сыпь, иногда она может проявиться только на 2-3 сутки. Высыпания держатся до 2-3 недель. Случается болезненный регионарный лимфоаденит. Сначала пузырьки прозрачные, затем становятся более мутными и уплотненными. Элементы сыпи на второй день напоминают вакцинальные пустулы. Пузырьки сливаются между собой, лопаются, покрываясь корочкой. В тяжелых случаях сыпь оставляет на коже рубцы. Болезнь может длиться долго, есть вероятность повторных высыпаний на протяжении 2 или 3 недель. На 7-10 день температура тела приходит в норму, общее состояние больного улучшается. После этого начинает очищаться кожа. Если организм ребенка ослаблен, герпетическая экзема имеет тяжелое течение. Патологический процесс затрагивает не только слизистые оболочки и кожу, но и нервную систему, висцеральные органы, глаза, что приводит при несвоевременном лечении и ослабленности организма к летальному исходу.
.Из-за обширности поражения кожных покровов угрозу представляет вторичная бактериальная инфекция.
Поражение глаз (офтальмогерпес) часто развивается из-за заражения вирусом герпеса. Может проявляться как изолированное поражение глаза, но также нередки случаи комбинирования поражения глаза, слизистых оболочек полости рта и кожи. Увеличиваются регионарные лимфатические узлы, развивается фолликулярный, катаральный или везикулезно-язвенный конъюнктивит.
Офтальмогерпес начинается остро, появляется конъюнктивит, язвочки или герметические пузырьки на коже века возле ресниц. Течение поверхностных герпетических кератитов в большинстве случаев доброкачественное. Глубокие дисковидные герпетические кератиты имеют тяжелое течение, что нередко приводит к воспалению переднего отдела сосудистого тракта.
Клинические проявления генитального герпеса различны. Течение в большинстве случаев упорное и рецидивирующее. Генитальный герпес у подростков и детей другого возраста вызывает везикулезные и эрозивно-язвенные высыпания на коже и слизистой оболочке половых органов.
У заболевших женского пола высыпания могут быть локализированы на половых губах (малых и больших), в промежности, реже – на внутренней поверхности бедер. В еще более редких случаях высыпания могут появиться на слизистой оболочке влагалища, клиторе или анусе. У заболевших мужского пола высыпания локализируются на внутреннем листке крайней плоти и коже мошонки. Также возможны случаи появления сыпи на слизистой оболочке уретры, которые переходят в высыпания на мочевом пузыре. Болезнь проявляется лихорадкой, болью, зудом, жжением и пр. на участках, пораженных болезнью. Тяжелее, чем у детей, генитальный герпес протекает у взрослых. После исчезновения симптомов возможно длительное латентное вирусоносительство, что повышает риск заражения окружающих детей и взрослых.
Поражение нервной системы при герпесе. Распространение вируса по кровотоку может привести к инфицированию мозга. Поражение ЦНС может иметь течение, сходное с менингоонцефапитом, энцефалитом, менингитом, менингоэнцефалорадикулита. Самыми распространенными формами герпеса являются энцефалит и менингит, которыми болеют обычно новорожденные и младенцы.
По клиническим проявлениям герпетический энцефалит не отличается от других вирусных энцефалитов. У детей раннего возраста часто возникает первичная генерализованная инфекция, хотя поражение ЦНС возможно одновременно с проявлением высыпаний на губах, глазах и пр. Герпетический энцефалит начинается остро, с очень повышенной температуры. Головная боль сильная, чувствуется озноб, возможны повторяющиеся приступы рвоты. За ребенком нужно наблюдать, тогда можно заметить заторможенность и сонливость, но в некоторых случаях – наоборот – возбужденность. В разгар болезни могут случиться судороги, обмороки, параличи и даже нарушение рефлексов. Течение болезни тяжелое, последствия серьезные. Особо тяжелые случаи кончаются фатальным исходом. В таких случаях вскрытие показывает острый геморрагический некроз в коре головного мозга.
Анализ спинномозговой жидкости показывает лимфоцитарньтй цитоз и повышенный белок.
Висцеральные формы проявляются в виде острого паренхиматозного гепатита, пневмонии, поражения почек и других органов.
Герпетический гепатит распространен в основном среди новорожденных детей, но также встречается и у более старших. Обычно гепатит появляется как следствие генерализации простого герпеса, в результате которого возникает поражение многих органов ребенка. Но возможно также, хоть и редко, изолированное поражение печени больного.
Герпетический гепатит проявляется высокой лихорадкой, выраженными симптомами интоксикации, сонливостью, расстройством дыхания, одышкой, цианозом, увеличением печени, рвотой, увеличением селезенки и т. д. Не исключена и желтуха, как при других формах гепатита.
Герпетическая пневмония и герпетический очаговый нефрит клинически не отличаются от поражений легких и почек другой этиологии. Заболевание имеет течение как у вирусно-бактериальной инфекции. Течение острое или рецидивирующее. В основном – именно рецидивирующее. Болезнь повторяется по причине переохлаждения или перегревания, присоединения/активизации вирусных и бактериальных инфекций. У девочек периодом нового обострения болезни может быть время менструаций. Рецидивы обычно имеют легкое течение.
Осложнения при герпесе возникают в случае присоединения бактериальной инфекции.
Диагностика Герпеса у детей:
Простой герпес определяется врачами по характерным пузырьковым высыпаниям, группирующимся на коже и слизистых оболочках. Лабораторное подтверждение проходит с помощью анализа наличия вируса в пузырьках-высыпаниях, в кожных изъязвлениях, в крови, в спинномозговой жидкости (метод ПЦР). Для диагностики рецидивирующего герпеса определенное значение имеет обнаружение высоких пиров антител IgG или нарастание титра в динамике заболевания.
Прогноз благоприятный при локализированных формах болезни. При генерализированных формах лечение более тяжелое и длительное, не исключены летальные исходы. Особенно тяжелый прогноз при герпетических энцефалитах, менингоэнцефалитах, я также при врожденном герпесе и при заболеваниях новорожденных.
Лечение Герпеса у детей:
Локализированные поражения слизистых и кожи лечат местным способом – мазью ацикловира, 5% линимента циклофероном и другими противовирусными препаратами. Интерферон назначают в форме примочек, мази, полосканий слизистых или ингаляций. Пораженные участки кожи и слизистых оболочек обрабатывают 1—2% спиртовым раствором бриллиантового зеленого, 1—3% спиртовым раствором меч кленового синего. Полость рта обрабатывают 3% раствором перекиси водорода, что дает санирующий эффект при герпетическом стоматите. Чтобы груднички могли питаться без болевых ощущений, применяют обезболивающие средства местно – например, анестезин или лидокаин.
Если температура сильно повышена, больному дают ибупрофен. Тяжелые формы герпеса лечат ацикловиром. Комбинированная терапия предусматривает ацикловир + циклоферон.
При рецидивирующем течении болезни назначают курс виферона, витаминов В, В2, В12, пирогенала. Также назначают экстракт элеутерококка жидкий, настойку женьшеня и др. Также эффективны для лечения специфический противогерпетический иммуноглобулин и противогерпетическая вакцина, особенно в комбинированном применении с циклофероном.
В некоторых случаях назначают индукторы интерферона, например, циклоферон или анаферон детский. Присоединение бактериальной инфекции означает, что к лечению нужно добавить антибактериальную терапию. Противопоказаны для лечения герпеса кортикостероидные гормоны, но их подключают при тяжелых формах герпетического энцефалита и менингоэнцефалита.
При рецидивирующем течении герпеса ацикловир малодейственен, нунжо применять его комплексно, вместе с циклофероном.
Профилактика Герпеса у детей:
Среди профилактических мер выделяют закаливание детей и воспитание навыков гигиены. Инфицированным детям не рекомендованы ультрафиолетовое облучение, физические нагрузки, сильный стресс.
Особенно важно оберегать детей, страдающих экземой и мокнущими формами атонического дерматита. Новорожденные, имевшие контакт с заболевшим герпесом человеком, подлежат изоляции. Если мать заражена герпесом, и высыпания есть у нее на коже и слизистых, при контакте с ребенком она обязана носить хирургическую маску. Пока эрозии после отпадения корочек не заживут, зараженная мать не может прижиматься к коже ребенка и целовать его. Если на груди поражений герпеса нет, кормление разрешено.
Чтобы предупредить внутриутробное заражение малыша, беременных рекомендуется обследовать на ВПГ. Если есть клинические признаки инфицирования, вводят иммуноглобулин (0,2 мл/кг). Если признаки генитального герпеса найдены перед родами, роды должны проходить с помощью кесаревого сечения. Но эта мера не на 100% исключает возможность заражения новорожденного.
Герпесвирусные инфекции - группа инфекционных заболеваний, которые вызываются вирусами из семейства Herpesviridae, могут протекать в виде локализованных, генерализованных, рецидивирующих форм болезни, имеют способность к персистированию (постоянному нахождению вируса) в организме человека.
Герпесвирусные инфекции (ГВИ) относятся к наиболее распространенным вирусным болезням человека. Инфицированность и заболеваемость ими каждый год возрастает. Во всех странах мира 60-90% населения инфицированы тем или иным герпесвирусом.
Этиология
Герпесвирусы в своем составе содержат двунитчатую ДНК, имеют глико-липопротеиновую оболочку. Размеры вирусных частиц от 120 до 220 нм.
На сегодня описано 8 типов герпесвирусов, которые выявлены у человека:
- два типа вируса простого герпеса (HSV-1, HSV-2),
- вирус ветряной оспы и опоясывающего герпеса (VZV или HHV-3),
- вирус Эпштейн-Барр (ЕBV или HHV-4),
- цитомегаловирус (CMV или HHV-5), HHV-6, HHV-7, HHV-8.
На основе биологических свойств вирусов сформированы 3 подсемейства герпесвирусов: (альфа-герпесвирусы, бетта-герпесвирусы и гамма-герпесвирусы). К a-герпесвирусам относятся HSV-1, HSV-2, VZV.
К бета-герпесвирусам относятся CMV, HHV-6, HHV-7. Они, как правило, медленно размножаются в клетках, вызывают увеличение пораженных клеток (цитомегалия), способны к персистенции, преимущественно в слюнных железах и почках, могут вызывать врожденные инфекции. К гамма-герпесвирусам относятся ЕBV и HHV-8.
Вирус простого герпеса 1 и 2 типов
Термин "герпетическая инфекция" (ГИ) обычно употребляется относительно заболеваний, которые вызываются HSV-1 и HSV-2. Источником HSV-инфекции являются больные люди различными формами заболевания, в том числе и латентной, а также вирусоносители.
HSV-1 передается воздушно-капельным и контактным путем. Попавший на кожу во время кашля, чихания вирус, находящийся в капельках слюны, выживает в течение часа. На влажных поверхностях (умывальник, ванна и прочее) он сохраняет жизнеспособность в течение 3-4 часов, что нередко является причиной вспышек заболеваний в детских дошкольных учреждениях. Заражение может осуществляться при поцелуях, а также через предметы обихода, которые инфицированы слюной больного или вирусоносителя. HSV-2 передается половым или вертикальным путем. При последнем инфицирование происходит во время родов (контакт с родовыми путями матери), трансплацентарно или через цервикальный канал в полости матки. В связи с тем, что при генерализации инфекции имеет место вирусемия, возможен также трансфузионный или парентеральный путь передачи HSV-2 инфекции. HSV-2 вызывает, как правило, генитальный и неонатальный герпес.
Наибольшая восприимчивость у детей к ГИ в возрасте от 5 месяцев до 3 лет. В зависимости от механизма заражения различают приобретенную и врожденную форму ГИ. Приобретенная ГИ может быть первичной и вторичной (рецидивирующая), локализованной и генерализованной. Также выделяют латентную форму ГИ.
Ни одна инфекция не имеет такого многообразия клинических проявлений, как герпесвирусная. Она может вызывать поражение глаз, нервной системы, внутренних органов, слизистой оболочки желудочно-кишечного тракта, полости рта, гениталий, может являться причиной онкологических заболеваний, имеет определенное значение в неонатальной патологии и возникновении гипертонии. Распространение вируса в организме происходит гематогенным, лимфогенным, нейрогенным путем.
Частота первичной герпесвирусной инфекции возрастает у детей после 6 месяцев жизни, когда полученные от матери антитела исчезают. Пик заболеваемости приходится на возраст 2—3 года. Нередко ГИ встречается и у новорожденных детей, по данным ряда авторов диагностируется у 8% новорожденных с общесоматической патологией и у 11% недоношенных детей.
По данным ВОЗ, заболевания, обусловленные вирусом простого герпеса (HSV), занимают второе место после гриппа среди причин смертности от вирусных инфекций. Решение проблемы диагностики и лечения герпесвирусной инфекции с проявлениями на слизистой оболочке полости рта — одна из важнейших задач практической медицины.
В последнее десятилетие во всем мире значение герпесвирусных заболеваний как проблемы общественного здравоохранения постоянно растет. Представители семейства герпесвирусов человека поражают до 95% населения мира.
К первичным формам ГИ относятся: инфекция новорожденных (генерализованный герпес, энцефалиты, герпес кожи и слизистых), энцефалиты, гингивостоматиты, герпетиформная экзема Капоши, первичный герпес кожи, глаз, герпетический панариций, кератиты. Первичная ГИ возникает вследствие первичного контакта человека с HSV. Как правило, это происходит в раннем детском возрасте (до 5 лет). У взрослых в возрасте 16-25 лет, которые не имеют противовирусного иммунитета, первичная ГИ чаще может быть обусловлена HSV-2. Латентно переносят заболевание 80-90% первично инфицированных детей, и только в 10-20% случаев наблюдаются клинические проявления болезни.
Вторичными, рецидивирующими формами ГИ является герпес кожи и слизистых оболочек, офтальмогерпес, герпес половых органов.
Эпштейн-Барр-вирусная инфекция
Инфекционное заболевание, которое вызывается вирусом Эпштейн-Барр (ЕBV) и характеризуется системным лимфопролиферативным процессом с доброкачественным или злокачественным течением.
ЕBV выделяется из организма больного или вирусоносителя с орофарингеальным секретом. Передача инфекции происходит воздушно-капельным путем через слюну, часто во время поцелуев матерью своего ребенка, поэтому иногда ЕBV-инфекцию называют "болезнью поцелуев". Дети нередко заражаются ЭБВ через игрушки, загрязненные слюной больного ребенка или вирусоносителя, при пользовании общей посудой, бельем. Возможен гемотрансфузионный путь передачи инфекции, а также половой. Описаны случаи вертикальной передачи ЕBV от матери к плоду, предполагают, что вирус может быть причиной внутриутробных аномалий развития. Контагиозность при ЕBV-инфекции умеренная, что, вероятно, связано с низкой концентрацией вируса в слюне. На активацию инфекции влияют факторы, снижающие общий и местный иммунитет. Возбудитель ЕBV-инфекции имеет тропизм к лимфоидно-ретикулярной системе. Вирус проникает в В-лимфоидные ткани ротоглотки, а затем распространяется по всей лимфатической системе организма. Происходит инфицирование циркулирующих В-лимфоцитов. ДНК-вируса проникает в ядра клеток, при этом белки вируса придают инфицированным В-лимфоцитам способность беспрерывно размножаться, вызывая так называемое "бессмертие" В-лимфоцитов. Этот процесс является характерным признаком всех форм ЕBV-инфекции.
ЕBV может вызывать: инфекционный мононуклеоз, лимфому Беркитта, назофарингеальную карциному, хроническую активную ЕBV-инфекцию, лейомиосаркому, лимфоидную интерстициальную пневмонию, "волосатую" лейкоплакию, неходжкинскую лимфому, врожденную ЕBV-инфекцию.
Варицелла-зостер-инфекция
Varicella-zoster вирус вызывает ветряную оспу и опоясывающий герпес. Источником инфекции при ветряной оспе может быть только человек, больной ветряной оспой или опоясывающим герпесом, включая последние 24-48 часов инкубационного периода. Реконвалесценты ветряной оспы остаются заразными на протяжении 3-5 дней после прекращения высыпаний на коже. Через третье лицо заболевание не передается. Возможно внутриутробное заражение ветряной оспой в случае заболевания беременной. Ветряная оспа может встречаться в любом возрасте, но в современных условиях максимальное количество больных приходится на детей в возрасте от 2 до 7 лет. Опоясывающий герпес развивается после первичного инфицирования вирусом Varicella-zoster, после перехода инфекции в латентную форму, при которой вирус локализуется в спинальных, тройничном, сакральном и других нервных ганглиях. Возможна эндогенная реактивация инфекции.
Цитомегаловирусная инфекция
Инфекционное заболевание, которое вызывается цитомегаловирусом (CMV) и характеризуется разнообразными клиническими формами (от бессимптомной до тяжелой генерализованной с поражением многих органов) и течением (острым или хроническим). Факторами передачи CMV могут быть практически все биологические субстраты и выделения человека, в которых содержится вирус: кровь, слюна, моча, ликвор, вагинальный секрет, сперма, амниотическая жидкость, грудное молоко. Потенциальным источником инфекции являются органы и ткани в трансплантологии, а также кровь и ее продукты в трансфузиологии. Пути передачи CMV-инфекции: воздушно-капельный, половой, вертикальный и парентеральный.
Различают врожденную и приобретенную формы CMV-инфекции. Врожденная CMV-инфекция. При антенатальном инфицировании плода заражение происходит преимущественно трансплацентарно. При интранатальном инфицировании CMV поступает в организм при аспирации инфицированных околоплодных вод или секретов родовых путей матери.
У детей более старшего возраста приобретенная CMV-инфекция в 99% случаев протекает в субклинической форме. Наиболее частым проявлением такой формы CMV-инфекции у детей в возрасте старше года является мононуклеозоподобный синдром. Как правило, наблюдается клиника острого респираторного заболевания в виде фарингита, ларингита, бронхита.
Инфекции, вызванные шестым, седьмым и восьмым типами герпесвирусов Герпесвирусы шестого типа (HHV-6) могут явиться причиной эритематозной и розеолезной сыпи (внезапная экзантема), поражений ЦНС и костного мозга у иммуноскомпроментированных детей. Герпесвирусы седьмого типа (HHV-7) вызывают экзантему новорожденных
Для диагностики герпетической инфекции ценным являются цитологический, иммунофлюоресцентный, серологический и ПЦР методы.
Вирусологическое исследование при герпетической инфекции выявляет комплементсвязывающие антитела к ВПГ-1 или -2 в крови матери, пуповинной крови плода и амниотической жидкости.
ПЦР-метод. Материалом для исследования на герпес являются кровь, мазки из глотки, содержимое пузырьков, язв, моча.
Важное значение имеет исследование специфических антител различных подклассов: IgM, IgG1-2, IgG3 и IgG4 к герпес-вирусам. Выявление в сыворотке крови детей специфических иммуноглобулинов М, IgG3, IgG1-2 в титре > 1:20, вирусного антигена и специфических иммунных комплексов с антигеном свидетельствует об остроте инфекционного процесса (активная фаза), а определение только специфических IgG4 расценивается как латентная фаза инфекции или носительство материнских антител.
Лечение
Герпетической инфекции проходит в 3 этапа:
- 1 этап – в активной стадии или при обострении хронического течения заболевания;
- 2 этап – пролонгированное лечение поддерживающими дозами в период ремиссии;
- 3 этап – выявление и санация хронических очагов инфекции, обследование членов семьи для выявления источника инфицирования.
Во всех случаях препараты, их комбинация и длительность подбираются индивидуально с учетом проявлений заболевания, особенности иммунной системы ребенка, возраста, течения заболевания.
Автор материала: врач-педиатр клиники на Родионовской Телицына Е. В.
Читайте также:

