Вирус гриппа 2016-2017 симптомы и лечение в украине
Обновлено: 24.04.2024
Этиология гриппа
Грипп — острое респираторное вирусное заболевание, этиологически связанное с представителями трех родов — Influenza A virus (вирусы гриппа А), Influenza В virus (вирусы гриппа В) и Influenza С virus (вирусы гриппа С) — из семейства Orthomyxoviridae [2, 26].
Вирус гриппа А был впервые изолирован от свиней американским вирусологом Ричардом Шоупом (1901–1966) в 1930 г.; от людей — тремя годами позже группой английских ученых: Вильсоном Смитом (1897–1965), Кристофером Эндрюсом (1896–1987) и Патриком Лейдлоу (1881–1940) [26].
| Рис. 1. Структура вириона вируса гриппа А (Orthomyxoviridae, Influenza A virus) |
На поверхности вириона (вирусной частицы) вируса гриппа А имеются две функционально-важные молекулы (рис. 1): гемагглютинин (с помощью которого вирион прикрепляется к поверхности клетки-мишени); нейраминидаза (разрушающая клеточный рецептор, что необходимо при почковании дочерних вирионов, а также для исправления ошибок при неправильном связывании с рецептором) [2, 24, 26].
В настоящее время известны 16 типов гемагглютинина (обозначаемые как Н1, Н2, …, Н16) и 9 типов нейраминидазы (N1, N2, …, N9). Комбинация типа гемагглютинина и нейраминидазы (например, H1N1, H3N2, H5N1 и т. п.) называется субтипом: из 144 (16 × 9) теоретически возможных субтипов на сегодняшний день известны 115 [24].
Природным резервуаром вируса гриппа А являются дикие птицы водно-околоводного экологического комплекса (в первую очередь, речные утки, чайки и крачки), однако вирус способен преодолевать межвидовой барьер, адаптироваться к новым хозяевам и длительное время циркулировать в их популяциях [9–12]. Эпидемические варианты вируса гриппа А вызывают ежегодный подъем заболеваемости и раз в 10–50 лет — опасные пандемии [1, 11, 16].
Вирус гриппа В был открыт в 1940 г. американским вирусологом Томасом Фрэнсисом-младшим (1900–1969). Вирус гриппа В не вызывает пандемии, но является возбудителем крупных эпидемических вспышек [26].
Вирус гриппа С был открыт в 1947 г. американским вирусологом Ричардом Тейлором (1887–1981). Вирус гриппа С вызывает локальные эпидемические вспышки в детских коллективах. Наиболее тяжело инфекция протекает у детей младшего возраста [26].
Вирусы гриппа занимают важное место в структуре заболеваемости людей острыми респираторными вирусными инфекциями (ОРВИ), составляющими до 90% от всех других инфекционных болезней. По данным Всемирной Организации Здравоохранения (ВОЗ), только тяжелыми формами гриппа в мире ежегодно заболевают 3–5 млн человек. Заболевает ежегодно гриппом и другими ОРВИ в РФ — 25–35 млн, из них 45–60% — дети. Экономический ущерб РФ от сезонного эпидемического гриппа составляет до 100 млрд руб./год, или порядка 85% экономических потерь от инфекционных болезней [2–8, 20–23].
История гриппозных пандемий
В первый постпандемический эпидсезон 2010–2011 гг. пандемический грипп А(H1N1) swl стал причиной более 70% случаев ОРВИ в мире, грипп А(H3N2) — 1–5%, грипп В — 10–20%.
Состав противогриппозных вакцин в эпидсезоне 2011–2012 гг. (как и в 2010–2011 гг.): A/California/07/2009 (H1N1) swl; A/Perth/16/2009 (H3N2); B/Brisbane/60/2008.
Пандемический вирус гриппа А(H1N1) swl резистентен к Ремантадину и Амантадину, но чувствителен к Тамифлю, Релензе, Ингавирину, Арбидолу и Рибавирину [13–16, 18, 19, 23].
Высоковирулентный грипп А(H5N1) птиц — возможный возбудитель очередной пандемии.
Вероятность преодоления вирусом гриппа А межвидового барьера и проникновения в человеческую популяцию с опасными последствиями резко увеличивается в период эпизоотий 3 . Поэтому высоковирулентный вирус гриппа А(H5N1) птиц, ставший причиной современной масштабной эпизоотии среди диких и домашних птиц Старого Света и имеющий повышенную способность репродуцироваться в клетках млекопитающих, рассматривается как наиболее вероятный возбудитель очередной пандемии гриппа [10, 11, 17]. Дальнейшее распространение этого вируса может иметь катастрофические последствия в случае появления у него эпидемического потенциала (способности передаваться от человека к человеку), так как, во-первых, у человечества отсутствует коллективный иммунитет к вирусам гриппа А (Н5), а во-вторых, из 563 лабораторно подтвержденных случаев заболевания людей в 15 странах мира в результате заражения вирусом гриппа А(H5N1) птичьего происхождения за 2003–2011 гг. 330 умерли, т. е. летальность приближается к 60% [11, 24].
Патогенез гриппа
У человека вирусы гриппа поражают эпителиальные клетки слизистой оболочки респираторного тракта, а также бокаловидные клетки (секретирующие слизь), альвеолоциты и макрофаги [3, 4, 7]. Все эти клетки имеют на своей поверхности рецептор, с которым связывается вирусный гемагглютинин (рис. 1), — концевой остаток сиаловой, или N-ацетилнейраминовой, кислоты (Neu5Ac) (рис. 2), в составе полисахаридных цепочек, входящих в состав ганглиозидов и гликопротеинов. Концевой остаток сиаловой кислоты может связываться со следующим моносахаридом двумя способами: с помощью альфа2-3- или альфа2-6-связи (рис. 2) [14, 18].
Рис. 2. Структурные формулы сиаловой, или N-ацетилнейраминовой кислоты (Neu5Ac) и двух способов ковалентной связи со следующим моносахаридом (в данном случае — галактозой, Gal): альфа2-3- или альфа2-6-связью
Клетки эпителия верхних отделов респираторного тракта человека содержат, в основном, альфа2-6-сиалозиды; нижних отделов — альфа2-3-сиалозиды (рис. 3). Поэтому эпидемические штаммы вирусов гриппа, имея альфа2-6-специфичность, легко репродуцируются в верхних отделах респираторного тракта человека, активно выделяются в окружающую среду при речи, чихании, кашле и эффективно заражают других людей капельно-воздушным путем.
Варианты вируса гриппа А, адаптированные к птицам, имеют альфа2-3-специфичность (рис. 3). Концевые альфа2-3-сиалозиды содержатся у птиц, в основном, на поверхности эпителиальных клеток слизистой кишечника, поэтому у птиц грипп протекает в форме энтерита; вирус выделяется во внешнюю среду с фекалиями, а заражение происходит алиментарным путем. Альфа2-3-специфичность птичьих вариантов вируса гриппа А объясняет их неспособность эффективно поражать эпителий верхних отделов респираторного тракта человека и, как следствие, — передаваться капельно-воздушным путем в человеческой популяции. Вместе с тем, если высоковирулентный вирус гриппа А птиц каким-либо образом сумел вызвать продуктивную инфекцию в человеческом организме, то он будет эффективно поражать нижние отделы респираторного тракта, становясь причиной тяжелой первичной вирусной пневмонии (по данным ВОЗ, в 60% случаев — летальной).
Эпителиоциты свиней одновременно содержат и альфа2-6-, и альфа2-3-сиалозиды (рис. 3), поэтому в организме могут одновременно циркулировать и эпидемические, и птичьи варианты вируса гриппа А. Вследствие этого в свиных популяциях могут, во-первых, формироваться реассортанты 4 человеческих и птичьих штаммов с новыми биологическими свойствами; во-вторых, селектироваться штаммы со смешанной альфа2-6/альфа2-3-специфичностью. Именно такой смешанной альфа2-6/альфа2-3-специфичностью обладают штаммы пандемического вируса гриппа А(H1N1) swl, и, как следствие, они обладают способностью распространяться капельно-воздушным путем и вызывать тяжелые пневмонии [13–15, 18, 19, 23].
Рис. 3. Сиалозиды-рецепторы вирусов гриппа А на поверхности эпителиоцитов людей (альфа2-6 — на слизистой верхних, альфа2-3 — на слизистой нижних отделов респираторного тракта), свиней (альфа2-6/альфа2-3-смесь на слизистой респираторного тракта) и птиц (альфа2-3 — на слизистой кишечника)
Инфицирование эпителиоцитов имеет следствием быстрый рост вирусной нагрузки, апоптоз, дегенерацию и некроз этого типа клеток с последующим развитием токсических и токсико-аллергические реакций. У людей характерно повреждение клеток цилиндрического эпителия трахеи и бронхов. Главным звеном в патогенезе гриппа А является поражение сосудистой и нервной систем, возникающее вследствие токсического действия вируса. При этом одним из основных механизмов влияния вируса гриппа А на сосудистую систему является образование активных форм кислорода, которые взаимодействуют с фосфолипидами клеточных мембран, вызывая в них процесс перекисного окисления липидов, нарушение мембранного транспорта и барьерных функций, способствуя дальнейшему развитию вирусной инфекции. Лизосомальные ферменты дополнительно повреждают эпителий капилляров, базальную мембрану клеток, что способствует распространению гриппозной инфекции и виремии. Повышение проницаемости сосудов, ломкость их стенок, нарушение микроциркуляции является причиной возникновения геморрагических проявлений — от носовых кровотечений до геморрагического отека легких и кровоизлияний в вещество головного мозга. Циркуляторные расстройства, в свою очередь, вызывают поражения ЦНС: патоморфологическая картина характеризуется наличием лимфомоноцитарных инфильтратов вокруг мелких и средних вен, гиперплазией глиальных элементов и очаговой демиелинизацией, что свидетельствует о токсико-аллергической природе патологического процесса в ЦНС при гриппе [3–8, 23].
Важным фактором патогенеза при гриппе является продукция вирусного белка PB1-F2, который вызывает апоптоз тканевых макрофагов легких и тем самым способствует развитию вторичных бактериальных пневмоний (у современного пандемического варианта вируса гриппа А(H1N1) swl продукция PB1-F2, к счастью, отсутствует, что снижает — но не отменяет! — вероятность развития вторичных пневмоний, оставляя в силе опасность первичных вирусных пневмоний — см. далее) [2, 26].
Клиническая картина гриппа у людей
Начало острое, с озноба, быстрого повышения температуры до высоких цифр, резкого нарастания симптомов интоксикации. Температура достигает максимальных значений (39,0–40,0 °С) в первые сутки заболевания. В этот же период нарастают признаки интоксикации: озноб, сильная головная боль, головокружение, миалгии, артралгии, выраженная слабость. При внешнем осмотре: лицо гиперемировано, одутловато, сосуды склер инъецированы, определяется гиперемия конъюнктив, цианоз губ и слизистой оболочки ротоглотки, возможны точечные геморрагии на мягком небе. Цианоз вообще является важным симптомом при гриппе: следует обращать внимание не только на цианоз губ, но и на цианотичный оттенок язычка, миндалин, небных дужек на фоне яркой гиперемии слизистой ротоглотки; слизистая оболочка мягкого неба также имеет цианотичный оттенок, хорошо видна мелкая зернистость, инъекция сосудов и мелкоточечные геморрагические элементы; на задней стенке глотки — умеренная гиперплазия лимфоидной ткани.
Локализация головной боли: в лобно-височной области и в глазных яблоках (при легком надавливании на них или при их движении). Нередко определяются менингеальные знаки, которые постепенно исчезают с уменьшением интоксикации и снижением температуры тела. Диапазон клинических проявлений со стороны нервной системы достаточно широкий: от функциональных расстройств до серозных менингитов и тяжелых менингоэнцефалитов.
При развитии вторичных пневмоний на фоне вирусной инфекции определяются признаки бактериального воздействия, подтверждаемого обнаружением в мокроте бактерий Streptococcus pneumoniae, Staphylococcus aureus и др. Как правило, вторичная пневмония развивается после 5–7 сут гриппа и характеризуется повторным подъемом температуры до фебрильных значений, усилением кашля, появлением слизисто-гнойной мокроты, часто с прожилками крови, рентгенологически — очаговыми и очагово-сливными инфильтратами, нередко с признаками деструкции и абсцедирования. Позже 10 сут пневмония имеет, как правило, бактериальную этиологию и чаще всего связана с грамотрицательной микрофлорой.
Одним из главных факторов, способствующих тяжелому течению гриппа, является сопутствующая патология. В частности, у пациентов, умерших в период двух последних эпидсезонов 2009–2011 гг., преобладали болезни сердца и сосудов, сахарный диабет, метаболический синдром (ожирение), алкоголизм и табакокурение. Особую группу риска составляют беременные, у которых пневмония может развиваться стремительно, а потому они требуют особого внимания клиницистов и безотлагательной терапии.
Литература
М. Ю. Щелканов, доктор биологических наук, доцент
Л. В. Колобухина, доктор медицинских наук, профессор
Д. К. Львов, доктор медицинских наук, профессор, академик РАМН
1 Для сравнения: в результате военных действий за 5 лет Первой мировой войны (1914–1918 гг.) погибли 8,3 млн человек.
3 Эпизоотия — процесс распространения инфекционного заболевания в популяциях животных.
4 Вирус гриппа А имеет геном, состоящий из 8 отдельных молекул РНК. Реассортацией называется формирование штамма, у которого источником различных генетических сегментов стали различные родительские штаммы, одновременно инфицировавшие одну и ту же клетку.
Острые респираторные вирусные инфекции (ОРВИ) относятся к массовым инфекционным заболеваниям, наносят значительный экономический ущерб и поэтому являются не только серьезной медицинской, но и важнейшей социально-экономической проблемой для человечества. Данная группа заболеваний составляет до 90% всей инфекционной заболеваемости. Преимущественно заболевают дети и лица старше 60 лет — так называемые группы риска по заболеваемости ОРВИ. Каждый взрослый человек болеет гриппом или другими ОРВИ в среднем 2–4 раза в год, школьник — 4–5 раз, ребенок дошкольного возраста — 6 раз, ребенок первого года жизни имеет от 2 до 12 эпизодов ОРВИ. Полиэтиологичность возбудителей ОРВИ и изменчивость вирусов, участвующих в эпидемическом процессе, осложнения после перенесенного заболевания обусловливают необходимость поиска новых методов диагностики и оптимизации лечебно-профилактических мероприятий.
Современные подходы к терапии гриппа и ОРВИ другой этиологии сводятся к применению комплексных препаратов, сочетающих противовирусное, иммуномодулирующее, симптоматическое и патогенетическое действие. К подобным лекарственным средствам относится энисамия йодид (Нобазит ® ), оказывающий комплексное воздействие как на возбудителя заболевания, так и на проявления интоксикационно-воспалительного синдрома.
Ключевые слова: острые респираторные вирусные инфекции, ОРВИ, вирус гриппа, эпидемиология, профилактика, лечение, противовирусные препараты, комплексные препараты.
Для цитирования: Селькова Е.П., Гренкова Т.А., Гудова Н.В., Оганесян А.С. Итоги эпидсезона 2017/18 гг. по гриппу и острой респираторной вирусной инфекции. Особенности этиотропной терапии. РМЖ. Медицинское обозрение. 2018;2(11):49-53.
E.P. Selkova, T.A. Grenkova, N.V. Gudova, A.S. Oganesyan
Gabrichevsky Moscow Research Institute of Epidemiology and Microbiology
Acute respiratory viral infections (ARVI) are a massive infectious diseases, causing significant economic damage, therefore, they are not only a serious medical but also a major socio-economic problem for humanity. This group of diseases is up to 90% of all infectious diseases. Mostly children and persons over 60 years of age come down with it, the so-called risk groups for the incidence of ARVI. Every adult person has flu or other ARVI on average 2–4 times a year, a pupil — 4–5 times, a child of preschool age — 6 times, an infant has from 2 to 12 episodes of ARVI. Polyetiology of the causative agents of ARVI and a variability of viruses involved in the epidemic process, complications after the illness, necessitate the search for new methods of diagnosis and optimization of therapeutic and preventive measures.
Modern approaches to the treatment of influenza and ARVI of a different etiology are come down to the use of combination drugs of antiviral, immunomodulatory, symptomatic and pathogenetic action. Such drugs include enisamii iodidum (Nobazit ® ), which has an integrated action both on the causative agent of the disease and on the manifestations of the intoxication-inflammatory syndrome.
Key words: acute respiratory viral infections, ARVI, influenza virus, epidemiology, prevention, treatment, antiviral drugs, combination drugs.
For citation: Selkova E.P., Grenkova T.A., Gudova N.V., Oganesyan A.S. Results on influenza and acute respiratory viral infection in the 2017–2018 epidemic seasons. Features of etiotropic therapy // RMJ. Medical Review. 2018. № 11. P. 49–53.
В статье приведены итоги эпидсезона 2017/18 гг. по гриппу и острой респираторной вирусной инфекции. Освещены особенности этиотропной терапии данных заболеваний.
Введение
Грипп и другие острые респираторные вирусные инфекции (ОРВИ) составляют более 90% всех инфекционных заболеваний и остаются одной из актуальных медицинских и социально-экономических проблем общества в силу высокой заболеваемости, риска развития тяжелых осложнений, обострений хронических болезней и, как следствие, летальности, особенно у лиц пожилого возраста и детей до 1 года. По данным ВОЗ, во время эпидемических вспышек гриппа заболевает до 15% населения (от 3 млн до 5 млн человек), 250–500 тыс. из них умирают. Гриппом и другими ОРВИ в Российской Федерации ориентировочно заболевают 20–40 млн человек в год, из них 40–60% приходится на долю детей. Ежегодные эпидемические подъемы ОРВИ наносят существенный ущерб здоровью населения, экономике регионов и страны [1]. На терапию гриппа и других ОРВИ, а также их осложнений уходит до 90% средств, выделяемых на лечение всех инфекционных болезней [1].
Среди ОРВИ особое эпидемиологическое и социальное значение имеет грипп, характеризующийся высокими показателями заболеваемости и смертности, а также тяжелыми социально-экономическими последствиями. Особенностью эпидемической ситуации последних лет является одновременная циркуляция в человеческой популяции нескольких респираторных вирусов: гриппа А (H3N2 и H1N1) и В с периодическим преобладанием одного из них, аденовирусов, вирусов парагриппа и риновирусов, респираторно-синцитиальных вирусов, коронавирусов и др. Вирусы гриппа обладают уникальной изменчивостью генома, позволяющей ему ускользать от иммунной системы человека, что в сочетании с аэрогенным путем передачи возбудителя в условиях тесного контакта и высокой миграции населения способствует быстрому распространению инфекции. Особенности биологии вируса и эпидемиологии гриппа приводят к его широкому распространению среди населения. За последние 10 лет отмечается разная интенсивность эпидемического процесса гриппа — от сезонных эпидемических подъемов до эпидемий и пандемий.
Другие ОРВИ чаще вызывают представители трех семейств РНК-содержащих вирусов: парамиксовирусы (респираторно-синцитиальный вирус, метапневмовирус человека, вирусы парагриппа 1–4 типов), коронавирусы (229Е, OC43, NL63, HKUI) и пикорнавирусы (риновирусы), а также представители двух семейств ДНК-содержащих вирусов: аденовирусы (виды B, C, E) и парвовирусы (бокавирус человека) [2].
Эпидемиологическая ситуация по гриппу и ОРВИ в последние годы
Международный мониторинг распространения респираторных вирусов позволил установить, что эпидемический процесс гриппа и прочих ОРВИ имеет свои особенности. Заболеваемость носит ярко выраженный сезонный характер. Начало и середина осени характеризуются подъемом заболеваемости ОРВИ в большинстве регионов РФ, что связано с возвращением из отпусков взрослого населения, началом учебного года в школах и формированием новых коллективов в дошкольных образовательных учреждениях. Начало циркуляции вирусов гриппа в последние годы приходится на конец осени — начало зимы с пиком в январе — феврале. В отдельные эпидемические сезоны регистрировались вторые пики заболеваемости гриппом, связанные со сменой доминирующего возбудителя. Следует отметить, что появление нового эпидемического штамма приводит к развитию пандемии в любое время года, как было летом 2009 г.
Эпидемический сезон гриппа 2017/18 гг. имел ряд особенностей. Была отмечена неравнозначная активность вирусов гриппа по странам и континентам. В США и Великобритании высокий подъем заболеваемости был вызван вирусами гриппа A (H3N2). В ряде стран Европы большую активность имели вирусы гриппа В и A (H1N1) pdm09. По антигенным свойствам отмечен дрейф вируса гриппа В линии В/Виктория-подобных. Несоответствие по антигенным свойствам циркулирующего и вакцинного штаммов вируса гриппа В на отдельных территориях явилось причиной недостаточно высокой эффективности иммунизации, проведенной трехкомпонентной вакциной. Тяжелые формы течения заболевания и случаи с летальным исходом регистрировали в основном у непривитых лиц пожилого возраста. Сохранялся хороший профиль чувствительности эпидемических штаммов к препаратам с нейраминидазной активностью.
Профилактика и лечение гриппа и ОРВИ
Медикаментозная терапия гриппа и ОРВИ
В соответствии с методическими рекомендациями ВОЗ по лечению и профилактике гриппа [7] и аналогичными российскими документами [8, 9] прием противовирусных препаратов в отношении вирусов гриппа или других ОРВИ должен начинаться как можно раньше, сразу после появления гриппоподобных симптомов, не следует дожидаться результатов лабораторного подтверждения этиологии заболевания [9, 10]. Заболевание гриппом может проявляться в виде ряда симптомов — от легкой инфекции верхних дыхательных путей до острого, угрожающего жизни состояния. Знание основных симптомов заболеваний, вызванных разными респираторными вирусами, имеет для врача существенное значение. Это связано с тем, что современные принципы лечения ОРВИ кроме симптоматических средств включают широкий спектр этиотропных препаратов, многие из которых обладают избирательным действием в отношении конкретных вирусов, что необходимо учитывать при их назначении [11].
Современные подходы к терапии ОРВИ, в т. ч. и гриппа, включают использование как медикаментозных, так и немедикаментозных методов (режим, гигиена, диета, санация верхних дыхательных путей, физиотерапия). Основными задачами терапии этих инфекций являются подавление репликации вирусов на ранних сроках болезни, купирование клинических проявлений вирусной инфекции, профилактика и лечение осложнений.
В последние годы в терапии ОРВИ и гриппа предпочтение отдается препаратам, имеющим несколько точек приложения и обладающим комбинированным действием, которые сочетают в себе прямое противовирусное, иммуномодулирующее и симптоматическое действие. В ситуациях с неуточненным возбудителем и отсутствием лабораторно подтвержденной вирусной микст-инфекции следует начинать терапию противовирусными препаратами широкого спектра действия.
Применение комплексных препаратов, обладающих воздействием не только на белки и ключевые структуры вируса, но и на клеточные и гуморальные иммунные механизмы противовирусной защиты, позволяет проводить эффективную терапию большого спектра респираторных вирусных инфекций, в т. ч. и гриппа [12].
Большое значение в терапии ОРВИ и гриппа имеют
препараты, способные оказывать воздействие как на возбудителя инфекции (уточненного или неуточненного), так и на проявления интоксикационно-воспалительного синдрома (лихорадка, озноб, боль, отек, катаральные явления) [13]. Одним из средств широкого спектра действия для неспецифической защиты от гриппа и других ОРВИ является Нобазит ® (энисамия йодид). Его действие основано на непосредственном ингибировании процесса проникновения вирусов через клеточную мембрану. Препарат обладает интерфероногенными свойствами, способствует повышению концентрации эндогенного интерферона (альфа- и гамма-интерфероны) в плазме крови в 3–4 раза, повышает уровень лизоцима, усиливает резистентность организма к вирусным инфекциям, уменьшает клинические проявления вирусной интоксикации, способствует сокращению продолжительности заболевания, осуществляет противовоспалительное, жаропонижающее и анальгетическое действие. Вирусостатическое действие основного действующего вещества энисамия йодида связано с его влиянием на структуру и рецепторосвязывающие функции гемагглютинина возбудителя гриппа типа А, которые обеспечивают вириону возможность прикрепления к клетке-мишени с последующей репликацией [14, 15]. Включение препарата Нобазит ® в комплексную терапию гриппа и других ОРВИ способствует элиминации вируса, уменьшению интоксикационных симптомов, снижению продолжительности течения болезни и повышению общей резистентности организма [16].
Комплексное действие Нобазита, включая противовоспалительное и иммуномодулирующее, доказано в ряде клинических исследований. Показано, что после применения этого препарата в течение последующих 2,5 мес. сохраняется оптимальная концентрация эндогенных интерферонов, что повышает резистентность организма к вирусным инфекциям другой этиологии [16]. Важные результаты изучения противовирусной активности энисамия йодида в комплексной терапии гриппа и ОРВИ были получены в США: препарат снижает уровень репликации вирусов гриппа, в т. ч. H1N1, уменьшает период выделения вирусов [16].
Включение Нобазита (энисамия йодида) в терапию ОРВИ (в т. ч. гриппа) способствовало снижению тяжести и сокращению продолжительности основных симптомов заболевания: интоксикации, лихорадки, катаральных симптомов, что способствует снижению потребности в применении симптоматических препаратов [17].
Выводы
Грипп и другие ОРВИ по-прежнему остаются одной из актуальных медицинских и социально-экономических проблем, решение которой возможно только на государственном уровне.
Вакцинация против гриппа групп повышенного риска инфицирования введена в Национальный календарь профилактических прививок, ведутся работы по подготовке к широкому использованию вакцины против гриппа нового поколения, способной нивелировать проблему изменчивости вируса гриппа; создана четырехвалентная вакцина.
Постоянно ведутся разработки и внедрение в клиническую практику новых этиотропных препаратов, способных в короткие сроки вылечить пациента от гриппа и предупредить развитие осложнений, которые являются основной причиной летальности у непривитого населения.
Среди противовирусных препаратов, обладающих специфическим действием на конкретные белки и ключевые структуры вируса, предпочтение отдается препаратам, дополнительно воздействующим на клеточные и гуморальные иммунные механизмы противовирусной защиты.
Одним из средств для лечения гриппа и других ОРВИ является Нобазит ® — препарат широкого спектра действия, обладающий противовирусным действием в отношении респираторных вирусов (подавляет процесс проникновения вирусов через клеточную мембрану), интерфероногенными свойствами (повышает концентрацию альфа- и гамма-
интерферонов в плазме крови в 3–4 раза).
Включение препарата Нобазит ® в комплексную терапию гриппа и других ОРВИ способствует быстрой элиминации вируса, уменьшению интоксикационных симптомов, сокращению продолжительности течения болезни и повышению общей резистентности организма.
Обследованы 837 взрослых больных гриппом, жителей Новосибирска, госпитализированных в эпидемическом сезоне 2016 г. Показана высокая эффективность противовирусной терапии в плане быстрого купирования интоксикационного синдрома, а также хорошая переносимост
The study included 837 adult patients with influenza, the residents of Novosibirsk placed into hospital in the epidemic season of 2016. The high efficiency of antiviral therapy was shown in respect of quick relief of intoxication syndrome, as well as good tolerability of these drugs was noted.
Основными осложнениями у госпитализированных больных с гриппом A (H1N1)pdm09, определявшими тяжесть заболевания и летальные исходы, во всех странах мира были пневмония (вирусная и вирусно-бактериальная) и диффузное альвеолярное повреждение, которое клинически проявлялось острым респираторным дистресс-синдромом (ОРДС) с устойчивой гипоксемией [4, 5]. По данным С. Н. Авдеева (2010), у 49–72% больных гриппом A (H1N1)pdm09, поступивших в отделение интенсивной терапии и реанимации, был диагностирован ОРДС, летальность при котором составляла от 17% до 46% [6].
Пандемия гриппа 2009 г. носила моноэтиологический характер, почти вытеснив обычные сезонные вирусы гриппа. В дальнейшем пандемический штамм вируса, оставшись циркулировать в человеческой популяции, а также среди животных и птиц, включился в когорту сезонных вирусов гриппа. С 2010 г. на территории РФ постепенно уменьшалась доля вируса A (H1N1)pdm09, который регистрировался одновременно с другими штаммами и типами вируса [5]. По данным НИИ гриппа МЗ РФ, эпидемический процесс гриппа в РФ интенсифицировался в сезоне 2014–2015 гг., по сравнению с предшествующим сезоном, что нашло отражение в более высоких показателях распространенности по округам и городам, заболеваемости у детей и взрослых, увеличении частоты госпитализации больных гриппом в возрасте старше 65 лет (в 2,7 раза) и большем числе летальных исходов от лабораторно подтвержденного гриппа (в 1,8 раза). Штамм вируса гриппа A (H1N1)pdm09 хотя и не был основным возбудителем эпидемии 2015 г., по-прежнему являлся основной причиной летальных исходов от гриппа в европейской части РФ (в 45,5% случаев), среди умерших от гриппа большинство (52,3%) составляли лица в возрасте от 32 до 53 лет [11]. В Новосибирской области (НСО) в 2015 г. заболеваемость гриппом также возросла в 2,6 раза, однако пандемический вирус гриппа не выделялся и наблюдалась циркуляция вирусов гриппа А (H2N3) и В [12].
Согласно рекомендациям ВОЗ (2010) и рекомендациям Минздрава РФ (2016), стратегия лечения гриппа подразумевает обязательное назначение противовирусной терапии [7, 15]. Начатая в первые 36–48 ч заболевания, она не только уменьшает клинические проявления болезни, но и позволяет снизить риск развития осложнений и улучшить прогноз заболевания. Однако появление вследствие мутаций штаммов вируса гриппа, резистентных к противовирусным препаратам, включая ингибиторы нейраминидазы, является серьезной медицинской проблемой, что определяет актуальность создания и применения новых лекарственных средств для лечения гриппа [16, 17].
Целью настоящего исследования было изучить особенности гриппа у взрослых жителей Новосибирска в эпидемическом сезоне 2016 г. и оценить возможности противовирусной терапии.
Материалы и методы исследования
Статистический анализ данных проводили с помощью программы Statistica 10. Различия частотных характеристик качественных переменных оценивали с помощью критерия χ 2 Пирсона. Различия средних значений количественных показателей оценивали с помощью критерия Манна–Уитни. Значимыми считали различия при р < 0,05.
Результаты исследования
Первые пациенты с гриппом поступили в стационар на 1-й и 2-й неделях 2016 г. (1 и 5 человек соответственно), а максимальное поступление больных имело место на 5-й и 6-й неделях 2016 г. (198 и 217 человек), что совпало с пиком заболеваемости гриппом и ОРВИ в НСО. Начиная с 7-й недели года отмечалось постепенное снижение числа госпитализированных больных. Методом ПЦР обследовано максимальное число больных в первые 4 недели подъема заболеваемости, при этом практически у всех больных с положительным результатом ПЦР выделен вирус гриппа А (98,7%), и при типировании у большинства из них определяли вирус гриппа А (H1N1)pdm09. Вирус гриппа В выделен лишь у 2 человек.
В числе 837 пациентов с гриппом преобладали женщины (69,0%), что объяснялось большим числом госпитализированных беременных, которые составили половину всех поступивших в стационар больных женщин с гриппом (53,0%). В возрастной структуре больных с гриппом было больше лиц молодого возраста — от 15 до 39 лет (72,0%); среди них половину составили беременные женщины. Пациенты зрелого возраста (40–59 лет) составили пятую часть больных гриппом (19,0%), а доля пожилых больных (60 лет и старше) была незначима — 9,0%.
У госпитализированных больных доминировала среднетяжелая форма гриппа — 70,1%, у остальных была диагностирована тяжелая форма — 29,9%. Из числа 306 беременных с гриппом у подавляющего большинства диагностирована среднетяжелая форма болезни (94,1%). Тяжелая форма болезни была установлена лишь у 5,9% беременных с гриппом, тогда как среди остальных 531 пациента с гриппом ее доля была значительно выше — 56,3% (p < 0,05). Тяжелый грипп преобладал у пациентов в возрасте от 40 до 59 лет (рис. 1). В других возрастных группах чаще встречалась среднетяжелая форма болезни: как у больных молодого возраста — 76,5% (у беременных — 94,1%), так и пожилых — 64,4%.
У 15 пациентов с иммуносупрессией (ВИЧ-инфекция, онкогематологические заболевания, иммуносупрессивная терапия) в половине случаев (53,3%) грипп протекал в тяжелой форме, в трети случаев был осложнен развитием пневмонии.
Большинство больных (76,0%) поступали в стационар с 1-го по 4-й день болезни. Пятая часть пациентов (21,0%) была госпитализирована на 6–9 дни болезни. У 3,0% больных были еще более поздние сроки поступления в стационар с осложнениями гриппа — с 10-го до 19-го дня болезни. Из числа госпитализированных в первые 5 дней болезни тяжелая форма гриппа диагностирована у четверти больных — 27,9%, тогда как у пациентов с более поздней госпитализацией тяжелая форма болезни регистрировалась чаще — у 45,7% (p < 0,05), что было связано с развитием осложнений.
Пневмония диагностирована у 123 госпитализированных пациентов с гриппом (14,6%). У беременных пневмония установлена в 1,6% случаев, среди остальных больных — у каждого пятого (21,9%). У пациентов с иммунодефицитом она установлена в трети случаев (33,3%). С учетом данных анамнеза и обследования на догоспитальном этапе и в стационаре были проанализированы сроки регистрации пневмонии у больных гриппом. Важно отметить, что у 63 человек (половины больных с пневмонией и 7,5% больных гриппом) ее симптомы выявлялись в первые 4 дня болезни, что можно расценивать как первичную вирусную пневмонию (рис. 2). У другой части больных (43,1%) пневмония диагностирована на 5–9 дни болезни, при позднем поступлении в стационар, и расценивалась как вторичная, вирусно-бактериальная. В отдельных случаях (5,6%) госпитализация больных с пневмонией как осложнением гриппа отмечалась в еще более поздние сроки заболевания (12–19 дни), что было связано с несвоевременным и неполным обследованием на догоспитальном этапе (рис. 2). Результаты бактериологического исследования мокроты и смывов с бронхов у больных пневмонией, диагностированной в поздние сроки, с 5-го дня болезни, показали рост возбудителей группы Streptococcus, Staphylococcus, Candida albicans, Klebsiella pneumoniae, Neisseria spp.
ОРДС, проявляющийся быстрым прогрессированием острой дыхательной недостаточности, был диагностирован у 12 больных, у 9,8% больных пневмонией. ОРДС у больных гриппом выявлялся в различные сроки заболевания: у 3 больных — на 1–3 сутки, у 4 больных — на 4–5 сутки, у 3 больных — на 7–9 сутки. Поздние сроки выявления ОРДС-синдрома отмечались в случаях несвоевременной госпитализации больных.
Ингавирин® (имидазолилэтанамид пентандиовой кислоты) — оригинальный противовирусный препарат, который применяется в России с 2008 г. в качестве лечебного и профилактического средства при гриппе и других ОРВИ. В экспериментальных работах установлено, что имидазолилэтанамид пентандиовой кислоты (ИПК) повышает синтез интерфероновых рецепторов IFNAR и способствует усилению чувствительности клеток к сигналам интерферона, которые подавляются фактором патогенности вируса гриппа — неструктурным белком NS1. ИПК способен стимулировать выработку противовирусных эффекторных белков PKR и МхА в зараженных клетках, противодействуя супрессорному действию вируса гриппа в отношении системы интерферона. Введение препарата Ингавирин® усиливает ослабленную вирусом передачу интерферонового сигнала внутри клетки, что может объяснить повышение способности клеток к раннему распознаванию вирусной инфекции и формированию антивирусного статуса эпителиальных клеток, ведущему к ограничению распространения вируса. Важно, что усиление интерферонового сигналинга происходит только в эпителиальных клетках, пораженных вирусом [21]. Терапевтическая эффективность, хорошая переносимость и безопасность Ингавирина при гриппе доказаны в рандомизированных клинических исследованиях [22–25].
Большинство госпитализированных больных с гриппом (96,8%) получали противовирусную терапию одним или двумя препаратами в соответствии с рекомендациями МЗ РФ [15]:
- осельтамивир при среднетяжелом гриппе — 75 мг 2 раза в сутки в течение 5 дней, при тяжелом, осложненном гриппе и у больных с иммуносупрессией — 150 мг 2 раза в сутки 5–10 дней;
- занамивир — 2 ингаляции по 5 мг раза в сутки в течение 5–7 дней;
- Ингавирин 90 мг в сутки в течение 5–7 дней, при тяжелом и осложненном гриппе 180 мг в сутки в сочетании с осельтамивиром 300 мг в сутки в течение 5–10 дней;
- Виферон в свечах 500 000 Ед 2 раза в сутки в течение 7–10 дней [15].
Противовирусная терапия не назначалась лишь больным с гриппом, поступившим после 9-го дня болезни с бактериальными осложнениями (в 3,2% случаев).
Осельтамивир получали 52,1% госпитализированных больных гриппом. Препарат назначался прежде всего беременным, которые считаются наиболее уязвимой группой для пандемического гриппа (в виде монотерапии или в сочетании с Вифероном), а также пациентам с тяжелой, осложненной формами гриппа и пациентам из групп риска. У 4,6% больных гриппом применялся другой ингибитор нейраминидазы — занамивир, в половине случаев — у беременных. У последних при среднетяжелой форме гриппа также использовался препарат альфа-ИФН (Виферон) после 14-й недели беременности.
Вторым по частоте применения противовирусным препаратом у больных гриппом являлся Ингавирин (41,2%), который преимущественно назначался в виде монотерапии при среднетяжелой форме гриппа, а при тяжелой форме — в сочетании с осельтамивиром.
Был проведен анализ сроков купирования лихорадки как важного критерия инфекционного процесса на фоне лечения осельтамивиром или Ингавирином в стационаре. Ввиду известной максимальной эффективности противовирусных препаратов в ранние сроки болезни, в анализ были включены больные, у которых терапия была начата на 1–5 дни болезни. Анализ температурной реакции у госпитализированных больных гриппом на фоне противовирусной терапии осельтамивиром и Ингавирином показал, что их эффективность проявлялась начиная с первых суток лечения (табл.).
Большинство пациентов к концу вторых суток стационарного лечения имели нормальную температуру тела. Так, при лечении осельтамивиром у большинства больных как при тяжелой, так и при среднетяжелой форме гриппа (61,5% и 60,3% соответственно) отмечено достаточно быстрое, в пределах 2 суток терапии, купирование лихорадки: в 1-е сутки терапии — у четверти больных, на 2-е сутки — у трети больных. Анализ температурной реакции у госпитализированных больных гриппом на фоне противовирусной терапии осельтамивиром и Ингавирином показал, что их эффективность проявлялась начиная с первых суток лечения. У пациентов с среднетяжелым гриппом, получавших Ингавирин, отмечены аналогичные ранние сроки купирования лихорадки — у 55,0% в 1–2 сутки терапии (табл.). При этом исчезала потребность в длительном использовании антипиретиков. У меньшей части больных во всех группах лихорадка купировалась в более поздние сроки — с 3-го по 7-й день терапии.
Анализ средней продолжительности лихорадки от момента начала противовирусной терапии показал, что показатели были сопоставимы у больных среднетяжелой формой гриппа при лечении осельтамивиром и Ингавирином: 1,5 ± 0,08 дня и 1,4 ± 0,16 дня соответственно (p > 0,05, критерий Манна–Уитни). У больных тяжелым гриппом, получавших осельтамивир, средняя продолжительность лихорадки от начала терапии составила 1,4 ± 0,16 дня и достоверно не отличалась от таковой при среднетяжелой форме гриппа. Данные результаты демонстрируют достаточную эффективность при гриппе как осельтамивира, так и Ингавирина в плане купирования интоксикационного синдрома при назначении препаратов до 5 дней от начала болезни. Сроки купирования катарального синдрома были более продолжительными у больных во всех группах, отставая от нормализации температуры на 2–3 дня. Это объяснимо выраженными изменениями эпителия дыхательных путей, а в ряде случаев и легких под действием вируса гриппа и быстрым присоединением вторичной инфекции.
Для оценки влияния противовирусной терапии на развитие осложнений гриппа проведен анализ частоты пневмонии в зависимости от назначенного препарата и наличия беременности. В анализ также были включены пациенты, начавшие лечение на 1–5 дни болезни. Обращает на себя внимание, что у беременных женщин отмечалась малая частота пневмонии при лечении осельтамивиром (1,6%) и отсутствовала пневмония у беременных, леченных занамивиром. Это объяснимо ранней превентивной госпитализацией и лечением беременных в эпидсезоне гриппа 2016 г. и преобладанием у них среднетяжелой формы болезни. Частота пневмонии у остальных больных была достаточно высокой при лечении как осельтамивиром (27,5%), так и занамивиром (26,7%) и несколько ниже — при лечении Ингавирином (16,9%). Это объяснимо ранними сроками развития вирусной пневмонии, которые нередко опережали начало противовирусной терапии при поступлении больных на 3–5 дни болезни.
Важно подчеркнуть, что при купировании симптомов гриппа и профилактике его осложнений применение любого противовирусного препарата оказывается более эффективным при рано начатом лечении (с момента появления первых признаков заболевания). В периоде разгара болезни, когда уже произошло интенсивное размножение вирусов и, соответственно этому, значительное повреждение эпителиоцитов дыхательных путей и даже легких, специфическая противовирусная терапия уже не может оказать заметного влияния ни на длительность и выраженность основных симптомов гриппа, ни на частоту развития осложнений.
В периоде противовирусной терапии у больных гриппом не было выявлено нежелательных реакций, имеющих достоверную связь с приемом как осельтамивира и занамивира, так и Ингавирина. Также установлено, что применение данных препаратов в течение 5–7-дневного курса терапии не приводило к ухудшению лабораторных показателей (анализа крови и мочи, биохимических тестов).
Выводы
Грипп у взрослых жителей Новосибирска в эпидемическом сезоне 2016 г., в отличие от предшествующих эпидемических сезонов, был обусловлен преимущественно пандемическим штаммом вируса А (H1N1)pdm09 и имел существенное сходство с гриппом периода пандемии 2009 г. Он характеризовался быстрым нарастанием числа госпитализированных больных, преобладанием среди них лиц молодого и зрелого возраста, высокой долей тяжелой формы болезни (29,9%), особенно в возрастной группе 40–59 лет (51,3%).
Отмечена значительная частота развития у больных гриппом пневмонии (14,6%), максимальная у больных с иммунодефицитом (33,3%). В половине случаев пневмония диагностирована в ранние сроки болезни, т. е. имела вирусную этиологию. У каждого десятого больного пневмонией развился ОРДС (9,8%), который в 2 случаях стал причиной летального исхода. В обоих случаях с летальным исходом пациенты поступили в стационар на поздних сроках заболевания с симптомами пневмонии и ОРДС и до госпитализации противовирусной терапии не получали.
Благодаря превентивной госпитализации беременных с гриппом и своевременно начинавшейся у них противовирусной терапии осельтамивиром или занамивиром, в этой группе больных преобладала среднетяжелая форма болезни и отмечена малая частота развития пневмонии (1,6%) по сравнению с остальными пациентами. У 2 беременных с пневмонией и ОРДС удалось достичь благоприятного исхода заболевания в условиях лечения осельтамивиром и интенсивной терапии в ОРИТ.
Практически все госпитализированные больные с гриппом получали противовирусную терапию, главным образом осельтамивир, Ингавирин или их сочетание. Показана высокая эффективность терапии как осельтамивиром при тяжелом и среднетяжелом гриппе, так и Ингавирином при среднетяжелом гриппе в плане быстрого купирования интоксикационного синдрома, а также хорошая переносимость данных препаратов. При ранних сроках начала противовирусной терапии отмечалась меньшая частота развития пневмонии, что было особенно показательно у беременных с гриппом.
Литература
Н. И. Хохлова* , 1 , кандидат медицинских наук
Е. И. Краснова*, доктор медицинских наук, профессор
Я. С. Ульянова**
В. В. Проворова*, кандидат медицинских наук
М. А. Литвинова*, кандидат медицинских наук
И. В. Куимова*, доктор медицинских наук, профессор
Л. М. Панасенко*, доктор медицинских наук, профессор
* ГБОУ ВПО НГМУ МЗ РФ, Новосибирск
** ГБУЗ НСО ГИКБ № 1, Новосибирск
Что такое острые респираторные заболевания (ОРЗ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Елена Бережная , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острые респираторные заболевания (ОРЗ) — группа острых инфекционных заболеваний, при которых возбудители проникают в организм человека через дыхательные пути и вызывают синдром поражения респираторного тракта и общей инфекционной интоксикации. Употребление термина ОРВИ (острое респираторное вирусное заболевание) при отсутствии лабораторно подтверждённой этиологической расшифровки является некорректным.
Этиология
ОРЗ — полиэтиологический комплекс заболеваний, т. е. они могут быть вызваны различными видами возбудителей:
- бактерии (стафилококки, стрептококки, пневмококки, гемофильная палочка, моракселла катаралис и др.);
- вирусы (риновирусы, аденовирусы, респираторно-синцитиальный вирус, реовирусы, коронавирусы, энтеровирусы, герпесвирусы, вирусы парагриппа и гриппа);
- хламидии (х ламидия пневмония , хламидия пситаки, хламидия трахоматис );
- микоплазмы (м икоплазма пневмония ).
Чаще всего возбудителем ОРЗ являются вирусы, поэтому термин ОРВИ используют небезосновательно. В последнее время иногда встречается употребление термина ОРИ (острая респираторная инфекция) [2] [4] .
Эпидемиология
ОРЗ — это преимущественно антропонозы, т. е. болезни, способные поражать только человека . Являются самой многочисленной и частой группой заболеваний у человека (до 80 % всех болезней у детей). Поэтому они представляют серьёзную проблему для здравоохранения различных стран вследствие наносимого ими экономического ущерба.
Источник инфекции — больной человек с выраженными или стёртыми формами заболевания. Восприимчивость всеобщая, иммунитет к некоторым возбудителям (аденовирусы, риновирусы) стойкий, но строго типоспецифичный. Это значит, что заболеть ОРЗ, вызванным одним видом возбудителя, но разными серотипами (их могут быть сотни), можно многократно. Заболеваемость повышается в осенне-зимний период, может принимать вид эпидемических вспышек, довлеет к странам с прохладным климатом. Чаще болеют дети и лица из организованных коллективов (особенно в период адаптации).
Основной механизм передачи — воздушно-капельный (аэрозольный, в меньшей степени воздушно-пылевой путь), но может также играть роль контактно-бытовой механизм (контактный — при поцелуях, бытовой — через загрязнённые руки, предметы или воду) [2] [7] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острых респираторных заболеваний (ОРЗ)
Инкубационный период различен и зависит от вида возбудителя, может варьироваться от нескольких часов до 14 дней (аденовирус).
Для каждого возбудителя ОРЗ имеются свои специфические особенности протекания заболевания, однако все их объединяет наличие синдромов общей инфекционной интоксикации (СОИИ) и поражения дыхательных путей в той или иной степени. СОИИ проявляется общей слабостью, адинамией, быстрой утомляемостью, повышенной температурой тела, потливостью и др.
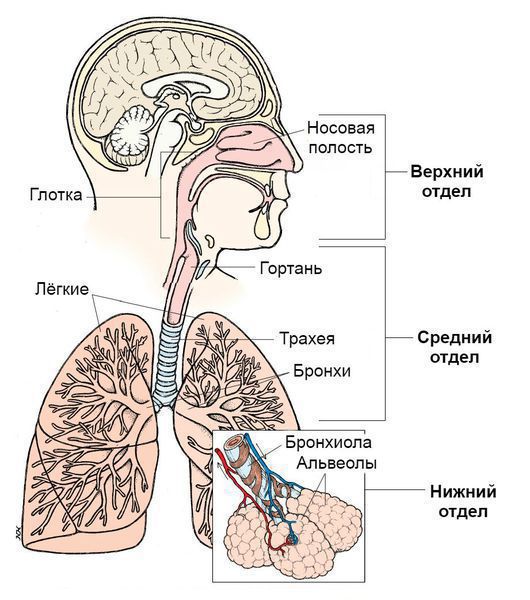
Синдром поражения респираторного тракта (СПРТ) — основной синдром для данных заболеваний, он включает:
- Ринит — воспаление слизистой оболочки носа. Характеризуется заложенностью носа, снижением обоняния, чиханием, выделениями из носа — сначала прозрачными слизистыми, затем слизисто-гнойными (более плотные выделения жёлто-зелёного цвета появляются в результате присоединения вторичной бактериальной флоры). — воспаление слизистой оболочки глотки. Основные симптомы: першение и боли в горле различной интенсивности, сухой кашель — "горловой".
- Ларингит — воспаление слизистых оболочек гортани. Проявляется осиплостью голоса, иногда афонией (отсутствием голоса), кашлем и болью в горле.
- Трахеит — воспаление трахеи. Сопровождается мучительным, преимущественно сухим кашлем, саднением и болями за грудиной.
- Бронхит — воспаление слизистой оболочки бронхов. При этом возникает кашель с наличием мокроты и без, сухие хрипы, редко крупнопузырчатые хрипы при аускультации (выслушивании).
- Бронхиолит — воспаление бронхиол (мелких бронхов). Характеризуется наличием кашля различной интенсивности и хрипов разных калибров.
Дополнительными синдромами могут быть:
- синдром экзантемы (высыпания на кожных покровах);
- тонзиллита (воспаления миндалин);
- лимфаденопатии (ЛАП) — увеличения лимфатических узлов ; ( воспаления слизистой оболочки глаза) ;
- гепатолиенальный синдром (увеличение печени и селезёнки);
- геморрагический синдром ( повышенная кровоточивость) ;
- синдром энтерита (воспаления слизистой оболочки тонкого кишечника) .
Алгоритм по распознаванию ОРЗ различной этиологии:
Наиболее распространенным заболеванием, имеющим тяжёлое течение и высокий риск развития осложнений является грипп. Инкубационный период гриппа длится от нескольких часов до 2-3 дней. В отличие от других острых респираторных заболеваний, при гриппе сначала появляется синдром общей инфекционной интоксикации (высокая температура, озноб, сильная головная боль, слезотечение, боль при движении глазных яблок, ломота в мышцах и суставах). На 2-3-день присоединяются симптомы поражения респираторного тракта: першение в горле, насморк, сухой надсадный кашель.
Типичное ОРЗ начинается с чувства дискомфорта, першения в носу и горле, чихания. В течение непродолжительного периода симптоматика нарастает, першение усиливается, появляется чувство интоксикации, повышается температура тела (обычно не выше 38,5 ℃), появляется насморк, неярко-выраженный сухой кашель. В зависимости от вида возбудителя и свойств микроорганизма могут последовательно появляться все перечисленные синдромы ОРЗ в различных сочетаниях и степени выраженности. Возможно появление осложнений и неотложных состояний [6] [7] .
Патогенез острых респираторных заболеваний (ОРЗ)
- у аденовирусов — гликопротеином (фибриллы);
- у парамиксо- или ортомиксовирусов шипами гемагглютинина;
- у коронавирусов — S-белком соединения и гликолипидами.
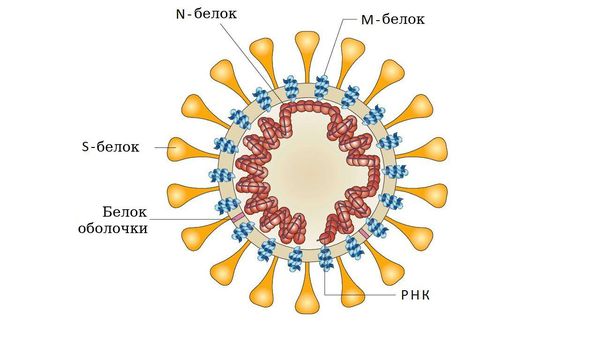
Взаимодействие болезнетворного агента с клеточными рецепторами необходимо не только для прикрепления его к клетке, но и для запуска клеточных процессов, подготавливающих клетку к дальнейшей инвазии. Т. е. наличие соответствующих рецепторов на поверхности клеток — это один из важнейших факторов, определяющих возможность или невозможность возникновения инфекционного процесса. Внедрение возбудителя в клетку хозяина вызывает поток сигналов, активирующих целый ряд процессов, с помощью которых организм пытается от него освободиться, например, ранний защитный воспалительный ответ, а также клеточный и гуморальный иммунный ответ. Повышение метаболизма клеток представляет собой защитный процесс, но с другой стороны в результате накопления свободных радикалов и факторов воспаления запускается патологический процесс:
- нарушается липидный слой клеточных мембран эпителия верхних отделов респираторного тракта и лёгких;
- нарушаются матричные и барьерные свойства внутриклеточных мембран, увеличивается их проницаемость;
- развивается дезорганизация жизнедеятельности клетки вплоть до её гибели.
Второй этап инфицирования характеризуется вирусемией — попаданием вируса в кровь и распространением по всему организму. В совокупности с повышением деятельности защитных механизмов и появлением в крови продуктов распада клеток этот процесс вызывает интоксикационный синдром.
Третий этап характеризуется усилением выраженности реакций иммунной защиты, элиминацию (выведение) микроорганизма и восстановление строения и функции поражённой ткани хозяина [5] [7] .
Классификация и стадии развития острых респираторных заболеваний (ОРЗ)
По вовлечению отдельных частей дыхательной системы:
- Инфекции верхних дыхательных путей. Верхние дыхательные пути начинаются с носа и включают голосовые связки в гортани, придаточные пазухи носа и среднее ухо.
- Инфекции нижних дыхательных путей. Нижние дыхательные пути начинаются с трахеи и бронхов и заканчиваются бронхиолами и альвеолами.
По клинической форме:
- Типичная.
- Атипичная:
- акатаральная (отсутствие признаков поражения дыхательных путей при наличии симптомов общей инфекционной интоксикации);
- стёртая (маловыраженная клиника);
- бессимптомная (полное отсутствие клинической симптоматики).
По течению:
По степени тяжести:
По длительности течения:
- острое (5-10 дней);
- подострое (11-30 дней);
- затяжное (более 30 дней) [8] .
Осложнения острых респираторных заболеваний (ОРЗ)
Если острое респираторное заболевание не пролечить вовремя, могут появиться различные более серьёзные заболевания:
- Связанные с ЛОР-органами: отит, синуситы, бактериальный ринит, ложный круп.
- Связанные с лёгочной тканью: вирусные пневмонии, вирусно-бактериальные и бактериальные пневмонии, абсцесс лёгкого ( ограниченный очаг гнойного воспаления в лёгочной ткани) , эмпиема плевры ( скопление гноя в плевральной полости) . Пневмония проявляется значимым ухудшением общего состояния, выраженным кашлем, усиливающимся на вдохе, при аускультации звуком крепитации ( потрескиванием или похрустыванием) , влажными мелкопузырчатыми хрипами, иногда одышкой и болями в грудной клетке.

- Связанные с поражением нервной системы: судорожный синдром, неврит ( воспаление нерва) , менингит ( воспаление оболочек головного и спинного мозга) , менингоэнцефалит (воспаление оболочек и вещества головного мозга), синдром Гийена—Барре и др. [10]
- Связанные с поражением сердца: миокардит (воспаление сердечной мышцы).
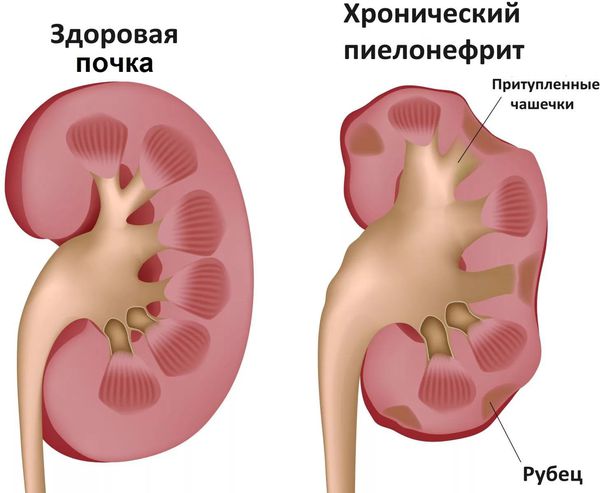
- Связанные с обострением хронических заболеваний: обострение ревматизма, тонзиллита, туберкулёза, пиелонефрита (воспаление почки) и др. [7]
Диагностика острых респираторных заболеваний (ОРЗ)
В широкой рутинной практике лабораторная диагностика ОРЗ (особенно при типичном неосложнённом течении) обычно не проводится. В отдельных случаях могут использоваться:
- Развёрнутый клинический анализ крови. При этом может обнаружиться лейкопения ( снижение количества лейкоцитов) и нормоцитоз ( нормальный размер эритроцитов) , лимфо- и моноцитоз ( увеличение числа лимфоцитов и моноцитов) , при наслоении бактериальных осложнений — нейрофильный лейкоцитоз со сдвигом влево (увеличение количество нейтрофилов и появление их незрелых форм );
- Общеклинический анализ мочи (изменения малоинформативны, указывают на степень интоксикации).
- Биохимические анализы крови. Может выявляться С-реактивный белок (указывает на наличие инфекции). При некоторых системных возбудителях, например аденовирусной инфекции, характерно повышение АЛТ.
- Серологические реакции. Возможна ретроспективная диагностика методами РСК, РА, ИФА, однако она редко используется в практической деятельности. В настоящее время широко применяется ПЦР-диагностика мазков-отпечатков, но её применение ограничено в основном стационарами и научно-исследовательскими группами.
При подозрении на развитие осложнений проводят соответствующие лабораторные и инструментальные исследования (рентген придаточных пазух носа, органов грудной клетки, КТ и др.) [3] [5] .
Лечение острых респираторных заболеваний (ОРЗ)
ОРЗ встречается очень часто и в большинстве случаев протекает в лёгкой и средней степени тяжести, поэтому обычно больные проходят лечение дома. При тяжёлых формах (с риском развития или развившимися осложнениями) пациенты должны проходить терапию в условиях инфекционного стационара до нормализации процесса и появления тенденций к выздоровлению. В домашних условиях лечением ОРЗ занимается терапевт или педиатр (в некоторых случаях инфекционист).
Пища должна быть разнообразной, механически и химически щадящей, богатой витаминами, рекомендуются мясные нежирные бульоны (идеально подходит негустой куриный бульон и т. п.), обильное питьё до — 3 л/сут. (тёплая кипячёная вода, чай, морсы). Хороший эффект оказывает тёплое молоко с мёдом, чай с малиной, отвар брусничных листьев.
Медикаментозная терапия ОРЗ включает в себя этиотропную (т. е. воздействующую на возбудителя заболевания), патогенетическую (дезинтоксикация) и симптоматическую (уменьшение беспокоящих симптомов) терапию.
Этиотропная терапия имеет смысл лишь при назначении в раннем периоде и лишь при ограниченном спектре возбудителей (в основном при гриппе). Использование средств отечественной фарминдустрии ("Арбидол", "Кагоцел", "Изопринозин", "Амиксин", "Полиоксидоний" и т. п.) не обладают никакой доказанной эффективностью и могут иметь эффекта, лишь в качестве плацебо.
В качестве симптоматической терапии могут быть использованы препараты следующих групп:
- жаропонижающие при температуре у взрослых свыше 39,5, у детей — свыше 38,5 ℃ (парацетамол, ибупрофен);
- противовирусные и антибактериальные глазные капли при конъюнктивите;
- сосудосуживающие капли в нос при заложенности носа и насморке (не более 5 дней);
- солесодержащие капли в нос при рините для разжижения слизи;
- противоаллергические препараты при аллергическом компоненте ОРЗ;
- средства противовоспалительного и противомикробного действия местного действия (таблетки, пастилки и др.);
- средства для улучшения образования, разжижения и выделения мокроты (муколитики);
- антибиотики широкого спектра действия (при отсутствии улучшения в течении 4-5 дней, присоединении вторичной бактериальной флоры и развитии осложнений) [2][6] .
Прогноз. Профилактика
Прогноз при ОРЗ — положительный. Больные обычно выздоравливают в течение 5-10 дней без неблагоприятных последствий. Осложнения респираторных заболеваний могут возникнуть при гриппе, другие возбудители менее агрессивны. Также неблагоприятные последствия возможны у пациентов с ослабленным иммунитетом. После выздоровления организмом вырабатывается иммунитет к той инфекции, которой человек переболел .
Ведущую роль в профилактике распространения ОРЗ (исключая грипп) является:
Читайте также:

