Вирус который ест плоть
Обновлено: 24.04.2024
Папиллома представляет собой образование, которое может возникнуть на кожных или слизистых покровах человека и без соответствующего вмешательства приводить к серьезным последствиям, вплоть до развития онкологических заболеваний. Папилломы на теле человека сигнализируют о наличии в организме ВПЧ (вируса папилломы человека). На данный момент выявлено достаточно большое количество разновидностей указанного вируса. Доказано также, что порядка 70% сексуально активного населения являются его носителями.
Медицинский центр "Энерго" — клиника, где предоставляется широкий спектр лечебных услуг, в том числе в области урологии. Специалисты клиники к лечению каждого пациента подходят индивидуально: это касается как сроков лечения, так и самих лечебных мероприятий, что чаще всего позволяет добиться весьма эффективных результатов.
Папилломы у мужчин: причины возникновения
Причиной появления папиллом на теле у мужчин и женщин является вирус, который может попадать в организм различными путями:
- Из-за незащищенного полового контакта: самый распространенный тип заражения, в том числе потому, что человек может быть носителем вируса долгое время, даже не зная об этом, так как вирус имеет особенность проявляться только под воздействием внешних факторов. Передача возможна также при прямом контакте слизистых оболочек. При этом риск заражения возрастает, если кожные покровы или слизистые оболочки поражены (есть трещины, царапины, порезы и др.). В силу распространенности этой причины заражения, объяснимо, что довольно часто папилломы (кондиломы) у мужчин и женщин появляются в интимной зоне, на местах контакта, от чего риск заражения мужчин обычно выше, в силу их большей половой активности, однако слизистые оболочки женщин менее защищены.
- Контактно-бытовым путем: на данный момент доказано, что вирус ВПЧ может попасть в организм человека при обычном контакте (даже рукопожатии), особенно в местах общего пользования (бани, бассейны, спортзалы и др.).
Необходимо также помнить, что заражение указанным вирусом еще не означает его проявления.
Чаще всего болезнь активизируется и дает о себе знать, если:
- иммунитет пациента ослаблен;
- имели место большие физические или психические нагрузки, стрессы, истощение;
- есть венерические заболевания разного рода.
ВПЧ у мужчин: последствия
Из-за вируса могут появиться кондиломы, или генитальные бородавки, которые в соответствии с названием расположены в паху, а также на головке члена и крайней плоти. Подобного рода кондиломы имеют весьма опасные последствия для мужчин и требуют лечения.
Кондиломы на половом члене могут приводить к сужению крайней плоти, что может стать причиной затрудненного обнажения головки члена и привести к проблемам в личной жизни.
Необходимо также помнить, что в некоторых случаях подобные образования являются показателем не ВПЧ, а других заболеваний венерического характера, которые еще не проявили себя (например, сифилиса).
Ещё одна опасность ВПЧ заключается в том, что носитель вируса может передать его своему партнеру, также подвергнув его риску развития онкологических заболеваний. Передача вируса возможна также и плоду от зараженной матери, поэтому особое внимание ВПЧ и другим заболеваниям подобного рода должны уделять пары, желающие завести детей.
ВПЧ у мужчин: симптомы
Чаще всего ВПЧ может присутствовать в организме человека долгое время, никак себя не проявляя. Однако самым главным признаком (симптомом) возможного наличия ВПЧ у мужчин и у женщин становится появление на кожных и слизистых покровах, в том числе в паху или на лобковой части, кондилом и папиллом — бородавок, бугристостей и неровностей кожи, по цвету не отличающихся от основного кожного покрова.
Такие папилломы могут появляться на головке полового члена, на крайней плоти, а также вокруг анального отверстия (тогда велика вероятность, что кондиломы могут быть и в прямой кишке). Чаще всего они безболезненны, однако в некоторых случаях у мужчин возможно появление дополнительных симптомов вируса папилломы человека, если болезнь проявляется как:
- боль при мочеиспускании, дефекации или половом акте;
- кровоточение кондилом: иногда на их месте могут образовываться долго не заживающие язвы;
- также иногда кондиломы могут чесаться.
Перечисленные симптомы обычно свидетельствуют о повреждении кондиломы.
Появление папиллом, помимо наличия ВПЧ в организме человека, свидетельствуют также об истощении иммунитета и возможном наличии других венерических заболеваний. К тому же некоторые разновидности папиллом, в частности кондиломы на головке члена, имеют высокий онкологический потенциал, поэтому при первом же обнаружении признаков болезни необходимо обратиться к специалисту. Чем раньше начать лечить вирус папилломы человека, тем больше шансов у мужчины избежать серьезных последствий возникновения кондилом для здоровья. (Все вышесказанное относится и к женщинам.)
Первичный прием
Первичный прием у специалиста предполагает тщательный визуальный осмотр слизистых и кожных покровов пациента, а также его опрос и назначение анализов.
Хотя чаще всего папилломы имеют характерный вид, дополнительные анализы и диагностика позволяют абсолютно точно установить наличие в организме пациента ВПЧ.
При подозрении на заражение ВПЧ у мужчин обычно назначаются следующие анализы:
- анализ крови (при кондиломах также анализ отделяемого из уретры): современные методы диагностики позволяют выделить из имеющегося материала ДНК вируса и тем самым подтвердить его присутствие в организме пациента;
- биопсия папиллом (кондилом): делается для того, чтобы установить наличие или отсутствие раковых клеток в новообразованиях.
Дальнейшая схема лечения
Лечение вируса папилломы человека у мужчин во многом определяется наличием или отсутствием кондилом на половых органах. Как и от вируса герпеса, от ВПЧ избавиться полностью практически невозможно, поэтому терапевтическое воздействие и хирургическое вмешательство обычно направлены на устранение его проявлений и увеличение срока ремиссии.
Удаление папиллом при ВПЧ показано не во всех случаях. Если папиллома не представляет угрозы и не мешает пациенту, то по его желанию ее могут не удалять, однако тогда придется регулярно проходить профилактические осмотры. Удаление — обязательное лечение остроконечных кондилом у мужчин, причина чему их особое расположение.
Методы избавления различны и подбираются индивидуально, в том числе и в зависимости от расположения новообразований.
- химических методов: не применимы на слишком чувствительных участках тела, так как могут повредить и здоровые ткани;
- криотерапии (заморозка жидким азотом);
- радиоволновой коагуляции;
- электрокоагуляции;
- удаления с помощью лазера;
- хирургического вмешательства (удаление с помощью скальпеля).
Помимо удаления новообразований лечение кондилом у мужчин предполагает применение препаратов, способствующих укреплению иммунитета, для того чтобы организм мог бороться с вирусом и подавлять его, тем самым подавляя и его проявления. В зависимости от выбранного способа избавления от кондилом, пациенту также могут быть назначены противовоспалительные препараты.
В процессе лечения пациенту может быть также рекомендовано:
- воздержаться от половых контактов, в первую очередь незащищенных, для предотвращения попадания вируса в организм партнера;
- самостоятельно укреплять иммунитет диетой и умеренными физическими нагрузками.
- упорядоченные половые контакты с проверенным партнером и с применением мер барьерной контрацепции. При этом современные исследования показывают, что только качественные защитные средства способны существенно снизить для обоих партнеров риск заражения ВПЧ;
- укрепление иммунитета: диета, прием витаминов и др.;
- использование специальной вакцины: курс приема лекарства от вируса папилломы человека у мужчин составляет три инъекции в плечевую мышцу и способен свести к минимуму опасность возникновения указанного заболевания. Делать инъекцию необходимо после предварительной консультации со специалистом (данная профилактика возможна только у неинфицированных ВПЧ людей);
- профилактические посещения уролога для проверки на предмет наличия венерических заболеваний и других возможных проблем с мочеполовой системой, сдача анализов, позволяющих выявить вирус.
В случае обнаружения характерных образований в интимной области, а также на других частях тела, кожных и слизистых покровах необходимо по возможности быстрее обратиться за помощью к специалисту. Это позволит избежать осложнений и других нежелательных последствий для мужского здоровья. В этих случаях настоятельно не рекомендуется лечиться самостоятельно, так как провести диагностику и правильно назначить лечение кондилому у мужчин способен только специалист.
10 бактерий, которые могут заживо съесть человека
Само словосочетание "плотоядная бактерия" напугает любого человека с фантазией и вызовет в мыслях образы черной гниющей плоти и больных, похожих на зомби из фильмов ужасов.
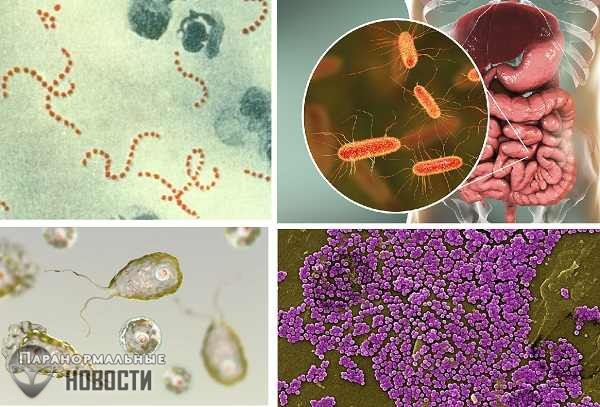
Некоторые из этих патогенов охотятся за вашей кожей и соединительными тканями, другие могут разрушать кости, третьи селятся внутри вашего организма и медленно разъедают вас изнутри.
10. Некротический фасциит
Некротический фасциит вызывают стрептококки вида Streptococcus pyogenes и анаэробные бактерии Clostridium perfringens. В первую очередь они поражают кожу и подкожные ткани.
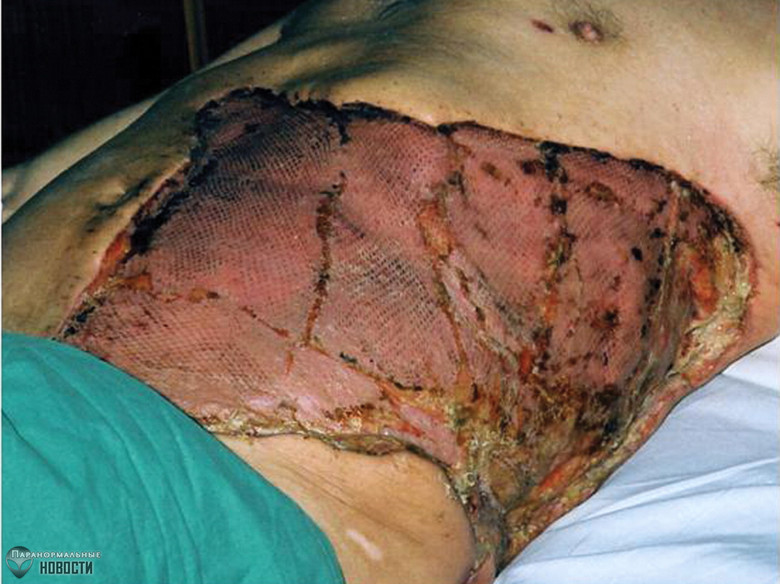
На ранней стадии заболевания у больного лишь болит в тех или иных местах и повышенная температура, поэтому неопытный врач может проворонить нужный момент и спутать это заражение с гриппом или иной болезнью. А когда заболевание уже набрало силу, то счет идет буквально на часы.
Пораженные ткани темнеют, инфекция быстро распространяется по лимфатическим сосудам и венам, в результате чего развивается инфекционно-токсический шок. При большой площади поражения больные могут умереть.
9. Летняя бактерия
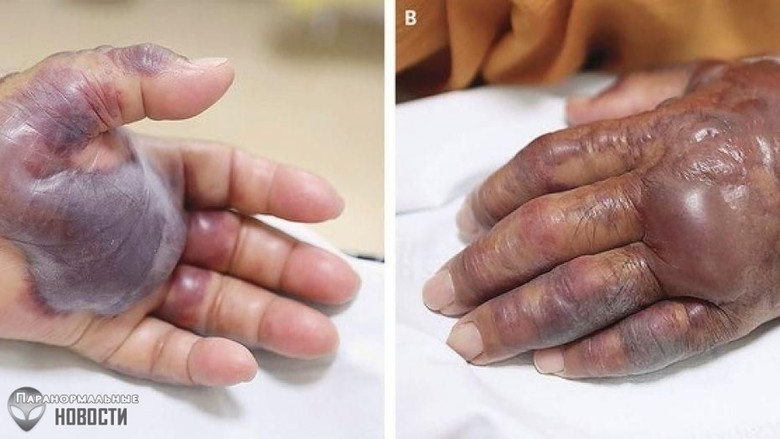
Бактерию Vibrio vulnificus иногда называют "летней бактерией", потому что чаще всего она поражает любителей пляжного отдыха. Соответственно процветает она в районах с большим скоплением людей, пляжами и водоемами с соленой водой, как к примеру в штате Флорида (США).
Чтобы подцепить эту бактерию, нужно купаться в теплой воде с открытой раной на теле. Другой способ заражения это есть сырые морепродукты вроде устриц, в телах которых этой бактерии также в изобилии.
В отличии от некротического фасциита, эта бактерия не поедает вашу плоть напрямую, однако вызывает сильное гниение подкожных тканей, в результате чего может дойти до ампутации конечностей. Но хуже всего, это когда она проникает глубоко в ваше тело и вызывает гниение уже во внутренних органах.
8. Донованоз

Это венерическая инфекция, вызывающая стойкие язвы в районе половых органов. Причиной ее является бактерия Klebsiella granulomatis, которая не просто создает на коже язвочки и воспаления, но разъедает кожу и может нанести огромный ущерб организму.
Помимо половых органов, она может распространиться и на другие части тела, также создавая там характерные округлые очаги воспаления, которые при разрастании лопаются, обнажая сырое мясо с белесыми краями. В особо запущенных случаях Klebsiella granulomatis может добраться и до костей.
7. Синегнойная палочка
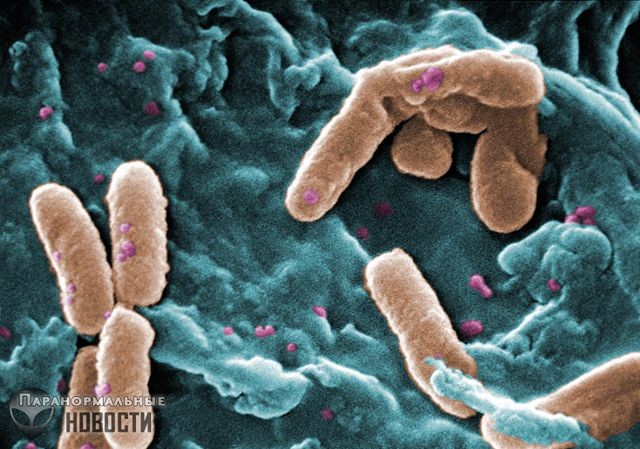
Синегнойная палочка (Pseudomonas Aeruginosa) проникает в ваше тело через любую открытую ранку или царапину и при должных условиях тут же начинает быстро размножаться. Симптомы поражения похожи на некротический фасциит.
Единственная хорошая новость насчет этой бактерии заключается в том, что здоровые люди с нормальным иммунитетом как правило очень редко заражаются ею. Но если ее не лечить, то как и с некротическим фасциитом, она может привести к быстрой смерти, быстро разъедая кожные покровы и проникая во внутренние органы и кости.
Самое страшное это то, что многие штаммы этой бактерии выработали устойчивость к антибиотикам и потому очень сложно поддаются лечению.
6. Золотистый стафилококк
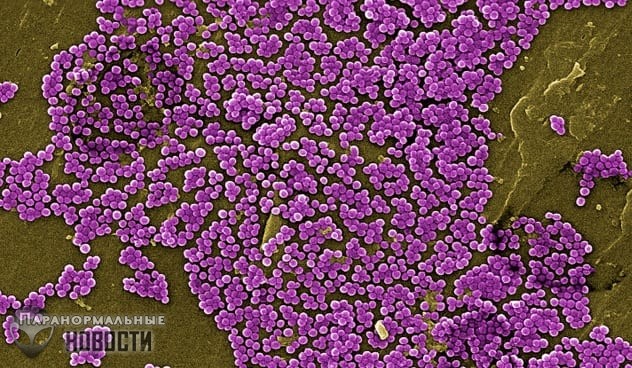
В целом все стафилококки имеют склонность к "поеданию" вашей плоти, но у золотистого стафилококка (Staphylococcus Aureus) еще и большая устойчивость к антибиотикам. Чаще всего поражением им похоже на тяжелую форму угревой сыпи с глубокими гнойниками, но иногда кожа может так сильно разъедаться, что будет напоминать последствия от ожогов.
Самое худшее, когда стафилококковая инфекция попадает в кровь, это может вызвать сепсис и смерть. Также при этом может наблюдаться все тот же некротический фасциит.
5. Неглерия фоулера
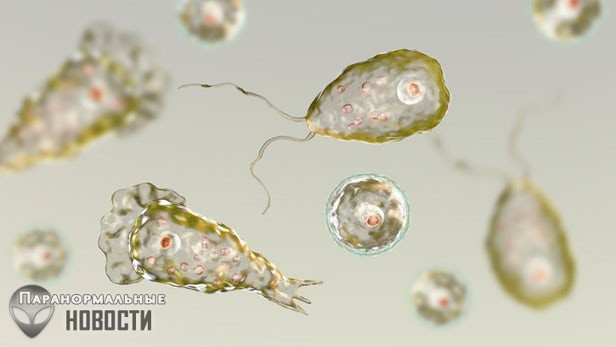
Бактерию Неглерия фоулера часто называют плотоядной амёбой и совсем недавно в новостях сообщалось, что всего за 10 дней она убила человека, проникнув в его мозг.
Эти опасные твари любят плавать в теплой пресной воде, поэтому их легко подцепить даже в бассейне. Если вы проглотите ее, то ничего страшного не произойдет, но если она попадет в нос, то по обонятельному нерву пройдет в мозг и там начнет размножаться и уничтожать мозговые клетки.
Симптомы при этом легко спутать с заболеваниями мозга, а когда выяснится, что это именно плотоядная амёба, обычно бывает уже слишком поздно.
4. Газовая гангрена
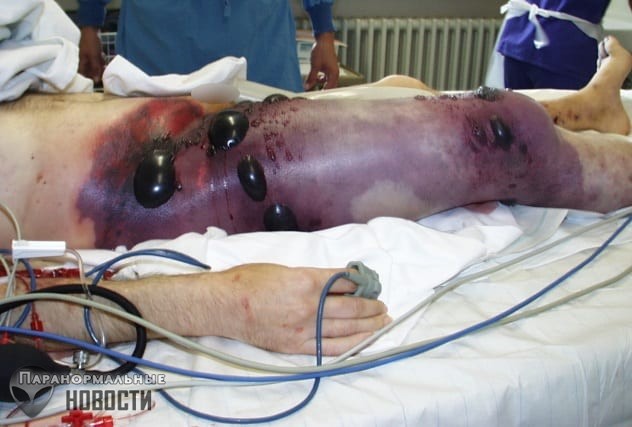
Смертельно опасную газовую гангрену вызывают бактерии Клостридия перфрингенс, которые чаще всего попадают в человеческое тело вместе с уличной грязью и пылью. Эти бактерии выделяют очень токсичные вещества, которые отравляют человеческое тело, вызывая массовое вздутие тканей.
Уже через 6 часов после попадания бактерии в тело, у человека начинается лихорадка, кожа приобретает серо-синий оттенок, а ранка, через которую бактерия попала в организм, углубляется, отекает и иногда видны даже мышцы. При надавливании на рану, выделяются мелкие пузырьки газа с неприятным гнилым запахом.
3. Стрептококк пиогенный
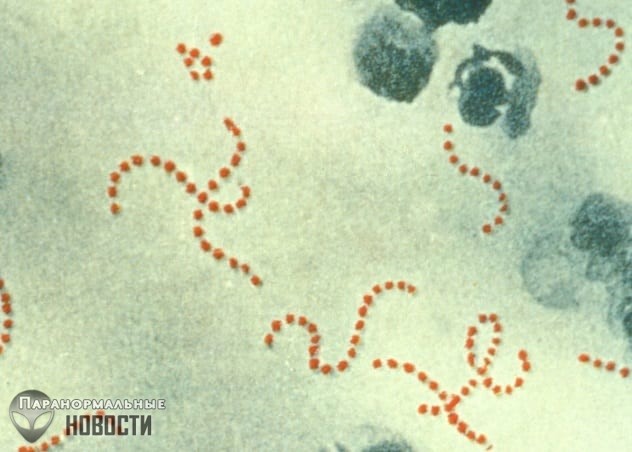
Этот стрептококк прицельно атакует горло, а еще прямую кишку и влагалище, поэтому легко понять, что это один из самых неприятных стрептококков вообще, если есть такая квалификация.
Он является возбудителем скарлатины и острого фарингита у детей. Начинается обычно с боли в горле и белесых выделений на слизистой, но может дойти до тошноты, головной боли и даже вызвать синдром токсического шока.
К счастью, большинство инфекций этой бактерией, особенно в горле, не приводят ни к каким "поеданиям" плоти. Однако в тяжелых случаях, когда организм сильно ослаблен и имеется очень слабый иммунитет, этот стрептококк может вести себя очень разрушительно.
2. Кишечная палочка (Escherichia coli)
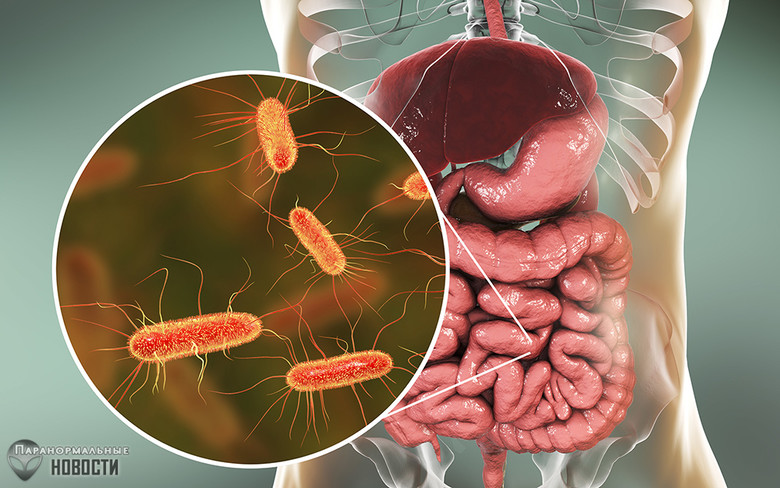
Эта бактерия обычно отвечает за пищевые отравления, но иногда она проявляет себя куда агрессивнее. Известны некоторые штаммы Escherichia coli, которые вызывают гибель и распад клеток кожи и соединительной ткани и тогда можно наблюдать практически такие же симптомы как при некротическом фасциите.
Жертвами подобных агрессий также как правило являются люди с ослабленным иммунитетом и такие случаи нередко заканчивались их смертью.
1. Язва Бурули
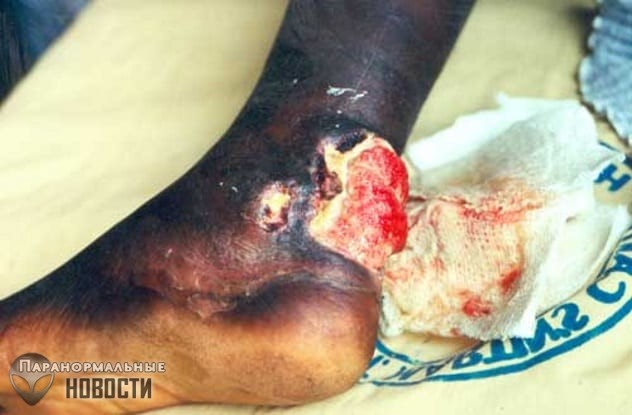
Язва Бурули это опасная тропическая болезнь, которую вызывают бактерии Mycobacterium ulcerans. В 2018 году в Африке, Южной Америке и других жарких странах было зафиксировано почти 3 тысячи случаев этого заболевания. Половина заболевших в Африке это бегающие босиком дети до 15 лет.
Поражаются в основном конечности, причем и кожа и кости, а лечения как такового не существует, больным лишь дают дозы антибиотиков. Попадая в тело через царапины или ранки, бактерии начинают производить опасный токсин, который вызывает поражение тканей и подавляет иммунную систему.
Сначала на ноге возникает небольшая безболезненная шишка, токсин подавляет болевые ощущения. Спустя несколько недель эта шишка распадается и превращается в язву, глубина которой может доходить до костей.

- Анализы
- Беременность и роды
- Беременность обзор
- Бесплодие и репродуктивный статус
- Бессонница и расстройства сна
- Болезни желудочно-кишечного тракта
- Болезни легких и органов дыхания
- Болезни органов кровообращения
- Болезни щитовидной железы
- Боль в спине
- Восстановительная медицина
- Генитальный герпес
- Гинекология
- Головная боль
- Грипп
- Депрессия
- Детская онкология
- Детские болезни
- Детское развитие
- Заболевания молочных желез
- Здоровое питание. Диеты
- Здоровье и душевное равновесие
- Из истории болезни
- Иммунология
- Импотенция (эректильная дисфункция)
- Инфекции передаваемые половым путем
- Кардиология
- Кровеносная и лимфатическая система
- Лейкемии
- Лечение рака
- Лимфогранулематоз
- Маммология
- Медицина в спорте
- Менопауза
- Микробиология, вирусология
- Педиатрия (детские болезни)
- Проблемная кожа
- Путь к себе
- Рак желудка
- Рак молочной железы (рак груди)
- Рак ободочной, прямой кишки и анального канала
- Рак предстательной железы (рак простаты)
- Рак тела матки
- Рак шейки матки
- Рак яичников
- Сахарный диабет
- Сексология и психотерапия
- Сексуальная жизнь
- Современная контрацепция
- Урология
- Уход за кожей
- Факты о здоровом старении
- Химиoтерапия
- Школа здоровья
- Эндокринология
| Бактерия, пожирающая плоть – 5 важных фактов |
| Автор: http://whiteclinic.ru |
| 02 Ноября 2016 |
|
Плотоядная (пожирающая плоть) бактерия – это инфекция под названием некротический фасциит. Это достаточно опасная, агрессивная бактериальная инфекция, быстро распространяющаяся и вызывающая отмирание тканей. 5 фактов, которые помогут защититься 1. На самом деле некротический фасциит вызывается несколькими разновидностями бактерий, включая отдельные штаммы стрептококка, стафилококк и кишечную палочку (это довольно часто встречается в обычной жизни). А некротический фасциит, вызванный бактерией пожирающей плоть – явление редкое. Здоровая иммунная система человека может дать отпор всему, в том числе и таким опасным инфекциям. Согласно статистике жертвами пожирающей плоть бактерией наиболее часто становятся люди с хроническими заболеваниями, которые ослабляют иммунитет – рак и диабет. 2. Вполне достаточно комариного укуса, натертой туфлями мозоли или даже незначительного пореза о край бумажного листа! Агрессивная бактерия проникает в ткани сквозь открытые ранки. Поэтому при образовании самой маленькой ранки – необходимо предпринять все меры гигиены и обработки. Бактерия, приводящая к некротическому фасцииту, также любит обитать в воде – если у вас на коже есть рана или вы обгорели на солнце, то от купаний в реке или любом другом открытом водоеме лучше на время отказаться!
3. Согласно данным CDC, заразиться от другого человека пожирающей плоть бактерией практически невозможно. В США из 700 ежегодных случаев данной инфекции – заражение происходит случайно при непосредственном проникновении бактерии в рану на коже. Именно поэтому главным способом профилактики является правильная обработка ран и солнечных ожогов. 4. Первые симптомы заражения проявляются только через несколько часов с момента прямого контакта с бактерией, однако они пока не предвещают беды. Многие инфицированные некротическим фасциитом сравнивают начало заболевания с ощущением потянутой мышцы (легкие отекание и боль). Симптомы начинают прогрессировать до фиолетового или красного потемнения кожи, появления волдырей, язв и черных пятен под кожей. Далее следуют озноб, жар, усталость и рвота. Конечно, по отдельности все эти симптомы похожи на солнечный удар или простуду. Однако если они появились вместе и на коже есть малейшая ранка – лучше провериться у врача! 5. Терять нельзя ни минуты – поэтому лечение должно начинаться незамедлительно! Как правило, инфекции, приводящие к бактерии пожирающей плоть, лечатся с помощью внутривенных антибиотиков, но в некоторых случаях этого может быть недостаточно. Как правило, бактерия поражает фасцию – соединительную ткань, которая покрывает мышцы, нервы, жир, кровеносные сосуды. Когда фасция заражается, как следствие, соединительная ткань разрушается – соответственно разрушается и кожная, и мышечная и жировая ткань. Определенные антибиотики могут предотвратить прогрессирование заболевания (отмирание тканей), но они не могут восстановить пораженные ткани. Когда ткань отмерла, ее нужно удалять хирургическим путем, что часто может означать даже ампутацию конечностей, чтобы спасти жизнь человека. Вывод очевиден: данная бактерия – весьма и весьма серьезная опасность! Поэтому чем скорее начнется лечение, тем соответственно выше шансы у врачей взять этот процесс под контроль! Материал подготовила Наталья КОВАЛЕНКО. Иллюстрации с сайта: © 2015 Thinkstock. От него не скроешься. Рано или поздно с ним встречается каждый человек. Надо ли его бояться? А может, инфекция совсем безобидна? Паниковать не стоит, но и легкомысленное отношение – ошибка. — Елена Геннадьевна, что такое вирус Эпштейна-Барр? — Среди герпес-вирусов насчитывают 8 типов, вызывающих патологии у вида Homo sapiens, то есть у людей. Вирус Эпштейна-Барр – герпес-вирус IV типа. После заражения вирусом Эпштейна-Барр инфекция остаётся в организме навсегда и никогда его не покидает. Вирус Эпштейна-Барр – один из самых распространённых герпес-вирусов у людей. Восприимчивость к нему человека высока. Многие дети инфицируются до достижения годовалого возраста, а к 40-50 годам инфекция есть в организме практически у каждого. — Как происходит заражение вирусом Эпштейна-Барр? Вирус Эпштейна-Барр проникает в организм через верхние дыхательные пути, и уже оттуда распространяется в лимфоидную ткань, вызывая поражения лимфоузлов, миндалин, селезёнки и печени. При размножении в организме вирус Эпштейна-Барр воздействует на иммунную систему. Механизм воздействия сложен, но в конечном результате за счёт поражения В-лимфоцитов и угнетения Т-клеточного иммунитета происходит подавление выработки интерферона – белка, отвечающего за противовирусную защиту организма. В современном мире у детей отмечается всплеск заболеваемости, особенно в городах. Наиболее высока вероятность заразиться в местах скопления людей. — А бессимптомный носитель может быть опасен? — Чаще всего источником инфекции становится человек в острой стадии болезни. Но передача от бессимптомного носителя не исключена. — Какую болезнь вызывает вирус Эпштейна-Барр? — Классическое проявление – инфекционный мононуклеоз. Для него характерны общие интоксикационные симптомы: высокая температура тела, сонливость, вялость, головные боли, боль в горле, увеличение лимфоузлов (или лимфопролиферативный синдром). Лимфопролиферативный синдром сочетает:
Читайте материалы по теме: Знать, что ребёнок инфицирован, важно и по другой причине. Вирус Эпштейна-Барр может изменить реакцию на некоторые антибиотики, спровоцировать токсикоаллергическую реакцию. Поэтому следует обязательно своевременно выявлять вирус и сообщать о нём лечащим врачам, они будут подбирать антибиотики с учётом этого факта. Тяжёлые последствия возникают, если первичное заражение происходит у женщины в период беременности. Вирус Эпштейна-Барр преодолевает плацентарный барьер, это грозит гибелью плода или значительными дефектами развития. — Есть мнение, что вирус Эпштейна-Барр вызывает гепатит и даже лимфому. Это правда? — Герпетические вирусы кровотоком разносятся по всему организму, поражают все группы лимфатических узлов. И печень, и селезёнка при остром течении мононуклеоза увеличены. При этом течение болезни обычно благоприятное, здоровье печени полностью восстанавливается. Утверждать, что вирус Эпштейна-Барр непременно приводит к лимфоме, нельзя. Обнаружить вирус недостаточно: если инфицировано практически всё население планеты, естественно, анализы обнаружат наличие вируса в организме, но ведь лимфомой заболевает далеко не каждый. Конечно, хроническое подавление иммунной системы может приводить к разным нарушениям, в том числе к онкологическим заболеваниям. Но достоверной связи нет. А скомпенсировать иммунные нарушения современная медицина в силах. Паниковать точно не стоит. Но и надеяться на самостоятельное излечение не надо. Когда ребёнок постоянно болеет, родители зачастую впадают в отчаяние. И хотя избавиться от герпес-вирусов навсегда невозможно, вполне можно облегчить состояние и в разы уменьшить частоту заболеваний. Лечиться можно и нужно. Подробнее о гепатитах читайте в наших статьях: — Какими методами можно проверить, присутствует ли в организме вирус Эпштейна-Барр? Какие анализы его выявляют? Метод ИФА точнее, он в любом случае покажет и наличие инфекции, и выраженность инфекционного процесса. Выводы в данном случае делают по присутствию в крови специфических иммуноглобулинов (антител) к вирусу. Например, если обнаружены иммуноглобулины класса М (IgM), можно говорить об острой фазе инфекции (первичном заражении либо реактивации вируса, когда-то попавшего в организм). Если найдена определённая фракция иммуноглобулина класса G (IgG), это свидетельствует, что организм в прошлом уже сталкивался с инфекцией. Поэтому для определения диагностического метода нужна консультация врача. — Какими методами лечения вируса Эпштейна-Барр располагает современная медицина? — Это сложная задача. Если для герпес-вирусов I и II типа (вирусов простого герпеса) есть специфические противовирусные средства, то для вируса Эпштейна-Барр и цитомегаловируса специфической терапии пока не разработали. При лёгком течении болезнь может пройти сама, но при тяжёлом течении с поражением костного мозга медицинская помощь необходима. Лечение направлено на стимуляцию иммунитета, применяются интерфероны. Схему лечения выбирают, исходя из множества факторов, определять её должен только врач. После излечения вирус продолжает жить в организме. Периодически могут возникать обострения: из-за переохлаждения, длительного пребывания под солнцем, стресса и т. д. Проявления инфекции – всегда повод идти к врачу. Беседовала Дарья Ушкова Редакция рекомендует: Для справки: Королёва Елена Геннадьевна Читайте также:
|



