Вирус лишь первый знак
Обновлено: 22.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Как обнаружили вирусы
Вирусы открыл русский ученый, спасая табак от мозаики.

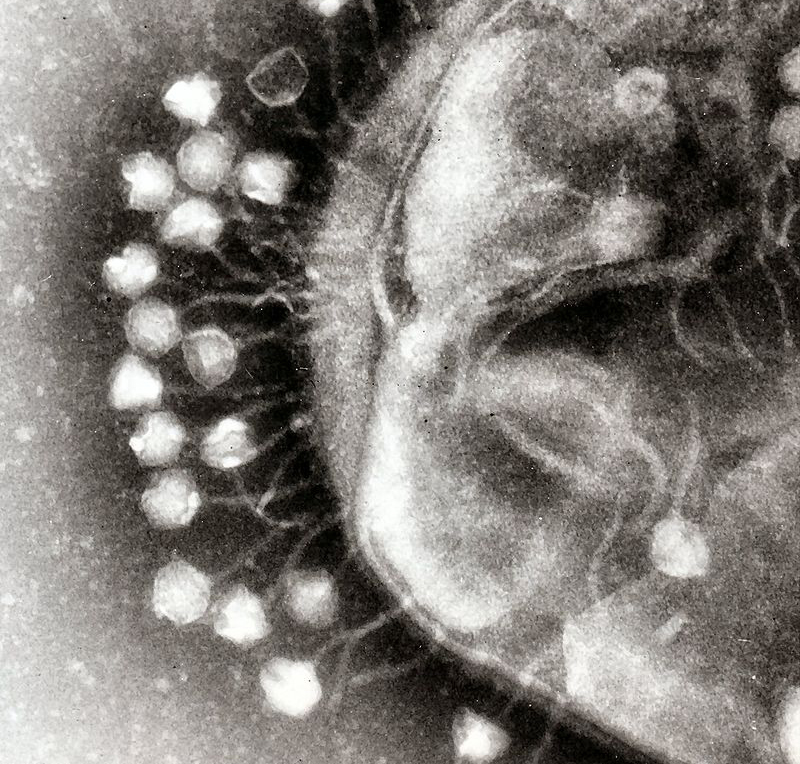
Вирус табачной мозаики под микроскопом
Российского ботаника Дмитрия Ивановского болезнь табака волновала ничуть не в меньшей степени. Полагая, что этот недуг вызывают бактерии, Ивановский планировал осадить их на специальном фильтре, поры которого меньше этих организмов. Такая процедура позволяла полностью удалить из раствора все известные патогены. Но экстракт зараженных листьев сохранял инфекционные свойства и после фильтрации!


Этот парадокс, описанный Ивановским в работе 1892 года, стал отправной точкой в развитии вирусологии. При этом сам ученый думал, что сквозь его фильтр прошли мельчайшие бактерии либо выделяемые ими токсины, то есть вписывал свое открытие в рамки существующего знания. Впрочем, это частности. Приоритет Ивановского в открытии вирусов не оспаривается.


Вирусы присутствуют во всех земных экосистемах и поражают все типы организмов: от животных до бактерий с археями. При этом ученые до сих пор спорят, являются ли вирусы живыми существами. Серьезные аргументы есть и за, и против.
Конечно да! У вирусов есть геном, они эволюционируют и способны размножаться, создавая собственные копии путем самосборки.
Решительно нет! У них неклеточное строение, а именно этот признак считается фундаментальным свойством живых организмов. А еще у них нет собственного обмена веществ — для синтеза молекул, как и для размножения, им необходима клетка-хозяин.

Впрочем, большинство ученых склонны рассматривать этот спор как чисто схоластический.
Как устроены вирусы
Вирус — это генетическая инструкция в белковом контейнере. Расшифровать строение вирусов удалось, превращая их в кристаллы.
К началу 1930-х годов всё еще оставалось непонятным, что такое вирус и как он устроен. И по-прежнему не было микроскопа, в который его можно было бы разглядеть. В числе прочих высказывалась гипотеза, что вирус — это белок. А структуру белков в то время изучали, преобразуя их в кристаллы. Если бы вирус удалось кристаллизовать, то его строение можно было бы изучать методами, разработанными для исследования кристаллов.
В 1932 году Уэнделл Мередит Стэнли отжал сок из тонны больных листьев табака и воздействовал на него разными реагентами. После трех лет опытов он получил белок, которого не было в здоровых листьях. Стэнли растворил его в воде и поставил в холодильник. Наутро вместо раствора он обнаружил игольчатые кристаллы с шелковистым блеском. Стэнли растворил их в воде и натер полученным раствором здоровые листья табака. Через некоторое время они заболели. Эти опыты открыли ученым путь к получению и изучению чистых препаратов вируса, а самому Стэнли принесли Нобелевскую премию.

Что мы знаем сегодня
Постепенно накопились данные, позволившие разработать классификации вирусов. Выяснилось, что вирусы различаются по типу молекул ДНК или РНК, на которых записана их генетическая программа. Другое различие — по форме белкового контейнера, который называется капсид. Бывают спиральные, продолговатые, почти шарообразные капсиды и капсиды сложной комплексной формы. Многие капсиды имеют ось симметрии пятого порядка, при вращении вокруг которой пять раз совпадают со своим первоначальным положением (как у морской звезды).

Необходимость кристаллизовать вирусы для их изучения отпала лишь недавно с появлением атомных силовых микроскопов и лазеров, генерирующих сверхкороткие импульсы.
Кто такие фаги
В конце XIX века британский бактериолог Эрнест Ханкин, сражавшийся с холерой в Индии, изучал воды рек Ганг и Джамна, которые местные жители считали целебными. Ханкин, энтузиаст кипячения воды и теории Пастера о том, что болезни вызываются микроорганизмами, а не миазмами (вредоносными испарениями — так думали врачи еще в середине XIX века), обнаружил, что суеверные индусы правы: какой-то неопознанный объект непонятным образом обеззараживает воду священных рек без всякого кипячения.

Для бактерии встреча с фагами не всегда заканчивается печально: бактериофаги бывают вирулентными и умеренными. Если клетке не повезет и она повстречает вирулентного фага, то погибнет (у биологов этот процесс называется лизисом). Фаг использует такую клетку как ясли для своего потомства. Умеренные фаги обычно более дружелюбны. Они делают из бактерии зомби: она переходит в особую форму — профаг, когда вирус интегрируется в геном клетки и сосуществует с ней. Это сожительство может стать симбиозом, в котором бактерия приобретет новые качества и эволюционирует.
Способность вирусов уничтожать вредоносные бактерии привлекла к ним внимание ученых. Впервые фагов, этих цепных собак биологов, натравили на стафилококк ещё в 1921 году. Их активно изучали в Советском Союзе. Основоположник этого направления грузинский микробиолог Георгий Элиава был учеником Феликса Д'Эрелля. По его инициативе в 30-е годы был создан Институт исследования бактериофагов в Грузии, а позднее фаготерапия в СССР получила одобрение на самом высоком уровне. Были разработаны стрептококковый, сальмонеллезный, синегнойный, протейный и другие фаги.
Западные ученые отнеслись к фагам с меньшим энтузиазмом. Фаги очень чувствительные и в неподходящих условиях внешней среды теряют супергеройские способности. А тут как раз открыли и успешно применили первый антибиотик, и о фагах надолго позабыли.
Что мы знаем сегодня
В 2005 году биологи из Университета Сан-Диего показали, что вирусы — самые распространенные биологические объекты на планете, и больше всего среди них именно бактериофагов.
Всего на данный момент описано более 6 тыс. видов вирусов, но ученые предполагают, что их миллионы.

Как создали первую вакцину
Главное событие в истории вакцинации произошло в конце XVIII века, когда английский врач Эдвард Дженнер использовал коровью оспу для предотвращения оспы натуральной — одного из самых страшных заболеваний в истории, смертность от которого тогда достигала полутора миллионов человек в год.
Коровья оспа передавалась дояркам, протекала легко и оставляла на руках маленькие шрамы. Сельские жители хорошо знали, что переболевшие коровьей оспой не болеют человеческой, и эта закономерность стала отправной точкой для исследований Дженнера.


Хотя идея была не нова: еще в Х веке врачи придумали вариоляцию — прививку оспенного гноя от заболевшего к здоровому. На Востоке вдыхали растертые в порошок корочки, образующиеся на местах пузырьков при оспе. Из Китая и Индии эта практика расходилась по миру вместе с путешественниками и торговцами. А в Европу XVIII века вариоляция пришла из Османской империи: ее привезла леди Мэри Уортли-Монтегю — писательница, путешественница и жена британского посла. Так что самому Дженнеру оспу привили еще в детстве. Вариоляция действительно снижала смертность в целом, но была небезопасна для конкретного человека: в 2% случаев она приводила к смерти и иногда сама вызывала эпидемии.
Но вернемся к коровам. Предположив близкое родство вирусов коровьей и натуральной оспы, Дженнер решился на публичный эксперимент. 14 мая 1796 года он привил коровью оспу здоровому восьмилетнему мальчику, внеся экстракт из пузырьков в ранки на руках. Мальчик переболел легкой формой оспы, а введенный через месяц вирус настоящей оспы на него не подействовал. Дженнер повторил попытку заражения через пять месяцев и через пять лет, но результат оставался тем же: прививка коровьей оспы защищала мальчика от оспы натуральной.
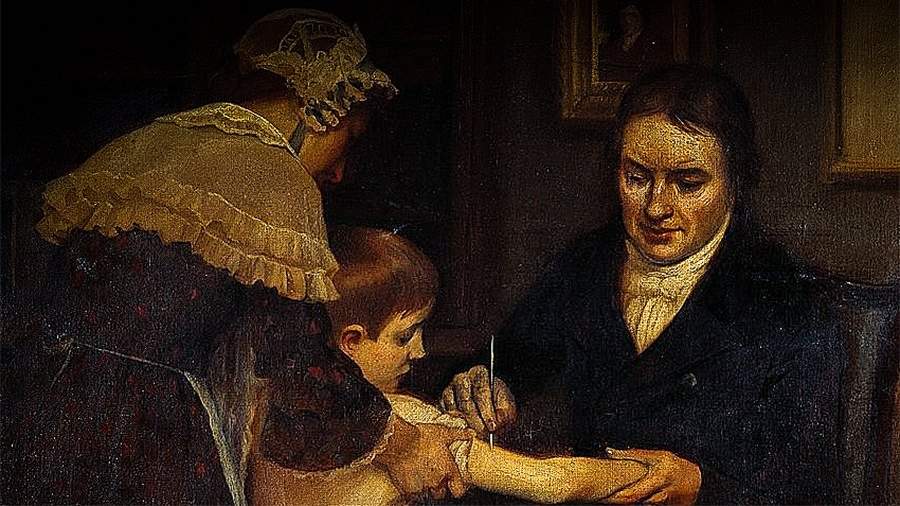
Эдвард Дженнер прививает восьмилетнего Джеймса Фиппса от оспы. 1796 год
Глава Роспотребнадзора Анна Попова — о борьбе с эпидемиями, научных открытиях и стратегических задачах работы ведомства
Что мы знаем сегодня
В 1980 году Всемирная организация здравоохранения объявила о полном устранении натуральной оспы. Это первое заболевание, которое победили с помощью массовой вакцинации.
Сейчас существует более сотни вакцин, защищающих от 40 вирусных и бактериальных заболеваний. Иммунизация спасает миллионы жизней, поэтому наши дети не умирают от столбняка, поцарапавшись на улице.
Современные вакцины, прошедшие все стадии клинических испытаний, безопасны — они могут вызвать сильную иммунную реакцию у некоторых людей, но никак не тяжелую форму болезни с летальным исходом или тем более эпидемию.
Как вирусы поселились в нашей ДНК
В геноме человека затаились древние вирусы. Они составляют более 8% нашей ДНК. И мы им многим обязаны.
В 1960-х годах ученые поняли, что некоторые вирусы могут вызывать рак. Одним из них был вирус птичьего лейкоза, угрожавший всему птицеводству. Вирусологи выяснили, что он относится к группе так называемых ретровирусов, внедряющих свой генетический материал в ДНК клетки-носителя. Такая ДНК будет производить новые копии вируса, но если вирус по ошибке встроился не в то место ДНК, клетка может стать раковой и начать делиться. Вирус птичьего лейкоза оказался очень странным ретровирусом. Ученые находили его белки в крови совершенно здоровых куриц.

Курица с саркомой, с которой начались исследования, выявившие, что некоторые вирусы могут вызывать рак

Робин Вайс, вирусолог из Университета Вашингтона, первым понял, что вирус мог интегрироваться в ДНК курицы, стать ее неотъемлемой и уже неопасной частью. Вайс и его коллеги обнаружили этот вирус в ДНК многих пород кур. Отправившись в джунгли Малайзии, они изловили банкивскую джунглевую курицу, ближайшую дикую родственницу домашней, — она несла в ДНК тот же вирус! Когда-то давно иммунная система куры-предка сумела подавить вирус, и, обезвреженный, он стал передаваться по наследству. Ученые назвали такие вирусы эндогенными, то есть производимыми самим организмом.
Вскоре выяснилось, что эндогенных ретровирусов полно в геномах всех групп позвоночных. А в 1980 году их обнаружили и у человека.
Что мы знаем сегодня
Согласно данным исследователей из Мичиганского университета, на долю эндогенных ретровирусов приходится более 8% нашего генома. При этом обнаружены далеко не все вирусные последовательности, которые осели в геноме человека. Искать их сложно: они встречаются у одного и отсутствуют у другого.
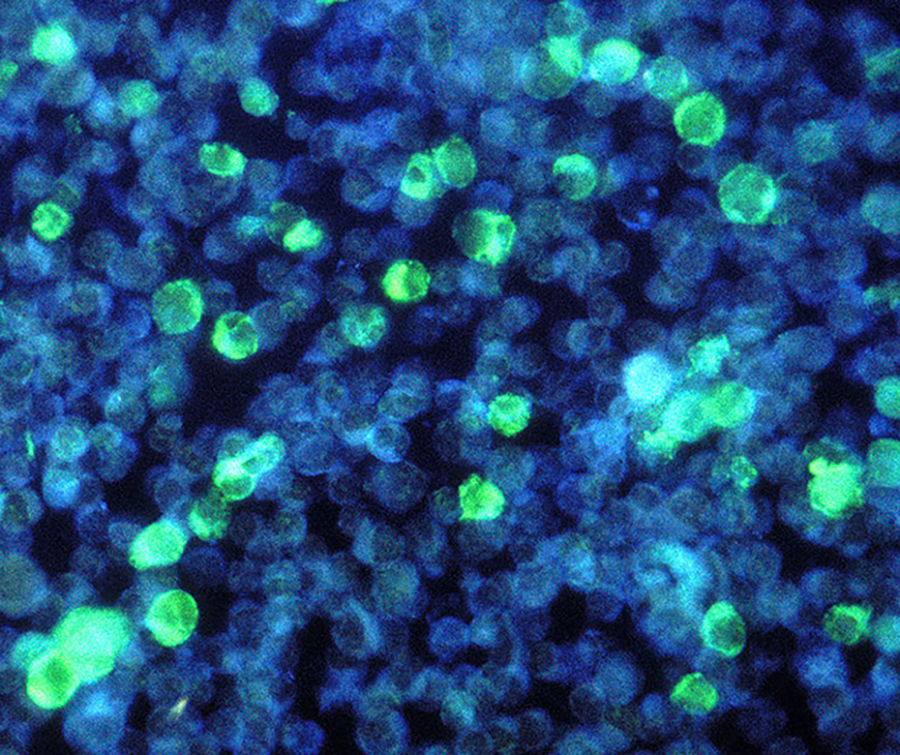
Злокачественные клетки, зараженные вирусом Эпштейна-Барр. В качестве носителя этот вирус использует ДНК

Друзья или враги нам эндогенные ретровирусы, сказать сложно, потому что нет уже деления на нас и них, — мы соединились в одно существо.
Как развитие цивилизации связано с вирусными эпидемиями

Поезд в Сеуле на прошлой неделе. Научимся ли мы жить на одной планете с вирусами, порождаемыми нашим образом жизни?
Фото: Kim Hong-Ji , Reuters
Поезд в Сеуле на прошлой неделе. Научимся ли мы жить на одной планете с вирусами, порождаемыми нашим образом жизни?
Фото: Kim Hong-Ji , Reuters
Прогресс как колыбель новых вирусов
Поворотными моментами в истории эпидемий ученый называет три глобальных события: неолитическую революцию, открытие Америки и промышленную революцию XIX века. Каждый из этих эпохальных рывков стал колоссальным шагом вперед в развитии общества, обеспечил новый уровень развития экономики, но платить за прогресс пришлось в том числе и новыми угрозами для здоровья.
Так, неолитическая революция (переход от собирательства и охоты к земледелию, одомашниванию скота и животноводству — по сути, начало цивилизации) привела к более тесным контактам человека с животными, а это обернулось новыми напастями и для нас, и для наших братьев меньших.
Распространилась чума крупного рогатого скота (по заявлению ВОЗ, заболевание уничтожено лишь в 2011-м), мутировавшая в печально известную и поныне корь, от которой только в 2017-м погибло 110 тысяч человек (из них 92 тысячи — дети до 5 лет).

Как снижают мировой экономический рост
Как защищаться?
Сегодня, считает антрополог из CNRS, к поединку с новой эпидемией готовы не все. Строгий карантин и изоляцию удалось осуществить только в КНР, где властям было принципиально важно показать, что они в силах противостоять эпидемии.

Что в разных странах стало объектом ажиотажного спроса из-за эпидемии коронавируса
Лихорадочная зависимость
Коронавирус-2020 в Китае и мире
Последние данные о распространении и ущербе от заболевания — в хронике “Ъ”
Рассеянный склероз (РС) – заболевание во многом загадочное. Ученые знают, что при этом расстройстве клетки иммунной системы человека атакуют вещество миелин, защитный слой которого покрывает нервные волокна головного и спинного мозга, а его разрушение приводит в итоге к серьезному расстройству нервной системы. Но что именно является триггером процесса, почему иммунная система начинает атаковать мозг, долгие годы оставалось неизвестным
Ученые работали с факторами риска рассеянного склероза. Среди них – низкий уровень витамина D в организме, курение, избыточный вес, женский пол (женщины заболевают РС в три раза чаще мужчин).
Также были исследования, которые демонстрировали корреляцию между рассеянным склерозом и вирусом Эпштейна – Барр (ЭБ), однако гипотеза, согласно которой РС есть последствие этой инфекции, до недавнего времени вызывало скепсис у большей части научного сообщества.
Долго не верил в нее и Билл Робинсон, ученый-иммунолог, профессор Стэнфордского университета (США). Дело в том, что вирус Эпштейна – Барр – одна из распространенных детских инфекций. Инфекционный мононуклеоз, вызываемый вирусом, протекает относительно нетяжело, ребенок поправляется, но ЭБ остается в организме в латентном (спящем) состоянии до конца жизни.
О его находках мы еще поговорим, но прежде всего следует обратить внимание на поистине прорывное исследование, выполненное научной группой Гарвардского университета под руководством профессора Альберта Ашерио. Результат изысканий его научной группы был опубликован в апреле 2022 года в журнале Science.
Что обнаружил профессор Ашерио?
Гарвардский проект длился более 20 лет. За это время были проанализированы медицинские данные 10 миллионов американских военнослужащих, включая 62 миллиона результатов анализов сданных ими образцов крови.
995 участников исследования на том или ином этапе своей жизни получили диагноз рассеянный склероз. Среди них оказался лишь один военнослужащий, не имевший вируса ЭБ в крови.
По подсчетам авторов исследования, после того как в образцах крови участника появляется этот вирус – а тех, кто получил его не в детстве, а непосредственно в период воинской службы было 34, – риск рассеянного склероза повышается в 32 раза.
Группа профессора Ашерио проверила соотношение РС с другими распространенными вирусами, в норме присутствующими в организме человека в латентном состоянии, например с цитомегаловирусом. Ни один из них не коррелировал с риском возникновения РС.
Исследователи наблюдали такую картину: сначала у военнослужащего появлялся в образце крови ЭБ, то есть происходило заражение, через какое-то время в крови появлялись нейрофибриллы, своеобразные обломки поврежденных клеток мозга, а через некоторое время – примерно через пять лет после инфицирования – такой военнослужащий получал диагноз РС.
Это исследование можно считать прорывным, так как на большой выборке участников связь вируса и РС оказалась, по словам Ашерио, кристально ясной.
Каков же биологический механизм, обеспечивающий причинно-следственную связь между вирусом ЭБ и рассеянным склерозом? Пока неясно, однако гипотеза имеется.
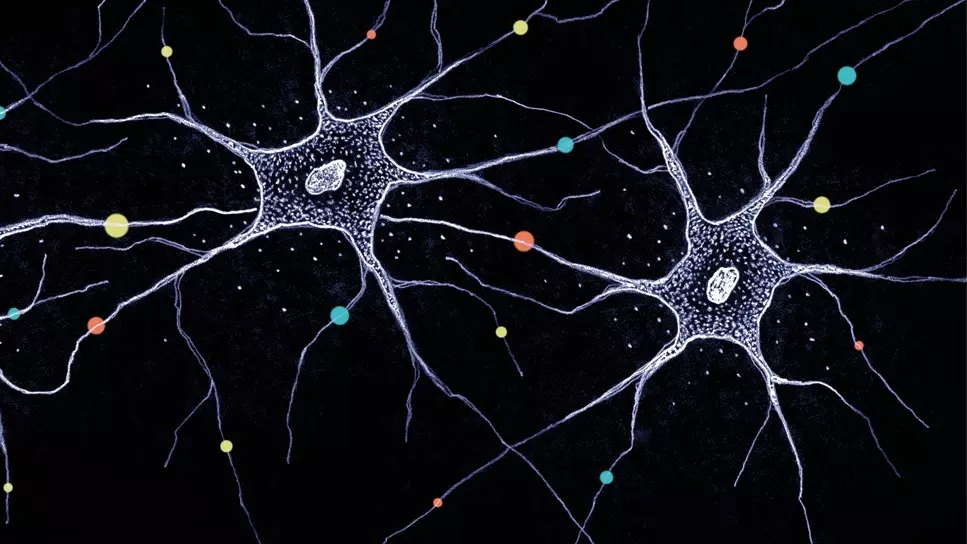
Нейрон. Фото: Biozentrum/University of Basel
Нейрон (клетка головного мозга) и его отростки покрыты защитным слоем миелина, как электрические провода покрыты изоляцией. Это позволяет проводить сигналы между нейронами со скоростью 100 метров в секунду. Когда миелин разрушается, передача электрического сигнала также нарушается, а постепенно гибнет и сам источник сигнала – нейрон.
В зависимости от того, в какой части головного или спинного мозга нарушено прохождение сигнала, больной может страдать от разнообразных симптомов: онемение, затуманенное зрение, нарушение двигательных функций, невнятная речь, а также когнитивные и эмоциональные нарушения.
Особенностью РС является одновременное поражение нескольких различных отделов нервной системы, что приводит к появлению у больных разнообразных неврологических симптомов, которые проявляются на продвинутой стадии болезни. Это включает нарушения зрения, неприятные ощущения в глазах (или в одном глазу), двигательные нарушения, частичные параличи и судороги мышц, нарушения чувствительности, сложности с мочеиспусканием и дефекацией, слабость и сонливость. В некоторых случаях возможны также когнитивные и эмоциональные нарушения. На ранних стадиях болезни объективные и субъективные неврологические симптомы могут не выявляться. Это связано с тем, что при поражении небольшого количества нервных волокон функция полностью компенсируется здоровыми нервными волокнами, и, лишь когда процент пораженных волокон приближается к 40–50%, появляются выраженные неврологические симптомы.
Робинсон и его коллеги в ходе лабораторного эксперимента рассмотрели, как функционируют клетки В-иммунной системы, которые отвечают за производство антител к инфекционным агентам. Они обнаружили, что антитела, атакующие один из белков вируса Эпштейна – Барр (а именно EBNA1) могут также атаковать один из близких к нему по структуре белков, входящих в состав миелина – GlialCAM. Такой эффект называется кросс-реактивностью и нередко встречается в мире живых организмов.
Например, при аллергии на пыльцу березы может возникать аллергическая реакция на яблоко и другие косточковые фрукты. Главный белок-аллерген березы сходен с определенными белками яблока, сельдерея, моркови, арахиса, фундука, сои, груши, клубники.
По словам профессора Робинсона, такая кросс-реактивность приводит к тому, что белок, входящий в состав миелиновой оболочки, разрушается.
Разумеется, такое случается далеко не с каждым из тех, кто болел инфекционным мононуклеозом: риск повышается у людей, перенесших в детстве психологические травмы, а также у тех, кто страдает недостатком витамина D в организме, так что у нас остаются шансы несколько снизить риски для себя и для своих детей.
Хотелось бы, однако, для профилактики и лечения РС иметь эффективные терапии.
Вакцина или лекарство?
Фото: MART PRODUCTION/Pexels
Казалось бы, есть очевидный выход: сделать вакцину против вируса Эпштейна – Барр и всех привить. Это, однако, не так легко осуществить.
Если большинство заражается инфекционным мононуклеозом в детстве, прививать от него нужно в очень раннем возрасте. При этом вакцина должна работать долгие годы и обеспечивать стерилизующий иммунитет, так чтобы попавший в организм вирус был уничтожен полностью и не осел в В-клетках.
Все это очень трудно проверить в реальной жизни, и, как говорит одна из авторов Гарвардского исследования доктор Марианна Кортезе, убедиться в том, что вакцина достигает цели, которой является предотвращение рассеянного склероза, мы сможем только через 30–40 лет после вакцинации. Это было бы чрезвычайно сложным и дорогим клиническим испытанием.
В свете новых изысканий логичным кажется создание противовирусного препарата, который воздействовал бы непосредственно на латентный вирус ЭБ.
Результаты первого этапа еще не опубликованы, однако руководство компании заявляет, что из 24 добровольцев, участвовавших в испытаниях, 20 продемонстрировали признаки улучшения или по крайней мере замедления регресса. Важно и то, что препарат не давал серьезных побочных эффектов.
Исследователи использовали донорские белые кровяные тельца, нацеленные на вирус ЭБ. До них подобная технология была опробована в 2018 году австралийскими учеными, которые использовали и перепрограммировали собственные Т-клетки пациентов с РС.
Использование не собственных, а донорских клеток позволяет сократить время производства препарата и удешевляет его.
Ученые надеются, что их препарат, пока что называемый АТА188, позволит контролировать симптомы, а донорский принцип его производства сделает его доступным для максимального числа пациентов с разнообразными формами РС.
Из 18 пациентов, которые согласились продолжать участие в испытаниях препарата, 9 сообщают о своем стабильном состоянии на протяжении года или более того, но, пожалуй, самым значительным достижением стало то, что у некоторых пациентов наблюдается восстановление миелинового защитного слоя нервных волокон.
Такие результаты с учетом маленькой выборки рано объявлять победой над рассеянным склерозом, однако основания для оптимизма определенно имеются.
Источники:
Читайте также:

