Вирус от которого атрофируются мышцы
Обновлено: 23.04.2024
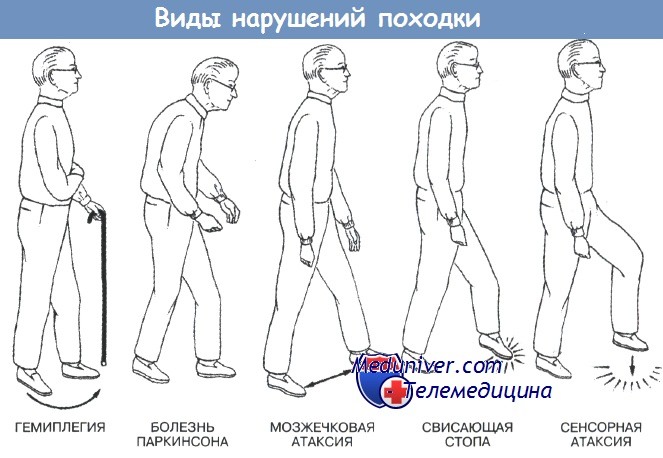
Нарушение ходьбы с атрофией мышц. Нарушение ходьбы без неврологических симптомов.
Подобная клиническая картина характерна для поражения периферического двигательного нейрона или самих мышц. Дальнейшая дифференциальная диагностика проводится в соответствии со следующими критериями:
• Хроническая спинальная мышечная атрофия -медленно прогрессирующее поражение ганглио-нарных клеток передних рогов спинного мозга, которая проявляется чаще всего в форме прогрессирующей псевдомиопатической мышечной атрофии (Кугельберга-Веландер) и вызывает нарастающее в течение многих лет нарушение ходьбы, обусловленное симметричной слабостью проксимальных мышц нижних конечностей. При этом наследуемом по аутосомно-доминантному типу заболевании всегда выявляются фасцикуляции, а рано или поздно присоединяется поражение мышц верхних конечностей.
Нарушений чувствительности нет, сухожильные рефлексы ослаблены или отсутствуют. При других хронических спинальных мышечных атрофиях не наблюдается подобного преимущественного поражения ног, а при БАС течение более быстрое и часто асимметричное.
• Ведущим симптомом миопатии в течение многих лет может быть прогрессирующее нарушение ходьбы. Фасцикуляции и нарушения чувствительности отсутствуют. Примерами служат:
- так называемая миопатия четырехглавой мышцы бедра, которая представляет собой особую форму мышечной дистрофии Беккера, связанной с избыточной выработкой продукта гена дистрофина;
- хронический полимиозит (например, при болезни Бека);
- миотоническая дистрофия Штейнерта, при которой дистальная мышечная атрофия и парез приводят прежде всего к слабости тыльных сгибателей стопы с соответствующим нарушением походки в виде степпажа (перонеальная походка, петушиная походка);
- миопатии при гипо- или гипертиреозе, которые в течение нескольких месяцев могут приводить к прогрессирующему парапарезу;
- стероидная миопатия развивается безболезненно в проксимальных отделах верхних и прежде всего нижних конечностей, иногда сопровождается атрофией. Хронические полиневропатии характеризуются нарастающим нижним парапарезом либо в дисталъных (например, при алкоголизме), либо проксимальных (например, при хронической воспалительной демиеленизирующей полиневропатии) отделах нижних конечностей. Он становится причиной постепенно прогрессирующего в течение многих лет нарушения ходьбы с парестезиями и расстройством чувствительности (в большинстве случаев в дистальных отделах) в нижних конечностях, а позднее и в верхних.
Одной из редких причин хронического нарастающего в течение многих лет нарушения ходьбы в отсутствие неврологических проявлений является так называемый ортостатический тремор. Он представляет собой выявляемый электрофизиологическими методами высокочастотный (16—20 Гц) тремор проксимальных мышц нижних конечностей. Пациенты жалуются на неуверенность при стоянии и — в меньшей степени — при ходьбе, но не в положении сидя или лежа. Клиническое обследование, как правило, изменений не выявляет. При этом правильная диагностика очень важна, так как существует эффективное лечение (клоназепам, габапентин, примидон).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Паразитарные воспалительные миопатии. Миопатия при цистицеркозе.
Течение заболевания, прогноз и лечение паразитарных миопатий
1. Токсоплазмоз — это протозойная инфекция, вызванная Toxoplasma gondii. Заражение происходит при употреблении в цищу зараженного паразитами мяса или при контакте с фекалиями больных кошек. Также возможен трансплацентарный или трансфузионный путь передачи возбудителя. Наиболее часто токсоплазмоз встречается у больных СПИДом. Миопатия — это только один из симптомов системной инфекции. Течение заболевания подострое, прогрессирующее и клинически неотличимое от других видов воспалительных миопатии. Иногда наблюдаются лихорадка, миалгии, лимфаденопатия и боли в шее.
Уровень креатинкиназы в крови может быть повышен. На ЭМГ обнаруживаются изменения, характерные для полиомиозита. Диагноз токсоплазмоза подтверждается методами серологической диагностики. Тахизоиды в мышечной ткани могут быть выявлены при биопсии.

Точная диагностика токсоплазменного миозита важна, т. к. лечение значительно отличается от лечения других видов миозита. Препаратами выбора являются пириметамин и сульфадиазин или трисульфапиридины. Пириметамин — антагонист фолиевой кислоты, поэтому ее назначают дополнительно для уменьшения риска подавления функции костного мозга.
2. Цистицеркоз. Заражение цистицеркозом происходит при употреблении в пищу свинины, подвергшейся недостаточной термической обработке, или при использовании загрязненной фекалиями воды и пищи. Заболевание вызывается личиночной формой ленточного червя Taenia solium. Заболевание может развиться спустя много лет после первичного инфицирования. Возбудитель внедряется в мягкие ткани, чаще всего в скелетные мышцы, ЦНС и глаза. Пораженная мышца увеличена в размерах, в ней прощупываются болезненные узелки.
Часто отмечается эозинофилия. Для подтверждения диагноза проводится исследование кала на яйца и взрослые формы паразита, серологическое исследование цереброспинальной жидкости (ЦСЖ) и сыворотки крови для выявления специфического антигена. Однако для подтверждения инфекционной этиологии миопатии необходима биопсия мышцы с макро- и микроскопическим выявлением инкапсулированной личиночной формы, а также специфического антигена. Псевдогипертрофия мышц обусловлена множественными паразитарными включениями. Часто наблюдается кальцификация цист в мышцах.
Для борьбы со взрослыми формами паразита применяется никлозамид и антибиотик парамомицин. Празиквантел (билтрицид), используемый для лечения цистицеркоза ЦНС, неэффективен. Преднизолон назначается наряду с основными препаратами для подавления воспалительной реакции. Иногда цисты удаляют хирургическим путем. 3. Трихинеллез вызван нематодой Trichinella spiralis. Личиночные формы паразита инфильтрируют многие ткани, но наиболее часто — мышечную. Инкубационный период составляет 2—12 дней после употребления в пищу свинины, не прошедшей адекватную термическую обработку и зараженной инкапсулированными личинками.
Продромальный период часто характеризуется болью в животе, диареей, за чем следуют лихорадка, миалгии и слабость проксимальных мышечных групп. Слабость может распространяться на экстраокулярные мышцы, межреберные мышцы и диафрагму. Может также наблюдаться периорбитальный отек и птоз. Миалгии достигают пика своей выраженности на третьей неделе болезни. Иногда отмечается поражение сердечной мышцы. На ЭМГ обнаруживаются признаки, характерные для острой миопатии. У 60% больных в крови отмечается выраженная эозинофилия. Антитела к Trichinella spiralis определяются примерно через 3 недели после инфицирования. Диагноз подтверждается обнаружением личинки при биопсии мышц.
Препаратом выбора для лечения взрослой и личиночных форм паразита является альбендазол. Его назначают по 400 мг 3 раза в сутки в течение двух недель. Препарат противопоказан детям и беременным женщинам. Больным с выраженной слабостью рекомендован преднизолон в дозе 1,0—1,5 мг/кг/сут. Прогноз плохой у больных с выраженным миозитом сердечной мышцы, с энцефалитом и иммунодефицитом.
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Болезнь двигательного нейрона по МКБ-10 относится к классу болезней с системной атрофией элементов центральной нервной системы. Болезнь двигательного нерва (БДН) также называют боковой амиотрофический склероз (БАС) или болезнь моторных нейронов. Это заболевание характеризуется поражением верхних нейронов головного мозга с последующим нарушением их связи со спинным мозгом. В результате заболевания развивается паралич всего тела.
На сегодняшний день БДН относится к неизлечимым заболеваниям. Все терапевтические средства направлены на замедление прогрессирования патологического процесса и улучшение качества жизни пациента. В Юсуповской больнице высококвалифицированные неврологи выполняют поддерживающую терапию пациентов с БДН, которая способствует облегчению их состояния.

Причины
Исходя из того, что болезнь двигательного нейрона по МКБ-10 относят к системным атрофиям с поражением преимущественно центральной нервной системы, основными ее характеристиками являются дегенеративные процессы в центральных извилинах лобных долей.
Разрушительный процесс распространяется на ядра двигательных нейронов ствола головного мозга с изменением в кортикоспинальных путях. В результате происходит медленно прогрессирующая мышечная атрофия.
Причинами развития БДН являются наследственность и факторы окружающей среды. В семейных случаях развития патологии отмечаются мутации отдельных генов, кодирующих ДНК-связывающие белки. Наследственная форма патологии встречается в 5-10% случаев. В остальных случаях причина патологии остается неизвестной.
- шоковые и механические травмы головного и спинного мозга;
- чрезмерные физические нагрузки;
- воздействие вредных веществ.
Исследования показали, что инфекционные заболевания, такие как полиомиелит, не вызывают болезнь двигательного нерва, хотя и характеризуются прогрессирующей мышечной атрофией. Патологии хоть и имеют примерно одинаковый конечный результат, но механизмы их действия разные.
Болезнь двигательного нейрона: виды
- наследственную спастическую параплегию;
первичный боковой склероз;
прогрессирующую мышечную атрофию;
болезнь двигательного нейрона, бульбарная форма;
первичный латеральный склероз.
Болезнь характеризуется дегенерацией двигательных нейронов в коре головного мозга, стволе головного мозга, кортикоспинальных путях и спинном мозге. В результате происходит прогрессирующий мышечный паралич.
Заболевание относится к редким. Его распространенность составляет примерно 2-3 человека на 100 тысяч в год. Наиболее часто болезнь возникает у людей в возрасте 60-70 лет, хотя не исключено развитие патологии и у людей младше 40 лет.
Симптомы
Прогрессирующая мышечная атрофия вызывается дистрофическими процессами в моторных нейронах. Клинические проявления будут зависеть от того, в какой группе клеток произошло нарушение. Например, болезнь двигательного нейрона с боковым амиотрофическим склерозом возникает в результате поражения нейронов в прецентральной мозговой извилине и стволе спинного мозга. Спастическая параплегия развивается при нарушениях в прецентральной мозговой извилине. Прогрессирующий бульбарный паралич происходит на фоне изменений в работе бульбарной группы каудальных нервов с поражением их ядер и корешков.
- ухудшается работа рук, мелкая моторика. Пациенту трудно выполнять самые простые задачи: открыть ручку двери или кран, взять предмет, нажать на кнопку;
- нарастает слабость в ногах, что приводит к трудностям в передвижении;
- ослабевают мышцы шеи, вследствие чего пациенту становится трудно дышать, глотать пищу и воду;
- болезнь часто затрагивает мышцы, которые участвуют в процессе дыхания;
- при поражении зон головного мозга, ответственных за эмоции, пациент может не контролировать свое поведение, периодически беспричинно смеясь или плача.

Боковой амиотрофический склероз (БАС)
Впервые заболевание описано французом Жаном-Мартеном Шарко в 1869 году. Это самая распространенная форма заболевания (около 80-85% всех случаев БДН), когда в патологический процесс вовлечены двигательные нейроны и головного, и спинного мозга.
Болезнь характеризуется неуклонно прогрессирующей мышечной слабостью и атрофиями мышц. В зависимости от уровня локализации первичного поражения двигательных нейронов различают бульбарную форму заболевания, когда первично повреждаются мотонейроны в стволе головного мозга, шейно-грудную форму – при локализации первичного очага поражения на уровне шейного утолщения и пояснично-крестцовую форму заболевания. Наиболее благоприятным вариантом течения считается пояснично-крестцовая форма БАС. Средняя продолжительность жизни таких больных может достигать 7-8 лет. В некоторых случаях длительность заболевания достигает 10 или даже 15 лет. Болезнь развивается, как правило, на 5-6 десятке жизни и в 2 раза чаще встречается у мужчин.
Дебютирует болезнь в большинстве случаев с появления слабости и похудания в мышцах рук или ног, часто сопровождается мышечными подергиваниями (фасцикуляциями), однако следует помнить, что наличие изолированных мышечных подергиваний без появления слабости или гипотрофий не всегда является признаком БАС!
Среди известных людей БАС страдали композитор Дмитрий Шостакович, китайский политический деятель Мао Цзэдун, певец Владимир Мигуля, американский астрофизик Стивен Хокинг, длительность заболевания у которого превышает 50 лет.
Прогрессирующий бульбарный паралич (ПБП)
Основное отличие ПБП от других видов болезни двигательного нейрона - быстро нарастающие нарушения речи и глотания. Локализация первичного процесса - ствол головного мозга. Продолжительность жизни колеблется между 6 месяцами и 3 годами с начала появления симптомов.
Первичный латеральный склероз (ПЛС)
Редкая форма БДН, затрагивающая исключительно двигательные нейроны головного мозга, что выражается нарастанием спастичности в конечностях. Пациент практически не может самостоятельно согнуть руку или ногу вследствие высокого тонуса. Отличительными особенностями данного вида БДН является отсутствие гипотрофий, фасцикуляций и речевых нарушений. Длительность болезни, как правило, составляет более 10 лет.
Прогрессирующая мышечная атрофия (ПМА), синдром свисающих рук
Это редкий вид БДН, при котором в основном повреждаются двигательные нейроны спинного мозга. Заболевание в большинстве случаев начинается со слабости или неловкости в руках. Большинство людей живут с этим видом БДН более 5 лет.
Здесь приведены наиболее часто встречающиеся симптомы и характеристики разных видов БДН. Однако необходимо помнить, что при одном и том же виде болезни двигательного нейрона симптомы у разных людей могут проявляться по-разному, прогноз также может отличаться.
При появлении таких симптомов, как постепенно нарастающие речевые нарушения, поперхивание при глотании, слабость в руках и ногах, мышечные подергивания, следует, как можно раньше обратиться за медицинской помощью к высококвалифицированным неврологам Юсуповской больницы, которые помогут определить причины и назначить адекватное лечение.
Необходимо понимать, что диагностика БАС весьма затруднительна, так как это достаточно редкое заболевание, и зачастую неврологи в своей практике встречают единичные случаи данного заболевания. Отсутствие определенных специфических симптомов заболевания также затрудняет диагностику БАС. Известно, что диагноз устанавливается в среднем через 1-1,5 года от момента появления первых симптомов, и время для лечения уже упущено.
Диагностика
Существуют несколько методов и показателей диагностики, которые указывают на страдание двигательных нейронов и мышц.
Анализ крови
Основным показателем, который может указать на страдание двигательных нейронов и мышц – это уровень креатинфосфокиназы. Уровень фермента увеличивается при распаде мышечной ткани, и его уровень может быть повышен у людей, страдающих БАС. Однако данный показатель не является специфическим признаком патологии, поскольку может быть индикатором и других заболеваний, связанных с поражением мышц (инфаркт миокарда, миозиты, травмы).
Электронейромиография (ЭНМГ)
Для точной диагностики БАС необходимо проведение как игольчатой электромиографии, с использованием тонких игл, с помощью которых врач оценивает состояние электрической активности поврежденных и неповрежденных мышц, так и стимуляционной электронейромиграфии для исключения нарушения проведения по чувствительным волокнам, которые при БАС практически всегда остаются нетронутыми.
Транскраниальная магнитная стимуляция (ТМС)
Это новый метод, который может быть проведен одновременно с ЭНМГ. Он разработан для оценки состояния двигательных нейронов головного мозга. Результаты ТМС могут помочь в постановке диагноза.
Магнитно-резонансная томография (МРТ)
МРT способна выявить повреждения в головном и спинном мозге, вызванные инсультом, болезнью Альцгеймера, болезнью Паркинсона, рассеянным склерозом, опухолями и травмами спинного и головного мозга. В отдельных случаях при проведении МРТ выявляются признаки, характерные только для БДН/БАС – это свечение пирамидных путей, которые поражаются при этом заболевании.
Другие методы
Для верификации диагноза также необходимо проведение люмбальной пункции, оценки функции внешнего дыхания, проведение кардиореспираторного мониторинга. Данные исследования позволяют выявлять изменения, которые на ранних этапах не беспокоят пациента, однако вносят губительный вклад в прогрессирование заболевания.
Всегда следует помнить, что БАС – это болезнь исключения, и окончательный диагноз ставится только после полноценного качественного обследования пациента под наблюдением опытных неврологов, имеющих большой опыт работы с такими пациентами.
Цели терапии
В настоящее время не существует эффективных методов лечения данного заболевания. Поэтому терапия направлена на то, чтобы:
замедлить прогрессирование болезни и продлить период заболевания, при котором больной не нуждается в постоянном постороннем уходе;
уменьшить выраженность отдельных симптомов болезни и поддерживать стабильный уровень качества жизни.

Лечение
На сегодняшний день к неизлечимым заболеваниям относят и болезнь двигательного нейрона. Случаи выздоровления не были зафиксированы. Все средства современной медицины направлены на замедление развития дегенеративных процессов и улучшение состояния больного.
Единственным препаратом в лечении БДН, эффективность которого была доказана двумя независимыми клиническими исследованиями, является Рилузол (Рилутек). Его действие направлено на снижение уровня глутамата, который освобождается во время передачи нервных импульсов. Также положительное действие имеют препараты, связывающие свободные радикалы, и антиоксиданты.
Есть новые разработки в лечении болезни двигательного нейрона. Многие исследования доказывают иммунологическую природу развития патологии, однако, достоверно эффективные лекарства еще находятся на стадии усовершенствования.
К симптоматической терапии относят средства для улучшения состояния пациента. Применяют миорелаксанты для устранения болезненных спазмов мышц. Обязательно проводят поддержку дыхания с помощью неинвазивной вентиляции легких при помощи специальной маски.
При затруднениях при глотании кормление выполняется через зонд. Для этого составляется специальный рацион, удовлетворяющий все потребности организма в питательных веществах.
Прогноз заболевания неблагоприятный. В редких случаях больные живут до 10 лет. Обычно продолжительность жизни составляет 2-4 года после постановки диагноза.
В Юсуповской больнице предоставляют качественную паллиативную помощь больным с болезнью двигательного нерва. В отделении неврологии работает профессиональный медицинский персонал, который владеет спецификой оказания помощи подобным больным. В Юсуповской больницы созданы все условия для комфортного пребывания пациента с предоставлением ему всех необходимых медицинских услуг.
Боковой амиотрофический склероз (БАС) – это прогрессирующее нейродегенеративное заболевание центральной нервной системы. Оно развивается под воздействием нескольких факторов, которые вызывают полное разрушение и гибель периферических и центральных двигательных нейронов. Сначала развивается клиника паралича, затем наступает атрофия мышцы. В патологический процесс постепенно вовлекается одна группа мышц за другой. Когда поражаются диафрагмальные мышцы, пациент утрачивает способность самостоятельно дышать и нуждается в проведении искусственной вентиляции лёгких.
Болезнь встречается редко (по статистике, она поражает 2-5 человек на 100 тысяч населения в год), а во всем мире ею страдают порядка 70 тысяч человек. Также известно, что болезнь чаще наблюдается у мужчин, нежели у женщин, а возраст пациентов обычно старше 50 лет. Заболевание, как правило, возникает у высокоинтеллектуальных людей и спортсменов, отличающихся хорошим здоровьем на протяжении всей жизни.

Причины и механизмы развития
- Аутоиммунных процессов – явлений, при которых иммунная система воспринимает здоровые клетки в качестве чужеродных элементов и разрушает их;
- Воздействия экзотоксин – термолабильных белков, которые выделяют микроорганизмы;
- Излишнего поступления внутрь нервных клеток ионов кальция;
- Курения.
- Атрофируются скелетные мыщцы;
- Перерождаются кортикоспинальные и кортикобульбарные спинномозговые тракты;
- Атрофируются моторные нейроны головного мозга;
- Истончается подъязычный нерв и передние корешки спинного мозга.
Мнение эксперта
Алексей Владимирович ВасильевРуководитель НПЦ болезни двигательного нейрона/БАС, кандидат медицинских наук, врач высшей категории
Боковой амиотрофический склероз — это смертельная болезнь, которая развивается очень медленно и характеризуется поражением двигательных нейронов — атрофируются мышцы, развивается парез и паралич конечностей.
Симптомы БАС схожи с симптомами миопатии. Разница в том, что амиотрофический склероз — это заболевание ЦНС, а миопатия — это мышечная дистрофия. Главный способ диагностики БАС — электромиография, а в качестве второстепенных используются МРТ, биохимический анализ крови, исследования ликвора, биопсия мышц.
Боковой амиотрофический синдром — очень редкое заболевание — не более 5 человек из 100 тысяч. Эта патология также носит название болезнь Шарко или болезнь Лу Герига, впервые была описана во второй половине 19 века. Примерно 5% случаев — наследственные, причем уже выявлены гены, отвечающие за это заболевание.
Как и другие дегенеративные заболевания ЦНС болезнь Шарко вылечить нельзя, можно только замедлить развитие. Конечно, чем раньше заболевание диагностировано, тем лучше можно купировать синдромы. Болезнь заканчивается полной атрофией мышц, больной теряет способность передвигаться и самостоятельно дышать.
Клинические формы
В зависимости от уровня поражения центральной нервной системы неврологи выделяют следующие виды БАС:
Также врачи различают классическую форму БАС, прогрессирующий бульбарный паралич, первичный боковой склероз, прогрессирующую мышечную атрофию, БАС-паркинсонизм-деменцию. По частоте встречаемости бывает спорадический (единичный) и семейный боковой амиотрофический склероз.
Симптомы
Клиническая картина заболевания зависит от формы БАС. При прогрессировании заболевания патологический процесс захватывает все мышцы, и симптомы будут одинаковыми для всех форм бокового амиотрофического склероза. Для БАС характерны следующие общие симптомы:
Фасцикуляции (подёргивание мышц) – один из первых симптомов БАС, который со временем может исчезнуть сам по себе;
Слюнотечение, возникающее из-за скопления слюны в ротовой полости;
Мышечная слабость, развивающаяся по той причине, что мускулатура стремительно теряет массу;
Болезненные судороги и спазмы мышц, которые вызывают сложности во время движения;
Быстрая утомляемость, возникающая по той причине, что мышцам требуется больше затрат для совершения обычных действий;
Боль, возникающая во время спазма, судорог, подёргивания мышц;
Проблемы с глотанием, которые приводят к тому, что пациент утрачивает способность питаться;
Кашель и чувство удушья, возникающие при попадании слюны в дыхательные пути;
Проблемы с дыханием, требующие в последствие переведения пациента на искусственную вентиляцию лёгких.
Пояснично-крестцовая форма бокового амиотрофического синдрома в дебюте заболевания проявляется слабостью мышц нижних конечностей. Сначала заболевает одна нога, спустя некоторое время – другая. Со временем в них снижаются сухожильные рефлексы, возникает сильный зуд.
С прогрессированием болезни поражаются мышцы рук. Они резко уменьшаются в объёме. Затем нарушается глотание, голос становится гнусавым, истончается язык. Пациент начинает попёрхиваться, у него начинаются проблемы с приёмом пищи. Ему всё труднее становится жевать. Затем у больного человека отвисает челюсть, и он утрачивает способность самостоятельно питаться.
Другая группа симптомов БАС свидетельствует о поражении как центрального, так и периферического моторных нейронов. Слабость в ногах совмещается с увеличением рефлексов. Часто появляется неконтролируемая дрожь. Это же происходит и с верхними конечностями. Когда поражаются нейроны головного мозга, возникают проблемы с пережёвыванием пищи и глотанием. У пациента отвисает челюсть, что не позволяет ему самостоятельно питаться. Иногда у пациента возникают приступы несдерживаемого смеха или плача.
Шейно-грудная форма БАС возникает при разрушении периферического двигательного нейрона. У пациента появляется слабость в мышцах кисти. Рука начинает атрофироваться. Сначала проявления болезни имеют место в одной верхней конечности, но через несколько месяцев поражается и другая рука.
В нижних конечностях патологический процесс протекает иначе. Мышцы ног не атрофируются. Вначале отмечается нарастание рефлексов. Со временем появляется боль и мышечная слабость в ногах. К этому времени нарушается речевой аппарат, появляется слабость мышц шеи – голова начинает свисать. При синхронном разрушении периферического и центрального моторных нейронов мышцы рук и ног заболевшего атрофируются, но рефлексы сохраняются.
В дебюте бульбарной формы БАС пациента имеют место следующие симптомы:
Сложности с глотанием;
Попёрхивание во время приём пищи;
Фасцикуляция и атрофия языка;
Из-за проблем с движением языка затрудняется процесс произношения звуков. При разрушении центрального двигательного нейрона нарушается психосоматика. Пациент может проявлять несдерживаемые эмоции: смех или плач. Нередко у него без причины возникает неконтролируемый рвотный рефлекс. Спустя некоторое время снижается сила мышц верхних и нижних конечностей, и они атрофируются. Развивается парез (неполный паралич).
Высокая форма БАС развивается при разрушении центрального мотонейрона. При этой форме заболевания вместе с поражением мышц нарушается функция нервной системы. У пациента нарушается психическое здоровье. Он начинает плохо запоминать информацию, у него существенно снижается уровень интеллекта. Впоследствии развивается деменция (слабоумие).
Диффузная форма бокового амиотрофического синдрома начинается с развития вялого асимметричного тетрапареза (неполного паралича всех четырёх конечностей). Затем присоединяется бульбарный синдром в виде дисфонии (расстройства речи) и дисфагии (нарушения глотания). Респираторная форма заболевания протекает очень тяжело. В связи с нарушением дыхания пациенты нуждаются в срочной искусственной вентиляции лёгких.
Прогноз
Следует заметить, что высокая и бульбарная формы бокового амиотрофического склероза являются наиболее неблагоприятными — при них срок жизни заболевших значительно сокращается. Однако какими бы ни были первые симптомы, болезнь быстро прогрессирует, в дальнейшем овладевает всем телом, и пациент утрачивает способность самостоятельно питаться, двигаться. Иногда возникает одышка — при физических нагрузках и порой даже без них. Больной чувствует нехватку воздуха, что рождает панику. В дальнейшем он может прекратить дышать самостоятельно, и для того, чтобы обеспечивать его кислородом, понадобится постоянная искусственная вентиляция легких. В некоторых случаях в конце болезни могут появляться трудности с мочеиспусканием. Вследствие атрофии заболевший сбрасывает вес.
Боковой атрофический склероз сопровождается вегетативными расстройствами: конечности ощутимо холодеют, происходит окрашивание участков кожи, увеличивается потливость и сальность кожи.
Продолжительность жизни составляет примерно от 2 до 12 лет, однако большинство заболевших умирают через 5 лет после обнаружения диагноза.
Методы диагностики
- Магнитно-резонансную томографию (МРТ) спинного и головного мозга – наиболее информативный метод, с помощью которого рентгенологи имеют возможность визуализировать дегенерацию пирамидных структур и атрофию моторных отделов головного мозга;
- Люмбальную пункцию – выполняется для получения спинно-мозговой жидкости, в которой лаборанты обнаруживают повышенное содержание белка;
- Биохимический анализ крови – позволяет установить повышение уровня КФК, АЛТ, АСТ, креатинина и мочевины;
- Нейрофизиологические методы диагностики – электронейрографию, электромиографию, транскраниальную магнитную стимуляцию;
- Генетический анализ – выявление гена, который кодирует супероксиддисмутазу – 1.
Электронейрография позволяет неинвазивным методом измерить скорость проведения электрического импульса по нервным волокнам. В процессе транскраниальной магнитной стимуляции при помощи коротких магнитных импульсов стимулируется кора головного мозга. Оба метода наглядно показывают, какие нейродегенеративные процессы происходят в головном и спинном мозге на данном этапе патологического процесса. С помощью дополнительных методов исследования врачи проводят дифференциальную диагностику и определяют, какая нервная функция нарушена.
- Признаков поражения периферического и центрального двигательного нейрона;
- Данных электрофизиологических и патоморфологических исследований;
- Прогрессирования болезни;
- Распространения симптомов в одной или нескольких зонах иннервации.

Лечение
Терапия БАС во многих случаях малоэффективна. Цель лечения – замедление прогрессирования симптомов заболевания, увеличение периода, в продолжении которого пациент сможет себя самостоятельно обслуживать и у него сохранятся жизненно важные функции.
Для лечения БАС неврологи назначают пациентам следующие лекарственные препараты:
Прозерин – средство, препятствующее разрушению ацетилхолина в нейромышечных синапсах;
Ретаболил – анаболик, увеличивающий мышечную массу;
Витамины группы А, В, С – для улучшения проведения нервных импульсов.
При развитии инфекционных осложнений проводят терапию антибиотиками широкого спектра действия. Паллиативная терапия заключается в устранении дисфагии, дизартрии, мышечных спазмов, фасцикуляций, депрессии. В терминальной стадии болезни пациентам проводят эндоскопическую гастротомию, трахеостомию и искусственную вентиляцию лёгких. Врачи отделения реанимации и интенсивной терапии Юсуповской больницы благодаря наличию современной аппаратуры эффективно поддерживают все витальные функции пациента, что позволяет увеличить продолжительности его жизни.
Как улучшают качество жизни больного
При возникновении у больных боковым амиотрофическим склерозом проблем с пережёвыванием и глотанием пищи, следует готовить им жидкие и перемолотые блюда. Супы, каши можно взбивать блендером. Когда пациент утрачивает способность самостоятельно глотать пищу, хирурги Юсуповской больницы выполняют операцию гастростомию. После неё пищу вводят непосредственно в желудок через трубку, внедренную через стому в передней брюшной стенке. В некоторых случаях проводят парентеральное питание – смеси, которые содержат все необходимые ингредиенты, вводят внутривенно капельно.
При нарушении речи больные БАС утрачивают способность разговаривать. В этом случае они могут общаться с окружающими с помощью печатного устройства. Также с этой целью используют системы с автоматическими датчиками, которые расположены на глазных яблоках.
Если пациент утрачивает способность самостоятельного передвигаться, прибегают к ортопедическим приспособлениям, используют особую обувь, трости и коляски. Голову фиксируют специальным держателем. При прогрессировании болезни пациента следует обеспечить функциональной кроватью.
Прогноз
Прогноз для выздоровления пациентов, страдающих боковым амиотрофическим склерозом, пессимистичный. Терапия заболевания направлена на улучшение качества и увеличение продолжительности жизни пациента. Единственный препарат, который влияет на механизм развития заболевания, не ввозится в РФ. Наиболее неблагоприятный прогноз при высокой и бульбарной форме бокового амиотрофического склероза.
Уход и паллиативную терапию пациентам, страдающим БАС, проводят в клинике неврологии и хосписе Юсуповской больницы. Врачи отделения реанимации и интенсивной терапии с помощью современной аппаратуры поддерживают витальные функции пациента. Чтобы получить полную информацию о заболевании, стоимости лечения, записаться на консультацию невролога, звоните по номеру телефона контакт-центра. Он работает 24 часа в сутки без выходных и обеденного перерыва.
Читайте также:

