Вирус папилломы человека на шейке матки кольпоскопия
Обновлено: 15.04.2024
Сейчас в мире онкологические заболевания занимают второе место среди основных причин смертности. В 2018 году о них погибли 9,6 миллиона человек. Среди женщин в числе наиболее распространенных выступает рак шейки матки - седьмое место.
Одним из ведущих факторов развития предраковых заболеваний и рака шейки матки является вирус папилломы человека.
Определенные типы этой инфекции, передающейся половым путем, приводят к раку шейки матки. Поистине страшная статистика. А что, если бы вам сказали, что можно защититься от этого грозного заболевания?
Итак, вирус папилломы человека, он же ВПЧ, является возбудителем инфекции, поражающей кожу и слизистые оболочки. Проявляется болезнь ростом новообразований в области ротовой полости, лица и половых органов, а также может формироваться в неспецифических местах (на коже нижних и верхних конечностей). Локализация проявлений зависит от типа ВПЧ. У большинства людей инфицирование приводит к скрытому носительству инфекции, но при снижении иммунитета вирус начинает проявляться.
Проникает этот коварный вирус в организм практически всех женщин. Путь проникновения в основном половой. И да, данный вирус вызывает рак шейки матки, но, как и когда распознать проблему? Повторюсь, путь заражения в основном половой. Как правило, при начале половой жизни. Предрасполагающими факторами являются:

- воспалительные заболевания органов половой сферы;
- множество половых партнеров;
- курение и алкоголизм. Вредные привычки ослабляют активность иммунитета.
Как выявить вирус?
Для начала мы, гинекологи, используем такие методы диагностики, как:
- мазок на онкоцитологию (обнаружение патологических/ненормальных клеток);
- проведение кольпоскопии (окрашивание шейки матки растворам уксуса и йодного раствора, осмотр в увеличении при помощи специального устройства - кольпоскопа).
Для обнаружения самого вируса используют ПЦР диагностику, а именно обнаружение ДНК вируса. При сложностях диагностики возможен забор жидкостной онкоцитологии (более точный анализ на выявление атипичных/ненормальных клеток с шейки матки). Также доступен анализ на обнаружение белка Р16, а именно риска образования онкологических процессов.
Как же человеку, далекому от медицины, разобраться со всем этим обилием исследований и терминов? Сегодня вам помогу в этом я. Разделим всех девушек на категории по возрасту:
Вам до 25 лет
Вы относительно недавно начали половую жизнь. При обнаружении вируса папилломы человека, нормальной кольпоскопической картине и нормальных результатах онкоцитологии возможно наблюдение и выжидательная тактика. То есть ежегодный осмотр гинеколога, забор онкоцитологии, кольпоскопия и биопсия по показаниям.
Если имеются отклонения от нормы в кольпоскопической картине, мы производим биопсию – забор маленького кусочка ткани с шейки матки для более детального исследования. И да, этого не стоит бояться, так как процедура практически безболезненна!
При сопутствующем воспалении, возможно добавление противовоспалительной терапии, противовирусных препаратов и иммуномодуляторов.
Если вам 25 лет и более
При положительном ВПЧ и нормальной кольпоскопии, нормальных результатах онкоцитологии -осмотр, кольпоскопию и анализы повторяем через год.
При положительном тесте на вирус папилломы человека и неясной онкоцитологии, ненормальной кольпоскопии, важно провести биопсию шейки матки. При хороших результатах - контроль через 6/12 месяцев.
Что же делать тем, у кого плохой результат онкоцитологии или кольпоскопии?
Дисплазия - это структурные изменения клеток эпителия на шейке матки.
Дисплазия 1
При обнаружении вируса папилломы человека и появлении атипичных клеток при онкоцитологии, но 1-й стадии (дисплазия 1 или CIN l), рекомендована колькопскопия.
При хороших результатах кольпоскопии - контроль онкоцитологии через 6/12 месяцев.
При плохой кольпоскопии назначается биопсия.
Дисплазия 2
При обнаружении в онкоцитологии изменений 2-й степени (дисплазия умеренной степени или CIN II)- биопсия и консультация онкогинеколога обязательна!
Дисплазия 3
При обнаружении в результатах ненормальных клеток, либо атипичных клеток (CIN III) – важно обязательно и как можно быстрее попасть на консультацию к онкогинекологу!
Главное правило, которое не стоит игнорировать, это наблюдение у гинеколога!
Как уберечься?
Лечения на сегодняшний день, к сожалению, не существует. И да, профилактика во всем мире играет главную роль! Конечно, это:
- барьерные средства контрацепции (использование презервативов);
- минимум половых партнёров, а также половые связи только с проверенными партнерами;
- тщательная личная гигиена;
- своевременное лечение воспалительных заболеваний;
- гинекологический осмотр 1 раз в год.
Вакцина от вируса папилломы человека – препарат, который участвует в формировании иммунитета против этого вируса - пожизненного иммунитета!
Вакцина неживая, а это значит, что при ее использовании полностью исключено заражение, но при этом организм вырабатывает противовирусные антитела, которые, в свою очередь, защищают от болезни.
На сегодняшний день на территории Российской Федерации используются 2 вакцины:
- Гардасил (Нидерланды) - защищает от ВПЧ 6, 11, 16, 18.
Рекомендуемый курс вакцинации состоит из трех доз и проводится по схеме: первая доза — в назначенный день, вторая - через 2 месяца после первой, третья — через 6 месяцев после первой.
Предполагает трехкратную вакцинацию по схеме 0–1–6 месяцев.
Данные прививки обеспечивают иммунную защиту от вирусов папилломы человека. Тема внесения данных вакцин в профилактический список прививок пока открыта. Но вы можете защитить себя и своих детей (да, вакцинировать можно и девочек, и мальчиков) от раковых заболеваний и генитальных бородавок, вызываемых ВПЧ. Также вакцинация направлена на предотвращение передачи вируса от человека к человеку.
Например, многие западные страны, которые внесли данную вакцину в Календарь прививок, отмечают рекордное уменьшение заболеваемости раком шейки матки. Над этим стоит задуматься! Вакцинация разрешена с 9 до 45 лет. Перед введением вакцины детям до 18 лет необходим осмотр педиатром и взрослым терапевтом, для исключения противопоказаний к введению.
Если девочка до 15 лет, достаточно двукратного введения вакцины. Девушкам старше 15 лет показано трехкратное введение вакцины. Наиболее эффективно введение вакцины от вируса папилломы человека до начала половой жизни.
Запись на прием
У вас появились вопросы?
Позвоните нам — мы ответим на все вопросы и при необходимости вместе с вами
подберем удобное для вас время первого приема.
Наши адреса: Казань, пр. Победы, 152/33
ул. Маяковского, 30
График работы клиники в обычном режиме:
Пн.-Пт.: 7.30 - 20.00
Сб.: 9.00 - 18.00
Вс.: 9.00 - 14.00
Пользовательское соглашение
2. Использование материалов Сайта регулируется нормами законодательства Российской Федерации.
3. Обязательным условием для использования пользователем (в том числе в форме просмотра содержания) Сайта является полное согласие пользователя с Пользовательским соглашением и Политикой конфиденциальности, размещенными на Сайте.
4. Начиная использовать Сайт (в том числе (но не исключительно) начиная использовать Сайт в любой из следующих форм: просмотр содержания Сайта, регистрация / авторизация на Сайте, заполнение любых форм на Сайте и т.д.) Пользователь считается принявшим условия Пользовательского соглашения и Политики конфиденциальности в полном объеме, без всяких оговорок и исключений, подтверждает, что он ознакомлен со всеми условиями Соглашения и Политики конфиденциальности и в полной мере осознает их значение и возможные последствия нарушения этих условий. В случае несогласия Пользователя с условиями настоящего Пользовательского соглашения и/или Политикой конфиденциальности использование Сайта должно быть немедленно прекращено. В случае если Обществом были внесены какие-либо изменения в Соглашение и/или в Политику конфиденциальности в порядке, предусмотренном настоящим Соглашением, с которыми Пользователь не согласен, он обязан прекратить использование Сайта.
5. Вся информация представленная на Сайте, не может считаться публичной офертой. Использование пользователем форм на сайте не устанавливает отношений между владельцем Сайта и пользователем и не свидетельствует о принятии владельцем Сайта заказа на оказание услуг. Информация, которую пользователь предоставляет через форму, используется для ответа на заданный вопрос, для связи с пользователем. Пользовательский отзыв может быть опубликован на сайте.
6. Использование услуг, предлагаемых на Сайте, может потребовать создания учётной записи пользователя (Личный кабинет пользователя). Для последующего входа на Сайт формируются уникальные авторизованные данные – логин и пароль. Данная информация является конфиденциальной и не подлежит разглашению, за исключением случаев, установленных законодательством Российской Федерации и настоящим Соглашением. При формировании пароля пользователю рекомендуется выбирать пароль достаточной сложности, которая исключает его подбор третьими лицами.
7. Пользователь несет персональную ответственность за сохранение конфиденциальности информации учётной записи, включая пароль, а также за всю без исключения деятельность, которая ведётся от имени пользователя учётной записи.
8. При создании учетной записи пользователь обязуется предоставлять только достоверную и полную информацию о себе, а также поддерживать данную информацию в актуальном состоянии. В случае предоставления недостоверной информации Администрации Сайта имеет право заблокировать либо удалить Личный кабинет пользователя и отказаться от дальнейшего предоставления услуг через сервисы Сайта.
10. Пользователь должен незамедлительно уведомить Администрацию сайта о несанкционированном использовании его учётной записи или пароля или любом другом нарушении системы безопасности.
12. Пользователь подтверждает, что при заполнении форм на Сайте действует от своего имени и в своих интересах, подтверждает согласие на передачу владельцу Сайта своих персональных данных, путем указания их в ответе на запросы интерфейса Сайта, подтверждает достоверность предоставленных персональных данных. Риски, связанные с последствиями предоставления пользователем ложных сведений, несет сам пользователь в полном объеме.
13. Пользователь обязуется:
13.1. не распространять с использованием Сайта любую конфиденциальную и охраняемую законодательством Российской Федерации информацию о физических либо юридических лицах.
13.2. избегать любых действий, в результате которых может быть нарушена конфиденциальность охраняемой законодательством Российской Федерации информации, а также действий, которые приводят либо могут привести к нарушению отдельных положений законодательства Российской Федерации.
13.3. не осуществлять публикацию материалов в вопросах, призывающих к нарушению законодательства.
13.4. не предпринимать действий, которые могут помешать нормальному функционированию работы Сайта.
13.5. не использовать Сайт для распространения информации рекламного характера.
14. За администрацией сайта закреплено право изменения условий настоящего Соглашения в одностороннем порядке в любое время, которые вступают в силу с момента их опубликования.
15. Администрация Сайта не несет ответственность за ущерб, который может получить пользователь при прохождении по ссылкам других интернет-ресурсов, размещенным на Сайте.
16. Администрация Сайта не несет ответственность за ущерб, причиненный пользователю, в результате самостоятельно предпринятых им действий, руководствуясь информацией, размещенной на Сайте.
17. Администрация сайта имеет право раскрыть информацию о пользователе, если действующее законодательство Российской Федерации требует такого раскрытия.
18. Администрация сайта имеет право опубликовать вопрос и ответ на него с обезличенными персональными данными.
19. Любое использование, присвоение, копирование, распространение информации, размещенной на Сайте, не допускается и влечет применение мер ответственности.
20. При цитировании материалов Сайта, ссылка на Сайт обязательна.
21. Пользователь подтверждает, что ознакомлен со всеми пунктами настоящего Соглашения, Политикой конфиденциальности и безусловно принимает их. Пользователь, действуя свободно, своей волей и в своем интересе, а также подтверждая свою дееспособность, дает свое согласие Обществу на обработку своих персональных данных на условиях настоящего соглашения.
23. Персональные данные обрабатываются Обществом в соответствии с положениями Конституции Российской Федерации, Федерального закона от 21 ноября 2011 г. N 323-ФЗ "Об основах охраны здоровья граждан в Российской Федерации", Федерального закона "О персональных данных" N 152-ФЗ от 27.07.2006 года и других нормативных правовых актов РФ и локальных нормативных актов Общества.
24. В ходе обработки с персональными данными совершаются следующие действия: сбор; запись; систематизация; накопление; хранение; уточнение (обновление, изменение); извлечение; использование; передача (распространение, предоставление, доступ); обезличивание; блокирование; удаление; уничтожение.
27. Соглашение вступает в силу с момента принятия пользователем его условий в порядке, установленном пунктом 4 настоящего Соглашения.
Приведенная ниже таблица отображает взаимосвязь между старой и современной классификацией цитологических исследований.
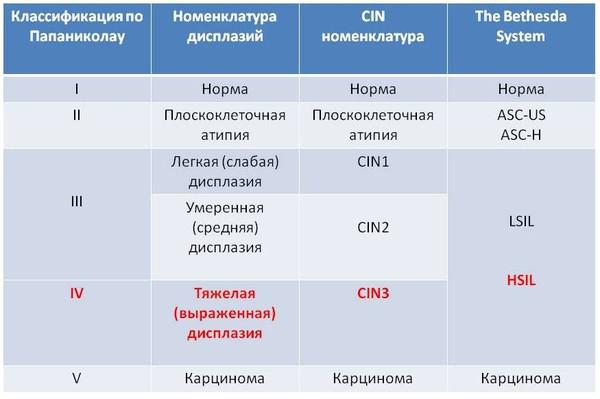
Красным шрифтом выделено предраковое состояние шейки матки. По старой классификации легкая и умеренная дисплазии относят к третьему классу и не относят к предраку. В новой классификации к предраку относят только итраэпителиальное поражение высокой степени, что некоторыми врачами может интерпретироваться как умеренная дисплазия, а другими как тяжелая. Различие можно определить только на тканево-клеточном уровне по степени (глубине) поражения эпителия. Если у вас обнаружена легкая дисплазия и врач запугивает вас, что это предрак и необходимо срочно лечить, это проявление отсталости от современной гинекологии и онкологии. Насколько чувствительны цитологические мазки в отношении выявления предраковых и раковых состояний шейки матки? Во многих публикациях вы найдете цифру, характеризующую чувствительность теста, – 98%, особенно в выявлении тяжелой дисплазии и рака. Однако, такой процент является идеальным или желаемым, и может быть достигнут только при проведении высококачественного тестирования с соблюдением всех правил забора цитологических мазков. Как показывают исследования, уровень ложно-отрицательных результатов чрезвычайно высокий и может доходить до 50% (даже в тех странах, где цитологическое исследование используют уже несколько декад).
Почему результаты могут быть ложными в таком большом количестве? Когда получают ложно-положительные результаты, то есть ставят худший диагноз, это чревато лишним вмешательством, как диагностическим, так и лечебным. Но когда уровень ложно-отрицательных результатов высокий, это может привести к тому, то рак ШМ будет выявлен не вовремя. А кто хочет оказаться в роли жертвы ошибочных результатов? Никто.
На качество мазков влияют очень многие факторы. Наличие выделений, крови, слизи, любрикантов кардинально меняет состояние взятого материала и может привести к неточным результатам. Также, существует фактор высушивания: на воздухе взятый материал, если его не перенести на стекло или в специальную среду быстро, тоже может менять свои качества, что приведет к ошибкам в интерпретации мазков. Поэтому очень важно строго соблюдать правила забора мазков на цитологическое исследование.
Как показывают данные ряда исследований, у 30% новых случаев рака шейки матки последние цитологические мазки были в норме. К сожаленью, у 55% женщин рак шейки матки выявляется уже в стадиях выраженного развития (инвазии) и распространения (3 и 4 стадии). Практическая чувствительность цитологического исследования составляет всего лишь 50% (хотя во многих источниках даже с учетом ложных результатов говорят о чувствительности в 65-90%).
Не так давно в гинекологии начали использовать жидкостное цитологическое исследование, или жидкостную цитологию (ThinPrep), и этот метод начал пользоваться большой популярностью. Клеточный материал переносится в специальный раствор, который механически разделяет клетки эпителия от загрязнения кровью и выделениями, слизи, мертвых клеток. Такие мазки просматривать намного легче, так как нет скопления клеток, а кроме того, оставшийся материал можно использовать для тестирования на инфекцию ВПЧ. Для жидкостной цитологии уровень ложно-отрицательных результатов составляет от 15 до 35%.
Как часто необходимо проводить забор мазков на цитологию? Очень часто нашим женщинам приходится слышать, что они должны посещать для этой цели гинеколога каждые полгода. Современные рекомендации кардинально отличаются от старых. Скрининг на наличие рака шейки матки по новым рекомендациям должен начинаться не с началом половой жизни, а в 21 год, независимо от того, когда начата половая жизнь. Это рациональный подход основан на многочисленных данных науки, клинических исследований, статистики заболеваемости и практической пользе теста. Во-первых, рак шейки матки у женщин и девушек до 19 лет – чрезвычайно редкое явление, встречается с частотой один-два случая на 1 миллион женщин. Во-вторых, даже при инфицировании ВПЧ очищение организма от этого вируса происходит в течение 1-2 лет почти у всех молодых женщин без всяких негативных последствий для организма, несмотря на то, что 70-80% молодых женщин заражаются этим вирусом с началом половой жизни. Об этой инфекции мы поговорим позже. Но в цитологических мазках молодых женщин могут быть временные изменения, вызванные вирусной инфекцией, в том числе в виде дисплазий, что в свою очередь может привести к лишнему ажиотажу и ложным действиям в виде слишком объемных обследований и поспешного лечения. Представьте себе состояние молоденькой девушки, которая только начала половую жизнь, а ей вдруг врач говорит, что у нее в мазке обнаружены изменения, ВПЧ-инфекция и ей гарантирован рак шейки матки, если она не будет срочно лечиться. Знакомая ситуация?
Женщины моложе 30 лет должны проходить цитологическое исследование один раз в три года, если результат тестирования на ВПЧ инфекцию отрицательный. Такая частота забора мазков тоже имеет рациональное объяснение. Возраст в 21-30 лет является самым спокойным в отношении развития рака шейки матки, поэтому не должен осложняться дополнительными скринингами. Большая частота тестирования не повышает уровень выявления предраковых и раковых состояний шейки матки у этой возрастной категории женщин. Исследования показали, рак шейки матки диагностируется у женщин 30-64 лет при исследовании каждые три года тоже не часто – 3-4 случая на 100 000 женщин. Современные рекомендации гласят, что женщины этой возрастной группы могут проходить цитологическое исследование один раз в три года при наличии отрицательного скрининга на ВПЧ инфекцию, а также если предыдущий цитологический мазок был в норме. Риск развития умеренной и тяжелой дисплазии у женщин с негативными результатами для цитологического исследования и определения ВПЧ-инфекции чрезвычайно низкий и не повышается в течение последующих 4-6 лет. Поэтому скрининг должен проводиться один раз в три года. По достижению 65-70 лет и наличии 3 нормальных цитологических мазков в течение предыдущих 10 лет женщина может прекратить тестирование на рак шейки матки. Однако, если женщина ведет активную половую жизнь в этом возрасте и имеет несколько половых партнеров, она должна продолжать проходить цитологическое обследование. Более подробно рекомендации будут представлены в последней части этой объемной статьи.
Перед тем, как мы обсудим детально вопрос о вирусе папилломе человека, важно вспомнить о кольпоскопии, которая очень популярна в России, на Украине и в ряде других стран мира, в основном бывших советских республиках. В других странах кольпоскопия используется редко, в силу своей дороговизны – всего лишь как дополнительный метод диагностики предракового состояния и рака шейки матки. Проведение кольпоскопии требует специальной подготовки врача, наличие дорогостоящей аппаратуры. Она может помочь в прицельной биопсии (заборе участков ткани для гистологического исследования), при наличии спорных результатов цитологии, для контроля процесса заживления ШМ, в ряде других случаев, но не является информативной, если ею злоупотребляют. Она не должна превращаться в коммерческий метод диагностики и проводиться всем подряд женщинам. Поэтому в большинстве стран мира для постановки диагноза предракового состояния и рака шейки матки используют цитологическое исследование, с или без тестирования на ВПЧ, и гистологическое исследование, которое можно провести с использованием кольпоскопии или без нее.

Итак, если вы дочитали статью до этой части, вы наверняка почерпнули немало полезной информации, а самое главное – правдивой и современной, о вирусе папилломы человека, предраковых и раковых состояниях шейки матки и о пресловутой вакцине от рака шейки матки. Давайте подведем итоги выше сказанного, чтобы перейти к практическим рекомендациям, которыми могут воспользоваться как женщины, так и врачи, желающие повысить свой уровень знаний по этим вопросам.

Конечно, можно сделать и другие выводы, и каждый читатель наверняка сделает свои собственные выводы.
Мы подошли к вопросу, как на фоне этих многочисленных противоречивых фактов, этого панического страха перед раковыми заболеваниями, коммерческого влияния фармацевтических магнатов на современных ученых, врачей и многих других людей найти оптимальный план-стратегию по выявлению рака шейки матки? Я предлагаю вам алгоритм обследования и наблюдения женщин, который поддерживают многие прогрессивные врачи. Эти рекомендации могут кардинально отличаться от тех, которыми руководствуются ваши врачи. Однако они основаны на серьезном рациональном подходе с учетом имеющихся научных данных по вопросам ВПЧ-инфекции и рака шейки матки. Это ваше личное дело руководствоваться этими рекомендациями или пользоваться старыми, ибо ваше здоровье в ваших руках.
Прививаться или не прививаться от ВПЧ-инфекции?
Мое личное мнение, которое совпадает с мнением многих врачей, возраст в 9-12 лет не является рациональным, т.е. оптимальным, для проведения вакцинации. Во внимание также должно приниматься желание самого подростка быть привитым без манипулирования его решением через запугивание, что, если ребенок не будет вакцинирован, то у него обязательно возникнет рак. Это ответственность каждого родителя строить здоровые отношения со своими детьми и обучать их здоровому образу жизни, в том числе вопросам половых отношений и половой гигиены.
Женщинам до 30 лет, которые имеют половые отношения с одним постоянным партнером и у которых не обнаружен ВПЧ, вакцинация не обязательна и выбор должен оставаться всегда за женщиной. Манипулирование решением с использованием аргумента, что партнер женщины может изменять ей и впоследствии заразить ВПЧ, являются неэтичным.
Женщинам после 30 лет ВПЧ-вакцина не показана.
У женщин, у которых обнаружен ВПЧ 16 и/или ВЧП 18, прививание не будет эффективным в отношении защиты от предраковых и раковых состояний шейки матки. Защитный эффект может быть только от ВПЧ 6 и ВПЧ 11, если они ими не заражены. При наличии других типов ВПЧ применение вакцины также не эффективно.
Из-за отсутствия достоверных данных о продолжительности защитного действия ВПЧ вакцины, женщины и мужчины должны знать, что клинически эффект вакцины наблюдается только в течение 3-4 лет. Нужна ли дополнительная ревакцинация – убедительных данных по этому вопросу не существует.
Как и когда проводить скрининг на раковые заболевания?
Цитологическое исследование женщин должно начинаться с 21 года, независимо от того, в каком возрасте до этого женщина начала половую жизнь.
ВПЧ-тестирование является дополнительным методом скрининга и в комбинации с цитологическим исследованием позволяет выявить от 88 до 95% тяжелых дисплазий. Однако наличие ВПЧ не является показанием для дополнительного обследования и лечения при нормальных результатах цитологии.
Также, мало кто из врачей объясняет молодым перепуганным пациенткам, что хирургическое лечение шейки матки имеет немало осложнений. Что это за осложнения?
• бесплодие из-за стеноза цервикального канала, уменьшения выработки цервикальной слизи, функциональной неполноценности ШМ и вторичной трубной дисфункции вследствие восходящей инфекции;
• формирование рубцов ШМ и ее деформация;
• возникновение карциномы из-за неполного или неточного обследования;
• нарушение менструальной функции;
• обострение воспалительных заболеваний мочеполовой системы;
• преждевременные роды и преждевременный разрыв плодных оболочек (значительный риск этого осложнения наблюдается после ДЭК и криодеструкции, поэтому врач должен серьезно подходить к выбору лечения у женщин репродуктивного возраста, особенно нерожавших, у которых хирургическое лечение может быть отложено на определенный период времени).
Если вы прошли хирургическое лечение (по показаниям или без них), важно понимать, что на восстановление покровного эпителия шейки матки необходимо время. В течение всего периода выздоровления (минимум 4 нед) женщина не должна поднимать тяжести, пользоваться тампонами, спринцеваться, жить половой жизнью, так как все это провоцирует травматизацию с последующим кровотечением, инфекционные процессы ШМ. Нормальная гистологическая картина шеечного эпителия восстанавливается у 60% женщин через 6 недель после лечения, у 90% – через 10 недель. Цитологический мазок необходимо повторять не раньше чем через 3-4 месяца после лечения. Процесс заживления ШМ после оперативного лечения порой длится до 6 месяцев, поэтому раннее кольпоскопическое или цитологическое обследование иногда приводит к ложно-положительным результатам и необоснованному подозрению на наличие остаточных явлений цервикальной интраэпителиальной неоплазии.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Читайте также:

