Вирус положительный в крови беременных
Обновлено: 24.04.2024
Однако это определение справедливо для течения этой инфекции только у детей, так как заболевание краснухой беременных чревато серьезными последствиями для будущего ребенка.
Опасность вируса краснухи в том, что он практически всегда передается от матери плоду свободно проходит через плацентарный барьер- так как это вирус- (частица меньше клетки крови) и повреждает его. В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью формируются пороки развития.
Да, заболевание у детей протекает очень легко, организм сам справляется с возбудителем (вирус краснухи), чаще всего можно обойтись ограничением режима, обильным питьем и витаминами. Это действительно так. Но! При беременности у плода формируется синдром врожденной краснухи (катаракта, повреждение внутреннего уха, дефекты сердца, микроцефалия).
Во многих странах острая краснуха является медицинским показанием для прерывания беременности, потому что синдром у плода возникает практически во всех случаях, когда мать заболевает краснухой в первые месяцы беременности. Если девочку не привили в детстве, если она не переболела краснухой, остается опасность заразиться краснухой, будучи взрослой. Не имеют такой защиты 15-30% женщин детородного возраста.

Итак, что же это такое- краснуха?
- Чем опасна?
- Кого и когда необходимо обследовать?
- Как определить есть ли опасность для малыша и что делать?
Краснуха – это инфекционное заболевание, вирусной природы, которое отличается высокой заразностью, проявляется сыпью на коже, которая имеет склонность к быстрому распространению, увеличением лимфоузлов (затылочная группа) и незначительным повышением температуры. Наблюдаются периодические подъемы заболеваемости с интервалом в 5-7 лет, кроме того присутствует осеннее-весенняя сезонность. Передается вирус краснухи воздушно-капельным путем. Кроме того, существует передача вируса от матери к плоду через плаценту при беременности (трансплацентарный путь передачи).
- Источником вируса чаще бывают дети, особенно те, которые посещают детский сад, спортивную секцию или школу. Поэтому женщина, не имеющая иммунитета к краснухе, беременная вторым ребенком имеет больше шансов заразиться вирусом краснухи. Коварство краснухи состоит в том, что инкубационный период, то есть период между заражением и появлением первых симптомов заболевания, длится примерно 2-3 недели.
- При этом в течение последней недели инкубационного периода больной уже выделяет вирус и представляет опасность заражения для окружающих, несмотря на то, что сам он чувствует себя прекрасно и о своем заболевании может не знать.
- Краснуха считается заразной 7 дней до появления сыпи и еще 7—10 дней после ее исчезновения.
- Кроме того, очень часто (50-90% случаев) краснуха протекает бессимптомно, но человек при этом также выделяет вирус и может заражать окружающих. В целом, заболевание протекает легко, осложнения наблюдаются редко.
- Наиболее грозным осложнением является краснушный энцефалит, который к счастью встречается достаточно редко (1:5000-1:6000).
У подростков и взрослых краснуха протекает значительно тяжелее, чем у детей. Однако большинство больных не нуждаются в специальном лечении. Применяются средства для лечения симптомов и осложнений, облегчающие общее состояние. После перенесенного заболевания развивается пожизненный иммунитет, однако его напряженность с возрастом и под воздействием различных обстоятельств, может снижаться. Таким образом, перенесенное в детстве заболевание краснухой не может служить 100% гарантией от повторного заболевания.
Какова опасность для плода?
Краснуху принято считать легким заболеванием. Однако это определение справедливо для течения этой инфекции только у детей, так как заболевание краснухой беременных чревато серьезными последствиями для будущего ребенка.
Опасность вируса краснухи в том, что он практически всегда передается от матери плоду и повреждает его.
В зависимости от срока беременности, на котором происходит заражение, у плода c различной вероятностью (в I триместре вероятность достигает 90%, во втором - до 75%, в третьем - 50%) формируются множественные пороки развития. Наиболее характерными являются поражение органа зрения (катаракта, глаукома, помутнение роговицы), органа слуха (глухота), сердца (врожденные пороки).
Также к синдрому врожденной краснухи относят дефекты формирования костей черепа, головного мозга (малый размер мозга, умственная отсталость), внутренних органов (желтуха, увеличение печени, миокардит и др.) и костей (участки разрежения костной ткани длинных трубчатых костей). В 15% случаев краснуха у беременных приводит к выкидышу, мертворождению.
При выявлении краснухи всегда осуществляется искусственное прерывание беременности.
Какие методы используют для диагностики краснухи?
Наиболее широкое применение в диагностике краснухи нашли серологические методы, в частности метод иммуноферментного анализа (ИФА).
- Иммунологическим маркером первичной инфекции является IgM к вирусу краснухи. IgM начинает вырабатываться в первые дни заболевания, достигает максимального уровня на 2—3 неделе и исчезает через 1-2 месяца. Но период циркуляции IgM антител может значительно варьировать в зависимости от инфекционного возбудителя и индивидуальных особенностей иммунного ответа организма.
- При инфицировании краснухой следовые количества IgM-антител к вирусу краснухи в некоторых случаях выявляются в течение 1-2 и более лет. Таким образом, их присутствие в крови беременной женщины не всегда является подтверждением первичного инфицирования в период беременности. Кроме того, специфичность даже лучших коммерческих тест-систем для обнаружения IgM-антител не абсолютна. В некоторых ситуациях, как следствие очень высокой чувствительности тестов, возможны неспецифические ложноположительные результаты. IgG выявляются на 2-3 дня позже, чем IgM, нарастают до максимума к месяцу от начала заболевания и персистируют в течение всей жизни. У зараженного плода противокраснушные IgM начинают вырабатываться с 16-24 недель и могут персистировать в течение длительного времени (до года и дольше). До 6 месячного возраста у новорожденного циркулируют материнские IgG, а затем у ребенка с врожденной краснухой в течение первого года жизни начинают продуцироваться специфические IgG.
- Так как риск патологии развития плода при остром первичном инфицировании вирусом краснухи во время беременности значителен, чтобы подтвердить или исключить факт недавнего инфицирования вирусом краснухи беременной женщины применяют ПЦР исследование биологических жидкостей на наличие РНК вируса краснухи и анализ крови методом ИФА на авидность IgG к вирусу краснухи.
С целью ранней диагностики краснухи у беременной или внутриутробного заражения для выявления РНК вируса краснухи методом ПЦР может быть использована:
- кровь из вены матери,
- кровь из пуповины, полученная путем кордоцентеза,
- околоплодные воды,
- ворсинки хориона, полученые от зараженных беременных женщин путем трансабдоминального амниоцентеза.
- Выявление в крови высокоавидных IgG антител (авидность IgG ≥70%) позволяет исключить недавнее первичное инфицирование.
Низкоавидные IgG-антитела (авидность IgG ≤ 50%), в среднем, выявляются в течение 3-5 месяцев от начала инфекции (это может в определенной степени зависеть от метода определения), но иногда вырабатываются и в течение более длительного срока. Само по себе выявление низкоавидных IgG-антител не является безусловным подтверждением факта свежего инфицирования, но служит дополнительным подтверждающим свидетельством в ряду остальных серологических тестов.
Кого нужно обследовать?

Особенно важна лабораторная диагностика краснухи у следующих категорий обследуемых:
- Женщины, которые планируют беременность, либо беременные с целью выявления группы риска. Если женщина ранее не болела краснухой, не уверена в том что болела, либо достоверно не знает об этом, необходимо провести исследование уровня специфического IgG методом ИФА. В случае положительного результата риск инфицирования плода отсутствует. В случае отрицательного результата рекомендуется проведение вакцинации. При этом планируемую беременность необходимо отложить на три месяца.
- Беременные с подозрением на инфицирование вирусом краснухи и взрослые люди с тяжелым течением, либо наличием осложнений краснухи. Необходимо определение специфических IgM и IgG и интерпретация результатов анализов у инфекциониста, для выбора дальнейшей тактики.
В целом диагностический алгоритм выглядит так:
- IgM – не обнаружены, IgG – не обнаружены, либо концентрация их не достаточна для защиты от инфекции. Рекомендуется: исключить контакт с больными краснухой, повторить обследование через 2 недели, в течение которых провести медицинское наблюдение за беременной. При повторном отрицательном результате провести третье серологическое обследование, продолжая медицинское наблюдение. При отрицательном анализе в третьем исследовании наблюдение прекратить, беременную предупредить о том, что она восприимчива к краснушной инфекции.
- IgM – не обнаружены, IgG – обнаружены, концентрация их соответствует защитному уровню. При первичном обследовании беременной на ранних сроках беременности, дальнейшее наблюдение по краснушной инфекции не показано.
- Обнаружены специфические антитела IgM к возбудителю краснухи. При этом IgG-антитела либо обнаружены, либо не обнаружены. Имеется риск врожденной патологии плода.
Показано повторное серологическое исследование через 2 недели, с дальнейшей консультацией инфекциониста. Для исключения перекрестного реагирования и влияния ревматоидного фактора, подтверждения/исключения диагноза рекомендуется сделать тест авидности IgG, провести количественный анализ на IgM и ПЦР исследование крови матери на наличие РНК вируса краснухи.
Новорожденные с признаками врожденной краснухи.
При подозрении у новорожденного внутриутробного инфицирования вирусом краснухи необходимо исследовать уровень IgМ в сыворотке крови новорожденного. Положительный результат анализа свидетельствует об острой инфекции. Диагноз может быть подтвержден, если в крови матери также выявляется положительный титр IgM. В тех случаях, когда инфицирование произошло в I или II триместре беременности, IgM может не выявляться. Тогда о наличии инфицирования можно судить по динамике IgG. При наличии инфицирования уровень IgG в первые месяцы жизни новорожденного растет.
При отсутствии инфицирования IgG в крови новорожденного либо не выявляется (мать серонегативна), либо падает (элиминация материнских антител).
Наличие специфических IgG у ребенка старше 6 месяцев указывает на внутриутробное инфицирование.
Что делать беременной женщине, если она оказалась в очаге краснухи?
Если беременная женщина, которая не болела краснухой, не делала прививку и не проводила определения иммунитета к вирусу краснухи, окажется в очаге краснушной инфекции (контакт с человеком, который болен краснухой), ей необходимо незамедлительно обратиться к инфекционисту!
Как было сказано выше, опасность заражения беременных женщин при контакте с больным краснухой существует лишь для тех женщин, которые восприимчивы к вирусу краснухи в следствие отсутствия защитного иммунитета. Наличие специфических антител (IgG к вирусу краснухи) свидетельствует о невосприимчивости пациентки.
Очень важно начать обследование по возможности на более ранних сроках после контакта. Если антитела к вирусу краснухи в защитных концентрациях обнаружены у женщины в первые 6 дней после контакта, то эти антитела являются следствием давно перенесенной краснухи. В этом случае женщина не восприимчива к вирусу краснухи, и контакт не представляет опасности для нее. Отсутствие антител или слабоположительный результат на ранних сроках обследования свидетельствует о том, что женщина не защищена против краснухи, и угроза заражения существует.
Но и отчаиваться заранее не стоит, так как известно, что восприимчивые женщины, контактировавшие с больными краснухой, могут не заболеть.
Для исключения заражения необходимо проводить повторное серологическое обследование в динамике через 2-4 недели после контакта.
Серологический контроль за контактировавшими женщинами необходимо осуществлять до конца 2-го триместра беременности.
Если женщина обращается на поздних сроках после контакта (через неделю и более после контакта с заболевшим) необходимо методом ИФА выявлять IgG, IgM и авидность IgG к вирусу краснухи, методом ПЦР исследовать кровь на РНК вируса краснухи.
Кроме визита к инфекционисту, женщина обязана обратиться к гинекологу, который назначит необходимые исследования для определения состояния плода (детальное УЗИ, скрининговые исследования 2го и 3го триместров). Если эти анализы, свидетельствуют о каком-либо неблагополучии в развитии ребенка, могут назначить процедуру амниоцентеза.
Далее, по результатам всех обследований и анализов решается вопрос о наличии врожденных пороков и прерывании беременности. Во многих странах краснуха, выявленная на первом триместре беременности, является показанием для прерывания беременности. При осложнении беременности краснухой на 14-16 неделях вопрос о рекомендации по сохранению беременности решается на консилиуме врачей. В случае невозможности сделать аборт беременной внутримышечно вводят иммуноглобулин в дозе 20–30 мл внутримышечно. В дальнейшем проводятся профилактические мероприятия по защите плода, лечение плацентарной недостаточности, профилактика и лечение не вынашивания беременности.
Профилактика краснухи у беременных женщин.

Для профилактики синдрома врожденной краснухи ВОЗ (Всемирная организация здравоохранения) рекомендует сочетать три принципиальных подхода к ликвидации краснухи и синдрома врожденной краснухи:
- вакцинация детей,
- вакцинация девушек-подростков
- вакцинация женщин детородного возраста, планирующих иметь детей.
По данным статистики не защищено от краснухи 11-30% женщин детородного возраста.
Если девушка или молодая женщина не болела краснухой и не привита, то перед тем, как планировать беременность, ей самой нужно подумать о соответствующей прививке.
- Нужно сдать кровь на антитела к краснухе .
- Если нет антител, необходимо сделать прививку от краснухи за 3 месяца до предполагаемой беременности. Вакцинация защищает практически в 100%, иммунитет после однократной прививки сохраняется в среднем 15-20 лет, потом иммунизацию можно повторить.
Необходимо помнить, что после введения краснушной вакцины не рекомендуется беременеть в течение 3 месяцев.
Но . Если беременность наступила раньше этого срока или была привита женщина, уже ожидающая ребенка, это не является показанием к прерыванию беременности.
В заключение хотелось бы напомнить, что безвыходных ситуаций не бывает! Они появляются лишь в том случае, если Вы позволяете им войти в свою жизнь. Родить здорового малыша не только необходимо, но и возможно!
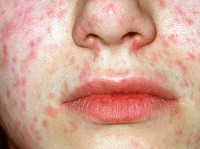
Краснуха при беременности – вирусная инфекция, передающаяся воздушно-капельным путем и провоцирующая тяжелые пороки развития у плода. Заболевание сопровождается увеличением лимфоузлов, гипертермией, кашлем, конъюнктивитом. Спустя 2-3 дня после заражения краснуха при беременности проявляется папулезной сыпью, патологические элементы изначально возникают на лице, затем распространяются на тело, руки и ноги. Для диагностики заболевания используются серологические тесты, позволяющие определить иммунологические маркеры IgM. Специфическое лечение отсутствует, при наличии тяжелых пороков развития плода краснуха при беременности является показанием к ее прерыванию.
Общие сведения
Опасность краснухи при беременности заключается еще и в том, что она способна протекать не только в острой, но и в хронической форме, никак клинически не проявляясь. В такой ситуации отсутствует возможность своевременно выявить риски для плода и определиться с дальнейшей тактикой ведения беременности с учетом наличия или отсутствия врожденной патологии малыша. Краснуха при беременности представляет различную степень угрозы в зависимости от срока эмбриогенеза. Заражение в первом триместре, особенно в первые недели, в 80% случаев заканчивается пороками развития. Во втором триместре риск неблагоприятного исхода наблюдается у 75% малышей, после 28 недель показатель снижается до 50%.

Причины краснухи при беременности
Краснуха при беременности вызывается возбудителем рода тогавирусов, тропным к эмбриональной и лимфоидной тканям. Заражение происходит преимущественно воздушно-капельным путем при тесном контакте с источником инфекции. Распространение вирусов начинается еще в инкубационном периоде, когда явные признаки болезни отсутствуют, что не позволяет исключить контакты с инфицированными людьми. Контагиозность сохраняется на протяжении 7 суток до появления сыпи и в течение 1-2 недель после ее возникновения. Краснуха при беременности также может передаваться бытовым путем при использовании общих предметов, на которых сохранились следы биологических жидкостей инфицированного человека. Доказано, что возбудитель присутствует не только в носоглоточной слизи, но и в крови, моче, кале.
Краснуха при беременности передается плоду по сосудистому руслу. Изначально патагент проникает в лимфатические узлы матери, поражает ткани дыхательных органов, после чего поступает в кровь, достигает плаценты и попадает в организм малыша. Окончательно последовательность тератогенного воздействия краснухи при беременности не изучена, однако доказано, что возбудитель провоцирует хромосомные изменения, способствует расстройству митотической активности эмбриональных клеток. Часто встречающиеся гидроцефалии, замедление умственного и физического развития при таком диагнозе обусловлены ингибицией и апоптозом тканей, расстройством циркуляции крови, вызванными пагубным воздействием вируса.
Симптомы краснухи при беременности
Краснуха при беременности, так же, как и вне ее, начинается с инкубационного периода, который длится 11-24 дня. Затем появляется характерный признак – увеличение и болезненность затылочных, шейных и околоушных лимфоузлов. Примерно треть женщин страдает от суставных болей, вызванных проникновением возбудителя в синовиальную жидкость. По истечении нескольких дней с момента возникновения этих симптомов краснуха при беременности проявляется мелкой папулезной сыпью розового цвета. Элементы могут сливаться между собой. Изначально они локализуются на коже лица, затем распространяются на тело и конечности. Исчезают высыпания в той же последовательности.
Краснуха при беременности сопровождается множественными эмбриопатиями. Со стороны плода, прежде всего, наблюдается характерная триада Грегга. Она включает в себя такие пороки, как глухота, слепота, поражение сердца. Не исключено развитие катаракты. Также краснуха при беременности становится причиной нарушения умственного и физического развития плода, врожденной дистрофии, ДЦП, идиопатической тромбоцитопенической пурпуры. При поражении женщины на поздних сроках вынашивания со стороны малыша возможны такие проявления, как васкулит, склонность к пневмониям с постоянными рецидивами, хроническая экзантема. Примерно в трети случаев краснуха при беременности заканчивается летальным исходом для ребенка.
Даже если краснуха при беременности не спровоцировала тяжелых врожденных пороков со стороны плода, что характерно для заражений во 2-3 триместре, она может иметь отдаленные последствия. В частности, заболевание способно давать отдаленные проявления в период полового созревания ребенка и вызывать панэнцефалит, недостаточное продуцирование гормона роста. Часто перенесенная матерью краснуха при беременности становится причиной возникновения инсулинозависимой формы сахарного диабета у ребенка в юношеском возрасте. Также возможны нарушения слуха, тиреоидит аутоиммунного происхождения.
Диагностика краснухи при беременности
Краснуха при беременности диагностируется путем проведения специфических серологических анализов, свидетельствующих о наличии антител к возбудителю в крови женщины. При выявлении симптомов или в случае нахождения будущей матери в очаге инфекции следует незамедлительно обратиться к акушеру-гинекологу и инфекционисту для проведения своевременного обследования и оценки рисков для здоровья плода. Краснуха при беременности чаще выявляется с помощью иммуноферментного метода (ИФА), который показывает уровень IgM. Антитела к возбудителю начинают циркулировать в крови больной через 7 суток после занесения патагента в организм и остаются там на протяжении 1-2 месяцев.
Из-за высокой опасности краснухи при беременности для малыша пациенткам назначается ПЦР (метод полимерной цепной реакции). Его цель заключается в подтверждении недавнего инфицирования женщины, определении РНК вируса. Как уже было сказано выше, также при подозрении на краснуху при беременности проводится ИФА крови на авидность IgG к возбудителю. О заражении свидетельствует присутствие в исследуемой биологической субстанции высокого количества антител титра IgM. Именно они говорят об остром течении заболевания. В данном случае следует установить вероятный период заражения, оценить состояние плода (используется преимущественно кордоцентез) и определиться с возможностью дальнейшего ведения беременности.
Лечение краснухи при беременности
Краснуха при беременности, возникшая до 12 недель, является абсолютным показанием к искусственному прерыванию, так провоцирует формирование тяжелейших пороков развития у плода. При инфицировании на сроке 13-28 недель эмбриогенеза собирается консилиум, который решает, есть ли возможность сохранения беременности. Если установлено, что краснуха при беременности не нанесла вреда здоровью ребенка или прерывание не осуществлялось по каким-либо другим причинам, пациентке вводится иммуноглобулин в дозировке 20-30 мл путем внутримышечной инъекции.
Специфическое лечение краснухи при беременности не разработано. Больным показана полная изоляция с целью предупреждения распространения инфекции и постельный режим. При необходимости назначается симптоматическая терапия. Краснуха при беременности может требовать введения жаропонижающих препаратов, спазмолитиков, противовоспалительных средств. Если принято решение о продолжении вынашивания плода, женщина заносится в группу высокого риска по развитию врожденных аномалий младенца. Дополнительно применяется лечение для профилактики плацентарной недостаточности, предполагающее употребление лекарственных средств для нормализации кровотока. Каких-либо особенностей в ведении родов или послеродового периода в случае перенесенной краснухи при беременности нет. Малыш может появиться на свет как при прохождении через естественные родовые пути, так и путем кесарева сечения.
Прогноз и профилактика краснухи при беременности
При диагностировании краснухи при беременности прогноз крайне неблагоприятный. Заражение в первом триместре в 80% случаев заканчивается развитием тяжелых пороков, несовместимых с жизнью. При продолжении вынашивания в 20% происходит мертворождение. Еще столько же детей, появившихся на свет с врожденной формой болезни, погибают в первый месяц жизни. У 30% женщин краснуха при беременности заканчивается самопроизвольным абортом. В 20% случаев продолжения вынашивания отмечается внутриутробная гибель плода. Именно поэтому такой диагноз на начальных сроках гестации является абсолютным показанием к прерыванию.
Специфическая профилактика краснухи при беременности заключается в исследовании серологического статуса женщины и проведении вакцинации по индивидуальным показаниям за 2-3 месяца до запланированного зачатия. Такой же подход применяется, если количество противокраснушных антител в крови ниже 15 МЕ/мл. Чтобы снизить вероятность развития краснухи при беременности на сроке до 16 недель в случае попадания пациентки в очаг инфекции, осуществляется введение иммуноглобулина, содержащего антитела к возбудителю. После зачатия вакцинация против краснухи противопоказана, хотя ее случайное проведение не является поводом для искусственного прерывания. Неспецифическая профилактика краснухи при беременности предполагает исключение контактов с возможными носителями инфекции и укрепление иммунитета.
ВИЧ-инфекция у беременных — это хроническое прогрессирующее инфекционное заболевание, вызванное возбудителем из группы ретровирусов и возникшее до зачатия ребенка или в гестационном периоде. Длительное время протекает латентно. При первичной реакции проявляется гипертермией, кожной сыпью, поражением слизистых, преходящим увеличением лимфоузлов, диареей. В последующем возникает генерализованная лимфаденопатия, постепенно снижается вес, развиваются ВИЧ-ассоциированные расстройства. Диагностируется лабораторными методами (ИФА, ПЦР, исследование клеточного иммунитета). Для лечения и профилактики вертикальной трансмиссии применяется антиретровирусная терапия.
МКБ-10

Общие сведения
ВИЧ-инфекция является строгим антропонозом с парентеральным нетрансмиссивным механизмом заражения от инфицированного человека. За последние 20 лет число впервые выявленных инфицированных беременных увеличилось почти в 600 раз и превысило 120 на 100 тысяч обследованных. Большинство женщин детородного возраста заразились половым путем, доля ВИЧ-позитивных пациенток с наркотической зависимостью не превышает 3%. Благодаря соблюдению правил асептики, достаточной антисептической обработке инструментов для инвазивных процедур и эффективному серологическому контролю удалось существенно сократить частоту инфицирования в результате профессиональных травм, гемотрансфузий, из-за использования загрязненного инструментария и донорских материалов. Более чем в 15% случаев достоверно определить источник возбудителя и механизм инфицирования не удается. Актуальность особого сопровождения ВИЧ-инфицированных беременных женщин обусловлена высоким риском заражения плода при отсутствии адекватного сдерживающего лечения.

Причины
Возбудителем заболевания является ретровирус иммунодефицита человека одного из двух известных типов — ВИЧ-1 (HIV-1) или ВИЧ-2 (HIV-2), представленных множеством подтипов. Обычно инфицирование происходит до начала беременности, реже — в момент или после зачатия ребенка, во время гестации, родов, послеродового периода. Наиболее распространенным путем передачи инфекционного агента у беременных является естественный (половой) через секрет слизистых зараженного партнера. Инфицирование возможно при внутривенном введении наркотических препаратов, нарушении норм асептики и антисептики во время инвазивных манипуляций, выполнении профессиональных обязанностей с возможностью контакта с кровью носителя или больного (медработники, парамедики, косметологи). При беременности роль некоторых искусственных путей парентерального заражения возрастает, а сами они приобретают определенную специфику:
- Гемотрансфузионное инфицирование. При осложненном течении беременности, родов и послеродового периода увеличивается вероятность кровопотери. Схемы лечения наиболее тяжелых кровотечений предполагают введение донорской крови и полученных из нее препаратов (плазмы, эритроцитарной массы). Инфицирование ВИЧ возможно при использовании тестированного на вирус материала от зараженного донора в случае забора крови в период так называемого серонегативного инкубационного окна, длящегося от 1 недели до 3-5 месяцев с момента попадания вируса в организм.
- Инструментальное заражение. Беременным пациенткам чаще, чем небеременным, назначают инвазивные диагностические и лечебные процедуры. Для исключения аномалий развития плода применяют амниоскопию, амниоцентез, биопсию хориона, кордоцентез, плацентоцентез. С диагностической целью выполняют эндоскопические исследования (лапароскопию), с лечебной — наложение швов на шейку матки, фетоскопические и фетальные дренирующие операции. Инфицирование через загрязненные инструменты возможно в родах (при ушивании травм) и при кесаревом сечении.
- Трансплантационный путь передачи вируса. Возможными вариантами решений для пар, планирующих беременность при тяжелых формах мужского бесплодия, являются инсеминация донорской спермой или ее применение для ЭКО. Как и в случаях с гемотрансфузиями, в таких ситуациях возникает риск заражения при использовании инфицированного материала, полученного в серонегативный период. Поэтому с профилактической целью рекомендуется применять сперму доноров, которые благополучно прошли анализ на ВИЧ через полгода после сдачи материала.
Патогенез
Распространение ВИЧ по организму происходит с кровью и макрофагами, в которые изначально внедряется возбудитель. Вирус обладает высокой тропностью к клеткам-мишеням, в мембранах которых содержится специфический протеиновый рецептор CD4, — Т-лимфоцитам, дендритным лимфоцитам, части моноцитов и В-лимфоцитов, резидентным микрофагам, эозинофилам, клеткам костного мозга, нервной системы, кишечника, мышц, сосудистого эндотелия, хорионтрофобласта плаценты, возможно, сперматозоидам. После репликации новая генерация возбудителя покидает инфицированную клетку, разрушая ее.
Наибольший цитотоксический эффект вирусы иммунодефицита оказывают на Т4-лимфоциты I типа, что приводит к истощению клеточной популяции и нарушению иммунного гомеостаза. Прогрессирующее снижение иммунитета ухудшает защитные характеристики кожи и слизистых, уменьшает эффективность воспалительных реакций на проникновение инфекционных агентов. В результате на финальных стадиях заболевания у больной развиваются оппортунистические инфекции, вызванные вирусами, бактериями, грибками, гельминтами, протозойной флорой, возникают типичные для СПИДа опухоли (неходжкинские лимфомы, саркома Капоши), начинаются аутоиммунные процессы, в конечном итоге приводящие к гибели пациентки.
Классификация
Отечественные вирусологи используют в работе систематизацию стадий ВИЧ-инфекции, предложенную В. Покровским. В ее основу положены критерии серопозитивности, степени выраженности симптоматики, наличия осложнений. Предложенная классификация отображает поэтапное развитие инфекции от момента заражения до окончательного клинического исхода:
- Инкубационная стадия. ВИЧ присутствует в организме человека, происходит его активная репликация, однако антитела не определяются, признаки острого инфекционного процесса отсутствуют. Длительность серонегативной инкубации обычно составляет от 3 до 12 недель, пациентка при этом является заразной.
- Ранняя ВИЧ-инфекция. Первичный воспалительный ответ организма на распространение возбудителя длится от 5 до 44 суток (у половины пациенток — 1-2 недели). В 10-50% случаев инфекция сразу принимает форму бессимптомного носительства, что считается более прогностически благоприятным признаком.
- Стадия субклинических проявлений. Репликация вируса и разрушение CD4-клеток приводят к постепенному нарастанию иммунодефицита. Характерным проявлением становится генерализованная лимфаденопатия. Скрытый период при ВИЧ-инфекции продолжается от 2 до 20 лет и более (в среднем — 6-7 лет).
- Стадия вторичной патологии. Истощение защитных сил проявляется вторичными (оппортунистическими) инфекциями, онкопатологией. Наиболее распространенными СПИД-индикаторными заболеваниями в России являются туберкулез, цитомегаловирусная и кандидозная инфекции, пневмоцистная пневмония, токсоплазмоз, саркома Капоши.
- Терминальный этап. На фоне тяжелого иммунодефицита отмечается выраженная кахексия, отсутствует эффект от применяемой терапии, течение вторичных заболеваний становится необратимым. Длительность финальной стадии ВИЧ-инфекции до гибели пациентки обычно составляет не более нескольких месяцев.
Практикующим акушерам-гинекологам чаще приходится оказывать специализированную помощь беременным, находящимся в инкубационном периоде, на раннем этапе ВИЧ-инфекции или ее субклиническом стадии, реже — при появлении вторичных расстройств. Понимание особенностей заболевания на каждом этапе позволяет выбрать оптимальную схему ведения беременности и наиболее подходящий способ родоразрешения.
Симптомы ВИЧ у беременных
Поскольку во время беременности у большинства пациенток определяются I-III стадии заболевания, патологические клинические признаки отсутствуют или выглядят неспецифичными. В течение первых трех месяцев после инфицирования у 50-90% зараженных наблюдается ранняя острая иммунная реакция, которая проявляется слабостью, незначительным повышением температуры, уртикарной, петехиальной, папулезной сыпью, воспалением слизистых оболочек носоглотки, влагалища. У некоторых беременных увеличиваются лимфатические узлы, развивается диарея. При значительном снижении иммунитета возможно возникновение кратковременных, слабо выраженных кандидозов, герпетической инфекции, других интеркуррентных заболеваний.
Если заражение ВИЧ произошло до наступления беременности, и инфекция развилась до стадии латентных субклинических проявлений, единственным признаком инфекционного процесса является персистирующая генерализованная лимфаденопатия. У беременной обнаруживается не меньше двух лимфоузлов диаметром от 1,0 см, расположенных в двух и более группах, не связанных между собой. При ощупывании пораженные лимфатические узлы эластичны, безболезненны, не соединены с окружающими тканями, кожные покровы над ними имеют неизмененный вид. Увеличение узлов сохраняется в течение 3 месяцев и более. Симптомы вторичной патологии, ассоциированной с ВИЧ-инфекцией, у беременных выявляются редко.
Осложнения
Наиболее серьезное последствие беременности ВИЧ-инфицированной женщины — перинатальное (вертикальное) инфицирование плода. Без адекватной сдерживающей терапии вероятность заражения ребенка достигает 30-60%. В 25-30% случаев вирус иммунодефицита попадает от матери к ребенку через плаценту, в 70-75% — во время родов при прохождении через инфицированные родовые пути, в 5-20% — через грудное молоко. ВИЧ-инфекция у 80% перинатально инфицированных детей развивается бурно, а симптомы СПИДа возникают в течение 5 лет. Наиболее характерными признаками заболевания являются гипотрофия, упорная диарея, лимфаденопатия, гепатоспленомегалия, задержка развития.
Внутриутробное инфицирование часто приводит к поражению нервной системы — диффузной энцефалопатии, микроцефалии, атрофии мозжечка, отложению внутричерепных кальцификатов. Вероятность перинатального заражения возрастает при острых проявлениях ВИЧ-инфекции с высокой виремией, значительном дефиците Т-хелперов, экстрагенитальных заболеваниях матери (сахарном диабете, кардиопатологии, болезнях почек), наличии у беременной инфекций, передающихся половым путем, хориоамнионите. По наблюдениям специалистов в сфере акушерства у пациенток, инфицированных ВИЧ, чаще наблюдаются угроза прерывания беременности, самопроизвольные выкидыши, преждевременные роды, возрастает перинатальная смертность.
Диагностика
С учетом потенциальной опасности ВИЧ-статуса пациентки для будущего ребенка и обслуживающего медицинского персонала тест на вирус иммунодефицита включен в перечень рекомендованных рутинных обследований при беременности. Основными задачами диагностического этапа являются выявление возможного инфицирования и определение стадии заболевания, характера его течения, прогноза. Для постановки диагноза наиболее информативны лабораторные методы исследования:
При поступлении на роды ранее необследованной беременной из маргинальных контингентов возможно проведение экспресс-анализа на ВИЧ с помощью высокочувствительных иммунохроматографических тест-систем. Для планового инструментального обследования инфицированной пациентки предпочтительны неинвазивные методы диагностики (трансабдоминальное УЗИ, допплерография маточно-плацентарного кровотока, кардиотокография). Дифференциальная диагностика на этапе ранней реакции проводится с ОРВИ, инфекционным мононуклеозом, дифтерией, краснухой, другими острыми инфекциями. При обнаружении генерализованной лимфаденопатии необходимо исключить гипертиреоз, бруцеллез, вирусные гепатиты, сифилис, туляремию, амилоидоз, красную волчанку, ревматоидный артрит, лимфому, другие системные и онкологические заболевания. По показаниям больную консультируют инфекционист, дерматолог, онколог, эндокринолог, ревматолог, гематолог.
Лечение ВИЧ-инфекции у беременных
Основными задачами ведения беременности при заражении вирусом иммунодефицита человека являются супрессия инфекции, коррекция клинических проявлений, предотвращение инфицирования ребенка. В зависимости от выраженности симптоматики и стадии заболевания назначается массивная политропная терапия антиретровирусными препаратами — нуклеозидными и ненуклеозидными ингибиторами обратной транскриптазы, ингибиторами протеазы, ингибиторами интегразы. Рекомендованные схемы лечения отличаются на разных сроках гестации:
- При планировании беременности. Во избежание эмбриотоксического эффекта женщинам с ВИЧ-позитивным статусом следует прекратить прием специальных препаратов до наступления фертильного овуляторного цикла. В таком случае удается полностью исключить тератогенное воздействие на ранних этапах эмбриогенеза.
- До 13 недели беременности. Антиретровирусные препараты применяют при наличии вторичных заболеваний, вирусной нагрузке, превышающей 100 тысяч копий РНК/мл, снижении концентрации Т-хелперов менее 100/мкл. В остальных случаях фармакотерапию рекомендуется прекратить для исключения негативных влияний на плод.
- С 13 по 28 недели. При диагностике ВИЧ-инфекции во II триместре или обращении инфицированной пациентки на этом сроке в экстренном порядке назначается активная ретровирусная терапия комбинацией из трех лекарственных средств — двух нуклеозидных ингибиторов обратной транскриптазы и одного препарата из других групп.
- С 28 недели до родов. Продолжается противоретровирусное лечение, осуществляется химиопрофилактика передачи вируса от женщины ребенку. Наиболее популярна схема, при которой с начала 28 недели беременная постоянно принимает зидовудин, а перед родами однократно – невирапин. В отдельных случаях используют резервные схемы.
Предпочтительным методом родоразрешения у беременной с диагностированной ВИЧ-инфекцией являются естественные роды. При их проведении необходимо исключить любые манипуляции, нарушающие целостность тканей, — амниотомию, эпизиотомию, наложение акушерских щипцов, использование вакуум-экстрактора. Из-за достоверного увеличения риска инфицирования ребенка запрещено применение препаратов, вызывающих и усиливающих родовую деятельность. Кесарево сечение выполняется после 38 недели гестационного срока при неизвестных показателях вирусной нагрузки, ее уровне больше 1 000 копий/мл, отсутствии дородовой антиретровирусной терапии и невозможности введения ретровира в родах. В послеродовом периоде пациентка продолжает прием рекомендованных противовирусных препаратов. Поскольку грудное вскармливание ребенка запрещено, лактация подавляется медикаментозно.
Прогноз и профилактика
Адекватная профилактика трансмиссии ВИЧ от беременной к плоду позволяет снизить уровень перинатального инфицирования до 8% и меньше. В экономически развитых странах этот показатель не превышает 1-2%. Первичная профилактика инфицирования предполагает использование барьерных контрацептивов, половую жизнь с постоянным проверенным партнером, отказ от употребления инъекционных наркотиков, использование стерильного инструментария при выполнении инвазивных процедур, тщательный контроль донорских материалов. Для предотвращения заражения плода важны своевременная постановка ВИЧ-инфицированной беременной на учет в женской консультации, отказ от инвазивной пренатальной диагностики, выбор оптимальной схемы антиретровирусного лечения и способа родоразрешения, запрет кормления грудью.
1. ВИЧ-инфекция и беременность: Монография / Барановская Е.И., Жаворонок С.В., Теслова О.А., Воронецкий А.Н., Громыко Н.Л. – 2011.
2. ВИЧ-инфекция у беременных: клиническое значение иммунных факторов: Автореферат диссертации/ Громыко Н.Л. – 2012.
3. Анализ клинического случая беременности у женщины с ВИЧ-инфекцией/ Мишина А.В., Незванова Т.В.// Вестник Совета молодых учёных и специалистов Челябинской области. - 2014- №5.
4. Беременность и перинатальные исходы у ВИЧ-инфицированных женщин: Автореферат диссертации/ Терехина Л.А. – 2008.
Что такое гепатит Б? Причины возникновения, диагностику и методы лечения разберем в статье доктора Александрова Павла Андреевича, инфекциониста со стажем в 14 лет.
Над статьей доктора Александрова Павла Андреевича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Вирусный гепатит В (Б) — острое и хроническое инфекционное заболевание, вызываемое вирусом гепатита В, с гемоконтактным механизмом передачи (через кровь), протекающее в различных клинико-морфологических вариантах, и возможным развитием цирроза печени и гепатоцеллюлярной карциномы. Всего в мире, по самым скромных оценкам, инфицировано более 250 млн человек.

Этиология
вид — вирус гепатита В (частица Дейна)
Развитие вируса гепатита Б происходит в гепатоцитах (железистых клетках печени). Он способен к интеграции в ДНК человека. Имеются 9 генотипов вируса с различными подтипами — генетическая изменчивость позволяет вирусу образовывать мутантные формы и ускользать от действия лекарств.
Имеет ряд собственных антигенов:
- поверхностный HbsAg (австралийский). Появляется за 15-30 дней до развития болезни, свидетельствует об инфицировании (не всегда). Антитела к HbsAg выявляются через 2-5 месяцев от начала заболевания, а сам HbsAg исчезает из крови (при благоприятном течении процесса);
- сердцевинный HbcorAg (ядерный, коровский). Появляется в инкубационном периоде и совместно с ним появляются антитела (HbcorAb). Длительное присутствие HbcorAg в крови свидетельствует о вероятной хронизации процесса (неадекватный иммунный ответ);
- антиген инфекциозности и активного размножения вируса (HbeAg). Появляется совместно с HbsAg и отражает степень инфицированности. Его продолжительная циркуляция в крови является свидетельством развития хронизации процесса, а антитела к нему являются благоприятным прогностическим признаком (не всегда, но по меньшей мере указывают на возможность более благоприятного процесса, срок их циркуляции после выздоровления окончательно не определён, но не более пяти лет после благоприятного разрешения процесса);
- HbxAg — регулятор транскрипции, способствует развитию гепатокарциномы.

Вирус гепатита В чрезвычайно устойчив к действию всевозможных естественных факторов окружающей среды, инактивируется при 60 °C за 10 часов, при 100 °C за 10 минут, при оптимальной температуре сохраняется до 6 месяцев, при автоклавировании погибает за 5 минут, в сухожаровом шкафу — через 2 часа, 2% раствор хлорамина убивает вирус за 2 часа. [1] [3]
Эпидемиология
Источник инфекции — только человек, больной острой или хронической формой инфекции.
Механизм передачи: гемоконтактный и вертикальный (от матери к ребёнку), не исключается трансмиссивный механизм передачи (например, при укусах комаров в результате раздавливания и втирания инфицированного тела комара в поврежденную ткань человека).
Пути передачи: половой, контактно-бытовой, гемотрансфузионный (например, при переливании крови или медицинских манипуляциях). Восприимчивость всеобщая. Заболеваемость — 30-100 человек на 100 тысяч населения (зависит от страны). Летальность от острых форм — до 2%. После перенесённого острого заболевания при условии выздоровления иммунитет стойкий, пожизненный.
Для заражения характерна малая заражающая доза (невидимые следы крови). [1] [2]
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы гепатита Б
Инкубационный период гепатита В длится от 42 до 180 дней (следует иметь в виду, что наличие клинической симптоматики характеризует лишь незначительную долю всех случаев заболевания).
Начало постепенное. Характерные синдромы:
- общей инфекционной интоксикации (проявляется как астеноневротический синдром);
- холестатический (нарушение секреции желчи);
- артрита;
- нарушения пигментного обмена (появление желтухи при уровне общего билирубина свыше 40 ммоль/л);
- геморрагический (кровоточивость кровеносных сосудов);
- экзантемы;
- отёчно-асцитический (скопление жидкости в брюшной полости);
- гепатолиенальный (увеличение печени и селезёнки).
При первых признаках гепатита B нужно обратиться к доктору.

Первые признаки гепатита B
Начальный (преджелтушный) период продолжается 7-14 дней. Чаще протекает по многообразному типу с болевыми ощущениями в различных суставах по ночам и утром, уртикарными высыпаниями, астеновегетативными проявлениями (снижение аппетита, апатия, нервозность, слабость, разбитость, повышенная утомляемость). Изредка развивается синдром Джанотти-Крости — симметричная, яркая пятнисто-папулёзная сыпь. Не исключены умеренные диспептические явления (расстройства пищеварения). К концу периода происходит потемнение мочи, обесцвечивание кала.

Желтушный период
Этот период продолжительностью около одного месяца характеризуется возникновением желтушного окрашивания кожи (различных оттенков) на фоне продолжающегося или ухудшающегося общего состояния. Характерна длительность и стойкость симптоматики. Появляется тяжесть и болезненность в правом подреберье, горечь во рту, тошнота, выражённый зуд кожи (практически не снимаемый никакими средствами). На фоне усиления астеноневротического компонента появляются геморрагические проявления, урежение пульса, гипотензия, отёки (отражает степень интоксикации и нарушения функций печени).

Выздоровление
Следующим этапом в развитии болезни является нормализации общего состояния, спадение желтухи и реконвалесценция, которая в зависимости от конкретной ситуации и состояния иммунной системы может закончиться как выздоровлением, так и движением развития заболевания в хроническое течение, характеризующееся маловыраженой неусточивой симптоматикой, преимущественно в виде слабости, периодического дискомфорта в правом подреберье, бурно сигнализирующим лишь на стадии цирроза и полиорганных осложнений.
- гепатиты другой этиологии;
- желтухи другой этиологии (например, гемолитическая болезнь, токсическое поражение, опухоли);
- малярия; ;
- лептоспироз;
- ревматоидный артрит.
Гепатит В у беременных
Острый гепатит характеризуется более тяжёлым течением у беременной, возникновении повышенного риска преждевременных родов, аномалий развития плода на ранних сроках и кровотечений. Вероятность передачи при острой форме зависит от сроков беременности: в первом триместре риск 10% (но более тяжёлые проявления), в третьем триместре — до 75% (чаще бессимптомное течение после родов). У большинства детей при заражении во внутриутробном и постнатальном периодах происходит хронизация инфекции. [1] [3] [6]
Патогенез гепатита Б
С движением кровяной массы вирус попадает в печеночную ткань, где локализуется в гепатоцитах и теряет свою протеиновую сферу в лизосомах. Происходит выход вирусной ДНК с последующим ресинтезом аномальных протеинов LSP, а параллельно образование новых частиц Дейна.
В процессе эволюции вирусчеловеческого взаимодействия возможно развитие двух вариантов:
При репликативном пути происходит следующее: белки LSP совместно с HbcorAg вызывают увеличение продукции гамма-интерферона, что приводит к активации главного комплекса гисотсовместимости (HLA), проистекает преобразование молекул гистосовместимости 1 и 2 классов, в результате чего клетка становиться для организма враждебной в антигенном формате.

Антигенпрезентирующие макрофаги содействуют изменению В-лимфоцитов в плазматические клетки и экспрессии ими агрессивных белков-антител к посторонним антигенам. В итоге на поверхности печёночных клеток формируются вирусспецифические иммунные комплексы (антиген + антитело + фракция комплемента С3в).
В динамике может реализоваться два сценария:
- в первом варианте запуск каскада комплимента ведёт к появлению в составе иммунных комплексов агрессивной фракции С9 (мембранатакующий комплекс) — наблюдается значительный некроз гепатоцитов без участия лимфоцитов (молниеносная форма гепатита В);
- при альтернативной варианте (наблюдающимся в большинстве случаев) каскад комплемента в силу иммуноиндивидуалистических свойств не активируется — тогда идёт умеренное разрушение Т-киллерами меченых антителами заражённых вирусом гепатоцитов. Образуются ступенчатые некрозы с образованием на месте гибели гепатоцитов соединительной ткани — рубцов (то есть острый гепатит В при плохом иммунном ответе постепенно переходит в хронический).
Непременным атрибутом патогенеза является формирование иммунопатологического процесса. Гибель гепатоцитов, инфицированных вирусом гепатита В, следует за счёт иммунокомпетентных частиц, Т-киллеров и макрофагальных элементов.
Серьёзным значением является нарушение свойств мембраны клеток печени, что сопровождается экскрецией (выделением) лизосомальных ферментов, разрушающих гепатоциты. Сообразно этому, гибель гепатоцитов происходит за счёт иммунокомпетентных клеток, лизосомальных ферментов и противопечёночных гуморальных аутоантител, то есть острая болезнь наступает (и благоприятно заканчивается) только при хорошем иммунитете, а при плохом идёт хронизация.
При тяжёлом цитолитическом синдроме (массивные некрозы гепатоцитов) возникает гипокалиемический алкалоз, острая печёночная недостаточность, печёночная энцефалопатия (ПЭП), церебротоксическое действие, нарушение функции обмена нервной ткани. [2] [3] [6]
Классификация и стадии развития гепатита Б
По цикличности течения:
- острый;
- острый затяжной;
- хронический.
По клиническим проявлениям:
- субклинический (инаппарантный);
- клинически выраженный (желтушный, безжелтушный, холестатический, фульминантный).
По фазам хронического процесса:
Группы риска хронического гепатита B
Хроническим гепатитом чаще страдают дети младше шести лет. При заражении в первый год жизни он развивается в 80–90 % случаев, от года до шести лет — в 30–50 %, у взрослых без сопутствующих заболеваний — менее чем в 5 %. [7]
Осложнения гепатита Б
Чем опасен гепатит Б
Заболевание может привести к острой печёночной недостаточности (синдрому острой печеночной энцефалопатии).
Выделяют четыре стадии болезни:
Диагностика гепатита Б
Многообразие форм, тесная взаимосвязь с иммунной системой человека и зачастую достаточно высокая стоимость исследований часто затрудняют принятие конкретного решения и диагноза в стационарный отрезок времени, поэтому во избежание роковых (для больного) ошибок следует подходить к диагностике с учётом всех получаемых данных в динамическом наблюдении:
- общеклинический анализ крови с лейкоцитарной формулой (лейкопения, лимфо- и моноцитоз, уменьшение СОЭ, тромбоцитопения);
- общий анализ мочи (появление уробилина);
- биохимический анализ крови (гипербилирубинемия в основном за счёт связанной фракции, повышение уровня АЛТ и АСТ, ГГТП, холестерина, щелочной фосфатазы, снижение протромбинового индекса, фибриногена, положительная тимоловая проба);
- маркеры гепатита В: HbsAg, HbeAg, HbcorAg, HbcorAb IgM и суммарные, HbeAb, anti-Hbs, ПЦР в качественном и количественном измерении);
- УЗИ органов брюшной полости, КТ и МРТ диагностика;
- фиброскан (применяется для оценки степени фиброза). [3][4]
Скрининг при хроническом гепатите
Пациентам с хроническим гепатитом В рекомендуется не реже чем раз в полгода проходить обследование: УЗИ органов брюшной полости, клинический анализ крови, АЛТ, АСТ, тест на альфа-фетопротеин. Скрининг позволяет вовремя заметить обострение болезни и начать специфическую терапию.
Лечение гепатита Б
Лечение острых форм гепатита В должно осуществляться в стационаре (учитывая возможность быстрых и тяжёлых форм болезни), хронических — с учётом проявлений.
Диета и режим при гепатите В
В острый период показан постельный режим, печёночная диета (№ 5 по Певзнеру): достаточное количество жидкости, исключение алкоголя, жирной, жареной, острой пищи, всё в мягком и жидком виде.
Медикаментозная терапия
При лёгкой и средней тяжести острого гепатита этиотропная противовирусная терапия (ПВТ) не показана. При тяжёлой степени и риске развития осложнений назначается специфическая противовирусная терапия на весь период лечения и возможно более длительное время.
В лечении хронических форм гепатита показаниями к назначению ПВТ является наличие уровня DNA HBV более 2000 МЕ/мл (при циррозе печении независимо от уровня), умеренное и высокое повышение АЛТ/АСТ и степени фиброза печёночной ткани не менее F2 по шкале METAVIR, высокая вирусная нагрузка у беременных женщин. В каждом конкретном случае показания определяются индивидуально, в зависимости от выраженности процесса, временной тенденции, пола, планирования беременности и другого.
Существует два пути противовирусного лечения:
- терапия пегилированными интерферонами (имеет ряд существенных противопоказаний и серьёзных побочных эффектов — не менее 12 месяцев);
- нуклеозидно-аналоговой терапии NA (используются препараты с высоким порогом резистентности вируса, длительно — не менее пяти лет, удобство применения, хорошая переносимость).
В отдельных случаях может рассматриваться применение комбинированной терапии.
Из средств патогенетической терапии в острый период используются внутривенно вводимые растворы 5% глюкозы, дезинтоксикантов, антиоксидантов и витамины. Показан приём энтеросорбентов, ферментных препаратов, при выраженном холестазе применяются препараты Урсодезоксихолевой кислоты, при тяжёлом течении — глюкокортикостероиды, методы аппаратного плазмофереза.
В хронической стадии заболевания при наличии соответствующей активности процесса и невозможности назначения ПВТ может быть показан приём групп гепатопротекторов и антиоксидантов. [1] [3]
Прогноз. Профилактика
Основное направление профилактики на сегодняшний день — это проведение профилактической вакцинации против гепатита В в младенческом возрасте (в том числе усиленная вакцинация детей, рождённых от матерей с гепатитом В) и далее периодические ревакцинации раз в 10 лет (или индивидуально по результатам обследования). Достоверно показано, что в странах, где была введена вакцинация, резко сократилось количество вновь выявленных случаев острого гепатита В.
Вторая составляющая стратегии профилактики включает обеспечение безопасности крови и её компонентов, использование одноразового или стерилизованного инструментария, ограничение числа половых партнёров и использование барьерной контрацепции. [1] [2]
Читайте также:

