Вирус пятнистой лихорадки скалистых гор
Обновлено: 19.04.2024
Другие названия патологии - горная лихорадка, клещевой риккетсиоз Америки, тифо-малярийная лихорадка.
Что провоцирует / Причины Пятнистую лихорадку скалистых гор:
Пятнистая лихорадка скалистых гор относится к группе заболеваний-риккетсиозов, вызываемых микроорганизмами бактериального происхождения из группы так называемых риккетсий. Микроорганизм, вызывающий данное заболевание, имеет очень важное свойство, отличающее его от сородичей: риккетсии пятнистой лихорадки способны расти и размножаться преимущественно внутри клеток организма и их ядер. Кроме того, на своей поверхности возбудитель несет огромное количество достаточно уникальных по своей структуре и природе антигенов. Эти два фактора во многом определяют признаки заболевания и особенности его лечения у заболевших. Риккетсии данной разновидности являются довольно нестойкими в окружающей среде: при нагревании их до температуры +50 °С или облучении ультрафиолетовыми лучами они быстро погибают.
Патогенез (что происходит?) во время Пятнистую лихорадку скалистых гор:
Передача заболевания происходит в основном от человека к человеку или от животного к человеку. Естественными переносчиками риккетсий в природе являются некоторые виды клещей, которых насчитывается около 14 разных видов. Основными животными, поражаемыми риккетсиями, являются грызуны (полевки, дикие кролики, земляные белки, зайцы и др.), а также ряд домашних животных (собаки, овцы, крупный рогатый скот и др.). Как известно, в процессе своего развития клещи проходят несколько последовательных фаз. Примечательно, что у насекомого, находящегося в любой фазе развития, можно обнаружить риккетсии. Возбудители выявляются даже в яйцах, отложенных зараженной самкой клеща.
Риккетсии попадают в организм здорового человека двумя основными путями. Прежде всего, это может произойти принепосредственном укусе инфицированным насекомым человека. Реже бывает иная ситуация - возбудитель попадает в организм при его втирании в кожу, что может произойти при раздавливании зараженных клещей и расчесывании данного участка.
Наибольшее количество заболевания выявляется среди населения сельской местности и у людей, занимающихся работой, связанной с длительным пребыванием в лесу (например, у охотников, геологов, лесников, лиц, задействованных на лесопилках). В странах тропиков случаи заболевания постоянно выявляются в течение всего года, за исключением периодов дождей, когда количество больных несколько уменьшается. В странах с более холодными климатическими условиями вспышки наблюдаются в основном весной и летом. Именно в эти периоды активность клещей-переносчиков является наиболее высокой. Крупные вспышки пятнистой лихорадки никогда не отмечаются. Случаи заболевания носят единичный характер.
У переболевшего человека всегда развивается иммунитет к возбудителю, однако случаи повторного заболевания в дальнейшем не исключены.
Заболевание распространено в основном в пределах американского континента. Наиболее часто болеющим является население следующих стран: США, Канада, Мексика, Панама, Бразилия, Колумбия.
Из места проникновения в организм возбудитель в дальнейшем попадает в кровоток, затем оседает на внутренней стенке кровеносных сосудов, где происходит его размножение. После этого в кровяное русло поступает большое количество микробных клеток, что соответствует периоду разгара заболевания. Именно сосудистые поражения являются тем важнейшим фактором, который в дальнейшем определяет все признаки заболевания. Изменения могут носить различную степень тяжести, вплоть до омертвления внутренней поверхности сосуда и других окружающих тканей. В результате поражения сосудов в дальнейшем развиваются такие тяжелые осложнения, как инсульты головного мозга, поражение почек, появление кожной сыпи и т. д. Достаточно часто страдающими органами являются печень, селезенка и лимфатические узлы.
Симптомы Пятнистую лихорадку скалистых гор:
Течение пятнистой лихорадки может быть разнообразным. Выделяют следующие ее формы:
- стертые, когда признаки заболевания выражены крайне незначительно;
- легкие, когда признаки заболевания выражены также не сильно, состояние больного остается практически нормальным, достаточно быстро происходит выздоровление;
- среднетяжелые формы;
- тяжелые формы, с обширными поражениями кожи и внутренних органов, когда в значительной степени страдает состояние больного;
- молниеносные формы.
При этом все признаки заболевания развиваются в течение короткого времени, они изначально являются тяжелыми, состояние больного страдает выраженно, может наступить смертельный исход. Однако чаще всего заболевание протекает в среднетяжелой и тяжелой формах.
Имеется скрытый период, который в среднем составляет от 2 до 14 дней. Начало болезни, как правило, достаточно быстрое: больной начинает испытывать озноб, температура тела достаточно быстро поднимается до 39-41 °С, а иногда и до более высоких значений. Постоянно беспокоят головные боли, болевые ощущения в области суставов и мышц. В более тяжелых случаях могут возникать тошнота и рвота, кровотечения из носа, нарушения сознания различной степени выраженности. В ряде случаев первые признаки начинают развиваться еще во время скрытого периода. Тогда больной предъявляет жалобы на общее недомогание, слабость, разбитость, озноб, умеренно выраженные головные боли.
Лихорадка при данном заболевании носит достаточно своеобразный характер. Подъемы температуры тела до значительных показателей происходят в вечернее время суток, в то время как утром она остается совершенно нормальной. В среднем лихорадочный период продолжается от 2 до 3 недель. Температура тела в последующем снижается не сразу, но постепенно, не более чем в течение 3-4 дней.
Первые проявления заболевания возникают не на коже, а на слизистых оболочках полости рта, в виде множества мелких пятен кровоизлияния. Сопутствующими признаками, которые в ряде случаев помогают заподозрить у больного верный диагноз, являются урежение частоты сердечных сокращений, понижение кровяного давления. При выслушивании сердца работа его кажется несколько приглушенной.
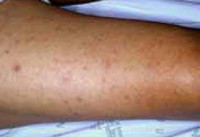
Кожные проявления возникают на 2-5-й день от поражения слизистых оболочек. Появляется сыпь, которая представляет собой красные пятна. Они существуют недолго и в скором времени сменяются небольшими узелками, кожа над которыми также приобретает розовато-красноватую окраску. В первую очередь очаги поражения возникают на локтях и запястьях, в дальнейшем они быстро распространяются на руки, на ноги. Поражение захватывает также ладони и подошвы, область груди, спины, волосистую часть головы. В самые последние дни заболевания сыпь также может появляться на коже лица и живота. Здесь она носит менее выраженный характер, нежели в других местах.
С каждым новым днем болезни кожные очаги поражения приобретают все более интенсивную окраску. В конце первой - начале второй недели заболевания они увеличиваются в размерах, группируются и сливаются между собой. С этих дней преобладающими на коже являются пятна кровоизлияний. При тяжелом течении эти элементы могут снова соединяться между собой, приобретая темно-красную или пурпурную окраску. Часто при этом в дальнейшем могут появляться участки омертвления кожи, особенно в области половых органов, на кончиках пальцев рук, на ушных раковинах. Возможно появление участков омертвения слизистой оболочки и более глубокорасположенных тканей в области неба. После того как температура тела нормализуется, сыпь проходит. На местах бывших очагов поражения остаются участки шелушения и избыточного отложения пигмента меланина.
При возникновении накожных очагов и их дальнейшем прогрессировании значительно нарушается состояние больного. Наиболее яркими признаками этого являются интенсивная, постоянно беспокоящая головная боль, повышение чувствительности кожи к болевым раздражителям. Больной беспокоен, по ночам не может уснуть, в некоторых случаях отмечаются те или иные разновидности нарушения сознания. Могут иметь место бред и судорожные припадки, напоминающие эпилептические. При проверке рефлексов с сухожилий рук и ног они оказываются повышенными, кроме того, начинают выявляться патологические рефлексы, т. е. те, которые у нормальных людей никогда не встречаются. В более тяжелой ситуации может наступить полный паралич нерва, ответственного за иннервацию каких-либо органов, чувствительности или мышц шеи и головы. При развитии таких нарушений со стороны нервной системы в дальнейшем они долгое время восстанавливаются. Обычно эти нарушения у больного сохраняются от нескольких недель до нескольких месяцев.
В периоде разгара заболевания при обследовании такого больного можно выявить замедление сердечного ритма, сильнейшее понижение кровяного давления (вплоть до обмороков). Если же, напротив, развивается ускорение сердечной деятельности, то это является гораздо менее благоприятным в отношении выздоровления и дальнейшей жизни признаком.
Аппетит у таких больных значительно снижен, нередко они вообще отказываются от какой-либо еды. Отмечается склонность к запорам. Увеличены размеры печени и селезенки, нередко бывает желтушность кожных покровов. У всех заболевших при исследовании общего анализа мочи в нем оказывается повышенным содержание белка. При проведении общего анализа крови в некоторых случаях возможно обнаружение ускорения реакции оседания эритроцитов (РОЭ).
При молниеносных формах заболевания, которые в литературе описаны только в качестве единичных случаев и являются большой редкостью, больной с самого начала болезни может впасть в коматозное состояние. В дальнейшем в течение нескольких дней наступает смертельный исход.
Во время выздоровления состояние больного нормализуется не сразу, но постепенно. Нарушенные же функции внутренних органов, особенно центральной нервной системы (головного и спинного мозга) восстанавливаются крайне медленно.
У части заболевших основное заболевание в дальнейшем может осложняться присоединением других инфекций или нарушений со стороны внутренних органов. Чаще всего в качестве таковых выступают воспалительные процессы со стороны радужной оболочки глаза, образование тромбов в крупных подкожных венозных сосудах (тромбофлебиты), воспаление легких, кровотечения, нарушение подвижности или полная ее утрата в той или иной группе мышц.
Диагностика Пятнистую лихорадку скалистых гор:
Диагноз заболевания в клинике можно подтвердить при помощи микроскопии материала, полученного от больного, с целью поиска возбудителей, постановки химических реакций, направленных на обнаружение их антигенов. При положительном результате исследований сомнений относительно диагноза, как правило, не остается.
Лечение Пятнистую лихорадку скалистых гор:
Терапия пятнистой лихорадки скалистых гор во всех случаях непременно должна быть комплексной и всеобъемлющей. Самым важным является назначение таким больным антибактериальных препаратов различных групп. Это должно производиться только врачом, имеющим соответствующую квалификацию. Курс терапии назначается на весь период заболевания, а также в течение 2 дней после прекращения лихорадки и нормализации температуры тела. Особое внимание должно уделяться уходу за кожей больного с целью профилактики инфекционных осложнений.
Дополнительные способы лечения при данной разновидности риккетсиоза включают в себя назначение сердечных, сосудистых препаратов, повышающих артериальное давление. Если больной имеет нарушения сознания, сопровождающиеся возбуждением и судорожными припадками, то ему назначают различные психотропные средства, транквилизаторы, успокаивающие препараты. С целью предупреждения образования тромбов применяются противосвертывающие препараты. При выраженных нарушениях состояния больного при тяжелой степени заболевания назначают препараты гормонов коры надпочечников.
Также всегда следует уделять повышенное внимание гигиене полости рта больного. Назначаются постельный режим и полный покой, диета, обогащенная витаминами и питательными веществами.
Производится также активная борьба с клещами-переносчиками риккетсий.
Прогноз. Во всех случаях достаточно серьезен. При тяжелом течении заболевания почти всегда неблагоприятен. Во время некоторых вспышек XX в. смертность от пятнистой лихорадки скалистых гор достигала 80% и более. В наше время в среднем она составляет не более 10-20%.
Профилактика Пятнистую лихорадку скалистых гор:
Основной комплекс мероприятий по профилактике заболеваний направлен на борьбу в местностях, где регистрируются вспышки, с животными - источниками (особенно, грызунами) и переносчиками (клещами) риккетсий. Наиболее распространено применение так называемых акари-цидных препаратов - по аналогии с инсектицидами, только их действие направлено на уничтожение не насекомых, а клещей. Широко рекомендуют использовать индивидуальные средства защиты от укусов клеща: ношение одежды с длинным рукавом, высоких сапог, в которые заправляются штаны. Лучше всего носить одежду из достаточно плотной ткани. Рекомендуется как можно меньшие площади кожи оставлять открытой.
Если в какой-либо местности за последнее время регистрируется весьма значительное количество случаев заболевания, то здесь проводится вакцинация населения по эпидемиологическим показаниям. Для этого применяется специальная клещевая или желточная вакцина.
К каким докторам следует обращаться если у Вас Пятнистая лихорадка скалистых гор:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пятнистую лихорадку скалистых гор, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Цуцугамуши – это острый риккетсиоз, протекающий с лихорадкой, очаговыми васкулитами и периваскулитами различных органов - ЦНС, сердца, легких, почек. Клинические проявления цуцугамуши характеризуются наличием высокой температуры тела, первичного аффекта, пятнисто-узелковой сыпи на коже, генерализованной лимфаденопатии. Частыми осложнениями цуцугамуши служат менингоэнцефалит, миокардит, перикардит, плеврит, гломерулонефрит, перитонит. Диагноз устанавливается с помощью иммунологических методов (РСК, РИГА, РНИФ, ИФА). Лечение лихорадки цуцугамуши проводится антибиотиками (тетрациклинами, макролидами, хлорамфениколом и др.).
МКБ-10
Общие сведения
Цуцугамуши (японская речная лихорадка, сыпной тиф джунглей, краснотелковый риккетсиоз) - клещевая лихорадка с природно-очаговой распространенностью, вызываемая риккетсиями. Подобно другим риккетсиозам, цуцугамуши протекает с интоксикацией, типичным первичным аффектом, лимфаденопатией, макуло-папулезной сыпью.
Основные природные очаги лихорадки цуцугамуши расположены в странах Центральной, Восточной и Юго-Восточной Азии, Индонезии, Австралии, Океании. Также случаи риккетсиоза регистрируются в Таджикистане и на территории России (в Приморье, на Камчатке, Сахалине). Восприимчивость к заболеванию довольно высокая: в отдельных регионах ежемесячно лихорадка развивается у 3% населения. Наибольшей заболеваемости цуцугамуши подвержены жители сельской местности и приезжие (в основном, туристы).

Причины цуцугамуши
Хранителями и переносчиками инфекции в природных очагах служат личинки краснотелковых клещей, передающие возбудителя цуцугамуши трансфазово и трансовариально. Также в процесс циркуляции риккетсий в природных очагах вовлекаются мелкие грызуны, насекомоядные, сумчатые. Полученный при кровососании возбудитель болезни, передается личинкой нимфам, а затем взрослым клещам, которые осуществляют трансовариальную передачу риккетсий следующему поколению личинок. Таким образом, только новое поколение личинок краснотелковых клещей в следующем сезоне может являться переносчиком цуцугамуши.
Личинки нападают на животных и людей в травянистых кустарниковых зарослях. Заражение происходит трансмиссивным путем во время кровососания. Сезонность лихорадки цуцугамуши неодинакова в различных эпидемических очагах; обычно пик заболеваемости приходится на май и сентябрь. Иммунитет после перенесенной инфекции носит строго специфический и непродолжительный характер; повторные случаи заболевания цуцугамуши возможны уже спустя 3 года.
Патогенез
В месте укуса клеща и внедрения возбудителя возникает очаговое изменение кожи – первичный аффект. Дальнейшее распространение риккетсий по лимфатическим путям сопровождается воспалительной реакцией в виде регионарных лимфаденитов и лимфангитов. При попадании в кровяное русло риккетсии начинают размножаться в эндотелии сосудов, вызывая десквамацию эндотелиальных клеток, гранулематозное воспаление, развитие очаговых васкулитов и периваскулитов во внутренних органах: почках, сердце, легких, ЦНС. Развитие массивной риккетсиемии сопровождается интоксикацией.
Симптомы цуцугамуши
Инкубационный период может длиться от 5 до 21 суток (в среднем 7-11 дней). Тяжесть лихорадки цуцугамуши варьирует от стертых и легких до крайне тяжелых форм, заканчивающихся летально.
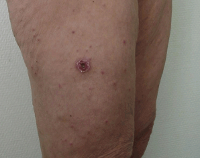
Типичное начало цуцугамуши внезапное – с резкого повышения температуры до 38—39°С, которая без лечения держится от 1 до 3-х недель. Лихорадка сопровождается ознобами, нарастающими симптомами интоксикации, регионарным лимфаденитом. При тщательном осмотре кожных покровов больного цуцугамуши обнаруживается первичный аффект в месте ворот инфекции в виде воспалительного инфильтрата, имеющего тенденцию к увеличению размеров.
Вначале на месте укуса личинки клеща возникает уплотнение и гиперемия кожи диаметром 0,2 см, на верхушке которого образуется везикула. На месте вскрывшейся везикулы формируется язвочка, покрытая струпом, с венчиком гиперемии по периферии. В результате трансформаций участок измененной кожи увеличивается до 2-3 см. Первичный аффект сохраняется в течение 2-3-х недель.
Осложнения
Поражение сердечно-сосудистой системы при лихорадке цуцугамуши сопровождается брадикардией, которая при развитии миокардита сменяется тахикардией, умеренным снижением АД, изменениями ЭКГ. Со стороны дыхательной системы обнаруживаются признаки фарингита, трахеита и трахеобронхита. При тяжелых формах цуцугамуши возникает интерстициальная пневмония, обусловленная образованием гранулем в мелких сосудах.
При наслоении вторичной бактериальной инфекции возможны очаговые и даже долевые пневмонии. На поражение ЦНС при лихорадке цуцугамуши указывают сильные головные боли, нарушения сознания, бред, зрительные галлюцинации, менингеальные симптомы, тремор, судороги и др. В период реконвалесценции возможно развитие осложнений в виде перикардита, плеврита, абсцесса легких, менингоэнцефалита, гломерулонефрита, перитонита, тромбофлебита.
Диагностика
Отправными пунктами для постановки предварительного диагноза служат данные эпидемиологического анамнеза (пребывание в природных очагах цуцугамуши), наличие лихорадки, первичного аффекта, кожной сыпи, генерализованной лимфаденопатии, признаков поражения нервной, сердечно-сосудистой, дыхательной, выделительной систем. Лабораторное подтверждение цуцугамуши проводится с помощью серологических реакций (РСК, РИГА, РНИФ, ИФА). Применяется выделение культуры R.tsutsugamushi в опытах на белых мышах.
Лихорадку цуцугамуши необходимо дифференцировать от заболеваний, имеющих сходные клинические проявления:
- эпидемического сыпного тифа;
- лихорадки денге;
- геморрагических лихорадок;
- кори;
- вторичного сифилиса.
Лечение цуцугамуши
Препаратами выбора для проведения этиотропной терапии лихорадки цуцугамуши служат антибиотики тетрациклинового ряда (тетрациклин, доксициклин), хлорамфеникол, макролиды, фторхинолоны, рифампицин. Антибактериальная терапия позволяет значительно сократить продолжительность лихорадочного периода и предупредить летальный исход. Патогенетическое лечение лихорадки цуцугамуши включает инфузионную дезинтоксикационную терапию, по показаниям – использование сердечных гликозидов, глюкокортикостероидов.
Прогноз и профилактика
До применения противомикробных препаратов летальность от лихорадки цуцугамуши достигала 20% и более. В настоящее время благодаря современной антибиотикотерапии смертельные исходы практически не регистрируются. Предупреждение эпидемических вспышек цуцугамуши в эндемичных районах достигается с помощью противоклещевых мероприятий: вырубки зарослей кустарника, обработка мест выплода краснотелковых клещей. Индивидуальная защита обеспечивается использованием специальной одежды и репеллентов. Для активной профилактики цуцугамуши разработана живая ослабленная вакцина и антибиовакцина.
Марсельская лихорадка – острое инфекционное заболевание, вызываемое внутриклеточными бактериями риккетсиями. Диагностическая триада включает наличие первичного аффекта, регионарного лимфаденита, кожной сыпи. Также наблюдается лихорадка, слабость, миалгия, умеренная головная боль, артралгия, гиперемия лица, реже – гепатоспленомегалия. Диагностика базируется на обнаружении антител к возбудителю и самой риккетсии в кожном биоптате, крови. Лечение включает этиотропную (антибактериальную) терапию и симптоматические средства: дезинтоксикационные, жаропонижающие, ангиопротекторы.
МКБ-10
Общие сведения
Марсельская лихорадка (прыщевидная лихорадка, собачья болезнь, инфекционная экзантема Средиземного моря) представляет собой болезнь с трансмиссивным путем передачи. Впервые инфекция была описана французскими врачами Конором и Брюшем в 1910 году в Тунисе. В 20-е годы ХХ века исследовалась в Марселе французскими учеными Ольмерами, что отразилось на названии нозологии. Распространена в странах побережья Средиземного, Каспийского, Черного морей. Половозрастные особенности отсутствуют. Обычно диагностируется с мая по октябрь, на юге может выявляться круглогодично. Группами риска являются собаководы, дети, ветеринары, жители сельских районов.

Причины
Возбудителем инфекции является бактерия риккетсия (Rickettsiaconori). Источником инфекции становятся собаки, ежи, шакалы, грызуны и некоторые другие млекопитающие. Переносчики инфекции – клещи, чаще всего собачьи, среди которых реализуется длительное сохранение заразности (более года) и трансовариальная передача риккетсий. Сезонное увеличение количества случаев болезни связано с выплодом и активностью переносчиков, при этом важную роль играют как молодые особи, так и перезимовавшие взрослые клещи. Самки откладывают миллионы яиц, очень часто – рядом с местами обитания животных, особенно домашних (конуры для псов).
Собачьи или европейские лесные клещи обитают на территории бывшего СССР, Азии, Европы и Северной Африки. Путь передачи человеку – через присасывание, при растирании клеща голыми руками, раздавливании переносчика вблизи слизистых оболочек рта, носа, глаз. Факторами риска развития тяжелых форм болезни, составляющих до 6% от общего числа случаев, являются сахарный диабет, хронический алкоголизм, дефицит глюкозо-6-фосфатдегидрогеназы, сердечно-сосудистая патология, терминальная почечная недостаточность.
Патогенез
Присасывание переносчика обеспечивает попадание возбудителя в толщу дермы пациента. На месте внедрения развивается первичный аффект: воспаление, отек, язвенное поражение кожи. Затем инфекционные агенты проникают в лимфатические сосуды, регионарные узлы с развитием воспалительных изменений. Из лимфатической системы риккетсии попадают в системный кровоток. Бактерии обитают внутриклеточно, обладают тропностью к эндотелию, в клетках которого размножаются, что провоцирует тромбоэндоваскулит мелких сосудов и образование специфических гранулем.
Диссеминированное поражение сосудов приводит к образованию лимфогистиоцитарных инфильтратов в ЦНС, легких, почках, щитовидной железе, коре надпочечников и снижению функций этих органов, что усугубляет коагулопатию и стимулирует тромбообразование. Токсины, выделяемые бактериями, способствуют возникновению интоксикационных, аллергических реакций, общей сенсибилизации организма, транзиторному снижению уровня CD4 + -лимфоцитов. Возбудители марсельской лихорадки вызывают значительное увеличение числа молекул моноцитарного хемоаттрактантного белка, фактора Виллебранда, продуктов деградации фибрина, интерлейкина-8, индуцируют активацию toll-подобных рецепторов адгезии эндотелия.
Симптомы марсельской лихорадки
Болезнь начинается внезапно на фоне полного здоровья с повышения температуры тела до 38,5° C и выше, озноба, умеренной головной боли, бессонницы, выраженной слабости, болей в мышцах и суставах, реже рвоты. Могут наблюдаться запоры и снижение диуреза. Лицо становится одутловатым, покрасневшим, слизистые оболочки зева и глаз гиперемированы. На 2-4 сутки заболевания на груди и животе появляется пятнисто-папулезная, везикулезная сыпь, которая распространяется на конечности, ладони, подошвы, шею, лицо. Высыпания оставляют после себя пигментацию, сохраняющуюся до 3-х месяцев. Настораживающими симптомами считаются обильные геморрагии на коже и слизистых оболочках, кровотечения, кровохарканье, резкое снижение диуреза.
Осложнения
Несвоевременное обращение к врачу, пожилой возраст и отягощенный преморбидный фон – ишемическая болезнь сердца, лимфогранулематоз, другие хронические соматические патологии, ожирение, злоупотребление табаком и алкоголем – способствуют развитию осложнений. Самыми частыми негативными последствиями являются тромбофлебиты, ларинготрахеиты, бронхиты, пневмонии, плевропневмонии, тромбоэмболии. Реже встречаются менингоэнцефалиты, делирий, тифозный статус, инсульты, синкопальные состояния, анасарка, синдром Гийена-Барре, потеря слуха из-за поражения слухового нерва, рабдомиолиз, острая почечная недостаточность, эндокардиты, перикардиты, аритмия, фибрилляция предсердий.
Диагностика
Обязательными считаются консультации инфекциониста, дерматовенеролога. Необходимо уточнение факта присасывания клеща, наличия домашних питомцев (собак), пребывания в лесостепных зонах, средиземноморских странах, парках, на туристических маршрутах. Объективными, лабораторными и инструментальными критериями марсельской лихорадки являю тся:
- Внешний осмотр. При физикальном исследовании обнаруживается инфильтрат с черной корочкой либо язвой в центре, увеличение, болезненность регионарных лимфатических узлов, гиперемия лица, зева, инъекция сосудов конъюнктивы, макулопапулезная, везикулезная, редко геморрагическая сыпь на теле, более яркая на нижних конечностях, склонность к брадикардии и артериальной гипотензии, гепатоспленомегалия.
- Лабораторные исследования. В общем анализе крови наблюдается лейкопения, лимфоцитоз, тромбоцитопения, ускорение СОЭ, реже – анемия. При биохимическом исследовании крови выявляется увеличение активности АЛТ, КФК, ЛДГ, АСТ, гипонатриемия. Перспективным методом для прогнозирования тяжести и исхода болезни считается определение уровня растворимых фракций селектинов как маркеров поражения эндотелия. В общеклиническом анализе мочи обнаруживается незначительная альбуминурия, микрогематурия.
- Выявление инфекционных агентов. ПЦР-исследование может применяться с первых дней заболевания, проводится с кровью, биоптатами, взятыми из первичного аффекта либо участка кожи с сыпью. Серологические методы используются для ретроспективной диагностики, наиболее информативным является ИФА – значительный рост титра антител возникает с 5-10 дня болезни и становится диагностически значимым к 45 суткам.
- Лучевые методы. Рентгенография органов грудной клетки необходима для проведения дифференцировки с другими заболеваниями, верификации вторичной пневмонии. УЗИ лимфоузлов подтверждает увеличение размеров, гипоэхогенность, однородность структуры. УЗИ брюшной полости в 50% случаев определяет гепатомегалию, в 30% – увеличение селезенки. ЭКГ может быть в пределах нормы, но чаще выявляется брадикардия.
Дифференциальную диагностику осуществляют с менингококковой инфекцией, ветряной оспой, сибирской язвой, туляремией, корью, болезнью кошачьей царапины, брюшным, крысиным, сыпным тифом, пятнистой лихорадкой Скалистых гор, краснухой, ГЛПС, геморрагическими лихорадками, трихинеллезом, североазиатским клещевым риккетсиозом, паратифами А, В, сепсисом, иксодовым клещевым боррелиозом, сифилисом, тромбоцитопенической пурпурой, синдромом Вискотта-Олдрича, аллергическими реакциями.
Лечение марсельской лихорадки
Пациенты с подозрением на данную инфекцию неконтагиозны, но должны госпитализироваться по эпидемиологическим и клиническим показаниям. Вводится постельный режим до устойчивого снижения температуры тела в течение 5-6 дней. Диета включает легкоусвояемые питательные блюда комнатной температуры, исключает алкоголь, приправы, жареную пищу. При отсутствии пищевой аллергии рекомендуется вводить в рацион продукты, богатые витамином С (киви, цитрусовые).
Этиотропными препаратами, применяемыми в терапии марсельской лихорадки, считаются антибиотики (тетрациклин, доксициклин, азитромицин, кларитромицин). Также используются дезинтоксикационные средства (ацесоль, сукцинатсодержащие, глюкозо-солевые растворы), ангиопротекторы (рутозид), жаропонижающие (целекоксиб). Необходимо исключить аспирин-содержащие медикаменты. Для уменьшения выраженности геморрагического синдрома назначаются препараты кальция, аминокапроновая, транексамовая кислота.
Прогноз и профилактика
Своевременное обращение в медицинское учреждение и течение патологии в легкой либо среднетяжелой форме позволяют прогнозировать благоприятный исход. Смерть больных регистрируется в 2-6% случаев, обычно – среди пациентов пожилого возраста с вторичными бактериальными пневмониями и декомпенсацией хронических заболеваний. Специфическая профилактика (вакцина) пока не разработана. К неспецифическим мерам относят рекомендации по недопущению контактов с бездомными животными, отлову бродячих собак, использованию спреев, защитной одежды, репеллентов против клещей, проведению обработки мест массового пребывания людей инсектицидами в начале сезона.
Пятнистая лихорадка Скалистых гор – это острый природно-очаговый зооноз с преимущественно трансмиссивным механизмом передачи, вызываемый риккетсиями. Клиническая картина характеризуется наличием лихорадки, общеинтоксикационного синдрома, обильной макуло-папулезной сыпи с геморрагическим компонентом, признаков поражения нервной и сердечно-сосудистой систем. Диагностика основана на обнаружении серологических маркеров в сыворотке крови пациента. Используется метод ПЦР. Лечение проводится антибактериальными препаратами из группы тетрациклинов. Параллельно назначается симптоматическая терапия.
МКБ-10
Общие сведения

Причины
Возбудитель пятнистой лихорадки – грамотрицательная палочка Rickettsia rickettsii. Отличается выраженным полиморфизмом. В клетках обнаруживается как в цитоплазме, так и в ядре. Микроорганизм чувствителен к нагреванию, быстро инактивируется при температуре свыше 50° С и под воздействием дезинфицирующих средств. Устойчив к замораживанию, долго сохраняется в высушенном состоянии. Резервуар и источник инфекции – дикие грызуны, рогатый скот, собаки. Кроме того, переносчиками и стойким резервуаром считаются иксодовые клещи определенных видов. Человек является случайным хозяином. Заражение происходит при укусе насекомого либо при раздавливании и втирании клеща в области расчесов. У переносчика риккетсии персистируют в течение всей жизни, передаются трансовариально.
Патогенез
Патогенез пятнистой лихорадки Скалистых гор связан с тропностью риккетсий к клеткам эндотелия. Первичный очаг после укуса клеща не образуется. Паразит попадает в регионарные лимфатические узлы, а затем в системный кровоток. Патоген фиксируется на клетках эндотелия, проникает в них и способствует развитию некроза. Преимущественно поражаются сосуды мелкого и среднего калибра различной локализации. Вследствие этого образуются пристеночные тромбы, усиливается продукция биологически активных веществ с увеличением степени интоксикации, начинают вырабатываться антитела к эндотелиоцитам.
Вокруг пораженных сосудов формируются инфильтраты, состоящие из лимфоцитов, макрофагов, плазмоцитов и микроскопически напоминающие гранулемы. Развиваются деструктивные или деструктивно-пролиферативные васкулиты. При вовлечении в патологический процесс мышечной стенки сосудов наблюдаются панваскулиты. Наиболее часто встречается поражение сосудов почек, надпочечников, кожи, сердца и головного мозга. Характерная сыпь является следствием патоморфологических изменений сосудов кожи. При обтурации просвета тромбом формируются некрозы соответствующих анатомических областей.
Классификация
Течение риккетсиоза может быть разнообразным и сопровождаться различными симптомами. Основная триада заболевания включает выраженную лихорадочную реакцию, головную боль и характерную сыпь, которая появляется за короткий промежуток времени. В клинической практике преобладают среднетяжелые и тяжелые формы заболевания. Американские ученые предложили следующую классификацию пятнистой лихорадки Скалистых гор:
- Амбулаторная форма. Наблюдается субфебрильная температура. Выявляется незначительная интоксикация с умеренным ощущением недомогания, слабости. Высыпания могут быть нетипичными, с нехарактерной локализацией или отсутствовать вообще.
- Абортивная форма. Отмечается резкий подъем температуры до высоких цифр. Лихорадочный период составляет около 7 дней. Специфическая сыпь также сохраняется примерно в течение недели, потом исчезает, сменяясь длительной пигментацией и шелушением.
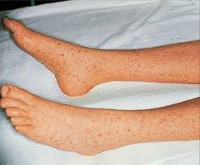
- Типичная форма. Формируется типичная клиническая картина с выраженной лихорадкой продолжительностью около 3 недель, головными и мышечными болями. Геморрагическая сыпь вначале выявляется на конечностях, затем распространяется к центру тела.
- Молниеносная форма. Характеризуется крайне тяжелым течением с выраженной интоксикацией и декомпенсацией состояния. Больной с первых дней может впасть в кому. В большинстве случаев завершается летальным исходом через 4-5 дней.
Симптомы лихорадки
Инкубационный период может составлять до 2 недель, в среднем длится 7 дней. Иногда разгару заболевания предшествует короткий продромальный период, проявляющийся недомоганием, головными болями, потерей аппетита. Обычно заболевание начинается остро с резкого подъема температуры тела до 39-41° С, выраженных артралгий, миалгий и головных болей. Возможны боли в животе, имитирующие острый аппендицит (чаще у детей). У некоторых больных выявляются отеки дорсальной стороны ладоней. Нередко возникает тошнота, рвота, носовые кровотечения. В отдельных случаях формируется периорбитальный отек, инъекция сосудов конъюнктивы. При осмотре полости рта обнаруживаются геморрагические высыпания на слизистых оболочках. Постепенно лихорадка приобретает ремиттирующий характер с суточными колебаниями температуры до 1,5° С. Лихорадочный период продолжается 2-3 недели.
Соматическая симптоматика чаще всего включает признаки поражения сердечно-сосудистой системы и ЦНС. Возможна гипотензия, брадикардия, глухость сердечных тонов. Тахикардия соответствует крайне тяжелому течению заболевания. Нередки коллапсы. Вовлечение нервной системы сопровождается бредом, судорогами, парезами и параплегиями, параличами черепно-мозговых нервов, появлением патологических рефлексов, нарушениями сознания разной степени выраженности вплоть до развития комы. Редко выявляется гепатолиенальный синдром. Более чем у половины пациентов появляются запоры. Специфические симптомы поражения дыхательной и мочевыделительной систем отсутствуют.
Осложнения
Самыми распространенными осложнениями пятнистой лихорадки Скалистых гор являются пневмонии и флебиты. Возможно развитие гломерулонефрита, миокардита с возникновением острой сердечной недостаточности, невритов, иритов и облитерирующего эндартериита, формирование гангрены характерной локализации. При поражении черепных нервов отмечается появление соответствующей симптоматики (обычно – нарушений функций органов слуха и зрения). Иногда выявляются судороги, менингизм, синдром Гийена-Барре. Наиболее грозным осложнением считается кома. Со стороны желудочно-кишечного тракта могут наблюдаться кровотечения различной локализации, перфорации, гепатомегалия с желтухой. Отмечены случаи быстрой декомпенсации у лиц, страдающих алкоголизмом, и у чернокожих мужчин с дефицитом глюкозо-6-фосфатдегидрогеназы.
Диагностика
При физикальном осмотре врач-инфекционист обнаруживает специфическую сыпь на кожных покровах, иногда – наличие геморрагических элементов на слизистой оболочке ротовой полости. Редко наблюдается первичный аффект с регионарным лимфаденитом. При признаках поражения ЦНС назначается консультация невролога, который выявляет патологические рефлексы и симптомы поражения черепных нервов. Для диагностики пятнистой лихорадки Скалистых гор используют следующие лабораторные методы:
- Общелабораторные исследования. В общем анализе крови определяется анемия, тромбоцитопения. По результатам биохимического исследования крови возможны нарушения электролитного баланса в виде гипонатриемии, иногда – повышение уровней билирубина, печеночных трансаминаз, мочевины и креатинина. В спинномозговой жидкости отмечается лейкоцитоз с повышенным или нормальным уровнем глюкозы.
- Выявление инфекционных маркеров. Используют определение нарастания титра специфических антител в крови пациента методом ИФА, РИФ. Диагностически значимым считается титр IgM>1:64, IgG>1:128. Для выделения патогена применяют биопробу. Разработана ПЦР-диагностика. Высокой специфичностью обладает реакция связывания комплемента.
Дифференциальный диагноз проводят с другими пятнистыми лихорадками, эндемическим и эпидемическим тифом, а также лептоспирозом, иерсиниозом и вторичным сифилисом. Необходимо исключить моноцитарный эрлихиоз и гранулоцитарный анаплазмоз человека. Иногда требуется дифференцировка с геморрагическими васкулитами и инфекционной эритемой. У детей важно отличить риккетсиоз от фарингита, вызываемого стрептококком группы А, с появлением сыпи после острого периода.
Лечение пятнистой лихорадки
Лечение должно проводиться в стационаре под контролем инфекциониста с возможностью перевода в палату интенсивной терапии. Назначаются антибактериальные средства тетрациклинового ряда, возможно использование тетрациклина и доксициклина. При лечении беременных женщин препаратом выбора является хлорамфеникол. Параллельно проводится симптоматическая терапия (жаропонижающие, внутривенные инфузии). Особое внимание уделяют контролю электролитного и водного баланса. При развитии осложнений план лечения корректируется в соответствии с характером патологических изменений.
Прогноз и профилактика
Прогноз сомнительный. Летальность, по разным данным, составляет от 5 до 80%. Раннее выявление патологического состояния и своевременное назначение антибактериальных препаратов способствует благоприятному исходу заболевания. Выздоровление длительное, особенно при поражении различных систем организма, может сопровождаться формированием стойких нарушений. Специфическая профилактика не проводится. Неспецифические мероприятия включают истребление грызунов и клещей, ношение специальной защитной одежды, использование репеллентов и индивидуальных средств защиты. Большое значение имеет правильное извлечение клеща и раннее начало антимикробного лечения при появлении первых симптомов заболевания.
1. Дерматология Фицпатрика в клинической практике. Том 3 / Голдсмит Л.А., Кат С.И., Джилкрест Б.А. и др. – 2018.
Пятнистая лихорадка Скалистых гор (Синонимы: горная лихорадка, клещевой риккетсиоз Америки, лихорадка Булла, черная лихорадка, rocky mountain spotted fever. Злокачественный вариант пятнистой лихорадки Скалистых гор - бразильский сыпной тиф, сыпной тиф Сан-Паулу, тиф Минас-Жерайс, лихорадка Тобиа) - острая риккетсиозная болезнь, характеризуется симптомами общей интоксикации и появлением обильной макулопапулезной экзантемы, которая при тяжелом течении болезни становится геморрагической.
Что провоцирует / Причины Пятнистой лихорадки Скалистых гор:
Возбудитель пятнистой лихорадки Скалистых гор - Rickettsia rickettsii был открыт Риккетсом в 1906 г. Характеризуется свойствами, присущими всем риккетсиям. Обладает гемолитической и токсической активностью, является внутриклеточным паразитом, заселяет как ядро, так и цитоплазму. На искусственных питательных средах не растет. Культивируют риккетсию в желточных мешках куриных эмбрионов, в культуре клеток и путем инфицирования лабораторных животных (морские свинки, кролики и др.). Быстро погибает при нагревании (+50 °С) и под влиянием дезинфицирующих средств.
Наблюдается в США (ежегодно регистрируется 600-650 случаев), в Канаде, Бразилии, Колумбии. В США выявлено около 15 видов клещей - естественных носителей возбудителя лихорадки Скалистых гор. Основными из них являются: Dermacentor andersoni, D. variabilis, Amblyomma arnericanurn.
Заражение человека наступает при укусе клеща, часто это остается незамеченным, в США лишь 54,2% больных сообщили об укусах клеща примерно за 2 нед до заболевания. В природных очагах наблюдается естественная зараженность около 10 видов животных - прокормителей клещей. Характерна трансовариальная передача риккетсий. Роль дополнительного природного резервуара инфекции могут играть собаки.
Патогенез (что происходит?) во время Пятнистой лихорадки Скалистых гор:
Воротами инфекции является кожа в месте укуса клеща. В отличие от других клещевых риккетсиозов, первичный аффект на месте укуса клеща не образуется. Риккетсий по лимфатическим путям проникают в кровь, паразитируют не только в эндотелии сосудов, но и в мезотелии, в мышечных волокнах. Наиболее выраженные изменения сосудов наблюдаются в миокарде, головном мозге, надпочечниках, легких, коже. Пораженные эндотелиальные клетки сосудов некротизируются, на месте повреждения образуются пристеночные тромбы с клеточной инфильтрацией вокруг них. При тяжелом течении болезни отмечаются обширные ишемические очаги в различных органах и тканях (головной мозг, миокард и др.). Развивается тромбогеморрагический синдром.
Симптомы Пятнистой лихорадки Скалистых гор:
Проявления обшей интоксикации напоминают ее проявления при эпидемическом сыпном тифе. Появляется сильная головная боль, раздражительность, возбуждение, нарушения сознания, галлюцинации, бред. Могут наблюдаться парезы, параличи, нарушение слуха и зрения, менингеальные признаки и другие признаки поражения центральной нервной системы. Длительность острого периода при тяжелом течении достигает 2-3 нед. Выздоровление наступает медленно и даже при современных методах терапии летальность достигает 5-8%.
По клиническим проявлениям различают: амбулаторную форму болезни (субфебрильная температура тела, необильная сыпь без геморрагических проявлений, общая длительность 1-2 нед); абортивную с острым началом, высокой температурой, длительность лихорадки около недели, сыпь быстро исчезает; типичную с характерной симптоматикой и длительностью болезни до 3 нед, и молниеносную, при которой через 3-4 дня наступает смерть. Последняя форма характерна для злокачественного варианта лихорадки Скалистых гор (бразильский сыпной тиф).
Осложнения - тромбофлебиты, нефриты, пневмонии, гемиплегии, невриты, нарушение зрения, глухота, в периоде реконвалесценции и в более поздние сроки - облитерирующий эндартериит.
Диагностика Пятнистой лихорадки Скалистых гор:
. При выраженной клинической симптоматики и эпидемиологических данных (пребывание в эндемичной местности, укусы клешей за 5-14 дней до начала болезни и др.) диагноз возможен до получения данных лабораторных исследований. Для подтверждения диагноза используют серологические реакции: реакция агглютинации с протеями OXjg и ОХ2 (Вейля-Феликса), РСК со специфическим антигеном, более чувствительной является непрямая реакция иммунофлюоресценции, которая рекомендована ВОЗ (1993 г). Используют также выделение возбудителя из крови больных путем заражения морских свинок. Дифференцировать необходимо с другими клещевыми риккетсиозами.
Лечение Пятнистой лихорадки Скалистых гор:
Наиболее эффективным этиотропным препаратом является тетрациклин, который назначают внутрь по 0,5 г 4 раза в сутки в течение 5-7 дней, при тяжелых формах в течение первых суток антибиотик лучше вводить парентерально. Учитывая частое появление выраженного тром-богеморрагического синдрома, необходимо введение гепарина (по 40 000-60 000 ЕД в сутки), лучше капельно в 5% растворе глюкозы. При развитии инфекционно-токсического шока проводят соответствующие терапевтические мероприятия.
Прогноз. При тяжелых формах прогноз серьезный даже при современных методах терапии. В США за последние годы летальность составляла 5,2%, а среди больных старше 40 лет - 8,2%. Возможны стойкие остаточные явления (глухота и др.).
Профилактика Пятнистой лихорадки Скалистых гор:
Проводятся противоклещевые мероприятия в эндемичных районах и вакцинация контингентов, подвергающихся риску инфицирования.
К каким докторам следует обращаться если у Вас Пятнистая лихорадка Скалистых гор:
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Пятнистой лихорадки Скалистых гор, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору .
Читайте также:

