Вирус в израиле симптомы и лечение
Обновлено: 18.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лихорадка Эбола: причины появления, симптомы, диагностика и способы лечения.
Определение
Лихорадка Эбола – это острое, предположительно зоонозное заболевание из группы вирусных геморрагических лихорадок, протекающее с выраженным геморрагическим синдромом. Отличается высоким уровнем летальности и относится к особо опасным вирусным инфекциям.
Причины появления лихорадки Эбола
Вирус Эбола – РНК-вирус рода Filovirus семейства Filoviridae. Его возможными естественными хозяевами считаются летучие мыши, обитающие в Африке. Источником инфекции для человека могут стать приматы, хотя они и не являются природным резервуаром вируса, а скорее случайным хозяином, как и человек. Источниками инфекции могут быть также лесные антилопы, дукеры, дикобразы и свиньи.

Пути передачи вируса Эбола:
-
Контактный путь – предполагает прямой контакт с инфицированными тканями или жидкостями (кровью, мочой, слюной, калом, спермой). В эпидемиологических очагах вирус может поражать людей, осуществляющих уход за больными или подготавливающих тела умерших к погребению.
Передача контактным путем возможна только при несоблюдении антиэпидемиологических мер, то есть при непосредственном контакте кожи с инфицированным биоматериалом.
Классификация заболевания
Существует пять подтипов вируса Эбола:
- Бундибуджио (BDBV).
- Заир (EBOV).
- Рестон (RESTV).
- Судан (SUDV).
- Таи Форест (TAFV).
Продолжительность инкубационного периода заболевания зависит от ряда факторов.
Инкубационный период – это время, в течение которого вирус размножается и накапливается в организме в количестве, достаточном для развития заболевания. Данный период также характеризуется активацией иммунных клеток и развитием иммунного ответа. Время инкубационного периода лихорадки Эбола зависит от ряда факторов (первичное или вторичное инфицирование, состояние иммунной системы, вирусная нагрузка, путь заражения). При первичном инфицировании человек заболевает в среднем через 5-8 дней, при вторичном требуется несколько больше времени.
Период клинических проявлений характеризуется возникновением специфичных или неспецифичных симптомов. В большинстве случаев болезнь начинается с диареи, рвоты, общего недомогания. Позже присоединяются более тяжелые симптомы: кровотечения (кишечные, желудочные, маточные, кровоточивость слизистых оболочек, геморрагии в местах инъекций и повреждений кожи, кровоизлияния в конъюнктивы), боль за грудиной и в поясничном отделе и пр. Геморрагический синдром быстро прогрессирует. На 5-7-е сутки у части больных (50%) появляется кореподобная сыпь, после которой кожа начинает шелушиться.

Примерно на второй неделе от начала заболевания, когда вирус поражает бóльшую часть органов, развивается полиорганная недостаточность, симптомы которой зависят от пораженных органов. Чаще всего отмечается затрудненное и учащенное дыхание, снижение артериального давления, желтушность кожи и слизистых, отсутствие выделения мочи.
Период разрешения заболевания при благоприятном исходе наступает через 2–3 недели после инфицирования. Однако, к сожалению, в большинстве случаев больной умирает. Причиной смерти становится массивное кровотечение с развитием шока, интоксикация продуктами распада вследствие отказа почек и печени, нарушения сердечной деятельности и функции легких.
Люди, пережившие заболевание, выделяют вирус во внешнюю среду в течение еще 2-3 недель после выздоровления.
В течение 2-3 месяцев после выздоровления могут присутствовать боль в мышцах, ассиметричная боль в суставах, головная боль, головокружения, нарушение менструального цикла, потеря слуха, звон и шум в ушах, выпадение волос, снижение массы тела.
Согласно рекомендациям Всемирной организации здравоохранения и Центра по контролю заболеваний (США), людей, у которых регистрируются упомянутые симптомы и которые в течение предшествующих 3 недель были в Западной Африке, следует рассматривать как возможных больных лихорадкой Эбола. К ним применяют все меры противоинфекционной защиты до тех пор, пока данное предположение не будет опровергнуто.
Диагностика лихорадки Эбола
В связи с отсутствием специфичных признаков инфекции из-за высокой скорости развития заболевания, а также из-за высоких рисков, диагностика лихорадки Эбола затруднена и строится по следующим критериям:
- история болезни, сбор эпиданамнеза;
- общий осмотр и клиническое обследование;
- выделение и исследование вируса (ПЦР-диагностика);
- серологические анализы (ИФА, РСК, реакция непрямой гемагглютинации);
- гистологическое исследование тканей.
Диагностикой и лечением лихорадки Эбола занимается врач-инфекционист.
Лечение лихорадки Эбола
Лечение пациентов с лихорадкой Эбола осуществляется в специальных боксах-изоляторах только стационарно.
На сегодняшний день не существует специфических препаратов, которые могли бы излечить лихорадку Эбола, поэтому основу составляет поддерживающая терапия, направленная на ликвидацию структурных и функциональных нарушений в организме и призванная облегчить состояние больного.
С помощью специальных растворов и препаратов восполняют объем циркулирующей крови.
Для предупреждения тромбоза вводят антикоагулянты (средства, препятствующие свертыванию крови).
Использование противовоспалительных препаратов направлено на уменьшение масштабов воспаления и снижение температуры тела.
Геморрагическая лихорадка Эбола осложняется инфекционно-токсическиим шоком, геморрагическим и гиповолемическим шоком.
Профилактика лихорадки Эбола
Специфической профилактикой заболевания является вакцинация: инъекционная однодозовая вакцина против вируса Эбола (rVSV∆G-ZEBOV-GP, живая). Она необходима тем, у кого запланирована поездка в эпидемические зоны Африки.
Неспецифическая профилактика геморрагической лихорадки Эбола заключается в изоляции больных в специальных отделениях или палатах-изоляторах с автономным жизнеобеспечением. Для перевозки больных используют специальные транспортные изоляторы. Медицинский персонал работает в индивидуальных средствах защиты.
- Клинические рекомендации по диагностике, лечению и профилактике болезни, вызванной вирусом Эбола. Национальное научное общество инфекционистов. – 2014.
- Холмогорова Г.Н. Вирусные зоозоны. Лихорадка Эбола: методические рекомендации / Г.Н. Холмогорова, Г.В. Ленок, Т.В. Скуратова. Минздрав России. – Иркутск: ИГМАПО. – 2015.
- Хайтович А.Б. Лихорадка Эбола – проблема международного значения // Таврический медико-биологический вестник. – 2017. – Т. 20. – № 2. – С. 161-171.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);

Мы предлагаем лечение ВИЧ в Израиле у ведущего иммунолога старны. Гарантируем 100% конфиденциальность ,точную диагностику и современные методы лечения. Полный комплекс услуг - от первичного приема до завершения реабилитационного процесса .
Вирус иммунодефицита человека (ВИЧ) считается серьезным заболеванием иммунной системы человека. ВИЧ передается от зараженного человека к здоровому посредством прямого контакта крови или слизистых оболочек. Попадая в организм, вирус атакует иммунную систему, в первую очередь, лимфоциты, тем самым ослабляя их защитную функцию.
По статистике, количество инфицированных людей растет из года в год во всем мире. К сожалению, ученые еще не нашли способ полного излечения от ВИЧ. Однако вопрос настолько глобальный, что над ним работают самые прогрессивные клиники в мире, в том числе лучшие клиники Израиля.
Если у вас или вашего родственника обнаружен ВИЧ/СПИД, отчаиваться не нужно. Не теряйте времени на бессмысленные поиски вариантов. Доверьте вопросы вашего здоровья профессионалам.
Вирус иммунодефицита человека
Исследования подтверждают, что попадая в человеческий организм, ВИЧ довольно долго никак себя не проявляет, человек выглядит и чувствует себя абсолютно здоровым. Однако это не означает, что болезнь находится в спящем состоянии. Очутившись в благоприятной среде, вирус активно атакует здоровые клетки организма. Точнее он внедряет свою ДНК в СD4-белки, которые находятся на поверхности Т-лимфоцитов. Таким образом, главные защитники нашего организма Т-лимфоциты становятся носителями смертельной инфекции, с которой изначально были призваны бороться. Постепенно организм ослабевает и теряет врожденную способность бороться с опасными инфекциями и вирусами, которые ежедневно попадают в наш организм из окружающей среды. В этот период наблюдается критическое падение уровня Т-лимфоцитов в организме. Такое состояние называется СПИДом (синдром приобретенного иммунодефицита). Нарушается функционирование во всех органах и системах, которые обеспечивают жизнедеятельность организма. В итоге отказ органов становится причиной летального исхода. Поражение иммунной системы может длиться много лет. В среднем этот период составляет около десяти лет. В случаях, когда болезнь прогрессирует, срок сокращается до трех лет.
Способы заражения ВИЧ
Стоит отметить, что заразиться вирусом иммунодефицита при бытовых контактах с ВИЧ-позитивными людьми практически невозможно. По крайней мере, подобные случаи не были зафиксированы. ВИЧ передается между людьми только через кровь или контакт слизистых оболочек. Перечислим основные способы распространения ВИЧ-инфекции:
- Незащищенные половые акты (особенно анальный секс).
- От матери к ребенку внутриутробно, при родах или в процессе грудного вскармливания. Надо отметить, что заражение детей от матери происходит всего лишь в 30 % случаев.
- Через зараженные инструменты во время хирургической операции.
- При переливании крови.
- Через шприцы у инфицированных наркоманов.
Стадии и симптомы ВИЧа
Как упоминалось ранее, попадая в организм, вирус иммунодефицита долго никак себя не обнаруживает. Симптоматика ВИЧ зависит от стадии его развития.
1 стадия ВИЧ – первичная инфекция. При первом попадании ВИЧ в организм могут проявляться симптомы, как при гриппе. Иммунитет пытается вырабатывать антитела против ВИЧ.
2 стадия ВИЧ – клинически бессимптомная. ВИЧ никак не проявляет себя. Однако не помещает сдать кровь на ВИЧ, если вы на протяжении долгого времени наблюдаете следующие вторичные признаки ВИЧ:
- Беспричинная потеря веса.
- Одышка.
- Повышенная потливость.
- Сильно выпадают волосы.
- Расстройства кишечника.
- Кожные высыпания.
- Чувство слабости.
4 стадия ВИЧ – ВИЧ прогрессирует в СПИД. Развиваются тяжелые инфекции и раковые опухоли.
Для каждой стадии ВИЧ лечение в Израиле имеет свои особенности.
Диагностика ВИЧ в Израиле![Лечение СПИДа в Израиле]()
К сожалению, очень часто вирус иммунодефицита человека обнаруживается на поздней стадии, когда ВИЧ перерождается в СПИД.
Больницы Израиля прекрасно оснащены для диагностирования ВИЧ, как на ранних, так и на поздних стадиях. Диагностика ВИЧ в Израиле включает осмотр врача и различные анализы крови (биохимия, плазменная цепная реакция, иммуноблоттинг, иммуноферментный анализ, резистентность и антигенация).
Применяя самые современные методик исследования, израильские врачи имеют возможность на сто процентов подтвердить или опровергнуть наличие ВИЧ в организме, а также определить стадию заболевания. Что очень благоприятно влияет на дальнейшее лечение СПИДа в Израиле.
Лечение ВИЧ в Израиле
Программа лечения ВИЧ в Израиле разрабатывается в индивидуальном порядке для каждого пациента. Формируется она по результатам диагностики. Обычно практикуется комплексное лечение ВИЧ в Израиле. Оно заключается в приеме различных эффективных препаратов, которые подавляют вирус и одновременно восстанавливают иммунитет (саквинавир, тенофовир, эпивир, атазанавир и др.). Препараты для лечения СПИДа в Израиле можно подразделить на три основные категории:
- Ритонавир ингибиторы протеазы;
- НИОТ;
- ННИОТ.
Одновременно c лечением ВИЧ в Израиле проводится терапия сопутствующих болезней, вызванных общим ослаблением иммунитета (пневмония, лимфома, опухоли и т.д.).
Смотрите видео о симптомах и лечении ВИЧ инфекции.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Вирус SARS-CoV-2 распространяется в микроскопических частицах жидкости, выделяемых больным человеком во время кашля, чихания, разговора, пения или тяжелого дыхания и попадает на слизистые носа, рта, либо глаз другого человека.
Кроме того, вирус может также распространяться контактно-бытовым путем, когда частицы с вирусом, находящиеся на поверхностях или предметах, через руки попадают на слизистые респираторного тракта.
Передача инфекции аэрозольным путем происходит в закрытых, переполненных и плохо вентилируемых помещениях.
Симптомы COVID-19 при тяжелой и средней тяжести форме заболевания
Наиболее распространенные симптомы
- Одышка, учащенное дыхание (55%).
- Усиление кашля, появление мокроты (30-35%).
- Кровохарканье (5%).
- Потеря аппетита (20%).
- Спутанность сознания (9%).
- Ощущение сдавления и заложенности в грудной клетке (> 20%).
- Температура тела выше 38°С (80%) более 5 дней.
- Насыщение крови кислородом по данным пульсоксиметрии (SpO2) ≤ 95% (до 20%).
- тахикардия,
- дефицит витамина D,
- раздражительность,
- судороги,
- тревожность,
- угнетенное состояние,
- нарушения сна.
Важно! Симптомы могут не обнаруживаться во время инкубационного периода COVID-19 или проявляться в любой комбинации (например, без температуры). Точный диагноз устанавливает врач по результатам обследований.
У пациентов старше 65 лет может наблюдаться атипичная картина заболевания, которая включают делирий (помутнение сознания), нарушения речи, двигательные расстройства, а также более тяжелые и редкие неврологические осложнения – инсульт, воспалительное поражение мозга и другие.

Большинство (около 80%) пациентов, у которых появляются симптомы заболевания, выздоравливают без госпитализации. Примерно у 15% пациентов развивается серьезная форма заболевания, при которой необходима кислородотерапия, а у 5% – крайне тяжелая форма, требующая лечения в условиях отделения интенсивной терапии.
Отличия новой коронавирусной болезни COVID-19 от ОРВИ и гриппа
COVID-19 тоже относится к ОРВИ – острым респираторным вирусным инфекциям, характеризующимся сходными симптомами: кашель, насморк, повышение температуры, головная боль, першение и боли в горле. Наиболее четко выраженную клиническую картину вызывают вирусы гриппа, парагриппа, аденовирусы. Коронавирус может протекать в более тяжелой форме, нежели другие ОРВИ, приводя к осложнениям и даже летальному исходу. Именно поэтому крайне важно отличать новый тип коронавируса от относительно безобидной простуды.

В чем отличие коронавируса от гриппа
Надо отметить, что COVID-19 и грипп имеют много общего:
- передаются воздушно-капельным и контактным путем;
- могут проявляться ломотой в суставах, головной болью, сильной слабостью и общим ощущением разбитости;
- могут возникать кишечные расстройства.
- Грипп начинается остро с повышения температуры сразу до фебрильных значений (39-40⁰С). На первый план выступают симптомы общей интоксикации: головная боль, слабость, боли в мышцах и суставах, слезотечение, боль в глазах.
- Коронавирус развивается постепенно - от общего недомогания в первые дни до выраженных симптомов, включая значимое повышение температуры тела через неделю.
Другие заболевания со схожими симптомами
Пневмонии, в том числе атипичные.
Аллергии. Одышка, проблемы с обонянием и другие симптомы могут возникать в результате воздействия аллергенов. Проблему решают антигистаминные препараты, которые при вирусной инфекции неэффективны.
Бронхиальная астма, которая также дает о себе знать затрудненным дыханием и мучительным кашлем, но имеет неинфекционную природу.
Отличаются ли симптомы у детей и у взрослых?
Дети составляют лишь около 2% от числа всех заболевших COVID-19. При этом они легче переносят коронавирусную инфекцию и часто являются ее бессимптомными носителями.
Протекание COVID-19 у детей разного возраста:
От 1 года до 3 лет
Инфекция обычно проявляется как легкое недомогание. Характерные симптомы COVID-19 не наблюдаются. Иногда присутствует потеря аппетита, которая проходит через 2-3 дня и никак не сказывается на общем самочувствие малыша.
Дети в этом возрасте болеют около семи дней и выздоравливают без осложнений. У них может появиться осиплость голоса и легкая заложенность носа. Кашля нет, не исключены редкие чихания.
У младших школьников и подростков может наблюдаться незначительное повышение температуры тела и легкое недомогание. Возможен сухой кашель, еще реже - головная боль.
По данным Роспотребнадзора, легкая форма заболевания, как правило, обусловлена сильным иммунитетом пациента.
Иммунная система детей и подростков, как правило, хорошо подготовлена к борьбе с вирусами. Они могут заразиться, но заболевание у них протекает в более мягкой форме или вообще бессимптомно.
Этапы развития заболевания с учетом симптомов
Симптомы коронавируса у взрослого человека по дням
1-3-й день. Заболевание начинается с легкого недомогания, незначительного повышения температуры, заложенности носа и боли в мышцах, как при ОРВИ или гриппе.
3-5-й день. Повышается температура тела, возможен несильный, поверхностный кашель. Может пропасть обоняние, а вкусовые ощущения сильно измениться. Возникают пищеварительные расстройства, выражающиеся, в том числе, диареей. Этот период считается кульминацией легкой формы течения COVID-19.
5-10-й день. Важный период для определения тяжести заболевания коронавирусной инфекцией. У 80% заболевших COVID-19 наблюдаются улучшения, которые через несколько дней могут привести к полному выздоровлению. Второй сценарий подразумевает ухудшение состояния, которое проявляется увеличением количества и тяжести симптомов. При таком развитии событий у пациента появляются сильный насморк, изнуряющий кашель, озноб, боль в теле, одышка.
10-12-й день. Этот период характеризуется сильной одышкой, болью в груди, прогрессированием слабости, бледностью, что свидетельствует о развитии пневмонии. Повреждение легких приводит к кислородному голоданию. Требуется госпитализация. Это состояние считается среднетяжелым.
12-14-й день. При COVID-19 75% пациентов с вирусной пневмонией начинают идти на поправку в среднем через 2 недели от начала заболевания. Однако тем, у кого развивается тяжелая форма заболевания, может потребоваться искусственная вентиляция легких.
14-30-й день. На излечение от тяжелой формы пневмонии, вызванной коронавирусом, требуется в среднем до двух недель с момента наступления серьезного осложнения.
Но даже после полного выздоровления может сохраняться одышка в легкой форме, проявляться слабость и недомогание в течение длительного времени (до нескольких месяцев).
- Поражение только верхних отделов дыхательных путей.
- Пневмония без дыхательной недостаточности.
- Острый респираторный дистресс-синдром (пневмония с острой дыхательной недостаточностью).
- Сепсис, септический (инфекционно-токсический) шок.
- Синдром диссеминированного внутрисосудистого свертывания, тромбозы и тромбоэмболии.
- Насыщение крови кислородом менее 88%.
Цитокиновый шторм при COVID-19 - реакция организма на воспалительный процесс, приводящая к тому, что иммунные клетки атакуют не только вирус, но и ткани собственного организма. Следствием этого может стать разрушение тканей и органов, и, как следствие, гибель организма.
Очень важно, что иногда COVID-19 опасен не только пневмонией и ее осложнениями, но и негативным влиянием на сосуды, мозг и сердце, что повышает риск развития инсульта. В таких случаях у пациента наблюдается головокружение, могут случаться обмороки, синеет лицо и немеют мышцы.
Симптомы, свидетельствующие о процессе выздоровления
Внимание! Временные интервалы течения болезни условны, они зависят от индивидуальных особенностей организма. COVID-19 в легкой форме, как правило, протекает не более 14 дней. Но подтвердить окончательное выздоровление может только тест на антитела.
Учитывая тяжесть заболевания, процесс выздоровления может проходить по-разному. Критерий выздоровления – если два последовательно сделанных теста на коронавирус методом ПЦР дали отрицательный результат.
Для проведения исследования в медицинских офисах необходимо предъявить СНИЛС и документ удостоверяющий личность. Запись на исследование В случае получения положительного или сомнительного результата на COVID-19 и при необходимости проведения подтверждающего тестирования обра.
Лихорадка Западного Нила – это острое инфекционное вирусное заболевание с преимущественно трансмиссивным заражением человека. Специфическими симптомами являются поражение центральной нервной системы, сосудов, слизистых оболочек. Характерны цефалгии, длительная лихорадка с потрясающими ознобами, выраженные мышечные боли, артралгии. Диагностика предусматривает обнаружение возбудителя и антител к нему в крови и ликворе больного. Специфическое этиотропное лечение не разработано, проводится симптоматическая терапия (жаропонижающие средства, инфузионная, оральная дезинтоксикация, вазопротекторы и др.).
МКБ-10
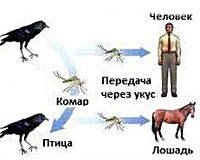
Общие сведения
Лихорадка Западного Нила является патологией с частым бессимптомным течением и воспалительным поражением оболочек головного мозга. Реже сопровождается менингоэнцефалитом. Открытие вируса и описание болезни датируются 1937 годом, стали результатом исследования в Уганде. Сезонность заболевания обусловлена временем выплода переносчиков (комаров и клещей), который приходится на конец июля – октябрь. Гендерные особенности отсутствуют. Отмечается тенденция к большей восприимчивости у детей в эндемичных районах (Северо-Восточная Африка, Азия, Израиль, Египет), у взрослых – на территориях с низкой распространенностью (южные регионы России, Украина, Европа, США).

Причины
Возбудителем является РНК-содержащий одноименный флавивирус. Выделяют 7 видов вируса, наиболее распространен первый генотип. Источниками и резервуарами инфекции в природе служат птицы (врановые, воробьиные), реже – млекопитающие (грызуны, непарнокопытные). Переносчиками возбудителя становятся кровососущие комары рода Culex, Aedes, иксодовые и аргасовые клещи. В организме переносчика (обычно – комара) вирус поражает нервную систему и слюнные железы, поэтому при укусе передается вместе со слюной. Гораздо реже встречается гемоконтактный путь передачи лихорадки, связанный с переливанием зараженной крови, трансплантацией органов зараженного донора, работой с культурой вируса в исследовательских лабораториях, грудным вскармливанием, совместным использованием нестерильных шприцов для внутривенного введения наркотиков, разделкой туш умерших животных.
В группу риска по заболеванию (особенно развитию менингита) входят пациенты с делецией в гене CCR5, лица старше 60 лет, больные сахарным диабетом, артериальной гипертензией, хроническим вирусным гепатитом С, почечной, сердечно-сосудистой патологией, ВИЧ-инфекцией, проходящие курс химиотерапии по поводу злокачественных новообразований, злоупотребляющие алкоголем, реципиенты донорских органов. К потенциально подверженным заражению профессиям можно отнести медицинских работников, лаборантов, ветеринаров, служащих скотобоен, егерей, фермеров. Возбудитель погибает при кипячении, воздействии обычных доз дезинфицирующих веществ.
Патогенез
После проникновения вируса в организм во время укуса комара возбудитель поражает дендритные клетки кожи, попадая с ними в лимфатические узлы. При последующей виремии флавивирус диссеминирует в паренхиматозные органы (в том числе почки и селезенку). После 6 дня от момента заражения инфекционный агент исчезает из периферической крови и аксональным путем проникает через гематоэнцефалический барьер в нервную ткань головного мозга. Данное явление наблюдается не всегда, при нормальном состоянии иммунной системы виремия купируется без поражения ЦНС. Возбудитель инфицирует нейроны, запуская процессы апоптоза, в результате формируются участки некроза. Размножение и накопление вируса происходит преимущественно в гиппокампе, стволе и мозжечке, передних рогах мотонейронов спинного мозга.
Установлено, что мутации гена CCR5 CD8 + -лимфоцитов приводят к замедленной миграции лейкоцитов в пораженные участки ЦНС, поскольку их направленное движение регулируется данным хемокиновым рецептором. В нейронах, лишенных рецепторов к интерферону-альфа и бета (белкам противовирусной защиты), практически сразу после интракраниального проникновения вируса запускается апоптоз. Эти факторы в экспериментах на мышах приводили к повышению вероятности летального исхода. Вирус проявляет тропность к эндотелию сосудов, может персистировать в организме 1-2 месяца и более.
Классификация
Клиническая систематизация подразумевает деление на группы с учетом наличия тех или иных проявлений лихорадки. Возможно трехволновое течение заболевания с последовательным преобладанием поражения головного мозга и сердца, воспалительных явлений в области респираторного тракта. Считается, что на долю нейроинвазивных форм приходится до 50% клинически выраженных случаев инфекции. Практическое значение с учетом необходимости проведения лечебных мероприятий имеет классификация, включающая две формы:
- Бессимптомная. По данным ВОЗ, в 80% случаев патология протекает без каких-либо проявлений, может быть выявлена только ретроспективно при наличии антител к определенному штамму возбудителя.
- Манифестная. Подразделяется на лихорадку Западного Нила с вовлечением ЦНС (менингит, менингоэнцефалит) и гриппоподобную форму. Среди иммунокомпетентных лиц преобладает последняя. Нейроинвазивные симптомы могут включать хориоретинит, окклюзивный васкулит и неврит глазного нерва.
Симптомы
Для нейроинвазивной формы лихорадки характерно нарастание температуры и головной боли, фонтанирующая рвота на пике болевых ощущений, не приносящая облегчения, усугубляющиеся нарушения сознания, повышенная сонливость или, напротив, возбуждение, фото- и фонофобия, судороги, затруднение контакта с больным, прогрессирующая мышечная слабость (до полного отсутствия произвольных движений при сохраненной чувствительности), поперхивание жидкой пищей, асимметрия глазных щелей, двоение в глазах. Сыпь и катаральные явления при данной форме почти всегда отсутствуют.
Осложнения
Наиболее частыми причинами осложнений являются коморбидная патология и позднее обращение за медицинской помощью. Основными угрожающими состояниями, развивающимися при лихорадке, считаются отек и набухание головного мозга, церебральные кровоизлияния, острая сердечно-сосудистая недостаточность, гипостатическая пневмония и другие вторичные бактериальные гнойные осложнения. Активная репликация вируса в стволе головного мозга может приводить к острой дыхательной недостаточности, остановке сердечной деятельности, неконтролируемой гиперпирексии. После перенесенного заболевания могут наблюдаться атаксические явления.
Диагностика
Требуется консультация инфекциониста. При наличии симптомов поражения ЦНС показан осмотр невролога, при высыпаниях – дерматовенеролога. Существенную роль в диагностике играет сбор эпидемиологического анамнеза с обязательным уточнением эпизодов посещения эндемичных зон России и мира. Методы лабораторно-инструментальной диагностики данной лихорадки включают:
- Объективный осмотр. Физикально определяется гиперемия кожных покровов, сыпь, инъекция сосудов склер, увеличение лимфоузлов, печени и селезёнки, зернистость зева. Может выявляться снижение остроты зрения, артериальная гипотензия, глухость сердечных тонов, менингеальные симптомы (ригидность затылочных мышц, симптомы Кернига, Брудзинского), рассеянная неврологическая симптоматика (снижение сухожильных рефлексов, горизонтальный нистагм, хоботковый рефлекс и пр.). При наличии очаговых симптомов и признаков раздражения мозговых оболочек показано проведение люмбальной пункции с макроскопической оценкой прозрачности, цвета ликвора, скорости его вытекания.
- Лабораторные исследования. Примерно в 30% случаев в анализе крови обнаруживается лейкопения, реже лимфопения, тромбоцитопения. Биохимические показатели обычно соответствуют норме, возможно незначительное повышение активности АСТ, АЛТ, креатинина, мочевины. При исследовании ликвора спинномозговая жидкость прозрачная, бесцветная, отмечается выраженный лимфоцитарный плеоцитоз, незначительное увеличение содержания белка. Уровень глюкозы, хлоридов остается в пределах нормы. В анализе мочи специфические изменения отсутствуют, при длительной лихорадке возможно нахождение следовых количеств белка.
- Выявление инфекционных агентов. Выделение вируса из крови методом ПЦР возможно уже на 4-9 сутки от начала болезни. В спинномозговой жидкости антитела к антигенам возбудителя определяют с помощью ИФА. Метод ПЦР для поиска вируса в ликворе применяется реже из-за низкой чувствительности, высокой специфичности. Существует возможность ПЦР-определения возбудителя в моче. ИФА для серологической диагностики значим только при контроле парных сывороток на 1-8 и 14-21 день заболевания и одномоментном исследовании на антитела к другим флавивирусам (во избежание перекрестных реакций). Для установления штамма вируса применяется секвенирование генома, при исследовании секционного материала назначаются иммуногистохимические анализы.
- Лучевые методы, ЭКГ, ЭЭГ. Для дифференциальной диагностики выполняется рентгенография легких, компьютерная, магнитно-резонансная томография головного мозга с контрастированием, при необходимости – ПЭТ-КТ. На ЭКГ могут выявляться признаки гипоксии миокарда, снижения атриовентрикулярной проводимости. При проведении ЭЭГ в 50-80% случаев отмечается снижение активности пораженных участков мозга. УЗИ брюшной полости позволяет определить увеличение размеров селезенки, печени; обязательным является осмотр лимфоузлов, щитовидной железы, забрюшинного пространства и малого таза.
Дифференциальная диагностика
Дифференциальную диагностику осуществляют с обширным кругом болезней:
- общими инфекциями: листериозом, ОРВИ, гриппом, туберкулезом, лептоспирозом, орнитозом, герпетической инфекцией, энтеровирусной инфекцией;
- другими геморрагическими лихорадками (желтая, Ласса, Эбола, чикунгунья, Марбурга, Рифт-Валли, крымская, ГЛПС),
- сепсисом;
- поражением головного мозга: клещевым энцефалитом, церебральным токсоплазмозом, ВИЧ-энцефалитом, менингококковой инфекцией,острым лимфоцитарным хориоменингитом, японским энцефалитом;
- сифилисом;
- прионными болезнями.
Возможными причинами подобного симптомокомплекса могут служить онкологические заболевания крови, дебют диффузных болезней соединительной ткани, тиреотоксикоз, травмы головы, геморрагические инсульты, инфаркты головного мозга, злокачественные новообразования ЦНС.
Лечение лихорадки Западного Нила
Всем пациентам с подозрением на данное заболевание показана госпитализация. При прогрессировании неврологической симптоматики лечение проводится в реанимационном отделении либо в палате интенсивной терапии. Необходим строгий постельный режим до устойчивого исчезновения лихорадки в течение 3-4 дней, купирования острых неврологических симптомов и появления возможности самостоятельного передвижения в пределах палаты. Диета не разработана, рекомендовано употреблять легкие питательные блюда, принимать достаточное количество жидкости. При угрозе отека мозга водный режим ограничивается и тщательно контролируется.
Специфического метода лечения лихорадки не существует. В некоторых исследованиях хорошо зарекомендовало себя применение препаратов альфа-интерферона, вируснейтрализующих моноклональных антител. Рибавирин для терапии инфекции не рекомендован, поскольку при вспышке в Израиле было установлено, что смертность пациентов с поражением ЦНС в группе лиц, получавших рибавирин, оказалась выше, чем среди остальных. Назначается симптоматическая терапия. Используются жаропонижающие (парацетамол, целекоксиб), вазопротекторы (рутозид), седативные (барбитураты, диазепам), мочегонные (фуросемид) препараты, осуществляется инфузионная дезинтоксикация (глюкозо-солевые, сукцинатсодержащие растворы).
Прогноз и профилактика
Своевременное обращение и лечение снижает риски осложнений и способствует полному выздоровлению в течение 10 дней. При наличии неврологических поражений срок реконвалесценции увеличивается до 30 и более дней. Летальность при нейроинвазивной лихорадке Западного Нила достигает 20%, обычно связана с параличом дыхательной мускулатуры. Описаны длительные (свыше 1 года) депрессивные эпизоды у 33% пациентов, перенесших заболевание. Период сохранения астеновегетативных проявлений в среднем составляет 36 недель, неврологических симптомов – более 8 месяцев.
Специфическая профилактика для людей не разработана, существует лишь эффективный препарат для вакцинации лошадей. Одной из причин отсутствия человеческой вакцины является высокая изменчивость вируса; в настоящее время проходят клинические испытания живые аттенуированные и рекомбинантные субстанции, а также ДНК-вакцина. К методам неспецифической профилактики болезни относятся своевременное выявление и изоляция больных, ветеринарный контроль над популяциями диких птиц и домашних животных, борьба с комарами (дезинсекция, противомоскитные сетки, спецодежда, репелленты).
1. Лихорадка Западного Нила (клиника, эпидемиология, диагностика, патоморфология и лечение): Автореферат диссертации/ Петров В.А. - 2004.
2. Клинико-эпидемиологические аспекты и вопросы лечения лихорадки Западного Нила/ Е.А. Иоанниди, В.Г. Божко, В.П. Смелянский, Е.Т. Божко. - Лекарственный вестник. - 2015 - Т.9, №3(59).
3. Диагностика и лечение лихорадки Западного Нила: метод. рекомендации для студентов медицинских ВУЗов / Н.И. Мамедова, Ю.М. Амбалов. – 2013.
4. Геморрагические лихорадки у туристов и мигрантов (медицина путешествий). Ч.4/ под ред. Ю.В. Лобзина. - 2015.
Читайте также:


