Вирусная бородавка на локте
Обновлено: 18.04.2024
Чаще всего (до 70% всех случаев) пациенты сообщают о беспокоящих их бородавках, причем большинство пациентов — дети школьного возраста. Также бородавки обнаруживаются у 20% студентов. Подошвенные бородавки чаще встречаются у взрослых (34% случаев), в отличие от плоских бородавок, которые, опять же, чаще встречаются у детей (4% всех бородавок).
Опытный дерматолог без труда определит тип бородавки на консультации. Однако в редких случаях, особенно если бородавка травмирована, ее сложно диагностировать только при обследовании, и тогда врач может провести биопсию производного и гистологическое исследование.
Могут ли бородавки вызвать осложнения?
Бородавки обычно не вызывают осложнений, если они не растут, не становятся болезненными при ходьбе, а также вызывают психологический дискомфорт по эстетическим причинам. В редких случаях при травмах они могут распространяться на соседние участки.
Пациенты со значительным дефектом иммунной системы (например, иммунодефицитом различного происхождения) сохраняют теоретическую вероятность злокачественного образования простой бородавки, хотя в повседневной практике этого не происходит. В отличие от остроконечных кондилом, которые также могут быть вызваны онкогенными типами вируса папилломы человека (ВПЧ). Таким образом, чтобы избежать перечисленных выше осложнений, во всех случаях рекомендуется радикальное удаление бородавок.
Удаление бородавок
Хотя научная литература предполагает, что при хорошей иммунной системе бородавки могут исчезнуть сами по себе в течение нескольких лет, медицинская практика показывает обратное. Основная проблема с лечением бородавок заключается в том, что в настоящее время не существует метода или лекарства для удаления самого вируса, поэтому врач не может гарантировать 100% излечение. Все лечение направлено на удаление самой бородавки, но не предотвращает рецидив ВПЧ.
- Лазер;
- Криодеструкция жидким азотом;
- Лекарства;
- Удаление бородавок хирургическим путем.
В идеале удаление бородавки должен проводить опытный дерматолог, так как неправильно назначенное лечение может не только не помочь, но и ухудшить ситуацию. Бородавки лечат только радикальным удалением, которое, как уже говорилось, можно проводить хирургическим лазером, жидким азотом или специальными препаратами.
В нашем центре используются любые из вышеперечисленных методов удаления бородавок. В каждом случае метод лечения подбирается индивидуально.
Лазерное удаление бородавок
Процедура проводится под местной анестезией, после того, как врач ввел обезболивающие. В зависимости от размера производной удаление бородавок лазером занимает до 15 минут. После процедуры накладывается повязка и назначаются лекарства для смазывания раны по мере ее заживления.

Лазерное удаление бородавок
Главное преимущество лазерного удаления бородавок в том, что достаточно всего одной процедуры, чтобы беспокоящая вас бородавка исчезла навсегда. Кроме того, этот метод лечения является наиболее распространенным среди пациентов и имеет наилучшие отзывы, поскольку лазерные бородавки удаляются с:
Удаление бородавок азотом
Это альтернатива лазерному удалению бородавок. Метод тоже довольно популярен, но обычно требует нескольких процедур, они достаточно болезненный, и после криодеструкции жидким азотом образуется болезненный пузырь. Поэтому удаление кондилом жидким азотом рекомендуется только детям старшего возраста и взрослым.

Удаление бородавок азотом
Криодеструкцию повторяют каждые 2-3 недели до окончательного исчезновения кондилом. Обычно достаточно 6 сеансов обработки жидким азотом, но если бородавка все еще сохраняется, рассматриваются другие варианты лечения. Кроме того, разрушение жидким азотом не подходит в случаях, когда бородавкой поражается область пальцев, бедер.
Удаление бородавок с помощью лекарств
Разрушающие кислоты, например, салициловая кислота, трихлоруксусная кислота, мочевина и другие специальные лекарства — также средство для удаления бородавок. В любой аптеке представлен достаточно широкий выбор таких препаратов.
Салициловая кислота, мочевина смягчает верхний слой бородавки, кроме того, стимулирует местный иммунный ответ, а значит, и исчезновение бородавки. Но выбирая лечение бородавок медикаментами, нужно запастись терпением, ведь даже если применять средство в строгом соответствии с инструкцией, эффект становится заметен только через несколько месяцев.

Удаление бородавок с помощью лекарств
Кроме того, требуется постоянное применение препарата по особой схеме с соблюдением определенных правил ухода за кожей. Иногда это вызывает дискомфорт у пациента, а также у лекарства есть побочные эффекты, такие как раздражение кожи, покраснение и т. д.
Поэтому многие пациенты принимают более правильное решение — обратиться к дерматологу и удалить бородавки более быстрыми и безопасными способами.
Профилактика бородавок
Стоит отметить, что после удаления бородавки еще есть шанс заразиться, так как это болезнь вирусного происхождения. Поэтому при лечении бородавок не менее важна их профилактика. Так что же делать, чтобы предотвратить появление бородавок?
- Укреплять иммунную систему.
- Проводить соответствующее лечение других кожных заболеваний (например, экземы, гипергидроза и т. д.).
- Лечить сопутствующие внутренние заболевания (например, ВИЧ-инфекцию, диабет, заболевание почек).
- Надевать защитные перчатки при работе с мясом, птицей, рыбой.
- Не ходить босиком в бассейнах, саунах, спортивных клубах, применять дезинфицирующие средства.
Для защиты от остроконечных кондилом рекомендуется:
- Использовать защитные средства (презервативы) во время полового акта.
- Вакцинация против инфекции вируса папилломы человека (ВПЧ).
Почему растут бородавки – вопрос, который часто может услышать врач дерматовенеролог от пациента.
Эти новообразования часто являются причиной не только эстетического, но и физического дискомфорта.

Так что нет ничего удивительного в том, что пациенты проявляют интерес к тому, как от них избавиться.
Что это такое за наросты, и почему растут бородавки на руках на руках и других частях тела, часто интересуются пациенты.
Какие провоцирующие факторы влияют на их появление, и каковы способы избавления от патологии?
Бородавки: что это такое
Если человек обнаруживает, что у него бородавка начала расти, он невольно задается вопросом о том, что это такое, и откуда берутся наросты.
Бородавки представляют собой доброкачественные кожные образования.
Вирус считается очень распространенным, от него страдает около 90% всего населения планеты.
Особенность инфекции в том, что ее симптомы могут отсутствовать в течение длительного времени.
Пока организм не подвергнется какому-либо негативному воздействию.
Заразиться ВПЧ, как отмечают врачи, сегодня очень легко.
Существует несколько способов.
Секс без презерватива легко приводит к переходу инфекции от больного человека или носителя к здоровому.
Более того, даже презерватив не всегда способен защитить человека от этой вирусной патологии.
Хотя и значительно снижает вероятность заражения.
Важно помнить о том, что опасны не только классические половые контакты, но и оральный и анальный секс.
Еще один довольно распространенный способ заражения.
В этом случае вирус попадает из организма больной матери в организм ребенка.
В тот момент, когда он проходит по ее родовым путям.
В исключительных случаях возможно также трансплацентарное заражение.
Но для этого необходимо выполнение особых условий.
Вирус папилломы человека может оставаться на общих губках, полотенцах, белье.

Естественно, если здоровый человек контактирует с предметами личной гигиены зараженного, возможно инфицирование.
Важно помнить о том, что бородавки – только один из вариантов проявления ВПЧ.
Также вирус может давать о себе знать развитием папиллом, кондилом и других видов новообразований.
Более того, некоторые подвиды (штаммы) вируса обладают высокой онкогенностью.
Это может привести к развитию злокачественных новообразований, если лечением не заняться своевременно.
Виды бородавок
Независимо от того, как быстро растет бородавка, врачи выделяют несколько разновидностей этого неприятного кожного образования.
В зависимости от вида бородавки можно судить о ее локализации, а также о предполагаемых особенностях удаления.
Выделяют:
- обычные наросты, образование которых чаще всего происходит на лице и руках, а особенно часто от них страдают дети, в большинстве случаев появляется сразу множество наростов, редко они одиночные;

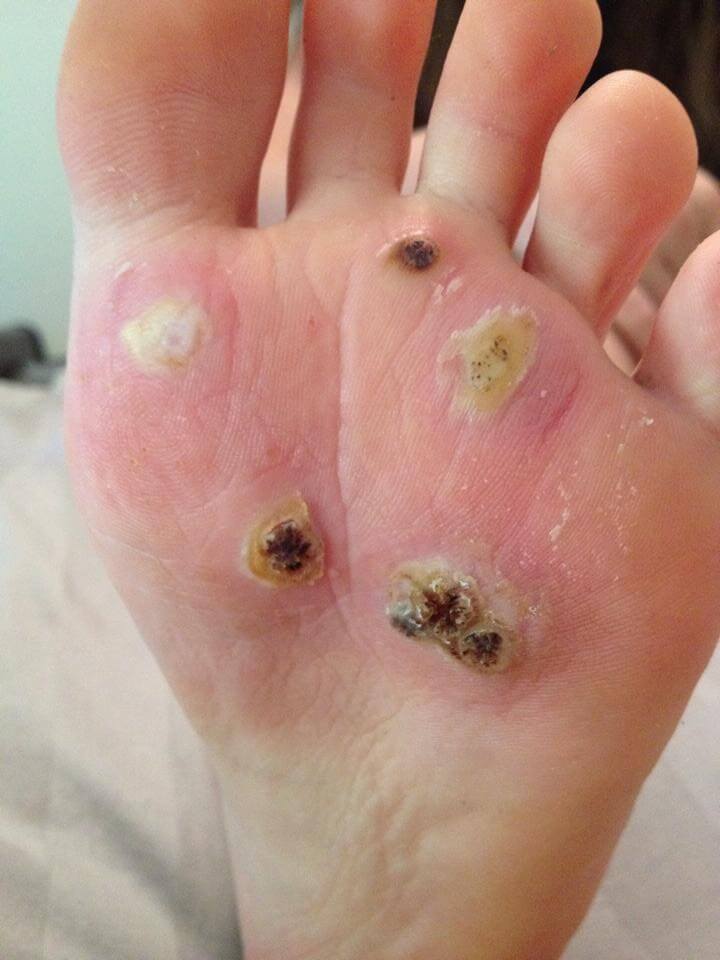
- плоские новообразования – еще один вариант патологии, который поражает лицо, шею, руки, часто не отличается от общего оттенка кожи по цвету, что может несколько затруднить их обнаружение; образуются на подошвах и по своей структуре напоминают самую обычную мозоль, которая может доставлять существенный дискомфорт при ходьбе;
- старческие образования появляются у пациентов преклонного возраста, они обычно изначально имеют небольшой размер, но со временем приобретают явную тенденцию к росту, могут доставлять неудобства, так как часто располагаются на закрытых частях тела и подвергаются трению.
Некоторые относят к бородавкам еще и остроконечные кондиломы, но это не совсем верно, хотя природа образований сходна.
Понимать, к какому виду относится выявленная бородавка, очень важно.
Так как это позволит врачу выбрать оптимальную тактику удаления, и также средства, чтобы предотвратить рецидивы.
Причины появления бородавок
Часто пациенты, задаваясь вопросом о том, почему растут бородавки на теле, лице и конечностях, спрашивают у своих врачей о том, зависит ли как-то локализация наростов от их природы.
Важно понимать, что основная причина появления всегда одна – это активизировавшийся в организме вирус папилломы человека.
Если пациент не болен ВПЧ, то бородавки у него не будут образовываться нигде и никогда.
Если же вирус в организме есть, появиться новообразование может в любом месте.
У некоторых людей вирус в течение всей жизни не дает о себе знать.
Более того, если иммунитет достаточно силен, пациент даже может не знать, что инфицирован.
Если не выполнялись специализированные исследования.
Если же новообразование появилось, стоит понимать, что инфицирование уже произошло.
Вытравить из своего организма ВПЧ на сегодняшний день, увы, невозможно.
Однако, приложив усилия, можно свести рецидивирование патологии к минимуму так, чтобы вирус о себе больше не напоминал.
На голове бородавки растут чаще всего из-за того, что там больше всего кровеносных сосудов.

А значит вирусу проще всего попасть в эти зоны и заразить максимальное количество клеток.
Но почему поражаются другие части тела, часто спрашивают пациенты.
Почему растут бородавки на руках
Нередко люди спрашивают у своих лечащих врачей о том, почему бородавки растут на пальцах рук.
Существует несколько причин.
В первую очередь, как отмечают врачи, причина в том, что руки являются одной из основных частей, которая постоянно контактирует со внешней средой.
Следовательно, контактно-бытовым путем вирусу проще всего попасть в организм именно через них.
Правда, как отмечают доктора, если на коже рук не будет травм и повреждений, риск заражения сводится к минимуму.
А вот если у пациента травматизирована кожа, заразиться становится крайне легко.
Среди прочих причин называют:
- постоянные контакты с предметами внешней среды в общественных местах (поручни, дверные ручки, предметы общего пользования), которые могут быть инфицированы;
- рукопожатия с человеком, который болен ВПЧ и у него на руках есть характерные высыпания или микротравмы на кожном покрове, через которые вирус может попасть к здоровому человеку;

- чрезмерную сухость кожи, которая способствует образованию различных микротравм;
- потливость ладоней, которая также негативно сказывается на защитных свойствах кожного покрова;
- регулярная травматизация кожных покровов в области рук (работа на производствах без перчаток, порезы и др.);
- игнорирование рекомендации по использованию перчаток в холодное время (замедление кровотока в руках позволяет вирусам скапливаться и активнее поражать здоровые клетки).
Бородавки в области подошв
Бородавка на ноге растет также в нередких случаях.
Пациент сначала может игнорировать ее в течение длительного времени или бороться с ней так, как обычно борются с мозолью.
Но эти способы оказываются неэффективными.
Причин для появления наростов из-за ВПЧ в зоне подошв несколько:
-
и растет на подошве в том случае, если человек часто носит обувь из ненатуральных материалов, в которой кожные покровы сильно потеют и не позволяют ноге нормально дышать;
- появление патологического нароста возможно также в том случае, если пациент ходит без обуви в саунах, банях, бассейнах (так как эти места считаются местами общего пользования, вирус легко может попадать в окружающую среду, а благодаря высокой влажности он способен еще и сохраняться в ней в течение длительного времени);

- постоянное ношение резиновой обуви также негативно сказывается на теплообмене и потоотделении, что может приводить к развитию инфекции;
- как и в случае с руками, свою роль играет и чрезмерная сухость кожи, которая приводит к более легкой травматизации кожных покровов, нежели в норме (например, из-за сухости часто трескаются пятки, и раны становятся хорошими воротами для инфекции);
- грибковые заболевания ног также способствуют заражению ВПЧ, так как снижают местный иммунитет.
Бородавка начала расти: провоцирующие факторы
Как уже говорилось, вирус папилломы человека даже в том случае, если заражение есть, проявляется далеко не у всех людей.
Если бородавка растет и чешется или болит?
Это повод задуматься о том, что на организм воздействовали какие-либо патологические факторы, которые негативно сказались на иммунитете.
Среди причин роста бородавок или провоцирующих факторов часто называют:
- наличие сахарного диабета любого типа в состоянии декомпенсации;
- заражение ВИЧ-инфекцией;

- снижение иммунитета под воздействием факторов неблагоприятной среды (например, из-за нахождения на холоде, неправильного питания и др.);
- период беременности, который всегда связан с иммуносупрессией, иначе женщина не смогла бы выносить плод;
- применение медикаментов с глюкокортикостероидными гормонами в составе, которые обладают иммуносупрессирующим эффектом;
- некоторые тяжелые генетические патологии могут приводить к активизации вируса;
- игнорирование правил гигиены способно запустить патологические процессы в организме;
- пренебрежение принципами защиты при половых контактах также нередко ведет заражению, а затем и развитию заболевания;
- воздействие сильных стрессов и переутомлений неблагоприятно сказывается на иммунной защите организма во всех случаях.
Воздействие одного или сразу нескольких этих факторов способно привести к тому, что у взрослого или у ребенка начнут расти бородавки.
Способы удаления бородавок
Что делать, если растет бородавка, интересуются многие пациенты у своих лечащих врачей.
Ведь эта патология хоть обычно и не болезненная, но все же причиняет эстетический дискомфорт.
Особенно если бородавка растет на лице.
В первую очередь пациенту с подобной проблемой рекомендуется пройти удаление нароста.

Может быть выбран один из следующих методов:
- химическое удаление с помощью специальных лекарственных средств, которыми новообразование прижигается до тех пор, пока полностью не исчезнет;
- лазерное удаление, в основе которого также лежит выжигание с помощью направленного пучка лучей, который минимально травмирует окружающие ткани; , при которой удаление производят с помощью азота, который резко охлаждает патологические ткани, убивая их тем самым;
- электрокоагуляция – еще один популярный метод, при котором удаление обеспечивается за счет точечного воздействия тока;
- хирургическое вмешательство – методика, которая применяется в исключительных случаях, если нарост имеет крупные размеры или есть противопоказания к применению иных способов вмешательства.
Если на глазу растет бородавка или нарост локализовался на любой другой части лица, стоит обязательно обратиться к врачу.
Со столь деликатно расположенными новообразованиями нельзя бороться самостоятельно.
Так как это может привести к серьезным осложнениям.
После того, как удаление будет произведено, врач не сможет дать гарантии, что бородавки больше не появятся.
Рецидивы патологии регистрируются примерно в 30% случаев.
Также в некоторых случаях наросты исчезают самостоятельно без постороннего вмешательства.
К какому врачу стоит обращаться, если растут бородавки
Если растут бородавки на шее или на других частях тела, то к какому врачу стоит обратиться, интересуются пациенты.
В первую очередь стоит посетить дерматовенеролога.
Именно этот специалист занимается различными кожными патологиями, включая те, что вызваны вирусными инфекциями.

Медик специализируется и на дерматологии, и на венерологии.
Он также может дать рекомендации относительно того, как повысить иммунитет, чтобы предотвратить рецидив появления новообразований.
Бородавки – неприятные наросты на коже.
Они существенно снижают эстетическую привлекательность, особенно если располагаются на видных местах.
Особенно сильно человек страдает при поражении лица.
Своевременное обращение к доктору поможет легко избавиться от образовавшегося под действием ВПЧ нароста.
А соблюдение рекомендаций позволит предотвратить рецидивы.
При появлении бородавок обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Бородавка на локте может появиться у ребенка или взрослого человека. Чаще они возникают у детей, тогда как для взрослых более характерными являются другие локализации: лицо, гениталии, кисти рук.
Гипертрофические бородавки на локтях чаще всего вызваны типами ВПЧ 2, 4 или 7.
Плоские бородавки вызывают типы 3 и 10.
В большинстве случаев эти образования не опасны.
Они могут пройти через несколько лет даже без лечения, так как иммунитет выработает антитела к вирусу и избавиться от него.
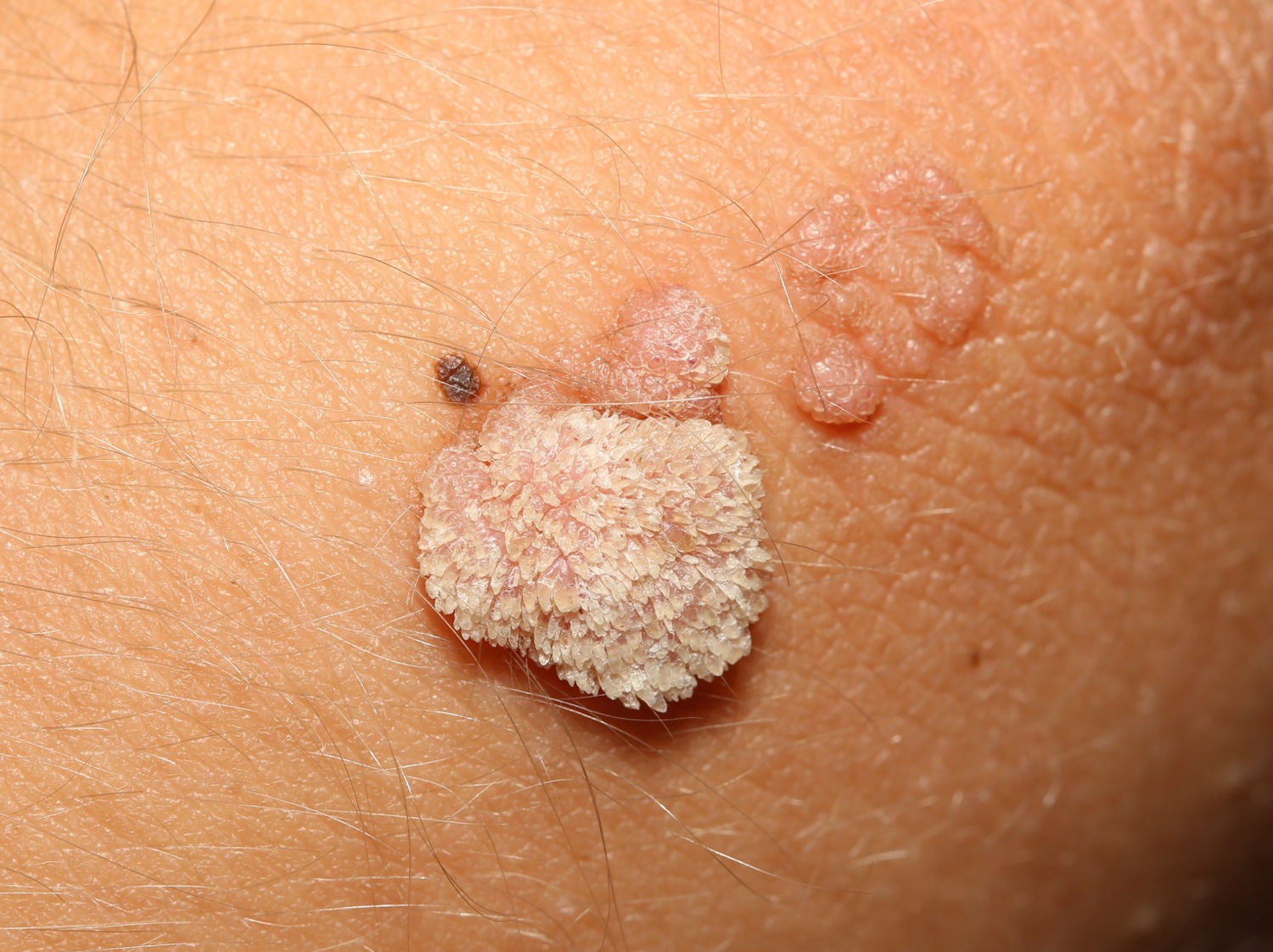
Изредка бородавка перерождается в плоскоклеточный рак кожи.
Если пациент обращается через 2 года и более после её появления на локте, обязательно проводится биопсия для исключения злокачественного перерождения.
Бородавки на локтях у ребенка
У детей бородавки намного чаще встречаются в нетипичных зонах.
В процессе игр они контактируют между собой самыми разнообразными частями тела.
Поэтому вирусы способны поражать любые участки кожи.
Бородавки могут появляться в самых разнообразных местах.
Но для инфицирования кожных покровов вирусом папилломы, на них должны быть микроповреждения.
На локтях часто бывают микротрещины кожи.
Там у детей появляются ссадины, царапины.
Это входные ворота для папилломавирусной инфекции.
Чтобы вирус мог внедриться в кожу, он должен проникнуть в базальные клетки эпителия.
Репликация происходит в многослойном плоском эпителии.
Пик заболеваемости бородавками приходится на возраст 12-16 лет.
Для детей инкубационный период может быть меньше, чем для взрослых.
Он составляет от 1 до 6 месяцев.
Как выглядят бородавки на локтях у ребенка, зависит от того, каким типом вируса он заразился.
Всего существует более 150 типов, которые способны поражать человека.
У ребенка бородавка может быть удалена в клинике.

Если же её не удаляют, то в большинстве случаев образование самопроизвольно регрессирует в среднем через 2 года.
Изредка бородавки на локтях существуют постоянно, и даже могут увеличиваться в размерах.
Это возможно у детей с иммунодефицитными состояниями.
Признаки бородавки
Бородавка с виду похожа на множество других образований, которые могут появляться на локтях.
Но она имеет некоторые отличительные признаки, по которым врач способен понять, что это именно бородавка, а не что-либо другое.
Какие они могут быть:
- серые
- коричневые
- полукруглые
- шершавые
- ороговевшие
У детей они появляются очень часто не только на локтях, но также на коленях, подошвах и возле ногтей.
Отличительной особенностью бородавки является множество черных точек на её поверхности.
Они представляют собой закупоренные тромбами мелкие капилляры.
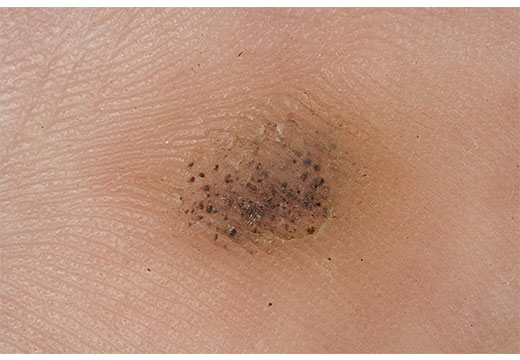
Иногда формируются нитеобразные бородавки.
Это пальцеобразные выступы, которые могут иметь телесный цвет.
Располагаются на узком или широком основании.
У детей часто встречаются плоские бородавки на локтях.
Они обычно появляются на месте ссадины.
Выглядят как розовые, желтые или коричневые папулы.
Они минимально возвышаются над уровнем кожных покровов или располагаются вровень с ней.
Бородавки имеют высоту не более 1-3 мм.
На локте может появиться как одно образование, так и сразу несколько.
Плоские бородавки обычно распространены по всей зоне повреждения кожи.
Например, если на локте была царапина, они расположены линейно.
Никаких субъективных ощущений плоские бородавки не дают.
Но они плохо поддаются консервативному лечению и длительное время не проходят.
Может ли из бородавки развиться рак кожи?
ВПЧ – одна из вероятных причин рака кожи.
Это одна из наиболее часто встречающихся в мире злокачественных опухолей.
По данным ВОЗ, она занимает 5 место по распространенности в мире среди онкологических патологий.
Ежегодно регистрируется более 1 миллиона новых случаев.
Но большинство ВПЧ-ассоциированных опухолей появляются на:
- голове и шее
- гениталиях
- возле ногтей
При локализации бородавки на локте теоретические шансы перерождения в злокачественную опухоль есть.
Но они настолько низкие, что большинством врачей не принимаются во внимание.
Основные из них:
- существование бородавки на одном месте более 2 лет
- её рост
- появление изъязвления или другие патологические изменения
В большинстве случаев бородавки на конечностях вызваны неонкогенными типами папилломавируса.

Поэтому перерождение в рак кожи маловероятно.

Клинический случай №109
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
| Наименование | Срок | Цена |
|---|---|---|
| Прием дерматолога | 900.00 руб. |
Диагностика бородавки на локте
При появлении бородавки на локте диагностические процедуры в большинстве случаев не требуются.
Такую бородавку можно удалить, даже не сдавая никаких анализов.
В некоторых ситуациях, которые перечислены выше, врач может порекомендовать гистологическое исследование образования.
В таком случае его стоит удалить хирургическим или радиоволновым методом, либо с помощью электрокоагуляции.
Удаленная бородавка отправляется в лабораторию для исследования, в ходе которого выяснятся, нет ли признаков злокачественного перерождения.
Если на локтях появляются слишком крупные или множественные кожные образования, врач может порекомендовать сделать иммунограмму.
Это анализ крови на показатели иммунной системы.

Обычно неблагоприятное течение папилломавирусной инфекции указывает на иммунодефицит.
По результатам иммунограммы иммунолог может назначить лечение.
В течение нескольких месяцев оно улучшит показатели иммунной системы.
Часто такая терапия приводит к излечению папилломавирусной инфекции.
Как удаляют бородавки на локтях?
Существует множество способов удаления бородавок.
Наибольшее распространение получили физические методы.
Они самые быстрые и эффективные.
Применяются:
- криотерапия
- лазерное удаление
- радиоволновое удаление
- электрокоагуляция
- хирургическое иссечение
Альтернативные способы борьбы с бородавками:
- цитотоксическое лечение – применение мазей от бородавок, длится несколько недель и не гарантирует положительный результат;
- химическая коагуляция – самый простой и недорогой метод, но не всегда эффективный и не самый безопасный (возможны ожоги окружающей кожи и формирование рубцов).
✔ Криотерапия
Бородавку на локте часто удаляют жидким азотом.
Но эта методика может применяться лишь при образованиях маленького размера.

Она недорогая, в большинстве случаев эффективная, но обладает рядом недостатков.
Суть метода:
- Врач прикладывает к бородавке тампон с жидким азотом.
- На образование воздействует температура до минус 196 градусов.
- Жидкость в клетках замерзает.
- При оттаивании образуются кристаллы, которые разрывают клеточные мембраны.
- Ухудшается кровообращение в зоне воздействия.
- Бородавка отмирает.
- После заживления отрастает молодая кожа.
Основные минусы процедуры:
Но есть и преимущества:
- Криодеструкция – бескровная процедура.
- Большинству пациентов не нужна анестезия.
- Удаление жидким азотом недорого стоит.
- Процедура доступна в любой клиники, так как не требует специального оборудования.
Криодеструкция может выполняться по разным методикам.
Иногда это одна аппликация жидкого азота.
Продолжительность её составляет от 10 до 60 секунд.
Чаще делают два цикла замораживания и размораживания.
В этом случае меньше риск, что бородавка будет удалена не полностью.
В то же время снижается вероятность образования рубца на локте.
Время аппликации снижается.
Оно составляет от 10 до 30 секунд.
После криодеструкции в зоне воздействия холода через несколько дней появляются пузырьки и изъязвления.
Срок заживления – до 2 недель.
✔ Лазер
Лазером могут быть удалены бородавки средних размеров.

Это болезненная процедура, поэтому она проводится с анестезией.
В область воздействия делается укол тонкой иглой.
После введения анестетика чувствительность кожи локтя полностью исчезает.
Врач может удалять бородавку лазером, а пациент при этом ничего не чувствует.
После того как действие анестезии прекращается, боли нет.
Суть метода:
- Вводится анестетик в основание бородавки.
- Врач выпаривает образование лазером – оно полностью разрушается.
- На поверхности кожи локтя образуется плотная белая пленка.
- После отхождения корочки открывается нормальная здоровая кожа.
Преимущества лазера:
- Эффективность, близкая к 100%: врач удаляет бородавку под контролем зрения, полностью контролируя этот процесс.
- Рана получается стерильной, так как лазер уничтожает всех бактерий – инфекционные осложнения не развиваются.
- После лазерного воздействия рана быстро заживает.
- Нет боли и воспаления кожи локтя после процедуры.
- Рану закрывает плотная фибриновая пленка – она препятствует инфицированию и обеспечивает регенераторные процессы.
- Мгновенная коагуляция сосудов позволяет врачу работать в сухом операционном поле (кровь не вытекает из сосудов и не препятствует обзору, позволяя полностью удалить бородавку под зрительным контролем).
Но есть и недостатки:
- Лазер не подходит для удаления крупных бородавок.
- Не остается материала для биопсии, так как образование разрушается полностью.
✔ Электрокоагуляция и радиоволновое удаление
Оба метода используют электрический ток.

Радиоволновой метод считается более совершенным, так как используются электромагнитные волны высокой частоты.
В отличие от низкочастотных, они не нагревают окружающие ткани.
Радиоволна может применяться как для разрушения бородавки на локте, так и для иссечения.
Поэтому с её помощью можно удалять образования любого размера.
Для радиоволнового метода характерны те же самые преимущества, что и для лазера.
К тому же, после радиоволнового воздействия можно ушить рану.
Поэтому при необходимости даже крупная бородавка может быть иссечена и отправлена на гистологическое исследование.
Системное лечение бородавок
При появлении бородавок на локтях их можно легко удалить.
Но у 30% пациентов они появляются повторно.
Для предотвращения рецидива, а также для профилактики осложнений (в том числе плоскоклеточного рака кожи), пациенту назначают системную терапию.
Бородавки часто появляются, увеличиваются в размерах и количестве, рецидивируют после удаления у людей со сниженным иммунитетом.
К тому же сама папилломавирусная инфекция негативно сказывается на состоянии иммунной системы.
Поэтому важно не только удалить бородавку на локте – это лишь симптом заболевания – но и удалить вирус из организма.
Для этого используют разные препараты:
Многочисленные исследования показывают, что такой подход увеличивает эффективность терапии и снижает риск повторного появления бородавок на локтях.
Как избавиться от бородавки на локте в домашних условиях?
Некоторые люди пытаются избавиться от бородавки самостоятельно.
Это возможно, но весьма рискованно.
Сразу стоит сказать, что большинство методов, которые вам рекомендуют в интернете, неэффективны, небезопасны или болезненны.
В том числе:
- заговоры;
- перевязывание нитками;
- воздействие на образование яблоком, чистотелом, льдом, картофелем, рябиновой кашей и т.д.;
- обработка перекисью водорода, уксусной кислотой, йодом, спиртом.
Реальные способы, как можно избавиться от бородавки дома:
- купить в аптеке подофиллотоксин (Кондилин) и наносить его в течение нескольких недель, с перерывами, по указанной в инструкции схеме;
- купить в аптеке Солкодерм или аналогичное ему средство и удалить бородавку химическим методом (препарат опасен и предназначен исключительно для врачебного применения);
- купить в аптеке криосистему для домашнего удаления бородавок жидким азотом (например, Вартнер Крио).
Нужно понимать, что домашние способы удаления образований на локте менее надежны и не всегда безопасны.
О Вартнере Крио в интернете опубликованы сотни отрицательных отзывов.
Он вызывает обморожение и воспаление кожи, но часто не позволяет избавиться от бородавки.

Воздействовать на локоть концентрированными растворами щелочей и кислот небезопасно.
Потому что расположение неудобное, вы можете обжечь здоровую кожу.
У некоторых следы остаются на всю жизнь, которая создают ещё больший эстетический дефект, чем сама бородавка.
Наиболее безопасный метод – цитотоксический.
Он не всегда эффективен, но иногда человеку действительно удается удалить таким способом небольшого размера бородавку на локте.
Продолжать использование препарата нужно до полного её исчезновения, но не более 5 недель.
Если за этот срок бородавка не исчезла, стоит воспользоваться другим, более действенным способом.
Домашнее удаление имеет некоторые недостатки:
- у вас нет опыта, поэтому процедура может быть выполнена неправильно, что снижает её эффективность;
- слишком длительное воздействие химического вещества или жидкого азота на бородавку может привести к повреждению глубоких слоев кожи и формированию рубцов;
- даже при не очень рельефных, но при этом обширных по площади рубцовых изменениях кожи может нарушиться функция локтевого сустава;
- бородавки часто не удаляются полностью или рецидивируют;
- химическими веществами люди часто обжигают расположенную рядом с бородавкой кожу, и следы могут остаться на всю жизнь.
Бородавка на локтях: куда обратиться?
Если у вас на локтях появились бородавки, приходите в нашу клинику.
Вас осмотрит опытный врач-дерматолог.
Обычно одного только осмотра достаточно, чтобы понять, является ли образование на коже бородавкой.
При необходимости у нас могут быть выполнены диагностические исследования для оценки риска злокачественного перерождения и оценки состояния иммунитета.
В большинстве же случаев бородавку можно удалить без дополнительных анализов.
По показаниям мы направляем материал в лабораторию для гистологического исследования.
При выявлении признаков нарушенного иммунитета может быть выполнена иммунограмма.
У нас работает врач-иммунолог, который подберет эффективное противовирусное и иммуномодулирующее лечение.
Комплексная терапия позволит вам не только избавиться от бородавки на локте, но и не допустить повторного её появления.
При появлении бородавок обращайтесь к автору этой статьи – дерматологу в Москве с многолетним опытом работы.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.

Бородавки — это малоэстетичные доброкачественные новообразования, которые появляются на коже при заражении вирусом папилломы человека. Внедряясь в верхние слои эпидермиса, вирус провоцирует разрастание его клеток, в результате чего появляются бородавки разной формы, размера и цвета.
Папилломавирусом человека инфицировано около 80 % людей на планете, при этом далеко не каждый пациент знает о своем диагнозе, поскольку ВПЧ в большинстве случаев протекает бессимптомно.
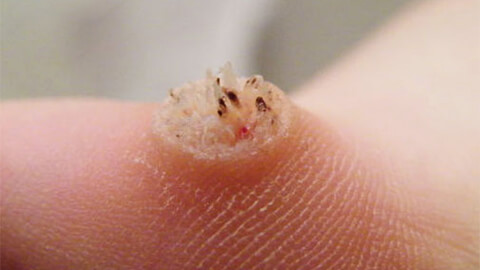
Виды бородавок
Различают разные виды бородавок в зависимости от места расположения на теле, цвета, размера, формы и типа возбудителя.
Обычные или вульгарные бородавки
Наиболее распространены, их появление не зависит от возраста или пола больного. Располагаются на кистях рук, между пальцев, на тыльной стороне ладоней (реже на самих ладонях). Вульгарные бородавки имеют неправильную или округлую форму и благодаря телесно-розоватому цвету обычно не очень заметны на коже. Размер варьируется от 1 до 3 мм, при длительном заражении и отсутствии лечения на пораженном участке могут появляться группы новообразований.
Плоские бородавки
Новообразования этого вида чаще появляются детей и подростков, поэтому их второе название – юношеские бородавки. Представляют собой узелки телесного или светло-коричневого цвета овальной или круглой формы, с гладкой поверхностью, слегка возвышающиеся над кожными покровами. Преимущественно локализуются на коже лица, шеи, рук и верхней части туловища.
Подошвенные бородавки
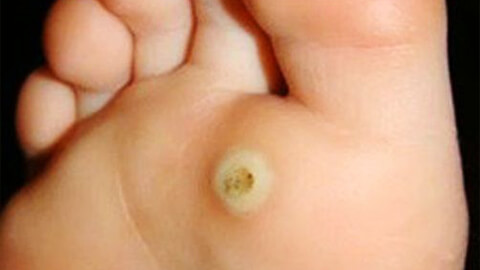
Этот вид бородавок появляется исключительно на коже стоп, благодаря чему и получил свое название. Представляет собой шероховатый нарост с ороговевшим слоем кожи или группу таких наростов. Кожа вокруг подошвенных бородавок теряет естественный цвет, становится серо-желтой. Поверхность бородавки становится жесткой и начинает давить на здоровые ткани вокруг нее, причиняя сильный дискомфорт.
Висячие бородавки
Старческие бородавки
Бородавки такого типа чаще поражают кожу людей преклонного возраста. Их также называют себорейными бородавками или кератомами. Развиваются они по причине возрастных изменений и ухудшения обмена веществ из клеток эпидермиса, часто захватывая верхнюю часть волосяных фолликулов. Кератомы имеют круглую форму, четко очерченные границы, локализуются на волосистой части головы или на лице. Размер варьируется от нескольких миллиметров до 4-5 см.
Остроконечные бородавки
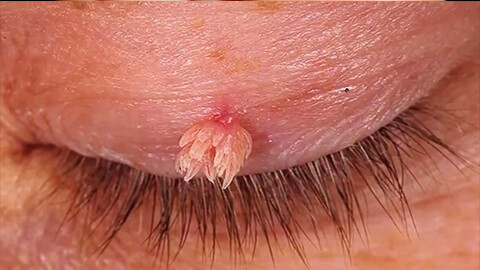
Остроконечные бородавки или кондиломы представляют собой наиболее неприятный и болезненный вид новообразований. Их возбудителем является папилломавирус человека 6 и 11 типов. Остроконечные кондиломы поражают кожу, граничащую со слизистыми оболочками: на губах и веках; в области гениталий, мочеиспускательного канала, ануса.
Причины появления бородавок
Провоцирует появление бородавок повышенная активность папилломавируса человека в организме. Заражение происходит контактно-бытовым путем: через прикосновения, рукопожатия, предметы общего пользования и в общественных местах при несоблюдении правил личной гигиены. Остроконечные бородавки передаются половым путем.
В активную форму вирус переходит при наличии таких факторов, как:
- сильный или хронический стресс;
- перенесенные инфекционные заболевания;
- сниженный иммунитет;
- гормональные сбои, неправильный обмен веществ;
- повышенная потливость;
- травмы и микротравмы кожи;
- ношение одежды и обуви из ненатуральных материалов.
При бессимптомном протекании заболевания, диагностировать его можно только лабораторным путем.
Бородавки у взрослых
Появление папиллом или бородавок возможно в любом возрасте. Пол при этом не играет особой роли – ВПЧ подвержены и мужчины, и женщины. При этом риск развития бородавок у женщин выше, поскольку их иммунитет чаще бывает ослаблен из-за гормонального фона, беременностей, кормления детей. Из-за особенностей анатомического строения, женщины также более подвержены появлению бородавок на половых органах, в частности, кондилом, которые повышают риск развития рака шейки матки.
У мужчин бородавки появляются только в случае резкого снижения иммунитета, что с сильным полом случается не так часто. При этом мужчины крайне редко выступают носителями ВПЧ 16 и 18 типов, которые провоцируют развитие онкологических заболеваний.
Бородавки у детей
Бородавки – распространенное явление у детей и подростков, поскольку их иммунитет не сформирован до конца, вследствие чего они легко заражаются папилломавирусами. Немаловажную роль играет тот факт, что дети, посещающие детские сады и школы, как правило, пребывают в повышенных стрессовых условиях, что негативно сказывается на защитных способностях организма. Помимо контактно-бытового способа инфицирования. возможно также внутриутробное заражение от матери.
Чаще всего у детей развиваются вульгарные, юношеские или подошвенные бородавки, при этом юношеские исчезают сами к 14-18 годам.
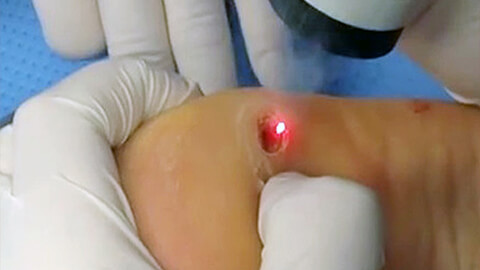
Лечение бородавок
При лечении бородавок, следует понимать, что полностью устранить из организма возбудителя – папилломавирус человека – невозможно. Попав в организм, он остается в нем навсегда, но здоровый иммунитет способен держать его под контролем и сводить к минимуму проявления его жизнедеятельности.
Сам факт появления бородавок свидетельствует о снижении иммунного статуса организма, следовательно, в терапию ВПЧ необходимо включать мероприятия по укреплению иммунитета. При сниженной защитной реакции организма даже при успешном удалении бородавок, существует высокая вероятность возникновения рецидивов. При этом у людей с сильным иммунитетом бородавки могут проходить самостоятельно.
Терапию должен подбирать компетентный врач после тщательного обследования. Самолечение недопустимо, поскольку неспециалист не сможет отличить бородавку от злокачественного новообразования. Вопрос об удалении бородавки также решается специалистом – травмированное новообразование может переродиться из доброкачественного в злокачественное.
Существуют следующие способы избавления от бородавок.
- Криодеструкция (заморозка жидким азотом). Этот способ особенно эффективен в отношении обычных бородавок. На новообразование воздействуют жидким азотом в течение 10-30 секунд. Этот метод хорош своей низкой травмоопасностью, для полного удаления бородавки требуется от 1 до 5 сеансов.
- Лазерокоагуляция (удаление лазером). Новообразование удаляется под местной анестезией по частям. На месте бородавки остается след в виде углубления, который исчезает примерно через месяц.
- Электрокоагуляция (удаление током). Бородавку удаляют тонкой металлической петлей, воздействуя высокочастотным током. Этот способ характеризуется отсутствием кровотечения и дополнительным обеззараживанием тканей. Ткани новообразования остаются неповрежденными, поэтому могут быть отправлены на гистологическую экспертизу. Следы от манипуляции проходят в течение недели.
- Хирургическое иссечение. Таким способом пользуются лишь в крайних случаях, когда новообразования слишком крупные или сгруппированы в единую конгломерацию. Под местной анестезией осуществляется удаление бородавки скальпелем как при обычном хирургическом вмешательстве. Удаленный материал отправляется на гистологическое исследование. Наличие шрамов на месте проведения иссечения зависит от мастерства хирурга, накладывавшего швы.
- Метод химического воздействия при котором используются различные кислоты или щелочь. Этот способ является самым болезненным, травматичным и опасным, поскольку риск вторичного инфицирования тканей на месте воздействия крайне высок. При решении его применения, стоит помнить, что воздействовать можно лишь на саму бородавку, не затрагивая кожу возле нее.
Препараты для лечения бородавок
- Мазь Виферон. Противовирусное средство, повышающее местный иммунитет. Применять можно не более месяца от 1 до 4 раз в день.
- Оксолиновая мазь. Этот препарат также обладает противовирусным эффектом. Наносится на бородавку 1-3 раза в день. Срок лечения от недели до нескольких месяцев.
- Крем Имиквимод. Иммунномодулятор с противовирусным эффектом. Применяется на ночь 2-3 раза в неделю. Срок лечения до 3 месяцев.
- Салициловая кислота. Необходимо использовать концентрированный раствор. Применяется в виде примочки раз в сутки. При этом нужно принимать меры против возникновения химического ожога кожи.
- Коломак. Препарат в виде раствора на основе салициловой, молочной кислот и полидоканола. Наносится 1-2 раза в день, но не более 10 мг в сутки. Курс лечения – не более месяца.
- Веррукацид. Раствор эффективен в отношении многих видов бородавок. Помимо противовирусного воздействия осуществляет коагуляцию внутриклеточного белка наростов, препятствуя развитию рецидивов. Наносится разово, при наличии крупных новообразований возможно повторное нанесение через 1-2 недели.
Перед применением местных средств следует проконсультироваться с дерматологом и сдать анализы для установления характера новообразований, поскольку воздействие лекарственных препаратов может стать причиной перерождения клеток бородавки в злокачественные.
Нетрадиционные методы борьбы с бородавками
В рецептах народной медицины для борьбы с бородавками используют:
- чеснок;
- лук;
- чистотел;
- молочай;
- полынь;
- масло льна.
Методы народной медицины хороши в качестве дополнения к основной терапии после консультации с лечащим врачом.
Профилактика бородавок
Лучшей профилактикой возникновения бородавок является банальное соблюдение правил личной гигиены: своевременное мытье рук, использование личных маникюрных принадлежностей, полотенец, мочалок, обуви. Не следует ходить босиком в бассейне, общих душевых, банях и саунах. Также при остановке в гостиницах стоит захватить с собой антисептические средства для обработки санузлов. Параллельно необходимо укреплять иммунитет и заботиться об общем состоянии здоровья.
Читайте также:

