Вирусная экзема что это такое
Обновлено: 19.04.2024
Экзема – кожное заболевание, характеризующееся сыпью с покраснением, жжением и зудом. Возникает с первых месяцев жизни. Имеет рецидивирующую форму, практически не поддается излечению. То есть после исчезновения симптомов они могут появиться снова.
Симптомы экземы у детей
Для заболевания характерны:
- сыпь;
- покраснение кожи участками, которые слегка воспалены и имеют признаки отечности, с четкими контурами;
- шелушение кожи;
- зуд, усиливающийся к вечеру;
- пузыри, на месте которых потом формируются корочки;
- сниженный аппетит;
- слабость;
- раздражительность.
Характер проявления перечисленных признаков зависит от стадии заболевания. В остром периоде кожа интенсивно краснеет, отекает и становится горячей на ощупь. На ней образуются мокнущие пузырьки. В случае их инфицирования к первичным симптомам добавляются вторичные – высокая температура, головная и мышечная боль, слабость и т. п.
Экзема у детей протекает сравнительно тяжело. Характеризуется повышенной чувствительностью кожи и слизистых, снижением сопротивляемости к инфекциям, воспалительные очаги нередко нагнаиваются.
Причины появления
Одна из главных причин – наследственность. Чтобы болезнь проявилась, нужен стимул для этого, которым может служить аллергическая реакция (на детскую косметику, бытовую химию, шерсть животных и др.), стресс на фоне общей слабости организма. Также заболевание вызывается:
- эндокринными патологиями;
- заражением глистами;
- вирусами;
- дисбактериозом;
- инфекциями;
- некоторыми продуктами питания и препаратами, которые употребляет мать, если ребенок – на грудном кормлении.
Экзема у ребенка может возникнуть на теле, ногах, руках, лице, голове, пальцах рук, за ушами, на локтях.
Экзема на руках доставляет психологический дискомфорт, если ребенок уже адаптируется в обществе, накладывает ограничения на привычные действия. Возникает от: длительного контакта с моющими средствами, при аллергии на шерсть кошек, некоторые продукты питания, пыльцу, повышенной потливости рук, излишней сухости кожи, нагноений.
Очень распространено это заболевание, локализующееся на локтях. При нем кожа очень сухая, образуются трещины, ребенок ощущает зуд, кожные покровы шелушатся и краснеют.
Также распространенным видом экземы является ее сухая форма. Локализация – пальцы рук. Начинается обычно с одного пальца и распространяется без лечения вплоть до всей кисти. Клиническая картина: трещины, сухость и огрубение кожи, снижение ее эластичности, шелушение, сыпь. Зуд появляется редко, бывает слабовыраженным. Разновидность – локализация между пальцев. Проявляется мелкими пузырьками, сильным зудом. Когда пузырьки лопаются, формируются мокнущие участки, которые затем грубеют, шелушатся, покрываются пигментацией и трещинами.
Недуг может развиваться на теле. При этом появляется зудящая сыпь, воспаление, пузырьки и везикулы (водянистые полости, выступающие над поверхностью кожи), эрозии, красные пятна. Может проявиться в первые недели жизни.
На голове болезнь очень часто появляется у грудных детей уже на 2-й неделе жизни, когда еще не устоялся гормональный фон. Обычно она не беспокоит ребенка, выглядит как шелушение.
Заболевание может локализоваться за ушами. Формируются мокнущие участки, которые затем высыхают, образуются трещины. Сопровождаются зудом, отечностью кожных покровов.
Разновидности экземы
Экзема подразделяется на несколько видов – истинную, вирусную, себорейную, атопическую, микробную и микотическую.
Истинная (идиопатическая) экзема
Это самая распространенная. В острой форме проявляется множеством микровезикул – мельчайших пузырьков, заполненных жидкостью. Они быстро вскрываются, образуя микроэрозии, которые покрываются грануляциями – корочками. Поражения начинаются с лица и кистей, а после покрывают все тело. Они вызывают сильный зуд. Очаги – без четких границ. В хронической стадии образуются инфильтраты, как правило, симметричные относительно друг друга.
Разновидность истинной экземы – дисгидротическая. Локализуется преимущественно на ладонях, подошвах, боковых поверхностях пальцев ног и рук. Множественные пузырьки располагаются группами. Истинной также считается контактная экзема, возникающая на открытых участках кожи после контакта с аллергеном.
Вирусная экзема(экзантема)
Развивается из-за попадания в организм возбудителей вирусных инфекций, поражающих кожу – вирусов герпеса, ветряной оспы, гепатитов В и С, Эпштейн-Бара и Коксаки, энтеровирусов и цитомегаловируса, аденовируса и парвовируса В19. Протекает особенно тяжело. Симптомы появляются резко, сопровождаются отеком кожи, повышением температуры тела и тошнотой. Источник:
Е.О. Утенкова
Инфекционные экзантемы у детей
// Детские инфекции, 2018, №17(3)
Себорейная
Наступает после себореи как осложнение. Характеризуется сильным зудом и шелушением в области волосистой части головы, за ушами и на шее, а также в областях, где много сальных желез – между лопатками, на плечах и в зоне декольте. Сопровождается образованием желто-серых корочек.
Атопическая
Проявляется реакцией на внешние факторы в виде сухости и шелушения кожи. Представляет собой хроническое рецидивирующее воспаление кожи. Может осложняться грибковыми и микробными поражениями. Нередко развивается в грудничковом возрасте и по мере взросления может переходить в стадию устойчивой ремиссии. Источник:
Л.С. Намазова, Ю.Г. Левина, А.Г. Сурков, К.Е. Эфендиева, И.И. Балаболкин, Т.Э. Боровик, Н.И. Вознесенская, Л.Ф. Казначеева, Л.П. Мазитова, Г.В. Яцык
Атопический дерматит
// Педиатрическая фармакология, 2006, №1, с.34-40
Микробная
Это асимметричные высыпания, провоцируемые попаданием микробов в ранки на коже – ссадины, царапины, свищи. Очаги поражения – с четкими границами, часто располагаются на ногах и руках.
Микотическая
Развивается как аллергия на грибковую инфекцию. Характеризуется четкими округлыми поражениями. Трудно поддается лечению.
Диагностика заболевания
Врач ставит предварительный диагноз на основании клинической картины и результатов опроса. Для его подтверждения назначают:
- общий и биохимический анализы крови;
- общий анализ мочи;
- комплексные аллергологические и иммунологические исследования, в том числе аппликационные кожные пробы.
Так как иногда проявления экземы у детей схожи со стригущим лишаем и чесоткой, для дифференциальной диагностики может понадобиться гистологическое исследование пораженных тканей.
Лечение экземы у детей
Чем лечить экзему у ребенка
Важно! Детские аллергические реакции нельзя запускать и лечить народными средствами. Обязательно нужно обратиться к врачу для постановки верного диагноза.
Источники:
Дата публикации: 20.10.2017 г.
Информация в статье предоставлена в справочных целях и не заменяет консультации квалифицированного специалиста. Не занимайтесь самолечением! При первых признаках заболевания необходимо обратиться к врачу.

Герпетическая экзема Капоши – это вирусное, нередко рецидивирующее поражение кожи, вызываемое вирусами простого герпеса (ВПГ) 1 и/или 2 типа, которое развивается на фоне какого-либо хронического дерматологического заболевания (чаще всего атопического дерматита) и проявляется распространёнными везикулёзными и эрозивными высыпаниями.
Синонимы
герпетическая экзема, герпетиформная экзема, вариолиформный пустулёз Капоши-Юлиусберга, острый оспенновидный пустулёз, синдром Капоши.
Эпидемиология
Возраст: чаще болеют дети (первичное инфицирование), рецидивы заболевания отмечаются у людей всех возрастных групп, но наиболее часто регистрируются в первые 17 лет жизни.
Пол: не имеет значения.
Анамнез
Первичное инфицирование протекает с выраженными общими симптомами, сопровождаясь головной болью, лихорадкой и увеличением регионарных лимфоузлов, при этом на фоне поражённой атопическим дерматитом (или другим дерматозом) коже появляются диссеминированные высыпания пузырьков, быстро вскрывающихся с образованием болезненных эрозий. Эрозии сливаются друг с другом, увеличиваясь в размерах и распространяясь на здоровую кожу. Рецидивы заболевания протекают легче и, как правило, не сопровождаются нарушением общего состояния.
Течение
острое начало с последующим хроническим рецидивирующим течением, высыпания разрешаются под действием противовирусных средств. В случае тяжёлого течения, особенно на фоне иммунодефицита, возможен летальный исход.
Этиология
Предрасполагающие факторы
- приём глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- осенне-зимнее время года;
- ранее перенесённое ОРЗ;
- ранее перенесённая Эбштейн-Бар вирусная инфекция;
- ранее перенесённая кишечная инфекция, вызванная Shigella, Salmonella, Yersinia, Campylobacter;
- онкологические заболевания;
- простой герпес, перенесенный или имеющийся у членов семьи;
- стресс;
- воздействие холода (переохлаждение);
- воздействие тепла (перегревание);
- воздействие УФО (солнца);
- истощение;
- случайная половая связь;
- лучевая терапия;
- атопический дерматит; ;
- экзема;
- буллёзный пемфигоид;
- пузырчатка;
- болезнь Хейли-Хейли;
- болезнь Дарье;
- ожоги;
Жалобы
Дерматологический статус
процесс поражения кожи ВПГ носит распространённый характер, изначально локализуясь на поверхности очагов имеющегося кожного заболевания, а впоследствии выходит за их пределы, поражая ранее неизменённую кожу. Пузырьки, как правило, располагаются симметрично, без группировки, иногда могут сливаться друг с другом. Дермографизм чаще всего стойкий белый.
Элементы сыпи на коже
- основное дерматологическое заболевание представлено, как правило, воспалительными пятнами розового или красного цвета от 2 см в диаметре до поражения 90% поверхности тела, округлых или неправильных очертаний с нерезкими границами, нередко шелушащихся;
- возможно наличие очагов лихенификации (патологического состояния кожи, характеризующегося усилением кожного рисунка), обусловленной основной дерматологической патологией (экземой или атопическим дерматитом), которая может развиваться как на неизменной коже в результате её расчёсывания (первичной), так и вторичной (возникает на фоне предшествующих высыпаний в результате их расчёсывания). Цвет её может варьировать от розового до синюшно-красного или коричневого;
- пузырьки с пупковидным вдавлением в центре от 0,2 до 0,5 см в диаметре с серозным, редко с серозно-геморрагическим содержимым. Пузырьки располагаются на поверхности воспалительных пятен (очагов лихенификации), обусловленных имеющейся дерматологической патологией, или на внешне неизменённой коже и в дальнейшем вскрываются с формированием эрозий, иногда возможна трансформация пузырьков в пустулы;
- вторичные эрозии, образующиеся при вскрытии пузырьков, болезненные при пальпации, изначально около 0,5 см в диаметре, имеют тенденцию к периферическому росту и слиянию с образованием обширных очагов эрозированной кожи. Эрозии располагаются на фоне отёчной и гиперемированной кожи или очагов лихенификации. В дальнейшем эрозии разрешаются бесследно, крайне редко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, болезненные при пальпации, размеры которых могут колебаться от 1 до 20 см и более, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, образующиеся при подсыхании пузырьков, по отторжении корок образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
Элементы сыпи на слизистых
- воспалительные пятна различных оттенков красного цвета до 2 см в диаметре, округлых очертаний с нерезкими границами, на поверхности которых в дальнейшем образуются пузырьки;
- пузырьки полушаровидной формы с пупковидным вдавлением в центре до 0,2 см в диаметре с серозным (реже - серозно-геморрагическим) содержимым. Пузырьки располагаются на поверхности воспалительных пятен и в дальнейшем вскрываются с формированием эрозий или (при локализации на губах) подсыхают с образованием корок медово-жёлтого (желтовато-коричневого) или бурого цвета;
- вторичные эрозии, образующиеся при вскрытии пузырьков или отторжении корок (на красной кайме губ), болезненные при пальпации, около 0,5 см в диаметре (иногда больше), окружены венчиком воспалительной гиперемии. В дальнейшем эрозии разрешаются бесследно, при иммунодефицитных состояниях они нередко трансформируются в язвы;
- при иммунодефиците часто встречаются вторичные язвы, характеризующиеся выраженной болезненностью при пальпации, размеры которых могут колебаться от 0,5 до 5 см в диаметре, что связано с их склонностью к периферическому росту. Края язв могут быть отвесными, неровными или блюдцеобразными, а дно может содержать участки некротического распада тканей или покрываться налётом. По периферии язвы окружены зоной воспалительной гиперемии и в дальнейшем постепенно разрешаются с образованием рубца;
- плёнчатые налёты белого, серого или коричневого цвета, располагающиеся на поверхности эрозий или язв;
- на красной кайме губ нередко встречаются корки медово-жёлтого или желтовато-коричневого (реже бурого) цвета, по отторжении которых образуются эрозии, реже – язвы, окружённые венчиком гиперемии;
- очаги лихенификации на красной кайме губ, обусловленные исходной дерматологической патологией, розового или красного цвета, нередко шелушащиеся.
Придатки кожи
ногтевые пластинки не изменены, но в ряде случаев (что связано с имеющейся дерматологической патологией – чаще всего с атопическим дерматитом) их поверхность может содержать точечные вдавления, поперечные борозды (линии Бо), быть неровной (холмистой), ногти могут утолщаться (с развитием пахионихии), а ногтевой валик может воспаляться. Нередко отмечается отполированность ногтевых пластинок с характерным блеском поверхности. Возможно диффузное поредение или полное выпадение волос в очагах лихенификации (в области наружной трети бровей и на теле).
Локализация
при вирусном поражении кожи сыпь (пузырьки) чаще всего встречается на лице, шее и туловище, реже – на конечностях; на слизистых оболочках высыпания наиболее часто локализуются на красной кайме губ, в полости рта, реже - на слизистой носа и конъюнктив. При иммунодефицитных состояниях возможны диссеминированные высыпания пузырьков по всему телу. Основное дерматологическое заболевание (атопический дерматит или экзема) имеет характерную локализацию – лицо (лоб, брови, веки, губы), шея (задне-боковые поверхности), грудь, верхние и нижние конечности (локтевые сгибы и подколенные ямки), поясница.
Дифференциальный диагноз
ветряная оспа, вирусная пузырчатка полости рта и конечностей, опоясывающий лишай с диссеминированным поражением кожи, аллергический дерматит, распространённый фолликулит, рожистое воспаление, многоформная экссудативная эритема, везикулёзная токсикодермия.
Сопутствующие заболевания
атопический дерматит; нейродермит; экзема; буллёзный пемфигоид; пузырчатка; болезнь Хейли-Хейли; болезнь Дарье; ожоги; менингит (менингоэнцефалит), сирингомиелия, рак желудка и других отделов желудочно-кишечного тракта, рак легкого, миелобластный лейкоз, лимфобластный лейкоз, болезнь Ходжкина (лимфогранулематоз), Т-клеточная лимфома кожи (включая грибовидный микоз); В-клеточная лимфома; ювенильная хроническая миелогенная лейкемия, микоплазменая пневмония, ВИЧ-инфекция, сепсис, кишечные инфекции (иерсиниоз, сальмонеллёз, дизентерия, амёбиаз и др.), инфекционный мононуклеоз, атопический дерматит, экзема, иммунодефицитные состояния, не ВИЧ-обусловленные, состояние после трансплантации органов и тканей.
Диагноз
Часто достаточно клинической картины и Анамнеза, для подтверждения диагноза могут применяться перечисленные ранее методы лабораторной диагностики.
Патогенез
На фоне предсуществующих дерматологических заболеваний происходит снижение барьерных функций кожи, что облегчает проникновение в неё вирусов простого герпеса. После проникновения в воспалённую кожу или слизистую оболочку ВПГ (1-го типа, реже 2-го типа) размножается в глубоких слоях эпидермиса (эпителия), вызывая гибель зараженных клеток, образование пузырьков и местную воспалительную реакцию, впоследствии вирус проникает в дерму, достигает окончаний чувствительных и вегетативных нервов и транспортируется по аксонам в тела нейронов, располагающихся в корешках чувствительных или вегетативных ганглиев. У 80–90% людей вирус герпеса после первичного инфицирования сохраняется в нервных ганглиях, где приобретает бессимптомное латентное течение. При рецидиве заболевания вирус реактивируется, мигрирует обратно в кожу или слизистую оболочку и вызывает клинические проявления рецидивного герпеса.

COVID-19 в первую очередь поражает дыхательные пути, но с увеличением количества зараженных проявились и новые симптомы, например кожные. Поэтому в диагностику новой болезни все чаще вовлекаются дерматологи.

Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет. Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии. У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.


Фирсакова
Светлана Сергеевна
Врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Микробная экзема – вторичное воспалительное дерматологическое заболевание, развивающееся вокруг ран, язв и трещин вследствие инфицирования. Она составляет 12-27% от всех случаев экземы. Особенно часто поражает ноги.
В большинстве случаев возбудителем болезни служит стрептококк, немного реже – стафилококк, изредка – менингококк, гонококк, протей, клебсиелла, грибок кандида. Но болезнь незаразна.
Известно 5 видов микробной экземы, фото покажет их различия:
- Монетовидная
Очаги отличаются округлой формой и четкими границами, напоминают монетки диаметром до трех сантиметров. Кожа отекает и приобретает ярко-красный окрас, покрывается серозно-гнойными корками. В основном монетовидная экзема поражает верхние конечности. Она с трудом поддается терапии. - Варикозная
Обнаруживается у людей, у которых варикоз сочетается с венозной недостаточностью. Развивается вследствие травматизации кожи или ее мацерации во время перевязок либо проникновения инфекции в трофические язвы. При этом на кожном покрове ног появляются трофические язвы и некротизированные участки. Поражению подвергается и прилегающая кожа. Характерная черта – полиморфизм. - Посттравматическая
Болезнь развивается, если патогенные микроорганизмы проникают в раны, образующиеся после травм или операций. В результате пораженная область воспаляется, долго не заживают раны, образуются пузырьки, заполненные гноем. Требует длительного лечения. - Сикозиформная
Является результатом сикоза – воспаления, поражающего волосяные луковицы, при инфицировании стафилококком. При этом на подбородке, щеках, верхней губе, лобке, в подмышечных впадинах образуются мокнущие очаги, окрашенные в красный цвет. Чаще встречается у представителей мужского пола. - Экзема сосков
Обычно развивается у кормящих мам вследствие травмирования сосков. Появляются ограниченные гиперемированные участки, покрытые мокнутием, корками и трещинами, вызывающие зуд.
Мнение эксперта
— Экзема имеет генетическую предрасположенность, при которой происходит нарушение иммунной регуляции, а также функции нервной и эндокринной систем. Статистика говорит, что при заболевании одного из родителей вероятность развития экземы у ребенка составляет приблизительно 40%, при наличии заболевания у обоих родителей - от 50 до 60%.
Фирсакова Светлана Сергеевна, врач-дерматовенеролог,
клиника Melanoma Unit Moscow
Причины микробной экземы
Патология обладает полиэтиологической природой. Но центральное место среди причин возникновения микробной экземы занимает фоновая болезнь, ослабляющая местный иммунитет, что способствует заражению. Инфекция повышает чувствительность организма и запускает аутоиммунные реакции.
В число факторов, способных вызвать экзему, входят:
- наследственная предрасположенность к аллергиям;
- бактериальная инфекция, проникающая в различные ссадины, травматические и послеоперационные раны;
- бактериальная инфекция, возникающая в местах, пораженных варикозом или лимфостазом;
- повышенная чувствительность кожи;
- отсутствие адекватного лечения при грибковых поражениях эпидермиса;
- пиодермии: образование экземы возле свищей и фурункулов;
- дефицит витаминов;
- психические нарушения;
- эндокринные сбои;
- ослабление иммунной системы.
Как выглядит микробная экзема на фото
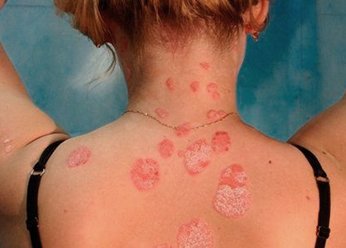
Фото 1.
Монетовидная экзема на спине человека
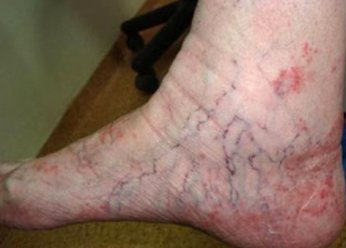
Фото 2.
Варикозная экзема на ногах
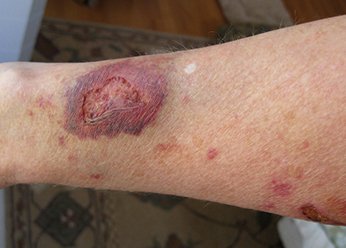
Фото 3.
Посттравматическая экзема
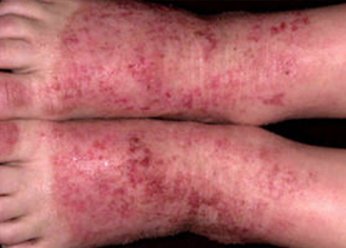
Фото 4.
Посттравматическая экзема
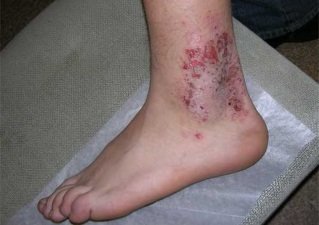
Фото 5.
Микробная экзема на ногах
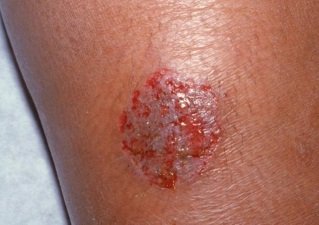
Фото 6.
Микробная экзема с мокнутием
Симптомы микробной экземы
Признаки болезни хорошо видны на фото микробной экземы на ногах. Пораженные участки представлены крупными, четко очерченными гиперемированными очагами, на границе которых располагаются чешуйки. На очагах размещаются пузырьки, заполненные жидкостью, папулы, мокнущие эрозии. Со временем пузырьки вскрываются и начинают присыхать, а на их месте образуются гнойные корочки желто-зеленого цвета, окруженные отторгающимся роговым слоем, и трещины. Подобно другим видам, сопровождается сильным зудом.
Микробная экзема на руках, в своем развитии проходит несколько стадий:
- 1 стадия (эритематозная) – на кожном покрове образуются четко очерченные красные пятна, которые сильно зудят;
- 2 стадия (папуловезикулезная) – появляется выраженная сыпь и пузырьки;
- 3 стадия (мокнущая) – пузырьки вскрываются, выделяется жидкость, наблюдается мокнутие;
- 4 стадия (сухая) – формируются бляшечные корки.
При неадекватном лечении микробной экземы может появляться вторичная сыпь аллергического происхождения. Для нее характерен полиморфизм – одновременное присутствие красных отечных пятен, папул, пустул и везикул. Если болезнь прогрессирует, то пятна сливаются, образуя мокнущие эрозии, и захватывают здоровые участки кожного покрова.
Лечение микробной экземы
Прежде всего, необходимо поставить точный диагноз. С этой целью дерматолог проводит визуальное обследование, собирает анамнез заболевания, направляет пациента на сдачу анализов. В лаборатории у него берут соскоб и делают посев экссудата.
Сначала нужно устранить причины микробной экземы: вылечить фоновую болезнь и ликвидировать очаг заражения.
Чем лечить микробную экзему? Врач подбирает системные и симптоматические лекарства. Их выбор зависит от основного заболевания, имеющихся симптомов и тяжести патологии.
Оптимального результата удастся достичь только при комплексном лечении, объединяющем:
- медикаментозную терапию;
- физиотерапевтические процедуры;
- диетотерапию.
Медикаментозная терапия включает использование:
- антибиотиков или противогрибковых препаратов (зависимо от возбудителя);
- десенсибилизирующих средств;
- противовоспалительных лекарств;
- антигистаминных медикаментов;
- антисептиков;
- антиэкссудативных средств (для устранения мокнутия);
- гормональных лекарств (в тяжелых случаях);
- иммуномодуляторов;
- седативных средств;
- витаминов.
Применяется как общая, так и местная терапия.
После устранения острой симптоматики рекомендованы специальные мази и кремы, позволяющие предотвратить рецидив. Превосходно зарекомендовали себя средства серии Лостерин. Они не содержат гормонов и химических добавок и комплексным действием. Цинко-нафталановая паста подсушивает эпидермис, снимает воспаление и зуд, активирует заживление язв, обладает антибактериальными и антисептическими свойствами.
Среди физиотерапевтических процедур самыми эффективными являются лазеротерапия, магнитотерапия, озонотерапия, ультравысокочастотная терапия, воздействие ультрафиолетом, грязелечение. Они помогут закрепить полученный эффект.
Необходимо поддерживать личную гигиену, беречь кожу от травмирования, воздействия солнца, мороза, дождя и снега, отказаться от шерстяной и синтетической одежды, особенно носков и перчаток.
Обычно прогноз при микробной форме экземы благоприятный. Затруднения могут возникнуть только при лечении пожилых и ослабленных пациентов. Но чтобы добиться быстрого выздоровления, избежать перехода болезни в хроническую форму и развития других осложнений, необходимо строго соблюдать рекомендации лечащего врача.
Лечение микробной экземы на руках
Если диагностирована микробная экзема на руках, лечение предполагает использование гипосенсибилизирующих медикаментов (антигистаминных и седативных). Они окажут успокоительное действие и снимут неприятную симптоматику. Активировать регенерационные процессы поможет прием витаминов. В некоторых случаях витамины вводят внутримышечно.
При тяжелой форме врач назначит глюкокортикостероидные мази, которые быстро купируют рецидив, но способны вызвать побочное действие. Поэтому после снятия острой симптоматики их заменяют негормональными мазями, обладающими антисептическими, противовоспалительными и противозудными свойствами. В число подобных средств входит Лостерин.
Лечение микробной экземы на ногах
На ногах сыпь появляется на месте долго незаживающих ран и ожогов, если в них проникают патогенные микроорганизмы. Также она может осложнять другие разновидности экземы. При этом на нижних конечностях образуются гнойные пузырьки, которые после вскрытия оставляют болезненные и зудящие эрозии.
При микробной экземе на ногах лечение включает антибактериальные, противогрибковые и антисептические медикаменты. Они могут использоваться в виде таблеток, инъекций и мазей. Инъекции необходимы при сильных воспалительных процессах. Мази позволяют смягчить кожу, снять зуд и ускорить заживление.
В дополнение к медикаментозным препаратам применяются средства народной медицины в виде компрессов, примочек и теплых ванночек.
Профилактика микробной экземы
Для предотвращения развития экземы необходимо соблюдать правила гигиены, не допускать инфицирования ран, своевременно лечить болезни, которые могут стать фоном для экземы
Список литературы
- Архангельская, Е.И. Материалы к клинике, этиологии и патогенезу диффузной стрептодермии и микробной экземы: автореф. дис. .д-ра мед. наук / Е.И. Архангельская. Л., 1973. - 42 с.
- Айзикович, JI.A. Тезисы научных работ VIII Всероссийского съезда дерматовенерологов / JI.A. Айзикович, Т.В. Соколова. 4.1. // Дерматология. - 2001.- С. 210.
- Родина, Ю.А. Иммунокоррегирующая терапия идиопатической экземы / Ю.А. Родина, Ю.С. Бутов // Рос. журн. кожных и венерических болезней. 2006. - №3. - С. 30-39.
- Рахманов, В.А. Принципы местной терапии экзематозного процесса / В.А. Рахманов, Н.С. Потекаев, О.Л. Иванов // Сов. медицина. -№2. С. 63-69.
- Студницын, A.A. Новое в изучении патогенеза экземы /A.A. Студницын, Е.П. Фролов // Вестн. дерматологии. 1979. - №11. -С. 3-8.
- Тузлукова, Е.Б. Антигистаминные препараты / Е.Б. Тузлукова, Н.И. Ильин, Л.В. Лосс // РМЖ. 2002. - Т. 10, №5. - С. 97.
- Хазизов, И.Е Общепатологический подход к проблеме патогенеза экземы и экземоподобных состояний / И.Е. Хазизов, O.K. Шапошников // Вестн. дерматологии и венерологии.- 1991. №6. - С. 4-8.
Любое серьезное заболевание, к которым относится экзема, требует выработки особых здоровых привычек и навыков. Иначе болезнь перейдет в хроническую стадию и будет обостряться вновь и вновь. Пациенту необходимо внимательно относиться к своему питанию, психическому состоянию, уходу за кожей и заболеваниям, которые могут спровоцировать обострение экземы.
Экзема относится к кожным заболеваниям, и при появлении первых признаков этого заболевания необходимо обратиться к врачу дерматологу. Причин появления микробной экземы на лице или других участках кожного покрова много и самостоятельно определить, какая из них спровоцировала появление неприятных симптомов, невозможно.
Экзема – заболевание, которое приносит не только физический, но и психологический дискомфорт. Грамотно подобранное лечение и комплекс терапевтических средств по назначению врача позволят держать под контролем заболевание, которое является хроническим, и снизить вероятность рецидивов.
Монетовидная экзема (ее также называют нуммулярной) – разновидность экземы, проявляющаяся крупными, резко ограниченными высыпаниями.
Чаще всего эта форма экземы диагностируется у мужчин старше 50 лет, у женщин – немного реже. Дети с подобной проблемой сталкиваются крайне редко.
Микробная экзема — это клиническая разновидность экземы, которая имеет вторичный характер и развивается на участках микробного или грибкового поражения кожи. Заболевание характеризуется присоединением характерных для экземы воспалительных изменений к симптомам уже имеющегося фонового заболевания. Диагностика микробной экземы направлена на выявление возбудителя путем бакпосева отделяемого элементов экземы или соскоба на патогенные грибы. Лечение включает терапию имеющегося заболевания, применение противомикробных средств, общее и местное лечение экземы.
МКБ-10
Общие сведения
По данным различных авторов, микробная экзема составляет от 12% до 27% всех случаев заболевания экземой. Она развивается в местах хронически протекающей пиодермии: вокруг трофических язв, плохо заживающих послеоперационных или посттравматических ран, свищей, ссадин. Микробная экзема может возникнуть на участках варикозного расширения вен и лимфостаза, а также при длительно текущих грибковых заболеваниях кожи.
Причины
Наиболее часто возбудителем, выявляемым при микробной экземе, является β-гемолитический стрептококк. Однако развитие микробной экземы может быть связано с эпидермальным или золотистым стафилококком, протеем, клебсиеллой, нейссерией гонореи или менингита, грибами Candida и другими возбудителями. Фоновое заболевание (варикозная болезнь, лимфедема) значительно снижает барьерную функцию кожи, а хроническое воздействие микробных агентов вызывает сенсибилизацию организма и возникновение аутоиммунных реакций. Совместно эти процессы приводят к развитию микробной экземы.
Симптомы микробной экземы
Участок поражения кожи при микробной экземе чаще всего располагается в области нижних конечностей. Он представляет собой крупные очаги острого воспалительного изменения кожи с расположенными на них серозными и гнойными папулами, пузырьками (везикулами), мокнущими эрозиями. Очаги характеризуется крупнофестончатыми краями. Они сливаются между собой и не имеют разделяющих их участков здоровой кожи. Высыпания, как правило, сопровождаются значительным зудом. Воспалительные очаги микробной экземы покрыты большим количеством гнойных корок. Они имеют тенденцию к периферическому росту и окружены участком отторгающегося рогового слоя. На видимо здоровой коже вокруг участка поражения наблюдаются отдельные пустулы или очаги шелушения — отсевы микробной экземы.
Клиническая дерматология выделяет несколько разновидностей микробной экземы: нуммулярную, варикозную, посттравматическую, сикозиформную и экзему сосков.
- Монетовидная экзема (нуммулярная или бляшечная) характеризуется округлыми очагами поражения размером 1-3 см с четкими краями, гиперемированной и отечной мокнущей поверхностью, покрытой слоями серозно-гнойных корок. Обычная локализация монетовидной экземы — кожа верхних конечностей.
- Варикозная микробная экзема развивается при варикозном расширении вен с явлениями хронической венозной недостаточности. Факторами, способствующими возникновению микробной экземы, могут быть инфицирование трофической язвы, травматизация кожи в зоне варикоза или ее мацерация при перевязках. Для этой формы заболевания характерен полиморфизм элементов, четкие границы очага воспаления и умеренно выраженный зуд.
- Посттравматическая экзема развивается вокруг участков травмирования кожного покрова (раны, ссадины, царапины). Она может быть связана со снижением защитных реакции организма и замедлением процессов заживления.
- Сикозиформная микробная экзема в некоторых случаях может развиться у пациентов с сикозом. Для данного вида микробной экземы характерны мокнущие и зудящие очаги красного цвета, имеющие типичную для сикоза локализацию: борода, верхняя губа, подмышечные впадины, лобковая область. При этом воспалительный процесс часто выходит за границы оволосения.
- Экзема сосков возникает у женщин при частом травмировании сосков в период грудного вскармливания или при их постоянном расчесывании у пациенток с чесоткой. В области сосков формируются яркие четко отграниченные очаги красного цвета с мокнутием и трещинами. Поверхность их покрыта корками. Наблюдается сильный зуд. Экзема сосков, как правило, отличается упорным течением процесса.
Осложнения
Неадекватная терапия микробной экземы или травмирующие воздействия на очаги поражения могут привести к появлению вторичных высыпаний аллергического характера. Такие высыпания отличаются полиморфизмом и бывают представлены красно-отечными пятнами, везикулами, пустулами и папулами. При прогрессировании процесса эти высыпания сливаются, формируя участки мокнущих эрозий, и распространяются на ранее здоровые участки кожи. Таким образом микробная экзема трансформируется в истинную.
Диагностика
Вторичный характер экземы, ее развитие на фоне варикоза, стрептодермии, кандидоза, участков инфицирования или травмирования кожи позволяют врачу-дерматологу предположить микробную экзему. Для определения возбудителя и его чувствительности к антибактериальной терапии проводят бактериологический посев отделяемого или соскоба с участка поражения кожи. При подозрении на грибковый характер инфекции берут соскоб на патогенные грибы.
В сложных диагностических ситуациях может быть проведено гистологическое исследование биоптата, взятого из очага микробной экземы. При исследовании препарата определяется отек дермы, спонгиоз, акантоз, образование пузырей в эпидермисе, выраженная лимфоидная инфильтрация с присутствием плазмоцитов. Дифференциальный диагноз микробной экземы проводят с другими видами экземы, псориазом, дерматитами, первичным ретикулезом кожи, доброкачественной семейной пузырчаткой и др.
Лечение микробной экземы
В случае микробной экземы лечение в первую очередь направлено на устранение очага хронической инфекции и терапию фонового заболевания. В зависимости от этиологии заболевания проводят курсовое и местное лечение грибковых заболеваний кожи, курс медикаментозного лечения и обработку пораженных участков кожи при пиодермии, лечение трофической язвы или сикоза.
В лечении микробной экземы применяются антигистаминные и десенсибилизирующие лекарственные препараты (мебгидролин, хлоропирамин, лоратадин, дезлоратадин), витамины группы В, седативные медикаменты. Местная терапия включает применение антибактериальных или противогрибковых мазей, вяжущих и противовоспалительных средств, антисептиков.
Из физиотерапевтических способов лечения при микробной экземе используют магнитотерапию, УФО, УВЧ, озонотерапию и лазеротерапию. Пациентам следует перейти на гипоаллергенную диету, тщательно соблюдать личную гигиену, избегать травмирования очагов микробной экземы. При диссеминации процесса и его переходе в истинную экзему назначают курс глюкокортикоидной терапии.
Прогноз и профилактика
Прогноз микробной экземы при адекватном лечении благоприятный. Длительное и упорное течение экземы может наблюдаться у ослабленных пациентов и пожилых людей. В профилактике микробной экземы основное значение имеет выявление и лечение тех заболеваний, на фоне которых она может развиться, предупреждение инфицирования ран, соблюдение гигиенических правил.
1. Основные принципы фармакотерапии экземы/ Думченко В.В., Орлов М.А., Дорфман И.П.// Русский медицинский журнал. - 2015 - №19.
2. Совершенствование комплексной терапии микробной экземы: Автореферат диссертации/ Никонова И.В. - 2013.
3. Этиологическая структура микробных экзем/ Жданова А.И.// Международный журнал экспериментального образования. – 2010. – № 7.
Читайте также:

