Вирусная инфекция носоглотки у ребенка лечение
Обновлено: 24.04.2024
Для цитирования: Зверева Н.Н. Инфекционно-воспалительные заболевания носоглотки и придаточных пазух носа при ОРЗ. РМЖ. 2014;25:1854.
Острые респираторные заболевания (ОРЗ) продолжают занимать значительное место в структуре заболеваемости в различных странах мира, а среди заболеваний инфекционной природы стойко удерживают первое место [1]. ОРЗ – это этиологически разнородная группа острых инфекционно-воспалительных болезней дыхательных путей, сходных по клиническим проявлениям и эпидемиологическим характеристикам, но отличающихся особенностями патогенеза и морфологии, в основе которых лежит воспаление слизистых оболочек (СО) верхних (ринит, назофарингит, фарингит, тонзиллит, эпиглоттит) и/или нижних дыхательных путей (ларингит, трахеит, бронхит, бронхиолит, пневмония) с развитием дистрофии и некроза эпителия и нарушением мукоцилиарного клиренса [2]. В структуре ОРЗ доминирующими заболеваниями являются острые вирусные респираторные инфекции (ОРВИ), на долю которых приходится 90–95% [2]. Причиной ОРВИ могут быть более 200 различных вирусов, представителей 5-ти семейств РНК-содержащих вирусов и 1-го – ДНК:
По данным Роспотребнадзора [3], в прошедшем сезоне длительность эпидемического подъема заболеваемости ОРВИ и гриппом составила 17 нед. При этом превышение эпидемических порогов заболеваемости от 10 до 40% было отмечено в 31 субъекте РФ. Лабораторный мониторинг за гриппом и ОРВИ в структуре идентифицированных за сезон (2009) вирусов гриппа показал, что в европейской части страны преобладали вирусы гриппа А (H3N2), на Дальнем Востоке и в Сибири – вирусы гриппа А (H1N1). На протяжении всего эпидемического сезона в России сравнительно активно выделялись и другие респираторные вирусы: парагриппа 1, 2, 3 типов, аденовирусы, РС-вирусы [3]. На эпидемический сезон 2014–2015 гг. для стран Северного полушария ВОЗ рекомендовала тот же штаммовый состав противогриппозных вакцин, что и в эпидсезон 2013–2014 гг., а именно: А/California/7/2009 (H1N1); А/Texas/50/2012 (H3N2); B/Massachusetts/2/2012 [4].
Согласно рекомендациям ВОЗ, к числу приоритетных групп, подлежащих вакцинации против гриппа, относятся дети в возрасте от 6 мес. до 5 лет [4]. В прошедшем сезоне в РФ эпидемический подъем заболеваемости гриппом и ОРВИ более активно из всех возрастных групп отмечался среди детей в возрасте до 6 лет [3]. Дети первых месяцев жизни болеют ОРВИ и гриппом редко, поскольку находятся в относительной изоляции от источников инфекции. Кроме того, многие из них сохраняют в течение первого полугодия жизни пассивный иммунитет, полученный от матери трансплацентарно с иммуноглобулинами класса G. Наибольшая заболеваемость ОРВИ и гриппом приходится на детей второго полугодия и первых 3 лет жизни, что, как правило, связано со значительным увеличением числа контактов, посещением детских дошкольных учреждений. Ребенок, посещающий детский сад, в течение первого года может болеть ОРВИ до 10–15 раз, на втором году – 5–7 раз, в последующие годы – 3–5 р./год. Снижение заболеваемости объясняется приобретением специфического иммунитета в результате перенесенных ОРВИ [2].
Столь частая заболеваемость ОРВИ в детском возрасте выдвигает эту проблему в число наиболее актуальных в педиатрии. Повторные заболевания существенно влияют на развитие ребенка. Они приводят к ослаблению защитных сил организма, способствуют формированию хронических очагов инфекции, вызывают аллергизацию организма, препятствуют проведению профилактических прививок, отягощают преморбидный фон и задерживают физическое и психомоторное развитие детей. Во многих случаях частые ОРВИ патогенетически связаны с астматическим бронхитом, бронхиальной астмой, хроническим пиелонефритом, полиартритом, хроническими заболеваниями носоглотки и многими другими заболеваниями [2].
Острый ринит и ринофарингит – наиболее часто встречающиеся проявления инфекционно-воспалительного процесса при ОРВИ. Частота ринитов и ринофарингитов у детей составляет около 70% от всех заболеваний верхних дыхательных путей [1]. Ринит (от греч. rhis, род. падеж rhinos – нос) и фарингит (от греч. pharynx – глотка) характеризуются преимущественным поражением слизистых носоглотки. Как правило, острый ринит имеет 3 стадии. Во время 1-й стадии (она длится от 1–2 ч до 1–2 дней) больные испытывают зуд и сухость в полости носа, сопровождающиеся частым чиханием; кроме того, у них возникают головная боль, недомогание, снижается обоняние, слезятся глаза, повышается температура тела. Во время 2-й стадии у больных появляются (как правило, в больших количествах) прозрачные выделения из носа, гнусавость и затрудненность дыхания. Во время 3-й стадии выделения становятся слизисто-гнойными и постепенно проходят, дыхание улучшается. Как правило, при остром рините больные выздоравливают в течение 7–10 дней [6]. Для клинической картины ринофарингита характерны: гиперемия, отечность, зернистость слизистой задней стенки глотки, болезненность при глотании, затруднение носового дыхания, ринорея, чихание, повышение температуры тела от субфебрильных значений до гипертермии. Может появиться кашель, который возникает за счет раздражения при стекании слизи по задней стенке глотки, а также за счет сухости СО глотки при дыхании через рот [7]. Отмечаются симптомы интоксикации в виде слабости, вялости, снижения аппетита.
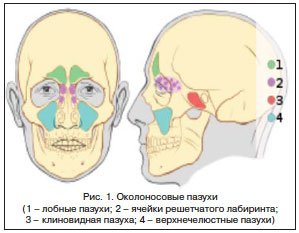
При развитии воспалительного процесса СО полости носа поражается также СО околоносовых пазух (ОНП) [7]. Синусит (от лат. sinus – пазуха) – острое или хроническое воспаление придаточных пазух носа (ППН). Наиболее часто регистрируется воспаление СО верхнечелюстной (гайморовой) пазухи – гайморит, на 2-м месте по частоте встречаемости стоит этмоидит – воспаление решетчатого лабиринта, затем фронтит – воспаление лобной пазухи и сфеноидит – воспаление клиновидной пазухи (рис. 1). Заболевание может быть 1- или 2-сторонним, с вовлечением в процесс одной пазухи или поражением всех ППН с одной (гемисинусит) или обеих (пансинусит) сторон [9, 10].
Ведущая роль в развитии воспалительного процесса в ОНП принадлежит состоянию остиомеатального комплекса (боковой стенки носа, где располагаются соустья пазух носа и узкие ходы между структурами, формирующими эту стенку) и инфекции (вирусной или бактериальной). Вирусная инфекция приводит к повышению продукции секрета слизистых желез и развитию отека СО полости носа, в т. ч. в остиомеатальном комплексе. Естественные соустья ОНП блокируются отечной СО и патологическим секретом. Нарушается вентиляция, давление в ОНП становится ниже атмосферного, усиливается транссудация, а эвакуация слизи нарушается в связи с угнетением мукоцилиарного транспорта вплоть до его полной остановки. Застой секрета, нарушение вентиляции формируют благоприятные условия для присоединения бактериальной инфекции. Микробная флора начинает активно размножаться, процесс из асептического переходит в септический гнойный, и в клинической картине начинают доминировать симптомы инфекционного воспаления ОНП [9, 10].
В случаях внебольничного инфицирования острый синусит чаще всего вызывают Streptococcus pneumoniae и Haemophilus influenzae, которые определяются более чем в 75% случаев заболеваний у взрослых и детей. Cреди других микроорганизмов у взрослых преобладают анаэробные бактерии, стрептококки и Staphylococcus aureus, у детей – Moraxella catarrhalis. При госпитальных синуситах определяются, как правило, грамотрицательные бактерии или стафилококки, а также их сочетания. Вирусы выявляются примерно в 30% случаев острого синусита. Среди них наиболее частыми патогенами являются риновирусы, вирусы гриппа и парагриппа [11].
Согласно европейским рекомендациям, клинический диагноз риносинусита ставится при наличии затруднения носового дыхания и выделений из полости носа или по задней стенке глотки. К дополнительным симптомам относятся ощущение давления или боль в лицевой области, а также снижение обоняния [7]. Острый риносинусит подразделяют на поствирусный, который характеризуется усилением симптомов после 5 дней или сохранением симптомов после 10 дней заболевания ОРВИ, но с общей продолжительностью менее 12 нед., и бактериальный, который характеризуется более тяжелым течением: лихорадкой >38°С, выраженной болью в области лица, гнойным секретом в полости носа [7].
В настоящее время важное место в лечении острых ринофарингитов и риносинуситов отводится грамотно назначенной симптоматической терапии.
Промывание полости носа солевыми растворами способствует лучшему очищению СО носа и элиминации вируса. Изотонические растворы для промывания носа, содержащие такие микроэлементы, как Са, Fе, К, Мg, Сu, способствуют повышению двигательной активности ресничек, активизации репаративных процессов в клетках СО носа и нормализации функции ее желез. Данные средства способствуют разжижению слизи и облегчают ее удаление из носа, усиливают резистентность СО носа к болезнетворным бактериям и вирусам [13].
При применении сосудосуживающих препаратов следует помнить об опасности формирования медикаментозного ринита. В связи с этим сроки использования местных деконгестантов у детей примерно в 2 раза меньше, чем у взрослых, и составляют 3–5 дней. Детям младшего возраста желательно применять препараты короткого действия по причине опасности длительной ишемии не только СО полости носа, но и мозга, что может провоцировать общие судороги [13].
В стадии серозной экссудации рекомендуется применять местные вяжущие средства, содержащие серебра протеинат. Серебра протеинат – это серебросодержащее белковое соединение, обладающее вяжущим, антисептическим и противовоспалительным действием. В аптечные прописи протеинат серебра вошел с 1964 г. – в форме 2% раствора под названием протаргол. Протаргол представляет собой коричнево-желтый или коричневый порошок без запаха, хорошо растворяется в воде, имеет слабогорький вяжущий вкус. Содержание серебра в нем составляет 7,8–8,3% [13]. Из порошка в аптеках готовят 2% растворы, которые используют для наружного применения.
На сегодняшний день существует многолетний опыт успешного применения протаргола при ринофарингитах и риносинуситах. В отличие от сосудосуживающих капель коллоидное серебро воздействует на причину инфекционно-воспалительного процесса ЛОР-органов, подавляя жизнедеятельность возбудителей инфекции и уменьшая воспалительный процесс. Протаргол оказывает бактериостатический и бактерицидный эффекты на штаммы бактерий, вызывающие ОРЗ, такие как Staphylococcus spp., Streptococcus spp., Moraxella spp. и др. [13]. При этом протеинат серебра обладает не только антимикробными, но и противовирусными и иммуностимулирующими свойствами. Так, рядом исследователей было установлено, что ионы серебра имеют выраженную способность инактивировать вирусы гриппа [13], некоторые энтеро- и аденовирусы [14]. Сосудосуживающее действие у данного лекарственного средства достаточно мягкое, что позволяет применять его в течение длительного времени [13].
Протаргол обладает выраженным профилактическим действием, т. к. образует защитную пленку на поверхности поврежденной слизистой, тем самым предотвращая проникновение микроорганизмов в кожу и слизистые.
В отличие от системных АБП протаргол действует селективно, не приводит к развитию дисбактериоза.
При остром рините детям младше 6 лет протаргол назначают по 1–2 капли 3 р./сут, взрослым и детям старше 6 лет – по 2–3 капли 3 р./сут. У детей старше 6 лет и взрослых допустимо использование спрея (по 1 впрыску 3 р./сут). Длительность применения при остром процессе обычно составляет 1 нед., при хроническом рините – 14 и более дней. В этом случае протаргол мягко воздействует на кровеносные сосуды полости носа, суживает их, что уменьшает поступление к СО крови. Отсутствие дополнительного питания способствует тому, что разрастание СО уменьшается или совсем приостанавливается [13].
Более чем 50-летний опыт применения 2% раствора серебра протеината свидетельствует о его хорошей эффективности и высоком профиле безопасности в лечении инфекционно-воспалительных заболеваний носоглотки и придаточных пазух носа при осложнениях ОРЗ.
Ринофарингит у детей — это сочетанное воспаление слизистой носа и глотки, которое в основном развивается на фоне острой респираторной вирусной инфекции (ОРВИ). Заболевание проявляется заложенностью и слизистыми выделениями из носа, першением и болью в горле, повышением температуры и недомоганием. Для диагностики ринофарингита проводится физикальный осмотр, риноскопия и фарингоскопия, лабораторные методы (бакпосев мазка из глотки, серологические исследования). Лечение включает назальные средства (солевые растворы, масляные капли, деконгестанты), препараты для горла (жидкие составы для полосканий, антисептики, смягчающие леденцы).
МКБ-10

Общие сведения
Ринофарингит у детей не является самостоятельной нозологической единицей. Это топический диагноз, который обозначает локализацию воспаления в дыхательной системе и встречается при различных, чаще инфекционных, заболеваниях. В структуре детской заболеваемости острые респираторные инфекции занимают первое место. В среднем ребенок дошкольного и младшего школьного возраста болеет ОРИ 3-5 раз в год. Патология актуальна в педиатрической практике, поскольку лечение не всегда дает 100% результат, существует высокая вероятность рецидивов и хронизации процесса.

Причины
Подавляющее большинство случаев ринофарингита связано с респираторными вирусными инфекциями. В детском возрасте самыми частыми возбудителями ОРВИ являются аденовирусы, риновирусы, вирусы гриппа А и В. У детей до 2 лет тяжелые поражения дыхательной системы вызывают респираторно-синцитиальные вирусы и возбудитель парагриппа. Реже ринофарингит провоцируется бактериями, микоплазмами, хламидиями. В развитии болезни имеют значение следующие предрасполагающие факторы:
Патогенез
Второй этап характеризуется проникновением части патогенов в кровеносное русло, что сопровождается токсическими или токсико-аллергическими реакциями, поражением эндотелия микроциркуляторного русла, повышением проницаемости капилляров. На третьей стадии формируется типичный воспалительный процесс в носовой полости и глотке с топической клинической симптоматикой.
Симптомы ринофарингита у детей
В большинстве случаев первым признаком ринофарингита у ребенка служат першение и боль в горле. Глотка богата нервными рецепторами, поэтому внедрение и размножение патогенных возбудителей вызывает их раздражение, импульсы от которого направляются в головной мозг. Болезненность иррадиирует в ухо, нижнюю челюсть. Дискомфорт усиливается при глотании, поэтому ребенок отказывается от еды и питья. Характерен ночной кашель, обусловленный затеканием слизи из носоглотки.
Второй специфический симптом — заложенность носа. Нарушение свободного дыхания возникает раньше, чем насморк, поскольку носовые ходы у детей узкие и быстро отекают при воспалительном процессе. Спустя 1-2 дня начинается ринорея (слизистые выделения). Сначала они прозрачные и обильные, но при длительном течении заболевания становятся густыми, вязкими, мутными.
Ринофарингеальное воспаление сопровождается увеличением температуры тела от субфебрильных значений до 39-40°С. Ребенок может жаловаться на озноб или чувство жара, периоды бледности кожи сменяются патологической краснотой. Ухудшается общее состояние, наблюдается снижение аппетита, слабость и вялость. У младенцев ринофарингит протекает тяжелее, зачастую проявляется одышкой, цианозом кожи, беспокойством и нарушениями сна.
Осложнения
Если лечение ринофарингита не начато вовремя, существует высокий риск присоединения бактериальной инфекции. Болезнетворные микроорганизмы легко проникают через поврежденную слизистую, провоцируя у детей гнойное воспаление, фебрильную лихорадку и массивную интоксикацию организма. При сочетании высоко патогенных микробов и сниженного иммунитета возможна генерализация инфекции.
Диагностика
Обычно диагноз ринофарингита устанавливается педиатром при опросе и физикальном обследовании ребенка. Врач обращает внимание на жалобы (насморк, боли в горле, покашливание), оценивает характер и количество отделяемого из полости носа, осматривает слизистую зева, миндалин и ротовой полости. Чтобы подтвердить диагноз и подобрать адекватное лечение, в расширенном диагностическом поиске используются:
- Эндоскопия. Инструментальный осмотр глотки проводится врачом для оценки степени распространенности и тяжести патологического процесса, разграничения острого и хронического течения заболевания. Чтобы диагностировать ринофарингит, необходимы задняя риноскопия, орофарингоскопия. Процедура безопасна и безболезненна для ребенка.
- Бактериальный посев мазка из зева. Если врач подозревает бактериальную этиологию воспаления у ребенка, отбирается материал для микробиологического исследования. При выявлении возбудителей, чтобы подобрать рациональное лечение, выполняется тест на антибиотикочувствительность.
- Анализы крови. Особенно информативны показатели гемограммы (уровень лейкоцитов, СОЭ), которые свидетельствуют о воспалительном процессе и его тяжести, помогают дифференцировать микробную и вирусную этиологию патологии. При хроническом ринофарингите может потребоваться расширенная иммунограмма.
- Серологические реакции. Для обнаружения типичных вирусных возбудителей ринофарингита производится реакция на антитела. Для исследования у ребенка берут слюну, отделяемое из глотки или носа, после чего делают РИФ, ИФА. Методы дают быстрый результат, поэтому их назначают для экспресс-диагностики заболевания.
Лечение ринофарингита у детей
При типичных неосложненных случаях ринофарингита лечение ограничивается местными средствами. В современной педиатрии врачи стараются назначать минимальное количество лекарств с невысокой частотой приема, что повышает приверженность ребенка и родителей к терапии. При ринофарингите применяют 2 группы средств: для введения в носовую полость и для воздействия на глотку.
Лечение острого ринита в сухой стадии включает масляные капли, которые устраняют раздражение слизистой и снимают заложенность. На начальном этапе целесообразны топические препараты с интерферонами и иммуномодуляторами, которые уничтожают вирусную инфекцию и предотвращают переход ринофарингита в осложненную форму. Обязательно закапываются солевые капли, а для старших детей — производится промывание носа растворами на основе морской воды.
В фазе жидких выделений из носа рекомендованы местные вяжущие средства, сосудосуживающие капли с минимальными концентрациями деконгестантов. В стадии разрешения, когда отделяемое становится вязким, показаны солевые растворы для разжижения слизи и размягчения корок, их беспрепятственного удаления. Для маленьких детей используют назальные аспираторы с одноразовыми насадками, обеспечивающие быстрое и безопасное очищение носа от выделений.
Лечение ринофарингита предполагает полоскание горла солевыми и антисептическими растворами, рассасывание леденцов для смягчения першения и боли, купирования кашлевых приступов. При осложнении болезни бактериальной инфекцией эффективны спреи и сосательные таблетки с противомикробными веществами. Если тяжелый гнойный ринофарингит сочетается со сниженным иммунитетом, целесообразны системные антибактериальные средства.
Прогноз и профилактика
У большинства детей кратковременное лечение заканчивается полным регрессом симптоматики и выздоровлением, поэтому прогноз благоприятный. Заболевание тяжелее протекает у грудничков и пациентов с ослабленным иммунитетом, длительный и вялотекущий ринофарингит считается прогностически неблагоприятным. Полное излечение в таком случае возможно при комплексной терапии и устранении факторов риска.
Специфическая профилактика болезни предполагает добровольную вакцинацию от гриппа, которую педиатры разрешают проводить с 6-месячного возраста. Прививка уменьшает риск гриппа у ребенка, снижает вероятность тяжелого течения и развития осложнений. От других респираторных вирусов вакцины не разработаны, поэтому полезны неспецифические меры: витаминизированная диета, рациональное закаливание, проветривание и увлажнение помещений.
1. Современные подходы к терапии острого ринофарингита у детей/ Е.В. Каннер, Д.В. Усенко, М.Л. Максимов, Е.А. Горелова// РМЖ. — 2014.
2. Актуальные аспекты лечения острых респираторных заболеваний у детей: препараты топического действия при ринофарингите/ А.С. Островская, С.А. Иваничкин// Вопросы современной педиатрии. — 2012.
4. Патогенез острых респираторных вирусных инфекций и гриппа/ И.В. Сергеева, Н.И. Камзалакова, Е.Л. Тихонова, Г.В. Булыгин// Практическая медицина. — 2012.
ОРВИ у детей - острое воспалительное поражение слизистых оболочек дыхательных путей, вызываемое различными типами респираторных вирусов. ОРВИ у детей может сопровождаться общим недомоганием, лихорадкой, болью в горле, насморком, кашлем, головной, мышечной и суставной болью, конъюнктивитом, расстройствами стула. Диагноз ОРВИ детям ставится на основании клинических проявлений и осмотра, результатов лабораторных исследований. Лечение ОРВИ у детей включает режим, диету, противовирусную, жаропонижающую, десенсибилизирующую, дезинтоксикационную терапию.

Общие сведения
ОРВИ у детей (острые респираторные вирусные инфекции) - группа вирусных заболеваний, сопровождающихся воспалением различных отделов дыхательного тракта и интоксикационным синдромом. В педиатрии на долю ОРВИ приходится 90% от общего числа инфекционных заболеваний у детей. Наиболее часто ОРВИ болеют дети от 3 до 14 лет, особенно, начинающие посещать дошкольные и школьные учреждения, что связано с появлением большого числа контактов.
ОРВИ у детей имеет более тяжелое течение и нередко осложняется присоединением бактериальной инфекции и обострением хронических заболеваний. Частые ОРВИ способствуют снижению защитных сил организма и хронизации воспалительной патологии ЛОР-органов, дыхательных путей, сердца, почек, суставов, нервной системы; предрасполагают к аллергизации и формированию бронхиальной астмы, задерживают физическое и психомоторное развитие ребенка.

Классификация ОРВИ у детей
ОРВИ у детей различаются по этиологии (грипп, парагрипп, аденовирусная, риновирусная, респираторно-синцитиальная инфекция); по клинической форме (типичные и атипичные); по течению (неосложненные и осложненные); по тяжести (легкие, среднетяжелые и тяжелые).
В зависимости от клинической формы поражения респираторного тракта ОРВИ у детей может проявляться как ринит, риноконъюнктивит, отит, назофарингит, ларингит (включая синдром ложного крупа), трахеит.
Причины ОРВИ у детей
ОРВИ у детей могут вызываться РНК-геномными вирусами гриппа (типов A, B, C), парагриппа (4-х типов), PC-вирусом, риновирусами (> 110 серотипов) и реовирусами; а также ДНК-геномными аденовирусами (> 40 серотипов). Часть ОРВИ у детей может быть обусловлена энтеровирусами (ЕСНО, типа Коксаки), коронавирусами, метапневмовирусом, бокавирусом.
Все возбудители ОРВИ у детей обладают высокой контагиозностью, передаются от больного человека, как правило, воздушно-капельным путем (с капельками слюны и слизи), редко – контактно-бытовым путем. Склонность детей к частым ОРВИ определяется незрелостью защитных реакций - утратой пассивного материнского и недостаточным уровнем приобретенного иммунитета, отсутствием предшествующего иммунологического опыта, наличием высокого уровня контактов с многообразными инфекционными агентами. После перенесенной ОРВИ у детей не формируется продолжительного стойкого иммунитета, отсутствует перекрестная защитная реакция к другим типам респираторных вирусов. Ребенок может переболеть ОРВИ от 3 до 8 раз в год. Часто болеющие дети, подверженные ОРВИ практически каждый месяц, в детской популяции составляют от 15% до 50%.
Пик заболеваемости ОРВИ у детей приходится на холодное время года (октябрь-апрель). К факторам, способствующим частой заболеваемости ОРВИ, относятся неблагоприятное перинатальное развитие, наличие у детей внутриутробной персистирующей инфекции, аллергической и соматической патологии, плохая экологическая обстановка.
Патогенез ОРВИ у детей
Возбудители ОРВИ проникают в эпителиальные клетки слизистых оболочек верхних отделов дыхательного тракта и, размножаясь, вызывают в них дистрофические и воспалительные изменения. Разные виды респираторных вирусов обладают преимущественной тропностью к эпителию определенных участков дыхательного тракта. Для вируса парагриппа наиболее характерно поражение слизистой оболочки гортани; для аденовируса - слизистой носоглотки с вовлечением конъюнктивы глаз и лимфоидных образований; для РС-вируса – воспаление слизистой мелких и средних бронхов; для гриппа – поражение трахеи, а риновирусной — носовой полости.
Проникновение вирионов в кровоток сопровождается общетоксическим и токсико-аллергическим синдромом, подавлением реакций клеточного и гуморального иммунитета. Для некоторых ОРВИ у детей (например, гриппа, аденовирусной инфекции) характерна длительная персистенция в латентном состоянии в лимфоидной ткани или различных органах. Снижение местного иммунитета при ОРВИ у детей содействует активизации условно-патогенной бактериальной флоры и приводит к усилению воспалительного поражения дыхательных путей.
Симптомы ОРВИ у детей
Тяжесть клинической картины ОРВИ у детей определяется степенью выраженности общетоксического синдрома и катаральных явлений. Об особенностях течение гриппа у детей можно прочесть здесь.
Парагрипп у детей
Аденовирусная инфекция у детей
Аденовирусная инфекция у детей имеет продолжительное, часто волнообразное течение. Острое начало ОРВИ у детей проявляется познабливанием, лихорадкой, головной болью, вялостью, умеренной заложенностью носа, выраженным кашлем и насморком с обильным экссудативным компонентом (серозным, серозно-гнойным).
Течение ОРВИ у детей часто сопровождается болью в горле и явлениями фарингита, тонзиллита с отеком миндалин и фибринозными наложениями, а также конъюнктивитом с обильным слезотечением, болью в глазных яблоках; увеличением и болезненностью подчелюстных и шейных лимфоузлов. При аденовирусной инфекции возможны осложнения в виде пневмонии, отитов, гнойных синуситов, поражения почек.
Респираторно-синцитиальная инфекция у детей
Продолжительность инкубационного периода РС-вирусной инфекции от 3 до 7 суток, клинические проявления зависят от возраста ребенка. У детей старшего возраста РС-инфекция протекает обычно легко, по типу острого катара верхних дыхательных путей, без выраженной интоксикации, иногда с повышением температуры до субфебрильных значений. Отмечается сухой кашель, боль за грудиной, скудные выделения из носа.
У детей раннего возраста при ОРВИ появляются симптомы поражения нижних дыхательных путей (бронхиолита с бронхообструктивным синдромом): приступообразный навязчивый кашель с выделением густой, вязкой мокроты, частое, шумное дыхание с экспираторной одышкой. У ребенка отмечается снижение аппетита, нарушение сна, бледность кожных покровов, цианоз носогубного треугольника.
Длительность ОРВИ у детей в большинстве случаев не менее 10-12 дней, иногда возможно затяжное рецидивирующее течение. Осложнения РС-инфекции связаны с присоединением бактериальной инфекции и развитием отита, синусита, пневмонии (особенно у новорожденных и недоношенных детей).
Риновирусная инфекция у детей
Риновирусная инфекция у детей начинается с общего недомогания, иногда - субфебрильной температуры; сопровождается сильной заложенностью носа с чиханьем и обильными водянисто-серозными выделениями (ринореей), першением в горле, сухим кашлем. Из-за постоянных выделений у ребенка наблюдается мацерация кожи вокруг носовых ходов. Возможны герпетические высыпания на губах и преддверии носа, обильное слезотечение, потеря обоняния и вкуса. Осложнения практически не возникают.
Осложнения ОРВИ у детей
ОРВИ у детей может сопровождаться специфическими (вирус-ассоциированными), бактериальными и неспецифическими осложнениями. К специфическим осложнениям ОРВИ у детей можно отнести фебрильные судороги, геморрагический синдром, синдром Рея, в раннем возрасте - острый стеноз гортани, облитерирующий бронхиолит, нейротоксикоз, менингоэнцефалит, полирадикулоневрит, миокардит, гемолитико-уремический синдром.
Присоединение бактериальной микрофлоры при ОРВИ у детей опасно развитием бронхита, пневмонии и отека легких, гайморита, фронтита, среднего отита, паратонзиллярного и заглоточного абсцесса, мастоидита и отоантрита, гнойного лимфаденита, менингита, ревматической лихорадки, острого гломерулонефрита, септикопиемии.
Неспецифическими осложнениями ОРВИ являются обострения хронической респираторной патологии (бронхиальной астмы, муковисцидоза, туберкулеза) и имеющихся у детей соматических заболеваний (мочевыделительной системы, ревматизма).
Диагностика ОРВИ у детей
ОРВИ у детей диагностируется по клинической картине и результатам физикального осмотра с учетом эпидемиологических данных. Ранняя и ретроспективная лабораторная диагностика того или иного типа ОРВИ у детей включает экспресс-методики: МФА и ПЦР, а также вирусологический метод и серологические реакции (РСК, ИФА, реакция нейтрализации) в парных сыворотках крови.
Дифференциальный диагноз ОРВИ у детей проводят с продромальным периодом кори, катаральными предвестниками бронхиальной астмы, различных форм менингита, крупозной пневмонии, дифтерии.
Лечение ОРВИ у детей
Лечение большинства ОРВИ у детей проводится дома под наблюдением педиатра и имеет общие принципы: изоляцию ребенка, соблюдение постельного режима и снижение физической нагрузки, обильное теплое питье и адекватную диету, обеспечение свободного доступа свежего воздуха, применение этиотропных, симптоматических и патогенетических средств. Показанием к госпитализации являются: тяжелое и осложненное течение ОРВИ (особенно гриппа и аденовирусной инфекции), ранний возраст детей (новорожденные и недоношенные), острый стеноз гортани, сопутствующая хроническая бронхолегочная, почечная и сердечно-сосудистая патология.
В зависимости от характера и выраженности симптоматики ОРВИ детям назначаются жаропонижающие (парацетамол, ибупрофен), десенсибилизирующие (хлоропирамин, клемастин, лоратадин) средства, дезинтоксикационная терапия. При ринитах с затрудненным дыханием интраназально используются сосудосуживающие капли, проводится тубус-кварц; при боли в горле детям назначаются полоскания настоями ромашки, шалфея, эвкалипта; при сухом кашле – отхаркивающие препараты (настой термопсиса, мукалтин, бромгексин, амброксол), ингаляции. При поражении глаз необходимы промывания антисептическими растворами, инстилляции капель.
На ранних сроках ОРВИ у детей используются противовирусные средства: препараты интерферона (интраназально и в свечах), препарат на основе антител к гамма-интерферону человека, умифеновир, противогриппозный γ - глобулин. Антибиотики показаны только при выявлении бактериальных осложнений ОРВИ у детей.
Прогноз и профилактика ОРВИ у детей
Прогноз большинства случаев ОРВИ у детей благоприятный. При тяжелых осложненных формах и раннем возрасте больного возможно развитие угрожающих для жизни состояний: отека легких, острого стеноза гортани III-IV степени и др.
Мерами профилактики ОРВИ у детей является соблюдение санитарно-гигиенического режима (частые и регулярные проветривания, кварцевание, влажная уборка, тщательное мытье рук, карантинные мероприятия, изоляция больного); повышение общей резистентности организма (закаливание, занятия спортом, достаточное питье, полноценное питание, прием иммуномодуляторов); вакцинация против гриппа.
Авторы: Каннер Е.В. 1 , Усенко Д.В. 1 , Максимов М.Л. 2, 3, 4 , Горелова Е.А.
1 ФБУН ЦНИИ Эпидемиологии Роспотребнадзора, Москва, Россия
2 ФГБОУ ДПО РМАНПО Минздрава России, Москва, Россия
3 КГМА — филиал ФГБОУ ДПО РМАНПО Минздрава России, Казань, Россия
4 РНИМУ им. Н.И. Пирогова Минздрава России, Москва
Для цитирования: Каннер Е.В., Усенко Д.В., Максимов М.Л., Горелова Е.А. Современные подходы к терапии острого ринофарингита у детей. РМЖ. 2014;21:1541.
Острые респираторные вирусные инфекции (ОРВИ) по-прежнему остаются ощутимой медицинской и социально-экономической проблемой. ОРВИ составляют около 90% всей инфекционной патологии [1]. При ежегодных сезонных эпидемических подъемах заболеваемости ОРВИ страдают более 10% населения [2]. По данным ВОЗ, взрослый человек переносит ОРВИ дважды в год. Временная нетрудоспособность взрослого населения вследствие ОРВИ в России ежегодно составляет 25–30% от общей временной нетрудоспособности, что обусловливает существенный экономический ущерб. Кроме того, респираторные вирусы снижают функциональную активность иммунной системы, что приводит к тяжелому клиническому течению заболеваний и присоединению различных бактериальных осложнений.
Наибольшая заболеваемость острыми респираторными инфекциями встречается у детей раннего возраста, дошкольников и младших школьников. Максимум заболеваемости традиционно приходится на осенне-зимний период и начало весны.
К факторам, влияющим на повышенную частоту заболеваемости ОРВИ у детей, следует относить: анатомо-физиологические особенности респираторного тракта (узкие просветы дыхательных путей, недостаточное развитие эластической ткани и др.), запаздывание созревания иммунной системы, условия жизни (питание, бытовые условия) и др. Особо следует отметить пассивное курение, приводящее к снижению местного иммунитета слизистых респираторного тракта и повышению аллергизации организма. Одним из важных факторов, влияющих на частоту простудных заболеваний, является проживание в экологически неблагоприятных районах. Повышение содержания различных ксенобиотиков в воздухе, воде, продуктах питания сопровождается их накоплением в организме, что приводит к изменениям клеточного метаболизма, нарушениям гомеостаза и иммунной защиты [3].
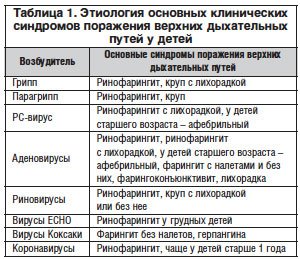
Основные возбудители острых инфекций верхних отделов респираторного тракта – вирусы. Одним из самых актуальных является риновирус. Он – причина по крайней мере 25–40% всех ОРЗ. Наряду с риновирусами причинами острых респираторных заболеваний (ОРЗ) являются аденовирусы, вирусы парагриппа, респираторно-синцитиальный (РС) вирус, а в период эпидемических вспышек – вирусы гриппа. В последние годы значительное внимание уделяют метапневмовирусам – наиболее частой причине ОРЗ у детей первого года жизни; бокавирусам человека, которые чаще поражают детей на 2–3-м году жизни [4]. В таблице 1 [В.К. Таточенко, 1987] приведены основные синдромы поражения верхних дыхательных путей в зависимости от вирусов, вызывающих заболевания респираторного тракта.
Одно из проявлений ОРВИ – острый инфекционный ринофарингит (изолированный острый инфекционный ринит у детей встречается крайне редко).
Методы лабораторной диагностики играют решающую роль при наблюдении заболевшего ребенка только в случаях тяжелого или осложненного течения ринофарингита, когда ребенка помещают в стационар [5]. Среди них выделяют методы идентификации возбудителя (антигена) и выявления нарастания титра специфических антител в динамике заболевания. В последние годы наиболее достоверным методом идентификации возбудителя является метод полимеразной цепной реакции [6, 7]. Он позволяет идентифицировать большинство вирусов, а также микоплазмы, хламидии и ряд других бактерий. Метод иммунофлюоресценции – универсальный метод, сочетающий точный морфологический анализ с высокой специфичностью и разрешающей способностью [6, 7]. Он прост в выполнении, высокочувствителен и позволяет получить положительный результат через несколько часов от начала исследования в отношении любого антигенного вещества вирусной, бактериальной или другой природы.
Инкубационный период при остром ринофарингите составляет обычно от 1 до 4 дней. Часто первыми симптомами ринофарингита являются першение и боли в горле. Глотка богата нервными рецепторами, т. к. получает чувствительную, двигательную и вегетативную иннервацию из глоточного сплетения. Это сплетение, расположенное на наружной поверхности среднего сфинктера под щечно-глоточной фасцией, формируется за счет ветвей языкоглоточного и блуждающего нервов, а также симпатических волокон верхнего шейного ганглия. Чувствительная иннервация глотки в основном осуществляется языкоглоточным нервом, однако в области глоточных устьев слуховых труб имеются нервные связи со второй ветвью тройничного нерва. В иннервации гортаноглотки также принимает участие верхний гортанный нерв – ветвь блуждающего нерва. Богатство нервных связей объясняет иррадиацию боли при заболеваниях глотки в ухо, нижнюю челюсть и т. д.
Для первых часов клинической картины характерны: заложенность носа, нарушения носового дыхания; затем появляются ринорея и чиханье. Может появиться ночной кашель (обычно в начале ночи), который возникает за счет стекания слизи по задней стенке глотки (так называемый drip-синдром). Другими частыми симптомами являются гиперемия и отечность слизистой зева в области задней стенки глотки, некоторая болезненность при глотании, что иногда вызывает отказ ребенка от еды и даже позывы на рвоту. Ринофарингит может сопровождаться лихорадочной реакцией. Отмечаются общее недомогание и кашель за счет раздражения и сухости слизистой оболочки глотки при дыхании через рот [7].
У детей первого года жизни острый ринофарингит может протекать достаточно тяжело вследствие узости носовых ходов и малого вертикального размера носовой полости. Это вызывает выраженное нарушение носового дыхания, одышку, беспокойство, отказ от сосания, срыгивания, что может привести к развитию аспирации [7]. Дети грудного возраста становятся беспокойными, капризными, у них нарушается сон, ухудшается аппетит.
Средняя продолжительность заболевания в неосложненных случаях – 5–10 сут. Обычно на 3–5-й день отделяемое из носа становится слизисто-гнойным, носовое дыхание улучшается, постепенно уменьшаются выделения из носа, и наступает выздоровление.
При микоплазменной и хламидийной этиологии заболевание имеет тенденцию к затяжному течению – свыше 2 нед., нередко сопровождается развитием трахеита и/или бронхита.
Осложнением ринофарингита является присоединение бактериальной инфекции, обычно вызванной микрофлорой, колонизирующей верхние дыхательные пути ребенка, с развитием синуситов, бронхита, острого среднего отита, пневмонии. Это отмечается у ослабленных и иммунокомпрометированных детей. Другое осложнение ринофарингита – обострение хронической легочной патологии: декомпенсация бронхолегочной дисплазии, обострение хронического бронхита, бронхиальной астмы и др. [7].
Обычно дифференциальная диагностика острого ринофарингита требуется только при его затяжном течении, когда необходимо исключить неинфекционную природу заболевания: аллергический и вазомоторный риниты, поллиноз, инородное тело в полости носа, а также (крайне редко) дифтерию носа. При этом основное значение имеют сбор анамнеза и осмотр ЛОР-врачаом, в т. ч. эндоскопия полости носа, рентгенограмма носа, а иногда и носоглотки (фиброскопия), ультразвуковое сканирование [7].
Ребенок до определенного возраста может не предъявлять конкретных жалоб, поэтому в первую очередь учитываются объективные проявления: изменение окраски слизистой оболочки ротоглотки, отказ от плотной пищи или появление капризности при ее приеме.
В отличие от сосудосуживающих капель Протаргол борется с причиной инфекционно-воспалительного процесса ЛОР-органов, подавляет жизнедеятельность возбудителей инфекции и уменьшает воспалительный процесс. Сосудосуживающее действие у Протаргола мягкое, осложнений со стороны кровеносных сосудов не возникает, поэтому его можно применять в течение длительного времени.
В отличие от других эффективных антибактериальных химиотерапевтических препаратов Протаргол обладает не только противомикробным, но и противовирусным и иммуностимулирующим свойствами. В результате исследования раствора Протаргола в различных концентрациях на культуре клеток отмечено угнетение репродукции вирусов, вызывающих инфекционный ринотрахеит и вирусную диарею, при концентрации 0,25–0,5% [14].
При остром насморке детям младше 6 лет Протаргол закапывают по 1–2 капли 3 р./сут, взрослым и детям старше 6 лет – по 2–3 капли 3 р./сут. Взрослые и дети старше 6 лет также могут использовать спрей (по 1 впрыску 3 р./сут). Обычно бывает достаточно недельного курса лечения Протарголом, но при хроническом насморке препарат назначают курсами по 14 и более дней. В этом случае он мягко воздействует на кровеносные сосуды полости носа, суживает их, что уменьшает поступление к слизистой оболочке крови. Отсутствие дополнительного питания способствует тому, что разрастание слизистой оболочки уменьшается или останавливается.
Протаргол оказывает бактериостатический и бактерицидный эффекты на штаммы, вызывающие ОРЗ, такие как Staphylococcus spp., Streptococcus spp., Moraxella spp. и др.
Таким образом, использование Протаргола, обладающего активным антисептическим и противовоспалительным действием, способствует раннему выздоровлению и предупреждению осложнений острого ринита. Многолетний опыт клинического применения Протаргола свидетельствует о его хорошей эффективности и высоком профиле безопасности в лечении детей с острым ринитом в любой его фазе.

Литература
1. Об усилении мероприятий по профилактике гриппа и других острых респираторных вирусных инфекций. Приказ МЗ РФ № 25 от 27.01.1998 г.
2. Ратникова Л.И., Стенько Е.А. Новый подход к терапии острых респираторных вирусных инфекций и гриппа // Поликлиника. 2009. № 2. С. 70–72.
3. Ключников С. О. Лечение кашля при ОРВИ у часто болеющих детей // РМЖ. 2012. № 2 (Педиатрия). С. 68–72.
4. Козулина И.С. Новые инфекционные агенты – метапневмовирус и бокавирус человека: Автореф. дис. . канд. мед. наук. М., 2010.
5. Острые респираторные заболевания у детей: лечение и профилактика. Научно-практическая программа Союза педиатров России. М.: Международный фонд охраны здоровья матери и ребенка, 2002.
6. Ключников С.О., Зайцева О.В., Османов И.М. и др. Острые респираторные заболевания у детей. Пособие для врачей // Рос. вестн. перинатологии и педиатрии. 2008. № 3. С. 1–36.
7. Самсыгина Г.А., Богомильский М.Р. Инфекции верхних дыхательных путей. Педиатрия. Национальное руководство. Т. 2. М.: ГЭОТАР-Медиа, 2009. С. 56–62.
8. Battist N. The evaluation of the analgesic and antiinflammatory effects of flurbiprofen mouth wash and 100 mg tablets in oral medicine // Minerva Stomatol. 1994. Vol. 43. № 4. Р. 141–144.
9. Benzimoj S.I., Langford J.H., Homan H.D. et al. Efficacy and safety of the anti-inflammatory throat lozenge flurbiprofen 8.75 mg in the treatment of sore throat // Fundament. Clin. Pharmacol. 1999. Vol. 13. Р. 189.
10. Benzimoj S.I., Langford J.H., Christian J. et al. Efficacy and tolerability of the anti-inflammatory throat lozenge Flurbiprofen 8.75 mg in the treatment of sore throat // Clin. Drug Invest. 2001. Vol. 21. № 3. Р. 183–193.
11. Ключников С.О., Зайцева О.В., Османов И.М., Крапивкин А.И., Кешишян Е.С., Блинова О.В., Быстрова О.В. Острые респираторные заболевания у детей. Пособие для врачей // Российский вестник перинатологии и педиатрии. 2008. № 3. С. 1–36.
12. Лопатин А.С., Овчинников А.Ю., Свистушкин В.М., Никифорова Г.Н. Топические препараты для лечения острого и хронического ринита // Русский медицинский журнал. 2003. Т. 11. № 8. С. 446–448.
13. Гаращенко Т. И. Современная терапия аллергических ринитов у детей // Русский медицинский журнал. 2002. Т. 10. № 5. С. 273–278.
14. Красочко П.А. Применение Т-активина и протаргола для лечения респираторных болезней телят / П.А. Красочко, Т.И. Помирко, П.И. Яровой // Ветеринария. 1990. № 11. С. 22–23.
Читайте также:

