Вирусная инфекция у йорков
Обновлено: 24.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Зеленый кал: причины появления, при каких заболеваниях возникает, диагностика и способы лечения.
Определение
Кал зеленоватого цвета у людей любого возраста может быть как вариантом нормы, так и свидетельством наличия серьезных изменений в организме.
Кал – продукт жизнедеятельности организма, формируется в толстом кишечнике, состоит на 80% из воды и на 20% из сухого остатка. В сухой остаток входят непереваренная пища (40%), почти полностью нежизнеспособная микрофлора кишечника (30%), выделения желез кишечной стенки (слизь) и отмершие клетки слизистой оболочки кишечника (30%).
Состав и характер кала определяются питанием, состоянием органов пищеварительной системы, микрофлоры кишечника, наличием сопутствующих заболеваний.
В состав нормальной микрофлоры кишечника входит большое число бифидо- и лактобактерий, кишечная палочка, бактероиды. Они полезны, поскольку выполняют защитную функцию и сдерживают размножение патогенных микроорганизмов. В меньшем количестве в кишечнике присутствуют энтеробактерии, энтерококки, клостридии, стафилококки, стрептококки, грибы рода Candida. При бесконтрольном размножении они могут вызвать неприятные симптомы.
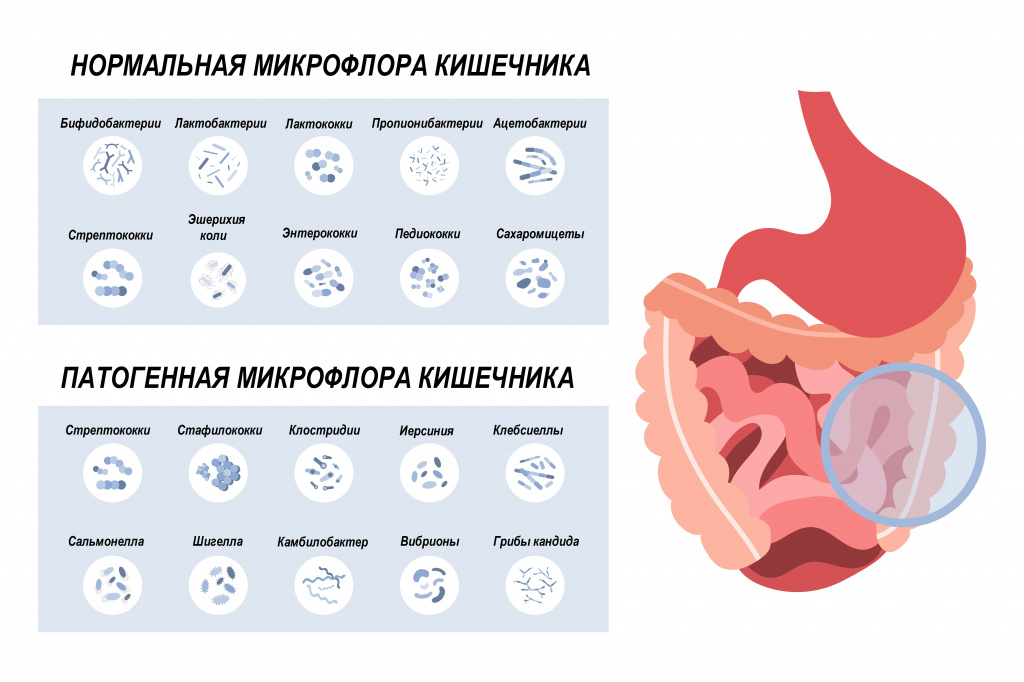
Разновидности зеленого кала
Кал зеленого цвета встречается в норме и при патологии. При патологическом характере стула меняется общее самочувствие пациента, частота дефекаций, консистенция стула, его запах, могут появляться примеси слизи, гноя, крови.
Возможные причины появления зеленого кала
Наиболее частой причиной возникновения зеленого стула без изменения других его характеристик является употребление растительной пищи зеленого цвета – шпината, щавеля, салата и т.д., а также продуктов, содержащих пищевой краситель зеленого цвета. В этом случае цвет кала нормализуется самостоятельно в течение одного-двух дней после прекращения употребления перечисленных продуктов.
Еще одним вариантом нормы является меконий – первый кал новорожденного. Он вязкий, липкий, темно-зеленого цвета, состоит из отмерших клеток кишечной стенки, слизи, околоплодных вод, желчи.
Кишечник новорожденного ребенка постепенно заселяется микроорганизмами. При этом состав микрофлоры малыша, находящегося на грудном вскармливании, несмотря на преобладание лакто- и бифидобактерий, более вариабелен, нежели у ребенка на искусственном вскармливании.
Некоторые бактерии могут влиять на цвет кала и окрашивать его в зеленый цвет. При хорошем самочувствии, аппетите и отсутствии других симптомов данные явления считаются вариантом нормы.
Стойкое нарушение состава микрофлоры кишечника (дисбактериоз) считается патологическим состоянием, влияющим на цвет каловых масс.
При приеме таблетированных и капсулированных препаратов железа избыток железа выводится естественным путем, кал приобретает темный, зеленоватый, вплоть до черного оттенок.
Кал полностью восстанавливает свои характеристики после окончания курса приема лекарств.
К возможным причинам зеленого стула относятся инфекционно-воспалительные заболевания желудка, тонкого и толстого кишечника.
При каких заболеваниях кал приобретает зеленый оттенок
Лактазная недостаточность – врожденное или приобретенное состояние, при котором отсутствует или снижается активность фермента лактазы и способность переваривать лактозу. Врожденный дефицит лактазы начинает проявляться в раннем детском возрасте и сохраняется в течение жизни; транзиторный дефицит развивается на фоне незрелости желудочно-кишечного тракта (ЖКТ) новорожденного (возникает на 3-6-й неделях жизни и снижается по мере роста и развития ребенка). Вторичная лактазная недостаточность – это следствие перенесенного заболевания, сопровождающегося повреждением клеток кишечной стенки.
Основными симптомами лактазной недостаточности являются выраженное вздутие живота, кишечные колики, жидкий пенистый стул после употребления грудного или цельного коровьего молока.
При недостаточной переработке лактозы в желудочно-кишечном тракте начинаются процессы брожения и гниения, что не может не сказаться на составе микрофлоры. При выраженном дисбалансе микроорганизмов может появиться зеленый стул.
Нарушение соотношения нормальной и патогенной микрофлоры кишечника называется дисбактериозом. Данное состояние может возникнуть на фоне резкой смены питания, при недостаточном потреблении растительной пищи и кисломолочных продуктов, из-за воспалительных процессов в ЖКТ, язвы желудка и двенадцатиперстной кишки, инфекционного поражения тонкого или толстого кишечника, после приема курса антибактериальных препаратов, на фоне снижения иммунитета.
К симптомам дисбактериоза относятся запоры или неустойчивый стул, нарушение переработки и всасывания полезных питательных веществ, вздутие и боль в животе.
Среди кишечных инфекций, для которых характерно появление зеленого стула, выделяют дизентерию, лямблиоз, сальмонеллез, ротавирус.
Дизентерию вызывают бактерии рода шигелла, которые выделяет с калом больной человек или носитель. Шигеллы проникают в организм через грязные руки, и спустя 2–3 суток начинается развитие заболевания. Размножаются бактерии в толстом кишечнике, раздражая и повреждая его стенку.
Симптомы дизентерии – ложные болезненные позывы к дефекации, а также частый скудный жидкий стул темно-зеленого цвета с примесями крови, слизи, гноя.
У больного ухудшается общее самочувствие, его беспокоит слабость, повышается температура тела. При этом из-за необильного стула риск возникновения обезвоживания остается низким, но возможно прободение стенки кишечника.
Лямблиоз вызывают простейшие – лямблии. Механизм передачи – фекально-оральный, заражение возможно при прямом контакте с больным человеком или через загрязненную воду и пищу. С момента заражения до манифестации симптомов проходит до четырех недель. Чаще болеют дети и взрослые с низкой кислотностью желудочного сока.
Простейшие вызывают симптомы воспаления тонкого кишечника: тошноту, вздутие живота, боль в верхней и средней его третях, вокруг пупка, частый (до 5 раз в сутки) жидкий, обильный, пенистый, дурно пахнущий стул зеленого цвета.
Возможны и внекишечные проявления – высыпания на коже, выраженные аллергические реакции.
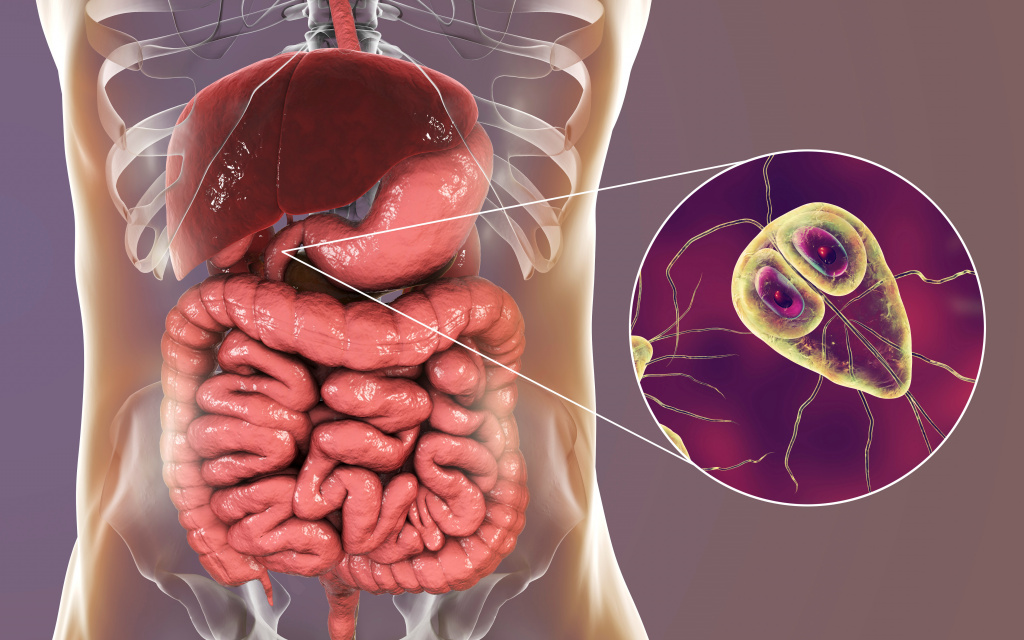
Лямблии
Сальмонеллез вызывают бактерии рода сальмонелла. В организм человека они попадают через плохо термически обработанные яйца, молочные продукты и мясо. Период от заражения до начала проявления заболевания длится до двух дней. К симптомам сальмонеллеза относят спазматическую боль в верхних отделах живота и около пупка, тошноту, рвоту (до 3 раз в сутки), а также частый (до 15 раз в сутки) обильный, жидкий, пенистый, зловонный стул цвета болотной тины.
Заболевание опасно сильной интоксикацией, обезвоживанием, возможным попаданием сальмонелл в кровь и нарушением функций многих органов и систем (сепсисом).
Ротавирус распространяется пищевым, водным, воздушно-капельным, бытовым путем. Прекрасно сохраняется во внешней среде, устойчив к большинству дезинфицирующих средств. Для развития заболевания достаточно попадания в рот всего нескольких вирусных частиц. Начинается с симптомов острой респираторной вирусной инфекции – повышения температуры тела, покраснения и болезненности горла. Затем присоединяются частая обильная рвота и частый (5–15 раз в сутки) жидкий стул, который может быть разных оттенков, в том числе желто-зеленым. На этом фоне быстро развивается обезвоживание.
К каким врачам обращаться
Если наблюдаются признаки кишечной инфекции, особенно у ребенка, лучше всего вызвать бригаду скорой медицинской помощи, которая при необходимости доставит пациента в инфекционный стационар.
Диагностика и обследования при появлении зеленого кала
Для установления причин возникновения зеленого кала врач проводит тщательный опрос и осмотр пациента, уточняет режим и характер питания, выясняет сопутствующие заболевания и состояния.
Для более полного понимания картины может потребоваться ряд лабораторных и инструментальных методов исследования:
-
общий анализ крови с развернутой лейкоцитарной формулой;
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Это новый материал, но когда-то Тигренок уже писал на эту тему - "Ротавирусная инфекция". (Учитывайте, что информация содержащаяся в более ранней статье может быть не совсем актуальной.)
Сейчас мы предлагаем Вам ознакомиться с современным взглядом на данную проблему.
Статью подготовил коллектив педиатров детской клиники Тигренок
Что такое ротавирус и каковы его симптомы? Чем опасна ротавирусная инфекция и как помочь заболевшему ребенку, насколько эффективна вакцинация от данного вируса?
О болезни.
Заразиться малыш может от больного человека через игрушки, дверные ручки, посуду, предметы обихода. Вирус чрезвычайно заразен. Специфический иммунитет к ротавирусу хоть и вырабатывается, но почти не имеет значения, поскольку этот вирус имеет массу штаммов и разновидностей - науке их известно уже как минимум 9, а мутации все еще продолжаются.
Все разновидности этого вируса довольно устойчивы к низким температурам, воздействию солнечных лучей и воздуха. Довольно долгое время ротавирус выживает в родниковой и морской воде.
Инкубационный период — это время, которое проходит после того, как вирус попадает в организм, до момента, когда начинается острая стадия заболевания. У разных детей этот промежуток времени различается.
Вирус накапливается, реплицируется, как правило, в течение 3-7 дней. Само заболевание длится около 2-3 дней, еще минимум 5 суток организм восстанавливается после выздоровления.
Заразен ребенок все время с момента инфицирования до окончания восстановительного периода. Даже если малыш уже чувствует себя хорошо, с каловыми массами все равно продолжают выделяться вполне жизнеспособные микрочастицы вируса. Именно по этой причине мы настоятельно не рекомендуем сразу после того, как ребенку стало лучше, отправлять его в детский сад или в школу. Это с очень высокой вероятностью приведет к массовому заражению в детском коллективе.
Вероятность заражения ротавирусом ни в коей степени не зависит от чистоплотности семьи. Даже если мама по нескольку раз в сутки моет и пылесосит весь дом, если заставляет чадо каждый час мыть ручки с мылом, внимательно следит за качеством каждого продукта, который попадает на стол, не дает пить воду сомнительного происхождения - все это почти не снижает риск заболеть ротавирусом.
Всемирная Организация Здравоохранения приводит такие цифры: каждый год на нашей планете ротавирусом заражается около 25 миллионов детей. Большинство выздоравливает довольно быстро и самостоятельно. 2 миллиона малышей попадают в больницы, что приводит к смерти около 500 тысяч детей ежегодно, но не от самой ротавирусной инфекции, а от тяжелых осложнений, которые наступают при ее протекании.
Симптомы.
Можно выделить следующие основные симптомы:
• Диарея.
• Рвота
• Боли в животе.
• Повышенный метеоризм.
• Повышение температуры тела.
• Вялость, бледность кожи.
• Отсутствие аппетита.
По нашей статистике, абсолютное большинство случаев необъяснимой диареи у малышей до трех лет — проявление ротавирусной инфекции. Иными словами, если ребенок ел все, что обычно, и у него нет признаков пищевого отравления, то расстройство стула в 99% случаев свидетельствует об атаке именно этим видом вирусов.
Ротавирус тропен (имеет особую тягу) к клеткам поджелудочной железы. В разгар заболевания нарушается ее функция. Сперва стул становится маслянистым (плохо смывается), имеет гладкую блестящую поверхность и глинистую консистенцию. Затем развивается транзиторная непереносимость лактазы (это поражаются ворсинки кишечника), стул приобретает все более водянистый характер. Характерны императивные позывы к дефекации.
При вирусном поносе каловые массы имеют сероватый окрас и очень резкий неприятный запах. На 2-3 сутки содержимое горшка приобретает глинистую консистенцию и желтовато-серый цвет. Кислый запах сохраняется.
Ротавирусной инфекции свойственно внезапное острое начало - с повышением температуры, рвотой. Иногда рвотные массы могут иметь специфический запах ацетона, аналогично может пахнуть изо рта у ребенка. На следующем этапе развивается энтерит и гастроэнтерит, диарея (до 10-12 походов в туалет в сутки). Могут появиться незначительные респираторные проявления — насморк, першение в горле, боль при глотании, кашель.
О лечении.
Диарея при ротавирусной инфекции обычно проходит за 2-3 дня, но таит в себе довольно серьезную опасность обезвоживания. Практически все летальные случаи, наступившие при этом недуге, стали возможны именно по причине критической потери жидкости, сильной дегидратации. Чем младше ребенок, тем быстрее у него развивается обезвоживание, тем опаснее для него ротавирус. Наиболее тяжело инфекция протекает у грудничков.
Тяжелое осложнение, которое дает ротавирус при сильном обезвоживании — пневмония. Многие случаи дегидратации осложняются серьезными нарушениями нервной системы. Особенно опасны ротавирус и состояние обезвоживания для детей с недостаточным весом.
Главное, что должны научиться делать родители — даже не определять, какого происхождения понос у малыша, а уметь быстро оценить, есть ли у чада признаки обезвоживания. Мы настоятельно рекомендуем во всех случаях появления диареи у маленького ребенка обращаться к врачу. Но и самим сидеть на месте без дела нельзя — надо внимательно наблюдать.
В случае начала обезвоживания ребенок, который не может пить достаточное количество жидкости для восстановления баланса в организме, нуждается в введении воды внутривенно. На этом и будет основано лечение в стационаре.
Первая помощь.
В целом, алгоритм разумных родительских действий при детском поносе должен выглядеть всегда так:
• Обильное теплое питье. Частое и дробное. Обычной водой и солевым раствором. Если ребенок каждые 3 часа писает, значит, он потребляет достаточное для недопущения обезвоживания количество жидкости. Если напоить не получается даже с помощью одноразового шприца без иглы — вызвать скорую помощь.
• Маленького ребенка положить на бок, чтобы в случае приступа рвоты он не захлебнулся рвотными массами.
• Жаропонижающие средства - только если температура выше 38,5.
• Следить за состоянием ребенка, не допускать обезвоживания. При первых симптомах дегидратации — вызвать скорую.
• Не кормить. Если очень просит — давать жидкую кашу или пюре в небольших количествах.
До приезда врача оставить подгузник с каловыми массами или сохранить образец содержимого горшка, чтобы продемонстрировать это врачу. Так доктор сможет быстрее диагностировать заболевание, и вероятность ошибки будет снижена (ротавирус, например, очень похож в начальной стадии на холеру).
Большая ошибка — давать ребенку антибиотики. Недуг имеет вирусное происхождение, а против вирусов антибактериальные препараты совершенно бессильны. Лечить ими ребенка с вирусной диареей — настоящее родительское преступление, поскольку это не только не приносит пользы, но и увеличивает вероятность наступления осложнений.
Еще одно заблуждение — эффективность противовирусных средств при кишечной инфекции. Несмотря на то, что некоторые врачи продолжают выписывать противовирусные средства при ротавирусной инфекции, мы настоятельно не рекомендуем принимать их при кишечной инфекции. Конечно, принимать или нет вышеназванные таблетки или сиропы — решать вам. Но вы должны знать, что не существует пока в природе противовирусных препаратов с клинически доказанной эффективностью. Тем более не доказана эффективность этих препаратов в отношении конкретного возбудителя - ротавируса.
Вакцинация.
Многие страны уже включили вакцинацию от ротавирусной кишечной инфекции в обязательные Национальные календари прививок. В России такой обязательной практики пока нет. Вакцинация от ротавируса, по отчетам западных специалистов, помогает на 80% снизить заболеваемость и на 45% уменьшает риск летального исхода. То есть заражение остается возможным, но протекание болезни будет более легким.
Рекомендуемые сроки вакцинации — от 1,5 месяцев до полугода. Детям старше делать прививку нецелесообразно. Всего вводятся 3 дозы вакцины. Стандартная рекомендуемая схема вакцинации РотаТек: 2 - 3 - 4,5 месяцев.
Естественно, вакцинацию не будут делать ребенку, который болен в настоящий момент, также прививка от ротавируса противопоказана малышам с врожденными пороками развития желудочно-кишечного тракта. Как и перед любой вакцинацией, перед вакцинацией РотаТеком надо показаться педиатру с результатами анализов (клинический анализ крови и общий анализ мочи). Специальной подготовки к вакцинации от ротавируса не требуется.
Советы родителям.
Во время острой фазы заболевания кормить ребенка не стоит, если только он не попросит пищу сам.
Следует придерживаться строгой диеты не только во время лечения, но и некоторое время после выздоровления: полностью исключить из меню цельное молоко и молочные продукты, сладкие фрукты, выпечку, мясо, а также жирные и жареные блюда. Полезно кушать каши на воде, овощные супы, сухари из белого хлеба, печеные в духовке яблоки. Кормить надо часто и небольшими порциями.
Совсем маленьким детям с ротавирусной инфекцией в грудном молоке не отказывают, ограничений по питанию не вводят, но следят за тем, чтобы питье было обильным. Грудное молоко само по себе содержит самой природой предусмотренные противовирусные компоненты, что поможет крохе в процессе выздоровления.
Изредка при тяжелом протекании ротавирусной инфекции у грудничка из-за возникновения ферментного дефицита может проявиться непереносимость или частичная непереносимость грудного молока. В этом случае следует снизить количество кормлений грудью и временно добавить в рацион малыша (до полного выздоровления) безлактозные детские смеси.
Больного ротавирусом ребенка не стоит обязательно укладывать в постель. Если у него высокая температура, то постельный режим необходим. Во всех остальных случаях он должен вести обычный образ жизни — играть, гулять.
Конечно, стоит держаться подальше от дворовой детской площадки, чтобы не распространять ротавирус на других детей, но прогулка в немноголюдном парке или сквере пойдет на пользу.
Самая действенная профилактика ротавируса - вакцинация. Только потом следует гигиена – обязательно нужно мыть руки, разумеется с мылом, тщательно мыть овощи и фрукты, следить за качеством воды, которую пьет ребенок.

Йоркширские терьеры – это собаки миниатюрной породы, вес которых составляет 1,3-3,0 кг, рост – 15-22 см высоты в холке. Это изящные и хрупкие питомцы, которые требуют особого ухода и бережного отношения. Болезни йоркширских терьеров редко бывают легкими, поэтому заводчику необходимо знать, как они могут проявляться и чего стоит опасаться.
Симптомы заболеваний йорка
Как понять, что собака больна? Самый очевидный признак – изменения в обычном поведении пса: вместо активности йорк становится вялым, отказывается от игр и еды.
Также признаками болезни являются:
- покраснение глаз;
- чесотка;
- подволакивание лап или хромота;
- изменения стула;
- дрожание;
- тяжелое дыхание.
Породные болезни йоркширских терьеров
Многие болезни йорков связаны с их миниатюрными размерами и хрупкой конституцией.
Каким генетическим болезням подвержены йорки:

- Гипогликемия (снижение уровня глюкозы в крови).
- Вывих коленных чашечек и другие болезни ОДС.
- Нарушения работы ЖКТ, болезни печени и поджелудочной железы.
- Ушные болезни.
- Коллапс трахеи.
- Деформация сердечных клапанов. Одна из типичных врожденных патологий комнатных собак. Деформация двухстворчатого клапана сердца приводит к нарушению циркуляции крови.
- Болезнь Пертеса. Асептический некроз головки бедренной кости, который проявляется у щенков в возрасте 6-8 месяцев и требует вмешательства хирурга и артропластики.
- Нарушение расположения шейных позвонков.
- Проблемы с зубами (стоматит, пародонтит, кариес и др.).
- Глазные болезни (конъюнктивит, помутнение хрусталика, блефароспазм).
- Аллергические дерматиты, аллергия на пищу, медикаменты.
- Гидроцефалия (водянка головного мозга). Такая патология является врожденной и заметна по непропорционально большой голове щенка.
- Заболевания мочеполовой системы, патологии почек.
Многие типовые заболевания йоркширских терьеров проявляются в щенячьем возрасте и при своевременном обращении к врачу лечатся. Ряд патологий требует постоянного ухода и специального питания.
Болезни печени
К врожденным патологиям, часто встречающимся у йорков, относится образование внепеченочных шунтов, из-за которых кровь идет мимо печени. Такая патология ограничивает основную функцию печени – детоксикацию продуктов обмена, из-за чего питомец страдает токсикозами, печеночной недостаточностью и имеет проблемы с ростом. Устраняется только с помощью хирургии.
Проблемы с зубами
Одной из проблем породы являются зубы, на которых быстро образуется налет из-за высокого содержания муцина в слюне животного, узкой челюсти и близкого расположения зубов. Поэтому щенков нужно приучать к чистке зубов с раннего детства. При появлении зубного камня животное необходимо отвезти к ветеринару, иначе может развиться стоматит, гингивит, пародонтит. Нужно также следить за сменой молочных зубов, которые могут выпасть не все в нужное время (ложная полидентия). Если молочные клыки не выпадают, их должен удалить врач.
Поджелудочная железа
У йорков есть предрасположенность к острому панкреатиту и другим заболеваниям поджелудочной железы. Такие проблемы могут усугубляться при неправильном питании, из-за лишнего веса.
Основными симптомами нарушения работы поджелудочной железы являются рвота, метеоризм, болезненные ощущения при прикосновении.
Для снижения риска развития нужно выбирать корма с низким содержанием жиров.
Нарушения ОДС
У йорков часто наблюдаются вывих коленной чашечки, сепарация головки бедренной кости, пороки суставов. Эти проблемы могут приводить к развитию остеоартрита, хромоте, болезни Пертеса или полному обездвиживанию конечностей. Даже если питомец здоров, его необходимо оберегать от прыжков с высоты, чтобы не повредить связки и суставы. При обнаружении хромоты или болезненных ощущений в конечностях показано хирургическое вмешательство, медикаментозное лечение, прием витаминов и минералов.


Как часто следует обследоваться таким пациентам? На какие изменения в состоянии своего здоровья следует обратить самое пристальное внимание и как самостоятельно понять, что вам необходима медицинская помощь?
COVID -19 способен вызывать тяжелые осложнения со стороны сердца, легких, мозга, почек, сосудов и других жизненно важных систем и органов человека. Оказалось, что последствия коронавирусной инфекции не менее опасны, чем сама инфекция. Если упустить их развитие, они могут привести к серьёзным осложнениям.

Все вирусные пневмонии могут иметь отдаленные последствия. Прежде всего, это – легочный фиброз, приводящий к значительной потере трудоспособности, вплоть до инвалидности.
Получается, что методы диагностики не всегда позволяют определить наличие вируса в организме?
COVID -19 до конца жизни будут страдать одышкой даже при минимальных физических нагрузках. Пораженные легкие не смогут давать организму нужное количество кислорода. Такие структурные изменения в легких потребуют длительного восстановления.
Поэтому в течение года людям, перенесшим COVID -19 , нужно сделать несколько контрольных КТ с измерением плотности легочной ткани. Если по итогам исследования выявляется, что участки уплотнения легочной ткани сохраняются или расширяются, необходимо действовать. В программу реабилитации таких пациентов необходимо включить не только дыхательную гимнастику, но и физиотерапию, ингаляции и комплекс аэробных упражнений. Хороший эффект дает плавание.
COVID -19 провоцирует развитие аритмий, декомпенсацию сердечной деятельности и даже возникновение инфаркта миокарда. Людям с заболеваниями сердца следует принять меры по предупреждению заражения COVID -19 , а в случае ухудшения состояния здоровья, немедленно обратиться к врачу.
У переболевших COVID -19 отмечаются длительные сбои иммунитета. Снижение уровня лимфоцитов в крови, которое может носить как временный, так и длительный характер, является типичным симптомом у пациентов, перенесших коронавирусную инфекцию. Однако, и после выздоровления у пациентов могут отмечаться изменения в количестве клеток крови, отвечающих за защитные функции организма. Лимфопения (стойкое снижение лимфоцитов крови) – типичный симптом у пациентов с COVID-19 (даже через 4-11 недель после выздоровления).

Российские специалисты заявляют, что SARS-CоV-2, в отличие от вируса иммунодефицита человека, не может размножаться в лимфоцитах. Поэтому сбои в иммунитете могут носить обратимый характер.
В период заболевания COVID -19 выделительная система больного за счет кислородного голодания перестает справляться со своими функциями, не происходит детоксикации крови. На этом фоне развиваются полиорганная недостаточность и многочисленные отеки тканей внутренних органов. Именно такая критическая ситуация может привести к летальному исходу в момент болезни и заставляет обратить серьезное внимание на нефрологические осложнения после выздоровления. Нефрологические осложнения на фоне COVID-19 характерны не для каждого человека, а только для тех, кто имеет ослабленный иммунитет или основное заболевание, не связанное с коронавирусной инфекцией (нефриты, мочекаменная болезнь, заболевания мочеполовой системы воспалительного характера) и др. Важно отметить, что COVID-инфекция необязательно приводит к нефрологическим осложнениям. Это зависит от иммунитета пациента, общего состояния его здоровья, правильно подобранного для него лечения и четкой организации врачебного и лабораторного контроля за его показателями в периоде реабилитации.
К вирусу восприимчивы не только клетки эпителия (слизистой оболочки) органов дыхания, но и клетки тканей ЦНС. Поэтому побочным эффектом такого воздействия оказываются нарушения деятельности ЦНС, неврологические и психические расстройства. Особенно это касается тех пациентов, которых подключали к аппаратам ИВЛ (искусственной вентиляции легких). Так называемый ПИТ-синдром (после интенсивной терапии) проявляется у таких больных нарушениями психики. Человек становится тревожным, у него появляются посттравматическое стрессовое расстройство, депрессия, ухудшается память, внимание, скорость мышления, падает скорость реакций, возникают трудности с обучением, привычной работой и выполнением повседневных задач.
При COVID -19 увеличивается риск возникновения нарушений свертываемости крови, что приводит к инсультам и отеку легких. Минимум, у половины больных коронавирусной пневмонией впоследствии возможны тромботические осложнения. Тромбы закупоривают кровеносные сосуды, которые питают различные органы – легкие, мозг, сердце. Это повышает риск развития легочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Как долго сохранится повышенная свертываемость крови у переболевших COVID -19 , пока не ясно.
У детей в результате коронавирусной инфекции может развиться синдром Кавасаки (некротизирующий системный васкулит с преимущественным поражением средних и мелких артерий). Наиболее часто ему подвержены младенцы и дети до пяти лет, но возможны и исключения. Новый опасный синдром встречается и у детей старшего возраста, сопровождается повышенной температурой, сыпью, отеками, поражениями кожи, глаз, сердца и сосудов, а также инфекционно-токсическим шоком. Синдром опасен поражением артерий с возможным образованием аневризм, тромбозов и разрывов стенок кровеносных сосудов.
Поскольку основная масса переболевших COVID -19 в настоящее время ещё только проходит курс реабилитации, пока неизвестно, какие серьезные последствия для здоровья каждого из них принесла перенесенная ими коронавирусная инфекция. Но уже сейчас специалистам становится понятно, что здоровье переболевших COVID -19 не будет прежним даже у тех пациентов, которые перенесли болезнь в легкой или бессимптомной форме. Никто не застрахован от возможных осложнений. Поэтому особенно странным на этом фоне выглядит желание некоторых людей поскорее перенести коронавирусную инфекцию и таким образом приобрести столь желанный ими иммунитет к этому заболеванию.

С целью профилактики коронавирусной инфекции и её серьезных осложнений специалисты рекомендуют вести здоровый образ жизни, укреплять иммунитет, соблюдать правила личной и общественной гигиены и четко выполнять предписания в отношении соблюдения масочно-перчаточного режима, дистанцирования в условиях постепенного ослабления введенных на период пандемии строгих ограничительных мер, основанных на глубоком анализе конкретной санитарно-эпидемиологической обстановки в том или ином регионе, и возможностью их ужесточения вновь в случае её ухудшения.
Читайте также:

