Вирусная пневмония или рак
Обновлено: 24.04.2024
Признаки рака легкого - клинические проявления
У большинства больных присутствуют типичные симптомы опухоли, например кровохарканье, кашель, одышка или боли в груди. Поскольку многие больные курят, то некоторые симптомы у них связаны с хроническим бронхитом и эмфиземой легких (особенно кашель).
Часто это удерживает их от своевременного обращения к врачу, хотя большинство ощущает нарастание симптоматики и готово бросить курить, даже если им это не удавалось сделать раньше. Кашель принимает постоянную форму, особенно по ночам, и может сопровождаться отхождением мокроты. Мокрота может содержать примесь крови или быть неокрашенной.
Появление крови связано с хроническим инфекционным процессом, вызванным образованием ателектаза в результате обструкции бронха опухолью. Приступы кровохарканья обычно становятся сильнее. Более половины больных ощущают боль, которая обычно носит продолжительный, тупой характер. Такая боль характерна для поражения средостения или образования ателектазов, в то время как острая боль свидетельствует о наличии метастазов в костях.
Во многих случаях первичные опухоли диагностируются довольно поздно, когда они уже достигли значительного размера. Распространяясь на плевру или реберную надкостницу, нередко поражая межреберные нервы, они вызывают боли в грудной стенке. Поражение левого возвратного нерва гортани может вызывать осиплость голоса, которая часто проявляется у больных при обследовании.
Нарастанию одышки способствуют плевральный выпот, паралич диафрагмального нерва и ателектаз легкого или его доли. Устойчивая к антибиотикам пневмония усиливает подозрение на опухоль легкого. Прорастание опухолью пищевода или увеличение лимфатических узлов средостения приводит к сдавлению его середины или нижней трети и к развитию дисфагии. Сухие хрипы и стридор являются важными симптомами обструкции опухолью проксимальных дыхательных путей.
При определенной локализации опухоли развиваются специфические синдромы. При агрессивном росте опухоли Панкоста происходит разрушение ребер и инфильтрация плечевого сплетения, которые вызывают развитие сильных болей в плече, грудной стенке и в руке. Может наблюдаться слабость малой круглой мышцы верхней конечности с парестезией внутренней поверхности руки, вызванной инфильтрацией позвонков С5/С6 и потерей подвижности позвонка Т1.
Опухоли в правом главном или верхнедолевом бронхе могут вызывать сдавление верхней полой вены. Часто этому способствует увеличение правых паратрахеальных лимфатических узлов. При этом наблюдается типичный синдром, проявляющийся в отеке лица, шеи и верхней части руки, плеторе или цианозе, и быстро образуется заметная сосудистая коллатераль через лопатку и верхнюю часть грудной стенки. В тяжелых случаях развивается отек конъюнктивы (хемоз).
В большинстве случаев синдром верхней полой вены наблюдается при мелкоклеточном раке, и его удается купировать при своевременно начатом лечении.
К числу других клинических проявлений, свидетельствующих о наличии метастазов опухоли, относится неврологическая симптоматика (очаговые поражения, увеличение внутричерепного давления, мозжечковый синдром), а также потеря веса и тошнота при поражении печени.
Известно очень много паранеопластических синдромов, которые рассматриваются вместе с раком легкого. Многие из них встречаются крайне редко. При плоскоклеточном раке (при отсутствии метастазов в кости) наиболее часто развивается гиперкальциемия, а синдромы нарушения секреции ADH и эктопической секреции АКТГ более характерны для мелкоклеточного рака. Симптомы гиперкальциемии и их купирование рассматриваются в отдельной статье на сайте, а симптоматика эктопической секреции гормонов в этой статье.

Видео этиология, патогенез рака легкого и мезотелиомы
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лучевые признаки болезней симулирующих рак легких на рентгене, КТ
а) Определение:
• Заболевания, имеющие сходные симптомы с раком легких
б) Основные особенности:
• Локализация:
о Дыхательные пути или паренхима легких
• Морфологические особенности:
о Имитировать рак легких могут патологические состояния, проявляющиеся узелком в легочной ткани, объемным образованием, утолщением стенки дыхательных путей или участком консолидации легочной ткани
о Узелок или объемное образование могут быть солидными, несолидными или частично солидными
о В узелке, объемном образовании или участке консолидации легочной ткани могут формироваться полости
в) Болезни для дифференциальной диагностики рака легкого:
3. Липоидная пневмония:
• Узелок (узелки) или участок (участки) консолидации легочной ткани с неровным контуром
• Патогномонично обнаружение при КТ в структуре патологического образования участков жировой плотности
4. Инфекция:
• Пневмония:
о Участок консолидации легочной ткани может имитировать инвазивную муцинозную аденокарциному
• Туберкулез:
о Узелок, участок консолидации легочной ткани, напоминающий объемное образование ± полости
о Эндобронхиальный узелок (узелки)
о Лимфаденопатия при первичном туберкулезе легких
• Гистоплазмоз:
о Узелок ±сателлитные узелки; 50% узелков кальцифицированы о Лимфаденопатия корней легких или средостения
• Бластомикоз:
о Участок консолидации легочной ткани, напоминающий объемное образование ± полости
о Часто утолщение плевры
о Узелки различного размера в легочной ткани
5. Абсцесс легкого:
• Наблюдается при бактериальной пневмонии и аспирации
• Солитарные или множественные узелки или объемные образования в легких
• Часто содержат полости; могут иметь субсолидную структуру (центральный некроз)
• Обычно стенка имеет ровный контур и толщину < 15 мм
• Может выявляться неравномерно утолщенная стенка
6. Прочие новообразования:
• Карциноид бронха:
о Злокачественное новообразование высокодифференцированное (типично) или умеренно дифференцированное (атипично)
о Большинство опухолей характеризуются центральной локализацией в легких и наличием связи с дыхательными путями
о Эндобронхиальный компонент обычно меньше, чем экзобронхиальный
о Новообразование может не визуализироваться на фоне сопутствующего ателектаза или консолидации
о При КТ с контрастным усилением большинство опухолей накапливают контрастное вещество
• Гамартома:
о Наиболее частая доброкачественная опухоль легких
о При КТ могут выявляться участки жировой плотности или кальцификация
о 90% опухолей характеризуются периферической локализацией
о 10% опухолей растут в проксимальных бронхах и могут вызывать их окклюзию
• Лимфома:
о Первичная лимфома в легких возникает редко
о Единичные или множественные узелки или объемные образования
о Участки консолидации легочной ткани или ИМС
о Часто выявляется симптом воздушной бронхограммы
о Утолщение перибронховаскулярных тканей
7. Воспалительная миофибробластическая опухоль:
• Редкое образование с чертами опухоли
• Узелок или объемное образование округлой или дольчатой формы
• Реже проявляется участками консолидации легочной ткани
• 10% опухолей характеризуются центральной или эндобронхиальной локализацией
8. Секвестрация легкого:
• В 75% случаев выявляется в заднебазальном сегменте нижней доли левого легкого
• Объемное образование, участок консолидации легочной ткани или кистозное/мультикистозное образование
• Патогномонично обнаружение системного питающего сосуда
Рак легких - симптомы. Стоить ли лечить опухоль легкого?
Рак легких - это злокачественное новообразование, появляющееся в выстилающей ткани бронхов. При лечении данного заболевания очень важно определить место положения очага, его параметры, стадию заболевания, гистологическое строение.
По месту нахождения очага заболевания различают:
- Центральный или прикорневой. Почти две трети всех раковых опухолей составляют центральные карциномы. Развитие прикорневого рака происходит в крупных бронхах: промежуточном, долевом, главном. В большинстве случаев даже на ранних стадиях он приводит к развитию долевого или сегментарного ателектаза, так называемому спаданию легочной ткани.
В 90% случаев центральный рак сопровождается ателектазом. В данном случае происходит нарушение дренажных функций пораженного легкого, а также может начаться абсцесс, пневмония или бронхоэктазы. Все перечисленные осложнения как бы маскируют симптомы развивающего рака легких и осложняют диагностику.
- Переферический рак. Первично переферический рак формируется в сегментарных бронхах. Начинает проявляться такой рак тогда, когда распространяется на сегментный бронх и плевру и начинается развитие ателектаза и плеврита. Самым первым симптомом периферической опухоли являются метастазы.
Смешанный или массивный рак разделяют на несколько типов:
- Эндобронхиальный (экзофитный). Экзофитный тип рака растет в бронхиальных просветах.
- Экзобронхиальный (эндофитный). Данный тип рака инфильтрует стенку легкого или движется по направлению бронхиальной ткани.
Смешанный тип рака встречается наиболее часто.
Также рак легких различают рак и по микроскопическому строению:
- Мелкоклеточный рак. Форма клеток такого рака напоминает зерна овса, поэтому его еще называют овсяноклеточный рак. Количество заболевших мелкоклеточным раком составляет 20%.
- Немелкоклеточный рак. Наиболее распространенным типом рака является плоскоклеточный рак. Почти 50% всех случаев приходится именно на данный тип рака.
- Аденокарцинома или железистый рак поражает пример 20% больных раком. В данном случае поражение приходится на клетки, вырабатывающие слизь.
Отсутствие симптомов - главный признак рака легкого
Долгое время периферическая форма рака легких прогрессирует без каких-либо симптомов, так как сама по себе легочная ткань не обладает болевыми окончаниями. В связи с данным фактом диагностирование болезни происходит на довольно поздних стадиях.
Очень долго он бессимптомно растет в виде узла, способного достичь 5 сантиметров в диаметре. В большинстве случаев такая опухоль обнаруживается случайно.
Первые признаки периферического рака обнаруживаются уже тогда, когда происходит давление злокачественного образования на близлежащие органы.
Наиболее распространенными симптомами являются боль в области груди и отдышка.
Симптомы запущенного рака легкого
У 50% больных раком возникает кровохаркание, проявляющееся в виде ярко алых прожилок крови в мокроте. Для поздних стадий также характерна мокрота, напоминающая желе малинового цвета.
Боли в груди появляются на стадии поражения нервных стволов или плевры, так болевые окончания у легочной ткани отсутствуют.
Сухой кашель, сопровождающийся слизистыми выделениями или гнойной мокротой.
Признаки обтурационного пневмонита, который протекает крайне быстро.
Также стоит отметить, что на более поздних стадиях метастазы вовлекают в процесс соседние органы, что может проявляться совершенно в различных формах.
Лечение рака легкого в Израиле
Лечение рака легких на территории Израиля имеет ряд основных преимуществ. Главную роль играют климатические условия страны. Морской воздух обладает лечебными свойствами и способствует облегчению общего самочувствия у больного. Подобного эффекта невозможно добиться ни в одной стране мира.
В специализированых клиниках используется только новейшее оборудование и прогрессивные методики лечения.
К ним относятся:
- Изотопное стимулирование;
- Компьютерная томография;
- Биопсия;
- Магнитно-резонансная томография;
- Бронхоскопия;
- Рентгенография;
Лечение рака легкого в России
В России проблема лечения рака стоит на одном из первых мест. В нашей стране лечение рака легких проводится по индивидуальной схеме. Для того чтобы подобрать максимально эффективный способ лечения наши медики проводят тщательные исследования, проводя диагностику на сверхсовременном оборудовании.
Самым популярным способом лечения рака легких в России считается химиотерапия. Лечение в течение 6-12 недель дает эффективные результаты.
Также наши врачи проявляют успехи в области лазерного облучения при помощи бронхоскопа.
Также в России огромное количество высококвалифицированных врачей-хирургов, проводящих уникальные операции на легких, большинство из которых проходит блестяще.
Статистика по заболеваемости раком легкого в России
По статистике ежегодно в России количество заболевших раком легких достигает 63000 человек, большая часть из которых - 53000 являются мужчинами. К сожалению более 20000 заболеваний удается выявить на последней IV стадии. Наиболее высокие показатели заболевания раком легких у сильной половины населения выявлены на территории Саратовской области (96000 на 100000), в Омской области (92 500 на 100000), Калмыкии (92600 на 100000). На уровне 80-89 тысяч находится показатели таких регионов как Карелия, Мурманская, Костромская, Курганская, Астраханская, Оренбургская, Новосибирская, Челябинская область, а также на Сахалине и Хабаровском крае.
За последние 20 лет показатель заболевания раком легких у мужской половины российского населения практически не изменился и составил 66000 на 100000. У женщин данный показатель гораздо ниже 6900 на 100000.
В России онкологические заболевания у мужчин стоят на 1 месте и составляют 25%, в то время как рак легких у женщин составляет всего 4,3 %.
Рак легких – злокачественная опухоль, берущая начало из тканей бронхов или легочной паренхимы. Симптомами рака легких могут служить субфебрилитет, кашель с мокротой или прожилками крови, одышка, боли в грудной клетке, похудание. Возможно развитие плеврита, перикардита, синдрома верхней полой вены, легочного кровотечения. Точная постановка диагноза требует проведения рентгенографии и КТ легких, бронхоскопии, исследования мокроты и плеврального экссудата, биопсии опухоли или лимфоузлов. К радикальным методам лечения рака легкого относятся резекционные вмешательства в объеме, продиктованном распространенностью опухоли, в сочетании с химиотерапией и лучевой терапией.
МКБ-10

Общие сведения
Рак легкого – злокачественное новообразование эпителиального происхождения, развивающееся из слизистых оболочек бронхиального дерева, бронхиальных желез (бронхогенный рак) или альвеолярной ткани (легочный или пневмогенный рак). Рак легкого лидирует в структуре смертности населения от злокачественных опухолей. Летальность при раке легких составляет 85% от общего числа заболевших, несмотря на успехи современной медицины.
Развитие рака легкого неодинаково при опухолях разной гистологической структуры. Для дифференцированного плоскоклеточного рака характерно медленное течение, недифференцированный рак развивается быстро и дает обширные метастазы. Самым злокачественным течением обладает мелкоклеточный рак легкого: развивается скрытно и быстро, рано метастазирует, имеет плохой прогноз. Чаще опухоль возникает в правом легком - в 52%, в левом легком – в 48% случаев.

Причины
Факторы возникновения и механизмы развития рака легкого не отличаются от этиологии и патогенеза других злокачественных опухолей легкого. В развитии рака легких главная роль отводится экзогенным факторам:
- курению
- загрязнению воздушного бассейна веществами-канцерогенами
- воздействию радиации (особенно радона).
Патогенез
Раковая опухоль преимущественно локализуется в верхней доле легкого (60%), реже в нижней или средней (30% и 10% соответственно). Это объясняется более мощным воздухообменом в верхних долях, а также особенностями анатомического строения бронхиального дерева, в котором главный бронх правого легкого прямо продолжает трахею, а левый в зоне бифуркации образует с трахеей острый угол. Поэтому канцерогенные вещества, инородные тела, частицы дыма, устремляясь в хорошо аэрируемые зоны и длительно задерживаясь в них, вызывают рост опухолей.
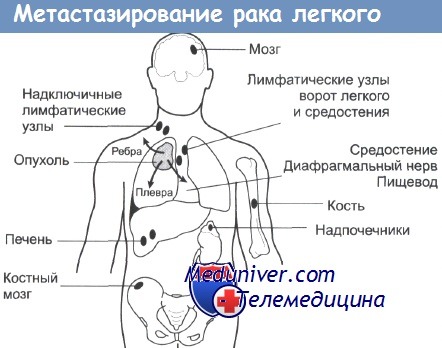
Метастазирование рака легких возможно по трем путям: лимфогенному, гематогенному и имплантационному. Наиболее частым является лимфогенное метастазирование рака легких в бронхопульмональные, пульмональные, паратрахеальные, трахеобронхиальные, бифуркационные, околопищеводные лимфоузлы. Первыми при лимфогенном метастазировании поражаются пульмональные лимфоузлы в зоне разделения долевого бронха на сегментарные ветви. Затем в метастатический процесс вовлекаются бронхопульмональные лимфатические узлы вдоль долевого бронха.
В дальнейшем возникают метастазы в лимфоузлах корня легкого и непарной вены, трахеобронхиальных лимфоузлах. Следующими вовлекаются в процесс перикардиальные, паратрахеальные и околопищеводные лимфатические узлы. Отдаленные метастазы возникают в лимфоузлах печени, средостения, надключичной области. Метастазирование рака легкого гематогенным путем происходит при врастании опухоли в кровеносные сосуды, при этом наиболее часто поражаются другое легкое, почки, печень, надпочечники, мозг, позвоночник. Имплантационное метастазирование рака легких возможно по плевре в случае прорастания в нее опухоли.
Классификация
По гистологической структуре выделяют 4 типа рака легкого: плоскоклеточный, крупноклеточный, мелкоклеточный и железистый (аденокарцинома). Знание гистологической формы рака легкого важно в плане выбора лечения и прогноза заболевания. Известно, что плоскоклеточный рак легкого развивается относительно медленно и обычно не дает ранних метастазов. Аденокарцинома также характеризуется сравнительно медленным развитием, но ей свойственна ранняя гематогенная диссеминация. Мелкоклеточный и другие недифференцированные формы рака легкого скоротечны, с ранним обширным лимфогенным и гематогенным метастазированием. Замечено, что чем ниже степень дифференцировки опухоли, тем злокачественнее ее течение.
По локализации относительно бронхов рак легких может быть:
- центральным, возникающим в крупных бронхах (главном, долевом, сегментарном)
- периферическим, исходящим из субсегментарных бронхов и их ветвей, а также из альвеолярной ткани.
Симптомы
Клиника рака легкого схожа с проявлениями других злокачественных опухолей легких. Типичными симптомами служат постоянный кашель с мокротой слизисто-гнойного характера, одышка, субфебрильная температура тела, боли в грудной клетке, кровохарканье. Некоторые различия в клинике рака легких обусловлены анатомической локализацией опухоли.
Центральный рак легкого
Раковая опухоль, локализующаяся в крупном бронхе, дает ранние клинические симптомы за счет раздражения слизистой оболочки бронха, нарушения его проходимости и вентиляции соответствующего сегмента, доли или целого легкого.
Заинтересованность плевры и нервных стволов вызывает появление болевого синдрома, ракового плеврита и нарушений в зонах иннервации соответствующих нервов (диафрагмального, блуждающего или возвратного). Метастазирование рака легкого в отдаленные органы обусловливает вторичную симптоматику со стороны пораженных органов.
Прорастание опухолью бронха вызывает появление кашля с мокротой и нередко с примесью крови. При возникновении гиповентиляции, а затем ателектаза сегмента или доли легкого присоединяется раковая пневмония, проявляющаяся повышенной температурой тела, появлением гнойной мокроты и одышки. Раковая пневмония хорошо поддается противовоспалительной терапии, но рецидивирует вновь. Раковая пневмония часто сопровождается геморрагическим плевритом.
Прорастание или сдавление опухолью блуждающего нерва вызывает паралич голосовых мышц и проявляется осиплостью голоса. Поражение диафрагмального нерва приводит к параличу диафрагмы. Прорастание раковой опухоли в перикард вызывает появление болей в сердце, перикардита. Заинтересованность верхней полой вены приводит к нарушению венозного и лимфатического оттока от верхней половины туловища. Так называемый, синдром верхней полой вены проявляется одутловатостью и отечностью лица, гиперемией с цианотичным оттенком, набуханием вен на руках, шее, грудной клетке, одышкой, в тяжелых случаях - головной болью, зрительными расстройствами и нарушением сознания.
Периферический рак лёгкого
Периферический рак легкого на ранних этапах своего развития бессимптомен, т. к. болевые рецепторы в легочной ткани отсутствуют. По мере увеличения опухолевого узла происходит вовлечение в процесс бронхов, плевры, соседних органов. К местным симптомам периферического рака легких относятся кашель с мокротой и прожилками крови, синдром сдавления верхней полой вены, осиплость голоса. Прорастание опухоли в плевру сопровождается раковым плевритом и сдавлением легкого плевральным выпотом.
Развитие рака легких сопровождается нарастанием общей симптоматики: интоксикации, одышки, слабости, потери веса, повышения температуры тела. В запущенных формах рака легкого присоединяются осложнения со стороны пораженных метастазами органов, распад первичной опухоли, явления бронхиальной обструкции, ателектазы, профузные легочные кровотечения. Причинами смерти при раке легких чаще всего служат обширные метастазы, раковые пневмонии и плевриты, кахексия (тяжелое истощение организма).
Диагностика
Диагностика при подозрении на рак легкого включает в себя:
- общеклинические анализы крови и мочи;
- биохимическое исследование крови;
- цитологические исследования мокроты, смыва с бронхов, плеврального экссудата;
- оценку физикальных данных;
- рентгенографию легких в 2-х проекциях, линейную томографию, КТ легких;
- бронхоскопию (фибробронхоскопию);
- плевральную пункцию (при наличии выпота);
- диагностическую торакотомию;
- прескаленную биопсию лимфоузлов.

КТ ОГК. Солидная мягкотканная опухоль в верхней доле левого легкого с морфологическими признаками злокачественности.
Лечение рака легкого
Ведущими в лечении рака легких являются хирургический метод в сочетании с лучевой терапией и химиотерапией. При наличии противопоказаний или неэффективности данных методов проводится паллиативное лечение, направленное на облегчение состояния неизлечимо больного пациента. К паллиативным методам лечения относятся обезболивание, кислородотерапия, детоксикация, паллиативные операции: наложение трахеостомы, гастростомы, энтеростомы, нефростомы и т. д.). При раковых пневмониях проводится противовоспалительное лечение, при раковых плевритах – плевроцентез, при легочных кровотечениях – гемостатическая терапия.
Прогноз
Наихудший прогноз статистически отмечается при нелеченном раке легких: почти 90% пациентов погибают через 1-2 года после постановки диагноза. При некомбинированном хирургическом лечении рака легкого пятилетняя выживаемость составляет около 30%. Лечение рака легких на I cтадии дает показатель пятилетней выживаемости в 80%, на II – 45%, на III – 20%.
Самостоятельная лучевая или химиотерапия дает 10%-ную пятилетнюю выживаемость пациентов с раком легких; при комбинированном лечении (хирургическом + химиотерапии + лучевой терапии) процент выживаемости за это же период равен 40%. Прогностически неблагоприятно метастазирование рака легких в лимфоузлы и отдаленные органы.
Профилактика
Вопросы профилактики рака легких актуальны в связи с высокими показателями смертности населения от данного заболевания. Важнейшими элементами профилактики рака легких являются активная санпросветработа, предупреждение развития воспалительных и деструктивных заболеваний легких, выявление и лечение доброкачественных опухолей легких, отказ от курения, устранение профессиональных вредностей и повседневного воздействия канцерогенных факторов. Прохождение флюорографии не реже одного раза в 2 года позволяет обнаружить рак легкого на ранних стадиях и не допустить развития осложнений, связанных с запущенными формами опухолевого процесса.
2. Рак легкого: учебно-методическое пособие для студентов/ Иванов С. А. , Нагла Ю. В., Коннов Д.Ю. – 2011.
Вирусная пневмония – это инфекционное поражение нижних отделов дыхательных путей, вызываемое респираторными вирусами (гриппа, парагриппа, аденовирусами, энтеровирусами, респираторно-синцитиальным вирусом и др.). Вирусные пневмонии протекают остро с внезапным повышением температуры тела, ознобами, интоксикационным синдромом, влажным кашлем, плевральными болями, дыхательной недостаточностью. При диагностике учитываются физикальные, рентгенологические и лабораторные данные, связь пневмонии с вирусной инфекцией. Терапия базируется на назначении противовирусных и симптоматических средств.
МКБ-10
Общие сведения
Вирусная пневмония – острое воспаление респираторных отделов легких, вызываемое вирусными возбудителями, протекающее с синдромом интоксикации и дыхательных расстройств. В детском возрасте на долю вирусных пневмоний приходится порядка 90% всех случаев воспаления легких. В структуре взрослой заболеваемости преобладают бактериальные пневмонии, а вирусные составляют 4–39% от общего числа (чаще болеют лица старше 65 лет). Частота возникновения вирусных пневмоний тесно связана с эпидемиологическими вспышками ОРВИ – их подъем приходится на осенне-зимний период. В пульмонологии различают первичную вирусную пневмонию (интерстициальную с доброкачественным течением и геморрагическую со злокачественным течением) и вторичную (вирусно-бактериальную пневмонию – раннюю и позднюю).
Причины
Спектр возбудителей вирусной пневмонии чрезвычайно широк. Наиболее часто этиологическими агентами выступают респираторные вирусы гриппа А и В, парагриппа, аденовирус. Лица с иммунодефицитами более других подвержены вирусным пневмониям, вызванным вирусом герпеса и цитомегаловирусом. Реже диагностируются пневмонии, инициированные энтеровирусами, хантавирусом, коронавирусом, метапневмовирусом, вирусом Эпштейна-Барр. SARS-ассоциированный коронавирус является возбудителем тяжелого острого респираторного синдрома (ТОРС), более известного как атипичная пневмония. У детей младшего возраста вирусные пневмонии нередко вызываются респираторно-синцитиальным вирусом, а также вирусами кори и ветряной оспы.
Первичная вирусная пневмония манифестирует в первые 3 суток после инфицирования, а спустя 3-5 дней присоединяется бактериальная флора, и пневмония становится смешанной - вирусно-бактериальной. К числу лиц, имеющих повышенный риск заболеваемости вирусной пневмонией, относятся дети раннего возраста, пациенты старше 65 лет, лица с ослабленным иммунитетом, сердечно-легочной патологией (пороками сердца, тяжелой артериальной гипертензией, ИБС, хроническим бронхитом, бронхиальной астмой, эмфиземой легких) и другими сопутствующими хроническими заболеваниями.
Патогенез
Передача вирусов осуществляется воздушно-капельным путем при дыхании, разговоре, чиханье, кашле; возможен контактно-бытовой путь заражения через контаминированные предметы обихода. Вирусные частицы проникают в респираторные отделы дыхательных путей, где адсорбируются на клетках бронхиального и альвеолярного эпителия, вызывают его пролиферацию, инфильтрацию и утолщение межальвеолярных перегородок, круглоклеточную инфильтрацию перибронхиальной ткани. При тяжелых формах вирусной пневмонии в альвеолах обнаруживается геморрагический экссудат. Бактериальная суперинфекция значительно утяжеляет течение вирусной пневмонии.
Симптомы вирусной пневмонии
В зависимости от этиологического агента вирусные пневмонии могут протекать с различной степенью тяжести, осложнениями и исходами. Воспаление легких обычно присоединяется уже с первых дней течения ОРВИ.
Заболеваемость вирусной пневмонией на фоне гриппа значительно увеличивается в периоды эпидемий респираторной инфекции. В этом случае на фоне типичной симптоматики ОРВИ (лихорадки, резкой слабости, миалгии, явлений катара верхних дыхательных путей) появляется заметная одышка, диффузный цианоз, кашель с мокротой ржавого цвета, хрипы в легких, боль в груди при вдохе. У детей выражены общий токсикоз, беспокойство, могут возникать рвота, судороги, менингеальные знаки. Гриппозная пневмония обычно носит двусторонний характер, о чем свидетельствуют аускультативные данные и рентгенологическая картина (очаговые затемнения в обоих легких). Легкие случаи вирусной пневмонии, вызванной вирусом гриппа, характеризуются умеренно выраженной симптоматикой и заканчивается выздоровлением.
Парагриппозная пневмония чаще поражает новорожденных и детей раннего возраста. Она носит мелкоочаговый (реже сливной) характер и протекает на фоне катаральных явлений. Респираторные нарушения и интоксикационный синдром выражены умеренно, температура тела обычно не превышает субфебрильные значения. Тяжелые формы вирусной пневмонии при парагриппе у детей протекают с выраженной гипертермией, судорогами, анорексией, диареей, геморрагическим синдромом.
Особенностью респираторно-синцитиальной пневмонии служит развитие тяжелого обструктивного бронхиолита. Поражение нижних отделов респираторного тракта знаменуется повышением температуры тела до 38–39 о С, ухудшением общего состояния. Вследствие спазма и закупорки мелких бронхов слизью и десквамированным эпителием дыхание становится резко затрудненным и учащенным, развивается цианоз носогубной и периорбитальной области. Кашель частый, влажный, однако ввиду повышенной вязкости мокроты – малопродуктивный. При данной разновидности вирусной пневмонии обращает внимание несоответствие интоксикации (выражена умеренно) степени дыхательной недостаточности (крайне выражена).
Энтеровирусные пневмонии, возбудителями которых выступают вирусы Коксаки и ЕСНО, протекают со скудными физикальными и рентгенологическими данными. В клинической картине на первый план выходят сопутствующие менингеальные, кишечные, сердечно-сосудистые нарушения, затрудняющие диагностику.
Осложнения
Тяжелые формы вирусных пневмоний протекают с постоянной высокой лихорадкой, дыхательной недостаточностью, коллапсом. Среди осложнений часты гриппозный энцефалит и менингит, отит, пиелонефрит. Присоединение вторичной бактериальной инфекции нередко приводит к возникновению абсцессов легкого или эмпиемы плевры. Возможен летальный исход в течение первой недели заболевания.
Диагностика
Правильно распознать этиологическую форму пневмонии и идентифицировать возбудителя поможет тщательное изучение анамнеза, эпидемиологической обстановки, оценка физикальных и лабораторно-рентгенологических данных. Вирусные пневмонии обычно развиваются в периоды эпидемических вспышек ОРВИ, протекают на фоне катарального синдрома, сопровождаются признаками дыхательной недостаточности различной степени выраженности. Аускультативно в легких выслушиваются мелкопузырчатые хрипы.
При рентгенографии легких обнаруживается усиление интерстициального рисунка, наличие мелкоочаговых теней чаще в нижних долях. Подтвердить вирусную этиологию пневмонии помогает исследование мокроты, трахеального аспирата или промывных вод бронхов методом флуоресцирующих антител. В крови в остром периоде отмечается четырехкратное нарастание титров АТ к вирусному агенту. Всесторонняя оценка объективных данных пульмонологом позволит исключить атипичную, аспирационную пневмонию, облитерирующий бронхиолит, инфаркт-пневмонию, бронхогенный рак и др.
Лечение вирусной пневмонии
Госпитализация показана только детям до 1 года, пациентам старшей возрастной группы (от 65 лет), а также имеющим тяжелые сопутствующие заболевания (ХОБЛ, сердечную недостаточность, сахарный диабет). Больным назначается постельный режим, обильное питье, витаминизированное, высококалорийное питание.
Этиотропная терапия назначается в зависимости от вирусного возбудителя: ремантадин, осельтамивир, занамивир - при гриппозной пневмонии, ацикловир – при герпес-вирусной пневмонии, ганцикловир – при цитомегаловирусной инфекции, рибавирин – при респираторно-синцитиальной пневмонии и поражении хантавирусом и т. д. Антибактериальные средства добавляются только при смешанном характере пневмонии или развитии гнойных осложнений. В качестве симптоматического лечения применяются отхаркивающие, жаропонижающие средства. В целях облегчения отхождения мокроты проводятся лекарственные ингаляции, дренажный массаж. При выраженном токсикозе осуществляется внутривенная инфузия растворов; при развитии дыхательной недостаточности – кислородотерапия.
Прогноз и профилактика
В большинстве случаев вирусная пневмония заканчивается выздоровлением в течение 14 дней. У 30-40% пациентов отмечается затяжное течение заболевания с сохранением клинико-рентгенологических изменений на протяжении 3-4 недель с последующим развитием хронического бронхита или хронической пневмонии. Заболеваемость и смертность от вирусной пневмонии выше среди детей раннего возраста и пожилых пациентов.
Профилактика вирусной пневмонии тесно связана с иммунизацией населения, в первую очередь, профилактической сезонной вакцинацией против гриппа и наиболее опасных детских инфекций. Неспецифические меры по укреплению иммунитета включают закаливание, витаминотерапию. В периоды эпидвспышек ОРВИ необходимо соблюдать меры личной предосторожности: по возможности исключить контакты с больными респираторными инфекциями, чаще мыть руки, проветривать помещение и т. п. Особенно эти рекомендации касаются контингента повышенного риска по развитию и осложненному течению вирусной пневмонии.
1. Эпидемиология, клиника и лечение тяжелых форм вирусно-бактериальных пневмоний: учебное пособие/ Хапий Х.Х. и соавт. - 2014.
2. Внебольничная пне вмония у взрослых: практические рекомендации по диагностике, лечению и профилактике/ Пособие для врачей. - 2010.
4. Особенности клинического течения, лечения тяжелой вирусно-бактериальной пневмонии на фоне высоковирулентного гриппа A(H1N1) на Севере: Автореферат диссертации/ Савш П.А. - 2017.с
Читайте также:

