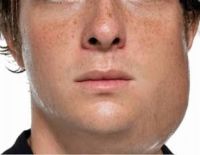
Вирусное заболевание у детей воспаление околоушных желез свинка
Обновлено: 25.04.2024
Мононуклеоз – это острое вирусное заболевание, при котором наблюдается лихорадка, увеличение лимфатических узлов, воспаление миндалин (ангина), увеличение размеров печени и селезёнки.
Характерной особенностью заболевания является изменение состава крови. В частности, в крови появляются особые клетки – мононуклеары, по которым болезнь и получила своё название.
Причины мононуклеоза

Мононуклеоз вызывается одной из разновидностей вируса герпеса (вирусом Эпштейна-Барр). Путь передачи инфекции – воздушно капельный. Болезнь эпидемической угрозы не представляет. Вирус быстро погибает во внешней среде. Но он присутствует в слюне. Ребёнок, тянущий в рот различные предметы, может заразиться, особенно, если он находится в группе детей, в которой есть носитель инфекции. Поэтому в детских садах иногда случаются вспышки мононуклеоза.
Также регистрируются семейные очаги заболевания. Подчеркивая эту особенность, мононуклеоз называют "болезнью поцелуев". Чаще всего им болеют дети в возрасте от года до 10 лет. Второй пик частоты заболевания приходится на подростковый возраст. К достижению зрелого возраста большинство людей уже обладают иммунитетом против мононуклеоза.
Симптомы мононуклеоза
Инкубационный период мононуклеоза в среднем составляет 7-10 дней, максимальная продолжительность – 21 день.
Чаще всего заболевание начинается остро, с подъёма температуры. Если температура не поднимается сразу, это обычно происходит к концу первой недели заболевания. За время болезни температура может подниматься несколько раз. Снижается она постепенно. В вечернее время довольно долго может отмечаться незначительное повышение температуры. В отдельных случаях повышения температуры не наблюдается.
Другие симптомы также могут присутствовать как в ярко выраженных, так и смазанных формах.
Острый период заболевания длится, как правило, 2-3 недели. Процесс выздоровления может занимать достаточно долгое время (до нескольких месяцев). Дольше всего сохраняется припухлость лимфатических узлов и незначительное увеличение размеров печени и селезенки.
Основные симптомы мононуклеоза:
Для мононуклеоза характерно повышение температуры до 38°C и выше. Подъём температуры сопровождается ознобом, ломотой в теле, головной болью.
В первую очередь обнаруживается припухание шейных лимфатических узлов. Иногда увеличиваются подмышечные, паховые и другие группы узлов.
Наблюдается покраснение и увеличение нёбных миндалин. Довольно часто проявляется весь комплекс симптомов ангины.
Нос заложен, но при этом выделения из носовых ходов отсутствуют (насморка нет).
При мононуклеозе наблюдается увеличение размера печени и селезенки (достигает максимума на 4-й – 10-й день, но может проявляться уже с первых дней болезни).
Могут появляться различного вида высыпания. Сыпь исчезает через несколько дней, не оставляя следов.
Методы диагностики мононуклеоза
Симптомы мононуклеоза не являются специфическими. Поэтому диагностика основывается, прежде всего, на данных лабораторных исследований. Необходимые исследования объединены в профиле "Диагностика инфекционного мононуклеоза".
Общий анализ крови при мононуклеозе обычно показывает увеличение количества лейкоцитов и СОЭ. Характерно значительное увеличение лимфоцитов и моноцитов, вместе эти разновидности могут составлять до 80-90% от общего количества лейкоцитов. Основным признаком мононуклеоза является повышение количества специфических клеток – атипичных мононуклеаров (представляющих собой изменённые лимфоциты) до уровня свыше 10%. Однако они обнаруживаются не ранее, чем на 5-й день с начала болезни.
Мононуклеоз может проявиться в результатах биохимического анализа крови в виде двух- или трехкратного увеличения активности АлАТ и АсАТ. При пожелтении кожи (желтухе) увеличивается билирубин.
С помощью серологического анализа могут быть выявлены специфические антитела к возбудителю мононуклеоза – вирусу Эпштейна-Барр.
Методы лечения мононуклеоза
Лечение мононуклеоза у детей проводит врач-педиатр. При остром течении заболевания следует вызвать врача на дом.
Специфических методов лечения мононуклеоза не существует. Противовирусные препараты, кортикостероиды и иммуномодуляторы назначаются только при тяжелом течении болезни. Антибиотики используются в случае присоединения бактериальной инфекции.
Лечение мононуклеоза проводится по схеме, общей для многих ОРВИ.
Для снижения интоксикации организма необходимо обильное тёплое питьё.
При температуре выше 38,5°C применяются жаропонижающие препараты. При проявлении симптомов ангины назначаются антисептические средства. Рекомендуется полоскание горла.
Поскольку мононуклеоз может протекать с поражением печени, рекомендуется диета с ограничением жирной, острой и жареной пищи (стол №5).
При мононуклеозе показана витаминотерапия (витамины группы В, C и Р).
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.

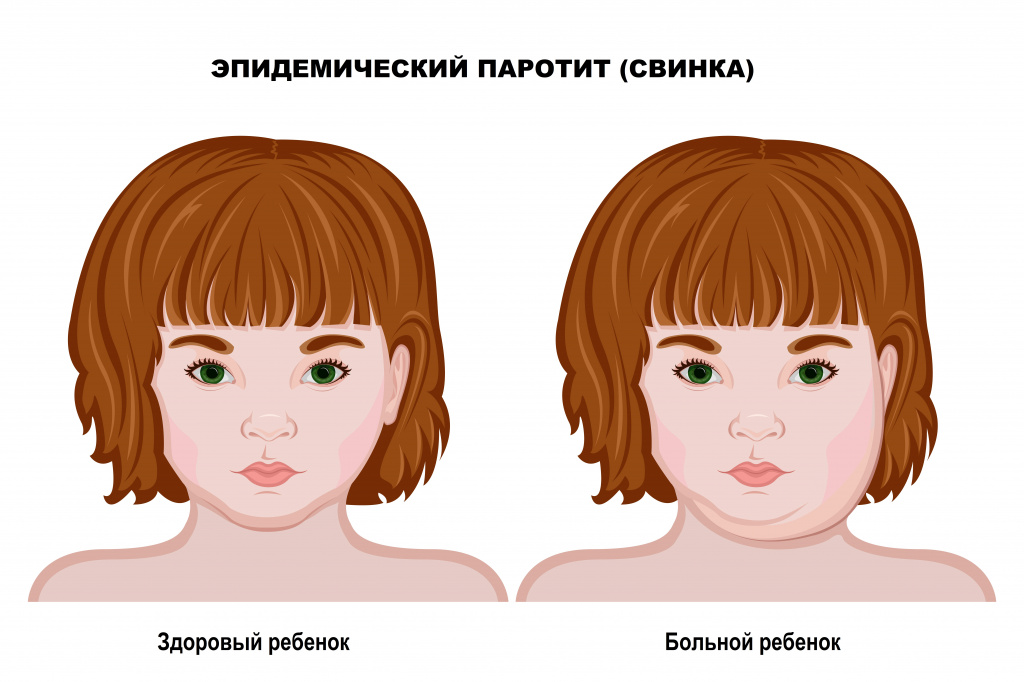
Эпидемический паротит – это острое вирусное заболевание, характерной особенностью которого является, прежде всего, воспаление и увеличение в размерах слюнных желез. В первую очередь, страдает околоушная слюнная железа, в результате развивается отек щеки, а довольно часто и шеи. Подобная картина стала причиной появления другого, народного названия этой болезни – свинка.
Поскольку вирус имеет некоторое сродство с железистой тканью и клетками нервной системы, он может поражать другие железы и вызывать острый панкреатит (воспаление поджелудочной железы), орхит (воспаление яичек), эпидидимит (воспаления придатка яичка), а также приводить к таким заболеваниям центральной нервной системы как менингит и менингоэнцефалит.
Причины эпидемического паротита (свинки)
Свинкой чаще всего болеют дети в возрасте от 3-х до 15-ти лет. До года ребёнок обладает врожденным иммунитетом, полученным от организма матери. При отсутствии иммунитета, полученного в детстве, свинкой может заболеть и взрослый.
Инфекция передаётся воздушно-капельным путём. Попадая вместе с мельчайшими частичками слизи в дыхательную систему, вирус проникает в кровь, и уже потоком крови переносится в слюнные железы. Одновременно через кровь вирус может проникнуть и в другие органы, что делает эпидемический паротит опасной болезнью.
Вирус относительно устойчив во внешней среде, может существовать на игрушках, посуде, предметах обихода; погибает в холоде и при дезинфекции. Однако, поскольку при свинке отсутствуют катаральные явления, проникновение вируса во внешнюю среду незначительно. Ситуация ухудшается, если параллельно со свинкой ребёнок заболевает простудным заболеванием. В этом случае, опасность распространения инфекции увеличивается.
Инкубационный период свинки – от 11-ти до 23-х дней (чаще 13-19 дней). Больной заразен, начиная с последних двух дней инкубационного периода и в течение 9-ти дней после возникновения первых симптомов.
Симптомы эпидемического паротита (свинки)
Заболевание, как правило, начинается остро. Проявляются следующие симптомы:
-
(свыше 38°C); ; , снижение аппетита;
болевые ощущения во время жевания или разговора.
К концу первых или на вторые сутки болезни возникает отек в области околоушной слюной железы; кожа натягивается, прикосновение к этому месту оказывается болезненным. Обычно отекает сначала одна железа, а на следующий день или через день – вторая, на другой стороне. Лицо больного приобретает одутловатый вид. Максимум увеличения желез приходится на третий день, после чего отек начинает спадать и в течение недели лицо
Тяжелые формы эпидемического паротита связаны с поражением вирусом различных органов. Чаще всего страдают поджелудочная железа, яички у мальчиков и яичники у девочек. Эпидемический паротит может привести к развитию бесплодия. Ещё одним серьёзным осложнением, встречающимся, к сожалению, достаточно часто, является менингит.
Методы лечения эпидемического паротита (свинки)
В случае осложнённых форм эпидемического паротита требуется госпитализация. В менее тяжелых случаях лечение проводится на дому. При обнаружении у Вашего ребенка симптомов свинки вызовите на дом врача-педиатра.
Лечение свинки (эпидемического паротита) включает в себя:
постельный режим (первые 10 дней заболевания больной, по возможности, должен находиться в постели, избегать физических и эмоциональных нагрузок и переохлаждения),
диету, включающую пищу, которая хорошо усваивается и не требует большого количества ферментов поджелудочной железы (снижается риск развития панкреатита),
После того, как симптомы свинки уйдут, необходимо обследовать ребёнка, чтобы убедиться, что заболевание не вызвало осложнений.
При эпидемическом паротите проводится симптоматическое лечение. Используются противовоспалительные, жаропонижающие, десенсибилизирующие препараты. Также назначаются анальгетики и препараты ферментов поджелудочной железы.
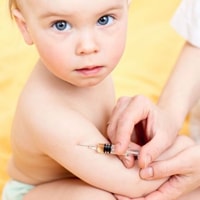
Чтобы не подвергать детей риску заболевания, в России делаются профилактические прививки против эпидемического паротита. В соответствии с Национальным и Региональным календарями профилактических прививок вакцинация против свинки (эпидемического паротита) осуществляется в возрасте 12-ти месяцев. Ревакцинация проводится в возрасте 6 лет.
Обратившись по поводу прививки против эпидемического паротита в "Семейный доктор", Вы гарантируете, что вакцина будет качественной, а действия медицинского персонала – профессиональными и квалифицированными.
За направлением на прививку Вам следует обратиться к педиатру.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эпидемический паротит: причины появления, симптомы, диагностика и способы лечения
Определение
Причины появления заболевания
Возбудитель болезни – РНК-содержащий вирус рода Paramyxovirus, семействa Paramyxoviridae. Вирус нестоек во внешней среде – быстро погибает под воздействием высокой температуры, ультрафиолетовых лучей, дезинфицирующих растворов, хотя при низких температурах может сохранять жизнеспособность до 1 года.
Источником инфекции является больной человек. Заболевший становится заразным за 1-2 дня до появления клинических симптомов и выделяет вирус первые 5-7 дней болезни.
Вирус передается воздушно-капельным (при разговоре, кашле, поцелуях) и контактно-бытовым (при использовании общей посуды, игрушек и других инфицированных предметов) путем.
Классификация заболевания
По типу:
1. Типичная форма:
- неосложненная (поражаются только слюнные железы),
- осложненная (поражаются другие органы и системы),
- изолированная:
- железистая форма (имеется только паротит),
- нервная форма (с поражением центральной нервной системы);
- стертая (слабо выраженная клиническая картина болезни),
- иннапарантная (бессимптомная).
- гладкое,
- негладкое:
- с осложнениями,
- с добавлением вторичной инфекции,
- с обострением хронических заболеваний.
Инкубационный период варьирует от нескольких дней до месяца, но чаще продолжается 15-19 дней. У детей продромальные явления наблюдаются редко, появляются за 1-2 дня до развития типичной картины заболевания в виде недомогания, миалгии (боли в мышцах), головной боли, озноба, нарушения сна и аппетита.
Паротит начинается остро с повышения температуры, интоксикации, болезненности в области околоушной слюнной железы.
Эпидемический паротит легкой степени тяжести протекает с субфебрильной температурой тела (в пределах 37-38°С), отсутствием или слабо выраженными признаками интоксикации, без осложнений.
Тяжелый эпидемический паротит характеризуются высокой и длительной температурой (40°С и выше на протяжении недели и более), резко выраженными симптомами интоксикации (астенизация, резкая слабость, тахикардия, снижение артериального давления, нарушение сна). Заболевание почти всегда двустороннее, а осложнения, как правило, множественные. Интоксикация и лихорадка имеют волнообразный характер, каждая новая волна связана с появлением очередного осложнения.
Первые симптомы паротита – болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора. К концу 1-2-х суток околоушная слюнная железа увеличивается и приобретает тестоватую консистенцию. При значительном увеличении слюнной железы появляется отечность окружающей клетчатки, распространяющаяся на щеку, височную область и область сосцевидного отростка. В течение последующих 2-3 дней последовательно или одновременно в процесс могут вовлекаться другие слюнные железы (околоушные с другой стороны, сублингвальные (подъязычные), субмандибулярные (подчелюстные)) с добавлением болезненности под языком и в подбородочной области. Для заболевания характерны положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки), симптом Мурсона (отечность и гиперемия вокруг наружного отверстия выводного протока околоушной слюнной железы).
В патологический процесс нередко вовлекаются и другие органы.
Паротит необходимо отличать от гнойных воспалительных заболеваний околоушных желез, инфекционного мононуклеоза, дифтерии, паратонзиллярного абсцесса.
Лабораторная диагностика эпидемического паротита включает:
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Аденовирусная инфекция – это вирусное заболевание, вызываемое аденовирусом, одна из разновидностей ОРВИ. Существует значительное количество видов аденовирусов, они еще не все хорошо изучены, но роль некоторых из них в развитии у человека патологических состояний несомненна. Аденовирусы долго сохраняются вне организма, хорошо выдерживают низкие температуры. Заболеть аденовирусной инфекцией можно в любое время года, небольшой подъём частоты заболевания этой разновидностью ОРВИ наблюдается в осенне-зимний период.
Почему аденовирусными инфекциями чаще всего болеют дети
Первые 6 месяцев жизни дети практически не болеют аденовирусной инфекцией. Это связано с тем, что в этом возрасте дети обладают пассивным иммунитетом, унаследованным ими от матери. Потом врожденный иммунитет утрачивается, и дети начинают болеть.
![Изображение 1: Аденовирусная инфекция - клиника Семейный доктор]()
До 7 лет ребенок успевает переболеть аденовирусной инфекцией несколько раз. Каждый раз организм вырабатывает специфический иммунитет к конкретному виду аденовирусов, но поскольку их несколько, ребенку приходится болеть неоднократно. После 7 лет, как правило, приобретенный иммунитет есть уже ко всем видам аденовирусов, и аденовирусная инфекция им уже не страшна.
Со временем иммунитет утрачивается, поэтому аденовирусной инфекций могут болеть и взрослые люди.
Причины аденовирусной инфекции
Аденовирусы распространяются воздушно-капельным путем, то есть заразиться можно, если кто-то по соседству чихает или кашляет. При этом картина заболевания у носителя инфекции не обязательно должна быть выраженной, заболевание может протекать и в смазанной форме. При этом аденовирус может выделяться в течение двух недель с момента начала болезни.
Другой путь распространения аденовирусной инфекции – фекально-оральный. Этот механизм заражения типичен для детей, которые не могут самостоятельно следить за личной гигиеной и чистотой рук. С фекалиями аденовирусы выделяются в течение полутора месяцев.
Возможен также и бытовой путь, когда аденовирусы переносятся посредством предметов быта.
Воротами, через которые инфекция попадает в организм, является слизистая
верхних дыхательных путей, также возможно проникновение через конъюнктиву -
прозрачную слизистую оболочку глаза. Аденовирус поражает клетки слизистой,
размножается в них, откуда попадает в кровь и разносится по всему
организму.Симптомы аденовирусной инфекции
![Аденовирусная инфекция - Сеть клиник АО Семейный доктор - Фото 2]()
Инкубационный период (время от проникновения инфекции до проявления первых симптомов) составляет от одного дня до недели (в некоторых случаях – дольше).
Заболевание, как правило, начинается с появлением признаков интоксикации.
Для аденовирусной инфекции типичен комплекс катаральных явлений (проявления ринофарингита – ринита и фарингита одновременно): насморк, заложенность носа, першение в горле. Иногда поражаются нёбные миндалины (наблюдаются симптомы ангины), в таких случаях ставится диагноз ринофаринготонзиллит.
Инфекция может спускаться вниз по дыхательным путям, вызывая бронхит и даже пневмонию. Также возможны осложнения в виде отита (воспаления среднего уха) и гайморита (воспаления слизистой оболочки гайморовой пазухи).
Практически во всех случаях поражения аденовирусом наблюдается воспаление слизистой глаз в той или иной степени. Сочетание симптомов респираторного заболевания и конъюнктивита образуют типичную картину аденовирусной инфекции. При ярком свете симптомы усиливаются.
Существует кишечный вариант протекания заболевания. В этом случае аденовирус поражает слизистую кишечника.
Головная боль – типичный признак интоксикации. Головная боль может наблюдаться при различных инфекционных заболеваниях.
Боль в мышцах или суставах - еще один признак интоксикации. Это состояние может описана как ломота во всём теле. Обычно данный симптом предшествует подъему температуры.
Больного знобит – это начало повышения температуры
Организм затрачивает много сил на борьбу с инфекцией. Пищеварительные процессы при этом замедляются, аппетит пропадает.
Интоксикация организма часто проявляется в виде слабости. Если более ребенок – а в случае с аденовирусной инфекцией обычно так и есть, он становится плаксивым и вялым.
Подъем температуры начинается несколько позднее появления признаков интоксикации. В большинстве случаев температура остается субфебрильной (до 38°C), но иногда может достигать и 39°C.
Воспаление слизистой глаз - типичный симптом аденовирусной инфекции. Обычно оно проявляется как жжение (зуд) в глазах.
Гнойный паротит – это микробно-воспалительный процесс в околоушной железе. Пациенты жалуются на появление припухлости, при пальпации которой отмечается болезненность. Кожа в проекции приушной слюнной железы гиперемирована. Открывание рта ограничено. Нарушены функции глотания, жевания. Состояние пациентов резко ухудшается. Диагностика включает внеротовой и внутриротовой осмотр, пальпаторное обследование, УЗИ, цитологическое исследование секрета. При выявлении гнойного паротита показано хирургическое лечение. Основная цель – раскрытие гнойного очага и создание полноценного оттока экссудата. После операции назначают антибактериальную терапию.
МКБ-10
![Гнойный паротит]()
Общие сведения
Гнойный паротит – инфекционное воспаление, сопровождающееся образованием гнойных очагов в толще околоушной железистой ткани. Заболеванию более подвержены люди старшего возраста, мужчины и женщины ‒ в равной степени. Чаще постинфекционный процесс сначала поражает одну приушную железу, через 2-3 дня характерные признаки могут появиться и в другой. Постоперационный паротит характеризуется односторонним поражением. Гнойный паротит диагностируют чаще, чем воспаление поднижнечелюстной или подъязычной железы, что связано с низким содержанием в секрете муцина, который оказывает бактерицидное действие.
![Гнойный паротит]()
Причины
Околоушная железа – самая крупная слюнная железа, расположенная в ретромандибулярной ямке. Возбудители гнойного паротита – бактериальная микрофлора: стафилококки, стрептококки и др. Воспаление развивается вследствие попадания инфекционных агентов в железу из патологических очагов. Основные пути проникновения инфекции:
- Восходящий. Реализуется при наличии одонтогенной инфекции в полости рта: зубного налета, кариозных полостей, осложнений кариеса. Инфицирование происходит восходящем путем через устье слюнной железы.
- Гематогенный. При пневмонии с током крови в приушную железу могут быть занесены пневмококки, при менингите – менингококки. Распространение бактерий гематогенным путем с образованием гнойных очагов характерно для одной из форм сепсиса – септикопиемии.
- Лимфогенный. Источник инфекции – воспалительные процессы в носоглотке, гнойное воспаление волосяного фолликула и окружающих тканей. Гнойная рана на коже лобной или височной области также может стать причиной абсцедирующего паротита.
- Контактный. Вовлечение железы происходит вследствие контактного распространения инфекции при разлитых гнойных воспалениях – флегмонах околоушно-жевательной и щечной областей. Реже бактериальный паротит развивается в результате перехода воспаления из окологлоточного пространства в участок околоушной железы.
Провоцирующие факторы
В этиологии гнойного паротита важную роль играют предрасполагающие условия. Пусковой механизм может быть реализован при наличии в организме хронического очага инфекции, а также одного или нескольких провоцирующих факторов. Развитию гнойного паротита способствуют:
- Гипосаливация. Угнетение секреторной функции железы наблюдается при острых инфекционных заболеваниях (тифе, оспе, скарлатине), а также после гинекологических операций, вмешательств на брюшной полости.
- Снижение иммунитета. Гнойное воспаление чаще отмечается у людей пожилого возраста, страдающих тяжелыми инфекционными заболеваниями.
- Нарушение трофики. При хронических болезнях сердечно-сосудистой системы нарушается кровоснабжение тканей, что способствует развитию бактериального воспаления.
Патогенез
При серозном воспалении вследствие отека слизистой оболочки выводного протока нарушается отток секрета, вырабатываемого железистой тканью. Застойные явления вызывают серозное воспаление. Вместе с отеком и гиперемией приушная железа подвергается выраженной лейкоцитарной инфильтрации. В просвете выводных протоков обнаруживают скопления лейкоцитов и клеток слущенного некротизированного эпителия.
Гнойное расплавление железистой ткани приводит к формированию микроабсцессов, которые, сливаясь, образуют большие полости, заполненные гнойным экссудатом. Тромбоз сосудов вызывает некроз ткани. При расплавлении капсулы гнойное содержимое может распространиться на шею, висок, наружный слуховой проход.
Симптомы гнойного паротита
Воспаление протекает с образованием болезненной припухлости в области приушной железы, которая с каждым днем увеличивается. Кожа в проблемной области истончается. Открывание рта затруднено по причине вовлечения в патологический процесс жевательных мышц. У больных с гнойным паротитом может возникнуть парез лицевого нерва.
При прогрессировании гнойного паротита отечность перемещается на шею, в подчелюстную зону, на щеку. Слизистая оболочка вокруг устья выводного протока гиперемирована и отечна, в первые дни секрет не выделяется. На 3-ий день из выводного протока может начать самостоятельно выделяться гнойное содержимое. Общее состояние резко нарушено. Температура тела выше 39°С.
Осложнения
Прогрессирование гнойного паротита приводит к расплавлению капсулы и распространению экссудата на смежные участки. По причине особенностей лимфооттока может развиться флегмона окологлоточного пространства. Несвоевременное обращение к хирургу-стоматологу приводит к распространению патологического очага на шею с образованием глубокой флегмоны вдоль сосудистого пучка.
Тяжелое осложнение гнойного паротита – острый медиастинит – воспаление средостения. Расплавление стенок сосудов, проходящих в толще железы, вызывает аррозивные кровотечения. Вследствие тромбоза яремных вен и венозных синусов развивается менингит. Поздние осложнения гнойного паротита: образование слюнных свищевых ходов, развитие околоушно-височного гипергидроза.
Диагностика
Диагностика базируется на жалобах пациента, данных клинического осмотра и УЗИ. Из вспомогательных лабораторных методов показаны развернутый анализ крови, цитологическое исследование продуцируемого железой секрета. Пациента обследует челюстно-лицевой хирург-стоматолог:
- Осмотр. Выявляют асимметрию лица, наличие плотной подковообразной припухлости в приушной области. Наблюдается тризм - ограниченное открывание рта. Слизистая вокруг устья стенонова протока отечна и гиперемирована. Вследствие высокого напряжения под фасцией симптом флюктуации отрицательный. В ходе массирования протока слюна не выделяется или выделяется капля гнойного экссудата.
- УЗИ слюнных желез. С помощью ультразвуковой диагностики определяют наличие единичного или множественных округлых образований, заполненных гнойным содержимым с зоной инфильтрации по периферии.
- Цитологическое исследование. В секрете выявляют значительные скопления нейтрофилов, небольшое количество макрофагов, лимфоцитов и клеток цилиндрического эпителия.
- Анализ крови. В крови диагностируют лейкоцитоз, сдвиг лейкоцитарной формулы влево (повышение числа палочкоядерных нейтрофилов и снижение сегментоядерных), повышение СОЭ.
Сиалография в гнойной стадии заболевания не показана. Дифференцируют гнойный паротит с острым вирусным паротитом, острым лимфаденитом, обострением паренхиматозного сиаладенита. Кроме этого, следует исключить абсцессы и флегмонозное воспаление тканей приушно-жевательной области.
Лечение гнойного паротита
Хирургический этап
Лечение направлено на вскрытие всех очагов с созданием полноценного дренажа. Разрез осуществляют в месте наибольшего размягчения с учетом направления ветвей лицевого нерва. После рассечение кожи и подкожно-жировой клетчатки, надсечения капсулы тупым методом раскрывают абсцесс. Удаляют гнойное содержимое, некротизированные ткани. Образовавшуюся полость промывают и дренируют. После оперативного вмешательства припухлость уменьшается, снижается температура, состояние нормализуется.
Консервативная терапия
Из лекарственных препаратов назначают антибиотики широкого спектра действия, антигистаминные и дезинтоксикационные средства. В тяжелых ситуациях ослабленным больным с целью восстановления объема и состава внеклеточной и внутриклеточной жидкостей показана инфузионная терапия. Для стимуляции слюноотделения назначают слюногонную диету. Физиотерапевтические процедуры при гнойной форме паротита не проводят. Самостоятельное прогревание (компрессы, примочки) категорически воспрещено.
Прогноз и профилактика
Прогноз зависит от времени диагностирования заболевания. При раннем обращении, оперативном вскрытии гнойных очагов, рациональной антибиотикотерапии прогноз благоприятный. Улучшение состояния наблюдается на следующий день после операции. Позднее обращение чревато развитием опасных для жизни осложнений.
Профилактика гнойного паротита заключается в санации ротовой полости, направленной на устранение одонтогенных очагов инфекции. Важно не допускать обезвоживания при лечении тяжелобольных пациентов. Для улучшения слюноотделения и минимизации застойных явлений рекомендуют употреблять продукты, стимулирующие саливацию.
3. Хирургическая стоматология и челюстно-лицевая хирургия/ Кулакова А.А., Робустова Т.Г., Неробеева А.И.– 2010.
Читайте также: