Вирусные инфекции гениталий лечение
Обновлено: 19.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Генитальный герпес: причины появления, классификация, симптомы, диагностика и способы лечения.
Определение
Генитальный герпес – хроническое рецидивирующее заболевание вирусной этиологии, передающееся преимущественно половым путем. Герпес считается крайне распространенным эрозивно-язвенным заболеванием половых органов - ежегодно в мире регистрируется 500 000 новых случаев обращений по этому поводу. В Российской Федерации у лиц старше 18 лет инфицированность вирусом, вызывающим генитальный герпес, составляет 17,2 случая на 10 000 населения.
В 70% случаев заболевание протекает бессимптомно, что и обусловило широкое распространение этой патологии.
Причины появления генитального герпеса
Генитальный герпес вызывает вирус простого герпеса (ВПГ) I и/или II типов. Вирус герпеса I типа чаще всего поражает слизистую оболочку рта и носит название орального (лабиального) герпеса. При заражении этим вирусом очаги поражения локализуются на лице в области губ.
Вирус герпеса II типа чаще вызывает генитальный герпес, однако оба типа могут провоцировать развитие патологии оральной и генитальной локализации. Для ВПГ II типа более характерно рецидивирующее течение, чем для ВПГ I.
- Половой путь – самый часто встречающийся путь передачи генитальной герпетической инфекции.
- Передача вируса бытовым путем является самой редкой.
- Аутоинокуляция – перенос вируса с зараженных участков слизистой на здоровые самим больным.
- Трансплацентарный – через плаценту от инфицированной матери плоду.
- Перинатальный – в процессе родов.
- Контактно-бытовой (при несоблюдении правил ухода и гигиены).
- Аутоинокуляция (см. выше).
- Беспорядочная половая жизнь без использования барьерной контрацепции (презервативов).
- Нарушение правил личной и бытовой гигиены.
- Снижение иммунитета (в силу наличия длительно текущих хронических заболеваний, несбалансированного питания, подверженности частым стрессам, нарушения режима сна).
- Первый эпизод развития клинической симптоматики генитального герпеса.
- Рецидивирующая герпетическая инфекция.
- Инфекция мочеполовых органов.
- у мужчин,
- у женщин.
- Инфекция прямой кишки и перианальной кожи.
- Герпес с типичной клинической картиной.
- Атипичное течение.
Если иммунная система справляется с вирусом на этом этапе, то формируется иммунитет и носительство вируса, не исключающее рецидива заболевания при ослаблении защитных функций организма.
Если у организма нет ресурсов противостоять ВПГ, то вирус проникает во внутренние органы и фиксируется на них. При снижении иммунитета, прочих вирусных инфекциях или при обострениях хронических заболеваний ВПГ из органов вновь выходит в кровь и с ее током разносится по организму.
Симптомы генитального герпеса
При первичном инфицировании инкубационный период составляет от 1 до 10 дней, а клинические проявления длятся от 18 до 24 дней с нарастанием симптоматики в течение недели. До возникновения очагов повреждения у 50% больных появляются продромальные симптомы - парестезии, чувство жжения в генитальной области, невралгии в ягодичной, паховой бедренной областях, дизурия - и продолжаются до 24 часов. В последующем вирусное повреждение эпителия проявляется в виде везикул на эритематозном фоне с дальнейшим характерным разрешением (образованием корочек). Симптомы общей интоксикации, свойственные любой вирусной инфекции, – недомогание, слабость, субфебрилитет, головная боль - развиваются, как правило, при первичном инфицировании, при рецидиве они минимальны.
Непервичная генитальная герпетическая инфекция протекает менее выраженно: длительность клинических проявлений составляет до 15 дней, реже наблюдается бессимптомное выделение вируса, длительность слущивания поврежденного эпителия составляет всего 4-5 дней.
Высыпания на половых органах и/или в перианальной области всегда носят пузырьковый характер, содержимое прозрачное, основание пузырьков гиперемировано (красного цвета); могут быть множественными и единичными.
Пораженная область слизистой оболочки отечная. У мужчин самая частая локализация высыпаний – мошонка, половой член, лобок, промежность, перианальная область.
У женщин – клитор, влагалище, вульва, лобок, шейка матки, перианальная область. В случае присоединения вторичной (чаще бактериальной) инфекции появляются гнойные и слизисто-гнойные выделения.
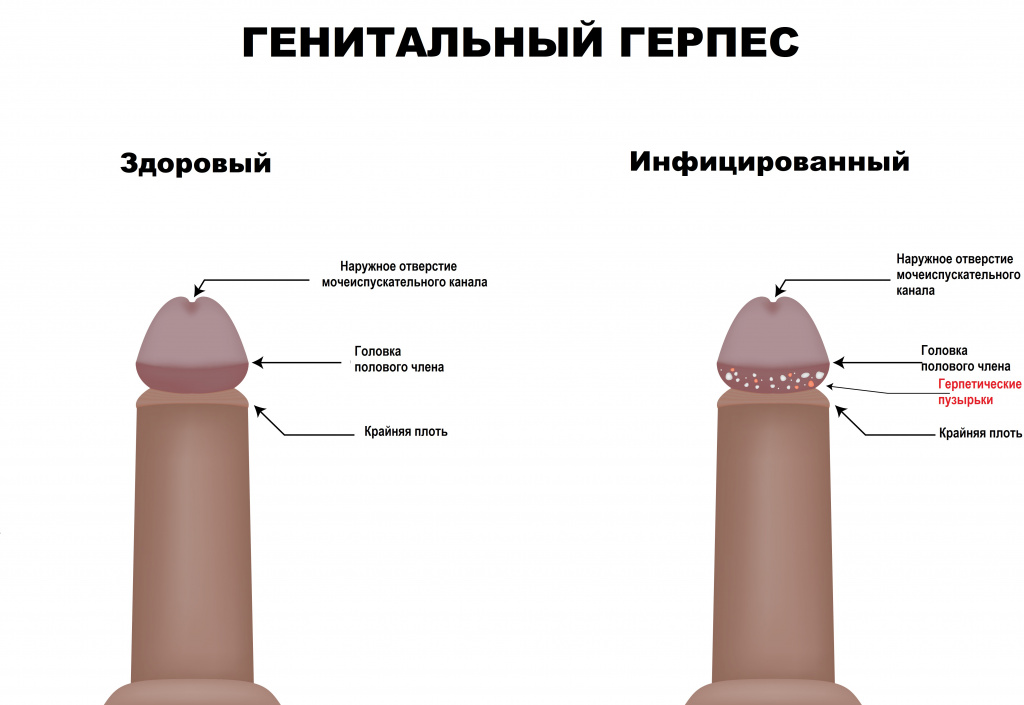
В случае обострения генитального герпеса присутствует боль при половом контакте.
Диагностика генитального герпеса
Диагностика этого заболевания строится на характерной клинической картине высыпаний и на выявлении ДНК вируса в крови или в отделяемом с пораженных тканей.
Необходимо сдать анализы крови для подтверждения инфицированности вирусом герпеса и определения активности процесса, для выявления ДНК вируса в эякуляте, секрете простаты, в соскобе клеток урогенитального тракта, а также в соскобах с конъюнктивы, кожи, слизистой оболочки носа, ротоглотки.
Раздельное определение ДНК-вируса простого герпеса 1 типа (губного или лабиального) и 2 типа (генитального) в сыворотке крови методом полимеразной цепной реакции (ПЦР) с детекцией в режиме реального времени. Термин "герпес" (от древнегреч. – ползти, ползучи.
ИППП – это группа инфекций, способных передаваться при половой близости.
Что означает аббревиатура? Расшифровка выглядит следующим образом - это инфекции, передающиеся половым путем. Инфицирование возбудителями, вызывающими заболевание, нередко представляет опасность не только для самого заболевшего. Но и для того, кто находится с ним в очень близких отношениях.
Чтобы разобраться, что такое ИППП, и какие заболевания входят в эту группу, необходимо выяснить пути заражения и способы передачи инфекции. Эти инфекции длительное время преследуют человечество. Они вызывают заболевания, которые приводят к опасным, часто угрожающим жизни последствиям. Перед тем, как сформулировать список инфекций, необходимо выяснить их особенности и влияние на организм.

Краткая характеристика инфекций выглядит следующим образом:
- Половой путь передачи.
- Возбудителями могут являться следующие группы микроорганизмов: простейшие, вирусная, бактериальная или грибковая инфекция. Нередко встречается смешанная форма инфицирования.
- Чаще заболевают мужчины и женщины, вступающие в беспорядочную половую связь, имеющие склонности к антисоциальному поведению, страдающие вредными привычками.
- Вызывают заболевания мочеполовой системы. У женщин становятся причиной бесплодия, осложнений во время беременности, развития патологии и гибели плода. У мужчин - импотенции, простатита, бесплодия.
- Большинство из них поражают иммунную систему, печень и другие органы, вызывая тяжелые осложнения с летальным исходом.
Какие основные причины способствуют заражению
Основная причина заражения – это проникновение возбудителя в организм половым путем.
Факторами риска в данном случае выступают:
- Половой контакт без использования презерватива с малознакомым половым партнером.
- Вероятность заражения увеличивается в несколько раз при интимной связи с иностранцами, особенно, если они являются жителями стран, в которых широко распространены данные виды инфекций.
- Половая связь с женщинами, занимающимися проституцией или мужчинами, широко пользующимися услугами женщин легкого поведения.
- Альтернативные способы интимной близости: оральный и анальный секс в равной степени могут стать причиной передачи инфекции от больного партнера здоровому.
Но, к сожалению, это не всегда единственный путь инфицирования. Заражение может произойти и через и кровь.

А в некоторых случаях, возможна передача микроорганизмов даже контактно – бытовым путем.
К основным предпосылкам, которые могут привести к заражению могут быть:
- Несоблюдение правил личной гигиены.
- Донорство.
- Переливание крови во время операций.
- Применение нестерильных медицинских инструментов многоразового использования.
- Инфицирование до начала или во время беременности при отсутствии своевременного лечения.
Кроме вышеперечисленных факторов, способствующих заражению, не следует исключать:
- Ослабление работы иммунной системы.
- Несбалансированное питание по содержанию витаминов и минералов.
- Состояние повышенного стресса.
- Наличие физических перегрузок.
- Избыточное употребление алкоголя.

Симптомы у женщин и мужчин
Большинство людей, заразившихся венерической болезнью, не сразу обращаются за медицинской помощью. Ведь ярко выраженная клиническая картина может отсутствовать.
Инкубационный период у каждого заболевания может отличаться и составляет от недели до нескольких месяцев. Отрицательной стороной этих инфекций является то, что некоторые из заболеваний очень сложно вылечить. Поэтому своевременное обращение к доктору и диагностика на ранних этапах развития недуга так важны. Это единственно возможный метод, позволяющий предупредить развитие осложнений.

За один половой акт может передаться до тридцати возбудителей половых инфекций. Поэтому с точностью сказать, о каком заболевании идет речь, не всегда представляется возможным. Так как большинство из них могут иметь сходные признаки. Симптомы ИППП, как у женщин, так и у мужчин имеют свои особенности.
При появлении следующих признаков женщине следует незамедлительно посетить венеролога или гинеколога:
- Выделения влагалища носят слизисто-гнойный характер, могут пениться, источать зловоние, иметь примесь крови
- Наличие зуда и жжения в интимном месте, в том числе в анальной области
- Увеличение паховых лимфоузлов
- Помутнение мочи и жжение при мочеиспускании
- Болезненные ощущения при половой близости
- Болевые ощущения в нижней части брюшной стенки
- Наличие гнойничков и язв на гениталиях, вокруг ануса и в паховой зоне. Также сыпь может присутствовать на теле и вокруг рта
- Повышение температуры до 38 градусов
В таблице приведены симптомы проявления некоторых половых инфекций у женщин:
Гнойные выделения из половых путей, частое болезненное выделение мочи, сопровождающееся болью в нижнем отделе живота, возможно межменструального кровомазания.
Появление пузырьковой сыпи с последующим изъязвлением и воспалением лимфоузлов.
Наличие обильных пенистых выделений желто-зеленого цвета с гнилостным запахом. Гиперемия слизистой наружных половых органов. Во время половой близости женщина ощущает боль.
Проявления заболевания у мужчин могут характеризоваться следующими признаками:
- наличием примеси крови в сперме
- проблемами с семяизвержением
- болезненным учащенным мочеиспусканием
- субфебрильной температурой
- наличие болезненных ощущений в мошонке
- выделение из уретры слизи с гноем со специфическим запахом
- на половом органе может присутствовать сыпь
Список ИППП у женщин и мужчин
Далее рассмотрим, какие инфекции могут поражать женщин и мужчин во время интимной связи. Что входит в группу ЗППП и, по каким критериям их подразделяют.
Перечень заболеваний включает в себя:
- Классические венерические, например: гонорея, сифилис и другие, не менее опасные инфекции.

- Остальные ИППП (инфекции, передающиеся половым путем), список которых насчитывает 13 инфекций, из которых 12, негативно влияют на мочеполовую систему женщин и мужчин, а также еще 6 заболеваний, вызывающих патологию других органов и их систем.
По типу возбудителя все половые инфекции можно разделить на следующие виды:
- Заболевания, вызываемые бактериями: мягкий шанкр, гонорея, сифилис, лимфогранулематоз.
- Болезни, спровоцированные протозойными микроорганизмами, например, трихомониаз.
- Вирусного происхождения, среди которых самые распространенные – генитальный герпес, гепатит, ВИЧ, цитомегалия.
В таблице представлен список некоторых заболеваний у женщин и мужчин, передающихся половым путем. А также и их характерные симптомы.
Сифилис (возбудителем является бледная трепонема)
Различают 3 стадии процесса:
- Первичный сифилис. В месте проникновения возбудителя (бледной трепонемы) образуется язвочка. Через 4-7 недель (в редких случаях до 6 месяцев) наступает следующая стадия, когда в процесс вовлекаются суставы и костная система.
- Вторичный. Наступает в момент появления на коже различных высыпаний (везикул, папул, пятен), которые спустя 1,5-3 месяца могут бесследно исчезнуть. При отсутствии терапии длительность вторичного сифилиса может составлять до пяти лет.
- Третичный. Встречается очень редко, так как чаще всего выявляется на второй стадии при обязательном обследовании. На этом стадии происходит поражение различных внутренних органов.
Гонорея (вызывается гонококками)
Инфекция поражает слизистую наружных и внутренних половых органов. Чаще встречается бессимптомное течение. Заболевание протекает менее выраженно, чем у мужчин и проявляется зудом, чувством жжения при мочевыделении, наличием гнойных выделений. Если в процесс вовлекается матка, то возникают боли внизу живота и повышается температура тела.
Происходит инфицирование уретры с вовлечением прямой кишки. Воспаление переходит на предстательную железу и яички. Вначале пациент жалуется на зуд в уретре. Затем присоединяется жгучая боль при мочеиспускании, выделение гноя из уретры. Возможно возникновение непроизвольной эрекции, которая сопровождается болью. При семяизвержении обнаруживается кровь.
Происходит поражение влагалища и уретры. В острой стадии наблюдаются обильные пенистые выделения с характерным запахом.
Острая форма характеризуется обильным выделением гноя из уретры. В подострый период выделения имею серую или желто-зеленую окраску.
Поражают мочеполовую систему. Вызывают: цервицит, эндометрит, бартолинит, сальпингоофорит, параметрит, проктит. Присоединяются общие симптомы воспалительного процесса, боль в животе и при мочеиспускании – из влагалища происходит выделение гноя.
Проявляется сильным воспалительным процессом: уретритом, эпидидимитом, простатитом.
ВПЧ (аногенитальные бородавки)
В области гениталий возникают новообразования в виде выпуклостей и остроконечных кондилом.
Высыпания образуются на половых губах, клиторе, во влагалище, на шейке матки, а также в уретре и вокруг ануса.
Область появления бородавок – половой член, мошонка. Высыпания на крайней плоти вызывают дискомфорт во время секса, в уретре – при мочеиспускании. Могут появляться и в анальной области.
Заболевание у мужчин и женщин чаще всего протекает бессимптомно.
На половых органах появляется сыпь, наполненная прозрачным содержимым. После вскрытия пузырьков остаются болезненные язвы, которые вскоре заживают.
Водянистые высыпания появляются на слизистой оболочке гениталий.
Сыпь образуется на головке и крайней плоти полового члена.
Обследование на ИППП
Чтобы установить точный диагноз, потребуется обследование пациента. Уже при первом посещении врача проводится диагностика, включающая сбор анамнеза и осмотр. Во время осмотра у женщины врач берет мазок на флороценоз и отправляет его в лабораторию на исследование. Там методом ПЦР определяется наличие нескольких урогенитальных инфекций. Также пациентке/пациенту будет предложено сдать анализ крови.
Мазок у женщин и мужчин
Для точной постановки диагноза проводится комплексное обследование. В первую очередь назначается лабораторное исследование: у женщин из влагалища, а у мужчин – из уретры делается соскоб. Лабораторная диагностика является одной из высокоточных методик.

С помощью мазка определяется наличие патогенной флоры во влагалище. Результат исследования на посев показывает не только вид возбудителя, его количество и чувствительность микроорганизмов к действию антибиотиков, что оказывает влияние на эффективность лечения заболевания.
Подготовка к исследованию не требует больших усилий и заключается в следующем:
- Не менее, чем за двое суток следует исключить прием антибактериальных препаратов, как для перорального приема, так и местного.
- Сдавать тест лучше сразу же по окончании месячных, т.е. какой это будет день цикла, зависит от того, сколько времени продолжается кровотечение.
- Для интимной гигиены в день взятия соскоба лучше использовать обычное мыло, лучше детское. Нежелательно перед анализом подмываться или пользоваться влажными салфетками с антибактериальной пропиткой.
- В некоторых случаях может понадобиться провокация, т.е. доктор может назначить прием в пищу соленых и острых блюд.
- Если планируется забор выделений из уретры, то придется воздержаться от мочеиспускания, как минимум, на 2 часа.
- В течение нескольких дней исключить половые связи.
Придерживаясь вышеизложенных требований можно получить более достоверные результаты.
Анализ крови
Чтобы выяснить, произошло ли заражение, достаточно сдать кровь из пальца. По результатам количества лейкоцитов и СОЭ можно определить наличие воспалительного процесса в организме. Если общий анализ крови покажет, что организм инфицирован?
Врач порекомендует для уточнения возбудителя и определения наличия антител к данному заболеванию, сдать другие анализы.
Если врач не предупредил о том, на какой день цикла следует сдать кровь на половые инфекции, то посещение лаборатории лучше отложить во время месячных.
Расшифровка анализа на ИППП
Исследование мазка проводит врач-лаборант. Наличие в нем определенных элементов в повышенных количествах могут свидетельствовать о патологическом процессе в половых путях.
Данная таблица поможет расшифровать результат исследования мазка.
Компоненты, которые присутствуют в мазке
В норме наличие плоскоклеточного эпителия. Максимальное количество клеток в поле зрения – не более 10.
При патологии эпителиальных клеток нет или их количество в поле зрения превышает 10 клеток.
У мужчин – не более 5 клеток в поле зрения; у женщин – максимум 15.
В большем количестве
В малых количествах
В небольших количествах
Отсутствуют, либо присутствуют с образованием колоний
Грибы рода Candida
В виде спор единичные экземпляры
В большом количестве
Прочие микроорганизмы (патогенная флора)
Присутствуют в виде колоний, атипичных клеток
Палочковая или смешанная
Лечение ИППП
Терапия заболевания у мужчин и женщин проводится комплексно. Для каждого заболевания назначается своя схема лечения. Проводится курсом, причем не только заболевшего, но и его партнера.
Особенности терапии ЗППП в том, что во время курса лечения пациенту запрещается вступать в половую связь. Как с постоянным партнером, так и другими лицами, чтобы предупредить распространение инфекции.
С лечебной целью назначаются в инъекциях и таблетках следующие препараты:
- антибиотики (например, амоксициллин, офлоксацин, доксициклин, трихопол, тетрациклин и др.)

- противогрибкового действия
- витамины
- для повышения иммунитета
- противовоспалительные средства для облегчения раздражения, зуда, отека
- обезболивающие и спазмолитические средства – при боли различного характера
В качестве местного лечения женщинам назначают свечи, мази; мужчинам – мазь, крем для обработки язв и высыпаний. Если в процесс вовлечена анальная область, то назначаются ректальные суппозитории.
Срок лечения антибиотиками не должен превышать 7 дней подряд. В запущенных случаях показано лечение стационаре.
Профилактика ИППП
Меры профилактики сводятся к:
- соблюдению основных правил гигиены
- избеганию случайных половых контактов без использования средств защиты, например, презерватива
- систематическому прохождению медосмотров людям, состоящим в группе риска
- профосмотрам работников медицинских, детских учреждений
- нравственному воспитанию населения
В случае, если случился незащищенный половой акт, необходимо предупредить опасные последствия.
Эффективна будет экстренная профилактика ИППП, в качестве которой могут предупредить заражение следующие методы:
- использование антисептического средства в первые часы после полового контакта. Таким средством может быть хлоргексидин или мирамистин. Для профилактики ИППП любым из них после секса можно обработать влагалище или половой член (подробную инструкцию по применению можно прочитать на флаконе с жидкостью)
- применение влагалищных свечей или крема Фарматекс или Гексикон

Отличия ЗППП и ИППП
ЗППП и ИППП – это два разных понятия, между ними есть отличие, и они не могут обозначать одно и тоже. Разница в том, что ИППП (инфекции, передающиеся половым путем) обозначает вид возбудителя заболевания. Например, при гонорее – это гонококк, при сифилисе – бледная трепонема.
ИППП при беременности
В случае проникновения инфекции через плацентарный барьер, возбудитель способен оказывать повреждающее действие на плод. Может вызывать внутриутробную гибель, выкидыш или уродства.
Беременным особенно стоит обратить внимание на то, на какие инфекции они сдавали анализ. Особую опасность представляют TORCH-инфекции, так как именно их влияние приводит к аномалиям развития и нередко оказывается губительным для плода.

Стоимость анализов
На стоимость анализов влияет статус лаборатории и квалификация врачей. Сколько будет стоить анализ на половые инфекции можно узнать, обратившись в клинику. Примерные цены можно посмотреть в таблице:
- КЛЮЧЕВЫЕ СЛОВА: инфекции, урогенитальная патология, шейка матки, влагалище, вульва, иммунитет, кондиломы, герпес
Т.Н. Бебнева, научный сотрудник, к. м. н., врач акушер-гинеколог первой категории Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова
А.В. Ледина, врач акушер-гинеколог высшей категории, к.м.н., Научный центр акушерства, гинекологии и перинатологии им. В.И. Кулакова
Терапия ВПЧ-ассоциированных заболеваний: анализ клинициста
Тактика лечения клинической и субклинической форм папилломавирусной инфекции определяется прежде всего исходя из состояния иммунитета пациента. Имеют значение наличие сопутствующей соматической болезни, урогенитальная патология; локализация и характер патологического процесса на шейке матки, на вульве или влагалище; наличие рецидивов.
Принципы комплексного лечения как клинической, так и субклинической форм ВПЧ-инфекции заключаются, в первую очередь, в деструкции кондилом; стимуляции противовирусного иммунитета; устранении факторов риска, которые способствуют рецидивам заболевания.
На практике мы начинаем именно с устранения факторов, которые способствуют рецидивам заболевания. Следует обратить внимание на то, что очень часто в 67-93% случаев папилломавирусная инфекция сочетается с другими урогенитальными инфекциями (рисунок 1). И поэтому при наличии сопутствующей инфекции обязательно следует провести противовоспалительное лечение.
Прежде чем применять хирургические методы лечения, как показывает практика, следует провести противовирусную терапию – об этом говорят результаты исследований: иммунограмма у больных с ВПЧ-инфекцией снижена.
Существующие хирургические методы лечения: электро-, крио-, лазерное, хирургическое иссечение, аргоноплазменная коагуляция. Нет исследований, которые показали бы преимущество того или иного хирургического метода. Результаты исследований говорят о правильной тактике использования комбинированного лечения (медикаментозного + хирургического), это повышает эффективность лечения.
Все противовирусные средства по происхождению можно разделить на синтетические и на средства природного происхождения, к последним и относится Панавир.
Препарат состоит из очищенного экстракта побегов растения Solanum tuberosum. Субстанцию препарата Панавир составляют растительные полисахариды, относящиеся к классу высокомолекулярных гексозных гликозидов сложного строения и состоящие из глюкозы, рамнозы, арабинозы, маннозы, ксилозы, галактозы и уроновых кислот. Полисахариды Панавира воздействуют на Т-лимфоциты, то есть на их количественную и функциональную активность. Кроме того, они повышают продукцию интерферона, повышают активность макрофагов и снижают проницаемость мембран для вирусов и бактерий.
Было проведено много как экспериментальных, так и клинических исследований институтами вирусологии, фармакологии, физико-химической медицины и была показана эффективность и безопасность препарата Панавир.
Было доказано, что препарат обладает цитопротективным действием, то есть защищает клетку от воздействия вирусов. Кроме того, Панавир способен тормозить репликацию вируса в инфицированных культурах клеток и приводить к существенному снижению инфекционной активности вирусов. Он также индуцирует синтез интерферона в организме.
Схематически механизм действия Панавира можно представить так: происходит препятствие адгезии; ингибиция пенетрации; препятствие раскрытию вирусного капсида; нарушение репликации вирусной ДНК (синтетические нуклеозиды); нарушение сборки вирусных частиц.
Руководствуясь инструкцией, в гинекологии Панавир применяют при следующих вирусных инфекциях: генитальный герпес, цитомегаловирус, аногенитальные папилломы.
Методика комплексного лечения остроконечных кондилом: начинают с лечения сопутствующих бактериальных инфекций, которое проводится до назначения Панавира, в соответствии с существующими стандартами без использования иммунотропных препаратов. Далее проводится деструкция остроконечных кондилом на фоне системного и местного применения Панавира. До деструкции назначают один раз в день наружно гель Панавир и после деструкции дважды в день утром и вечером. Системная терапия по схеме: 0,004% раствор Панавир внутривенно 5,0 мл – 3 инъекции с интервалом 48 часов, две последующие с интервалом 72 часа, курс – 5 инъекций.
Лечение поражений шейки матки (плоская кондилома, CINI): 0,004% раствор Панавир внутривенно 5,0 мл: 3 инъекции с интервалом 48 часов, две последующие с интервалом 72 часа, курс – 5 инъекций, или Панавир ректальные свечи через день вводят на ночь, курс 10 суппозиториев, в качестве метода деструкции кондилом рекомендуется радиоволновая хирургия.
Лечение эндоуретральных кондилом: Панавир системно № 5-6 раствор внутривенно или суппозитории Панавир на курс – 10; эндоуретральное облучение низкоинтенсивными лазером № 10-15.
Результаты исследований показали высокую эффективность препарата Панавир: отсутствие рецидивов через 6-12 месяцев наблюдения у большинства больных (93%), а эффективность определяется только отсутствием рецидивов.
Была отмечена хорошая переносимость препарата и отсутствие побочных эффектов и осложнений. Кроме того, препарат применялся у беременных женщин после получения их согласия и после оценки состояния беременной и характера патологического процесса, у женщин с остроконечными кондиломами, с вирусоносительством ВПЧ, включая 16 и 18 тип, и с субклиническими формами папилломавирусной инфекции. Результаты исследований: отсутствие ВПЧ по результатам ПЦР-диагностики после внутривенного введения раствора Панавира – 97%, после ректальных свечей Панавир – 93%. Таким образом, на основании этого можно сказать, что препарат Панавир высокоэффективен при бессимптомном носительстве ВПЧ (частота элиминации ВПЧ – 93-97%). Препарат является эффективным средством в лечении клинически выраженной формы папилломавирусной инфекции. Панавир позволяет добиваться стойкой ремиссии папилломавирусной инфекции на протяжении беременности.
Конечно, этих исследований еще не достаточно и проводятся новые клинические исследования. Но, тем не менее, 10-летняя практика показывает, что препарат Панавир обладает высокой эффективностью лечения.
Диагностика и лечение генитального герпеса
Герпесвирусная инфекция занимает одно из ведущих мест по распространенности среди заболеваний, передающихся половым путем. Заболевания, вызванные вирусом простого герпеса (ВПГ), занимают второе место после гриппа в качестве причин смерти от вирусных инфекций (не считая СПИДа). Генитальный герпес поражает все популяционные группы, 98% взрослого населения во всем мире имеют антитела к ВПГ I или II типа.
Инкубационный период составляет от 3 до 12 дней. Инфицирование возможно от партнера, являющегося источником инфекции и имеющего типичные герпетические высыпания на половых органах. И также от партнера, выделяющего вирус при отсутствии клинических симптомов, то есть при атипичной форме или при бессимптомном вирусоносительстве. Основные пути передачи – это контактный, воздушно-капельный, половой. Существует также риск передачи инфекции при переливании крови и при трансплантации органов.
Клинические формы генитального герпеса – это первичный генитальный герпес и рецидивирующий генитальный герпес, который может протекать типично, атипично и бессимптомно. До 60% случаев рецидивирующий генитальный герпес протекает атипично, и именно эти формы являются наиболее опасными.
В 90% случаев после эпизода первичного генитального герпеса, вызванного ВПГ II типа, наблюдаются рецидивы. Причем в 60% случаев наблюдается от 1 до 5 рецидивов в год. Более 6 рецидивов наблюдаются у 40% пациентов (рисунок 2).
Большое значение для диагностики имеет правильный забор материала. Материалом для исследования являются содержимое везикул, соскоб со дна эрозий, слизистой оболочки уретры, влагалища, цервикального канала, пробы крови. Для диагностики генитального герпеса используются вирусологические методы обнаружения и идентификации ВПГ; молекулярно-биологические методы (ПЦР, дот-гибридизация); цитоморфологический метод (выявление внутриклеточных включений); иммунологические (выявление антигенов ВПГ: реакции прямой и непрямой иммунофлуоресценции, иммуноферментный анализ), выявление антител иммуноглобулинов M и G в сыворотке крови методом ИФА. IgG можно определить на 21-28 день после заражения. IgM определяется на 9-10 сутки с момента заражения в течение 7-14 дней. И только определение типоспецифических антител к гликопротеину G обеспечивает адекватную точную диагностику.
Дифференциальную диагностику проводят с сифилисом, красным плоским лишаем, болезнью Бехчета, редицивирующим кандидозом, болезнью Крона, чесоткой, пузырчаткой, стрептококковым импетиго.
Каковы основные подходы к терапии генитального герпеса? В первую очередь, это противовирусная химиотерапия. Также могут быть использованы иммуномодулирующая терапия или комбинация этих методов. Длительность, интенсивность и требуемый объем лечения генитального герпеса определяется тяжестью клинического течения, частотой рецидивов, состоянием иммунной системы, психо-эмоциональными последствиями, наличием риска передачи инфекции половому партнеру или новорожденному.
Для лечения первого эпизода генитального герпеса используются препараты Ацикловир, Фамцикловир и Валацикловир. Цель терапии заключается, в первую очередь, в уменьшении тяжести и длительности эпизода герпетической инфекции.
Для рецидивирующего генитального герпеса существует два варианта терапии: эпизодическая и супрессивная. Эпизодическая терапия используется для снижения тяжести и продолжительности текущего рецидива. Супрессивную терапию мы можем использовать для снижения частоты последующих рецидивов и предотвращения передачи вируса партнеру.
Однако существует проблема увеличения случаев резистентности к синтетическим нуклеозидам при длительной терапии и токсическое воздействие препаратов. На этом основании в практике врачей появляются новые схемы лечения с применением противовирусных препаратов растительного происхождения.
Мне бы хотелось представить российский противовирусный препарат растительного происхождения Панавир, который отличается своей химической структурой и механизмом действия. Особенностями противовирусного действия препарата Панавир является то, что препарат обладает цитопротективным действием; ингибирует синтез вирусных белков, тормозит репликацию вирусов в инфицированных культурах клеток и приводит к существенному снижению инфекционной активности вирусов; модулирует уровень интерферона γ и α; повышает жизнеспособность инфицированных клеток.
Безопасность Панавира была доказана в многочисленных доклинических и клинических исследованиях. Было показано отсутствие мутагенного, тератогенного, канцерогенного, аллергизирующего и эмбриотоксического действия.
В период рецидива заболевания применяются 2 внутривенные инъекции 0,004% раствора Панавир по 5,0 мл с интервалом 48 ч. Еще одна форма терапии, которая может быть использована при генитальном герпесе – суппозитории ректальные. Схема применения: по 1 суппозиторию Панавир на ночь на курс 5-10 свечей. В качестве местной терапии гель Панавир – наружно 3-4 раза в сутки. Курс при необходимости можно повторить через месяц.
Данные о клинической эффективности препарата Панавир при рецидивирующей герпетической инфекции таковы (при лечении 0,004% раствором Панавира по 5,0 мл на курс 2 или 5 инъекций по схеме): значительное улучшение и сокращение длительности рецидива и/или увеличение длительности ремиссии более чем в 2 раза отметили 20% пациентов; улучшение и сокращение длительности рецидива и/или увеличение длительности ремиссии менее чем в 2 раза отметили 62% пациентов; отсутствие эффекта отметили 18%. Таким образом, клиническая эффективность препарата составила 82%. Также было показано, что при применении препарата уже на второй день произошло значительное уменьшение таких явлений, как зуд, жжение, боль в месте высыпаний, боль при мочеиспускании и т.д. (рисунок 3).
Постмаркетинговое исследование эффективности, безопасности и переносимости Панавира при лечении генитального герпеса и его влияние на показания ИНФ-статуса (при лечении 0,004% раствором Панавира по 5,0 мл – от 2 до 5 инъекций) показало, что ремиссия 6 и более месяцев отмечалась у 58,1% пациентов. Увеличение межрецидивного промежутка в 2 раза произошло у 27,1% пациентов. И у 14,8% изменений не произошло. Также 59,5% пациентов отмечали значительное улучшение; улучшение – 21,6%; отсутствие эффекта – 18,9%.
Высокая клиническая эффективность и безопасность, хорошая переносимость и комфортность использования суппозиториев Панавир, отмеченные у абсолютного числа пролеченных пациентов, позволяет рекомендовать эти суппозитории к широкому применению в терапии рецидивирующего генитального герпеса.
Возможности лечения и профилактики цитомегаловирусной инфекции
Цитомегаловирус (ЦМВ) – крупных размеров вирус, условно-патогенный микроорганизм семейства герпесвирусов. Это очень широко распространенная инфекция. Ее распространенность у детей первого года жизни уже достигает 20%. В детских садах в процессе оборота инфекций до 60-80% детей инфицируются ЦМВ или имеют антитела к нему. А увзрослых к 50-60 годам эта цифра достигает 90-95%. Женщины детородного возрастав 60%, а по некоторым данным в 80% случаев являются носителями ЦМВ.
Источником цитомегаловирусной инфекции являемся мы с вами. Кроме вирусоносителей, источником инфекции является больной острой формой ЦМВ и больной в период обострения инфекции. Пути передачи вируса – все, какие существуют на свете: воздушно-капельный, половой, контактный, пероральный, парентеральный, энтеральный, вертикальный. Инфекция передается через все биологические жидкости и выделения организма.
Как протекает инфекция у иммунокомпетентных лиц? После первичного инфицирования вирус находится в организме пожизненно. Вирус надежно защищен лимфоцитами от воздействия антител и интерферона. Инфекция протекает бессимптомно в виде вирусоносительства. Клинически выраженное заболевание развивается при активации латентной инфекции на фоне снижения резистентности организма (детский возраст, беременность, воздействие неблагоприятных экологических факторов, ятрогенные вмешательства, прием цитостатиков и иммунодепрессантов, химиотерапия).
Клиническая картина неспецифична и протекает цитомегаловирусная инфекциякак гриппоподобная инфекция. Дело в том, что клиническое проявление цитомегаловирусной инфекции протекает как гриппоподобная инфекция. Период первичного инфицирования длится 2-3 недели. При достаточном иммунном ответе происходит самоизлечение – это те самые 90-95% взрослого населения, о которых я говорила. Если у человека нет иммунного ответа, инфекция переходит в генерализованную форму. Проявляется ЦМВИ воспалением околоушных и подчелюстных слюнных желез, печеночной ткани, надпочечников, селезенки, суставов и др. Если иммунный ответ недостаточный, вирус переходит в локализованную форму. Проявляется в виде цервицита, эндометрита, сальпингоофорита, поражения околоушных и подчелюстных слюнных желез. У мужчин протекает бессимптомно или в виде вялотекущего уретрита.
Одним из средств для этиотропного лечения цитомегаловирусной инфекции является отечественный противовирусный препарат Панавир. Обладает выраженным противовирусным, вирусостатическим, иммуномодулирующим действием, активен в отношении многих ДНК- и РНК-содержащих вирусов, в частности ЦМВ. Препарат Панавир выпускается для внутривенного введения – в ампулах, для введения ректально в виде суппозиториев и для наружного применения в виде геля. Препарат вводится внутривенно 3 раза в течение первой недели лечения с интервалом 48 или 72 часа через 2 дня. И 2 раза в течение второй недели с интервалом в 72 часа. То есть на 1-й, 3-й, 5-й, 7-й, 11-й дни лечения. Через 3 месяца после проведенного лечения Панавиром в группе из 30 женщин с экзо-эндоцервицитами на фоне зоны трансформации контрольное обследование показало: отсутствие патологии шейки матки, ПЦР на ЦMB не выявило ни у одной пациентки наличия инфекции. Полученные результаты свидетельствуют об отсутствии характерной клинической картины для ЦМВ. Таким образом, положительные результаты применения препарата Панавир свидетельствуют о возможности его использования в целях подготовки женщин с ЦМВ к беременности.
Комплекс профилактических мероприятий показан женщинам высокой группы риска – с отрицательными результатами обследования на иммуноглобулины G и M к ЦМВ. Нужно соблюдать правила личной гигиены, что позволяет снизить вероятность заболевания во время беременности. Необходимо мыть руки, особенно после посещения улицы и общественного транспорта; избегать поцелуев в губы, особенно с детьми младше 5 лет (они, как правило, в этом возрасте впервые болеют ЦМВИ и являются самыми частыми распространителями острой инфекции); пользоваться отдельной косметикой, особенно губной помадой.
Клиника.
1. Первичный генитальный герпес у лиц, не имевших контакта с ВПГ, характеризуется генитальными и экстра генитальными поражениями. Чаще всего процесс протекает на больших и малых половых губах, слизистой влагалища и шейки матки, в области балано-препуционной бороздки, крайней плоти, слизистой головки полового члена и мочеиспускательного канала. После скрытого периода, длящегося от 1 до 5 дней, появляются боль, зуд в местах поражения, выделения. У 60% больных наблюдается повышение температуры, головные и мышечные боли, в 23% случаев - увеличение паховых и бедренных лимфоузлов. На пораженных участках возникают мелкие, 1-3 мм в диаметре серозные пузырьки, сидящие на гиперемированном основании. Вначале прозрачное, содержимое пузырьков становится мутным, гноевидным. Вскрываются пузырьки с образованием ярко-красной эрозии, покрываясь тонкой корочкой, которая по мере эпителизации отпадает. Заживление происходит без рубцов, но остается временная гиперемия или пигментация. Средняя продолжительность местных проявлений 10-12 дней.
Поражение мочеиспускательного канала начинается внезапно с выделения слизи в виде "утренней капли", почти бесцветной. Больные жалуются на расстройство мочеиспускания, боли, чувство жара, иногда зуда или жжения в области наружных гениталий. Через 1-2 недели симптомы исчезают, но у большинства больных возникают рецидивы болезни с интервалами от нескольких недель до нескольких лет.
2. Вторичный генитальный герпес протекает легче, и выздоровление наступает быстрее. Высыпанных элементов мало. Рецидивы при ВПГ-2 проявляются раньше и чаще, чем при ВПГ-1.
Анализ сывороток различных групп населения показал очень высокое содержание антител против ВПГ-2 у пациентов с инвазивной карциномой шейки матки (в 83% случаев, против 20% в контрольной). Врачи должны более тщательно обследовать больных с герпетической инфекцией гениталий, как на вирусное, так и злокачественное заболевание шейки матки.
Вторичный генитальный герпес способствует возникновению рака головки полового члена.
Лечение: зависит от формы и периода заболевания.
При первичном генитальном герпесе местно 5% мазь или крем ацикловир, таблетки ацикловир по 200 мг 5 раз в день в течение 5 дней или внутривенное введение ацикловира 5мг/кг каждые 8 часов в течение 5 дней, бонофтоновая, теброфеновая или оксолиновая мази 6 раз в сутки в течение 15-20 дней, иммуностимуляторы.
При поражении уретры - введение каплями раствора интерферона.
При эрозиях - примочки или суппозитории с интерфероном, виферон.
При рецидивирующем генитальном герпесе:
- эпизодическое лечение каждого обострения: наружно 5% крем ацикловир 5 раз в день в течение 10 дней, иммуностимуляторы,
- при 6 и более обострений в год - продолжительная терапия ацикловиром по 200 мг 4-5 раз в день в течение 3 месяцев, иммуностимуляторы.
Генерализованный герпес новорожденных.
1. Неонатальная герпетическая инфекция у детей почти всегда связана с ВПГ-1, который поражает ротовую полость и лицо. Передача возбудителя чаще всего происходит при родах во время прохождения через родовые пути. Большинство женщин, родивших зараженных детей, не имеют в анамнезе герпетических заболеваний. В клинической картине преобладают явления энцефалита (лихорадка, вялость, снижение аппетита, судороги), характерно поражение кожи и внутренних органов (печени, легких, надпочечников),
Профилактика заключается в 100% обследовании супругов и беременных женщин для выявления антител к вирусам герпеса. При явных клинических проявлениях генитального герпеса у беременной - рождение ребенка кесаревым сечением.
Прогноз - сомнительный, смертность достигает 90%.
2. Трансплацентарно или путем восходящей инфекции, особенно после преждевременного разрыва оболочек, а также путем передачи вирусов со спермой через инфицированную яйцеклетку, развивается внутриутробное инфицирование, на 50% обусловленное ВПГ-2. Наибольшее число заболеваний у новорожденных встречается при первичной инфекции у матери на поздних сроках беременности. Это может привести к молниеносной диссеминирующей инфекции плода и послужить причиной нарушения органогенеза и возникновения уродств или обусловливает самопроизвольное преждевременное прерывание беременности, мертворождение и раннюю детскую смертность. Дети могут рождаться с недоразвитостью головного мозга, гепатитом, желтухой, менингитом, отложением кальция в головном мозге, поражением глаз, зрительного нерва, клеток крови, надпочечников и др. Такие дети, как правило, нежизнеспособны.
ВИРУС ГЕРПЕСА ЗОСТЕР
1. Ветряная оспа - развивается при отсутствии предшествующего иммунитета. Возбудитель передается воздушно-капельным путем. Чаще болеют дети. После исчезновения клинических проявлений вирус в организме сохраняется пожизненно.
2. При резком снижении защитных сил организма вирус персистирует, что манифестно проявляется в виде клиники ветряной оспы (у лиц, уже переболевших ей). Затем наступает (атентный период, характеризующийся развитием вирусов в ганглиях периферической нервной системы, и развивается клиника, широко известная под названием опоясывающий лишай. Появляется сильное чувство жжения, стреляющие боли, покалывания. Боли часто симулируют клинику стенокардии, аппендицита и др. Вскоре на отечном гиперемированном основании развиваются многочисленные пузырьки с серозным содержимым. Высыпания локализуются по ходу нервов (чаще межреберных и тройничных). Присоединяются резкие, жгучие боли такой интенсивности, что больные кричат, вынуждены искать положение тела, при котором боли менее сильные. Пузырьки сливаются в буллы, появляются очаги некроза. Длительность заболевания 3-4 недели, после чего сыпь исчезает, боль может оставаться несколько месяцев или лет.
Больных с опоясывающим герпесом нужно наиболее тщательно обследовать на выявление онкологических заболеваний.
Лечение: местно в остром периоде жидкий анальгин и флуцинар; мази госсипол, теброфеновая, Ацикловир по 800 мг 5 раз в день в течение 7-10 дней и иммунокорректоры. После однократно перенесенного заболевание не повторяется.
ВИРУС ЭПШТЕЙНА-БАРРА
С этим вирусом связано развитие инфекционного мононуклеоза. Заболевание часто дает малигнизацию в лимфому Беркита, тесно связан и с возникновением лимфогранулематоза. Встречается больше в странах Африки и Азии, поражая детей 2-15 лет. Процесс протекает в верхней челюсти, яичниках, орбитах глаз, почках, селезенке, периферических лимфоузлах. Лечение по схеме полихимиотерапии агрессивных лимфом.
ВИРУС ЦИТОМЕГАЛИИ
Цитомегаловирус человека (Сytomegalovirus hominis, Вирус Герпеса Человека 5 типа).
Краткое название: ЦМВ, ВГЧ-5, CMV, HHV-5.
Классификация:
Семейство: Герпесвирусы
Подсемейство: бета-герпесвирусы.
ЦитоМегалоВирус (ЦМВ) был открыт ученой Маргарет Гледис Смит в 1956 году. Этот вирус наиболее распространенный среди людей представитель группы герпес - вирусов. Внешний ЦМВ сходен с вирусами простого герпеса, вызывающими генитальный герпес и герпес губ. Большинство взрослых и значительное количество детей инфицировано этим вирусом. Статистика свидетельствует, что половина жителей села и до 90% городского населения возрасте до 40 лет инфицированы цитомегаловирусом. После инфицирования вирус долгие годы может бессимптомно находиться в организме, не вызывая каких-либо заболеваний. У большинства людей с "нормальным" иммунитетом вирус до конца жизни никак не проявляет себя.
Наибольшую опасность ЦМВ - инфекция представляет для людей с иммунодефицитами, развившимися вследствие лучевой или химиотерапии при онкологических заболеваниях, при приеме в значительных дозах кортикостероидов , иммуносупрессивной терапии при пересадке органов, ВИЧ - инфекции, а также если ЦМВ заражается новорожденный. У этой группы людей цитомегаловирус может вызвать пневмонию, поражения головного мозга печени, сердца и сетчатки глаза.
Как происходит заражение:
Вирус попадает из внешней среды со слюной больного собеседника, с мужским семенем, выделениями из влагалища и шейки матки, с мочой, с кровью, со слезной жидкостью, с грудным молоком (наиболее распространенный в мире способ передачи).
Пути передачи:
1. Контактный и половой:
- - Контакт с новорожденными, включая ежедневный уход за ними (дети инфицированные в родах, в течении первых 5 лет жизни выделяют из организма вирус);
- - Половой путь (раннее начало половой жизни, множество половых партнеров, гомосексуальные связи, перенесенные ранее венерические болезни)
2. Внутрибольничное заражение
- - При пересадке органов от лиц, инфицированных ЦМВ.
- - При переливании крови и препаратов крови от лица, инфицированного ЦМВ. (В Российской Федерации продукты из крови и цельная кровь на наличие ЦМВ не проверяются).
Вирус попадает в организм человека и проникает в кровь. Но не дремлет страж нашего здоровья - иммунная система, она убивает вирус в крови, "загоняя" его в железы, вырабатывающие слюну /слюнные железы/ и ткань почки, где вирус переходит в неактивное состояние и на протяжении многих недель, месяцев или лет "спит". "Спящий" вирус иммунная система распознать не может.
При нарушениях иммунитета происходит реактивация: цитомегаловирус разрушает структуры человеческой клетки, вызывая образование комочков из ядер, митохондрий, эндоплазматической сети, аппарата Гольджи, лизосом - известных Вам по школьному курсу биологии. После подобных разрушений клетка, как тонущий корабль, наполняется подзавязку жидкостью и сильно разбухает. Инфекционный процесс характеризуется поражением слюнных желез с образованием в тканях гигантских клеток с внутриядерными включениями, ассоциирован с ВИЧ. Для передачи возбудителя требуется длительный и тесный контакт.
Основной путь передачи - половой. Вирус обнаруживается в слюне, моче, крови, грудном молоке, сперме (очень много). Выделяется со слюной до 4 недель, с мочой - до 2-х лет.
Заболевание протекает бессимптомно или с небольшой клиникой. При внутриутробном заражении дети рождаются с недоразвитым головным мозгом, с массивными отложениями кальция в нем, водянкой головного мозга, гепатитом, желтухой, увеличением печени и селезенки, пневмонией, пороками сердца, поражением миокарда, паховой грыжей, врожденными уродствами и др.
Лечение: ацикловир внутривенно 5 мг/кг веса (10 мг/кг) 3 раза в день в течение 10 дней в сочетании с иммуностимулирующей терапией.
ВИЧ (Вирус Иммунодефицита Человека) - это вирус, который передается от человека к человеку определенными путями и вызывает нарушение функций или разрушение иммунной системы организма человека.
ВИЧ-инфекция возникает при проникновении в организм человека вируса иммунодефицита.
СПИД (AIDS) - это сокращение от Синдром Приобретенного Иммунного Дефицита. Это последняя (терминальная) стадия ВИЧ - инфекции.
Что делает вич в организме человека?
ВИЧ - это необычный вирус, потому что человек может быть инфицирован много лет и казаться при этом абсолютно здоровым. Но вирус постепенно размножается внутри организма и в конце концов уничтожает возможность организма бороться против инфекций и болезней, убивая клетки крови, которые являются частью иммунной (защитной) системы организма.
Если человек инфицирован, это еще не значит, что у него сразу разовьется СПИД. Вирус может находиться в организме десять и более лет, прежде чем человек почувствует какие-либо симптомы заболевания. В течение этого периода человек может выглядеть и чувствовать себя абсолютно здоровым, но при этом может передать этот вирус другим. Таким образом:
- можно получить ВИЧ, даже не подозревая этого;
- можно передать ВИЧ другим, не зная об этом.
Через некоторое время после попадания ВИЧ в организм у людей появляется состояние, напоминающее грипп, но через несколько дней оно проходит. Обычно никто не связывает эти проявления с ВИЧ - инфекцией.
Что происходит с человеком, больным спидом?
У человека появляются серьезные проблемы со здоровьем: могут развиться пневмония, рак, различные формы лихорадки, другие серьезные заболевания, многие из которых никогда не возникают у людей с не разрушенной иммунной системой. Эта стадия заболевания называется СПИД. В это время человек может резко потерять вес на 10% и более, иметь длительное время (более одного месяца) постоянно повышенную температуру тела, сильное ночное потоотделение, хроническую усталость, увеличение лимфатических узлов, постоянный кашель и длительный жидкий стул. После этого наступает момент, когда сопротивляемость организма окончательно потеряна, а болезни настолько обостряются, что человек умирает.
Можно ли вылечить СПИД?
В настоящее время нет лекарства, способного уничтожить ВИЧ в организме человека и нет вакцины, способной предотвратить заражение. Но существуют препараты, которые при правильном подборе и применении могут поддержать здоровье и замедлить развитие СПИДа на длительное время. Благодаря этим лекарствам человек может полноценно жить. Успехи генотерапии вселяют надежду, что в ближайшем будущем возможно появление способа лечения, основанного на методе редакции генома (CRISPR-Cas), позволяющего внести в копию гена CCR5 инфицированного ВИЧ человека делецию 36 нуклеотидов. Известно, что люди, имеющие такую мутантную версию этого гена (CCR5-delta36) маловосприимчивы или совсем невосприимчивы к вирусу ВИЧ. Большинство природных носителей этой мутации (делеции) - выходцы из северных стран Европы (Норвегии, Финляндии) и северных регионов европейской части России.
Как передается ВИЧ?
Исследование показало, что ВИЧ содержится в различных биологических жидкостях организма человека, но в различных количествах. В концентрации, достаточной для заражения, вирус содержится в крови, сперме, влагалищном секрете, материнском молоке. Пути заражения ВИЧ -инфекцией различны, но, чтобы заражение произошло, необходимо:
- попадание ВИЧ в кровь здорового человека;
- количество ВИЧ должно быть достаточным для заражения.
Поэтому вирус иммунодефицита может попасть в организм человека только тремя путями:
(I) При незащищенном половом контакте с ВИЧ - инфицированным или больным СПИДом.
Большинство случаев передачи ВИЧ - инфекции происходит при половых контактах. Чем с большим количеством людей человек вступает в половые отношения без использования презерватива, тем выше вероятность того, что он в конце концов окажется с партнером - носителем ВИЧ. В то же время может быть достаточно только одного полового контакта с носителем вируса, чтобы заразиться ВИЧ - инфекцией. Во время полового акта ВИЧ может передаваться от мужчины к женщин, от женщины к мужчине, от мужчины к мужчине и от женщины к женщине.
(II) При попадании крови ВИЧ - инфицированного или больного СПИДом в организм здорового человека.
Это может произойти при переливании крови или ее продуктов от ВИЧ - инфицированных доноров или при использовании нестерильного, необработанного медицинского инструментария, содержащего частицы крови инфицированных. Но сейчас шансы заразиться таким способом очень малы. Продукты крови, которые используются для лечения людей, исследуются на содержание вируса, применяются одноразовые медицинские инструменты. Этот путь передачи ВИЧ распространен среди лиц, употребляющих наркотики внутривенно, так как часто группа потребителей наркотиков имеет общие шприц и иглу, которые никак не обрабатывается.
(III) От ВИЧ - инфицированного или больного СПИДом матери - ребенку.
Это тоже может произойти во время беременности (когда ВИЧ проникает через плаценту к плоду), в процессе родов (когда во время прохождения ребенка через родовые пути матери ВИЧ вместе с кровью может попасть в организм новорожденного через легко ранимую кожу) и при грудном вскармливании ребенка (когда ВИЧ из молока матери через микротравмы во рту попадает в кровь).
ВИЧ - инфекция не передается в быту. Невозможно заразиться, пользуясь с ВИЧ - инфицированными общей посудой, туалетом, плавая с ними в одном бассейне, здороваясь и обнимаясь. ВИЧ не переносится насекомыми.
Никто не застрахован от заражения ВИЧ. Любой человек, мужчина или женщин, в любом возрасте, вне зависимости от места проживания и религиозных убеждений может заразиться. Чтобы не пребывать в неведении, необходимо переодически сдавать анализ на ВИЧ. Особенно это касается тех, кто имел за последнее время случайные связи, с незащищенными половыми контактами, подвергался операциям или переливанию крови, делал инъекции, лечил зубы, проходил инструментальное исследование или вмешательство у гинеколога или уролога, напрямую контактировал с кровью других людей. Анализ крови на ВИЧ обычно делается быстро, анонимно, недорого. Помните, что раннее обнаружение ВИЧ-инфекции и своевременно начатое лечение позволяют прожить инфицированному человеку как минимум 20 лет с момента постановки диагноза. Это тот срок, который позволит медицинской науке найти окончательное решение вопроса ВИЧ-инфекции.
Читайте также:

