Вирусный дерматит на ногах
Обновлено: 23.04.2024
Лишай у человека относится к группе заболеваний кожи с грибковой и реже вирусной этиологией. Встречаются случаи неинфекционного происхождения. Сопровождается некрозом тканей и появлением очаговых пятен, узелковых образований и воспалений.
В зависимости от типа возбудителя различают лишай на теле человека семи видов. Каждый из них имеет свои особенности проявления, тяжести течения и локализации.
Информация о лишае: симптомы, виды, причины и проявление
Болезнь лишай может возникать неоднократно у взрослых и детей. В большинстве случаев она заразна. В зоне риска находятся люди со сниженным иммунитетом.
Проявляется лишай у человека в виде единичных или множественных очаговых поражений с достаточно четкими границами. Бляшки преимущественно круглой формы с чешуйчатой поверхностью, которые могут возникать на разных участках тела. Основные факторы развития недуга:
- переохлаждение и перенесенное вирусное заболевание;
- частые стрессовые состояния;
- игнорирование личной гигиены;
- влияние плохой экологии;
- неврологические нарушения;
- гормональные сбои в организме.
Проявление симптомов
- сыпь в виде красных или розовых пятен (могут быть отечными);
- сыпь желто-коричневого цвета;
- болезненные ощущения в области пятен;
- образование на пятнах пузырьков или чешуек;
- ощущение зуда и жжения;
- повышение температуры тела (не всегда);
- проплешины в волосистой части головы;
- общее плохое самочувствие.
Семь видов болезни
В медицинской классификации лишай на коже может иметь семь разновидностей. Во время осмотра у врача может быть диагностирован один из следующих типов лишая:
Описание видов лишая
Все разновидности лишая требуют лечения. Изначально для выбора адекватной терапии требуется грамотная диагностика. Опоясывающий лишай на теле имеет вирусно-герпетическое происхождение. Локализация – межреберная область, по ходу расположения нервов. Возможно проявление и в других местах с основными нервными стволами. Чаще всего бывает с одной стороны тела в виде пузырьковой сыпи с образованием позже корочки. Инкубационный период лишая – в среднем 14 дней, но диапазон может быть от 11 до 21 дня. Если форма заболевания глазная, без своевременного лечения можно потерять зрение.
Лишай у ребенка чаще всего диагностируют стригущий. Трихофития и микроспория могут поражать кожу лица, головы, плеч, шеи. Природа возникновения – грибки Microsporum и Trichophyton. Лишай на голове у ребенка в большинстве случаев развивается именно стригущего типа. Пути заражения бывают: контактно-бытовой, при контакте с больным человеком или животными.
Лишай на голове проявляется в виде розовых пятен с постепенным отторжением волос в их зоне роста, из-за чего образуются проплешины. Со временем может начаться зуд, а до активного проявления протекает бессимптомно.
Розовый лишай (эритематозно-сквамозный дерматоз, питириаз или болезнь Жибера) имеет вирусную природу. Провоцирует развитие болезни герпетический вирус 6 или 7 типа. Возникает чаще всего в осенне-весенний период. Свойственно, что проявляется розовый лишай в паху, а также на руках и ногах. Бляшки до 20 мм в диаметре. В центре желтовато-коричневого или розового цвета. Когда материнское (самое большое) пятно пропадает, чувствуются симптомы простуды. Лишай на руке, как и в других местах, сопровождается зудом.
Отрубевидный вид болезни вызывается грибком Malassezia. Пик заболевания попадает на летнее время. Этот кожный лишай склонен к рецидивированию. Для него характерны пигментные пятна желтого, розового, коричневого цвета, которые со временем сливаются. Воспаление отсутствует, но характерное шелушение есть. Локализация – по всему телу, кроме конечностей и головы. Типичная картина – лишай на спине. Требует лечения, в противном случае может перейти в хроническую стадию течение заболевания.
Красный плоский вид возникает достаточно редко. Локализуется лишай во рту, на слизистых оболочках, предплечьях, голеностопных и лучезапястных суставах. Может разрушать ногтевые пластины. У женщин, если есть факт заболевания в ротовой полости, большая вероятность поражения и зоны наружных половых органов. Также проявляется лишай на груди. Зуд может распространяться на все тело. У мужчин лишай на члене концентрируется в зоне головки.
Белый (солнечный) тип болезни относится к наименее агрессивным. Течение болезни может длиться годами. Вызывается лишай дрожжевыми грибами. Часто поражает людей в возрасте до 30 лет. Проявляет лишай симптомы в области головы, груди. К солнцу не имеет отношения, но на загорелой коже хорошо заметен. Лишай на руке также может проявляться. Псориаз или чешуйчатая форма заболевания имеет неинфекционную природу развития. Относится к аутоиммунным патологиям. При отсутствии лечения повышается риск развития артрита.
Как можно вылечить лишай у взрослых и детей
При появлении кожного лишая необходимо обратиться к дерматологу для диагностики. Необходимо правильно установить диагноз. Разные виды лишая требуют адекватной терапии.
У взрослых и детей лишай на коже лечению поддается. На ранних стадиях заболевания некоторые формы могут протекать бессимптомно. Если признаки лишая стали проявляться в виде пятен разного размера с образованием чешуек или пузырей, важно начать терапию. Она может быть направлена на устранение грибковой или вирусной инфекции.
Диагностические мероприятия и лечение
С учетом того, что бывают разные виды лишая, диагностика стоит на первом месте. В ее состав входят:
- визуальный осмотр;
- осмотр с лампой Вуда; и крови; ;
- иммунологическое обследование.
После получения результатов с определением типа возбудителя лечение лишая на коже назначается в установленном порядке. В зависимости от диагноза может быть прописан прием противогрибковых препаратов как для наружного применения, так и для приема внутрь. Терапия может носить противозудный характер.
Лишай у ребенка лечения требует под контролем врача. При соблюдении рекомендаций выздоровление наступает достаточно быстро. При отсутствии терапии лишай на лице или на других частях тела к лишаю может присоединиться бактериальная инфекция. Возможно распространение патологии на внутренние органы.
У взрослых и детей лишай лечению препаратами поддается при правильном назначении врачом. Системная терапия может длиться от 14 дней до нескольких месяцев.
Самолечение: последствия и опасности
Лишай у человека – частое дерматологическое заболевание. В домашних условиях не рекомендуется проводить самостоятельное лечение. Лишай на ноге или теле может иметь заразный характер и передаться контактно-бытовым путем другим членам семьи. При самолечении возможно неправильное использование препаратов. Например, частой ошибкой является прием противомикробных лекарств при опоясывающей форме заболевания, которая носит герпетический характер. Лишай на голове, теле, конечностях при неправильном лечении может привести к длительному течению инфекции, развитию осложнений.
Медицинская помощь в диагностике и лечении лишая в Москве
Лишай на коже диагностирует дерматолог или дерматовенеролог. Правильно поставленный диагноз – половина успеха.
В сложных случаях лишай лечат в стационаре под наблюдением доктора. При типичных и неосложненных формах терапия проводится амбулаторно. Назначенное лекарство от лишая и его прием должны сопровождаться дома обработкой одежды и постельного белья горячим паром или кипячением.
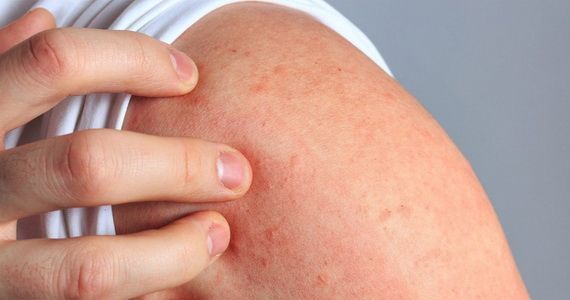
Дерматит — воспаление кожи, которое может возникать из-за самых разных раздражителей: аллергенов, агрессивных химических веществ, грибов, неблагоприятных погодных факторов. Хроническое воспаление кожи возникает и при псориазе, но в данном случае состояние выделяется в отдельное заболевание, а дерматит — собирательное понятие, синдром, который может и не относиться ни к какой конкретной болезни, возникая периодически.
Как проявляет себя дерматит
При возникновении дерматита нарушаются барьерные функции кожи, она воспаляется, могут возникать следующие симптомы:
- сухость и шелушение;
- зуд и раздражение;
- покраснение;
- эрозии и язвы;
- сыпь, волдыри с содержимым разного состава и консистенции;
- в дальнейшем волдыри могут лопаться, образуя мокнущие участки;
- отечность и припухлость.

Виды дерматита
Классифицируются дерматиты в зависимости от причины возникновения. Различают следующие типы:
-
— вызван чрезмерной чувствительностью кожи к факторам окружающей среды, предполагается генетическая природа атопии;
- травматический — появляется в результате механического травмирования кожи;
- лекарственный — неблагоприятная реакция на любые фармацевтические препараты;
- термический — ожоги или обморожения;
- аллергический — реакция кожи на любой фактор, который приводит к повышению уровня гистамина;
- себорейный — возникает на тех участках кожи, которые активно снабжены сальными железами, проявляется возникновением перхоти, угрей;
- герпетический дерматит — связан с поражением организма герпесом;
- инфекционный, например, чесоточный или лишайный;
- контактный – реакция на внешний раздражающий фактор.
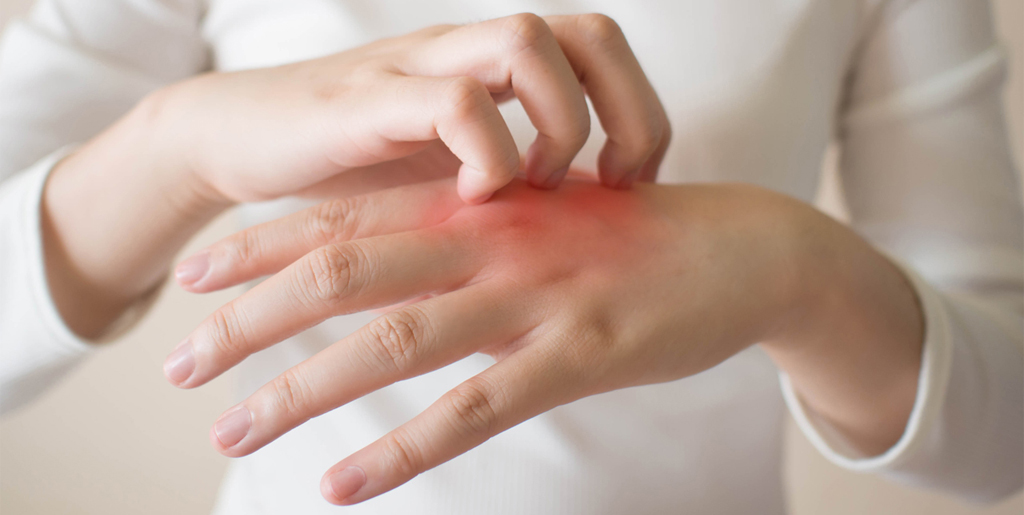
Заразен ли дерматит
В подавляющем большинстве случаев дерматит не заразен для окружающих и не представляет для них никакой угрозы, потому что вызван индивидуальной реакцией кожи на раздражитель. Если проанализировать причины развития дерматита, то становится понятно, что реакция на химические вещества, солнце, холод, грубую одежду, чрезмерную активность сальных желез, аллергия или диатез не могут никому передаться. Это индивидуальная особенность кожи конкретного человека. Атопический, аллергический, контактный, холодовой и другие подобные типы дерматита не могут никак передаться от человека к человеку.
Но есть и исключения, например, при себорейном дерматите часто кожа головы бывает инфицирована грибами вида Malassezia, поэтому и назначают для лечения перхоти противомикозные шампуни. Если человек с себорейным дерматитом будет пользоваться одной расческой со здоровым, у второго тоже может со временем появиться перхоть. То же самое относится к герпетическому, чесоточному и другим дерматитам, которые имеют инфекционную природу.
Лечение дерматита подбирается индивидуально, в зависимости от того, какой фактор его вызвал.
Инфекционный дерматит на ногах
Существует множество факторов, которые способны вызвать инфекционный дерматит на ногах. В большинстве случаев он является признаком серьезного сбоя в работе организма. Кожная сыпь ухудшает эстетичный вид и общее самочувствие человека. Поэтому с этой проблемой можно и нужно бороться.
Наш медицинский центр оказывает услуги по лечению заболеваний ногтей и кожи, в числе которых инфекционный дерматит на ногах. Схема лечения заболевания подбирается докторами индивидуально и проводится после качественной диагностики.
Симптомы инфекционного дерматита
Проявления кожного заболевания напрямую зависят от основной патологии, среди которых:
- сахарный диабет;
- пониженный иммунитет;
- регулярный стресс;
- ветряная оспа;
- корь;
- перенесенный в детстве атопический дерматит.
Инфекционный дерматит характеризуется высыпаниями на коже, зудом, шелушением, покраснением, отечностью. При некоторых заболеваниях он сопровождается повышенной температурой тела, жаром и лихорадкой.
Провоцируют эти симптомы бытовая химия, неудобная тесная обувь из искусственных материалов, продукты питания, лекарственные препараты. В группе риска дети, люди пожилого возраста, курильщики и алкоголезависимые, а также те, кто страдают аллергическими заболеваниями, болезнями ЖКТ, нервной системы и дыхательных органов.
Последствия заболевания
Отсутствие грамотного лечения приведет к тому, что со временем кожный покров начнет уплотняться и синеть, больного будет беспокоить сильный зуд и шелушение, появятся мелкие язвы и корочки. Инфекция распространяется на здоровые клетки и провоцирует следующие последствия:
- депигментация;
- гиперпигментация;
- рубцовые изменения кожи.
Острое течение болезни может спровоцировать потерю кожей своих функциональных особенностей и некроз тканей эпидерма. Несвоевременное обращение к доктору приводит к тому, что заболевание переходит в хроническую форму, избавиться от него будет намного сложнее.
Особенности лечения
Для лечения инфекционного дерматита на ногах важно правильно подобрать медикаменты, которые будут направлены на устранение первопричины. Обычно доктор назначает антибактериальные, противогрибковые или противовирусные средства в виде таблеток, инфекций и мазей, дополняет их иммуномодулирующими препаратами.
Специалисты нашей клиники используют современные методы лечения, которые позволяют снять воспаление и отек кожи, способствуют заживлению ранок и устранению следов после сыпи. Все процедуры, медикаменты и их дозировки подбираются индивидуально, исходя из возраста, состояния здоровья пациента, степени поражения и вида возбудителя. При грамотном и комплексном лечении прогноз для выздоровления благоприятный.
Опасность самолечения
Навсегда избавиться от кожной инфекции на ногах можно только с помощью профессионального и современного лечения. На это есть следующие причины:
- Невозможно самостоятельно определить вид дерматита и его первопричину.
- Народные рецепты могут усугубить ситуацию. Их нужно использовать только после консультации со специалистом и в комплексе с медикаментозной терапией.
- Важно не перепутать инфекционный дерматит с псориазом или лишаем. Терапевтические схемы у этих заболеваний различные.
- В большинстве случаев требуется консультация нескольких специалистов: дерматолога, гинеколога, инфекциониста, терапевта.
- Некачественная терапия часто приводит к рецидивам заболевания, шрамам и пятнам на коже.
Важно соблюдать правила гигиены, вести здоровый образ жизни, а при первых симптомах инфекционного дерматита на ногах обращаться к специалистам нашего центра.

Рассматривая, какие мази применяют при дерматите, стоит сразу сказать, что они делятся на две большие группы: гормональные и негормональные. Они отличаются не только составом, но также степенью эффективности и безопасности.
Мазь считают лучшей от дерматита на коже у конкретного пациента, если она отвечает ряду требований:
- эффективно снимает жжение и зуд;
- купирует острые и хронические воспалительные процессы;
- увлажняет кожу;
- снижает выраженность болевых ощущений;
- препятствует проникновению в очаги воспалений вирусов, грибков и бактерий (об этом говорит отсутствие вторичных присоединившихся инфекций).
Какими негормональными мазями можно лечить дерматит
Негормональные мази считают более безопасными, поскольку они имеют относительно натуральный состав. Это позволяет использовать наружное средство в течение длительного времени без какого-либо вреда для здоровья.
Именно негормональные мази считают лучшими при атопическом дерматите у ребенка. У взрослых в большинстве случаев в начале лечения врачи тоже стараются назначать именно такие мази. По принципу действия они делятся на несколько групп:
- Антисептические. Действие направлено на то, чтобы обеззаразить кожу и исключить проникновение бактерий через образующиеся язвочки.
- Противовоспалительные. Направлены на снятие зуда и раздражения, устранение воспалительных процессов.
- Увлажняющие. Косвенно способствуют выздоровлению за счет восстановления водного баланса кожи.
- Регенерирующие. Их основное действие – стимуляция процессов заживления за счет активации естественной регенерации кожного покрова.
Поскольку средства с одним основным веществом могут снимать только один симптом, врачи часто назначают комбинированные мази. Они за счет нескольких активных компонентов могут оказывать не одно, а несколько эффектов. Примеры негормональных препаратов, претендующих на роль самой хорошей мази от дерматита:
- Бепантен,
- Пантенол,
- Цинковая мазь,
- Радевит,
- Видестим,
- Левосин,
- Фенистил,
- Топикрем.
Из плюсов негормональных мазей особое значение имеет минимум побочных эффектов. Еще большинство из них разрешены к применению у детей, беременных и кормящих женщин.
Главным минусом негормональных мазей часто выступает недостаточная эффективность. Из-за этого лечение может затянуться на несколько недель, месяц и даже дольше. При этом курс нельзя прерывать, иначе предыдущая терапия может оказаться неэффективной. В результате врачу все-таки приходится назначать более сильные гормональные средства.
Выбирая, какая мазь лучше от дерматита, нельзя игнорировать и другие недостатки негормональных мазей:
- могут вызывать аллергию у людей, склонных к аллергическим проявлениям;
- проявляют свое действие не при всех видах дерматита, чаще при контактном и аллергическом.
То есть при длительном лечении мазь вызывает аллергию, но при этом может не давать нужного эффекта.
Гормональные мази
Когда отсутствует положительная динамика от применения негормональных мазей, специалисты прибегают к гормональным препаратам. В их составе основным компонентом выступают глюкокорстикостероиды – гормоны, которые в теле человека вырабатываются надпочечниками. В основе механизма действия таких препаратов лежит влияние на обмен белков и углеводов. Гормональные мази восстанавливают уровень кортизона, при недостатке которого организм становится неспособен справляться с воспалительными процессами.
В зависимости от степени воздействия на кожу гормональные мази делятся на несколько категорий:
- слабые,
- средние,
- сильные,
- очень сильные.
Последние используют только при самых тяжелых формах дерматита, поэтому первыми их никогда не назначают. Примеры гормональных мазей:
- Гидрокортизоновая,
- Целестодерм,
- Акридерм,
- Адвантан,
- Элоком,
- Дермовейт,
- Фуцикорт.
Главные недостатки гормональных мазей при лечении дерматита:
- Привыкание. Самый главный минус, который заключается в том, что со временем мазь перестает быть эффективной для лечения конкретного пациента. Одни и те же активные компоненты гормональных мазей вызывают привыкание.
- Побочные эффекты. Ввиду гормональной природы такие мази имеют множество неприятных побочных действий. Они проявляются при неправильном или слишком долгом применении. В тяжелых случаях может развиться атрофия кожи и даже недостаточность надпочечников.
- Наличие синдрома отмены. Как и в случае с негормональным, при использовании гормональных мазей нельзя прерывать курс и пропускать нанесение. Особенно сильно синдром отмены проявляется при резком отказе от гормонального средства. Это проявляется в том, что симптомы дерматита могут внезапно вернуться. По этой причине гормональные средства отменяют постепенно, уменьшая дозу и количество нанесений.
- венерические заболевания;
- туберкулез;
- беременность и лактацию;
- герпес;
- бактериальные или грибковые поражения кожи.
Какую же мазь использовать

В составе мази отсутствуют гормоны. Вместо них только натуральные природные компоненты, которые делают мазь безопасной для детей, беременных и кормящих. Мазь не вызывает побочных эффектов, не приводит к аллергии и обострению симптомов.
Кроме того, мы комплексно подходим к лечению заболевания, прибегая к всесторонней работе с пациентом путем психотерапии, игло- и гирудотерапии. Еще мы разрабатываем для пациентов индивидуальную диету. Такой подход позволяет добиться стойкой ремиссии до 6 лет, что подтверждают отзывы и результаты лечения наших пациентов.
Венозный дерматит, или дерматит стаза - это воспалительное состояние кожи на ногах, затрагивающее голени, лодыжки, стопы. Причина этой патологии - венозная недостаточность, когда сосуды не справляются со своей функцией отводить венозную кровь от ног. Дерматит - это первая стадия проявлений несостоятельности вен.
Венозный дерматит 8 шт на фото
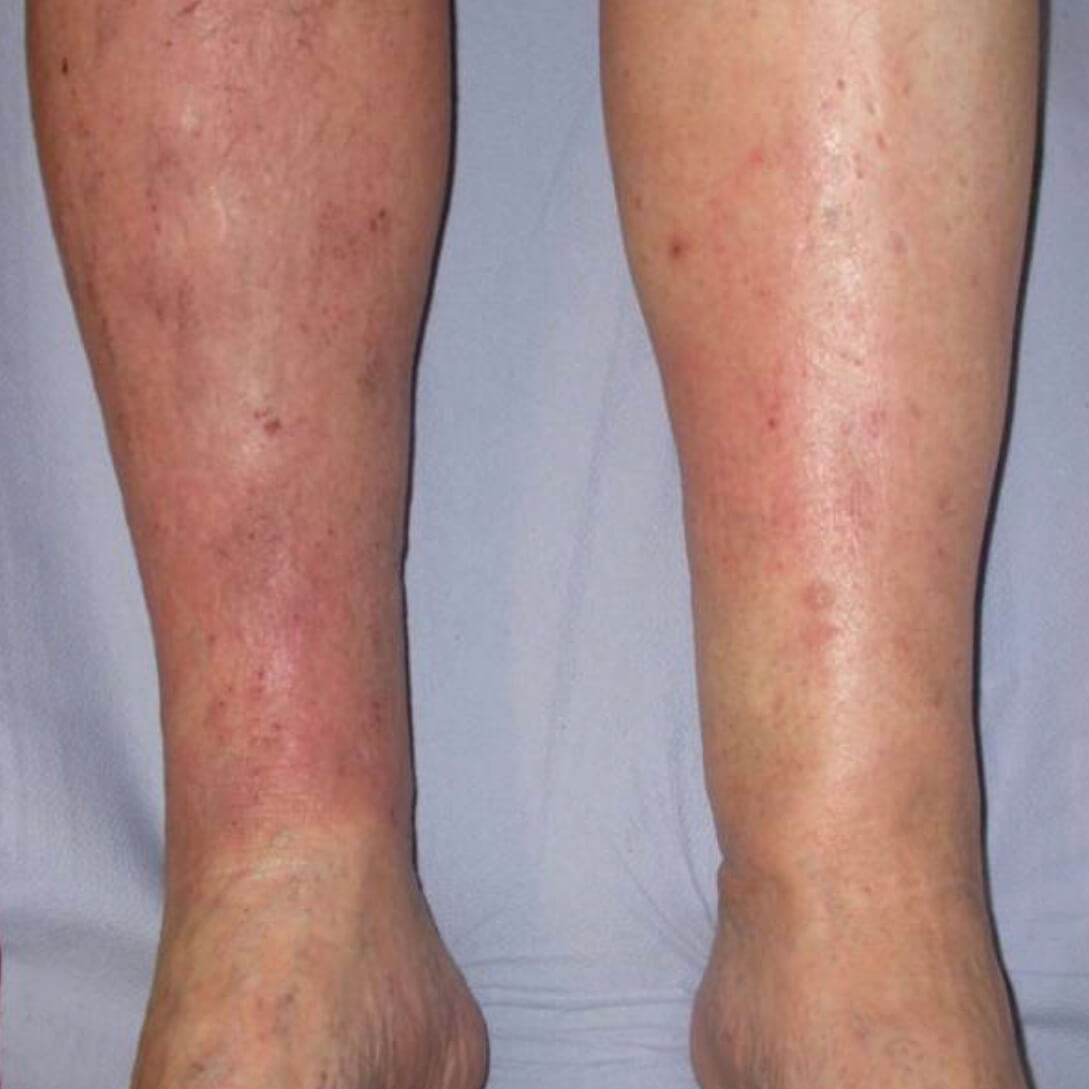
Варикозная экзема. Фото 1.
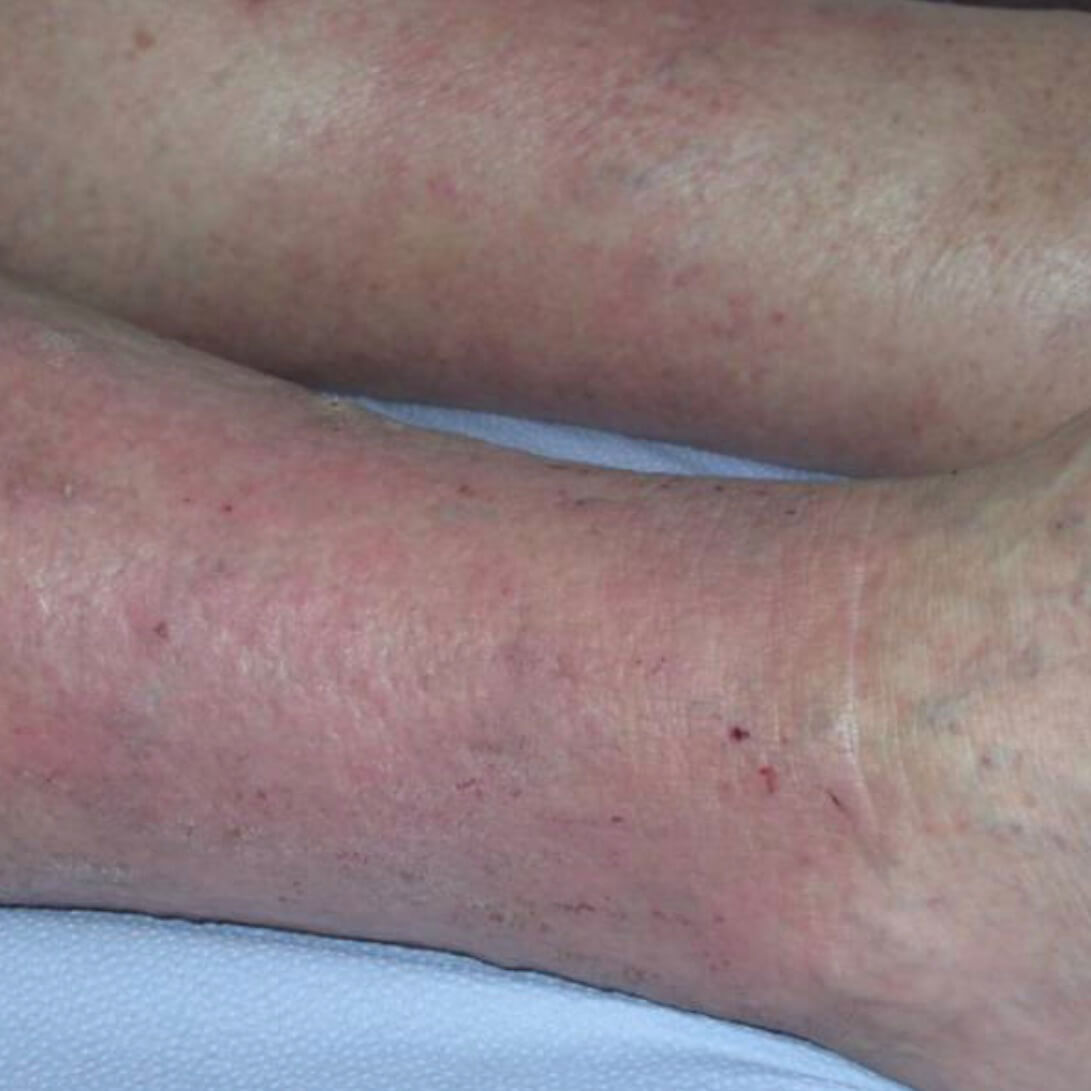
Варикозная экзема. Фото 2.
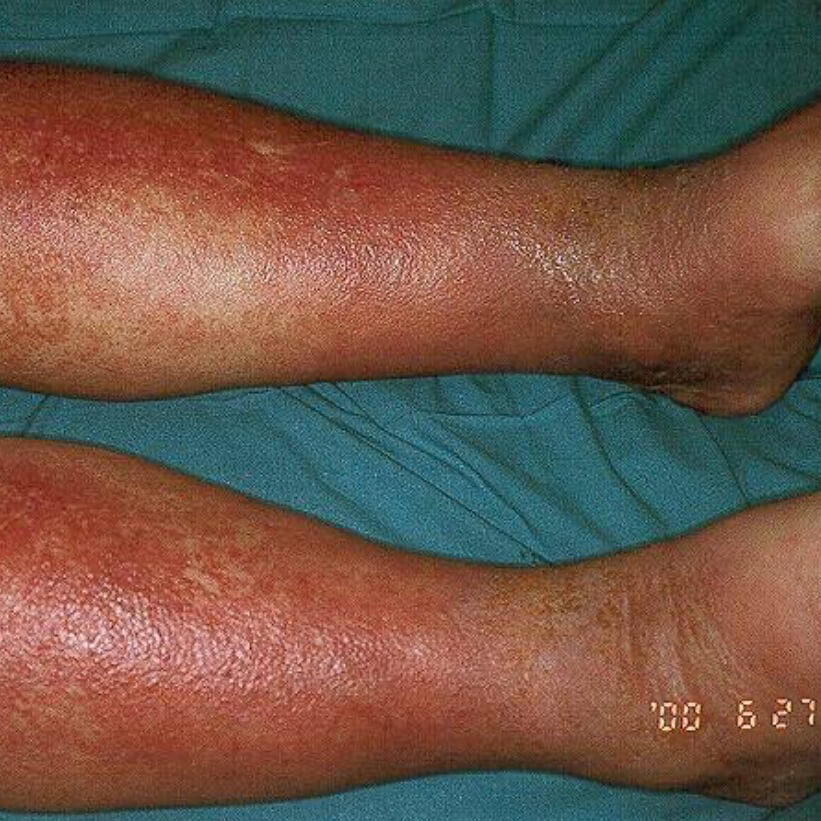
Варикозная экзема. Фото 3.
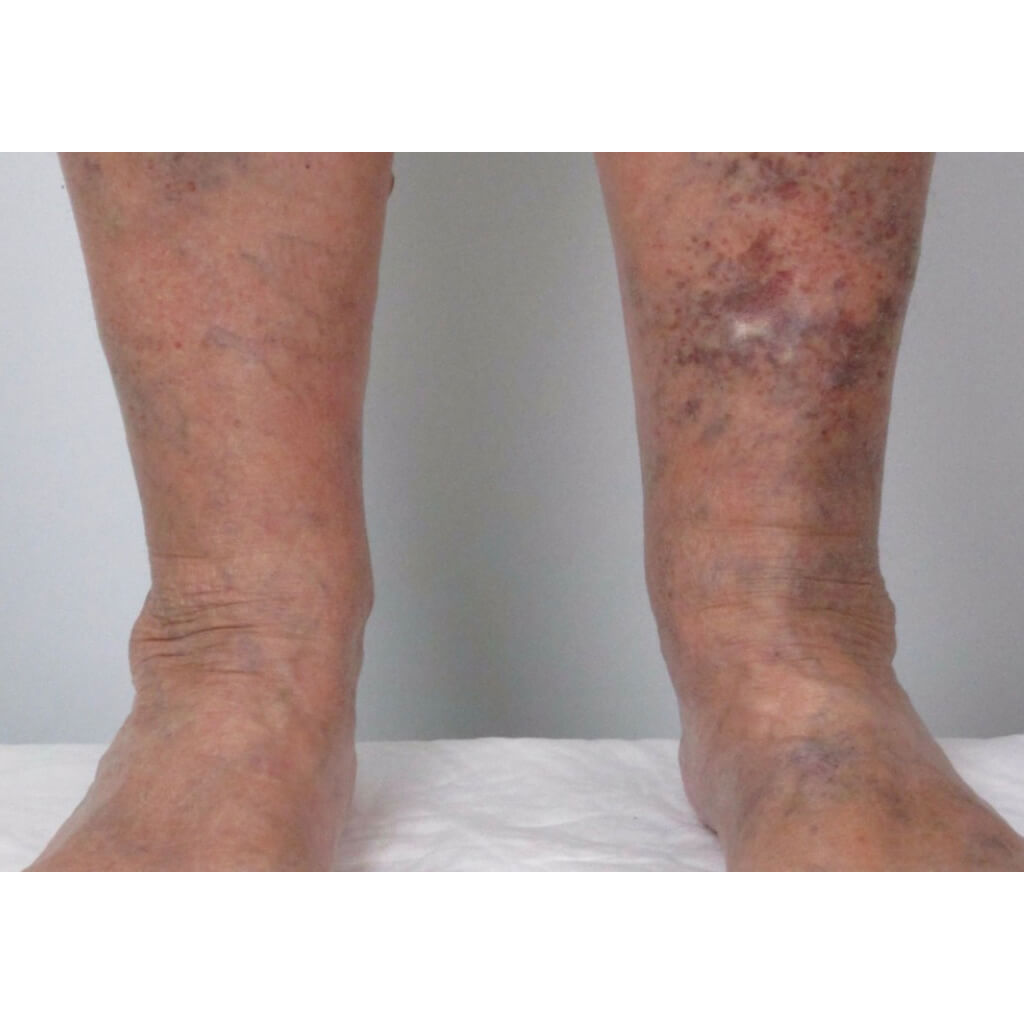
Варикозная экзема. Фото 4.
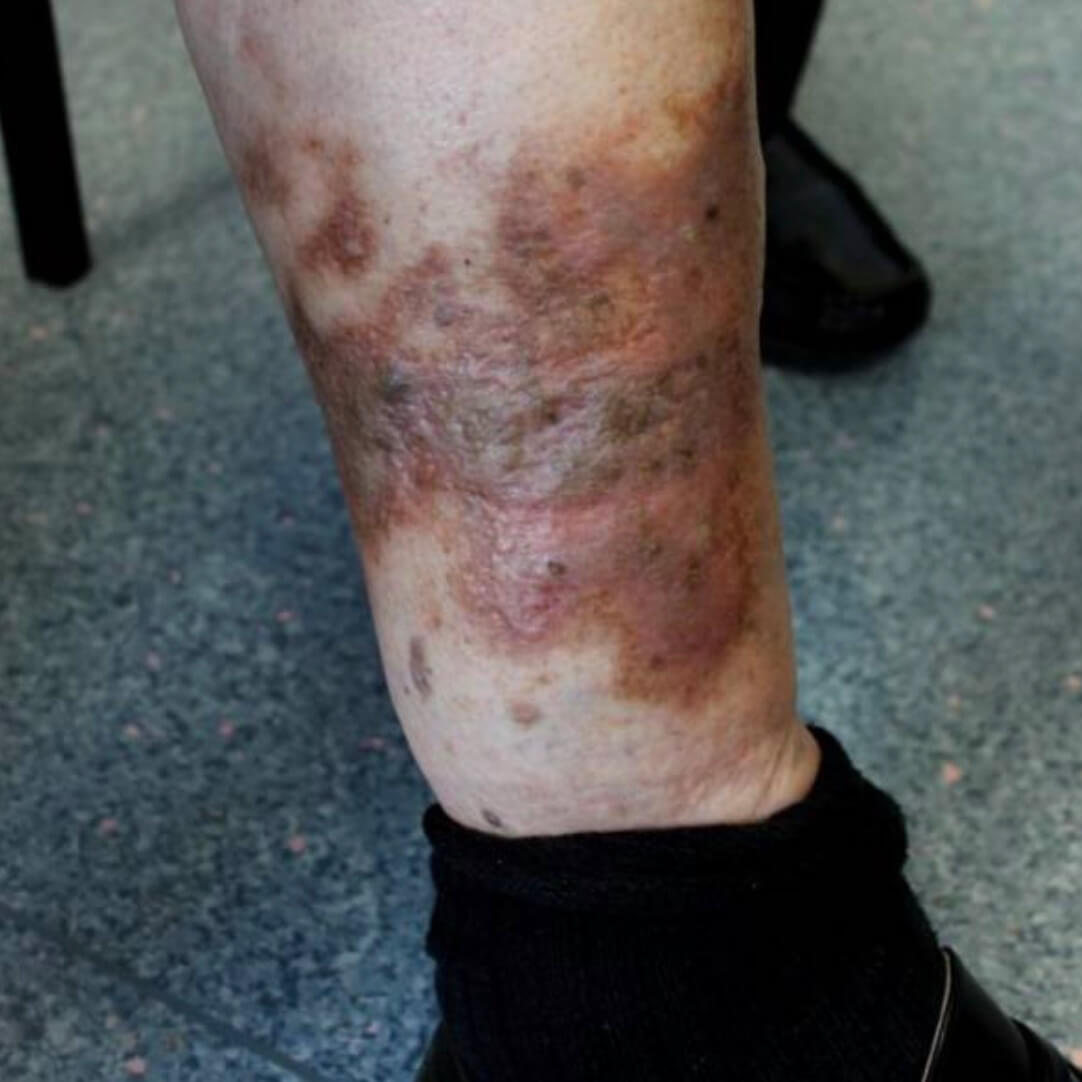
Варикозная экзема. Фото 5.
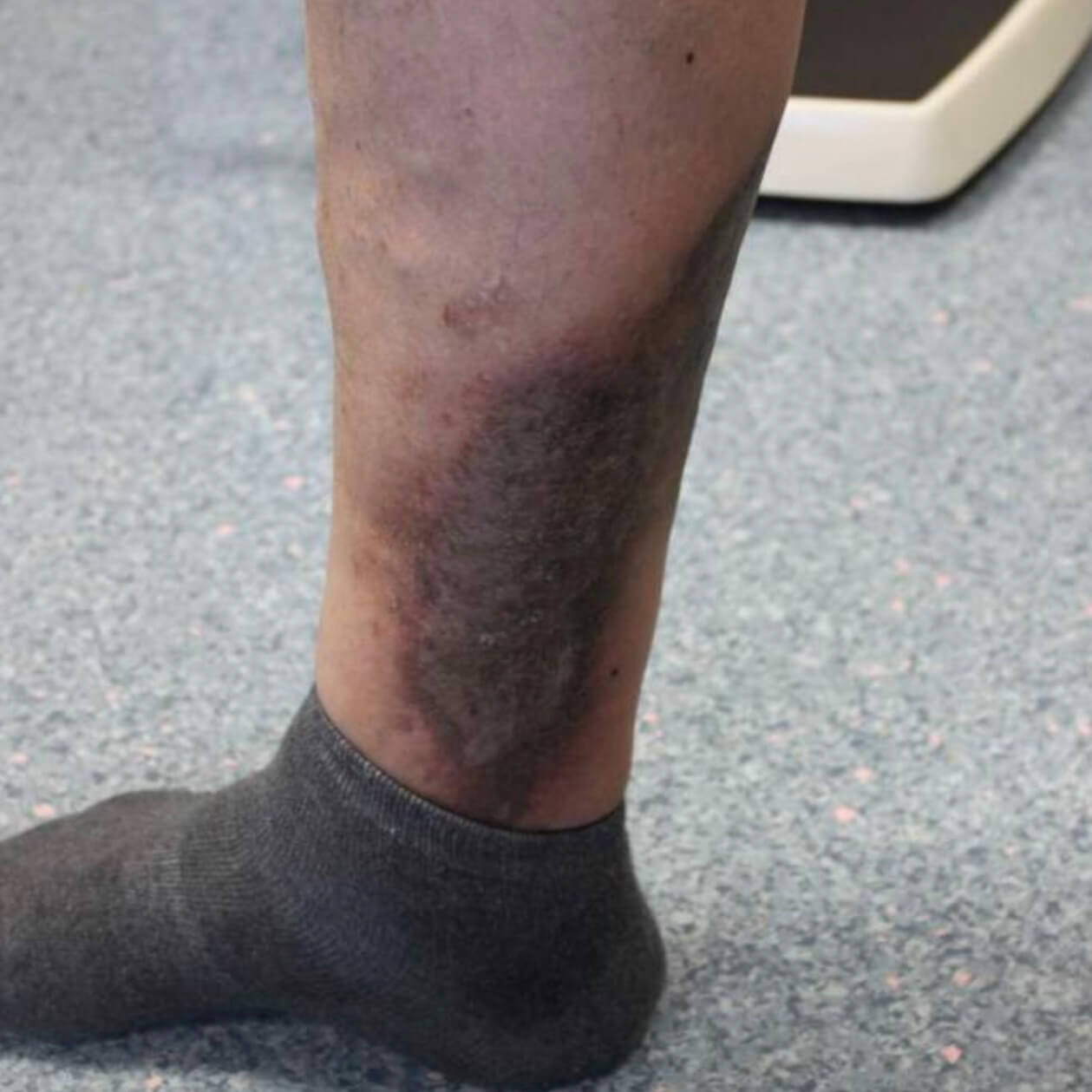
Варикозная экзема. Фото 6.
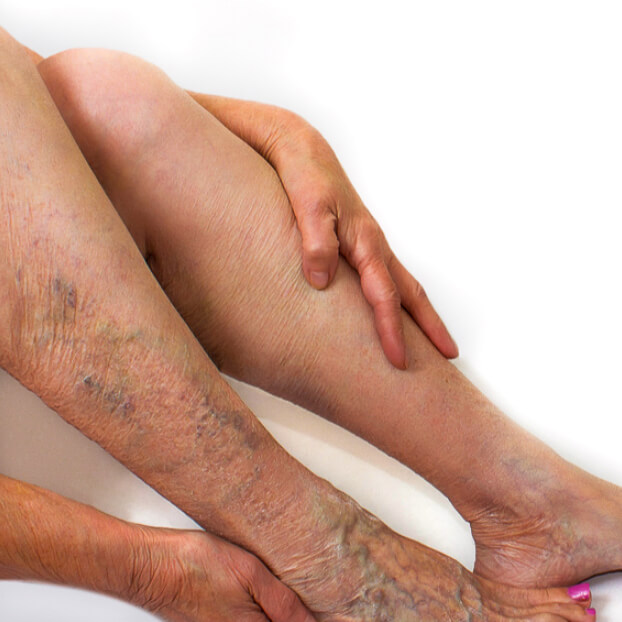
Варикозные вены на ногах. Фото 1.
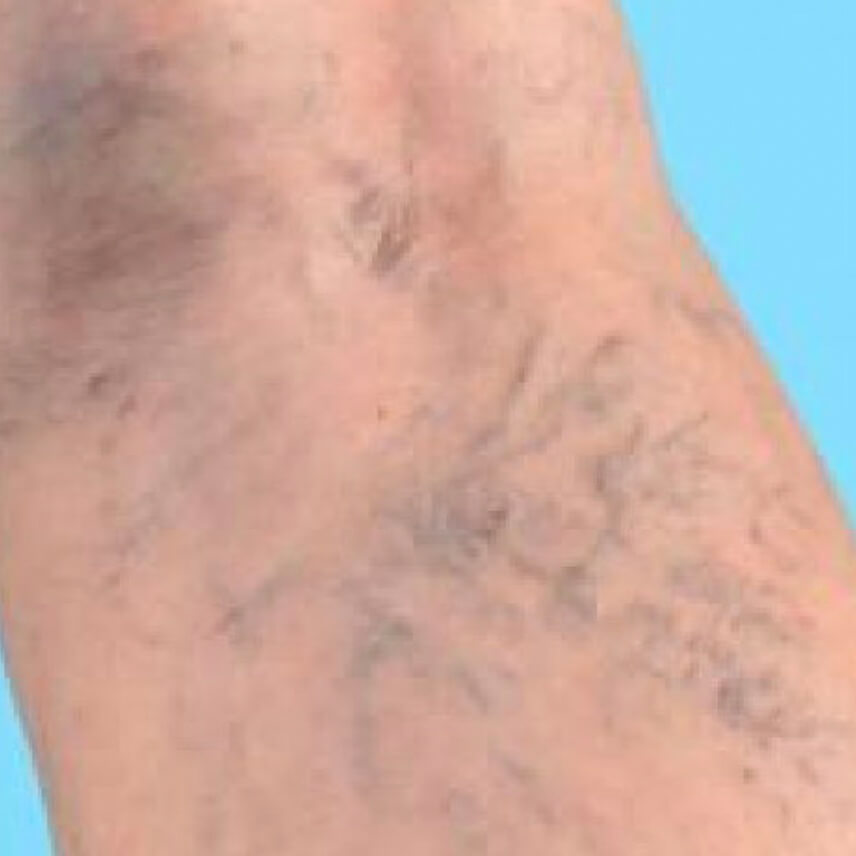
Варикозные вены на ногах. Фото 2.
Причины венозного дерматита
Варикозная экзема обычно бывает вызвана повышенным давлением венах ног. Когда перестают работать небольшие клапаны внутри вен, движение крови вверх против гравитации становится затрудненным, и она просачивается обратно. Из-за этого давление в сосудах повышается, и это приводит к тому, что жидкая часть крови проходит через сосудистую стенку и пропитывает окружающие ткани. Предполагается, что варикозная экзема развивается как результат реакции иммунной системы на эту жидкость.
Венозный дерматит поражает людей с варикозным расширением вен, и является знаком того, что вены нижних конечностей работают неправильно. Но у некоторых пациентов это состояние происходит без очевидных причин. Исследования показывают, что у 22% пациентов с гравитационной экземой нет сопутствующего варикоза.
К факторам , которые увеличивают вероятность этого заболевания, относятся:
- Пол, варикозный дерматит чаще встречается у женщин;
- Ожирение, вследствие которого увеличивается давление в ножных венах;
- Беременность также увеличивает венозное давление и делает сосудистую стенку более рыхлой, податливой и проницаемой для жидкости;
- Ситуации, когда приходится долгое время оставаться неподвижным, что приводит к нарушению циркуляции крови;
- Перенесенный ранее тромбоз глубоких вен, это состояние, при котором в венах ног образуются сгустки крови - тромбы. Эти тромбы повреждают клапаны, что ведет к тому, что вены больше не справляются со своей функцией:
- Пожилой возраст. С возрастом люди в целом меньше двигаются, это создает благоприятные условия для нарушения микроциркуляции и венозных проблем.
- Прием некоторых лекарственных препаратов. Так, средства, которые назначают от гипертонической болезни, такие, как нифедипин, амлодипин и другие с аналогичным действием, способствуют отечности и могут спровоцировать гравитационный дерматит.
Симптомы венозного дерматита
Как и при других видах экземы, при варикозном дерматите для кожи характерны следующие изменения:
- Зуд может быть первым симптомом, он появляется незаметно и постепенно прогрессирует, сильнее проявляясь по ночам. Иногда он более выражен на одной из нижних конечностей.
- Отек, который меньше в утренние часы, но усиливается к вечеру.
- Сухость и шелушение;
- Прозрачное отделяемое, которое подсыхает вы виде корочек. Если присоединяется инфекция, жидкость становится мутной, гнойной, подсыхающие корочки - желтыми.
Эти изменения затрагивают прежде всего внутреннюю поверхность лодыжки, а по мере прогрессирования заболевания распространяются на стопу и голень.
На более светлой коже пораженные участки выглядят светло-коричневыми или розовыми. У смуглых людей поражение принимает тёмный коричневый или сероватый оттенок, и его бывает сложно заметить. Заболевание протекает с периодами обострения, когда симптомы усиливаются, и ремиссии, когда они пропадают.
Ноги часто отекают, особенно к концу дня или после периодов, когда долгое время человек провёл на ногах. Отёки чаще всего возникают на голени. Могут быть также видны варикозно расширенные вены в виде синеватых бугорков и узелков, также характерны сосудистые звёздочки.
Некоторые люди также испытывают такие симптомы:
- Изменение цвета кожи, которая становится темнее, коричневой, сероватой, с фиолетовым оттенком. Это проявление может появиться до всех остальных симптомов.
- Пораженная поверхность становится чувствительной, болезненной при прикосновении.
- Пропитываясь жидкостью, дерма уплотняется, становится более грубой на ощупь, это состояние называется липодерматосклероз.
- Появляются участки истончения кожи (атрофии), которые выглядят как тонкие белесые шрамы.
- Боль в области, затронутой варикозной экземой.
- Бляшки и узелки фиолетового оттенка на голенях и верхней части стоп, на месте которых формируются болезненные язвы.
- Венозный дерматит часто сопровождается другими видами экземы, например, атопической или дисгидротической.
Если не лечить варикозную экзему, на голени может образоваться трофическая язва. Это рана, которая появляется в области наибольшего повреждения кожи, самостоятельно не заживает, склонна к нагноению и очень плохо поддается лечению. Этому способствует плохое кровоснабжение тканей, сдавленных отеком.
Целлюлит - еще одно осложнение, которое развивается, если затянуть с лечением. Это воспаление подкожной клетчатки, которое сопровождается сильным отеком, покраснением, болью, повышением температуры и истечением гноя. Наступает оно, когда через поврежденную кожу проникают гноеродные бактерии, а местное нарушение микроциркуляции и снижение иммунитета способствует формированию инфекционного очага.
Лечение венозного дерматита
Вся терапия делится на медикаментозное лечение и ряд немедикаментозных мер, направленных на облегчение состояния и уменьшение симптомов.
- При венозном дерматите противопоказаны мыло и пена для ванны, так как они высушивают кожу и раздражают области тела, пораженные экземой. Обычный увлажняющий лосьон можно использовать как замену мыла, для этого наносят на влажную кожу и затем смывают.
- При использовании душа или ванны для личной гигиены вода должна быть чуть теплой, или даже прохладной. Горячая вода вызывает сильную потерю влаги и обостряет зуд.
- Контакт с водой должен быть недолгим. Вода смывает жировой защитный слой, и влага беспрепятственно испаряется с кожи. Нельзя принимать ванну дольше, чем 10 - 15 минут.
- Опасны для экземной кожи продукты, содержащие алкоголь, красители и отдушки. Они могут вызывать раздражение и аллергию, усиливать симптомы дерматита.
Лечение медикаментозными средствами
- Эмоленты, или медицинские увлажняющие средства, помогают поддерживать кожу увлажненной и эластичной и предотвращают повреждение и появление трещин. Это одна из важнейших групп препаратов в лечении всех видов экземы. Используйте средство на голенях и стопах два раза в день или чаще, если кожа очень сухая. Наносите его легкими движениями, в достаточном количестве, чтобы кожа выглядела слегка блестящей.
- Глюкокортикостероиды - лекарства на основе гормонов коры надпочечников. Они оказывают противовоспалительное действие. Поступая в подкожную клетчатку глюкокортикоиды угнетают клетки иммунитета и не дают им выделять медиаторы воспаления - химические вещества, ответственные за симптомы экземы. В лечении венозного дерматита эти средства нужно применять с осторожностью, так как отек тканей и повышенная проницаемость сосудов в области патологического процесса приводят к тому, что препарат в большом количестве всасывается и поступает в кровоток. Побочные эффекты могут быть достаточно серьезными: снижение иммунитета, ожирение, повышение артериального давления и уровня сахара в крови, угнетение работы надпочечников. Поэтому применяются по силе действия умеренные или слабые глюкокортикоиды, и назначают их коротким курсом. Подходят гидрокортизоновая и преднизолоновая мази.
- Нестероидные противовоспалительные мази регулируют иммунитет и подавляют воспаление, при этом не содержат гормонов и лишены их побочного действия. К таким препаратам относится крем Элидел, он хорошо подходит для направленной терапии дерматита при варикозе.
- Оксид цинка находит применение при этом заболевании благодаря подсушивающему действию. Вследствие отека экзема на фоне варикоза часто мокнет, из повреждений на коже сочится прозрачное отделяемое. Оксид цинка уменьшает зуд, смягчает и облегчает общие неприятные ощущения.
- Противомикробные средства становятся актуальными, если присоединяется инфекция. В условиях нарушения микроциркуляции, отека и повреждения эпителия бактерии, населяющие поверхность тела, легко проникают внутрь, в подкожную клетчатку, и вызывают воспаление. Антибиотики в этой ситуации необходимо принимать в виде таблеток, а местно использовать антисептические растворы. Подходящий препарат подбирает врач, обычно это антибиотик широкого спектра действия, из группы пенициллинов, цефалоспоринов или макролидов.
Профилактика венозного дерматита
- Полезна физическая активность. Аэробные упражнения без прыжков, ходьба в быстром темпе, велосипед, эллиптический тренажер, лыжи улучшают микроциркуляцию в ногах. Плавание обладает мощнейшим противоотечным эффектом. В то же время, бег, прыжки, интенсивные интервальные тренировки и особенно занятия с весом увеличивают ударную нагрузку и повышают внутрибрюшное давление. Этими видами спорта нельзя заниматься людям, склонным к варикозу.
- Во время отдыха хорошо держать ноги на возвышении, чтобы помочь венам проводить кровь к сердцу и снять отек.
- Избегайте долгого неподвижного нахождения в положении стоя. Если приходится долго стоять без движения, шаги на месте, поочередные сгибания ног в коленях и бедрах и наклоны помогут венам проводить кровь.
- Контрастный душ на голени и стопы должен стать ежедневной утренней рутиной для людей с проблемными венами. Попеременное обливание холодной и горячей водой придает тонус сосудистой стенке и усиливает кровоток.
- Компрессионные чулки - специально разработанные медицинские изделия, которые интенсивно сдавливают стопу и лодыжку, и становятся свободнее выше по ходу ноги, что способствует хорошей циркуляции и помогает крови продвигаться вверх против силы тяготения. Надевают их с утра, находясь в горизонтальном положении. В зависимости от стадии заболевания выпускают чулки, гольфы и колготки с разной степенью компрессии. Подобрать правильный компрессионный трикотаж поможет врач.
- Снижение веса значительно снижает вероятность заболевания. Физическая активность должна сочетаться с правильным питанием.
При возникновении дерматита очень важен вопрос гигиены.
Соблюдение простых правил по уходу за кожей поможет вам облегчить симптомы дерматита или предотвратить его появление.
Контактный дерматит – это разновидность воспалительного заболевания кожи, возникающая как реакция на раздражитель на химическое или аллергенное вещество. К ним относятся мыло, чистящие средства, латекс, косметика (в том числе ухаживающая), металлы (никель, золото), спирт и косметика на спиртовой основе, сок растений, лекарственные препараты, чернила, краски, клей, ткани. Также контактный дерматит может проявляться под воздействием ультрафиолетовых лучей.
Дерматит на ногах встречается так же часто, как на руках, и чаще, чем на других участках тела. Высыпания на ногах чаще всего проявляются при контактном и атопическом дерматите, несколько реже – при аллергическом. При себорейном дерматите сыпь локализуется под коленями и в области паха. Выделяют и такую специфическую форму заболевания, как венозный (застойный) дерматит, характеризующийся расширенными венами (часто с тромбами), красными сухими пятнами в области голеней, трещинами и язвами.
Дерматит, который развивается на нижних конечностях, может быть вызван как внешними, так и внутренними причинами. Обычно пораженными оказываются щиколотки, но также встречаются случаи, когда дерматит на ногах затрагивает и стопы. Бояться этого заболевания не нужно – при правильном подходе его симптомы довольно быстро ослабевают и не доставляют ребенку беспокойства.
Читайте также:

