Вирусный энцефалит когда он может проявиться
Обновлено: 17.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Менингит: причины появления, симптомы, диагностика и способы лечения.
Определение
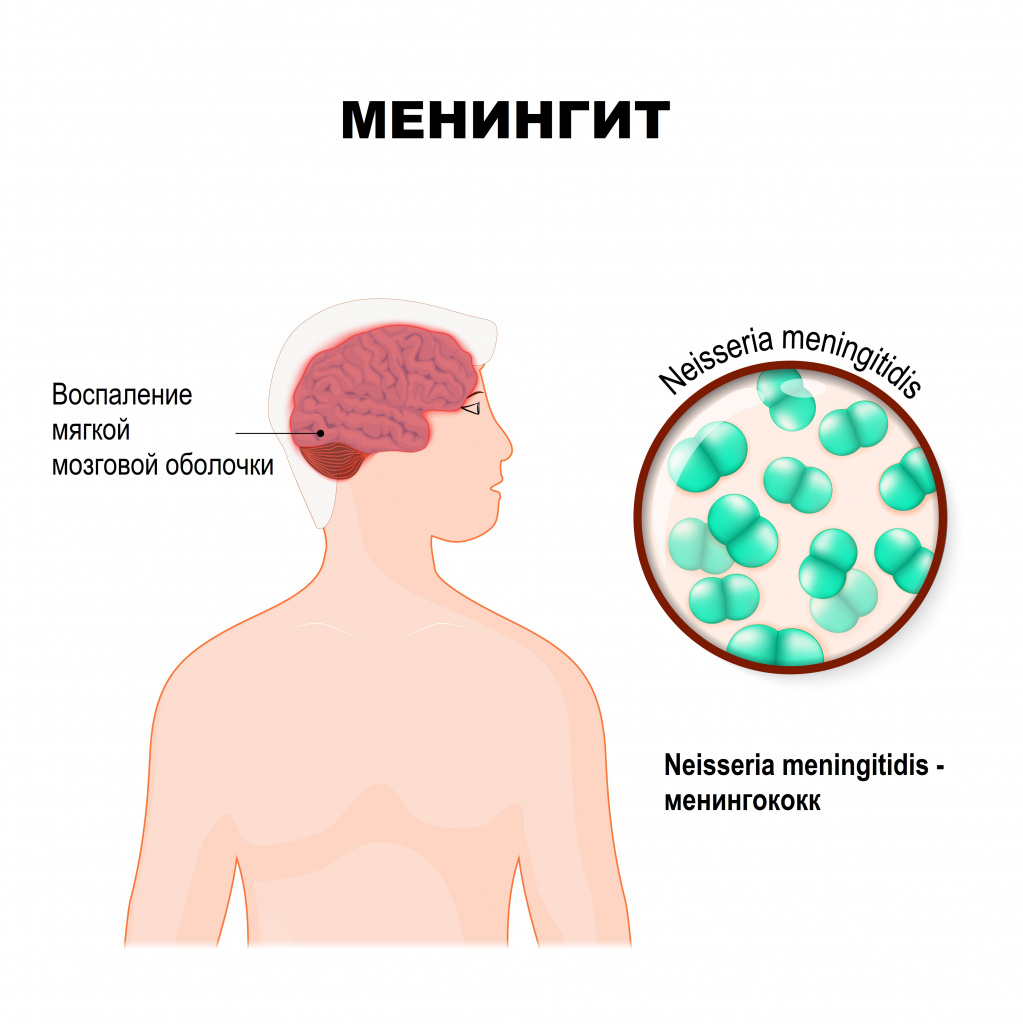
Менингит – это инфекционное воспаление мозговых оболочек головного и спинного мозга, сопровождающееся интоксикацией, лихорадкой, синдромом повышенного внутричерепного давления, менингеальным синдромом, а также воспалительными изменениями ликвора (спинномозговой жидкости).
Мозговые оболочки - это соединительнотканные пленчатые образования, покрывающие головной и спинной мозг. Различают твердую мозговую оболочку, паутинную и мягкую.
Твердая оболочка головного мозга имеет плотную консистенцию и толщину 0,2-1 мм, местами она срастается с костями черепа. Паутинная оболочка — тонкая, полупрозрачная, не имеющая сосудов соединительнотканная пластинка, которая окружает головной и спинной мозг. Мягкая оболочка — тонкая соединительнотканная пластинка, непосредственно прилежащая к головному мозгу, соответствует его рельефу и проникает во все его углубления. В ее толще располагается сосудистая сеть головного мозга.
Причины появления менингита
Мозговые оболочки могут вовлекаться в воспалительный процесс первично и вторично. Менингит, возникший без предшествующей общей инфекции или заболевания какого-то другого органа, называется первичным. Вторичный менингит развивается как осложнение уже имеющегося инфекционного процесса. К вторичным относятся туберкулезный, стафилококковый, пневмококковый менингит. К первичным – менингококковый, первичный паротитный, энтеровирусные менингиты и другие.
Гнойное воспаление мозговых оболочек может быть вызвано различной бактериальной флорой (менингококками, пневмококками, реже - другими возбудителями). Причина серозных менингитов - вирусы, бактерии, грибы.
По прогнозу наиболее опасен туберкулезный менингит, который возникает при условии наличия в организме туберкулезного поражения. Развитие заболевания проходит в два этапа. На первом этапе возбудитель с током крови поражает сосудистые сплетения желудочков мозга с образованием в них специфической гранулемы. На втором – наблюдается воспаление паутинной и мягкой оболочек (как правило, поражаются оболочки основания головного мозга), которое вызывает острый менингиальный синдром.
Процесс развития менингококкового менингита также состоит из нескольких этапов:
- попадание возбудителя на слизистую оболочку носоглотки;
- попадание менингококка в кровь;
- проникновение возбудителя через гематоликворный барьер, раздражение рецепторов мягкой мозговой оболочки токсичными факторами и воспаление.
Течение инфекционного процесса зависит от патогенных свойств возбудителя (способности вызывать заболевание) и состояния иммунной системы человека.
Предшествующие вирусные заболевания, резкая смена климата, переохлаждение, стресс, сопутствующие заболевания, терапия, подавляющая иммунитет, - могут иметь существенное значение для возникновения и течения менингита.
Классификация заболевания
По типу возбудителя:
- Вирусный менингит (гриппозный, парагриппозный, аденовирусный, герпетический, арбовирусный (клещевой), паротитный, энтеровирусные ЕСНО и Коксаки).
- Бактериальный менингит (менингококковый, туберкулезный, пневмококковый, стафилококковый, стрептококковый, сифилитический, бруцеллезный, лептоспирозный).
- Грибковый (криптококковый, кандидозный и др.).
- Протозойный (токсоплазмозный, малярийный).
- Смешанный.
- Первичный.
- Вторичный.
- Острый.
- Подострый.
- Молниеносный.
- Хронический.
- Легкая.
- Среднетяжелая.
- Тяжелая.
- Генерализованный.
- Ограниченный.
- Осложненный.
- Неосложненный.
- менингеальный синдром – проявляется ригидностью (повышенным тонусом) затылочных мышц и длинных мышц спины, гиперстезией (повышенной чувствительностью) органов чувств, головной болью, рвотой, изменениями со стороны спинномозговой жидкости;
- общемозговой синдром – проявляется сонливостью, нарушением сознания, тошнотой, рвотой, головокружением, психомоторным возбуждением, галлюцинациями;
- астеновегетативный синдром – проявляется слабостью, снижением трудоспособности;
- судорожный синдром;
- общеинфекционный синдром - проявляется ознобом, повышением температуры.
Пневмококковый менингит, как правило, наблюдается у детей раннего возраста на фоне имеющегося пневмококкового процесса (пневмонии, синусита).
При стрептококковом менингите на первый план выступает гепатолиенальный синдром (увеличение печени и селезенки), почечная недостаточность, надпочечниковая недостаточность, петехиальная сыпь (кровоизлияния, вследствие повреждения капилляров, в результате чего, кровь, растекаясь под кожей, образует округлые пятна, размер которых не превышает 2 мм).
Гнойные менингиты, вызванные синегнойной палочкой, грибами встречаются редко. Диагноз устанавливается только после дополнительных лабораторных исследований.
Для серозного туберкулезного менингита характерно постепенное начало, хотя в редких случаях он может манифестировать остро. В дебюте заболевания больные жалуются на утомляемость, слабость, раздражительность, нарушение сна. Температура обычно не выше 38℃, отмечается непостоянная умеренная головная боль. На 5-6-й день болезни температура становится выше 38℃, усиливается головная боль, появляется тошнота, рвота, сонливость. Быстро развивается бессознательное состояние. Могут наблюдаться расходящееся косоглазие, низкое положение верхнего века по отношению к глазному яблоку, расширение зрачка.
Клинические проявления поражения мозговых оболочек могут развиваться еще до увеличения слюнных желез.
Для энтеровирусного менингита характерна двух- и трехволновая лихорадка с интервалами между волнами 1-2 и более дней. Почти всегда наблюдаются и другие проявления энтеровирусной инфекции (мышечные боли, кожная сыпь, герпангина).
Для диагностики коревого и краснушного менингитов большое значение имеет указание на контакт с больным этими заболеваниями, а также типичные клинические симптомы кори или краснухи.
Диагностика менингита
-
клинический анализ крови с определением концентрации гемоглобина, количества эритроцитов, лейкоцитов и тромбоцитов, величины гематокрита и эритроцитарных индексов (MCV, RDW, MCH, MCHC), лейкоформула и СОЭ (с микроскопией мазка крови при наличии патологических сдвигов);
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Энцефалит – это группа заболеваний, для которых характерно воспаление вещества головного мозга. В настоящее время энцефалитом называют не только инфекционное, но и инфекционно-аллергическое, аллергическое и токсическое поражения мозга.
Причины возникновения энцефалитов
Первичные энцефалиты, к которым относятся клещевой энцефалит, герпетический энцефалит, энцефалит, вызванный вирусом Коксаки (А9, В3, В6), ЕСНО (2, 11, 24) и некоторые другие, возникают в результате проникновения вируса через гематоэнцефалический барьер, по причине чего повреждаются нейроны головного мозга и развивается воспалительный процесс.
Вторичные энцефалиты рассматриваются как осложнение перенесенных инфекционных заболеваний: гриппа, краснухи, кори, ветряной оспы, лептоспироза и др., а также поствакцинальные энцефалиты.
Гриппозный энцефалит вызывают вирусы гриппа А1, А2, А3, В. Патогенетическими механизмами при гриппозной инфекции становятся токсическое поражение головного мозга и недостаточность мозгового кровообращения.
Возбудителем энцефалита при краснухе становится РНК-содержащий вирус семейства Togaviridae.
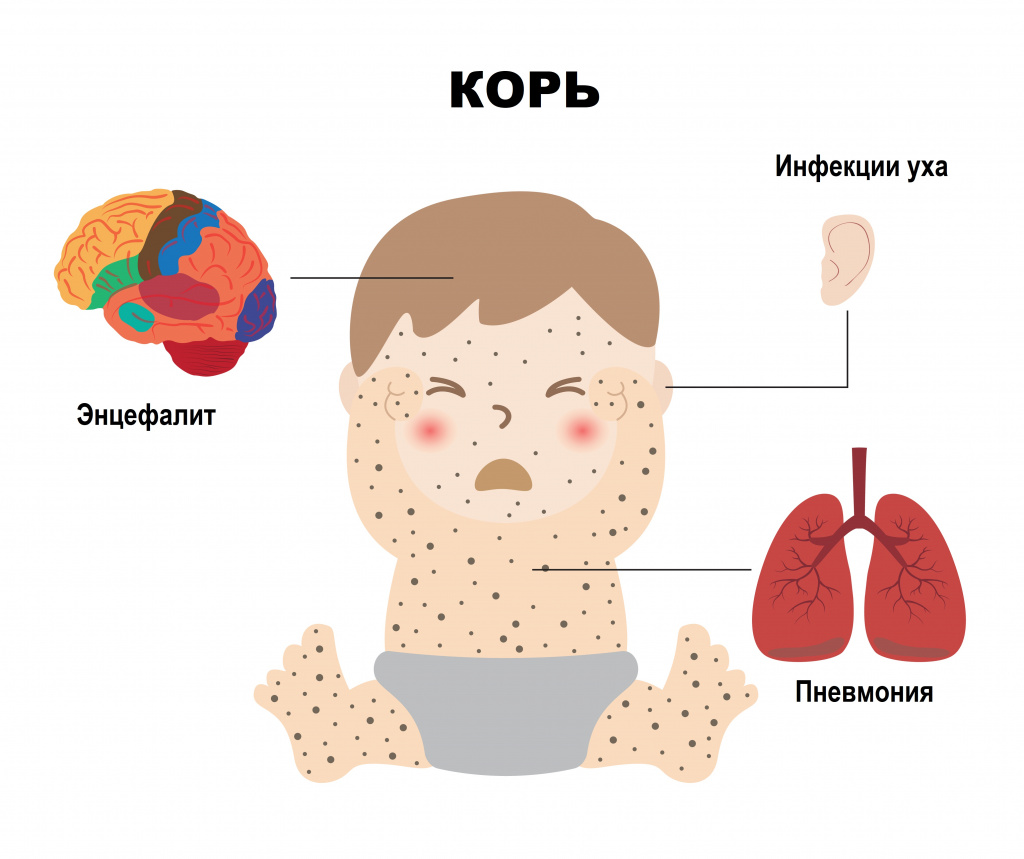
Коревой энцефалит вызывается вирусом кори – это форма поражения головного (иногда и спинного) мозга (энцефаломиелит). Энцефалит считается самым распространенным неврологическим осложнением кори (более 95% всех случаев неврологических осложнений). Он наблюдается с частотой 1:1000 случаев кори, чаще у детей старше 2 лет - как у мальчиков, так и у девочек.
Поствакцинальные энцефалиты могут развиваться после вакцинации, особенно после введения некоторых антирабических прививок. В основе поствакцинальных энцефалитов лежит перекрестная аутоиммунная реакция на антигены вакцины и антигены мозга, морфологически выражающаяся в воспалительном поражении мозговых сосудов и окружающего вещества мозга.
Лептоспирозные энцефалиты вызывается Leptospira interrogans. Источником заражения являются домашние инфицированные животные. Наиболее распространен лептоспироз в южных регионах. В развитии заболевания большое значение имеют аутоиммунные реакции.
В группу подострых склерозирующих лейкоэнцефалитов входят формы хронических и подострых энцефалитов с прогрессирующим тяжелым течением (энцефалит с включениями Даусона, подострый склерозирующий лейкоэнцефалит Ван-Богарта, узелковый панэнцефалит Петте Деринга).
В развитии болезни большую роль играют персистирующие вирусные инфекции: коревая, энтеровирусная, вирус клещевого энцефалита. У больных подострым склерозирующим панэнцефалитом обнаруживают в крови и ликворе очень высокие титры коревых антител (не отмечаемые даже у больных с острой коревой инфекцией). Кроме того, значимое место занимают аутоиммунные механизмы, а также приобретенный или врожденный дефект иммунной системы.
Классификация заболевания
Классификация энцефалитов отражает факторы, приводящие к развитию заболевания, и связанные с ними клинические проявления и особенности течения.
По срокам возникновения различают:
- первичные энцефалиты - самостоятельные заболевания, вызываемые преимущественно нейротропными вирусами:
- вирусные: полисезонные (герпетический, энтеровирусный, гриппозный, цитомегаловирусный, вирус бешенства и др.); арбовирусные, или трансмиссивные (клещевой, комариный (японский), австралийский долины Муррея, американский Сент-Луис); вызванные неизвестным вирусом (эпидемический);
- микробные и риккетсиозные (при сифилисе, болезни Лайма, сыпном тифе и др.);
- коревые, краснушные, ветряночные;
- поствакцинальные;
- бактериальные и паразитарные (стафилококковый, стрептококковый, туберкулезный, токсоплазменный, хламидийный, малярийный и др.)
Заболевание может протекать в острой, подострой, хронической и рецидивирующей форме и поражать различные отделы головного мозга.
Различают среднее, тяжелое и крайне тяжелое течение энцефалита.
Симптомы энцефалита
Первичные полисезонные энцефалиты
Инкубационный период может варьировать от 2-3 дней до нескольких недель. Наблюдаются продромальные явления в виде сниженного аппетита, вялости, субфебрилитета. Начало заболевания происходит на фоне резкого подъема температуры. Выраженность клинических проявлений и их течение могут быть разными - от легких стертых форм до тяжелых молниеносных, при которых летальный исход наступает на 1-2-е сутки заболевания. Продолжительность острого периода составляет от 3-5 дней до нескольких недель. Тяжелое течение с выраженным и быстро прогрессирующим отеком головного мозга отмечается в основном при энцефалитах герпетической этиологии.На первый план выходит общемозговая симптоматика: рвота, судорожные пароксизмы, вялость, расстройства сознания, возможны дыхательные и сердечно-сосудистые нарушения. Преобладание общемозговых проявлений, нарушения сознания и выраженные менингеальные симптомы (т. е. вовлечение в воспалительный процесс церебральных оболочек) более характерны для детей младшего возраста.
Очаговая симптоматика зависит от локализации патологических изменений в головном мозге - выделяют стволовую, мозжечковую, полушарную формы.
Мозжечковый синдром характеризуется острым расстройством координации, тремором, мышечной гипотонией. Имеет наиболее благоприятное течение с полным регрессом указанной симптоматики и без последующей задержки психомоторного развития даже у маленьких детей.
Стволовой синдром проявляется поражением проходящих в стволе черепных нервов и пирамидных путей. Возникает специфическое нарушение походки и координации движений, вызванное патологической работой вестибулярного аппарата, присутствуют глазодвигательные нарушения (косоглазие, парез взора, двоение в глазах), резкая мышечная гипотония, сменяющаяся затем спастическим парезом рук и ног. Реже развиваются расстройство глотания, сосания, фонации. Возможны нейроэндокринные нарушения, а в тяжелых случаях - сердечные и дыхательные расстройства центрального генеза, которые могут стать причиной летального исхода.
Полушарный синдром чаще сопровождается расстройствами сознания, нарушениями ориентации в пространстве и во времени, вялостью. Возможны эпизоды психомоторного возбуждения, галлюцинаторный синдром. В первые дни возникают эпиприступы, которым, как правило, предшествуют парезы, развивающиеся остро и инсультоподобно.
Типичные симптомы начала герпетического энцефалита - лихорадка, головная боль, нарушение психических функций, эпилептические припадки, мышечная слабость, снижение памяти. Далее присоединяется нарушение поведения, речи и расстройство координации движений.
Вторичные энцефалиты при общих инфекциях
Клиническая картина гриппозного энцефалита развивается чаще в конце заболевания и даже через 1-2 недели после выздоровления: самочувствие больного снова ухудшается, повышается температура тела, возникают общемозговые симптомы (головная боль, рвота, головокружение). Возможно поражение периферической нервной системы в виде невралгии тройничного и большого затылочного нервов, пояснично-крестцового и шейного радикулита, поражения симпатических узлов. В крови определяют лейкоцитоз или лейкопению. Течение благоприятное. Заболевание продолжается от нескольких дней до месяца и заканчивается полным выздоровлением.
Коревой энцефалит развивается остро, чаще на 3-5-й день после появления сыпи. К этому моменту температура тела может уже нормализоваться, но нередко снова поднимается до высоких значений. Выявляют менингеальные симптомы, проявляющиеся головной болью, головокружением, тошнотой, рвотой, нарушением сознания (возбуждением, бредом, галлюцинациями); наблюдают поражение черепно-мозговых нервов; нарушение двигательной функции конечностей и функции тазовых органов. При тяжелом течении летальность достигает 25%, причем тяжесть энцефалита не зависит от течения кори.
![Коревой энцефалит.jpg]()
Энцефалит при ветряной оспе - тяжелое инфекционно-аллергическое заболевание. Его клиническая картина развивается на 3-7-й день после появления высыпаний (редко в более поздние сроки или до периода высыпаний) и проявляется гипертермией, коматозным состоянием, судорогами, менингеальными симптомами (головной болью, головокружением, тошнотой, рвотой, нарушением сознания), нарушением двигательных функций. Рано появляются признаки отека мозга. Течение обычно благоприятное и лишь в единичных случаях - очень тяжелое с риском летального исхода. После выздоровления могут длительно сохраняться парезы, гиперкинезы, судорожные припадки.
Энцефалит при краснухе может развиться через 1-10 (чаще 2-5 дней) после появления сыпи. Известны случаи манифестации острого энцефалита за несколько дней до появления сыпи, а также без высыпаний, что осложняет постановку диагноза. Чаще всего энцефалит развивается у детей в возрасте 3-15 лет, у взрослых случаи энцефалита описываются в качестве казуистики. Редко неврологическая симптоматика сопровождается вторичными высыпаниями.
Лептоспирозные энцефалиты характеризуются острым началом и протекают как респираторно вирусная инфекция. Наблюдается волнообразная лихорадка с болями в мышцах. В последующем в клинической картине могут преобладать симптомы поражения печени и почек, а со 2–3-й недели - поражения нервной системы в виде энцефалита или энцефаломиелита с вовлечением черепных нервов. Течение заболевания, как правило, благоприятное, иногда возможно спонтанное выздоровление.
Подострым склерозирующим лейкоэнцефалитам подвержены в основном дети и подростки до 15 лет, однако иногда болезнь регистрируется и у взрослых. Начало заболевания подострое: появляются симптомы, расцениваемые как неврастенические - рассеянность, раздражительность, утомляемость, плаксивость.
Различают 4 стадии склерозирующего лейкоэнцефалита:
- 1-я стадия продолжается до 6 месяцев: возможны изменения личности, перепады настроения или депрессия, могут присутствовать лихорадка и головная боль;
- 2-я стадия может включать судороги, мышечные спазмы, потерю зрения и слабоумие;
- 3-я стадия характеризуется быстрым прогрессированием деменции, усилением тонуса мышц при ослаблении судорожного синдрома. На этой стадии осложнения могут привести к летальному исходу;
- 4-я стадия характеризуется нарушениями дыхания, частоты сердечных сокращений и кровяного давления, что приводит к коме и смерти.
В 80% случаев заболевание длится 1–3 года, 10% больных живут дольше (до 10 лет), у 10% описано молниеносное течение, когда смерть наступает менее чем через 3 месяца. Специфического лечения нет.
Диагностика энцефалитов
Цель диагностики первичных полисезонных энцефалитов - установление вида возбудителя. Для этого проводится серия серологических исследований. Диагностическое значение имеет многократное нарастание титра антител к определенному вирусу при сравнении результатов исследования сыворотки пациента, взятой в начале заболевания и спустя 2 недели.
Энцефалит, вызванный вирусом простого герпеса, выявляют с помощью определения повышения уровня специфических антител IgM и Ig G в крови.
Синонимы: Анализ крови на антитела к герпесу 1, 2; IgM антитела к вирусу простого герпеса первого и второго типа; Антитела класса M к ВПГ-1, ВПГ-2. Нerpes simplex virus type 1 (HSV-1), Нerpes simplex virus type 2 (HSV-2), IgM; Anti-HSV-1, 2 IgM antibodies; IgM to HSV-1 and HSV-24 HSV-1, 2-speci.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Клещевой энцефалит: причины появления, симптомы, диагностика и способы лечения.
Описание
Клещевой энцефалит – опасная вирусная инфекция, которая встречается в стойких природных очагах, проявляется высокой температурой, интоксикацией и поражением нервной системы.Причины появления клещевого энцефалита
Причиной заболевания является РНК-содержащий вирус клещевого энцефалита, который относится к роду флавовирусов. По составу генетического материала и месту распространения различают дальневосточный, урало-сибирский и западный подтипы.Вирус переносят иксодовые клещи, они же являются его главным резервуаром.
Таким образом, вирус встречается там, где живут иксодовые клещи, максимальный подъем заболеваемости наблюдается в мае-июне, а второй, менее выраженный подъем регистрируется в конце лета и в начале осени, что связано с активностью клещей.
От человека, зараженного клещевым энцефалитом, здоровому человеку вирус не передается.
В организм человека вирус клещевого энцефалита попадает в первые минуты укуса клеща или, что происходит значительно реже, с молоком зараженной козы, еще реже – коровы. Первично вирус размножается и накапливается в клетках иммунной системы, затем выходит в кровь, поступает в лимфоузлы, печень, селезенку и другие органы. Там размножается и атакует нервные клетки шейного отдела спинного мозга, мозжечка, мозговых оболочек, оставаясь там надолго и проникая все глубже в ткани головного мозга.
Классификация заболевания
Заболевание может протекать в острой или хронической форме.
Выделяют неочаговые острые формы, в клинической картине которых нельзя выявить конкретную поврежденную структуру нервной системы, и очаговые острые формы с симптоматикой, указывающей на локализацию поражения нервной системы.
Степень тяжести состояния при клещевом энцефалите может быть легкой, среднетяжелой и тяжелой.
Симптомы клещевого энцефалита
Инкубационный период (от момента инфицирования до первых клинических проявлений) составляет в среднем 7–12 дней, но может варьироваться от 1 до 30 дней. Редко в этот период возникают предвестники заболевания – общее недомогание, слабость в мышцах конечностей и шеи, онемение кожи лица, головная боль, бессонница, подташнивание.Болезнь начинается остро: с повышения температуры тела до 38–40°С, симптомов интоксикации (сильной слабости, быстрой утомляемости, нарушения сна), а также с симптомов раздражения оболочек головного мозга (тошноты, рвоты, резкой головной боли, невозможности прижать подбородок к груди).
Возникает заторможенность, спутанность сознания, покраснение лица, шеи, верхней половины туловища. Пациент может ощущать боль в мышцах всего тела, сильнее всего там, где впоследствии будут наблюдаться нарушения движения; может возникнуть онемение участков кожи или ощущение ползанья мурашек, жжения и др.
По мере развития заболевания появляются основные симптомы, которые и определяют его форму. Чаще всего клещевой энцефалит протекает по следующим клиническим вариантам:
- в виде лихорадки, продолжающейся 3-5 дней с явлениями общей интоксикации, но без признаков поражения нервной системы. Исходом является быстрое выздоровление;
- в виде поражения оболочек головного мозга (у взрослых встречается чаще всего), которое проявляется нестерпимой головной болью, головокружением, тошнотой и рвотой, не приносящей облегчения, светобоязнью; появляется вялость, заторможенность. Температура тела повышена, лихорадка продолжается 7–14 дней. Прогноз благоприятный;
- в виде поражения оболочек и вещества мозга, когда к симптомам раздражения мозговых оболочек добавляются нарушения движений в конечностях вплоть до параличей, нарушения зрения, слуха, речи, затруднение глотания и др. Иногда возникают судорожные припадки. Пациент плохо ориентирован в месте и времени, часто наблюдаются бред и галлюцинации. Восстановление происходит долго, нередко двигательные нарушения остаются пожизненно. Это тяжелая форма клещевого энцефалита, поэтому не исключен летальный исход;
- в виде поражения спинного мозгаc развитием нарушений движений (парезов и параличей) в мышцах шеи и конечностей;
- в виде поражения нервных корешков и волокон с развитием нарушений чувствительности и движений в конечностях.
Клещевой энцефалит у детей чаще протекает в виде лихорадки или с признаками поражения оболочек головного мозга.
Иммунитет к вирусу после перенесенного клещевого энцефалита пожизненный.
Диагностика клещевого энцефалита
Для диагностики клещевого энцефалита необходимо подтвердить факт присасывания клеща и место, где это произошло (выяснить, является ли район эндемичным по клещевому энцефалиту), уточнить, был ли пациент вакцинирован и вводился ли ему иммуноглобулин.![Клещ.jpg]()
Врач тщательно осматривает пациента и проводит полный неврологический осмотр. Важно исключить вероятность других заболеваний, как инфекционной, так и неинфекционной природы, сопровождающихся схожими симптомами.
Лабораторная диагностика клещевого энцефалита включает определение наличия и повышения в динамике титра антител класса IgM и антител класса IgG в крови к вирусу клещевого энцефалита.
Маркёр острой инфекции вирусом клещевого энцефалита. Вирус клещевого энцефалита – РНК-содержащий вирус семейства Flaviviridae. Он входит в группу арбовирусов, то есть вирусов, передающихся насекомыми. Переносчики заболевания и резервуар вируса клещевого энцефалита в природных ус.
Клещевой энцефалит — природно-очаговое инфекционное заболевание, которое может протекать в острой или хронической форме, развивающееся при повреждении головного и спинного мозга флавивирусом. Заражение происходит при укусе человека иксодовом клещом. Заболевание имеет неблагоприятное течение и может завершиться летальным исходом.
![]()
Характеристика возбудителя заболевания
Вирус клещевого энцефалита был выделен в 1937 году. Он подразделяется на 6 генотипов, наиболее значимыми из которых являются дальневосточный (наиболее опасный, с тяжелым лечением и летальностью до 30-40%), западный и урало-сибирский.
Флавивирус представляет собой РНК-вирус, локализующийся в нервной ткани. Он хорошо сохраняется во внешней среде при пониженных температурах, проявляет устойчивость к высушиванию. Вирус клещевого энцефалита сохраняется в молоке в течение двух недель, в масле и сметане — до двух месяцев.
Губительным для вируса является кипячение в течение двух минут или воздействие температурой +60 градусов в течение 20 минут. Ультрафиолетовые лучи и бытовые средства дезинфекции также вызывают быструю гибель микроорганизма.
Иксодовый клещ, который переносит это вирусное заболевание, распространен преимущественно в Сибири, на Дальнем Востоке, в Китае и Монголии. Вспышки заболевания также регистрируются в лесных районах стран Восточной Европы и Скандинавского полуострова.
Инфекция возникает в весенне-летний период. Особую активность клещи проявляют в мае-июне и августе-сентябре.
![]()
Второстепенный резервуар вирусного клещевого энцефалита в природе — теплокровные млекопитающие и птицы. Инфекцию могут переносить лисы, бурундуки, зайцы, белки, козы, снегири, тетерева.
Вирус циркулирует таким образом: клещ-животные и птицы-клещ. Если происходит заражение вирусом человека, этот цикл прерывается, так как энцефалит не передается от человека другим живым организмам.
Пути заражения
Вирус клещевого энцефалита в большинстве случаев передается человеку при укусе зараженных иксодовых клещей. Это может произойти не только на природе: паразитов приносят домой собаки или кошки. Также их может принести на одежде человек после прогулки по лесу.
Еще один возможный путь проникновения возбудителя заболевания в организм человека — алиментарный, через употребление некипяченого молока от зараженных животных.
К заражению клещевым энцефалитом восприимчивы абсолютно все люди, вне зависимости от пола и возраста.
В наибольшей степени заражению подвержены:
- работники леспромхозов;
- строители железнодорожных и автомобильных путей;
- охотники;
- туристы.
Жители городов могут заразиться в пригородных зонах, лесопарках, на садово-огородных участках.
![]()
Чем старше человек и чем уязвимее его иммунитет, тем более он подвержен заражению и развитию неблагоприятных для здоровья и жизни последствий.
Особенности течения клещевого энцефалита
В зависимости от преобладающих симптомов, это заболевание протекает в таких формах:
- лихорадочная, с преобладанием лихорадки (развивается в 50% случаев);
- менингеальная, с поражением оболочек головного и спинного мозга (30% случаев);
- очаговая, с вовлечением в инфекционный процесс вещества головного мозга и развитием очаговой неврологической симптоматики (до 20% случаев).
Клиническая картина клещевого энцефалита
Симптоматика заболевания зависит от того, в какой форме оно протекает.
От заражения до проявления первых признаков инфекционного процесса проходит 1-2 недели, но в некоторых случаях энцефалит развивается без инкубационного периода и имеет молниеносное течение. В таком случае первые признаки появляются уже через 24 часа. Также иногда встречаются затяжные формы клещевого энцефалита, когда инкубационный период длится около месяца.
Вне зависимости от формы, в которой протекает заболевание, начальный период практически всегда имеет одинаковые симптомы. Клиническая картина разворачивается остро. Изначально состояние напоминает грипп. У зараженного отмечаются:
- ломота в мышцах;
- озноб;
- суставные боли;
- головные боли;
- общая слабость.
![]()
Температура тела резко поднимается, на этом фоне могут возникать рвота и судороги. Это особенно часто проявляется у детей.
Проявления лихорадочной формы клещевого энцефалита
Лихорадочное состояние может сохраняться от 2 до 10 дней. Обычно после первого подъема температуры наблюдается стихание симптомов, но затем они возобновляются с новой силой. Примерно через 10 дней после начала развития заболевания общее состояние больного улучшается, температура нормализуется, но общая слабость, повышенная потливость и учащенное сердцебиение могут сохраняться на протяжении месяца с момента выздоровления.
Симптомы менингеальной формы
Для этой формы клещевого энцефалита характерна симптоматика менингита. Проявления возникают на 3-4 день после заражения. Основные признаки:
- сильные головные боли, усиливающиеся при малейшем движении головы;
- головокружения;
- тошнота, рвота (может быть как одно-, так и многократной);
- светобоязнь;
- общая слабость, вялость, заторможенность;
- сильное напряжение затылочных мышц, приводящее к непроизвольному запрокидыванию головы назад.
Перечисленные симптомы свидетельствуют о том, что вирус клещевого энцефалита достиг оболочек спинного и головного мозга. Клиническая картина сохраняется в течение двух недель.
![]()
После выздоровления у больного в течение некоторого времени сохраняются слабость и вялость. Он плохо переносит яркий свет и громкие звуки.
Особенности очаговой формы
Очаговая форма, которую также называют менингоэнцефалитической, считается наиболее опасной и неблагоприятной в плане течения и прогноза. В этом случае возбудитель заболевания проникает непосредственно в вещество головного и спинного мозга. Изначально у больного повышается температура до 40 градусов, возникают общая слабость, вялость, сонливость. Возможны рвота, судороги и озноб.
Характерные проявления очаговой формы клещевого энцефалита:
- галлюцинации;
- расстройства сознания;
- бред;
- нарушения дыхания и сердечной деятельности;
- нарушение симметрии лица;
- нарушения координации;
- тремор рук;
- дрожь в ногах;
- нарушение функции речевого аппарата;
- парезы и параличи мышц шеи, плеч, верхней части груди (при поражении спинного мозга);
- радикулит (при проникновении вируса энцефалита в корешки спинного мозга).
Осложнения клещевого энцефалита
Прогноз заболевания и возможные последствия зависят от формы, в которой протекает энцефалит, а также возраста и общего состояния пациента. К осложнениям после этого заболевания относят следующее:
- нарушение концентрации внимания;
- постоянное чувство усталости;
- полная или частичная потеря памяти;
- личностные изменения;
- нарушения координации;
- отек головного мозга с развитием комы, нарушением функции дыхания и кровообращения (высок риск летального исхода);
- кровоизлияние в мозг, часто приводящее к мгновенной смерти;
- сепсис;
- пневмония;
- отит;
- миокардит.
![]()
При лихорадочной форме клещевого энцефалита прогноз наиболее удачный: обычно все больные выздоравливают. При менингиальной форме прогноз менее благоприятный, но выздоровление также наступает в большинстве случаев, при этом часто наблюдаются стойкие осложнения со стороны ЦНС (мигрень, хронические головные боли). Очаговая форма наименее благоприятна в плане прогноза: около 30 человек из заболевших умирают.
Что делать, если вы обнаружили на себе клеща?
Если после прогулки или отдыха на природе вы обнаружили на себе клеща, нужно вынуть его из кожи. Действовать нужно аккуратно. Для начала нужно вымыть руки с мылом, надеть защитные перчатки и подготовить пинцет, предварительно продезинфицировав его. Существуют специальные инструменты для удаления клещей — выкручиватели, но они есть не у каждого.
Концами пинцета нужно захватить тельце клеща как можно ближе к коже. Его нужно тянуть очень аккуратно и медленно, чтобы не оторвать головку.
После извлечения клеща руки, инструмент и место, к которому присосался паразит, продезинфицировать.
Еще один способ извлечь клеща — воспользоваться ниткой. После подготовки места прикрепления клеща и рук продезинфицировать нитку и завязать ее узлом у самого хоботка. Плавно потянуть клеща вверх, не скручивая, чтобы не оторвать головку.
Ни в коем случае нельзя брать паразита руками, пытаясь убрать его с кожи или с животного. Делать это можно только в перчатках. Также запрещено лить на клеща растительное масло, бензин и алкоголь, чтобы задушить его. В таких условиях он может из-за нехватки воздуха выпустить еще больше слюны в рану, а это увеличивает риск инфицирования.
После удаления клеща нужно поместить в пробирку или любую небольшую емкость с плотно закрывающейся крышкой. Желательно поместить его на ватку, смоченную водой, чтобы он оставался жив. Паразита нужно доставить в лабораторию на анализ не позднее, чем через 3 дня после удаления.
Диагностика
Диагностика клещевого энцефалита начинается с внешнего осмотра пациента. Врач обращает внимание на такие характерные симптомы, как отечность лица и шеи, тремор рук, судорожный синдром, дезориентацию в пространстве.
Лабораторные исследования при подозрении на клещевой энцефалит включают:
- анализ спинномозговой жидкости;
- метод ИФА на определение повышенного уровня антител класса IgM к вирусу клещевого энцефалита;
- метод ПЦР (выявление РНК вируса в крови и ликворе).
Также проводится ряд инструментальных диагностических мероприятий. Это:
- электроэнцефалография;
- КТ головного мозга;
- МРТ головного мозга.
![]()
Клещевой энцефалит дифференцируют от энцефалитов и менингитов другой инфекционной природы (менингококковые, коревые, герпетические), абсцесса и опухолевых новообразований головного мозга, деменции, болезни Лайма, травматических повреждений ЦНС.
Лечение клещевого энцефалита
Все пациенты с выявленным клещевым энцефалитом госпитализируются в инфекционное или неврологическое отделение (в зависимости от того, какая форма заболевания была выявлена).
Этиотропное лечение, направленное непосредственно на вирус, предусматривает введение специфического противоклещевого иммуноглобулина. Лечебный эффект наблюдается спустя 12-24 часов после введения препарата.
В случае раннего выявления энцефалита эффект дает применение препаратов интерферона. Для предотвращения острого отека головного мозга вводят комплекс диуретиков.
В остром периоде заболевания показаны покой и строгий постельный режим.
При лихорадочной и менингеальной формах клещевого энцефалита проводят патогенетическое лечение, направленное на уменьшение интоксикации. Суть заключается в пероральном и парентеральном введении жидкости для восстановления водно-электролитного баланса и кислотно-щелочного состояния организма.
Для уменьшения отека мозга вводят инъекции глюкокортикоидов.
![]()
Пациентам с очаговой формой клещевого энцефалита назначают ноотропные препарата для уменьшения возможного неврологического эффекта. При проявлении судорожного синдрома показан длительный прием (в течение 4-6 месяцев) противоэпилептических препаратов.
Профилактика
При нахождении в местах, потенциально опасных в плане обитания иксодовых клещей, нужно тщательно закрыть тело, чтобы не оставалось открытых участков. Нужно, чтобы:
- воротник плотно прилегал к коже;
- свитер или куртка были заправлены в брюки (верх обязательно должен иметь длинные рукава);
- брюки были заправлены в обувь, которая должна быть высокой.
Для похода в лес лучше выбирать однотонную светлую одежду: на ней легче заметить клеща.
Для защиты от паразита рекомендуется использовать специальные отпугивающие средства — репелленты. Его наносят на открытые участки кожи. На одежду нужно наносить акарициды — средства, которые оказывают паралитическое воздействие на клещей.
Читайте также: