Вирусный конъюнктивит сколько дней больничный
Обновлено: 12.05.2024
Существуют следующие разновидности конъюнктивита в зависимости от причины, которая его вызвала:
- бактериальный;
- вирусный;
- грибковый;
- аллергический;
- механический.
Первые две разновидности заболевания (бактериальные, вирусный) относятся к наиболее заразным. Распространение возбудителя возможно через следующие входные пути:
- воздушно-капельный (чихание, кашля, разговор);
- тактильный (рукопожатие);
- бытовой (через личные предметы гигиены, посуду).
Если заболевший человек работает с большим количеством людей, в общепите, врач посоветует обязательно взять больничный.
Зрение можно восстановить без операции
Безоперационное лечение глаз за 1 месяц…
Вирусная и бактериальная формы конъюнктивита особенно опасны для детей, пожилых людей, больных пациентов. У них иммунитет функционирует недостаточно, поэтому риск заражения увеличивается.
Если же болезнь появилась у ребенка, больничный лист выписывают для одного из родителей. Но при этом определяется форма заболевания, ребенок периодически посещает врача. Когда риск для его здоровья миновал, он не является заразным, больничный прекращается.
Время на больничный лист зависит от нескольких факторов:
- Болезнь должна находиться в острой форме, с ярко выраженными симптомами. Состояние пациента ухудшается.
- Форма болезни. При вирусном и бактериальном конъюнктивите больничный лист дают всегда. Если у пациента аллергический, грибковый, механический тип, лист о временной нетрудоспособности выдают только в случае, если самочувствие пациента резко ухудшается, что не дает ему возможность нормально работать.
Виды и симптомы
Конъюнктива является защитным барьером для органов зрения. Именно она первой контактирует с внешними раздражителями, поэтому конъюнктива оснащена местным иммунитетом, который борется с патогенной микрофлорой, не давая микроорганизмам проникнуть внутрь глазных структур. При ослаблении иммунитета или большом количестве микробов, атакующих слизистую оболочку, развивается воспалительный процесс.
В основном заболевание развивается у взрослых, которые ежедневно контактируют с большим количеством людей. С проблемой конъюнктивита сталкиваются лица, пользующиеся контактными линзами. В этом случае патогенная микрофлора может проникнуть в слизистую оболочку из-за травмы ногтями или пальцами, возникающей при неосторожном надевании линз. Подвержены ему и дети, которые часто трут руками глаза.
Заболевание, как у взрослого, так и у ребенка имеет четко выраженные симптомы, которые настолько явно проявляются, что не заметить их просто невозможно.
- Конъюнктива краснеет и наполняется кровью.
- Веки становятся отечными.
- Глаза болят, когда человек смотрит на свет, ощущается жжение, резь, присутствие инородного предмета.
Такая симптоматика характерна для всех видов конъюнктивита. Но имеются и отличительные признаки.
Как получить больничный лист
Если у человека возникли симптомы конъюнктивита, ему необходимо обратиться к врачу. После полного осмотра пациента врач заподозрит болезнь, но диагностировать ее форму можно только с помощью лабораторных анализов:
- Бактериологический посев. Для этого на питательной среде засевают мазок из глаза пациента. Рост патогенной микрофлоры обнаруживается в течение 5-7 дней. Выявив возбудитель, врач определяет антибиотик, к которому у него есть чувствительность. Исследование проводится долго, Поэтому врач чаще всего определяет форму болезни по клинической симптоматике. Диагноз бактериальный конъюнктивит ставят, если у пациента из глаз наблюдается обильное выделение гноя, конъюнктива краснеет, образуется воспаление и отек.
- ПЦР исследование. Методика проводится быстро, в течение 1 дня. Для этого из глаз пациента берут мазок, который обследуют с помощью полуавтоматического анализатора. Он выявляет разновидность вируса, вызвавшего болезнь.
- Микроскопия. Мазок пациента исследуют в нескольких полях зрения микроскопа. Обнаруживают бактерии, грибы и их споры.
Больничный лист выдают в случае, если у человека обнаруживается вирусный или бактериальный конъюнктивит. Поэтому этих исследований достаточно.
Взрослому
Взрослому человеку необходимо обратиться к терапевту или офтальмологу. Если человек работает с большим количеством людей, его деятельность сопряжена с общественным питанием, врачи всегда выдают больничный лист, чтобы предотвратить распространение болезни.
Если у взрослого человека наблюдается аллергический, грибковый, механический тип болезни, больничный лист дают только при условии, что самочувствие пациента резко ухудшается. Для этого необходимо повышение температуры тела, отсутствие возможности раскрыть глаза, обильная отечность и воспаление.
Ребенку
Если у ребенка появились признаки воспаления конъюнктивы, родителям необходимо обратиться к педиатру или офтальмологу.
Они осмотрят глаза ребенка, проведут диагностические тесты. Чаще всего родителям всегда дают больничный лист, даже если у малыша аллергическая или грибковая форма. Это связано с тем, что при плохом самочувствии ребенок не сможет посещать детский сад или школу.
Причины возникновения воспаления
Причины появления конъюнктивита:
- Снижение активности общего иммунитета. Понижение общего иммунитета может возникнуть вследствие врожденных генетических патологий, а также приобретенных заболеваний. К приобретенным можно отнести: синдром приобретенного иммунодефицита человека, и иммунодефициты, возникающие вследствие нарушения механизмов регуляции работы иммунных органов или повреждение самих иммунных органов (лимфатических узлов, селезенки, красного костного мозга и др.). Злокачественные новообразования также служат причиной снижения эффективности общего иммунитета.
- Снижение активности местного иммунитета. Слизистая оболочка глаза является входными воротами для любой инфекции поэтому оснащена дополнительным (местным) иммунитетом, иммуноглобулинами особого типа, которые препятствуют проникновению патогенного агента внутрь организма. Не всегда снижение общего иммунитета ведет к снижению местного и наоборот.
- Большое количество микробного и/или вирусного агента, попавшее на слизистую оболочку глаза. Подобная причина конъюнктивита встречается у людей, вынужденных часто контактировать с больными или не до конца пролечившимися людьми. Например, учителя, врачи, младший и средний медицинский персонал, воспитатели в детском саду и уборщицы.
- Механическое повреждение слизистой оболочки глаза. С такой проблемой как конъюнктивита часто встречаются люди, использующие контактные линзы. При надевании или снятии линзы, очень легко повредить слизистую оболочку глаза пальцем или ногтем и вызвать бурное воспаление. Необходимо также соблюдать правила хранения и эксплуатации контактных линз.
Длительность больничного
Срок больничного зависит от формы конъюнктивита. Если она бактериальная, врач посоветует взять лист о временной нетрудоспособности на 10-14 дней. При вирусной форме болезнь длится дольше. Например, при аденовирусе минимальный срок больничного листа составляет две недели, а при гриппозном конъюнктивите в тяжелой форме – 1 месяц.
Некоторые заболевшие люди не хотят брать больничный лист при заболевании, так как при этом они потеряют часть зарплаты. В этом случае рекомендуется взять минимальный срок отдыха на время лечения, чтобы восстановить свои силы, не распространить болезнь среди людей.
Мнение врачей

Врачи советуют обращаться за помощью к специалистам, а не заниматься самолечением. Только профессионал сможет определить серьезность болезни и подсказать, нужно открывать больничный или нет. Осложнения при офтальмологических заболеваниях могут давать не только снижение остроты зрения, но и полную утрату зрительной функции. Поэтому следует:
- оформить лист нетрудоспособности, если самочувствие не позволяет нормально работать;
- обращаться к врачу сразу, как только заболели.
Бюллетень является не только медицинским документом, но и юридическим обоснованием того, что можно законно отсутствовать на работе. Сроки отсутствия закреплены Законом и гарантируют работнику продление периода нетрудоспособности до полного восстановления после болезни.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Ориентировочные сроки
На сколько дней дают больничный при конъюнктивите, зависит от тяжести состояния пациента, успешности проводимой терапии. Минимальный срок, на который врач может выписать освобождение от работы, составляет 3-4 дня. При наличии осложнений человеку выдают лист о нетрудоспособности на 2-3 недели и более. Примерные сроки нахождения на больничном при разных формах конъюнктивита приведены ниже в таблице.
| Тип конъюнктивита | Средняя длительность листка о нетрудоспособности в днях |
| Бактериальная форма болезни: | |
| возбудителем является стафилококк | 5-6 |
| возбудитель – хламидиозная инфекция | 15 |
| Вирусный вид патологии | 14-60 |
| Слизисто-гнойная форма | 7-14 |
Несколько советов
Конъюнктивит любого типа у взрослых может не исчезать месяц, а то и больше. Если больной часто и долго мучается воспалением органов зрения, тогда следует говорить о хроническом течении.
Лечиться следует обязательно и, главное, вовремя. В противном случае, острота зрения понизится, а глаза будут быстро уставать.
Сколько обычно человеку приходится лечить данный недуг? Помимо перечисленных условий значение имеет и то, как хорошо больной каждый день соблюдает личную гигиену во время течения заболевания. У него должны быть только свои вещи, которые другим давать нельзя. Кроме того, когда коньюктивит заразный, то желательно с окружающими общаться как можно меньше, особенно с детьми. То есть следует воздерживаться от выхода на работу.
Воспаление слизистой без внимания оставлять не рекомендуется. Ведь порой оно бывает достаточно сложным и тяжелым. Стоит отказаться от самостоятельного подбора препаратов, иначе длительность терапии растянется на месяц и больше. Помнить нужно каждому, что причина и день, когда лечение было начато, значительным образом влияют на то, как быстро болезнь пройдет. Но главное – о зрительном аппарате следует заботиться регулярно, соблюдая меры профилактики. И тогда, возможно, никакого лечения не понадобится.
Конъюнктивитом называется группа воспалительных заболеваний конъюнктивы – тонкой прозрачной слизистой оболочки, которая выстилает веки изнутри и склеру (поверхность глаза). Конъюнктивит вызывается различными причинами, от этого зависит, каким будет лечение. Из статьи вы узнаете, что представляет собой эта болезнь, как она протекает у взрослых и как от нее избавиться.

Полезное видео

Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть.
Не говоря о прогрессировании патологий и полной слепоте.

Больничный лист – это документ, подтверждающий временную нетрудоспособность и объясняющий причину неявки на работу.
На его основании официально оформленному работнику начисляется пособие.
Документ открывается по назначению врача, после постановки диагноза и решения о том, что пациент временно не способен выполнять свои служебные обязанности.
Если болеет ребенок
Это связано с тем, что ребенок ввиду плохого самочувствия не может посещать садик или школу. При выдаче листа нетрудоспособности по уходу, врач учитывает тяжесть и вид патологии. Ребенку необходимо периодически посещать доктора для оценки состояния конъюнктивы, эффективности лечения.
Когда риск для здоровья становится минимальным, больной перестает быть заразным, тогда листок о нетрудоспособности закрывают. Таким образом, лист о временной нетрудоспособности при конъюнктивите выдают в том случае, если у человека выявлен вирусный либо бактериальный тип патологии, болезнь протекает остро, сопровождается ярко выраженной неприятной симптоматикой.
Для получения освобождения от работы необходимо пройти обследование, записаться на прием к офтальмологу. Если конъюнктивит развился у ребенка, тогда одному из родителей педиатр дает больничный по уходу. Длительность освобождения от работы определяется формой патологии, тяжестью ее течения.
или через форму обратной связи, расположенную ниже.
Конъюнктивит – заболевание воспалительного характера, вызываемое патогенными микроорганизмами, такими как, например, стрептококки и стафилококк. Возбудителем конъюнктивита в редких случаях может стать также вирус. При конъюнктивите воспаляется оболочка глаза, покрывающая его наружную часть и внутреннюю поверхность века.

Влияние различных факторов на продолжительность домашнего лечения
Домашняя изоляция пациента при воспалении конъюнктивы длится от 3 до 7 дней. В дальнейшем она может быть продлена до трёх и более недель.
Вид заболевания
Вид конъюнктивита влияет на длительность нетрудоспособности. Первоначальный срок больничного определяет врач на основании предположений о скорости выздоровления пациента.
- При бактериальном конъюнктивите больничный лист открывается на 5-15 дней в зависимости от возбудителя. Стафилококковая инфекция вылечивается за 5-6 дней, хламидиозная — за 15 дней. Действие документа продлевается, если пациент не выздоровел.
- При вирусной природе заболевания больничный может длиться до двух месяцев.
- При других видах слизисто-гнойного конъюнктивита нетрудоспособность продлится 1-2 недели.
Форма

Выдача больничного листа взрослым зависит от формы заболевания. Острая форма имеет ярко выраженные клинические признаки, поэтому терапия в домашних условиях показана в обязательном порядке.
Длительность его первоначально составляет семь дней. Далее обычно требуется продление до полного выздоровления (в среднем до 3 недель).
Воспаление глаз может протекать в подострой форме, когда все признаки выражены незначительно. В этом случае врач может не назначать домашнюю изоляцию пациента, диагностировав аллергическую природу. Если определена вирусная или бактериальная инфекция подострого или хронического течения, то листок нетрудоспособности будет выдан на 7-14 дней.
Профессия
Помимо вида и формы заболевания на продолжительность домашнего лечения влияет сфера деятельности пациента. Больничный лист на максимальный срок дают гражданам, которые весь рабочий день окружены людьми. Это сотрудники медицинских организаций, учителя, воспитатели детского сада. Сроки обусловлены высокой заразностью конъюнктивита.
Виды и симптомы
Конъюнктива является защитным барьером для органов зрения. Именно она первой контактирует с внешними раздражителями, поэтому конъюнктива оснащена местным иммунитетом, который борется с патогенной микрофлорой, не давая микроорганизмам проникнуть внутрь глазных структур. При ослаблении иммунитета или большом количестве микробов, атакующих слизистую оболочку, развивается воспалительный процесс.
В основном заболевание развивается у взрослых, которые ежедневно контактируют с большим количеством людей. С проблемой конъюнктивита сталкиваются лица, пользующиеся контактными линзами. В этом случае патогенная микрофлора может проникнуть в слизистую оболочку из-за травмы ногтями или пальцами, возникающей при неосторожном надевании линз. Подвержены ему и дети, которые часто трут руками глаза.
Заболевание, как у взрослого, так и у ребенка имеет четко выраженные симптомы, которые настолько явно проявляются, что не заметить их просто невозможно.
- Конъюнктива краснеет и наполняется кровью.
- Веки становятся отечными.
- Глаза болят, когда человек смотрит на свет, ощущается жжение, резь, присутствие инородного предмета.
Такая симптоматика характерна для всех видов конъюнктивита. Но имеются и отличительные признаки.
Когда дают больничный и как его получить

Некоторые виды конъюнктивита быстро передаются воздушно-капельным путем. Заболевший становится источником опасности для окружающих людей, особенно с ослабленным иммунитетом (дети, старики, больные). Поэтому при обнаружении первых признаков нужно обратиться к офтальмологу. Для врача не составит труда диагностировать заболевание сразу после осмотра. Но для назначения лечения необходимо определить разновидность конъюнктивита, что офтальмолог делает с помощью диагностики. После этого решается вопрос о предоставлении листка временной нетрудоспособности.
Не во всех случаях врач может оформить больничный лист. Дают ли его зависит от:
- Формы заболевания. Лист временной нетрудоспособности при любом виде конъюнктивита выдается, если болезнь находится в острой форме и проявляется ярко выраженными симптомами. При подострой и хронической форме симптоматика заболевания выражена не очень сильно. В этом случае вопрос – дадут ли больничный лист, будет зависеть от лечащего врача.
- Разновидности воспаления. При заразных типах заболевания у взрослых лист нетрудоспособности выдадут обязательно. А при аллергическом и контактном конъюнктивите доктор может отказать, если отсутствуют ярко выраженные признаки.
Как долго лечится конъюнктивит
Конъюнктивит – одно из самых распространенных офтальмологических заболеваний, с которым наверняка хоть раз в жизни сталкивался и взрослый, и ребенок. Болезнь сама по себе не относится к тяжелым и не несет прямой угрозы здоровью человека. Однако она крайне неприятна и может сильно испортить планы, что всегда огорчает. Потому, если поставлен подобный диагноз, один из самых частых вопросов у взрослых: сколько длится конъюнктивит и дают ли больничный на этот период.
Тем более интересует этот вопрос мам, если конъюнктивит обнаружен у детей, ведь смотреть на страдающего малыша очень тяжело. Продолжительность заболевания обусловлена, в первую очередь, его формой и своевременностью обращения к врачу. Но существует еще несколько немаловажных нюансов, от которых зависит, через сколько дней проходит конъюнктивит. Что такое конъюнктивит, каких форм он бывает, в чем особенности лечения – ниже.
Длительность больничного
Минимальный срок, на который человека, имеющего конъюнктивит, освобождают от работы, а детей от посещения образовательных учреждений составляет 3 дня, максимальный – 21 день (в сложных случаях). На сколько дней оформлять больничный решает офтальмолог. Все будет зависеть от формы конъюнктивита и от особенностей организма конкретного человека (его иммунитета, быстроты ответной реакции на лечение).
Дают ли больничный на более длительный срок зависит от места работы пациента. Если у взрослых, заболевших конъюнктивитом, работа связана с общепитом, или он трудится в образовательных, медицинских учреждениях, в других сферах, предполагающих контакт с большим количеством людей, то срок больничного может быть продлен. На время лечения следует свести к минимуму общение со своими домочадцами, особенно если среди них есть дети, подростки, пожилые, так как они особо восприимчивы к микробам. Обязательно нужно следовать рекомендациям врача, вовремя принимать лекарства, использовать отдельные бытовые предметы.
Конъюнктивит – очень неприятное воспалительное заболевание. К тому же некоторые его разновидности заразны и опасны для окружающих.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Конъюнктивит – воспаление поверхностных структур глаз, которое бывает в различных формах.
В зависимости от разновидности причины, вызвавшей заболевание, человек может быть заразным или нет.
Чтобы выявить форму болезни, назначают лабораторные тесты. Если определяется вирусный или бактериальный конъюнктивит, он относится к наиболее заразным формам, быстро распространяющимся среди людей. В этом случае врач посоветует взять больничный лист.
Как не заразиться
Инфекционные (бактериальный и вирусный) конъюнктивиты легко передаются. Заразиться можно через предметы обихода или просто находясь с больным в одном помещении.
Постарайтесь максимально избегать контакта с больным. Соблюдайте гигиену: не пользуйтесь одним полотенцем, чаще мойте руки с мылом, не касайтесь глазных капель больного – их нужно выбросить сразу после окончания использования. Личную посуду и предметы гигиены больного храните отдельно. Полотенце для лица человека с конъюнктивитом необходимо менять ежедневно, предварительно проглаживая его утюгом. То же самое стоит делать и с наволочкой. В комнате регулярно проводите влажную уборку.
Когда дают больничный при конъюнктивите
Существуют следующие разновидности конъюнктивита в зависимости от причины, которая его вызвала:
Первые две разновидности заболевания (бактериальные, вирусный) относятся к наиболее заразным. Распространение возбудителя возможно через следующие входные пути:
- воздушно-капельный (чихание, кашля, разговор);
- тактильный (рукопожатие);
- бытовой (через личные предметы гигиены, посуду).
Если заболевший человек работает с большим количеством людей, в общепите, врач посоветует обязательно взять больничный.
Безоперационное лечение глаз за 1 месяц.
Вирусная и бактериальная формы конъюнктивита особенно опасны для детей, пожилых людей, больных пациентов. У них иммунитет функционирует недостаточно, поэтому риск заражения увеличивается.
Если же болезнь появилась у ребенка, больничный лист выписывают для одного из родителей. Но при этом определяется форма заболевания, ребенок периодически посещает врача. Когда риск для его здоровья миновал, он не является заразным, больничный прекращается.
Время на больничный лист зависит от нескольких факторов:
- Болезнь должна находиться в острой форме, с ярко выраженными симптомами . Состояние пациента ухудшается.
- Форма болезни . При вирусном и бактериальном конъюнктивите больничный лист дают всегда. Если у пациента аллергический, грибковый, механический тип, лист о временной нетрудоспособности выдают только в случае, если самочувствие пациента резко ухудшается, что не дает ему возможность нормально работать.
Если болеет ребенок
Это связано с тем, что ребенок ввиду плохого самочувствия не может посещать садик или школу. При выдаче листа нетрудоспособности по уходу, врач учитывает тяжесть и вид патологии. Ребенку необходимо периодически посещать доктора для оценки состояния конъюнктивы, эффективности лечения.
Когда риск для здоровья становится минимальным, больной перестает быть заразным, тогда листок о нетрудоспособности закрывают. Таким образом, лист о временной нетрудоспособности при конъюнктивите выдают в том случае, если у человека выявлен вирусный либо бактериальный тип патологии, болезнь протекает остро, сопровождается ярко выраженной неприятной симптоматикой.
Для получения освобождения от работы необходимо пройти обследование, записаться на прием к офтальмологу. Если конъюнктивит развился у ребенка, тогда одному из родителей педиатр дает больничный по уходу. Длительность освобождения от работы определяется формой патологии, тяжестью ее течения.
или через форму обратной связи, расположенную ниже.
Конъюнктивит – это воспалительное заболевание внешней слизистой оболочки глаза (конъюнктивы). Вызывается оно патогенными микроорганизмами, вирусами. Развивается болезнь в результате снижения защитных сил организма, генетических патологий, злокачественных новообразований.
Как получить больничный лист
Если у человека возникли симптомы конъюнктивита, ему необходимо обратиться к врачу. После полного осмотра пациента врач заподозрит болезнь, но диагностировать ее форму можно только с помощью лабораторных анализов:
- Бактериологический посев . Для этого на питательной среде засевают мазок из глаза пациента. Рост патогенной микрофлоры обнаруживается в течение 5-7 дней. Выявив возбудитель, врач определяет антибиотик, к которому у него есть чувствительность. Исследование проводится долго, Поэтому врач чаще всего определяет форму болезни по клинической симптоматике. Диагноз бактериальный конъюнктивит ставят, если у пациента из глаз наблюдается обильное выделение гноя, конъюнктива краснеет, образуется воспаление и отек.
- ПЦР исследование . Методика проводится быстро, в течение 1 дня. Для этого из глаз пациента берут мазок, который обследуют с помощью полуавтоматического анализатора. Он выявляет разновидность вируса, вызвавшего болезнь.
- Микроскопия . Мазок пациента исследуют в нескольких полях зрения микроскопа. Обнаруживают бактерии, грибы и их споры.
Можно ли заразиться конъюнктивитом бактериальной формы?
Бактериальная форма болезни передается через бытовые контакты, например, при рукопожатии, использовании чужих предметов личной гигиены: полотенца, носового платка, декоративной косметики. Эта разновидность конъюнктивита имеет еще один способ передачи. Передается болезнь и через кровь, но такие случаи очень редко встречаются.

Заболеть конъюнктивитом бактериальной формы особенно опасно для беременных женщин. Присутствие в организме будущей мамы патогенных бактерий часто становится причиной рождения инфицированного ребенка. Инкубационный период заболевания довольно короткий. Первые симптомы обычно появляются спустя пару дней после попадания патогенных бактерий в организм.
Длительность больничного
Срок больничного зависит от формы конъюнктивита. Если она бактериальная, врач посоветует взять лист о временной нетрудоспособности на 10-14 дней. При вирусной форме болезнь длится дольше. Например, при аденовирусе минимальный срок больничного листа составляет две недели, а при гриппозном конъюнктивите в тяжелой форме – 1 месяц.
Некоторые заболевшие люди не хотят брать больничный лист при заболевании, так как при этом они потеряют часть зарплаты. В этом случае рекомендуется взять минимальный срок отдыха на время лечения, чтобы восстановить свои силы, не распространить болезнь среди людей.
Полезное видео

Плохое зрение значительно ухудшает качество жизни, лишает возможности видеть мир таким, каким он есть.
Не говоря о прогрессировании патологий и полной слепоте.

Больничный лист – это документ, подтверждающий временную нетрудоспособность и объясняющий причину неявки на работу.
На его основании официально оформленному работнику начисляется пособие.
Документ открывается по назначению врача, после постановки диагноза и решения о том, что пациент временно не способен выполнять свои служебные обязанности.
Влияние различных факторов на продолжительность домашнего лечения
Домашняя изоляция пациента при воспалении конъюнктивы длится от 3 до 7 дней. В дальнейшем она может быть продлена до трёх и более недель.
Вид заболевания
Вид конъюнктивита влияет на длительность нетрудоспособности. Первоначальный срок больничного определяет врач на основании предположений о скорости выздоровления пациента.
- При бактериальном конъюнктивите больничный лист открывается на 5-15 дней в зависимости от возбудителя. Стафилококковая инфекция вылечивается за 5-6 дней, хламидиозная — за 15 дней. Действие документа продлевается, если пациент не выздоровел.
- При вирусной природе заболевания больничный может длиться до двух месяцев.
- При других видах слизисто-гнойного конъюнктивита нетрудоспособность продлится 1-2 недели.
Форма

Выдача больничного листа взрослым зависит от формы заболевания. Острая форма имеет ярко выраженные клинические признаки, поэтому терапия в домашних условиях показана в обязательном порядке.
Длительность его первоначально составляет семь дней. Далее обычно требуется продление до полного выздоровления (в среднем до 3 недель).
Воспаление глаз может протекать в подострой форме, когда все признаки выражены незначительно. В этом случае врач может не назначать домашнюю изоляцию пациента, диагностировав аллергическую природу. Если определена вирусная или бактериальная инфекция подострого или хронического течения, то листок нетрудоспособности будет выдан на 7-14 дней.
Профессия
Помимо вида и формы заболевания на продолжительность домашнего лечения влияет сфера деятельности пациента. Больничный лист на максимальный срок дают гражданам, которые весь рабочий день окружены людьми. Это сотрудники медицинских организаций, учителя, воспитатели детского сада. Сроки обусловлены высокой заразностью конъюнктивита.
На сколько дней выдается больничный

Выдача листа нетрудоспособности регламентирована приказом министерства образования.
В нём говорится об обязательном домашнем лечении заразного конъюнктивита у работников сферы общественного питания, медицины и образования.
В приказе оговорены средние сроки, которые варьируются от нескольких дней до трёх недель. В среднем лечение до полного выздоровления длится две недели.
Можно ли заразиться конъюнктивитом повторно?

Можно повторно заболеть конъюнктивитом при недостатке витаминов — гиповитаминозе. Некоторые хронические заболевания также повышают риск заражения, например, сахарный диабет, а также патологии органов желудочно-кишечного тракта: гастрит, холецистит, панкреатит. Прием кортикостероидных препаратов также повышает риск повторного заражения у взрослых.
Конъюнктивит – воспаление поверхностных структур глаз, которое бывает в различных формах.
В зависимости от разновидности причины, вызвавшей заболевание, человек может быть заразным или нет.
Чтобы выявить форму болезни, назначают лабораторные тесты. Если определяется вирусный или бактериальный конъюнктивит, он относится к наиболее заразным формам, быстро распространяющимся среди людей. В этом случае врач посоветует взять больничный лист.
Когда дают больничный при конъюнктивите
Существуют следующие разновидности конъюнктивита в зависимости от причины, которая его вызвала:
Первые две разновидности заболевания (бактериальные, вирусный) относятся к наиболее заразным. Распространение возбудителя возможно через следующие входные пути:
- воздушно-капельный (чихание, кашля, разговор);
- тактильный (рукопожатие);
- бытовой (через личные предметы гигиены, посуду).
Если заболевший человек работает с большим количеством людей, в общепите, врач посоветует обязательно взять больничный.
Вирусная и бактериальная формы конъюнктивита особенно опасны для детей, пожилых людей, больных пациентов. У них иммунитет функционирует недостаточно, поэтому риск заражения увеличивается.
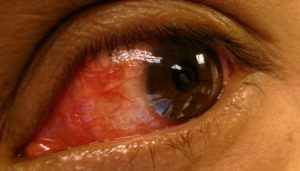
Если же болезнь появилась у ребенка, больничный лист выписывают для одного из родителей. Но при этом определяется форма заболевания, ребенок периодически посещает врача. Когда риск для его здоровья миновал, он не является заразным, больничный прекращается.
Время на больничный лист зависит от нескольких факторов:
- Болезнь должна находиться в острой форме, с ярко выраженными симптомами . Состояние пациента ухудшается.
- Форма болезни . При вирусном и бактериальном конъюнктивите больничный лист дают всегда. Если у пациента аллергический, грибковый, механический тип, лист о временной нетрудоспособности выдают только в случае, если самочувствие пациента резко ухудшается, что не дает ему возможность нормально работать.
Как получить больничный лист
Если у человека возникли симптомы конъюнктивита, ему необходимо обратиться к врачу. После полного осмотра пациента врач заподозрит болезнь, но диагностировать ее форму можно только с помощью лабораторных анализов:
- Бактериологический посев . Для этого на питательной среде засевают мазок из глаза пациента. Рост патогенной микрофлоры обнаруживается в течение 5-7 дней. Выявив возбудитель, врач определяет антибиотик, к которому у него есть чувствительность. Исследование проводится долго, Поэтому врач чаще всего определяет форму болезни по клинической симптоматике. Диагноз бактериальный конъюнктивит ставят, если у пациента из глаз наблюдается обильное выделение гноя, конъюнктива краснеет, образуется воспаление и отек.
- ПЦР исследование . Методика проводится быстро, в течение 1 дня. Для этого из глаз пациента берут мазок, который обследуют с помощью полуавтоматического анализатора. Он выявляет разновидность вируса, вызвавшего болезнь.
- Микроскопия . Мазок пациента исследуют в нескольких полях зрения микроскопа. Обнаруживают бактерии, грибы и их споры.
Больничный лист выдают в случае, если у человека обнаруживается вирусный или бактериальный конъюнктивит. Поэтому этих исследований достаточно.
Взрослому
Взрослому человеку необходимо обратиться к терапевту или офтальмологу. Если человек работает с большим количеством людей, его деятельность сопряжена с общественным питанием, врачи всегда выдают больничный лист, чтобы предотвратить распространение болезни.
Если у взрослого человека наблюдается аллергический, грибковый, механический тип болезни, больничный лист дают только при условии, что самочувствие пациента резко ухудшается. Для этого необходимо повышение температуры тела, отсутствие возможности раскрыть глаза, обильная отечность и воспаление.
Ребенку
Если у ребенка появились признаки воспаления конъюнктивы, родителям необходимо обратиться к педиатру или офтальмологу.

Они осмотрят глаза ребенка, проведут диагностические тесты. Чаще всего родителям всегда дают больничный лист, даже если у малыша аллергическая или грибковая форма. Это связано с тем, что при плохом самочувствии ребенок не сможет посещать детский сад или школу.
Если отказывают в выдаче больничного
Если врач поверхностно осмотрел глаза больного и не дал больничный, пациент может самостоятельно пройти лабораторные анализы . После определения бактериальной или вирусной формы конъюнктивита человеку необходимо повторно обратиться к врачу с просьбой о больничном.
Если же у человека наблюдается аллергический, грибковый, механический конъюнктивит, и больничный не дали, возможно прошение у работодателя отпуска за свой счет.
Длительность больничного
Срок больничного зависит от формы конъюнктивита. Если она бактериальная, врач посоветует взять лист о временной нетрудоспособности на 10-14 дней. При вирусной форме болезнь длится дольше. Например, при аденовирусе минимальный срок больничного листа составляет две недели, а при гриппозном конъюнктивите в тяжелой форме – 1 месяц.
Некоторые заболевшие люди не хотят брать больничный лист при заболевании, так как при этом они потеряют часть зарплаты. В этом случае рекомендуется взять минимальный срок отдыха на время лечения, чтобы восстановить свои силы, не распространить болезнь среди людей.
Что такое острый ларингит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Столяровой Елены Александровны, аллерголога со стажем в 16 лет.
Над статьей доктора Столяровой Елены Александровны работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Острый ларингит — острое воспалительное заболевание слизистой оболочки гортани длительностью до трёх недель. Проявляется болями в горле при глотании и попытке говорить, изменением голоса (осиплостью, хрипотой), лающим кашлем, затруднённым дыханием (стридором), а также возможным повышением температуры тела и ухудшением самочувствия [1] .
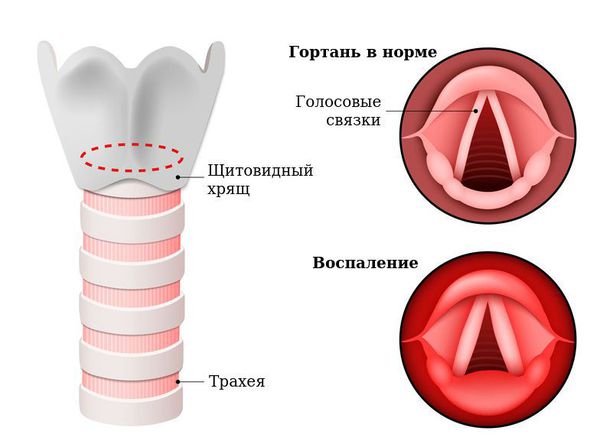
Причины острого ларингита могут быть инфекционными (связанными с патогенными микроорганизмами) и неинфекционными (асептическими).
Инфекционные причины:
- Вирусы (70 % случаев ларингита) — чаще всего риновирусы, респираторно-синцитиальный вирус (RSV), аденовирус, грипп A или B, вирус парагриппа типа 1 и 2. Гораздо реже ларингит вызывают вирусы герпеса, Эпштейна — Барр, Коксаки, ВИЧ — эти возбудители, как правило, поражают людей с ослабленным иммунитетом [8] .
- Бактерии — чаще всего гемофильная палочка типа В (22-35 %). Этот же возбудитель вызывает опасное для жизни заболевание — эпиглоттит ( воспаление области надгортанника и окружающей его клетчатки) . Также причиной ларингита могут быть бета-гемолитический стрептококк, мораксела катаралис (2-10 %) и золотистый стафилококк (MRSA) — до 33 %. Другие бактериальные инфекции гораздо реже вызывают острый ларингит: респираторные хламидии и микоплазмы, коклюш, сифилис, туберкулёз, дифтерия[10] .
Неинфекционные причины:
- Травма (физическая или фонотравма). Фонотравма может быть вызвана криком или пением, а также интубацией трахеи. К физической относится тупая или проникающая травма гортани и аспирация (вдыхание) инородного тела. Очень важно исключать аспирацию инородного тела, особенно у детей. Инородные предметы часто не замечают, пропускают и ошибочно диагностируют рецидивирующий хронический ларингит [9] .
- Аллергия. Острый аллергический ларингит (в виде анафилаксии и ангионевротического отёка) возникает после повторного воздействия причинно-значимого аллергена и может быстро стать опасным для жизни. Чаще всего причинами аллергического отёка гортани являются:
- пища (молоко, орехи, морепродукты, рыба, соя, пшеница);
- пыльца различных растений;
- лекарства;
- косметика, парфюмерия, бытовая химия;
- укусы насекомых;
- животные.
Если острый ларингит вызван вирусной инфекцией, то больной заразен для окружающих примерно 3-7 дней.
Факторы риска острого ларингита:
В Великобритании частота встречаемости острого ларингита в 2011 году составляла 5,9 случаев на 100 тыс. человек в неделю, независимо от возраста [30] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы острого ларингита
- дисфония — хрипота, осиплость, которая может иметь форму напряжённого либо слабого голоса или афонию (полное отсутствие голоса);
- сухой лающий кашель (американцы говорят "как у тюленя");
- одышка из-за нарушения проходимости дыхательных путей (встречается в тяжёлых случаях заболевания);
- дисфагия (нарушение глотания);
- одинофагия (ощущение боли во время прохождения пищи по пищеводу);
- сухость, боль и ощущение комка в горле;
- зуд горла.
При инфекционном процессе возможно сочетание с лихорадкой, насморком и нарушением общего самочувствия [3] .
Патогенез острого ларингита
Гортань (Larynx) — это условная граница, разделяющая верхние и нижние дыхательные пути. Это своеобразный музыкальный инструмент в человеческом организме, дарующий голос. Он построен по принципу аппарата движения — в нём есть скелет (хрящи гортани) и его соединения (связки и суставы). На этом каркасе есть две полосы мышц (голосовые связки), которые тянутся вдоль верхней части дыхательной трубки (трахеи). Движения и вибрации этих мышц позволяют говорить, петь и шептать.
Кроме голосообразующей функции гортань выполняет ещё и защитную функцию. Когда мы глотаем, гортань закрывает свой вход, чтобы пища и жидкости попадали в пищевод, а не в дыхательные пути [4] .
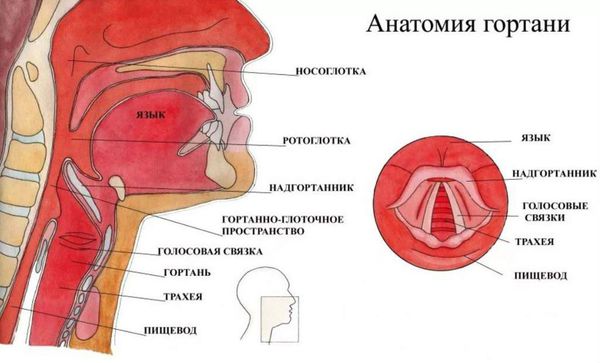
Вне зависимости от причины, воспаление вызывает отёк голосовых связок и сужение просвета между ними. Возникает распад белков, что приводит к повышению осмотического и онкотического давления в повреждённых тканях. Из-за разницы в давлении в область повреждения устремляется жидкость, что приводит к появлению отёков. В слизистой оболочке гортани появляются изменения:
- Катаральные (связанные с воспалением слизистых оболочек): гиперсекреция слизистых желёз, отёк, покраснение. Наблюдаются п ри вирусных инфекциях.
- Выраженные отёчные — при аллергии.
- Инфильтративные (скопление в тканях организма клеток с примесью крови и лимфы) — характерны для новообразований и химических поражений (при воздействии кислот, щёлочей и других едких жидкостей);
- Гнойные — при бактериальных инфекциях [5] .
В ответ на раздражители слизистая оболочка гортани начинает продуцировать слизь, которая также может закупоривать дыхательный просвет, как пробка. Слизь образуется специальными клетками, которые называются бокаловидными. Они располагаются в слизистой оболочке и подслизистых железах. Слизь служит для защиты эпителиальных клеток от инфекционных агентов, аллергенов и раздражающих веществ. Именно поэтому курильщики страдают постоянным кашлем с отхождением мокроты. Увеличение секреции слизи в дыхательных путях — это маркер многих распространённых заболеваний, таких как ОРВИ или аллергия.
Голосовые связки из-за отёка слизистой утолщаются и не могут колебаться, голос меняется, становится осипшим или вовсе исчезает. В тяжёлых случаях связки могут практически смыкаться, вызывая одышку, шумное сиплое дыхание из-за невозможности сделать вдох. Такое состояние называется стенозом гортани, другое название — ложный круп (от шотландского "croup" — каркать). Это жизнеугрожающее состояние, которое характеризуется лающим кашлем, часто сопровождается инспираторной одышкой (затруднённым вдохом) и охриплостью голоса. Обычно наблюдается у детей в возрасте 6-36 месяцев, чаще всего на фоне переносимой вирусной инфекции: парагриппа — 50 %, гриппа — 23 %, аденовирусной инфекции — 21 %, риновирусной инфекции — 5 % [6] .
Классификация и стадии развития острого ларингита
По характеру возбудителя:
- бактериальный;
- вирусный;
- грибковый;
- специфический.
Виды острого ларингита:
- Флегмонозный ларингит — острый ларингит с образованием абсцесса (скоплением гноя) . Проявляется резкими болями при глотании и попытке говорить, лихорадкой, а также образованием инфильтрата в тканях гортани.
- Острый хондроперихондрит гортани — острое воспаление хрящей гортани.
Формы острого ларингита:
- Катаральный. Проявляется дисфонией, охриплостью голоса, першением, саднением и сухостью в горле при нормальной или субфебрильной температуре (37,1-38,0 °C). Иногда больные жалуются на сухой кашель, который в дальнейшем сопровождается отхаркиванием мокроты.
- Отёчный. Процесс не ограничивается слизистой оболочкой, а распространяется на глубжележащие ткани (мышечный аппарат, связки, надхрящницу). Пациенты жалуются на боль, усиливающуюся при глотании, выраженную хрипоту и осиплость голоса, высокую температуру, плохое самочувствие. Характерно появление кашля с отхаркиванием густой слизисто-гнойной мокроты. Возможно нарушение дыхания. Регионарные лимфатические узлы уплотнены, болезненны при пальпации (прощупывании).
- Флегмонозный. Боль становится сильнее, нарастает температура, ухудшается общее состояние, затрудняется дыхание, вплоть до асфиксии.
- Инфильтративный. Определяют значительную инфильтрацию, покраснение, увеличение в объёме и нарушение подвижности поражённого отдела гортани. Часто обнаруживается фибринозный налёт.
- Абсцедирующий — острый ларингит с образованием абсцесса. Проявляется резкими болями при глотании и фонации, которые распространяются на ухо. Также характерно повышение температуры тела и наличие плотного инфильтрата в тканях гортани [7] .
Осложнения острого ларингита
- Жизнеугрожающая обструкция верхних дыхательных путей, требующая неотложного врачебного вмешательства в дыхательные пути, такого как трахеотомия или интубация.
- Распространение воспалительных изменений на здоровые дыхательные пути — трахею, бронхи и лёгкие.
- Хронический ларингит. Развивается из-за повторяющегося острого ларингита или длительных воспалительных процессов в носу, его придаточных пазухах или глотке. Хронический ларингит может негативно повлиять на физическое здоровье, качество жизни, психологическое благополучие и профессиональную деятельность, если не будет должным образом лечиться. Такие пациенты обязательно должны наблюдаться у отоларинголога и фониатра, т. к. практически все хронические ларингиты являются предраковыми состояниями [22][30] .
- Стойкое нарушение голоса, особенно при хроническом ларингите.
- Гнойные осложнения в виде флегмоны шеи и абсцессов [21] .
Диагностика острого ларингита
Диагностика основывается на жалобах пациента на осиплость голоса, лающий кашель и хрипоту. Врач обязательно должен подробно опросить больного и выяснить, есть ли у него одышка, была ли травма незадолго до обращения и др.
Далее следует провести физикальный осмотр и определить, нет ли воспаления соседних участков — миндалин, глотки или носа. Воспаление часто говорит о наличии инфекционного заболевания.
Возможно проведение вокальной оценки с использованием специальных шкал, например шкалы GRBAS:
- Grade — общая тяжесть имеющихся нарушений.
- Roughness — грубость/изломанность голоса.
- Вreathiness — одышка.
- Asthenia — астеничность, слабость голоса.
- Strain — напряжение.
Каждый симптом оценивается отдельно:
- 0 класс — нормально;
- 1 класс — лёгкая степень;
- 2 класс — средняя степень;
- 3 класс — высокая степень.
Есть более простая шкала:
- 1 класс — субъективно нормальный голос;
- 2 класс — лёгкая дисфония;
- 3 класс — умеренная дисфония;
- 4 класс — тяжёлая дисфония;
- 5 класс – афония (полное отсутствие голоса).
Проведение ларингоскопии — внешнего осмотра гортани и дыхательных путей зеркалом.
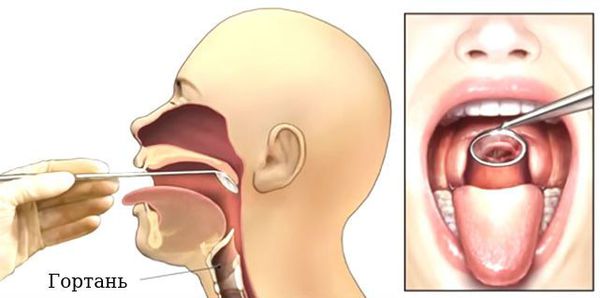
При необходимости используется ларингоскоп — эндоскопический прибор, позволяющий оценить отёк голосовых связок, скопление слизи, покраснение слизистой оболочки гортани и различные образования [17] [18] .
Ларингоскопия обязательна к выполнению, если:
- симптомы сохраняются более трёх недель;
- есть настораживающие признаки, такие как стридор (свистящее, шумное дыхание), курение, потеря веса, нарушение акта глотания [19] ;
- недавняя операция на шее, эндотрахеальная интубация, проведение лучевой терапии.
Жёсткая ларингоскопия (под общим наркозом) проводится в случае подозрения на атипичное поражение (узелки, полипы, предраковые или злокачественные новообразования), а также когда необходима биопсия.
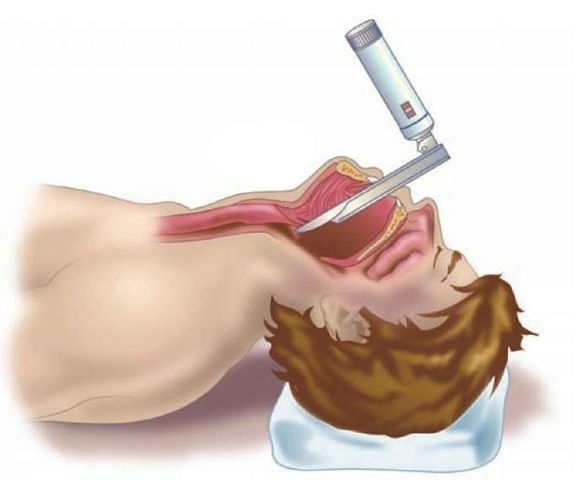
Возможно обнаружение при биопсии гортани эозинофилов (клеток, часто участвующих в реализации аллергического воспаления). В этом случае необходимо проведение комплексного обследования — эндоскопии дыхательных путей в сочетании с аллергологическими тестами и обследованием желудочно-кишечного тракта [20] . У 33 % больных с выявленными эозинофилами в гортани обнаруживали эозинофильный эзофагит — воспаление пищевода с преобладанием эозинофилов.
Пациентам с подозрением на ГЭР (гастроэзофагиальный рефлюкс) и ГЭРБ (гастроэзофагеальную рефлюксную болезнь) необходимо проконсультироваться у гастроэнтеролога и провести дообследование (ФГДС и пр.).
Лабораторное обследование назначается по показаниям, чаще всего это клинический анализ крови и анализ на С-реактивный белок для уточнения причины заболевания, возможно проведение аллерготестирования. КТ и МРТ являются вспомогательными методами, используются в случае неясного диагноза.
Лечение острого ларингита
Лечение зависит от причины, выявленной в ходе сбора анамнеза, а также от результата ларингоскопии. Как будет проходить лечение, амбулаторно или стационарно, в каждом случае решается индивидуально. Это напрямую зависит от степени тяжести, длительности заболевания и выраженности дыхательной недостаточности.
Лечение любого ларингита обычно включает в себя гигиену голоса:
- Голосовой отдых (молчание от нескольких часов до нескольких дней, исключая шепот).
- Системное увлажнение — использование в помещениях увлажнителей воздуха. Локальное увлажнение слизистых оболочек — проведение ингаляций физиологическим 0,9 % раствором через небулайзер [24] .

Вирусный ларингит обычно не требует специфического лечения, так как часто проходит самостоятельно через несколько дней. Рутинное назначение антибиотиков для лечения ларингита не рекомендуется [25] .
При появлении острого стенозирующего ларинготрахеита на фоне ОРВИ показано проведение ингаляций суспензией будесонида из расчёта 0,5-2 мг через компрессорный небулайзер [28] .
Чтобы предотвратить пересушивание гортани, рекомендовано обильное питьё, жевательная резинка без сахара. Парацетамол или ибупрофен помогут облегчить боль и сбить высокую температуру. Полоскания горла, таблетки и спреи для местного применения не облегчают болезненность в гортани и будут полезны лишь при сопутствующем фаринготонзиллите. Необходимо избегать всего, что раздражает гортань: сигаретного дыма, кофеина, алкоголя, сухого жаркого воздуха и др.
Лечение бактериального ларингита требует назначения антибиотикотерапии (как местной — ингаляционной, так и системной). Желательно подбирать лекарства после уточнения возбудителя и определения его чувствительности к препаратам.
Лечение грибкового ларингита. Выбор лекарственного средства зависит от возбудителя и его чувствительности, возможно использование нистатина, кетоконазола, флуконазола, итраконазола, амфотерицина B.
Лечение острого аллергического ларингита с анафилаксией должно оказываться немедленно. Доврачебная помощь больному:
- Необходимо убрать причину (аллерген).
- Уложить больного на спину, приподняв ноги, беременных женщин стоит укладывать на левый бок.
- Вызвать неотложную скорую помощь.
- Оценить функцию дыхательных путей, кровообращения и уровень сознания.
- Ввести адреналин внутримышечно, если это необходимо для контроля симптомов и стабилизации артериального давления.
- По возможности наладить венозный доступ и начать инфузионную терапию с помощью физиологического раствора.
- Антигистаминные препараты являются дополнительной терапией.
Лечение рефлюкс-ларингита включает комплекс мероприятий:
- изменение в питании (исключение кислых и других раздражающих продуктов) и образе жизни (отказ от курения и употребления алкоголя);
- налаживание режима дня и отдыха;
- применение антацидных препаратов (снижают кислотность в верхних отделах пищеварительного тракта);
- применение ИПП (ингибитора протонной помпы) один или два раза в день [26] .
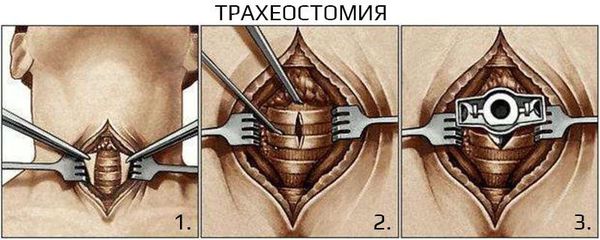
Хирургическое лечение не рекомендовано при неосложнённом течении ларингита. Проведение экстренных хирургических вмешательств необходимо при осложнённых формах и жизнеугрожающих состояниях, например при крайне выраженном стенозе гортани, эпиглоттите и абцессе. Проводят трахеостомию или инструментальную коникотомию [27] .
Прогноз. Профилактика
Острый ларингит без осложнений имеет благоприятный прогноз и проходит в течение 1-2 недель. При осложнённых формах (стенозах, гнойных процессах) необходимо оказание экстренной помощи и проведение хирургического лечения для спасения жизни. В некоторых случаях острый ларингит может перейти в хронический из-за индивидуальных особенностей патофизиологии пациента, сопутствующих заболеваний (например, сахарного диабета) или не проведённого своевременно лечения.
Весна считается одним из сложных периодов для организма человека, а если вы недавно перенесли ковид, то это еще больше осложняет ситуацию.
Содержание

– Весной многие замечают упадок сил, быструю утомляемость. Как правило, это связано с дефицитом солнца после зимних месяцев и недостатком витаминов. Как правило, укрепить иммунитет в этом случае помогают правильное питание, витаминные комплексы по показаниям, дыхательные практики, умеренные физические нагрузки и полноценный сон.
Сложнее тем, кто недавно перенес коронавирусную инфекцию, которая затрагивает многие жизненно важные органы и системы. К сожалению, это не только легкие, но и головной мозг, сердечно-сосудистая, центральная нервная система и т. д. Поэтому врачи часто выявляют такие постковидные симптомы, как астения, чувство тревоги, боль в мышцах, мышечная слабость, выпадение волос и другие.
В каждом индивидуальном случае эта симптоматика различна по продолжительности и тяжести. Все зависит от того, как протекала болезнь, как питается человек, какой у него иммунитет, активный или пассивный образ жизни он ведет. Каждому конкретному пациенту, переболевшему COVID-19 и имеющему постковидные симптомы, даются определенные рекомендации врачей по реабилитации после коронавируса. Врач также порекомендует витамины после ковида. Восстановление после коронавируса протекает индивидуально, но есть несколько универсальных рекомендаций как восстановиться после коронавируса взрослому человеку.
Рекомендации по восстановлению после COVID-19
COVID-19, затрагивая центральную нервную систему, также вызывает астению – состояние, которое сопровождается слабостью, вялостью, общим недомоганием. Переболевшим коронавирусной инфекцией в тяжелой и средней форме требуется обязательная комплексная реабилитация под наблюдением опытных специалистов. Одной из составляющих этой реабилитации является лечебная гимнастика, которая помогает при болях в мышцах, мышечной слабости, а также стимулирует дыхательную функцию.
Тревога и раздражительность
После лечения может сохраняться чувство тревоги, раздражительность, агрессия или депрессивное состояние. В этом случае следует обратиться за помощью квалифицированного психолога, особенно если изменения влияют на качество жизни и взаимодействие с окружающими.
Выпадение волос
Перенесенный коронавирус может провоцировать еще и возникновение так называемой диффузной алопеции – это когда наблюдается равномерное выпадение волос. В тяжелых случаях происходит стремительное выпадение, а в более легких – с большей частотой, чем обычно. Точные данные пока разнятся, но, по мнению некоторых специалистов, фолликулы волос не погибают, а только засыпают, поэтому реально восстановить густоту волос, если обратиться к квалифицированному врачу, который назначит правильное лечение.
Как поднять иммунитет после коронавируса?
COVID-19 – это далеко не единственное вирусное заболевание, которое требует длительного восстановления. Например, долго проходит реабилитация после инфекционного мононуклеоза, герпес-вирусных инфекций, даже тяжелые формы привычных ангины, гриппа или ОРВИ иногда оставляют неприятные последствия. Причем длительное восстановление после коронавируса обычно связано не только с самим вирусом, но и с индивидуальными иммунологическими особенностями организма.
Для укрепления иммунитета в весенний период можно рекомендовать меры, которые направлены на общую реабилитацию организма. Но перед тем, как что-то предпринимать, желательно проконсультироваться с лечащим врачом.
Тем же, кто недавно перенес коронавирус, такая консультация необходима, потому что специалист подберет индивидуальную программу реабилитации, расскажет, какие витамины пить после ковида. Если коронавирусная инфекция протекала тяжело, может потребоваться комплексная медицинская помощь с привлечением узкопрофильных специалистов – кардиолога, пульмонолога и других.
Желательно исключить сладости, кондитерские изделия, дрожжевые продукты. Выпечку из муки высшего сорта замените на хлеб из твердых сортов пшеницы и цельного зерна.
Полезно есть пророщенное зерно – это кладезь нутриентов.
Молочные продукты (молоко и творог) на период восстановления рекомендуется заменить на безлактозные продукты, можно пить растительное молоко. Это объясняется тем, что коронавирусной инфекцией, как правило, болеют люди старшего поколения. С возрастом организм сложнее усваивает молочные продукты, потому что чем старше человек, тем меньше у него может вырабатываться ферментов, которые необходимы для переваривания лактозы. К тому же после перенесенной болезни организм человека ослаблен, поэтому лишняя нагрузка на пищеварительную систему ему не нужна.
Мясо, птица, рыба. Помните, что белые сорта мяса (кролик, грудка индейки) усваиваются лучше, чем красные. Если нет аллергии, ешьте рыбу. В качестве гарнира используйте зеленые овощи.
Овощи. Ограничьте овощи из семейства пасленовых (картофель, баклажаны, помидоры).
Включите в меню продукты, богатые витаминами C и D. Витамин D при коронавирусе – мощный иммунорегулятор, а С может укрепить барьерную функцию дыхательной системы. Витамином С богаты апельсины, черная смородина, клюква. Витамин D можно получить из соответствующих пищевых добавок – в день требуется до 50 микрограммов витамина D. Витамины — хорошее средство восстановления организма после коронавируса в легкой форме.
Кофе может вызвать аллергическую реакцию, его рекомендуется заменить на цикорий, кипрей, зеленый или черный чай.
Позаботьтесь о восстановлении микрофлоры кишечника. При лечении коронавирусной инфекции могут применяться и антибиотики, от этого страдает микрофлора кишечника. Поэтому важно корректировать дисбактериоз кишечника препаратами-пробиотиками, пребиотиками (растительными волокнами).
Самый простой и доступный для большинства вид физической нагрузки – ежедневные прогулки. Начните с получасовых неспешных прогулок. Затем постепенно увеличивайте время и темп ходьбы. Не помешает также попросить вашего лечащего врача подобрать для вас комплекс упражнений, который будете выполнять дома, если за окном не очень хорошая погода.
Исследование фитнес-браслетов ЗДЕСЬ.
Исследование комплектов женской одежды для активного отдыха ЗДЕСЬ.
Каждый день выполняйте дыхательную гимнастику. Дыхательные упражнения после коронавируса для восстановления легких помогают насытить организм кислородом, повышают общий тонус, нормализуют и улучшают психоэмоциональное состояние и, главное, оздоравливают легкие, обеспечивают полноценный дренаж бронхов, очищают слизистую дыхательных путей, укрепляют мускулатуру.
Какие именно дыхательные упражнения выполнять, читайте ЗДЕСЬ.
Можно рекомендовать процедуры, основанные на контрастных температурах (баню, контрастный душ), но при условии, что нет противопоказаний по здоровью. Если такие процедуры нравятся, они очень полезны. Если нет, заставлять себя не нужно, выбирайте те нагрузки и процедуры, которые приносят радость.
Следите за новостями, подписывайтесь на рассылку.
При цитировании данного материала активная ссылка на источник обязательна
Читайте также:

