Вирусный лабиринтит и нейронит дифференциальный
Обновлено: 18.04.2024
Больной М., 53 лет, поступил в приемное отделение городской больницы с жалобами на головокружение с ощущением вращения окружающих предметов, усиливающееся при движении, тошноту и рвоту. Из–за головокружения пациент не мог ходить без поддержки. Головокружение появилось 3 часа назад. Накануне был эпизод кратковременного (в течение нескольких секунд) головокружения с небольшой тошнотой, самостоятельно регрессировавшего. За неделю до появления головокружения перенес ОРВИ.
Литература
1. Albera R., Ciuffolotti R., Di Cicco M. et al. Double–blind, randomized, multicenter study comparing the effect of betahistine and flunarizine on the dizziness handicap in patients with recurrent vestibular vertigo ‘// Acta Otolaryngol. –2003. – Vol.123. –P. 588–593.
2. Arbusow V, Schulz P, Strupp M et al. Distribution of herpes simplex virus type I in human geniculate and vestibular ganglia: implications for vestibular neuritis. Ann Neurol–1999.–v.46.–p.416–419
3. Baloh R.W Vestibular neuritis. N Engl J Med. –2003. –v348. –p. 1027–1032.
4. Bartal–Pastor J. Vestibular neuritis: etiopathogenesis // Rev Laryngol Otol Rhinol (Bord). –2005. – Vol.126: 279–281.
5. Brandt T. Vertigo. Its Multicensory Syndromes. – 2nd Ed. – London, 2000.
6. Fetter M, Dichgans J. Vestibular neuritis spares the inferior division of the vestibular nerve. Brain 1996. –Vol. 119:755–763.
7. Domingues M.O. Treatment and rehabilitation in vestibular neuritis // Rev Laryngol Otol Rhinol (Bord). 2005. – Vol. 126: 283–286.
8. Gacek RR, Gacek MR The three faces of vestibular ganglionitis. Ann Otol Rhinol Laryngol –2002. –v.lll. –p. 103–114.
9. Godemann F., Siefert K. et al. What accounts for vertigo one year after neuritis vestibularis – anxiety or a dysfunctional vestibular organ? // J Psychiatr Res – 2005.–Vol. 39:529–534.
10. Halmagyi G.M., Aw S.T., Karlberg M. Et al. Inferior vestibular neuritis // Ann N Y Acad Sci. 2002. –Vol. 956: 306–313.
11. Heinrichs N., Edler C. et al. Predicting continued dizziness after an acute peripheral vestibular disorder // Psychosom Med –2007. – Vol 69: 700–707.
12. Huppert D, Strupp M., Theil D., et al. Low recurrence rate of vestibular neuritis: a long–term follow–up. Neurology. –2006. –v.67. –N10. –p. 1870–1871.
13. Karlberg M., Annertz M, Magnusson M. Acute vestibular neuritis visualized by 3–T magnetic resonance imaging with high–dose gadolinium // Arch Otolaryngol Head Neck Surg –2004. – Vol. 130: 229–232.
14. Okinaka Y, Sekitani T, Okazaki H et al Progress of caloric response of vestibular neuronitis. Acta Otolaryngol. –1993. –v.503. –p. 18–22.
15. Philpot S.J., Archer J.S. Herpes encephalitis preceded by ipsilateral vestibular neuronitis // J Clin Neurosci. –2005. – Vol.12: 958–959.
16. Strupp M., Zingler VC, Arbusow V. et al Methylprednisolone, valacyclovir, or the combination for vestibular neuritis. N Engl J Med. –2004. –v. 351. – 354–361.
Пароксизмальное позиционное головокружение — повторные преходящие краткосрочные приступы системного головокружения, провоцируемые изменением положения головы. Связаны с наличием плавающих в эндолимфе или фиксированных на купуле отолитов. Кроме тошноты и иногда рвоты, приступы пароксизмального головокружения не сопровождаются какой-либо другой симптоматикой. Диагноз базируется на жалобах пациента, положительной пробе Дикса–Холлпайка, результатах вращательного теста. Лечение состоит в проведении специальных лечебных методик Эпли или Семонта, выполнении вестибулярной гимнастики.
Общие сведения

Причины пароксизмального позиционного головокружения
Вестибулярный аппарат образован 3-мя полукружными каналами и 2-мя мешочками. Каналы наполнены эндолимфой и высланы волосковыми клетками — вестибулярными рецепторами, воспринимающими угловые ускорения. Сверху волосковые клетки покрывает отолитова мембрана, на поверхности которой образуются отолиты (отоконии) — кристаллы бикарбоната кальция. В процессе жизнедеятельности организма отработавшие отолиты разрушаются и утилизируются.
При нарушении метаболизма (гиперпродукции или ослабленной утилизации) отоконий, их части свободно плавают в эндолимфе полукружных каналов, наиболее часто скапливаясь в заднем канале. В других случаях отолиты попадают в ампулы (расширения) каналов и прилипают там к купуле, покрывающей рецепторные клетки. Во время движений головы, отоконии перемещаются в эндолимфе каналов или смещают купулу, тем самым раздражающим образом воздействуя на волосковые клетки и вызывая головокружение. После окончания движения отолиты оседают на дно канала (или перестают смещать купулу) и головокружение прекращается. Если отоконии располагаются в просвете каналов, то говорят о каналолитиазе, если они осаждаются на купуле — то о купулолитиазе.
Не смотря на подробно изученный механизм возникновения ППГ, причины образования свободных отоконий в большинстве случаев остаются не ясны. Известно, что у ряда пациентов отолиты образуются вследствие травматического повреждения отолитовой мембраны при черепно-мозговой травме. К этиофакторам, обуславливающим пароксизмальное позиционное головокружение, относят также перенесенный ранее лабиринтит вирусной этиологии, болезнь Меньера, спазм кровоснабжающей лабиринт артерии (при мигрени), хирургические манипуляции на внутреннем ухе, прием ототоксических фармпрепаратов (в первую очередь, антибиотиков гентамицинового ряда). Кроме того, ППГ может выступать в качестве сопутствующей патологии при других заболеваниях.
Симптомы пароксизмального позиционного головокружения
Основу клинической картины составляет транзиторное системное головокружение — ощущение движения предметов в горизонтальной или вертикальной плоскости, как бы вращающихся вокруг тела пациента. Подобный пароксизм головокружения провоцируется движениями головой (поворотами, запрокидыванием). Наиболее часто возникает в положении лежа, при переворачивании в кровати. Поэтому большинство атак ППГ приходится на утреннее время, когда пациенты лежат в кровати после просыпания. Иногда пароксизмы головокружения возникают во сне и приводят к пробуждению больного.
Приступы позиционного головокружения не представляют собой опасности для жизни или здоровья пациента. Исключение составляют случаи, когда пароксизм случается при нахождении человека на большой высоте, подводном погружении или вождении транспортного средства. Кроме того, повторяющиеся атаки могут негативно влиять на психо-эмоциональное состоянии пациента, провоцируя развитие ипохондрии, депрессивного невроза, неврастении.
Диагностика пароксизмального позиционного головокружения
Диагноз ППГ базируется преимущественно на клинических данных. С целью его подтверждения невролог или вестибулолог проводят пробу Дикса–Холлпайка. Изначально пациент сидит, повернув голову на 45 градусов в пораженную сторону и фиксируя взгляд на переносице врача. Затем пациента резко переводят в положение лежа, запрокидывая при этом его голову на 30 градусов. По прошествии латентного периода (1-5 секунд) возникает системное головокружение, сопровождающееся ротаторным нистагмом. Для регистрации последнего необходима видеоокулография или электронистагмография, поскольку периферический нистагм подавляется при фиксации взора и визуально может быть не зафиксирован. После исчезновения нистагма пациента возвращают в положение сидя, что сопровождается легким головокружением и ротаторным нистагмом, направленным в обратную сторону по отношению к ранее вызванному.
Дополнительной диагностической пробой выступает вращательный тест, который проводится в положении лежа с запрокинутой на 30 градусов головой. При положительной пробе после резкого поворота головы спустя латентный интервал возникает горизонтальный нистагм, который хорошо регистрируется при визуальном наблюдении. По направлению нистагма можно отличить каналолитиаз от купулолитиаза и диагностировать какой именно полукружный канал поражен.
Лечение пароксизмального позиционного головокружения
Большинству пациентов рекомендована консервативная терапия, которая зависит от вида ППГ. Так, при купулолитиазе применяют вестибулярную гимнастику Семонта, а при каналолитиазе — специальные лечебные методики, направленные на изменение расположения отоконий. При остаточной и легкой симптоматике рекомендованы упражнения для тренировки вестибулярного аппарата. Фармакотерапия может иметь смысл в периоды обострения. Ее основу составляют такие препараты как циннаризин, гинкго билоба, бетагистин, флунаризин. Однако медикаментозная терапия может служить лишь дополнением к лечению специальными методиками. Следует сказать, что некоторые авторы высказывают большие сомнения в отношении ее целесообразности.
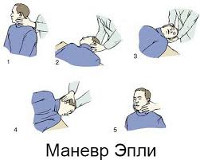
К наиболее распространенным лечебным методикам относится прием Эпли, заключающийся в последовательной фиксации головы в 5-ти различных положениях. Прием позволяет переместить отолиты из канала в овальный мешочек лабиринта, что приводит к купированию симптомов ППГ у 85-95% пациентов. При приеме Семонта пациента из положения сидя с повернутой в здоровую сторону головой переводят в положения лежа на пораженной стороне, а затем, не изменяя поворота головы, через положение сидя в положение лежа на здоровой стороне. Такая быстрая смена положения головы позволяет освободить купулу от осевших на нее отолитов.
В тяжелых случаях с частыми атаками позиционного головокружения, не купирующегося применением методик Эпли и Семонта, рассматривается вопрос хирургического лечения. Операционное вмешательство может состоять в пломбировании пораженного полукружного канала, избирательном пересечении отдельных вестибулярных волокон, лазеродеструкции лабиринта.
Вестибулярный нейронит — избирательное поражение вестибулярного нерва, предположительно имеющее воспалительный генез и проявляющееся единичным острым пароксизмом интенсивного головокружения с расстройством равновесия и полной сохранностью слуха. Компенсация вестибулярной функции после эпизода головокружения может занимать несколько недель. Диагностика осуществляется методами исследования вестибулярного анализатора, по показаниям проводится МРТ. Основу лечения составляет назначение в первые дни вестибулярных супрессоров и последующее применение вестибулярной гимнастики. Прогноз благоприятный.
МКБ-10

Общие сведения

Причины вестибулярного нейронита
Этиофакторы вестибулярного нейронита не совсем ясны. Субстратом заболевания принято считать воспалительный процесс, избирательно поражающий вестибулярный нерв. Вероятнее всего, воспаление имеет вирусную этиологию. Это подтверждается манифестацией нейронита после перенесенных ОРВИ. Известны случаи, когда на фоне вестибулярного нейронита развивался герпетический энцефалит, в связи с чем предполагается, что одним из этиофакторов выступает вирус простого герпеса. В пользу инфекционной этиологии свидетельствуют описанные случаи заболевания сразу нескольких членов семьи.
Ряд авторов высказывается в пользу инфекционно-аллергического механизма развития вестибулярного нейронита, при котором вирусы являются сенсибилизаторами и провоцируют локальный аутоиммунный воспалительный процесс. Воспаление, как правило, затрагивает верхнюю ветвь вестибулярного нерва. Патология нижней ветви отмечается гораздо реже. Слуховой нерв остается полностью интактным. Кроме того, описаны случаи вестибулярного нейронита токсического генеза, обусловленного применением антибиотиков аминогликозидного ряда, в частности гентамицина.
Симптомы вестибулярного нейронита
Вестибулярный нейронит не сопровождается повторением пароксизмов головокружения. Рецидив наблюдается лишь в 2% случаев и затрагивает только здоровую прежде сторону. Если у пациента с диагнозом вестибулярный нейронит возникают новые эпизоды острого интенсивного головокружения, то врачам следует пересмотреть диагноз.
Диагностика
Системный характер головокружения указывает на поражение вестибулярного аппарата. В неврологическом статусе отмечается спонтанный нистагм с быстрой фазой в направлении от пораженного уха. Он сохраняется на протяжении 3-5 дней после окончания пароксизма. Еще в течение 2-х недель выявляется нистагм, возникающий при отведении взора по направлению к здоровой стороне. В позе Ромберга происходит отклонение пациента в пораженную сторону. Отсутствие общемозговой симптоматики, признаков поражения ствола и других очаговых проявлений исключает центральный характер патологии (внутримозговую опухоль, инсульт, энцефалит, менингит и пр.). Исследование слухового анализатора при помощи аудиометрии определяет полную сохранность слуха. Отсутствие тугоухости свидетельствует об избирательном поражении вестибулярного анализатора.
Кроме обследования у невролога или отоневролога, для уточнения диагноза рекомендована консультация вестибулолога с проведением вестибулометрии, электронистагмографии и прочих исследований вестибулярного анализатора. Подтвердить диагноз позволяет выявление односторонней вестибулярной арефлексии или гипорефлексии при выполнении непрямой отолитометрии (калорической пробы). При отрицательных результатах последней проводится исследование вестибулярных ВП (вызванных потенциалов), поскольку патология нижней ветви нерва не приводит к изменениям результатов непрямой отолитометрии. В сложных случаях МРТ головного мозга позволяет исключить интракраниальную патологию и выявить косвенные признаки нейронита.
Дифференциальный диагноз
В ходе диагностического поиска необходима дифференцировка симптомов нейронита от проявлений острого лабиринтита, перилимфатической фистулы, болезни Меньера, транзиторной ишемической атаки, синдрома позвоночной артерии, впервые возникшего пароксизма вестибулярной мигрени. Отличием острого лабиринтита является его появление на фоне острого среднего отита или системного инфекционного заболевания, наличие в клинической картине расстройств слуха. В анамнезе пациентов с перилимфатической фистулой, как правило, прослеживается связь с баротравмой, черепно-мозговой травмой, натуживанием или сильным кашлем; диагноз уточняется при помощи фистульной пробы.
Наиболее сложно отдифференцировать вестибулярный нейронит от впервые возникшего эпизода болезни Меньера. В пользу последнего свидетельствует сочетание головокружения с ушным шумом, тугоухостью и чувством распирания внутри уха. Особенностью мигрени является наличие нехарактерной для нейронита головной боли. Транзиторная ишемическая атака имеет продолжительность до 24 ч с полным исчезновением неврологических, в т. ч. и вестибулярных, симптомов по истечении этого периода. Синдром позвоночной артерии протекает с повторными эпизодами головокружения меньшей длительности, обычно возникает на фоне патологии шейного отдела позвоночника (остеохондроза, шейного спондилеза, аномалии Кимерли).
Лечение и прогноз вестибулярного нейронита
Медикаментозная терапия имеет симптоматический характер и направлена на купирование головокружения и вестибулярной дисфункции. Основными препаратами выступают вестибулосупрессоры: дименгидринат, метоклопрамид, фенотиазины (фторфеназин, тиэтилперазин, тиоридазин, промазин), транквилизаторы бензодиазепинового ряда (нозепам, диазепам, гидазепам). Из-за рвоты указанные фармпрепараты вводят внутримышечно или в виде свечей. Продолжительность их применения диктуется тяжестью головокружения. Обычно она ограничивается 3-мя днями, поскольку данные лекарственные средства тормозят вестибулярную компенсацию.
Клинические исследования показали больший процент полного вестибулярного восстановления у пациентов, принимавших параллельно с основным лечением метилпреднизолон в дозе 100 мг первые 3 суток с последующим уменьшением дозировки на 20 мг каждые 3 дня. Применение противовирусных препаратов, в частности противогерпетических средств) не показало существенного повышения эффективности терапии. Ряд клиницистов предлагает использование бетагистина в качестве препарата, ускоряющего вестибулярную компенсацию. Однако его прием не заменяет обязательное выполнение вестибулярной гимнастики.
Вестибулярная гимнастика имеет целью скорейшее достижение вестибулярной компенсации. Она рекомендована с 3-5-х суток болезни, когда у пациента полностью проходит рвота. До этого периода заболевшему следует соблюдать постельный режим с иммобилизацией головы. Первыми упражнениями вестибулярной гимнастики становятся повороты в постели и присаживание. Когда пациенту удается подавить нистагм путем фиксации взора, вводятся упражнения с фиксацией взора под разными углами зрения, плавные движения глаз, горизонтальные и вертикальные передвижения головы при фиксированном взоре. В этот период пациенту постепенно разрешают стоять и ходить. В качестве тренировочных упражнений применяется ходьба с закрытыми глазами при поддержке со стороны. На 5-7-е сутки, при условии отсутствия нистагма при прямом взгляде, вводят упражнения для тренировки статического и динамического равновесия. На 2-ой и 3-ей недели рекомендованы сложные упражнения, превышающие обычные вестибулярные нагрузки.
После перенесенного нейронита полное восстановление вестибулярной функции отмечается примерно у 40% переболевших, неполное — у 30%. У остальных пациентов сохраняется стойкая вестибулярная арефлексия. Однако, благодаря своему одностороннему характеру и развитию вестибулярной компенсации, она не вызывает никаких дискомфортных ощущений в повседневной жизни пациентов.
Лабиринтит — воспалительное поражение структур внутреннего уха, возникающее в результате проникновения в него инфекции или являющееся следствием травмы. Клиника лабиринтита включает вестибулярные нарушения (головокружение, расстройство равновесия и координации) и симптомы поражения органа слуха (шум в ухе, снижение слуха). Диагностические мероприятия при подозрении на лабиринтит заключаются в проведении отоскопии, рентгенологического исследования, КТ, аудиометрии, электрокохлеографии, импедансометрии, вестибулометрии, электронистагмографии, калорической и прессорной пробы, лабораторных исследований для выявления возбудителя. Лечение лабиринтита может быть медикаментозным и хирургическим. В дальнейшем многим перенесшим лабиринтит пациентам необходима слуховая реабилитация: кохлеарная имплантация или слухопротезирование.
МКБ-10
Общие сведения
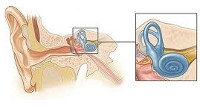
Внутреннее ухо представляет собой заполненный эндолимфой костный лабиринт, состоящий из улитки, преддверия и полукружных канальцев. В улитке находятся звуковоспринимающие клетки слухового анализатора. Преддверие и три полукружных канальца снабжены рецепторами вестибулярного анализатора, отвечающего за равновесие и ощущение расположения собственного тела в пространстве. Воспалительные изменения внутреннего уха при лабиринтите приводят к поражению рецепторного аппарата обоих анализаторов, что клинически проявляется сочетанием слуховых и вестибулярных нарушений.

Причины и патогенез возникновения лабиринтита
Вследствие внутреннего расположения лабиринта его инфицирование с развитием лабиринтита возможно только при распространении микроорганизмов или их токсинов из других инфекционных очагов. Наиболее часто причиной лабиринтита бывает средний отит. В костных структурах улитки и преддверия имеются окна, которые закрыты соединительнотканными мембранами. Таким образом внутреннее ухо отделено от барабанной полости среднего уха. При воспалении среднего уха происходит набухание и инфильтрация мембран, в результате чего они становятся проницаемы для микробных токсинов, проникающих из барабанной полости и обуславливающих серозное воспаление внутреннего уха. Развивающийся серозный лабиринтит приводит к повышению давления внутри лабиринта, что может сопровождаться прорывом соединительнотканных мембран окон в барабанную полость. Через возникшие отверстия во внутреннее ухо попадают патогенные микроорганизмы, вызывающие развитие гнойного лабиринтита.
Инфекционные агенты и их токсины через внутренний слуховой проход могут проникнуть во внутреннее ухо из полости черепа. Причиной лабиринтита в таких случаях является менингит, который в свою очередь может быть обусловлен менингококковой и пневмококковой инфекцией, гриппом, корью, туберкулезом, скарлатиной, сыпным тифом. Общие инфекционные заболевания (эпидемический паротит, простой и опоясывающий герпес, сифилис) могут стать причиной лабиринтита вследствие гематогенного заноса инфекции.
Возникновение лабиринтита возможно в результате проникновения инфекции через поврежденную барабанную перепонку при травмах уха. Лабиринтит может наблюдаться не только при прямых повреждениях — ранениях острыми предметами или травмировании перепонки инородным телом уха. Тупые черепно-мозговые травмы височно-теменной области, приводящие к переломам пирамиды височной кости и разрыву барабанной перепонки, также могут стать причиной лабиринтита.
Классификация лабиринтита
Клиническая отоларингология использует расширенную классификацию лабиринтита, основанную на нескольких критериях. По характеру возбудителя лабиринтит подразделяют на вирусный, бактериальный (специфический и неспецифический), грибковый.
В зависимости от механизма возникновения выделяют: тимпаногенный лабиринтит — вызван проникновением инфекции из среднего уха; менингогенный лабиринтит — возникает в следствие распространения инфекции с оболочек головного мозга при менингите; гематогенный лабиринтит — является результатом заноса инфекции в сосуды лабиринта с током крови; травматический лабиринтит — представляет собой инфекционное осложнение травмы уха или черепа.
По типу развившегося во внутреннем ухе воспаления лабиринтит классифицируют как серозный, гнойный и некротический. Серозный лабиринтит характеризуется выраженными экссудативными изменениями с увеличением количества эндолимфы, появлением в ней фибрина и клеток крови. При гнойном лабиринтите происходит лейкоцитарная инфильтрация, стихание воспаления сопровождается образованием грануляций. Некротический лабиринтит возникает, когда происходит нарушение кровоснабжения того или иного участка лабиринта за счет тромбоза или сдавления ветвей слуховой артерии. Некротический лабиринтит может наблюдаться в результате травмы с повреждением артерии или при сдавлении сосудов из-за выраженной отечности.
По распространенности воспалительного процесса различают диффузный и ограниченный лабиринтит.
По характеру течения лабиринтит бывает острый и хронический. Острый серозный лабиринтит характеризуется стиханием воспаления через 2-3 недели. Острый гнойный лабиринтит может иметь затяжное течение или перейти в хроническую форму. Хронический лабиринтит отличается постепенным развитием симптоматики; возможно его латентное, практически бессимптомное, течение.
Симптомы лабиринтита
Вестибулярные нарушения проявляются головокружением, возникновением спонтанного нистагма, расстройством координации движений и равновесия (вестибулярная атаксия), вегетативными нарушениями. Головокружение при лабиринтите носит системный характер. Пациенты жалуются на чувство вращения окружающих предметов или своего собственного тела в определенном направлении. В некоторых случаях лабиринтита системное головокружение сочетается с несистемным, при котором пациент отмечает неустойчивость и неуверенность при ходьбе, но не может определить направление падения.
При остром лабиринтите или обострении хронического лабиринтита головокружение возникает в виде приступов, продолжительность которых варьирует от 2-3 минут до нескольких часов. Во время приступа интенсивное головокружение сопровождается тошнотой и рвотой, усиливающимися при движении; отмечается повышенное потоотделение, бедность или гиперемия лица. Хронический лабиринтит вне обострения характеризуется периодически возникающим головокружением длительностью до нескольких минут. Характерный для лабиринтита спонтанный нистагм отличается тем, что изменяет свое направление в течение заболевания.
Расстройство равновесия у пациентов с лабиринтитом проявляется в различной степени от незначительного отклонения тела в положении стоя или при ходьбе, до падений и невозможности самостоятельного передвижения. Характерна неустойчивость в позе Ромберга. При этом отклонение или падение возможно в разные стороны в зависимости от поворотов головы. Нарушения координации выявляются при проведении пальце-носовой пробы, в ходе которой промахивание происходит в направлении медленного компонента нистагма.
Вегетативные нарушения, отмечающиеся при лабиринтите, включают изменение цвета кожных покровов (бледность или покраснение), рвоту, тошноту, брадикардию или тахикардию, дискомфорт в сердечной области. Выраженные вегетативные симптомы могут наблюдаться в период между обострениями хронического лабиринтита.
Нарушения слуха связаны с раздражением и гибелью звуковоспринимающих рецепторов. В первом случае отмечается шум в ухе, во втором — снижение или потеря слуха. При серозном лабиринтите тугоухость носит обратимый характер. При гнойном лабиринтите массовая гибель слуховых рецепторов приводит к стойким нарушениям слуха вплоть до глухоты.
Осложнения лабиринтита
Основные осложнения лабиринтита связаны с переходом воспаления на расположенные вблизи лабиринта структуры. Распространение воспалительного процесса из внутреннего уха в фаллопиев канал, где проходит лицевой нерв, приводит к возникновению периферического неврита лицевого нерва. Инфицирование сосцевидного отростка вызывает развитие мастоидита, распространением гнойного воспаления на височную кость — петрозита. Проникновение инфекции в полость черепа при гнойном лабиринтите вызывает появление отогенных осложнений: менингита, энцефалита, абсцесса головного мозга.
Диагностика лабиринтита
В зависимости от этиологии лабиринтита его диагностику отоларинголог осуществляет совместно с отоневрологом, неврологом, инфекционистом, травматологом или венерологом. Проводится отоскопия и микроотоскопия, в ходе которых могут быть выявлены характерные для среднего отита изменения барабанной перепонки или ее травматическая перфорация. Выполняется прицельная рентгенография или КТ височной кости. Травмы являются показанием для рентгенографии и КТ черепа. При подозрении на инфекционный процесс в полости черепа проводится МРТ головного мозга, при необходимости — люмбальная пункция.
Исследование слуха при лабиринтите включает: аудиометрию, исследование с камертоном, пороговую аудиометрию, акустическую импедансометрию, электрокохлеографию, исследование слуховых ВП, отоакустическую эмиссию, промонториальный тест. Исследование вестибулярной функции у пациентов с лабиринтитом осуществляется отоларингологом или вестибулологом. Оно заключается в проведении вестибулометрии, прессорной (фистульной) пробы, стабилографии, калорической пробы. С целью выявления скрытого, не заметного при визуальном осмотре, нистагма используется видеоокулография и электронистагмография.
Установление специфического возбудителя инфекции, ставшей причиной лабиринтита, осуществляется при помощи ИФА, РИФ и ПЦР-диагностики. При наличие выделений из уха производится и бактериологическое исследование. Для диагностики врожденного сифилиса проводят RPR-тест. В ходе диагностики лабиринтит необходимо дифференцировать с абсцессом мозжечка, атаксией, болезнью Меньера, кохлеарным невритом, невриномой слухового нерва, отосклерозом.
Лечение лабиринтита
Медикаментозная терапия лабиринтита требует комплексного подхода. Она включает назначение антибактериальных и противовоспалительных препаратов, медикаментов, улучшающих кровообращение внутреннего уха, нейропротекторов, гипосенсибилизирующих средств. Купирование приступов головокружения при лабиринтите производится вестибулолитиками.
Тимпаногенный гнойный лабиринтит подлежит хирургическому лечению, которое заключается в проведении санирующей операции на среднем ухе, лабиринтотомии или пластики фистулы лабиринта. Если лабиринтит сопровождается мастоидитом или петрозитом, соответственно производится мастоидотомия или вскрытие пирамиды височной кости. При наличие внутричерепных осложнений лабиринтита показана лабиринтэктомия (удаление лабиринта) с дренированием полости черепа.
Стойкие нарушения слуха в результате перенесенного лабиринтита нуждаются в коррекции с помощью слухопротезирования или путем проведения слуховосстанавливающей операции (кохлеарной имплантации). С целью выбора оптимальной для пациента методики слуховой реабилитации необходима консультация сурдолога и слухопротезиста.
Прогноз лабиринтита
Острый серозный лабиринтит при своевременном лечении оканчивается полным выздоровлением пациента с восстановлением как вестибулярной, так и слуховой функции. Гнойный лабиринтит приводит к стойким вестибулярными и слуховыми нарушениям. Со временем после перенесенного лабиринтита происходит адаптация механизмов равновесия за счет здорового лабиринта второго уха, функций коры головного мозга, работы зрительного анализатора, проприоцептивной и тактильной чувствительности. Однако утраченные в результате лабиринтита функции слухового анализатора не восстанавливаются, пациент теряет слух на пораженное ухо.
Больной М., 53 лет, поступил в приемное отделение городской больницы с жалобами на головокружение с ощущением вращения окружающих предметов, усиливающееся при движении, тошноту и рвоту. Из–за головокружения пациент не мог ходить без поддержки. Головокружение появилось 3 часа назад. Накануне был эпизод кратковременного (в течение нескольких секунд) головокружения с небольшой тошнотой, самостоятельно регрессировавшего. За неделю до появления головокружения перенес ОРВИ.
Литература
1. Albera R., Ciuffolotti R., Di Cicco M. et al. Double–blind, randomized, multicenter study comparing the effect of betahistine and flunarizine on the dizziness handicap in patients with recurrent vestibular vertigo ‘// Acta Otolaryngol. –2003. – Vol.123. –P. 588–593.
2. Arbusow V, Schulz P, Strupp M et al. Distribution of herpes simplex virus type I in human geniculate and vestibular ganglia: implications for vestibular neuritis. Ann Neurol–1999.–v.46.–p.416–419
3. Baloh R.W Vestibular neuritis. N Engl J Med. –2003. –v348. –p. 1027–1032.
4. Bartal–Pastor J. Vestibular neuritis: etiopathogenesis // Rev Laryngol Otol Rhinol (Bord). –2005. – Vol.126: 279–281.
5. Brandt T. Vertigo. Its Multicensory Syndromes. – 2nd Ed. – London, 2000.
6. Fetter M, Dichgans J. Vestibular neuritis spares the inferior division of the vestibular nerve. Brain 1996. –Vol. 119:755–763.
7. Domingues M.O. Treatment and rehabilitation in vestibular neuritis // Rev Laryngol Otol Rhinol (Bord). 2005. – Vol. 126: 283–286.
8. Gacek RR, Gacek MR The three faces of vestibular ganglionitis. Ann Otol Rhinol Laryngol –2002. –v.lll. –p. 103–114.
9. Godemann F., Siefert K. et al. What accounts for vertigo one year after neuritis vestibularis – anxiety or a dysfunctional vestibular organ? // J Psychiatr Res – 2005.–Vol. 39:529–534.
10. Halmagyi G.M., Aw S.T., Karlberg M. Et al. Inferior vestibular neuritis // Ann N Y Acad Sci. 2002. –Vol. 956: 306–313.
11. Heinrichs N., Edler C. et al. Predicting continued dizziness after an acute peripheral vestibular disorder // Psychosom Med –2007. – Vol 69: 700–707.
12. Huppert D, Strupp M., Theil D., et al. Low recurrence rate of vestibular neuritis: a long–term follow–up. Neurology. –2006. –v.67. –N10. –p. 1870–1871.
13. Karlberg M., Annertz M, Magnusson M. Acute vestibular neuritis visualized by 3–T magnetic resonance imaging with high–dose gadolinium // Arch Otolaryngol Head Neck Surg –2004. – Vol. 130: 229–232.
14. Okinaka Y, Sekitani T, Okazaki H et al Progress of caloric response of vestibular neuronitis. Acta Otolaryngol. –1993. –v.503. –p. 18–22.
15. Philpot S.J., Archer J.S. Herpes encephalitis preceded by ipsilateral vestibular neuronitis // J Clin Neurosci. –2005. – Vol.12: 958–959.
16. Strupp M., Zingler VC, Arbusow V. et al Methylprednisolone, valacyclovir, or the combination for vestibular neuritis. N Engl J Med. –2004. –v. 351. – 354–361.
Читайте также:

