Вирусный менингит у детей в детском саду
Обновлено: 18.04.2024
Ключевые слова: менингококковая инфекция, дети, клиническая характеристика, вакцинация
Keywords: meningococcal infection, children, clinical characteristics, vaccination
Резюме. Менингококковая инфекция является серьезной проблемой здравоохранения, поскольку преимущественно поражает детей и подростков. Особую значимость представляют случаи генерализованной инфекции. Кроме того, высока частота инвалидизации после инфекции и доля летальных исходов. В данной статье освещены современные данные о менингококковой инфекции и представлен разбор клинического случая с летальным исходом.
Summary. Meningococcal infection is a serious public health problem due to the predominant affection of children and adolescents. Of particular importance are patients with a generalized form of infection, as well as a high proportion of disability after infection and deaths. This article highlights modern data on meningococcal infection, presents an analysis of a clinical case of meningococcal infection with a lethal outcome.
Для цитирования: Мазанкова Л.Н., Тебеньков А.В., Россина А.Л. Менингококковая инфекция у детей - новые вызовы. Практика педиатра 2021;(3):25-9.
For citation: Mazankova L.N., Tebenkov A.V., Rossina A.L. Meningococcal disease in children - new challenges. Pediatrician's Practice 2021; (3): 25-9.
Введение
Менингококковая инфекция (МИ) остается одной из актуальных проблем здравоохранения, медицинская и социальная значимость которой обусловлена преимущественным поражением молодого населения - детей, подростков и молодых взрослых, на долю которых приходится до 70% заболевших, а также развитием тяжелых генерализованных форм инфекции (ГФМИ), высокой летальностью и значительным числом случаев инвалидизации после перенесенного заболевания (20-50% больных ГФМИ) 2. Летальность при ГФМИ продолжает быть высокой: в 2019 г. в России она составила 21% [2]. По данным референс-центра по мониторингу за бактериальными менингитами, дети болели ГФМИ в 5-7 раз чаще, чем взрослые [1, 2]. Наиболее высок риск в группе детей младше 4 лет. Заболеваемость МИ детей от 0 до 4 лет превышает этот показатель у взрослых примерно в 25 раз [2, 4].
Приводим описание клинического случая заболевания МИ ребенка в возрасте 25 дней без отягощенного преморбидного фона. Случай имел летальный исход.
Жалобы при поступлении на гипертермию, рвоту, беспокойство, нарастание желтушного синдрома.
Из анамнеза заболевания известно, что за два дня до начала заболевания мать отмечала беспокойство ребенка. От грудного кормления не отказывался. 31.05.2021 отмечается подъем температуры тела до 38°C. Ребенок отказывался от еды. Мать пыталась накормить, но ребенок срыгнул трижды. Была вызвана бригада скорой медицинской помощи, которая (со слов матери) дала жаропонижающее (в листе сопровождения данных нет). Ребенок доставлен в сопровождении бригады в стационар. После выписки из роддома длительно сохранялся желтушный синдром. Но 31.05.2021 мать отметила резкое нарастание желтушности. Со слов матери, у нее были невыраженные проявления острой респираторной инфекции за 5 дней до начала заболевания у ребенка (першило в горле). Мать продолжала грудное вскармливание.
Из анамнеза жизни: ребенок от первой беременности, протекавшей без особенностей, первых срочных физиологических родов. Вес при рождении 2860 г, рост 54 см, оценка по шкале Апгар 8 из 9 баллов. Наследственность и аллергологический анамнез не отягощены, привит в роддоме. Перенесенных заболеваний, травм, операций не было.
Состояние при поступлении (31.05.2021, 12:01) тяжелое. Пациент астенического телосложения, пониженного питания. Рост 54 см, вес 3,288 кг, температура тела 36,6°C. Группа крови 0 (I). Резус-фактор положительный. Большой родничок размерами 1,5 на 1,5 см, не напряжен, не пульсирует. На осмотре ребенок кричит, крик раздраженный. Кожные покровы иктеричные с сероватым оттенком, пониженной влажности, геморрагическая сыпь.. Подкожная жировая клетчатка развита слабо. Микроциркуляторные нарушения в виде мраморности кожи. СПБ 3-4 с. Тургор мягких тканей снижен. Акроцианоз. Отеков нет. Слизистая оболочка полости рта и ротоглотки чистая, розовая. Пупочная ранка в стадии эпителизации. Периумбиликальная область без воспалительных изменений. Видимых повреждений нет. Мышцы развиты удовлетворительно, мышечная дистония с преобладанием гипертонуса сгибателей. Движения суставов в полном объеме. Частота дыхательных движений 46 в минуту, дыхание регулярное, самостоятельное. Аускультативно выслушивается пуэрильное дыхание, хрипов нет. Сатурация 92%. Гемодинамика стабильная. Систолическое давление на правой руке 90 мм.рт.ст., диастолическое -53 мм рт. ст. Частота сердечных сокращений 160 в минуту. Пульс умеренного наполнения и напряжения. Пульсация тыльных артерий стоп определяется с обеих сторон. Тоны сердца приглушенные, ритмичные, патологических шумов нет. Вазотропная (вазопрессорная) поддержка на момент осмотра не требовалась. На мониторе синусовый ритм. Язык розовый, влажный, без налета. Живот не увеличен, симметричный, вздутия нет. При пальпации мягкий, безболезненный. Аускультативно перистальтика выслушивается. Печень не выступает из-под края реберной дуги, край гладкий. Стул желтого цвета, без патологических изменений, кашицеобразный (тип 6), имеются непереваренные кусочки пищи. Мочеиспускание не нарушено. Моча без изменений, соломенно-желтого цвета. Область почек не изменена.
Неврологический статус
Сознание ясное. Глазные щели равные. Величина зрачков одинакова, симметрична. Менингеальный синдром не выявлен, очаговой симптоматики нет. Реакция зрачков на свет в норме. Мышечный тонус повышен. Оценка по шкале комы Глазго 15 баллов.
Данные лабораторного исследования
Общий анализ крови 31.05.2021: гемоглобин 160,5 г/л, эритроциты 4,9 3 х 10 12 /л, гематокрит 48,2%, тромбоциты 94,0 х 10 9 /л, лейкоциты 3,24 х 10 9 /л, лимфоциты 52%, палочкоядерные 4%, сегментоядерные 39%, моноциты 5%.
Исследование газов крови 31.05.2021: sO2 86,6%, SBC 21,4 ммоль/л, ВЕ 3,2 ммоль/л, К + 4,2 ммоль/л, Cl - 109 ммоль/л, Ca 2+ 1,24 ммоль/л, Na + 137 ммоль/л, Glu 7,3 ммоль/л, Lac 3,7 ммоль/л, рН 7,349, tHb 17,4 г/дл, осмолярность 282,1, рО2 45,9, рСО2 40,1.
Биохимический анализ крови 31.02.2021: креатинин 60,96 мкмоль/л, альбумин 24 г/л, АСТ 56 ЕД/л, АЛТ 44 ЕД/л, мочевая кислота 182 мкмоль/л, общий белок 43 г/л, мочевина 4,7 ммоль/л, С-реактивный белок 65,8 мг/л, общий билирубин 215,6 мкмоль/л, прямой билирубин 6,6 мкмоль/л, гамма-глютамилтрансфераза 136 ЕД/л, D-димер 3452 нг/мл, прокальцитонин 44,83 нг/мл.
Клинический анализ спинномозговой жидкости 31.05.2021: лимфоциты 6 кл., нейтрофилы 18 кл., белок 3,0 г/л, цитоз 24 кл. в 1 мкл, цвет желтый, мутная, удельный вес 1,015.
Коагулограмма 31.05.2021: активированное частичное тромбопластиновое время 44,0 с, протромбиновое время 22,2 с, концентрация протромбина 38%, международное нормализованное отношение 2,04, тромбиновое время 13,0 с, концентрация фибриногена 3,7 г/л.
Общий анализ мочи 31.05.2021: слизь в умеренных количествах, лейкоциты 0-2 в поле зрения, единичные клетки плоского эпителия, эритроциты 0-1 в поле зрения, кетоновые тела, глюкоза, билирубин отсутствуют, белок 1,0 г/л, рН 7,5, мутная, удельный вес 1010, цвет желтый.
Данные инструментального исследования
Нейросонография 31.05.2021: признаков острого нарушения мозгового кровообращения нет, объемных патологических образований в областях, доступных визуализации, на момент исследования не выявлено.
Ультразвуковое исследование органов брюшной полости 31.05.2021: объемных патологических образований не обнаружено. Свободная жидкость в латеральных каналах слева - 5 мм, справа - 3 мм. Визуализируются кишечные петли, заполненные жидким содержимым, перистальтика вялая. Стенки кишечных петель утолщены до 1,8 мм.
Рентгенография легких 01.06.2021: признаки отека легких. Суммарная лучевая нагрузка 0,018 мЗв.
Ребенок консультирован специалистами
Врач-невролог 31.05.2021: на момент осмотра нельзя исключить течение острой нейроинфекции.
Бактериологический посев крови и ликвора от 01.06.2021: выделена Neisseria meningitidis gr. B.
Проведенная терапия:
1. Лечебно-охранительный режим: оральные регидра тационные соли с сервоконтролем.
2. Респираторная терапия: искусственная вентиляция легких (ИВЛ) под контролем газового состава крови.
3. Энтеральная пауза, зонд на отток.
4. Антибактериальная терапия: меропенем в дозе 120 мг/кг/с в 3 введения, ванкомицин в дозе 45 мг/ кг/с в 3 введения внутривенно капельно.
5. Инфузионная терапия с коррекцией содержания электролитов + частичное парентеральное питание в дозе 170 мл/кг/сут (с коррекцией электролитных нарушений).
6. Санация трахеобронхиального дерева и верхних дыхательных путей по показаниям, смена положения каждые 3 ч, туалет глаз и венозного катетера.
7. Симптоматическая терапия.
8. Гормональная терапия: дексаметазон в дозе 0,5 мг/кг/с, солукортеф в дозе 2 мг/к/с.
9. Гемостатическая терапия: викасол, дицинон, свежезамороженная плазма 20, 15 мл/кг/с, транексам в дозе 15 мг/кг 4 р.
10. КТП: норадреналин в дозе 0,5-1,0 мкг/кг/мин, адреналин в дозе 0,5-1,0 мкг/кг/мин.
11. С целью синхронизации с аппаратом ИВЛ: мидазолам в дозе 0,5-0,3 мг/кг/ч, фентанил в дозе 5-2 мкг/кг/ч.
За время пребывания в отделении реанимации и интенсивной терапии, несмотря на проводимую терапию, состояние ребенка оставалось крайне тяжелым. Сохранялась симптоматика септического шока (резистентного к объемной жидкостной нагрузке и введению инотропных/вазопрессорных препаратов) с полиор ганной недостаточностью, что потребовало повышения доз кардиотонических/вазопрессорных и гормональных препаратов.
За время наблюдения проводилась заместительная трансфузия свежезамороженной плазмой (дважды) для коррекции гемостаза.
01.06.2021 01:15 произошло ухудшение состояния ребенка до критического уровня. На фоне прогрессирующих нарушений гемодинамики в виде артериальной гипотензии развились нарушения сердечного ритма с нарастающей брадикардией до асистолии. Начаты реанимационные мероприятия в полном объеме: непрямой массаж сердца на фоне ИВЛ в течении 5 мин с оценкой эффекта и продолжением компрессий с частотой 110-115 ударов в минуту. Эффекта не было. Вводился адреналин в дозе 10 мкг/кг внутривенно струйно каждые 5 мин. Компрессии продолжены.
Реанимационные мероприятия продолжались в течение 30 мин без эффекта. В связи с неэффективностью они были прекращены. Дыхание поддерживалось ИВЛ, пульс на крупных артериях не пальпировался, сердечные тоны не выслушивались, артериальное давление не определялось, мидриаз без фотореакции, электрической активности сердца не было.
Констатирована биологическая смерть ребенка 01:45 01.06.2021.
Таким образом, продемонстрирован случай развития гипертоксической формы генерализованной МИ у новорожденного ребенка, осложненной развитием септического шока, синдрома полиорганной недостаточности, синдрома Уотерхауза - Фридериксена, что привело к досуточному летальному исходу. Развитие заболевания отличалось фульминантностью и драматичностью, неуправляемостью, несмотря на применение современных методов стандартизированной терапии.
Менингококковая инфекция является не только серьезным бременем для системы здравоохранения, но и существенно влияет на качество жизни пациентов. Осложнения, которые возникают после перенесенной МИ, значительно снижают качество жизни пациента и членов семьи, которые о них заботятся. В подавляющем большинстве случаев причиной летальных исходов становится развитие гипертоксических форм болезни с молниеносным течением, когда смерть наступает в 1-е сутки заболевания даже при своевременной диагностике и назначении адекватной терапии. Среди выздоровевших 70% нуждается в длительной реабилитационной терапии. У 20% пациентов, выживших после перенесенной МИ, развиваются необратимые серьезные осложнения (глухота, потеря зрения, задержка умственного и физического развития, эпилепсия, некроз кожи, ампутация конечностей), которые снижают качество жизни пациента и членов семьи, которые о них заботятся [8]. Причем наиболее велик риск развития осложнений у детей младше 5 лет [9]. У пациентов, перенесших МИ, а также членов их семьи отмечаются социальные последствия перенесенного заболевания, такие как пожизненный когнитивный дефицит (снижение концентрации внимания, низкие академические способности), психологический стресс и посттравматическое стрессовое расстройство. Преодоление диагноза МИ также может создавать существенную эмоционально-психологическую нагрузку на членов семьи, когда они сталкиваются с новой реальностью экономических жертв и снижения качества жизни их близких. Бремя МИ, ложащееся на семью, включает эмоциональные нагрузки, испытываемые членами семьи, которые должны заботиться о своем близком человеке с физическими, психологическими или когнитивными нарушениями.
Самым эффективным способом контроля менингококковой инфекции на современном этапе является иммунопрофилактика!
Учитывая непредсказуемость изменений эпидемиологии МИ в России, для проведения вакцинации считается целесообразным использовать современные конъюгированные менингококковые вакцины с наиболее широким охватом серогрупп возбудителя. Такие многокомпонентные конъюгированные вакцины обладают более высокой иммуногенностью, обеспечивают длительный иммунитет, способствуют существенному снижению частоты носительства менингококков и, как следствие, формируют популяционный иммунитет в коллективах с достаточным охватом вакцинацией.
По данным ряда авторов, наиболее выраженное уменьшение числа клинических случаев заболевания МИ будет достигнуто за счет вакцинации в возрастных группах 0-1 год, 1-2 года, 3-6 лет [11]. Даже заниженная оценка выгод, не учитывающая всего объема предотвращенного ущерба, свидетельствует об очевидной важности расширения программ иммунизации против МИ и включения в них детей в возрасте 9 и 12 мес. Двукратная вакцинация детей в 9 и 12 мес, по данным российских экспертов, в сравнении с ее отсутствием наиболее сильно снизит прогнозируемое число случаев заболевания именно в этой возрастной когорте: в горизонте 15 лет -на 89%. Не менее мощный эффект ожидается в возрастных группах 1-2 года (на 84,5%) и 3-6 лет (на 73,6%) [11].
Заключение
Менингококковая инфекция остается серьезной и актуальной проблемой российского здравоохранения. Несомненно, с целью обеспечения максимальной защиты детей от летальных и инвалидизирующих случаев, обусловленных МИ, требуется совершенствование национального календаря прививок с внедрением вакцинации против МИ в наиболее уязвимых группах населения с пристальным вниманием к возрастной группе детей раннего возраста.
Литература
Общие сведения
Этиология и патогенез менингита
Менингит может возникать несколькими путями инфицирования. Контактный путь — возникновение менингита происходит в условиях уже существующей гнойной инфекции. Развитию синусогенного менингита способствует гнойная инфекция околоносовых пазух (гайморит), отогенного — сосцевидного отростка или среднего уха (отит), одонтогенного происхождения — патология зубов.Занос инфекционных агентов в мозговые оболочки возможен лимфогенным, гематогенным, чрезплацентарным, периневральным путями, а также в условиях ликвореи при открытой черепно-мозговой травме или позвоночно-спинномозговой травмы, трещине или переломе основания черепа.
Возбудители инфекции, попадая в организм через входные ворота (бронхи, ЖКТ, носоглотка), вызывают воспаление (серозного или гнойного типа) мозговых оболочек и прилегающих тканей мозга. Последующий их отек приводит к нарушению микроциркуляции в сосудах мозга и его оболочках, замедлению резорбции цереброспинальной жидкости и ее гиперсекреции. При этом повышается внутричерепное давление, развивается водянка мозга. Возможно дальнейшее распространение воспалительного процесса на вещество мозга, корешки черепных и спинномозговых нервов.
Классификация менингитов
Менингиты классифицируются по нескольким критериям.
По этиологии:
- бактериальные (пневмококковый, туберкулезный, менингококковый и др.)
- вирусные (вызванный энтеровирусами Коксаки и ЕСНО, острый лимфоцитарый хориоменингит и др.)
- грибковые (криптококкозный, кандидозный и др.)
- протозойные (при малярии, при токсоплазмозе и др.)
По характеру воспалительного процесса:
- гнойный (в ликворе преобладают нейтрофилы)
- серозный (в ликворе преобладают лимфоциты)
По патогенезу:
- первичные (в анамнезе отсутствует общая инфекция или инфекционное заболевание какого-либо органа)
- вторичные (как осложнение инфекционного заболевания)
По распространенности процесса:
По темпу течения заболевания:
- молниеносные
- острые
- подострые
- хронические
По степени тяжести:
- легкой формы
- средней тяжести
- тяжелой формы
- крайне тяжелой формы
Клиническая картина менингита
Симптомокомплекс любой формы менингита включает в себя общеинфекционные симптомы (жар, озноб, повышение температуры тела), учащение дыхания и нарушение его ритма, изменение ЧСС (в начале заболевания тахикардия, по мере прогрессирования заболевания — брадикардия).
В состав менингеального синдрома входят общемозговые симптомы, проявляющиеся тоническим напряжением мышц туловища и конечностей. Нередко появляются продормальные симптомы (насморк, боли в животе и др.). Рвота при менингите не связана с приемом пищи, а появляется сразу после смены положения или при усилении головной боли. Головные боли, как правило, распирающего характера очень мучительны для пациента, могут локализоваться в затылочной области и отдавать в шейный отдел позвоночника. Кроме того, пациенты болезненно реагируют на малейший шум, прикосновения, свет, поэтому стараются избегать разговоров и лежат с закрытыми глазами. В детском возрасте возможно появление судорог.
Для менингита характерна гиперестезия кожи и болезненность черепа при перкуссии. В начале заболевания отмечается повышение сухожильных рефлексов, но с развитием заболевания они снижаются и нередко исчезают. В случае вовлечения в воспалительный процесс вещества мозга развиваются параличи, патологические рефлексы и парезы. Тяжелое течение менингита обычно сопровождается расширением зрачков, диплопией, косоглазием, нарушение контроля над тазовыми органами (в случае развития психических расстройств).
Симптомы менингита в старческом возрасте атипичны: слабое проявление головных болей или полное их отсутствие, тремор головы и конечностей, сонливость, психические расстройства (апатия или, наоборот, психомоторное возбуждение).
Диагноз и диффдиагноз
Основным методом диагностирования (или исключения) менингита является люмбальная пункция с последующим исследованием цереброспинальной жидкости. В пользу данного метода говорят его безопасность и простота, поэтому проведение люмбальной пункции показано во всех случаях подозрения на менингит. Для всех форм менингита характерно вытекание жидкости под высоким давлением (иногда струей). При серозном менингите цереброспинальная жидкость прозрачная (иногда слегка опалесцирующая), при гнойном менингите — мутная, желто-зеленого цвета. С помощью лабораторных исследований цереброспинальной жидкости определяют плеоцитоз (нейтрофилы при гнойных менингитах, лимфоциты при серозных менингитах), изменение соотношения количества клеток и повышенное содержание белка.
В целях выяснения этиологических факторов заболевания рекомендовано определение уровня глюкозы в цереброспинальной жидкости. В случае туберкулезного менингита, а также менингита, вызванного грибами, уровень глюкозы снижается. Для гнойных менингитов типично значительное (до нуля) снижение уровню глюкоза.
Главные ориентиры невролога в дифференциации менингитов — исследование цереброспинальной жидкости, а именно определение соотношения клеток, уровня сахара и белка.
Лечение менингита
В случае подозрения на менингит госпитализация пациента обязательна. При тяжелом течении догоспитального этапа (угнетение сознания, лихорадка) пациенту вводят преднизолон и бензилпенициллин. Проведение люмбальной пункции на догоспитальном этапе противопоказано.
Основа лечения гнойного менингита — раннее назначение сульфаниламидов (этазол, норсульфазол) или антибиотиков (пенициллина). Допускает введение бензилпенициллина интралюмбально (в крайне тяжелом случае). Если подобное лечение менингита в течение первых 3 дней оказывается неэффективным, следует продолжить терапию полусинтетическими антибиотиками (ампициллин+оксациллин, карбенициллин) в сочетании с мономицином, гентамицином, нитрофуранами. Доказана эффективность такого сочетания антибиотиков до выделения патогенного организма и выявления его чувствительности к антибиотикам. Максимальный срок такой комбинационной терапии — 2 недели, после чего необходимо перейти на монотерапию. Критериями для отмены также служат снижение температуры тела, нормализация цитоза (до 100 клеток), регресс общемозговых и менингеальных симптомов.
Основу комплексного лечения туберкулезного менингита состоит в непрерывном введении бактериостатических доз двух-трех антибиотиков (например, изониазид+стрептомицин). При появлении возможных побочных эффектов (вестибулярные расстройства, нарушение слуха, тошнота) отмена данного лечения не требуется, показано уменьшение дозы антибиотиков и временное добавление к лечению десенсибилизирующих препаратов (дифенгидрамин, прометазин), а также других противотуберкулезных препаратов (рифампицин, ПАСК, фтивазид). Показания к выписке пациента: отсутствие симптомов туберкулезного менингита, санация цереброспинальной жидкости (спустя 6 месяцев от начала заболевания) и улучшение общего состояние пациента.
Лечение вирусного менингита может ограничиться применением симптоматических и общеукрепляющих средств (глюкоза, метамизол натрия, витамины, метилурацил). В тяжелых случаях (выраженные общемозговые симптомы) назначают кортикостероиды и диуретики, реже — повторную спинномозговую пункцию. В случае наслоения бактериальной инфекции возможно назначение антибиотиков.
Прогноз
В дальнейшем прогнозе важную роль играют форма менингита, своевременность и адекватность лечебных мероприятий. В качестве резидуальных симптомов после туберкулезного и гнойного менингита зачастую остаются головные боли, внутричерепная гипертензия, эпилептические припадки, нарушения зрения и слуха. По причине запоздалого диагностирования и устойчивости возбудителя к антибиотикам высок уровень смертности от гнойных менингитов (менингококковая инфекция).
Профилактика
В качестве профилактических мер по предупреждению менингита предусматривается регулярное закаливание (водные процедуры, спорт), своевременная терапия хронических и острых инфекционных заболеваний, а также короткие курсы иммуностимулирующими препаратами (элеутерококк, женьшень) в очагах менингококкового менингита (детский сад, школа и др.).
Менингит у детей – инфекционно-воспалительный процесс, затрагивающий мозговые оболочки. Течение менингита у детей сопровождается общеинфекционным (гипертермией), общемозговым (головной болью, рвотой, судорогами, нарушением сознания) и менингеальным синдромом (ригидностью затылочных мышц, общей гиперестезией, менингеальной позой, положительными симптомами Кернига, Лессажа, Брудзинского, выбуханием большого родничка). Диагностика менингита у детей требует проведения люмбальной пункции, исследования ликвора и крови. Основными принципами лечения менингита у детей являются: госпитализация ребенка, постельный режим, проведение антибактериальной/противовирусной, дезинтоксикационной, дегидратационной терапии.
Общие сведения
Менингит у детей – нейроинфекция, вызывающая преимущественное поражение мягкой мозговой оболочки головного и спинного мозга; протекающая с развитием общеинфекционных, общемозговых, менингеальных симптомов и воспалительных изменений в цереброспинальной жидкости. В структуре педиатрии и детской инфекционной патологии менингитам уделяется повышенное внимание, что объясняется частым органическим поражением ЦНС, высокой летальностью от данной патологии, тяжелыми медико-социальными последствиями. Уровень заболеваемости менингитом среди детей до 14 лет составляет 10 случаев на 100 тысяч населения; при этом около 80% заболевших составляют дети до 5 лет. Риск летальности при менингите зависит от возраста детей: чем младше ребенок, тем выше вероятность трагического исхода.

Причины менингита у детей
Менингиты у детей могут вызываться самыми различными возбудителями: бактериями, вирусами, грибами, простейшими. Наиболее многочисленная группа возбудителей менингита у детей представлена бактериями: менингококком, пневмококком, гемофильной палочкой серогруппы b, стафилококком, энтеробактериями, микобактериями туберкулеза. Вирусные менингиты у детей чаще всего ассоциированы с вирусами ECHO, Коксаки, эпидемического паротита, ветряной оспы, кори, краснухи, полиомиелита, клещевого энцефалита, Эбштейна-Барр, герпеса, энтеровирусами, аденовирусами и др. Менингиты у детей, вызываемые грибами, риккетсиями, спирохетами, токсоплазмой, малярийным плазмодием, гельминтами и другими патогенами, относятся к числу редко встречаемых форм.
Потенциальным источником инфекции служит больной человек или бактерионоситель; инфицирование может происходить воздушно-капельным, контактно-бытовым, алиментарным, водным, трансмиссивным, вертикальным, гематогенным, лимфогенным, периневральным путями.
Развитию менингита у новорожденных детей способствует неблагоприятное течение беременности и родов, гипоксия плода, недоношенность, внутриутробные инфекции. У детей раннего возраста факторами риска развития менингита служат гнойные заболевания различной локализации (отиты, мастоидиты, синуситы, фарингиты, тонзиллиты, гастроэнтероколиты, фурункулы лица и шеи, остеомиелит, эндокардит), ОРВИ, инфекционные заболевания детского возраста, кишечные инфекции, черепно-мозговые травмы. Предрасположенность к менингиту детей первых лет жизни объясняется незрелостью иммунной системы и повышенной проницаемостью гематоэнцефалического барьера. Фоном для развития патологического процесса в оболочках мозга могут служить гипотрофия, дефекты ухода за ребенком, переохлаждение, смена климатических условий, стресс, чрезмерные физические нагрузки.
Для вспышек менингита у детей характерна сезонность (пик заболеваемости приходится на зимне-весенний период) и цикличность (подъем заболеваемости отмечается каждые 10-15 лет).
Патогенез менингита у детей
При первичных менингитах у детей входными воротами для инфекции чаще всего служат слизистые оболочки респираторного или желудочно-кишечного тракта. Проникновение возбудителя в полость черепа и мозговые оболочки происходит гематогенным, сегментарно-васкулярным или контактным путями. Выраженная токсемия и нарастание уровня биологически активных веществ создают условия для повышения проницаемости сосудистых мембран, гематоэнцефалического барьера, проникновения микроорганизмов и их токсинов в ЦНС с развитием серозного, серозно-гнойного или гнойного воспаления мозговых оболочек.
Скопление воспалительного экссудата вызывает раздражение сосудистых сплетений желудочков головного мозга, что сопровождается увеличением продукции цереброспинальной жидкости и увеличением внутричерепного давления. Именно с развитием гипертензионно-гидроцефального синдрома связаны основные клинические проявления менингита у детей. Следствием расширения ликворных пространств и сдавления тканей мозга служит ухудшение перфузии, развитие гипоксии, выход жидкости из сосудистого русла и возникновение отека головного мозга.
При правильном лечении менингита у детей в фазу обратного развития происходит резорбция воспалительного экссудата, нормализация ликворопродукции и внутричерепного давления. В случае нерационального лечения менингита у детей может произойти организация гнойного экссудата и формирование фиброза, следствием чего будет являться нарушение ликвородинамики с развитием гидроцефалии.
Классификация
Первичные менингиты у детей возникают без предшествующего локального воспалительного процесса или инфекции; вторичные менингиты у детей развиваются на фоне основного заболевания и выступают его осложнением.
С учетом глубины поражения в структуре менингитов у детей различают: панменингит – воспаление всех мозговых оболочек; пахименингит – преимущественное воспаление твердой мозговой оболочки; лептоменингит – сочетанное воспаление паутинной и мягкой мозговых оболочек. Отдельно выделяют арахноидит - изолированное поражение паутинной оболочки, имеющее свои клинические особенности.
По выраженности интоксикационного и общемозгового синдрома, а также воспалительных изменений в спинно-мозговой жидкости, различают легкую, среднюю и тяжелую форму менингита у детей. Течение нейроинфекции может быть молниеносным, острым, подострым и хроническим.
В этиологическом отношении, в соответствии с принадлежностью возбудителей, менингиты у детей делятся на вирусные, бактериальные, грибковые, риккетсиозные, спирохетозные, гельминтные, протозойные и смешанные. В зависимости от характера ликвора, менингиты у детей могут быть серозными, геморрагическими и гнойными. В структуре патологии в педиатрии преобладают серозные вирусные и бактериальные (менингококковый, гемофильный, пневмококковый) менингиты у детей.
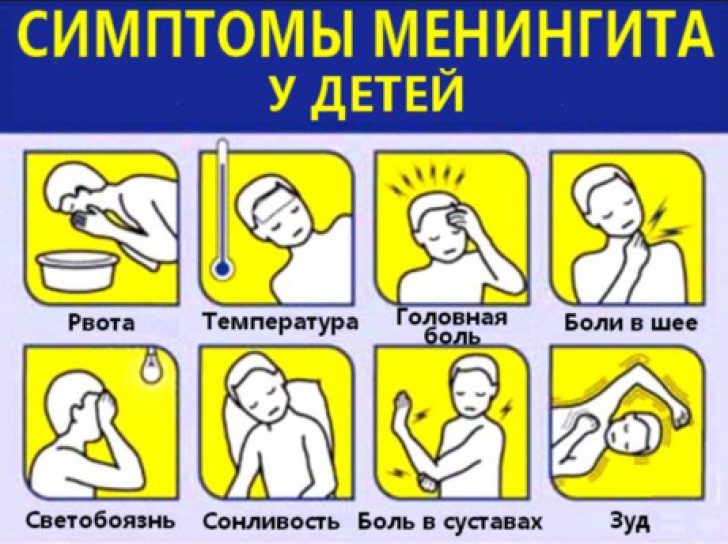
Симптомы менингита у детей
Независимо от этиологической принадлежности, течение менингита у детей сопровождается общеинфекционными, общемозговыми, менингеальными симптомами, а также типичными воспалительными изменениями ликвора.
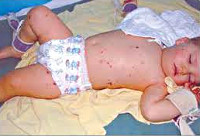
Общеинфекционная симптоматика при менингите у детей характеризуется резким повышением температуры, ознобами, тахипноэ и тахикардией, отказом ребенка от еды и питья. Может отмечаться бледность или гиперемия кожных покровов, геморрагическая сыпь на коже, связанная с бактериальной эмболией или токсическим парезом мелких сосудов. Отдельные неспецифические симптомы встречаются при определенных формах менингита у детей: острая надпочечниковая недостаточность - при менингококковой, дыхательная недостаточность - при пневмококковой, тяжелая диарея - при энтеровирусной инфекции.
Для общемозгового синдрома, сопровождающего течение менингита у детей, типичны интенсивные головные боли, связанные как с токсическим, так и механическим раздражением мозговых оболочек. Головная боль может быть диффузной, распирающей или локализованной в лобно-височной или затылочной области. Вследствие рефлекторного или прямого раздражения рецепторов рвотного центра в продолговатом мозге возникает повторная, не связанная с приемом пищи и не приносящая облегчения рвота. Нарушение сознания при менингите у детей может выражаться в сомнолентности, психомоторном возбуждении, развитии сопорозного состояния или комы. Нередко при менингите у детей возникают судороги, выраженность которых может варьировать от подергиваний отдельных мышц до генерализованного эпиприступа. Возможно развитие очаговой симптоматики в виде глазодвигательных расстройств, гемипареза, гиперкинезов.
К течению гнойного менингита у детей могут присоединяться другие инфекционно-септические осложнения - пневмония, артриты, эндокардит, перикардит, эпиглоттит, остеомиелит, сепсис. Поздними осложнениями со стороны нервной системы могут стать нарушения интеллекта, гипертензионно-гидроцефальный синдром, эпилепсия, параличи и парезы, гипоталамический синдром, поражение черепных нервов (косоглазие, птоз верхнего века, тугоухость, асимметрия лица и др.).
Диагностика менингита у детей
В процессе распознавания менингита у детей для педиатра и детского инфекциониста важен учет эпиданамнеза, клинических данных, менингеальных симптомов. Для правильной оценки объективного статуса ребенка необходимы консультации детского невролога, детского офтальмолога с осмотром глазного дна (офтальмоскопией); при необходимости – детского отоларинголога и нейрохирурга.
Подозрение на менингит у детей является показанием к проведению люмбальной пункции и получению ликвора для биохимического, бактериологического/вирусологического и цитологического исследования. Результаты исследования цереброспинальной жидкости позволяют дифференцировать менингизм и менингит, определить этиологию серозного или гнойного менингита у детей.
С помощью серологических методов (РНГА, РИФ, РСК, ИФА) выявляется наличие и нарастание специфических антител в сыворотке крови. Перспективно ПЦР-исследование спинномозговой жидкости и крови на наличие ДНК возбудителя. В рамках диагностического поиска проводятся бактериологические посевы крови и отделяемого носоглотки на селективные питательные среды.
По назначению консультантов может рекомендоваться расширенное обследование с выполнением нейросонографии через родничок, рентгенографии черепа, ЭЭГ, МРТ головного мозга ребенку.
Дифференциальную диагностику менингита у детей необходимо проводить с субарахноидальным кровоизлиянием, артериовенозными мальформациями головного мозга, ЧМТ, опухолями головного мозга, синдромом Рея, нейролейкозом, диабетической комой и др.
Лечение менингита у детей
Подозрение на менингит является абсолютным показанием к госпитализации детей в инфекционный стационар. В остром периоде детям показан постельный режим; максимальный покой; полноценная, механически и химически щадящая диета; контроль показателей гемо- и ликвородинамики, физиологических отправлений.
Этиотропная терапия менингита у детей предполагает внутримышечное или внутривенное назначение антибактериальных препаратов: пенициллинов, цефалоспоринов, аминогликозидов, карбапенемов. При тяжелом течении менингита у детей антибиотики могут вводится эндолюмбально. До установления этиологии антибиотик назначается эмпирически; после получения результатов лабораторной диагностики проводится коррекция терапии. Длительность антибиотикотерапии при менингите у детей составляет не менее 10-14 дней.
После установления этиологии менингита у детей может осуществляться введение противоменингококкового гамма-глобулина или плазмы, антистафилококковой плазмы или гамма-глобулина и др. При вирусных менингитах у детей проводится противовирусная терапия ацикловиром, рекомбинантными интерферонами, индукторами эндогенного интерферона, иммуномодуляторами.
Патогенетическая подход к лечению менингита у детей включает дезинтоксикационную (введение глюкозо-солевых и коллоидных растворов, альбумина, плазмы), дегидратационную (фуросемид, маннитол), противосудорожную терапию (ГОМК, тиопентал натрия, фенобарбитал). С целью профилактики мозговой ишемии используются ноотропные препараты и нейрометаболиты.
При тяжелом течении менингита у детей показана респираторная поддержка (кислородотерапия, ИВЛ), УФО крови.
Прогноз и профилактика менингита у детей
Прогноз менингита у детей определяется его этиологией, преморбидным фоном, тяжестью течения заболевания, своевременностью и адекватностью терапии. В настоящее время в большинстве случаев удается достичь выздоровления детей; летальные исходы регистрируются в 1-5% случаев. В резидуальном периоде менингита у детей чаще всего отмечаются астенический и гипертензивный синдромы.
Дети, переболевшие менингитом, подлежат наблюдению педиатра, инфекциониста и невролога с проведением инструментальных исследований (ЭЭГ, ЭхоЭГ, ультрасонографии).
В числе мер, направленных на снижение заболеваемости менингитом, главная роль принадлежит вакцинопрофилактике. При выявлении ребенка, больного менингитом в детском учреждении, осуществляются карантинные мероприятия, проводится бакобследование контактных лиц, введение им специфического гамма-глобулина или вакцины. Неспецифическая профилактика менингита у детей заключается в своевременном и полном лечении инфекций, закаливании детей, приучению их к соблюдению норм личной гигиены и питьевого режима (мытью рук, употреблению кипяченой воды и т. д.).
Наиболее опасен менингит для детей от 3 до 5-6 лет – первые признаки у ребенка проявляются как простуда или грипп, а так как в этом возрасте пациенты еще не могут описать свое состояние, родители часто поздно обнаруживают симптомы воспаления. Чтобы вовремя начать лечение, важно знать особенности протекания болезни.
Поражение затрагивает оболочку спинного или головного мозга. Острый воспалительный процесс быстро захватывает мягкие и паутинные ткани, приводя к отеку и повышению внутричерепного давления. Часто менингит развивается на фоне вирусных и простудных инфекций, но наиболее опасны грибковые и бактериальные разновидности. Пациент может чувствовать стремительное ухудшение состояния в течение нескольких дней, что без лечения приводит к летальному исходу.
Основной способ распространения патогенов – гематогенный, то есть через кровь. В протоки попадают микроорганизмы, которые атакуют костный мозг. Реже отмечается путь через гнойные раны, нарывы в области основания черепа, носа или уха. Гной попадает на паутинную оболочку, образуя там очаг заболевания. Далее происходит цепная реакция – воспаление затрагивает обширную область. Чем больше радиус заражения, тем ярче выражен отек.
У болезни долгий инкубационный период – первые симптомы при менингите у детей от 3 до 5 лет могут проявиться спустя одну или две недели. При этом на протяжении этого времени ребенок будет чувствовать слабость, недомогание, будет незначительное повышение температуры.

Статистические данные и факторы риска
Заболевание чаще диагностируют у малышей дошкольного возраста и подростков. Среди взрослых наиболее уязвимы пенсионеры. Мальчики чаще заражаются, чем девочки, у старшего поколения эта тенденция остается – женщинам ставят диагноз реже.
Обострения и эпидемии случаются при следующих условиях:
- Холодное время года – с конца осени до середины весны. Перепады температур и ветер способствуют возникновению очага инфекции.
- Плохая экология, в частности, недостаток свежего воздуха. Жители мегаполисов чаще поступают в больницы с этим диагнозом.
- Несоблюдение санитарных норм. Это правило распространяется на регионы и целые страны. У населения Африки, Южной Америки и Юго-Восточной Азии выявлено на 40% больных больше, чем в Европе.
Причины менингита у детей и проявление разновидностей болезни

Есть несколько вариантов возбудителей воспаления оболочки головного мозга:
- Бактерии. Это менингококки, пневмококки, гемофильная палочка серогруппы b, стафилококки, энтеробактерии, микобактерии туберкулеза, листерия моноцитогенес, пропионибактерии акне, диплококки. Эту группу можно назвать самой многочисленной. Такие патогены очень быстро размножаются и атакуют здоровые клетки. Ткани быстро отекают, повышается риск внутреннего кровотечения. Течение болезни очень острое и стремительное, а инкубационный период этой разновидности самый короткий. Основными симптомами детского бактериального менингита являются: сильный жар, интоксикация и бред.
- Вирусы. Часто воспаление оболочки мозга является результатом поражения организма энтеровирусом, эховирусом, Коксаки, эпидемическим паротитом, ветряной оспой, корью, краснухой, полиомиелитом, клещевым энцефалитом, герпесом или аденовирусами. Основной проблемой такого протекания болезни является ее замаскированное проявление, так как все начальные признаки указывают только на первичный недуг. При этом такой латентный период может длиться до двух недель.
Это основные причины заражения. Реже инвазия может быть вызвана:
- грибками;
- простейшими;
- гельминтами и другими патогенами.
В зависимости от источника инфекции различают следующие клинические разновидности менингита у детей:
Виды болезни различают также по характеру воспаления:
- Гнойный. Сопровождается выделением гноя в очагах инфекции.
- Серозный. Основное проявление – отек без посторонних масс.
Способы заражения – пути инвазии

Для ребенка дошкольного возраста опасно нахождение в детском саду или в другом образовательном учреждении в момент эпидемии, если был зафиксирован случай болезни в группе. Основная причина – бытовой контакт. Можно заразиться через:
- воздух, в случае вирусной причины;
- естественные жидкости – попадание слюны при кашле или чихании;
- воду, когда источник заражения – бактерии или паразиты;
- телесный контакт, если инфекция имеет грибковую природу.
Факторы риска и причины заражения:
Какие симптомы проявляются при менингите у детей
На первом этапе заболевания все признаки имеют сглаженный характер, поэтому многие родители часто принимают начало воспаления оболочки мозга за простуду или ОРВИ. Основными из них являются:
- Головная боль. Сначала она может быть выражена как головокружение, легкое недомогание, со временем приобретает постоянный характер, граничащий с мигренью.
- Отсутствие аппетита. Вместе с этим возникает постоянное желание пить из-за сухости в горле.
- У маленьких пациентов случается полный дисбаланс кишечника – перистальтика усиливается, появляется диарея.
- Общая слабость, ломота в теле.
- Резкая реакция на свет, громкие звуки и прикосновения.
- Повышение температуры.
Со временем симптомы становятся более выраженными:
- Жар до 40 градусов, который плохо понижается даже под воздействием сильных лекарственных средств.
- Покраснение кожных покровов, сыпь. Кожа начинает чесаться и потеть. При надавливании, краснота проходит.
- Онемение мышц шеи – ребенку трудно повернуть голову. Особенно это заметно у грудничков.
- Позывы к рвоте, тошноте.
- Нервное перевозбуждение или патологическая усталость, бессонница, галлюцинации.
- Потеря координации, обмороки.
- Конъюнктивит, покраснение белков, боль в глазах.
- Увеличение подмышечных и шейных лимфоузлов, реже – тканей в области паха.
- Болезненные ощущения при нажатии на пространство между бровями, лоб.
Эти признаки детского менингита можно распознать в домашних условиях и срочно обратиться к специалисту. Врач проведет более полную диагностику, в том числе выявит наличие следующих симптомов:
- Кернига – ригидность мышц в колене;
- Брудзинского – непроизвольное движение конечностей;
- Бехтерева – сокращение ряда тканей на лице при определенных манипуляциях;
- Пулатова – боль в конкретных точках черепа;
- Менделя – болезненные ощущения в области ушей;
- Лесажа – припухлость родничка у грудничков.
Также заболевание может сопровождаться:
- осложнением на глаза – помутнение, временная потеря зрения;
- понижением порога слуха;
- кашлем и насморком;
- конвульсиями конечностей;
- нарушением сердечного ритма;
- повышением или понижением давления;
- увеитом.
Какие признаки менингита у детей до 1 года – симптомы для срочного обращения к врачу

- Снижение двигательной активности, уменьшение периода бодрствования, вялость.
- Мгновенное увеличение температуры до 39-40 градусов.
- Изменение положения тела – малыш выворачивается, изгибает спинку, упирается головой в подушку.
- Отсутствие аппетита, отказ от грудного молока.
- Ухудшение самочувствия при прикосновении к шее, основанию головы.
- Частое срыгивание.
- Бледность с ярко выраженными красными пятнами.
В зависимости от причины инвазии, у пациента будет разный срок инкубационного периода. Но в большинстве случаев все признаки проявляются стремительно, поэтому необходимо сразу обратиться к врачу.
Лечение и профилактика
Категорически запрещено лечиться без осмотра педиатра. При подозрении на менингит назначают скорую госпитализацию и постельный режим. Только профессионал может выписать рецепт, согласно которому нужно будет включить в медикаментозную терапию:
- Антибиотики.
- Противовирусные препараты.
- Противоменингококковый гамма-глобулин.
- Симптоматические лекарства: от жара, боли в теле, кашля, рвоты и диареи.
- Ноотропные лекарственные средства.
- Таблетки и растворы для интоксикации.
- Иммуномодуляторы.

Оберегайте своих детей от переохлаждений и внимательно следите за первыми признаками заболевания.
Читайте также:

