Вирусный паротит у детей симптомы
Обновлено: 25.04.2024
Эпидемический паротит (часто говорят - свинка) – это острое вирусное заболевание, при котором происходит воспаление слюнных желез. Наиболее часто эпидемическим паротитом болеют дети в возрасте 5-15 лет, но могут заболеть и взрослые.
Как правило, заболевание протекает не очень тяжело. Однако паротит имеет целый ряд опасных осложнений. Чтобы застраховаться от неблагоприятного течения болезни необходимо предупредить саму возможность развития паротита. Для этого существует вакцина от эпидемического паротита, входящая в перечень обязательных прививок во всех странах мира.
Причины заболевания
Заражение происходит воздушно-капельным путём (при кашле, чихании, разговоре) от больного человека. Больной свинкой заразен за 1-2 дня до появления первых признаков болезни и в течение 9 дней после ее начала (максимальное выделение вируса - с третьего по пятый день). После попадания в организм, вирус размножается в железистой ткани и может поражать почти все железы организма - половые, слюнные, поджелудочную, щитовидную. Изменения в работе большинства желез редко достигают того уровня, при котором начинают возникать конкретные жалобы и симптомы, но слюнные железы поражаются в первую очередь и сильнее всего.
Симптомы паротита (свинки)
Заболевание, как правило, начинается остро. Температура может подниматься до 40 градусов, отмечается боль в области уха или перед ним, особенно при жевании и глотании, повышенное слюноотделение. Особенно резкая боль возникает при попадании пищи, вызывающей обильное слюноотделение (например, кислой). Воспаление околоушной слюнной железы вызывает увеличение щеки - впереди ушной раковины появляется быстро распространяющаяся припухлость, которая максимально увеличивается к 5-6-му дню. Мочка уха оттопыривается кверху и кпереди, что придает больному характерный вид. Ощупывание этого места болезненно. Повышенная температура тела сохраняется в течение 5-7 дней.
Осложнения
Из осложнений эпидемического паротита наиболее частыми являются воспаление поджелудочной (панкреатит) и половых желез. Возможно воспаление щитовидной и других внутренних желез организма, а также поражение нервной системы в виде менингита или энцефалита.
Панкреатит начинается с резких болей в животе (часто опоясывающих), рвоты, потери аппетита, нарушений стула. Если вы обратили внимание на появление подобных симптомов, следует незамедлительно обратиться к врачу.
Поражение половых желез может быть как у мальчиков, так и у девочек. Если у мальчиков воспаление яичек достаточно заметно, в силу их анатомического расположения и достаточно яркой клинической картины (новый подъем температуры, болезненность яичка, изменение цвета кожи над ним), то у девочек диагностика поражения яичников затруднена. Следствием такого воспаления впоследствии может явиться атрофия яичка и бесплодие у мужчин, атрофия яичников, бесплодие, нарушение менструальной функции у женщин.
Что можете сделать Вы
Специфической терапии эпидемического паротита нет. Болезнь наиболее опасна у мальчиков в периоде полового созревания, в связи с возможным поражением яичек. Лечение направлено на предупреждение развития осложнений. Не занимайтесь самолечением. Только врач может грамотно поставить диагноз и проверить, не поражены ли другие железы.
Лечение
Что может сделать врач
В типичных случаях постановка диагноза трудностей не вызывает и доктор сразу назначает лечение. В сомнительных случаях врач может назначить дополнительные методы диагностики. Больным рекомендуется соблюдать постельный режим в течение 7-10 дней. Известно, что у мальчиков, не соблюдавших постельный режим в течение 1-й недели, орхит (воспаление яичек) развивается примерно в 3 раза чаще. Необходимо следить за чистотой полости рта. Для этого назначают ежедневные полоскания 2% раствором соды или другими дезинфицирующими средствами.
На поражённую слюнную железу накладывают сухую тёплую повязку. Больным назначают жидкую или измельченную пищу. Для профилактики воспаления поджелудочной железы, кроме того, необходимо соблюдать определенную диету: избегать переедания, уменьшить количество белого хлеба, макарон, жиров, капусты. Диета должна быть молочно-растительной. Из круп лучше употреблять рис, разрешается черный хлеб, картофель.
Профилактика паротита (свинки)
Опасность осложнений эпидемического паротита не вызывает сомнений. Именно поэтому, столь распространены методы профилактики этого заболевания в виде установления карантина в детских коллективах и профилактических прививок. Больной изолируется до 9-х суток болезни; детям, бывшим в контакте с больным, не разрешается посещать детские учреждения (ясли, сады, школы) в течение 21 суток. Однако проблема заключается в том, что у 30-40% заразившихся вирусом, никаких признаков болезни не возникает (бессимптомные формы). Поэтому избежать свинки, прячась от больных, не всегда удается. Соответственно единственно приемлемый путь профилактики – это прививки. Согласно календарю профилактических прививок в России вакцинация против эпидемического паротита проводится в 12 месяцев и в 6 лет.
Перед началом применения любого препарата посоветуйтесь со специалистом и ознакомьтесь с инструкцией по применению.
Эпидемический паротит (свинка) – широко распространенное вирусное заболевание, протекающее с поражением железистых органов (чаще слюнных желез, особенно околоушных, реже поджелудочной железы, половых, молочных желез и др.), а также нервной системы (менингит, менингоэнцефалит).
Причины паротита
Источник эпидемического паротита – больной человек, заразный в течение 9 дней болезни. Путь передачи инфекции – воздушно-капельный. Наиболее поражаемый контингент – дети школьного возраста. С возрастом число случаев заболевания эпидемическим паротитом падает за счет роста числа иммунных лиц. Случаи заболевания среди детей первого года жизни крайне редки. Редко заболевание встречается у пациентов старше 40 лет.
Инкубационный период – от 11 до 21 суток.
У некоторых больных за 1–2 дня до развития типичной картины эпидемического паротита наблюдаются предболезненные явления в виде разбитости, недомогания, болей в мышцах, головной боли, познабливания, нарушения сна и аппетита.
С развитием воспалительных изменений слюнной железы эти явления становятся более выраженными, отмечаются признаки, связанные с поражением слюнных желез, – сухость во рту, боли в области уха, усиливающиеся при жевании, разговоре.
В типичных случаях лихорадка достигает максимальной выраженности на 1–2-й день болезни и продолжается 4–7 дней.
Характерный признак эпидемического паротита – поражение слюнных желез (у большинства больных – околоушных). Область увеличенной железы болезненна при ощупывании. Боль особенно выражена в некоторых точках: впереди мочки уха, позади мочки уха и в области сосцевидного отростка.
При увеличенной слюнной железе отмечается и поражение кожи над ней (в зависимости от степени увеличения). Кожа становится напряженной, лоснится, припухлость может распространиться и на шею. Увеличение слюнной железы быстро нарастает и в течение 3 дней достигает максимума. На этом уровне припухлость держится 2–3 дня и затем постепенно (в течение 7–10 дней) уменьшается.
При эпидемическом паротите осложнения чаще проявляются в поражении железистых органов и центральной нервной системы. При заболеваниях детей одним из частых осложнений является воспаление мозговых оболочек (менингит). Частота этого осложнения превышает 10 %. У лиц мужского пола менингит развивается в 3 раза чаще, чем у женщин. Как правило, признаки поражения нервной системы появляются после воспаления слюнных желез, но возможно и одномоментное поражение слюнных желез и нервной системы (у 25–30 % больных). Менингит начинается нередко бурно (чаще на 4–7-й день болезни): появляется озноб, вновь повышается температура тела (до 39 °С и выше), беспокоит сильная головная боль, рвота.
Орхиты (воспаление яичек) чаще наблюдаются у взрослых. Признаки орхита отмечаются на 5–7-й день от начала эпидемического паротита и характеризуются новой волной лихорадки (до 39–40 °С), появлением сильных болей в области мошонки и яичка, иногда распространяющихся в нижние отделы живота. Яичко увеличивается, достигая размеров гусиного яйца. Лихорадка держится 3–7 дней, увеличение яичка – 5–8 дней. Затем боли проходят, и яичко постепенно уменьшается в размерах. В дальнейшем (через 1–2 месяца) могут появиться признаки атрофии яичка, которые отмечаются у 50 % больных, перенесших орхит (если не назначались гормоны кортикостероиды в начале развития осложнения).
Воспаление поджелудочной железы развивается на 4–7-й день болезни. Появляются резкие боли в подложечной области, тошнота, многократная рвота, лихорадка.
Поражение органа слуха иногда приводит к полной глухоте. Первым признаком служит появление шума и звона в ушах. О воспалении внутреннего уха свидетельствуют головокружение, рвота, нарушение координации движений. Обычно глухота бывает односторонней (на стороне поражения слюнной железы). В периоде выздоровления слух не восстанавливается.
Воспаление суставов развивается примерно у 0,5 % заболевших, чаще у взрослых, причем у мужчин чаще, чем у женщин. Наблюдаются они в первые 1–2 недели после поражения слюнных желез, хотя возможно появление их и до изменения желез. Поражаются чаще крупные суставы (лучезапястные, локтевые, плечевые, коленные и голеностопные). Суставы опухают, становятся болезненными. Длительность артрита чаще 1–2 недели, у отдельных больных поражение суставов сохраняется до 1–3 месяцев.
В настоящее время установлено, что вирус паротита у беременных может обусловить поражение плода. В частности, у детей отмечается своеобразное изменение сердца – так называемый первичный фиброэластоз миокарда. Другие осложнения (простатиты, оофориты, маститы, тиреоидиты, бартонилиты, нефриты, миокардиты, тромбоцитопеническая пурпура) наблюдаются редко.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Эпидемический паротит: причины появления, симптомы, диагностика и способы лечения
Определение
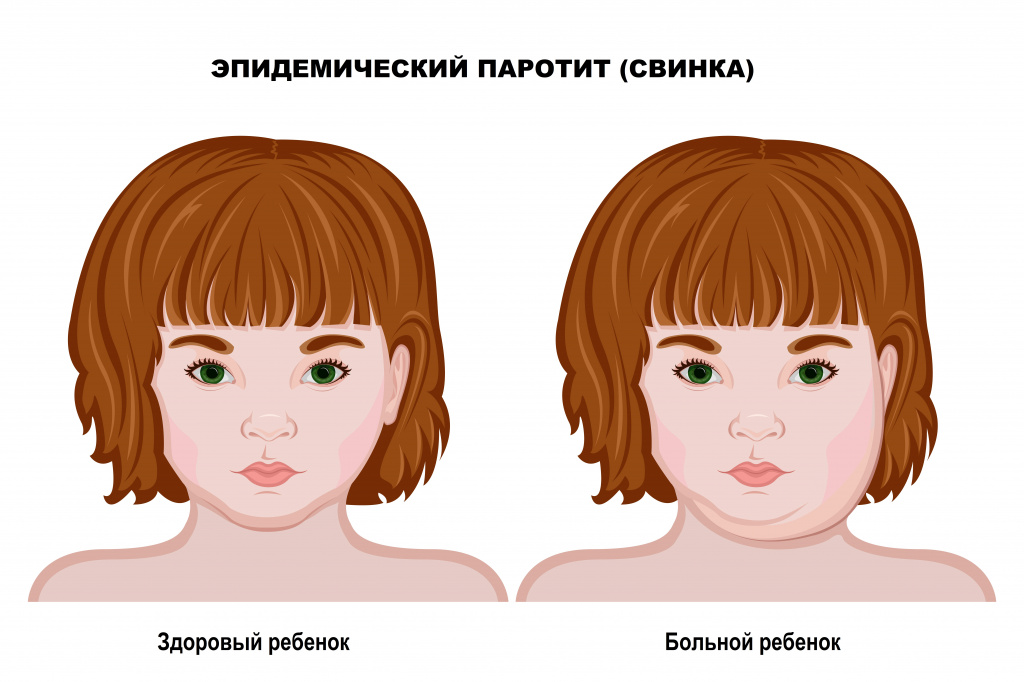
Причины появления заболевания
Возбудитель болезни – РНК-содержащий вирус рода Paramyxovirus, семействa Paramyxoviridae. Вирус нестоек во внешней среде – быстро погибает под воздействием высокой температуры, ультрафиолетовых лучей, дезинфицирующих растворов, хотя при низких температурах может сохранять жизнеспособность до 1 года.
Источником инфекции является больной человек. Заболевший становится заразным за 1-2 дня до появления клинических симптомов и выделяет вирус первые 5-7 дней болезни.
Вирус передается воздушно-капельным (при разговоре, кашле, поцелуях) и контактно-бытовым (при использовании общей посуды, игрушек и других инфицированных предметов) путем.
Классификация заболевания
По типу:
1. Типичная форма:
- неосложненная (поражаются только слюнные железы),
- осложненная (поражаются другие органы и системы),
- изолированная:
- железистая форма (имеется только паротит),
- нервная форма (с поражением центральной нервной системы);
- стертая (слабо выраженная клиническая картина болезни),
- иннапарантная (бессимптомная).
- гладкое,
- негладкое:
- с осложнениями,
- с добавлением вторичной инфекции,
- с обострением хронических заболеваний.
Инкубационный период варьирует от нескольких дней до месяца, но чаще продолжается 15-19 дней. У детей продромальные явления наблюдаются редко, появляются за 1-2 дня до развития типичной картины заболевания в виде недомогания, миалгии (боли в мышцах), головной боли, озноба, нарушения сна и аппетита.
Паротит начинается остро с повышения температуры, интоксикации, болезненности в области околоушной слюнной железы.
Эпидемический паротит легкой степени тяжести протекает с субфебрильной температурой тела (в пределах 37-38°С), отсутствием или слабо выраженными признаками интоксикации, без осложнений.
Тяжелый эпидемический паротит характеризуются высокой и длительной температурой (40°С и выше на протяжении недели и более), резко выраженными симптомами интоксикации (астенизация, резкая слабость, тахикардия, снижение артериального давления, нарушение сна). Заболевание почти всегда двустороннее, а осложнения, как правило, множественные. Интоксикация и лихорадка имеют волнообразный характер, каждая новая волна связана с появлением очередного осложнения.
Первые симптомы паротита – болевые ощущения в области околоушной слюнной железы, особенно во время жевания или разговора. К концу 1-2-х суток околоушная слюнная железа увеличивается и приобретает тестоватую консистенцию. При значительном увеличении слюнной железы появляется отечность окружающей клетчатки, распространяющаяся на щеку, височную область и область сосцевидного отростка. В течение последующих 2-3 дней последовательно или одновременно в процесс могут вовлекаться другие слюнные железы (околоушные с другой стороны, сублингвальные (подъязычные), субмандибулярные (подчелюстные)) с добавлением болезненности под языком и в подбородочной области. Для заболевания характерны положительный симптом Филатова (отечность и болезненность при надавливании на козелок, сосцевидный отросток и в области ретромандибулярной ямки), симптом Мурсона (отечность и гиперемия вокруг наружного отверстия выводного протока околоушной слюнной железы).
В патологический процесс нередко вовлекаются и другие органы.
Паротит необходимо отличать от гнойных воспалительных заболеваний околоушных желез, инфекционного мононуклеоза, дифтерии, паратонзиллярного абсцесса.
Лабораторная диагностика эпидемического паротита включает:
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
![Изображение 1: Эпидемический паротит - клиника Семейный доктор]()
Эпидемический паротит – это острое вирусное заболевание, характерной особенностью которого является, прежде всего, воспаление и увеличение в размерах слюнных желез. В первую очередь, страдает околоушная слюнная железа, в результате развивается отек щеки, а довольно часто и шеи. Подобная картина стала причиной появления другого, народного названия этой болезни – свинка.
Поскольку вирус имеет некоторое сродство с железистой тканью и клетками нервной системы, он может поражать другие железы и вызывать острый панкреатит (воспаление поджелудочной железы), орхит (воспаление яичек), эпидидимит (воспаления придатка яичка), а также приводить к таким заболеваниям центральной нервной системы как менингит и менингоэнцефалит.
Причины эпидемического паротита (свинки)
Свинкой чаще всего болеют дети в возрасте от 3-х до 15-ти лет. До года ребёнок обладает врожденным иммунитетом, полученным от организма матери. При отсутствии иммунитета, полученного в детстве, свинкой может заболеть и взрослый.
Инфекция передаётся воздушно-капельным путём. Попадая вместе с мельчайшими частичками слизи в дыхательную систему, вирус проникает в кровь, и уже потоком крови переносится в слюнные железы. Одновременно через кровь вирус может проникнуть и в другие органы, что делает эпидемический паротит опасной болезнью.
Вирус относительно устойчив во внешней среде, может существовать на игрушках, посуде, предметах обихода; погибает в холоде и при дезинфекции. Однако, поскольку при свинке отсутствуют катаральные явления, проникновение вируса во внешнюю среду незначительно. Ситуация ухудшается, если параллельно со свинкой ребёнок заболевает простудным заболеванием. В этом случае, опасность распространения инфекции увеличивается.
Инкубационный период свинки – от 11-ти до 23-х дней (чаще 13-19 дней). Больной заразен, начиная с последних двух дней инкубационного периода и в течение 9-ти дней после возникновения первых симптомов.
Симптомы эпидемического паротита (свинки)
Заболевание, как правило, начинается остро. Проявляются следующие симптомы:
-
(свыше 38°C); ; , снижение аппетита;
болевые ощущения во время жевания или разговора.
К концу первых или на вторые сутки болезни возникает отек в области околоушной слюной железы; кожа натягивается, прикосновение к этому месту оказывается болезненным. Обычно отекает сначала одна железа, а на следующий день или через день – вторая, на другой стороне. Лицо больного приобретает одутловатый вид. Максимум увеличения желез приходится на третий день, после чего отек начинает спадать и в течение недели лицо
Тяжелые формы эпидемического паротита связаны с поражением вирусом различных органов. Чаще всего страдают поджелудочная железа, яички у мальчиков и яичники у девочек. Эпидемический паротит может привести к развитию бесплодия. Ещё одним серьёзным осложнением, встречающимся, к сожалению, достаточно часто, является менингит.
Методы лечения эпидемического паротита (свинки)
В случае осложнённых форм эпидемического паротита требуется госпитализация. В менее тяжелых случаях лечение проводится на дому. При обнаружении у Вашего ребенка симптомов свинки вызовите на дом врача-педиатра.
Лечение свинки (эпидемического паротита) включает в себя:
постельный режим (первые 10 дней заболевания больной, по возможности, должен находиться в постели, избегать физических и эмоциональных нагрузок и переохлаждения),
диету, включающую пищу, которая хорошо усваивается и не требует большого количества ферментов поджелудочной железы (снижается риск развития панкреатита),
После того, как симптомы свинки уйдут, необходимо обследовать ребёнка, чтобы убедиться, что заболевание не вызвало осложнений.
При эпидемическом паротите проводится симптоматическое лечение. Используются противовоспалительные, жаропонижающие, десенсибилизирующие препараты. Также назначаются анальгетики и препараты ферментов поджелудочной железы.
![Изображение 2: Эпидемический паротит - клиника Семейный доктор]()
Чтобы не подвергать детей риску заболевания, в России делаются профилактические прививки против эпидемического паротита. В соответствии с Национальным и Региональным календарями профилактических прививок вакцинация против свинки (эпидемического паротита) осуществляется в возрасте 12-ти месяцев. Ревакцинация проводится в возрасте 6 лет.
Обратившись по поводу прививки против эпидемического паротита в "Семейный доктор", Вы гарантируете, что вакцина будет качественной, а действия медицинского персонала – профессиональными и квалифицированными.
За направлением на прививку Вам следует обратиться к педиатру.
Не занимайтесь самолечением. Обратитесь к нашим специалистам, которые правильно поставят диагноз и назначат лечение.
Свинка у детей, или эпидемический паротит – остро протекающее инфекционное заболевание. Опасность представляют не только проявления болезни, но и осложнения, поэтому ребенок нуждается в медицинской помощи. Чтобы вовремя распознать свинку, необходимо знать, как она проявляется.
Суть заболевания
Еще несколько десятилетий назад свинка была очень распространена. Но с введением обязательной вакцинации случаев паротита стало намного меньше.
![свинка у детей]()
В группу риска паротита входят мальчики в возрасте 3–15 лет. Однако девочки, хотя и с меньшей вероятностью, тоже могут заболеть.
Опасность болезни в том, что в воспалительный процесс могут вовлекаться не только заушные, но и другие железы организма, в том числе и половые. В последнем случае повышается вероятность бесплодия, особенно если мальчик переболел в старшем возрасте, ближе к периоду полового созревания.
Но, единожды переболев эпидемическим паротитом, ребенок вырабатывает к нему стойкий иммунитет. Шансы заболеть повторно практически отсутствуют, такое может случиться, если по каким-то причинам в первый раз титр антител был мал.
Почему возникает?
Свинка, как и корь, вызывается РНК-содержащим вирусом семейства парамиксовирусов. Он передается воздушно-капельным путем, источником инфекции становится больной человек.
Заболеть можно даже после разговора с зараженным, поэтому невакцинированных детей стоит полностью оградить от контакта с больным. Редко, но встречаются случаи передачи паротита контактным путем.
- малыши со сниженным иммунитетом;
- дети, у которых выражен авитаминоз;
- часто болеющие или имеющие хронические инфекционные болезни;
- невакцинированные дети.
Вероятность заболеть увеличивается в зимне-весенний период, когда происходит сезонное снижение иммунитета, а в воздухе присутствует большое количество вирусов.
Вспышки эпидемического паротита встречаются зимой еще потому, что парамиксовирус обладает плохой устойчивостью к факторам окружающей среды в летнее время. Он быстро разрушается при воздействии ультрафиолета и высоких температур. Зато при холоде вирус может существовать даже при –70˚С.
Как проявляется?
Симптоматика появляется не сразу. Вирусу нужно время, чтобы прижиться в организме ребенка. Он сначала оседает на слизистой ротовой полости, затем проникает в кровь, а оттуда – в железистые ткани. Первые симптомы появляются по окончании инкубационного периода. Это 9–21 день, но в среднем проходит две недели. Именно из-за скрытого течения на начальной стадии признаки отсутствуют. Ребенок продолжает посещать сад или школу, не подозревая о своем заболевании, но уже является разносчиком инфекции, может заражать других.
![Эпидемический паротит]()
Иногда начальная стадия может сопровождаться появлением таких признаков:
- слабость;
- потеря аппетита;
- мышечная и головная боль.
Но распознать свинку по этим признакам невозможно. После их возникновения в течение 1–2 суток появляются истинные симптомы паротита. Свинка возникает всегда остро и внезапно, симптоматика ярко выраженная, самочувствие ребенка значительно ухудшается.
Болезнь сопровождается такими клиническими проявлениями:
- головная боль;
- лихорадка;
- высокая температура тела, показатели могут достигать отметки 40–41˚С;
- ломота в мышцах;
- увеличение подчелюстных и ушных слюнных желез, одновременно с этим может ощущаться болезненность;
- припухлость лимфатических узлов;
- сухость во рту.
Из-за появившихся симптомов малышу становится тяжело открывать рот, появляется ушная боль, причем она бывает интенсивной. Лицо опухает, увеличенные железы выглядят как поросячий второй подбородок. При выраженной интоксикации может появляться тошнота и боль в животе.
Признаки заболевания уменьшаются спустя 7–10 дней, постепенно слюнные железы возвращаются к прежним размерам. Если свинкой были поражены и другие железистые ткани в организме, то осложнения проявляются через две недели.
Именно поэтому, как только возникли первые признаки, нужно обратиться ко врачу, не стоит дожидаться опасных последствий.
К какому врачу обратиться?
Для первичного осмотра стоит посетить педиатра. Он оценит состояние ребенка, проведет дифференциальную диагностику с другими детскими инфекционными заболеваниями. Затем врач выдаст направление к инфекционисту, который и занимается дальнейшим обследованием и терапией малышей с паротитом.
Диагностика
Свинку легко отличить от других заболеваний по увеличенным воспаленным слюнным железам. Хотя на начальной стадии, пока признаки воспалительного процесса еще отсутствуют, можно поставить неверный диагноз.
На раннем этапе проводится дифференциальная диагностика паротита с другими заболеваниями:
- дифтерия;
- инфекционный мононуклеоз;
- лимфаденит;
- слюнокаменная болезнь;
- сужение слюнного протока, киста или опухоль;
- менингит; или менингококковая инфекция.
Проводится лабораторное обследование. Делается анализ крови, мочи и слюны. Основу диагностики составляют серологические тесты – выявление антител IgM и IgG. Обнаружение титров IgM в плазме крови свидетельствует об острой стадии свинки у детей. В этом случае в срочном порядке эта информация передается эпидемиологам. В школе или садике, где учится больной ребенок, вводится карантин.
Антитела IgG в крови указывают на ранее перенесенный паротит или проведенную вакцинацию.
Лечение
Для предотвращения осложнений свинку лучше всего лечить в стационаре. Домашняя терапия возможна, но минус ее – в отсутствии постоянного врачебного контроля. Если же у ребенка жар с выраженными симптомами интоксикации, то стоит лечь в больницу.
Во время терапии показан постельный режим, обильное питье. Ребенок изолируется от здоровых. Помещение, где находится больной малыш, нужно регулярно убирать и проветривать.
![На время лечения воспаленные железы лучше укутать шерстяным шарфом или платком]()
Другие клинические рекомендации:
- придерживаться диетического питания – исключается жирная, жареная, острая и соленая пища, копчености и маринады, предпочтение отдается первым блюдам, жидким кашам или пюре;
- после приема пищи полоскать горло солевым раствором или антисептиком, например фурацилином;
- прикладывать к воспаленным железам сухое тепло, подогретую соль или электрогрелку.
Соблюдение клинических рекомендаций позволит избежать осложнений, а также ускорит наступление выздоровления. Прогулки на свежем воздухе разрешены только через две недели после начала лечения. Но если еще повышена температура тела или есть признаки интоксикации, лучше остаться дома.
Поскольку эпидемический паротит вызван вирусной инфекцией, он лечится противовирусными препаратами, а не антибиотиками. Антибактериальные препараты нужны при присоединении бактериальной инфекции – например, если у ребенка развился панкреатит, энцефалит, орхит.
Для снижения температуры и уменьшения болевых ощущений лучше использовать жаропонижающие на основе ибупрофена. Поскольку в остром периоде жар может нарастать довольно быстро, для лечения поочередно применяются несколько видов препаратов. Можно чередовать ибупрофен с парацетамолом.
У ребенка-аллергика вирус может привести к аллергической реакции, поэтому не обойтись без антигистаминных препаратов. Для уменьшения отечности в осложненных случаях используются глюкокортикостероиды. Растворы вводятся внутривенно.
Лечение паротита спиртовыми настойками, ингаляциями, мазями и примочками не производится.
Для улучшения кровоснабжения головного мозга назначаются ноотропные препараты. Чтобы побороть болезнь, организму нужна поддержка. Необходимо укреплять иммунитет ребенка, назначаются витаминно-минеральные комплексы.
Осложнения
Несмотря на то что свинка, как коклюш и ветрянка – детские заболевания, болеть могут даже взрослые. Во взрослом возрасте увеличивается риск осложнений. И если ветряная оспа менее опасна для мужского организма, то паротит может повлиять на репродуктивную функцию. Высока опасность орхита и бесплодия.
Другие последствия паротита:
- серозный менингит;
- панкреатит;
- полиневропатия;
- лимфаденит;
- отит;
- артрит;
- глухота.
У девочек одним из осложнений является воспаление яичников.
Профилактика
Уровень смертности при паротите низкий, но из-за высокой вероятности осложнений, особенно у мальчиков, стоит предпринять профилактические мероприятия.
![вакцинация от свинки]()
Основу профилактики составляет вакцинация. Вакцина применяется два раза: в 1 год и 6 лет. После двух прививок шансы заболеть минимальны – только если не выработается иммунитет.
В случае контакта с больным ребенком, если прошло не более трех дней, вторая прививка может делаться внепланово.
Помимо вакцинации, предупредить эпидемический паротит можно таким образом:
- укреплять иммунитет, закаляться;
- избегать контакта с больными свинкой;
- полноценно питаться, принимать витамины;
- ежедневно гулять на свежем воздухе.
Если же ребенок заболел паротитом, то его стоит сразу изолировать от сверстников, чтобы избежать эпидемии. Затем необходимо предупредить руководство учебного учреждения, где учится малыш, чтобы там провели профилактические мероприятия.
Свинки стоит опасаться. Если у ребенка появились похожие признаки, то самолечением заниматься нельзя. Это заразное инфекционное заболевание, которое требует квалифицированной помощи.
Читайте в следующей статье: лечение краснухи у детей
Видео
![]()
![]()
* Представленная информация не может быть использована для самостоятельной постановки диагноза, определения лечения и не заменяет обращение к врачу!
Читайте также: