Вирусы полиомиелита коксаки есно лабораторная диагностика
Обновлено: 17.04.2024
Клиника полиомиелита. Диагностика полиомиелита. Лечение полиомиелита. Профилактика полиомиелита.
Абортивная инфекция полиомиелита не вызывает развития специфического симптомокомплекса и проявляется лишь подъёмом температуры тела, слабостью, катаральными либо желудочно-кишечными расстройствами.
У незначительной части заболевших полиомиелитом развивается менингеальная форма полиомиелита по типу самоограничивающегося асептического менингита.
Паралитическая форма полиомиелита (наблюдают у 0.1-1% пациентов) начинается бурно, с подъёмом температуры тела до 33-40 °С, сочетающимся с неврологическими расстройствами. Параличи развиваются внезапно, на 3—5-е сутки. При поражениях клеток передних рогов спинного мозга возникает сминальный полиомиелит.
Чаще наблюдают асимметричные поражения полиомиелита нижних конечностей (60-80%); вследствие поражения моторных нейронов развивается атрофия мышц. Особую опасность представляют поражения нервов, иннервирующих диафрагму, из-за риска развития дыхательной недостаточности.
При поражении полиомиелитом нейронов продолговатого мозга и варолиевого моста (понтинная форма) развивается бульбарный полиомиелит.
Полиомиелит носит более тяжёлый характер, так как возможно вовлечение центров, контролирующих работу дыхательных мышц или мышц мягкого нёба и гортани. Часто наблюдают присоединение бактериальных инфекций с развитием тяжёлых, часто фатальных пневмоний.
Наиболее тяжело протекают сочетанные спинально-бульбарные поражения полиомиелита. Частота и тяжесть паралитической формы полиомиелита увеличиваются с возрастом. Для детей старше 10-15 лет более характерно развитие тяжёлых, калечащих форм заболевания. После выздоровления развивается стойкая невосприимчивость.
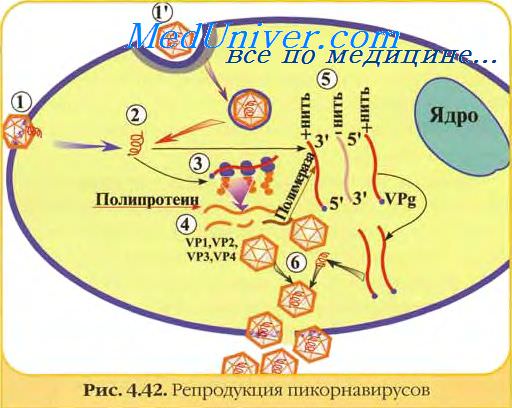
Принципы микробиологической диагностики полиомиелита
Идентификация возбудителя полиомиелита имеет особое значение, так как многие энтеровирусы и герпесвирусы способны вызывать похожие поражения. Материалы для исследований — кровь и СМЖ.
Выделение возбудителя полиомиелита проводят в первичных культурах ткани (эмбрионы) или культурах клеток HeLa, Нер-2, СОЦ и др. Идентификацию полиовирусов осуществляют по цитопатическому эффекту и в РН с типовой аптисывороткой.
Вирусспецифические AT к полиомиелиту определяют в сыворотке и СМЖ; выявление высоких титров IgM указывает на наличие инфекции.
Лечение и профилактика полиомиелита
Средства специфической противовирусной терапии полиомиелита отсутствуют; проводят симптоматическое лечение и предупреждают развитие вторичных бактериальных инфекций.
После стихания клинических проявлений полиомиелита осуществляют коррекцию ортопедических дефектов, включая физиотерапию, оперативные вмешательства и применение специальных устройств. Для специфической иммунопрофилактики разработаны ослабленная живая вакцина Сэбина и убитая вакцина Солка. В РФ используют живую вакцину Сэбина.
Из других средств профилактики полиомиелита следует упомянуть необходимость постоянного контроля за санитарно-гигиеническим режимом в детских учреждениях. Особое внимание следует уделить обеззараживанию молока (кипячение, пастеризация).
Информация на сайте подлежит консультации лечащим врачом и не заменяет очной консультации с ним.
См. подробнее в пользовательском соглашении.
Возбудитель полиомиелита входит в семейство Picornaviridae, род Enterovirus.
Исследуемый материал: испражнения (вирусы полиомиелита присутствуют длительное время и в больших концентрациях), в первые дни заболевания материалом для исследования могут служить смывы из носоглотки. Кроме того, могут исследоваться кровь, спинномозговая жидкость, моча. В случае летального исхода – секционный материал: кусочки ткани головного и спинного мозга, миокарда, печени, поджелудочной железы, селезёнки, легких, лимфатических узлов.
Используют методы диагностики: вирусологический, серологический.
Вирусологический метод. Предполагает обнаружение вируса в исследуемом материале и последующую его идентификацию. После приготовления проб, обработки антибиотиками, ими обрабатывают перевиваемые культуры клеток, например, Helia, Hep-2 и др. индикацию осуществляют по цитопатическому действию (ЦПД) и цветной пробе (ЦП). Идентифицируют с помощью типоспецифических стандартных сывороток к трем типам полиовируса, в РН ЦПД, РН ЦП, реакции преципитации.
Серологический метод. Проводится путем исследования парных сывороток крови обследуемого в реакции нейтрализации ЦПД, в реакции нейтрализации ЦП, в реакции связывания комплемента со стандартными штаммами трех типов вирусов полиомиелита (антигенами трех типов). Диагностическое значение имеет лишь четырехкратное и более нарастание титра антител во второй сыворотке, взятой через 2-3 недели от начала заболевания.
Диагностика инфекции, вызванной вирусами Коксаки
Исследуемый материал. В первые дни болезни вирусы Коксаки можно обнаружить в крови, в смывах из зева, испражнениях, спинномозговой жидкости. Последний материал особенно удобный, т.к. спинномозговая жидкость стерильна и её можно вводить мышам-сосункам или в культуру клеток без предварительной обработки антибиотиками.
Используют методы диагностики: вирусологический, серологический.
Вирусологический метод. Индикацию вирусов Коксаки осуществляют путем введения исследуемого материала в культуру клеток или в организм новорожденных мышей-сосунков (1-3 дневных). Клинические проявления, обусловленные вирусом Коксаки А, возникают на 2-5 день и характеризуются появлением парезов и вялых параличей мышц спины и конечностей. Клинические проявления, обусловленные вирусом Коксаки В, возникают на 4-9 день и характеризуются появлением спастических параличей. Идентификация обнаруженных вирусов осуществляется в реакции нейтрализации на животных со специфическими диагностическими сыворотками.
В культуре клеток вирусы обнаруживают по ЦПД, ЦП. Идентифицируют в реакции нейтрализации ЦПД, ЦП со специфическими диагностическими сыворотками.
Полимеразная цепная реакция. Применяется в диагностике Коксаки – вирусных инфекций при выделении штаммов, которые не культивируются в клеточных культурах.
Серологический метод. Выявляют специфические антитела к вирусам Коксаки в парных сыворотках крови больных в реакции нейтрализации ЦПД, ЦП и РСК.
Диагностика инфекции, вызванной вирусами ЕСНО
ЕСНО-вирусы – группа вирусных инфекционных заболеваний, характеризующихся полиморфной клинической картиной и развивающиеся преимущественно у детей раннего возраста и лиц с иммунодефицитами.
Возбудителями ЕСНО-инфекций являются ЕСНО-вирусы (эховирусы, Еnteric Cytopathic Human Orphan viruses, вирусы-сироты), которые относятся к виду Human enterovirus B, рода Enterovirus, семейства Picornaviradae. Впервые выделены в 1950-х годах М. Рамос-Альваресом (США) при изучении культур клеток. После выделения вирусы получили название кишечных цитопатогенных человеческих вирусов-сирот в связи с тем, что, несмотря на факт наличия ЦПД на эритроцитах, их роль в развитии заболеваний у человека, как и таксономическое положение длительное время были не ясны.
По свойствам и строению ЕСНО-вирусы являются классическими представителями семейства и рода, к которым относятся: плюс-однонитевые РНК-содержащие простые вирионы, размером 24-30 нм.
Антигенная структура. В настоящие время выделяют более 30 серотипов ЕСНО-вирусов, которые относятся к виду Human enterovirus В (серотипы 1-7, 9, 11-21, 24-27, 29-33 и др.), при этом для отдельных серотипов имеются характерные клинические формы инфекции, а 12 серотипов обладают гемагглютинирующей способностью.
Резистентность и эпидемология аналогичны другим представителям рода Enterovirus (см. вирусы Коксаки). Резервуаром и источником инфекции являются больные и вирусоносители. Вирусы выделяются из организма человека с фекалиями и, в меньшей степени, с носоглоточной слизью. ЕСНО-вирусы нередко обнаруживаются в сточных водах, водных источниках и водопроводной воде, на продуктах питания и продуктах обихода. Механизм передачи инфекции чаще фекально-оральный, реже – аэрогенный (воздушно-капельный путь). Наибольшую эпидемическую опасность представляют ЕСНО-вирусы 11, 18, и 19 сероваров.
Патогенез и клиническая картина ЕСНО-вирусных инфекций во многом схожи с таковыми для всех представителей рода Enterovirus. Нередко ЕСНО-вирусы длительное время присутствуют в кишечнике клинически здоровых детей и взрослых (вирусоносительство). В части случаев инфицирование вирусами ЕСНО приводит к развитию ЕСНО-инфекции, клинические проявления которой многочисленны и определяются, главным образом, серотипом вируса. Для серотипов 1 и 8 ЕСНО-вирусов рецептором являются клеточные интегрины VLA-2.
Иммунитет после перенесенных ЕСНО-вирусных инфекций стойкий, серовароспецифический, гуморальный (за счет секреторных IgA и сывороточных IgG).
Исследуемый материал: слизь из носоглотки, испражнения, кровь, спинномозговая жидкость.
Используют методы диагностики: вирусологический, серологический, молекулярно-генетический.
Вирусологический метод. Обнаруживают вирус только в культурах клеток Животные не чувствительны. Одной суспензией исследуемого материала, после выдерживания с антибиотиками, обрабатывают 2-3 культуры клеток (первично-трипсинизированные или перевиваемые). Индикация вируса осуществляется по ЦПД, ЦП, т.к. в культурах клеток идёт активная репродукция вируса с проявлением типичного для энтеровирусов цитопатического эффекта.
Идентификация проводится в реакции нейтрализации ЦПД, реакции нейтрализации ЦП, РТГА с диагностическими типовыми иммунными сыворотками.
Серологический метод. Выявляют нарастание титров антител, как правило, вируснейтрализующих в парных сыворотках крови, взятой у обследуемого. Диагностическое значение имеет 4-х кратное нарастание. Используют реакцию нейтрализации ЦПД, ЦП. Можно применять РСК и РТГА.
Молекулярно-генетический метод. Используют полимеразную цепную реакцию, молекулярную гибридизацию.
Профилактика. Специфическая профилактика не разработана. Проводимая повсеместно вакцинация от полиомиелита позволяет в значительной степени (вплоть до полной невосприимчивости) снизить восприимчивость вакцинированных к ЕСНО-вирусам за счет наличия перекрестно реагирующих антигенов. Неспецифическая профилактика сводится к выявлению, изоляции и санации больных и носителей и общесанитарным мероприятиям.
Вирусологическийметод – выделение вируса и его идентификация. Материал – фекалии больного, реже носоглоточный смыв, кровь, ликвор. Материал фильтруют, обрабатывают антибиотиком, вносят в культуру клеток Hep-2 и RD (из рабдомиосаркомы человека). Через 5-7 дней возникает ЦПД в виде мелкозернистой деструкции клеток.
Идентификация вируса проводится в реакции нейтрализации, т. е. в культуры тканей вносят вирус в смеси с поливалентной противополиомиелитной сывороткой типов 1, 2, 3, а затем для определения типа – с отдельными типовыми моновалентнымисыворотками. При идентичности типа вируса и данной сыворотки ЦПД не возникает.
Серологическийдиагноз используют для определения нарастания титра АТ в крови переболевших людей. С этой целью применяют реакцию нейтрализации в культуре ткани с парными сыворотками, полученными в острой стадии болезни и в период реконвалесценции. СтавятРСК, ИФА. При положительном результате выявляют четырехкратное нарастание титра антител во второй сыворотке по сравнению с первой.
Специфическая профилактикаосуществляется живыми и убитыми вакцинами.
Убитая вакцинасодержит вирусы полиомиелита 1, 2, 3 типов, выращенные в почечной ткани обезьян. Она вызывает гуморальный иммунитет – образование IgG и IgM, но не препятствует репродукции вирусов в клетках слизистой оболочки кишечника.
Пероральная живая вакцинатипов 1, 2, 3, получена из аттенуированных штаммов вируса полиомиелита, культивированных в культуре клеток почек африканских зеленых мартышек. Помимо IgG и IgM-антител она индуцирует образование секреторных IgA-антител в слизистой оболочке пищеварительного тракта, особенно тонкого кишечника, и тем самым препятствует циркуляции диких штаммов вируса полиомиелита.
В настоящее время вакцина выпускается в жидком виде, применяется для вакцинации детей, начиная с 3-х месячного возраста, (вводят трехкратно, чтобы создать иммунитет против всех трех типов вируса) с интервалом в 4-6 недель и далее по схеме (в два года и 7 лет).
Для леченияиспользуют сывороточный человеческий иммуноглобулин против полиомиелита, полученный из сыворотки доноров.
19. Вирусы Коксаки и echo свойства, роль в патологии человека, лабораторная диагностика, профилактика, лечение.
Вирусы Коксаки.
Строение вирусов типично для всех пикорнавирусов, но есть следующие особенности: содержат гемагглютинин; патогенны для новорожденных мышей-сосунков. Причем, внутримышечное введение вируса Коксаки А вызывает вялые параличи и участки омертвения мышц, а Коксаки В – поражение внутренних органов и энцефаломиелит.
Клиника. Вирусы вызывают разнообразные по клинике заболевания:
а) герпангину – острую лихорадку с болями в животе, зеве и пузырьковыми высыпаниями на слизистой ротовой полости, иногда с ригидностью затылочных мышц;
б) эпидемическую миалгию – протекает с высокой температурой и колющими мышечными болями в области грудной клетки и живота;
в) эпидемическую плевродинию – сопровождается лихорадкой, плевритами, болевыми приступами в области груди (болезнь Борнхольма);
г) асептический серозный менингит – острая лихорадка с менингеальными симптомами;
д) энцефаломиокардит новорожденных – миокардит и паралитичекие формы, похожие на полиомиелит, кардиотропность больше выражена у вирусов Коксаки В.
В целом для вирусов Коксаки характерен полиорганный тропизм.
Диагностикаосуществляется при выделении вируса из фекалий, смыва из носоглотки, ликвора путем заражения материалом мышей-сосунков и культур клеток. Для идентификации ставят реакцию нейтрализации в культуре клеток, на новорожденных мышах со специфическими сыворотками.
Серологический диагноз проводят путем выявления нарастания титра антител в парных сыворотках больного в РН, РТГА, ИФА.
Вирусы ЕСНО.
Диагностика проводится так же, как и при вирусах Коксаки.
Энтеровирус 70вызывает субконъюнктивальные кровоизлияния и кератит. Иногда возникают осложнения со стороны ЦНС – боли в области корешков спинномозгового нерва, слабость мышц конечностей, парезы лицевого и языкоглоточного нервов. Основной путь передачи – контактный, реже фекально-оральный.
Энтеровирус 71по свойствам занимает промежуточное положение между вирусами полиомиелита и нейротропными штаммами вируса Коксаки. Против энтеровируса 71 разработана эффективная инактивированная вакцина.
Специфическая профилактика. Получены положительные результаты при применении формалинизированных вакцин из наиболее патогенных энтеровирусов (Коксаки А-9, В-1, ЕСНО-6).
Полиомиелит — острое лихорадочное заболевание, которое иногда сопровождается поражением серого вещества (от греч. polyos — серый) спинного мозга и ствола головного мозга, в результате чего развиваются вялые атрофические параличи и парезы мышц ног, туловища, рук.
Таксономия. Возбудитель полиомиелита относится к семейству Picornaviridae, роду Enterovirus. Различают 3 типа вирусов — I, II и III. Резистентность полиовирусов к факторам окружающей среды такая же, как и у других энтеровирусов, однако они могут выживать до 3—4 мес в фекалиях, на овощах, в молоке. Рнк + нитевой, одноцепочечный, несегментированный вирус.
Антигенная структура и восприимчивость животных. Серологические типы вирусов полиомиелита I, II и III не вызывают перекрестного иммунитета. Все серовары патогенны для обезьян, у которых возникает заболевание, сходное по клиническим проявлениям с полиомиелитом человека.
Инкубационный период продолжается в среднем 7—14 дней. Различают 3 клинические формы полиомиелита: паралитическую (1 % случаев), менингеальную (без параличей), абортивную (легкая форма). Заболевание начинается с повышения температуры тела, общего недомогания, головных болей, рвоты, болей в горле. Полиомиелит нередко имеет двухволновое течение, когда после легкой формы и наступившего значительного улучшения развивается тяжелая форма болезни. Паралитическую форму чаще вызывает вирус полиомиелита серотипа I.
Иммунитет. После перенесенной болезни остается пожизненный типоспецифический иммунитет, обусловленный антителами и местной резистентностью слизистой оболочки глотки и кишечника. Пассивный естественный иммунитет сохраняется в течение 3—5 нед после рождения ребенка.
Лабораторная диагностика. Материалом для исследования являются кал, отделяемое носоглотки, при летальных исходах — кусочки головного и спинного мозга; лимфатические узлы.
Серодиагностика основана на использовании РСК, РН с парными сыворотками больных с применением эталонных штаммов вируса.
Лечение. Лечение полиомиелита симптоматическое. Применение гомологичного иммуноглобулина для предупреждения развития паралитических форм весьма ограничено.
Специфическая профилактика. Эпидемии полиомиелита охватывали в 40—50-х годах тысячи и десятки тысяч человек, из которых 10 % умирали и примерно 40 % становились инвалидами. Массовое применение вакцины против полиомиелита привело к резкому снижению заболеваемости.
Первая инактивированная вакцина для профилактики полиомиелита была разработана американским ученым Дж.Солком в 1953 г. Однако парентеральная вакцинация этим препаратом создавала лишь общий гуморальный иммунитет, не формировала местной резистентности слизистых оболочек ЖКТ и не обеспечивала надежной специфической защиты.
Аттенуированные штаммы вируса полиомиелита всех 3 типов получил в 1956 г. А.Сэбин, а в 1958 г. М.П.Чумаков и А.А.Смородинцев разработали первую пероральную живую культуральную вакцину из штаммов Сэбина. Вакцину используют для массовой иммунизации детей, она создает стойкий общий и местный гуморальный иммунитет.
Всемирная организация здравоохранения в 1988 г. приняла решение о глобальной ликвидации полиомиелита путем охвата прививками всего детского населения планеты.
ОПВ – живая вакцина, пероральная, создает местный иммунитет.
ИПВ – инактивированная вакцина, создает гуморальный иммунитет.
Тетракокк – ИПВ + АКДС.
Пентаксим – бесклеточный АКДС, ИПВ, гемофильная палочка.
Инфекции, вызываемые вирусами Коксаки и ECHO у детей, - группа острых заболеваний, характеризующихся многообразием клинических форм - от вирусоносительства и лёгких лихорадочных состояний до манифестных проявлений в виде энтеровирусной экзантемы, серозного менингита, миалгий и др.
Инфекции кишечных вирусов - энтеровирусов: диагностика, лечение, профилактика
Энтеровирусы, как и риновирусы, принадлежат к семейству Picornaviridae. Различают три основные серогруппы энтеровирусов: полиовирус (вирус полиомиелита), вирус Коксаки и ЕСНО-вирусы2. Впоследствии серотипам были присвоены номера (например, энтеровирусы 68—72).
Энтеровирусы представляют собой симметричные плюсоднонитевые безоболочечные РНК-вирусы, экспрессирующие четыре белка (VP1—4). Антитела, полученные при введении интактных вирусов, типоспецифичны, а антитела, образующиеся в ответ на введение одних капсидов, вступают в перекрёстные реакции с другими энтеровирусами.
Патогенез инфекций кишечных вирусов - энтеровирусов. Энтеровирусы прикрепляются и проникают в клетку с помощью определённых рецепторов, которые уникальны для каждого серотипа и влияют на тропизм вирусов к тканям. Внедрение в клетки обычно происходит в кишечнике. При этом возникает локальная виремия и поражение восприимчивых ретикулоэндотелиальных клеток.
Последующая генерализованная виремия приводит к поражению различных органов и систем организма (мягких мозговых оболочек, спинного и головного мозга, миокарда). Полиовирусы распространяются в организме больного по нервным волокнам. Наиболее значимые поражения (вплоть до их гибели) развиваются в нервных окончаниях ганглиев дорсальных рогов спинного мозга, и, как следствие, развиваются двигательные параличи.
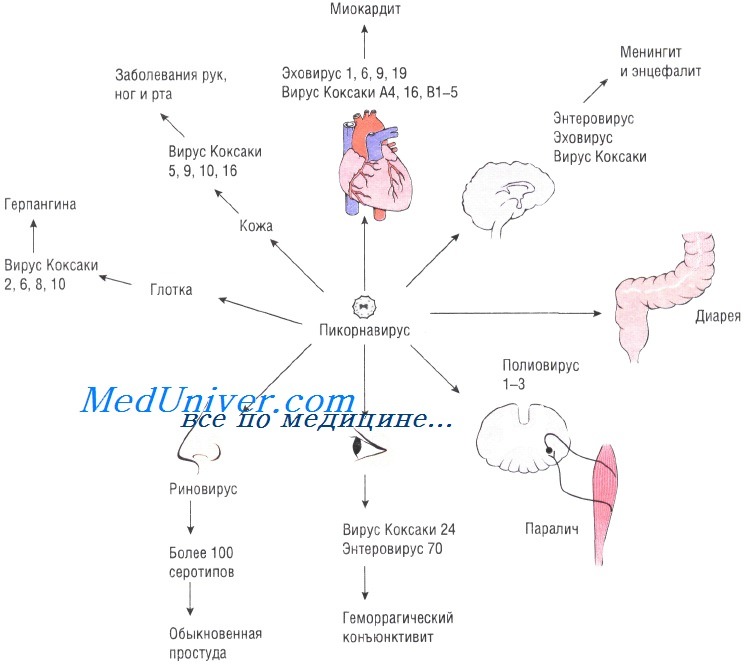
Клинические признаки инфекций кишечных вирусов - энтеровирусов. Возможны следующие варианты течения полиомиелита:
• абортивный полиомиелит;
• асептический менингит (непаралитический полиомиелит);
• паралитический полиомиелит с поражением нижних двигательных нейронов и развитием паралича;
• прогрессирующая постполиомиелитическая мышечная атрофия (рецидивирующее истощение мышечной ткани, возникающее через десять лет и более после паралитического полиомиелита).
При паралитическом полиомиелите максимальное поражение мышечных волокон наступает уже через несколько дней после начала заболевания, а выздоровление наступает спустя 6 мес.
Один из наиболее частых синдромов энтеровирусной инфекции — саморазрешающийся асептический менингит. У новорождённых иногда развивается тяжёлый энцефалит или генерализованная инфекция. Вирусы Коксаки вызывают герпангину — саморазрешаюшуюся везикулярную инфекцию, поражающую зев. Вирус Коксаки типа В — причина развития острого миокардита (см. рис. в гл. 46). При поражении кожи рук, ног и слизистой оболочке ротовой полости при некоторых энтеровирусных инфекциях (ECHO и Коксаки) обнаруживают везикулярную сыпь на ладонях, стопах и слизистой оболочке рта, исчезающую без образования корки.
Диагностика и лечение инфекций кишечных вирусов - энтеровирусов. Большинство энтеровирусов выращивают на культурах тканей. У пациентов с менингитом для посева берут спинномозговую жидкость, слизь из зева, кал. В настоящее время для диагностики используют молекулярно-генетический метод с применением обратной транскриптазы. Серологическое исследование неэффективно, что связано с большим количеством серотипов возбудителя.
Основной способ лечения — поддерживающая симптоматическая терапия. При полиомиелите может потребоваться искусственная вентиляция лёгких. В некоторых случаях при энтеровирусном менингите эффективен приём плеконарила.
Профилактика инфекций кишечных вирусов - энтеровирусов. Для профилактики полиомиелита применяют вакцинацию, но её эффективность во многом зависит от полноты охвата населения. В настоящее время существует два вида вакцин: оральная живая аттенуированная вакцина Сэбина (вакцина для профилактики полиомиелита) и инактивированная парентеральная вакцина Солка. Международная программа по уничтожению вируса полиомиелита основана на применении вакцины для профилактики полиомиелита (вакцины Сэбина).
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Читайте также:

