Витамин с как профилактика ветрянки
Обновлено: 25.04.2024
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи. Возбудителем ветряной оспы является вирус крупных размеров
Ветряная оспа — эта острая вирусная инфекция, характеризующаяся лихорадкой, толчкообразным появлением на коже и слизистой своеобразной пятнисто-везикулезной сыпи.
Возбудителем ветряной оспы является вирус крупных размеров (от 150 до 200 нм) из семейства Herpetosviridae. Этот вирус в большом количестве содержится в ветряночных пузырьках в первые 3-4 дня болезни, затем его количество быстро снижается, и после 7-го дня обнаружить его не удается.
В настоящее время установлена идентичность вируса, вызывающего опоясывающий герпес, и вируса ветряной оспы. Вирус имеет центральное ядро, липидную оболочку, содержит ДНК. Живет и размножается только в человеческом организме. К основным свойствам вируса относятся его летучесть и чрезвычайно малая устойчивость. Во внешней среде вирус быстро погибает, в капельках слизи, слюны сохраняется не более 10–15 мин; нагревание, солнечные лучи, УФ-излучение быстро инактивируют его.
Ветряная оспа встречается повсеместно и является чрезвычайно контагиозным заболеванием со 100-процентной восприимчивостью. Источник инфекции — больные ветряной оспой, иногда опоясывающим лишаем. Больные ветряной оспой становятся заразными в конце инкубационного периода (за 48 ч до появления сыпи) и продолжают представлять опасность для окружающих до 5-го дня с момента появления последнего элемента сыпи. Механизм передачи — воздушно-капельный, при этом вирус выделяется в огромном количестве при кашле, разговоре, чихании. Возможен вертикальный механизм передачи вируса плоду от матери, болевшей ветряной оспой в период беременности. Ветряной оспой болеют преимущественно дети в возрасте от 1 до 10 лет, причем пик заболеваемости приходится на 3-4 года.
Вирус не только дерматотропен, но,в известной степени, и нейротропен, что проявляется в его способности вызывать поражения со стороны нервной системы. Пузырьки при ветряной оспе образуются в результате вакуолизации клеток с очень незначительной сетчатостью. На ранних стадиях ядра пораженных клеток содержат сферические эозинофильные включения (тельца Тиццера). В процессе дегенерации ядер эти тельца выходят в цитоплазму. Клеточные вакуоли быстро сливаются со смежными, образуя везикулу. Вначале везикула бывает многокамерной, состоит из маленьких полостей, отделяемых друг от друга клеточными тяжами, которые в дальнейшем быстро разрываются благодаря наполнению везикул жидкостью. Поражается в основном мальпигиевый слой. Изменения на слизистых оболочках носят тот же характер, что и в эпидермисе. Элементы сыпи на слизистых оболочках при ветряной оспе не оставляют после себя рубцов, так как некроз эпителия при ветряной оспе обычно не проникает глубже герминативного слоя.
В течении ветряной оспы выделяют 4 периода: инкубационный, продромальный, периоды высыпания и образования корочек. Инкубационный период составляет при ветряной оспе 10–21 день. Продромальные явления могут отмечаться в течение 1-2 сут до начала высыпания. При этом больной испытывает недомогание, снижается аппетит, возникают головная боль, тошнота, иногда рвота. Если продромальный период отсутствует, то заболевание начинается с появления сыпи. Период высыпания у большинства больных протекает без особых нарушений общего состояния. Лихорадка совпадает с периодом массового появления сыпи, при этом у взрослых она достигает значительных цифр. Высыпания появляются толчкообразно, поэтому лихорадка может носить волнообразный характер.
Первые элементы сыпи могут появиться на любом участке тела, но чаще на лице, волосистой части головы, спине, реже — на животе, груди, плечах, бедрах. На ладонях и подошвах сыпь, как правило, отсутствует.
Клинический пример: больной С.,23 года, студент, обратился к участковому врачу с жалобами на повышение температуры до 38,8°С , головную боль, слабость, недомогание, высыпания на лице, волосистой части головы, туловище и конечностях. Со слов пациента, он заболел два дня назад; возникли недомогание, слабость, температура повысилась до 37,4°С. На следующий день состояние ухудшилось, температура поднялась до 38,0°С, отмечалась головная боль, была однократно рвота. К вечеру появилась обильная сыпь (рис. 1).
Объективно: состояние средней тяжести. Температура тела — 39,0°С. На коже лица, волосистой части головы, туловище, конечностях имеется обильная полиморфная сыпь. На одном участке можно встретить папулы, везикулы, пустулы. Беспокоит кожный зуд. Слизистая ротоглотки гиперемирована, на мягком небе и язычке отмечаются в небольшом количестве везикулы и эрозии. Пальпируются увеличенные болезненные лимфатические узлы шеи. В легких дыхание везикулярное, хрипов нет. ЧДД — 22/мин. Тоны сердца приглушены, ритм правильный. ЧСС — 92/мин. АД — 90/60 мм рт. ст. Язык сухой, обложен белым налетом. Живот при пальпации мягкий, безболезненный во всех отделах. Печень, селезенка не увеличены. Мочевыделение не нарушено. Менингеальной, очаговой неврологической симптоматики нет. В группе, где учится пациент, отмечались подобные случаи болезни.
В зависимости от течения различают следующие клинические формы ветряной оспы.
Типичные и атипичные. Среди атипичных, в свою очередь, различаются следующие формы: рудиментарная, геморрагическая, буллезная, гангренозная, генерализованная.
По тяжести формы заболевания могут быть легкие, средние и тяжелые. Последние бывают: а) с выраженной общей интоксикацией; б) с выраженными изменениями на коже.
При типичной форме общее состояние больного страдает редко, температура кратковременно повышается до 37-38°С, обычно в период массового высыпания. Полиморфизм сыпи хорошо выражен. Общая продолжительность высыпания при типичной форме составляет 3–5 дней. Энантема наблюдается в 70% случаев. Осложнения встречаются редко.
При атипичном течении ветряной оспы отклонения от обычного возможны как в стороны легких (рудиментарных), так и редко встречающихся тяжелых форм болезни с необычными кожными проявлениями, нередко с летальным исходом.
Рудиментарная форма протекает без сыпи или со скудным высыпанием, при этом элементы сыпи не достигают своего полного развития, ограничиваясь только появлением мелких красных пятнышек. Иногда сыпь может состоять всего лишь из нескольких папул и мелких, едва заметных пузырьков, при этом полиморфизм сыпи слабо выражен. Высыпания на слизистых также единичны.
При геморрагической форме на 2-3- день болезни высыпания наблюдается скопление геморрагического содержимого в пузырьках при одновременном появлении петехий и крупных кровоизлияний на коже и слизистых оболочках. Возможны кровотечения из десен, носа и желудочно-кишечного тракта. Корочка, образующаяся при этой форме, черного цвета, глубоко находящаяся в коже, нередко изъязвляется (рис. 3).
Эта форма болезни наблюдается у больных с предшествующими геморрагическими явлениями — при капилляротоксикозе, болезни Верльгофа.
При буллезной форме на коже наряду с типичными ветряночными пузырьками наблюдаются большие дряблые, тонкостенные пузырьки с желтовато-мутным содержимым, которые подсыхают медленнее, чем обычно, и образуют корочку или же, лопаясь, превращаются в длительно не заживающие мокнущие поверхности. При буллезной форме самостоятельно образованные пузырьки, быстро увеличиваясь по периферии, могут сливаться в большие пузыри.
Для гангренозной формы характерен прогрессирующий некроз. Через несколько дней после появления везикул вокруг некоторых из них появляются гангренозные ободки, распространяющиеся по периферии. Пузырьки круглые, крупные, диаметром в несколько сантиметров, наполненные гнойно-кровянистым содержимым. После вскрытия на их месте образуется некротический струп, при отторжении которого обнаруживаются долго не заживающие язвы различной глубины с подрытыми краями, с грязным гнойным дном. Для этой формы характерна выраженная интоксикация, высокая летальность. Гангренозная форма наблюдается редко, главным образом у детей со сниженной реактивностью организма.
Генерализованная (висцеральная) форма возникает при лечении стероидными гормонами, у людей, ослабленных тяжелыми заболеваниями. Характерно поражение внутренних органов. Течение болезни очень тяжелое, нередко с летальным исходом.
Осложнения
Ветряная оспа считается доброкачественным заболеванием, однако в ряде случаев могут развиться осложнения (примерно у 5% больных), иногда очень тяжелые.
Среди осложнений ветряной оспы наиболее часты различные гнойные поражения кожи — абсцессы, фурункулы, флегмоны. В основе гнойных осложнений кожи лежит суперинфекция стафилококками или стрептококками. Одной из частых причин инфицирования является расчесывание больным зудящих мест кожи. В большинстве случаев входными воротами гнойной инфекции становится поврежденный ветряночный пузырек.
Менее распространенные осложнения: энцефалит, миокардит, пневмония, кератит, нефрит, артрит, гепатит.
Клинически выраженная картина ветряночной пневмонии — одна из особенностей ветряной оспы взрослых. При этом непосредственно перед высыпанием, чаще одновременно с массовым высыпанием и повышением температуры, у больного появляются одышка, цианоз, кашель с кровянистой мокротой, боли в груди. Физикальные изменения часто отсутствуют или очень незначительны. На рентгенограмме видны обильные мелкие очажки на всем протяжении. Клинические проявления пневмонии наблюдаются в течение 7–10 дней, рентгенологические изменения — до 1-2 месяцев.
Поздние ветряночные энцефалиты появляются чаще во время угасания сыпи с 5–15-го дня болезни, но могут возникать и позже. Для поздних ветряночных энцефалитов обычны более плавное развитие и независимость от характера высыпания и тяжести течения ветряной оспы. Одновременно с кратковременными подъемами температуры у больных к концу ветряночного высыпания наблюдаются вялость, головная боль, рвота, а через несколько дней основные симптомы. Энцефалиты могут быть различной локализации: атактические формы, миелиты и энцефаломиелиты, энцефалиты с поражением психики, изолированное поражение нервов, менингоэнцефалиты, при этом чаще регистрируется атактический синдром. Наблюдались поздние ветряночные энцефалиты с парезом конечностей и полной временной потерей зрения. Среди энцефалитов, дающих менее благоприятный прогноз, можно упомянуть формы с поражениями подкорковых узлов. К исключительно редким последствиям ветряночных менингоэнцефалитов относится поражение психики с последующей идиотией. Для ветряночного энцефалита и других неврологических осложнений ветряной оспы характерна обратимость процесса.
Поражение почек — редкое осложнение. Нефрит при ветряной оспе чаще появляется на 2-й неделе к концу высыпания. Он начинается остро: с подъема температуры до высоких показателей, рвоты, головной боли и болей в животе. Изменения в моче бывают умеренными и выражаются в появлении незначительного количества белка, небольшой гематурии, единичных цилиндров. Это осложнение протекает легко и к 12–15-му дню болезни исчезает.
Ветряная оспа представляет значительную опасность для будущих матерей, особенно в первые месяцы беременности. Возможно патологическое влияние на развитие плода, иногда выкидыш, в поздние сроки могут возникнуть тяжелые висцеральные формы ветряной оспы у новорожденных, способные привести к летальному исходу.
Диагностика ветряной оспы в типичных случаях не представляет затруднений. Диагноз устанавливается, главным образом, на основании клиники, при этом учитываются данные эпидемиологического анамнеза. Из лабораторных методов используют вирусоскопический, вирусологический, молекулярно-биологический и серологический. Вирусоскопический метод заключается в окрашивании содержимого пузырька серебрением, вирус обнаруживается с помощью обычного светового микроскопа.
Основным вирусологическим методом можно считать ПЦР, так как она очень информативна. Этим способом определяют ДНК-вируса. Кроме того, можно выделить вирус в культуре тканей, но данный метод очень дорогостоящий и занимает много времени. Из серологических методов используют РСК, РИМФ и ИФА.
Дифференциальная диагностика
Ветряную оспу следует дифференцировать с натуральной оспой, опоясывающим герпесом, полиморфной экссудативной эритемой, импетиго, везикулезным риккетсиозом (табл. 1).
Лечение
Большое место в терапии больного занимают гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей: 1-2% водным или спиртовым растворами бриллиантового зеленого, генцианового фиолетового, метиленового синего. Очень хорошо смазывать элементы сыпи водными растворами марганцовокислого калия в разведении 1:5000 или 2-3% йодной настойки. При поражении слизистых полости рта необходимо полоскание слабым раствором марганцовокислого калия. Афты смазывают раствором бриллиантового зеленого. Эффективна обработка 3% раствором перекиси водорода. Для уменьшения зуда кожу можно смазывать глицерином, обтирать водой с уксусом или спиртом. Показаны антигистаминные препараты (псило-бальзам, фенистил). При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин) (табл. 2). Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Общая профилактика ветряной оспы заключается в своевременной диагностике, ранней изоляции больного с последующим проветриванием и влажной уборкой помещения. Изоляция больного прекращается через 5 дней после появления последнего свежего элемента сыпи. Дети до 7 лет, вступавшие в контакт с больными ветряной оспой, не болевшие и посещающие детские учреждения, изолируются до 21-го дня с момента контакта.
Литература
- Зубик Т. М. и др. Дифференциальная диагностика инфекционных болезней. - Л., 1991.
- Руководство по инфекционным болезням // Под ред. Ю. В. Лобзина. - СПб., 2001.
- Юнусова Х. А., Шамсиев Ф. С. Ветряная оспа. - М., 1999.
- Баран В. М., Талапин В. И. Фармакотерапия инфекционных болезней. - Минск, 1995.
- Детские инфекционные болезни // Под ред. В. В. Фомина. - Екатеринбург, 1992.
- Беренбейн Б. А. и др. Дифференциальная диагностика кожных болезней. - М., 1989.
- Соринсон С. Н. Неотложные состояния у инфекционных больных. - Л.: Медицина, 1990.
Т. К. Кускова, кандидат медицинских наук
Е. Г. Белова, кандидат медицинских наук
Т. Э. Мигманов, кандидат медицинских наук
Московский медико-стоматологический университет
В статье представлен опыт лечения детей, больных ветряной оспой.
Clinical experience of application of topical spray in children with chickenpox E. G. Pedchenko, A. N. Grigorenko
The article presents the experience of treatment of children suffering from chickenpox.
Ветряная оспа — вирусное заболевание, характеризующееся умеренно выраженной общей интоксикацией, доброкачественным течением, везикулезной экзантемой, длительной персистенцией вируса в виде латентной инфекции, при активации которой (чаще после 60 лет) протекает в виде опоясывающего лишая (опоясывающего герпеса) [1].
Ветряная оспа была описана итальянскими врачами V. Vidius и F. Ingrassia еще в XVI веке. Однако ее рассматривали как легкий вариант натуральной оспы. После эпидемии натуральной оспы в 1863–1874 гг. ветряная оспа была признана самостоятельным заболеванием. В нашей стране большой вклад в изучение этой инфекции внесли Н. Ф. Филатов, В. Н. Верцнер, Т. Т. Струке, М. А. Скворцов, А. Г. Рахманова, Ю. В. Лобзин, Б. М. Тайц [2].
Заболеваемость ветряной оспой остается высокой в связи с отсутствием массовой активной иммунизации детей. Всего в 2018 г. Роспотребнадзор зарегистрировал 837 829 случаев заболевания (571,22 случая на 100 000 населения), из них 768 762 случая у детей в возрасте до 14 лет (около 3000 случаев на 100 000 детей этого возраста или более 91% всех заболевших). Показатель заболеваемости ветряной оспой у взрослых находится в интервале от 300 до 800 и более на 100 000 населения, у детей составляет 7000 на 100 000 детского населения [3].
Ветряная оспа относится к детским инфекциям с очень высокой контагиозностью. Дети первых 2–3 месяцев жизни болеют редко, но при отсутствии иммунитета у матери могут заболеть даже новорожденные. После перенесенной инфекции формируется прочный иммунитет. Крайне редки повторные заболевания.
Единственный источник инфекции — больной человек, в том числе и больной опоясывающим герпесом. Инкубационный период — от 10 до 21 дня.
Основные патоморфологические изменения отмечаются в коже и слизистых. Кроме того, вирус нейротропен. Количество элементов у пациентов различно — описано появление максимально до 800 элементов. Характерен ложный полиморфизм сыпи — поскольку высыпания появляются толчкообразно и кожные элементы проходят следующие стадии развития: пятно, папула, везикула, корочка; а в случае нагноения везикулы — пустула с глубоким поражением кожи, что может приводить к образованию небольших западений в центре пустулы и, соответственно, рубца.
В соответствии с классификацией типичная (кожная) форма по тяжести подразделяется на легкую, среднетяжелую и тяжелую. К атипичной форме относят рудиментарную, геморрагическую, гангренозную, генерализованную (висцеральную) форму [4].
Осложнения редки и подразделяются на специфические, связанные с непосредственным действием вируса: энцефалит, менингоэнцефалит, миелит, пневмония, нефрит, миокардит, кератит, синдром Рея, артриты, ларингит; и неспецифические, обусловленные присоединением бактериальной инфекции: флегмона, абсцесс, стрептодермия, импетиго, стоматит, рожа, конъюнктивит, лимфаденит.
Диагностика основана на типичной клинической картине. В повседневной практике применяются специфические методы лабораторной диагностики (микроскопический — выявление телец Арагана (скопления вируса) в окрашенных серебрением по Морозову мазках жидкости везикул при обычной или электронной микроскопии; полимеразная цепная реакция для выявления ДНК вируса в везикулярной жидкости и крови, серологическая диагностика — реакция связывания комплемента и иммуноферментный анализ, иммунофлюоресцентный метод для определения ветряночного антигена в мазках-отпечатках из содержимого везикул. Вирус можно выделить на эмбриональных культурах клеток человека.
В лечении пациентов с ветряной оспой очень важно соблюдать гигиенические мероприятия, цель которых — предотвращение вторичной инфекции. В период высыпания и лихорадки требуется соблюдение постельного режима. Элементы сыпи смазывают раствором анилиновых красителей. Показаны антигистаминные препараты. Эффективны в отношении лечения ветряной оспы противовирусные препараты (ацикловир, видарабин), применяют интерфероны, иммуностимуляторы — меглюмина акридонацетат (Циклоферон).
При тяжелой форме заболевания с выраженными симптомами интоксикации проводится дезинтоксикационная терапия. Антибиотики при ветряной оспе назначают в случае присоединения вторичной бактериальной инфекции и гнойных осложнений.
Поскольку высыпания при ветряной оспе, как правило, сопровождаются выраженным зудом, актуальным в местной терапии является применение средства, уменьшающего интенсивность, купирующего зуд и одновременно позволяющего предупредить вторичную бактериальную инфекцию [5].
Целью нашего исследования было оценить клиническую эффективность местного применения спрея для кожи Ветригард у детей, больных ветряной оспой.
Спрей Ветригард образует защитный слой на инфицированной коже, действуя как барьер, обеспечивает защиту кожных покровов, профилактику инфекции, оказывает успокаивающее и охлаждающее действие, мгновенно снимая за счет этого зуд и тем самым предотвращая появление рубцов.
Механизм действия обусловлен составом спрея Ветригард (комплекс на основе растительных экстрактов листа оливкового дерева и спирулины, обладающий доказанной противомикробной активностью (в том числе против Staphylococcus aureus)). Оксид цинка — обладает подсушивающим и заживляющим действием. Бисаболол — оказывает успокаивающий и противовоспалительный эффект. Глицерин — обеспечивает увлажнение. Полидеканол — местно-анестезирующий и обезболивающий эффект [6].
Под нашим наблюдением находилось 30 детей, больных ветряной оспой (табл. 1): от 6 месяцев до 1 года — девочек — 3, мальчиков — 4; от 1 года до 3 лет — 4 девочки и 5 мальчиков; от 4 до 7 лет — соответственно 4 и 7; мальчик 11 лет и 2 девочки 9 и 14 лет.
Школьников — 5 человек; посещающих детский сад — 8; не посещающих детские организованные коллективы — 17 человек.
Пациенты находились на лечении в детском инфекционном (боксированном) отделении городской многопрофильной клинической больницы № 20 г. Ростов-на-Дону.
Все дети заболели остро. Госпитализированы в среднем на третий день заболевания (самое раннее — в первый день, максимально — в пятый день). Среднее время пребывания в стационаре составило 8 суток (минимально — 6, максимально — 13 суток).
У мальчика 7 лет, с легким течением ветряной оспы (госпитализация по эпидемическим показаниям), синдром интоксикации был выражен незначительно, повышение температуры даже на фоне высыпания не превышало 38,5? С.
У всех пациентов со среднетяжелым течением заболевания — с первого дня болезни отмечался умеренно выраженный синдром интоксикации: повышение температуры тела — максимум до 39? С, слабость, вялость, снижение аппетита. У детей раннего возраста отмечались капризность, раздражительность, беспокойство. Школьники жаловались на головную боль.
У детей с тяжелым течением ветряной оспы наблюдалась выраженная интоксикация. Лихорадка превышала 39,6? С, экзантема обильно покрывала всю поверхность тела, на слизистых оболочках также множественные пузырьковые высыпания. У мальчика (2 года 7 месяцев) заболевание с первого дня осложнилось флегмоной правого бедра, что потребовало при поступлении в детское инфекционное отделение консультации детского хирурга и соответствующего оперативного лечения.
Чаще всего экзантема появлялась на второй день заболевания на фоне лихорадки около 39? С — у 21 ребенка (70%). Однако у 5 детей (16,7%) высыпание появилось в первый день, а у 4 (13,3%) детей высыпания были замечены в третий день болезни.
Существовали определенные трудности в объективной оценке интенсивности зуда, поскольку группы пациентов (и исследуемая, и контрольная) были неоднородны по возрастному составу, представлены большим количеством детей раннего возраста.
Лечебные мероприятия проводились в соответствии с клиническими рекомендациями (протоколом лечения) оказания медицинской помощи детям, больным ветряной оспой. Объем медикаментозной терапии зависел от тяжести состояния. В качестве противовирусного препарата назначался ацикловир в возрастной дозировке. По показаниям назначалась с дезинтоксикационной целью инфузионная терапия, парентальная антибактериальная терапия, антигистаминные препараты — хлоропирамин (Супрастин, таблетки), цетиризин (Зодак, капли для орального применения), симптоматическая терапия — жаропонижающие препараты [7].
В качестве антисептика и дезинфицирующего препарата для туширования элементов сыпи в контрольной группе применяли 1% спиртовой раствор бриллиантового зеленого, а в исследуемой группе — спрей Ветригард для кожи. Спрей наносили детям на кожу 3 раза в день, распыляя с расстояния 10–15 см.
У всех пациентов кожный зуд купировался в первый день лечения. Появление корочки на месте везикул — через день у 16 детей (53,3%), через 2 дня — у 14 (46,7%).
Контрольную группу составили 26 детей, единственным отличием в лечении которых был препарат для местной обработки кожных покровов: пациенты получали традиционный 1% спиртовой раствор бриллиантового зеленого 3 раза в день (от 6 месяцев до 1 года — девочек — 2, мальчиков — 6; от 1 года до 3 лет — 2 девочки и 7 мальчиков; от 4 до 7 лет — по трое детей разного пола; мальчики 11 лет и 9 лет и девочка 10 лет) (табл. 2).
У 4 детей (15,4%) диагностировано легкое течение, у 21 ребенка (80,8%)– среднетяжелое течение ветряной оспы и у 1 (3,8%) — тяжелое. Появление корочки в контрольной группе наблюдалось в среднем на четвертый день (от третьего до пятого дня) от начала лечения. Исчезновение зуда — в среднем через 3,7 суток (от третьего до пятого дня) (табл. 3, 4).
Никаких нежелательных реакций (местных или общих), связанных с гиперчувствительностью к препаратам ни в исследуемой (применение спрея Ветригард), ни в контрольной (1% спиртовой раствор бриллиантового зеленого) группах пациентов не отмечалось.
Таким образом, результаты сравнения итогов местного лечения 1% спиртового раствора бриллиантового зеленого и спрея для кожи Ветригард детей, больных ветряной оспой, следующие:
Литература
Е. Г. Педченко* , 1 , кандидат медицинских наук
А. Н. Григоренко**
Клинический опыт применения наружного спрея у детей с ветряной оспой/ Е. Г. Педченко, А. Н. Григоренко
Для цитирования: Лечащий врач № 11/2019; Номера страниц в выпуске: 39-41
Теги: ветряная оспа, детские инфекции, иммунитет
В чем особенности ветряной оспы у взрослых? В каких случаях показано назначение антибиотиков? Когда можно ожидать злокачественного течения болезни?
В чем особенности ветряной оспы у взрослых?
В каких случаях показано назначение антибиотиков?
Когда можно ожидать злокачественного течения болезни?
Госпитализация больных проводилась как по эпидемиологическим показаниям из закрытых коллективов (казармы, интернаты, студенческие общежития), так и по витальным.
Наблюдения показали, что клиническая симптоматика ВО у взрослых не отличалась от таковой у детей, но протекала болезнь значительно тяжелее. Так, у 84,8% больных течение болезни расценивалось как среднетяжелое, в 8,0% — как тяжелое и лишь в 7,2% — как легкое. У четырех больных (0,34%) болезнь носила злокачественный характер и закончилась летальным исходом. Сходные статистические данные приводят и другие исследователи [1, 2, 3].
В типичных случаях болезнь развивалась остро (78%) или подостро (22%) с одно- или двухдневного продромального периода, в течение которого отмечались повышение температуры от субфебрильных до высоких (39 0 С) цифр, недомогание, слабость, головная боль.
Период высыпаний начинался с появления одного-двух крупных папулезных элементов, очень быстро превращающихся в везикулы или пустулы. В течение ближайших суток папулезно-везикулезная сыпь быстро увеличивалась и с подсыпаниями распространялась на лицо, волосистую часть головы, туловище, в меньшей степени — на конечности. Подсыпание продолжалось у 88% больных в течение 3-4 суток, сопровождаясь кожным зудом.
У 35,7% больных сыпь была чрезвычайно обильной, почти сплошь покрывала лицо и туловище. Отличительной особенностью сыпи была быстрая и обильная пустулизация, которая наблюдалась почти у половины больных (49,2%).
Пустулизация сопровождалась значительным (39-40 0 С) подъемом температуры. Лихорадка при отсутствии лечения продолжалась до 7-8 дней.
Экзантема в 91,3% случаев сопровождалась энантемой на слизистой оболочке рта, преимущественно в области небных дужек и мягкого неба. Энантема вначале имела вид папул ярко-розового цвета, а затем превращалась в пузырьки, которые быстро вскрывались с образованием язвочек, покрытых бело-желтым налетом. Развивался стоматит, который обусловливал сильную боль при приеме пищи.
В 98% случаев болезнь сопровождалась лимфаденопатией с преимущественным увеличением шейных и заушных лимфатических узлов. При пустулизации лимфаденопатия была выражена особенно резко. Увеличенные лимфатические узлы определялись визуально при наклоне головы.
У детей, по наблюдениям В. А. Постовита (1982) лимфаденопатия отмечается лишь в 6% случаев.
Каких-либо изменений со стороны внутренних органов не выявлено. Гемограмма при среднетяжелом течении ВО характеризовалась нормальным или умеренно сниженным содержанием лейкоцитов и лимфоцитозом. В 2% случаев на фоне умеренного повышения содержания лейкоцитов и лимфоцитоза (до 45-50 %) выявлялись атипичные мононуклеары, количество которых не превышало 10-12% от числа лимфоцитов.
Терапия при среднетяжелом течении включала симптоматические и десенсибилизирующие средства. При выраженной пустулизации, сопровождающейся высокой лихорадкой, назначали антибиотики (чаще пенициллин) коротким курсом (3-4 дня).
Сравнение двух групп больных ВО с пустулизацией, получавших и не получавших антибиотики, показало, что лихорадочный период и регресс сыпи у первых был достоверно короче на 2 дня.
Тяжелая форма болезни наблюдалась у 92 человек (8%). Она характеризовалась высокой температурой (39-40 0 С) с первых дней болезни, выраженной интоксикацией, проявлявшейся головной болью, головокружением, тошнотой, повторной рвотой, нарушением сна, выраженной слабостью, отсутствием аппетита, а также чрезвычайно обильной сыпью, как правило с пустулизацией. У восьми больных наблюдали образование единичных пузырей, у одной больной — везикулы с геморрагическим содержимым.
К числу тяжелых относили также осложненные формы болезни. Под нашим наблюдением было пять больных с различными осложнениями. Неблагоприятный преморбидный фон был лишь у одной больной — состояние после родов. У двух из них, женщин 23 и 26 лет, в остром периоде ВО развилась пневмония.
Приводим краткое описание течения болезни одной из них.
Больная Д., 23 лет, родильница, поступила в ИКБ № 2 26.11.98, на пятый день болезни с диагнозом: ветряная оспа, тяжелое течение, острая очаговая двусторонняя пневмония, дыхательная недостаточность II ст.
О пневмонии как наиболее частом осложнении ВО у взрослых сообщают японские авторы [5]. Авторы подчеркивают, что пневмония может приобретать неблагоприятное течение, особенно у лиц с отягощенным анамнезом и у беременных. У прежде здоровых лиц болезнь протекает доброкачественно.
В двух случаях у юношей 16 и 19 лет болезнь осложнилась серозным менингитом, также развившимся в остром периоде ВО. Течение серозного менингита не отличалось от такового, вызванного другими вирусами, и носило доброкачественный характер.
У одного больного в остром периоде ВО развился энцефалит.
Больной А., 22 лет, военнослужащий, поступил на 3-й день болезни 5.03.98 в состоянии средней тяжести с диагнозом ветряной оспы. Жаловался на умеренную головную боль, зудящую сыпь. На коже — необильная полиморфная сыпь (папулы, везикулы, единичные корочки). По органам патологии не выявлено, АД — 110/70 мм. рт. ст., пульс — 88 уд./мин, температура 37,7 0 С. В последующие дни состояние больного улучшилось, температура нормализовалась, на коже образовались корочки. На 6-й день болезни вновь повысилась температура до 38,2 0 С, появились головная боль, головокружение, сонливость, слабость, диплопия. При осмотре несколько оглушен, на вопросы отвечает вяло, определяются вязкость затылочных мышц, сомнительный симптом Кернига, тремор кончиков пальцев рук, языка, промахивание при пальценосовой пробе с обеих сторон, выявлены симптомы Оппенгейма, Гордона, Шеффера, Бабинского. В позе Ромберга неустойчив, отмечается девиация языка влево. Произведена диагностическая люмбальная пункция: ликвор прозрачный, вытекает частыми каплями. При исследовании патологических изменений не выявлено. Больной консультирован невропатологом. Заключение: ветряная оспа, энцефалит. Лечение: ежедневно в/в глюкоза 5% 300,0 мл + трентал 200 мг + ГОМК 10% — 5,0 мл + сернокислая магнезия 25% — 10,0 мл + реланиум 4,0 + лазикс 20 мг; внутрь — оротат калия, цинаризин, ноотропил, финлепсин, в/м витамины В1, В6 по 2,0 мл. На фоне проводимого лечения состояние больного постепенно улучшалось, неврологическая симптоматика регрессировала. На 45-й день болезни больной в удовлетворительном состоянии выписан.
Из 92 больных с тяжелым течением ВО у четырех имел место летальный исход. По данным М. Войкулеску, Л. Комес (1963), В. Н. Верцнер и соавт. (1974), причиной смерти при ВО являются генерализация процесса, поражение центральной нервной системы, пневмонии. Злокачественные формы болезни наблюдаются у лиц с отягощенным преморбидным фоном и у стариков.
Наши наблюдения подтверждают это положение: у двух больных ВО развилась на фоне заболевания крови, у одного больного — на фоне тяжелого врожденного органического поражения ЦНС, одна больная была в преклонном возрасте. Ниже приводится выписка из ее медицинской карты.
основной — ветряная оспа, генерализованная форма с поражением кожи, печени, почек, селезенки, легких, слизистой оболочки глотки, пищевода, конъюнктивы, некротический энцефалит; осложнение — отек головного мозга; сопутствующий — атеросклероз аорты, коронарных артерий, диффузный кардиосклероз.
В приведенном случае генерализованной формы ВО непосредственной причиной смерти послужил отек мозга, развившийся вследствие некротического энцефалита.
О летальных исходах от ветряночного энцефалита лиц преклонного возраста сообщают голландские авторы [6], объясняя злокачественность течения возрастной иммунодепрессией.
В противовес общеизвестному мнению о тяжелом течении инфекционных болезней у лиц с иммунодефицитом, у ВИЧ-инфицированных мы наблюдали только легкое течение ВО. В нашей клинике находились трое ВИЧ-инфицированных больных ВО. Во всех трех случаях болезнь началась с появления сыпи без продромы, без повышения температуры, с незначительной интоксикацией и умеренной экзантемой. В то же время течение болезни было длительным, вялым, везикулезно-пустулезная сыпь покрывалась корками лишь к концу второй недели. В указанных случаях осложнений не наблюдалось.
Литература
1. Верцнер В. Н. Ветряная оспа. М.: Медицина, 1963.
2. Комес Л. Ветряная оспа. Инфекционные болезни / Под ред. проф. Войкулеску М. И. Бухарест: Меридиане, 1963, с. 286-297.
3. Постовит В. А. Ветряная оспа. — В кн.: Детские капельные инфекции у взрослых. М., 1982, с. 5-50.
4. Ющук Н. Д., Венгеров Ю. Я. Ветряная оспа. В кн.: Лекции по инфекционным болезням. М.: ВУНМЦ, 1999.
5. Saitou-M, Niitsuma-K, Kasukawa-R. Two cases of severe adult varicella pneumonia, Nihon-Kokyuki-Gakkai-Zasshi. 1998 Mar; 36(3): 251-5.
6. Westenend P. J., Hoppenbrouwers W. J. Fatal varicella-zoster encephalitis; a rare complication of herpes zoster, Ned- Tijdschr-Geneeskd. 1998 Mar 21;142 (12):654-7.
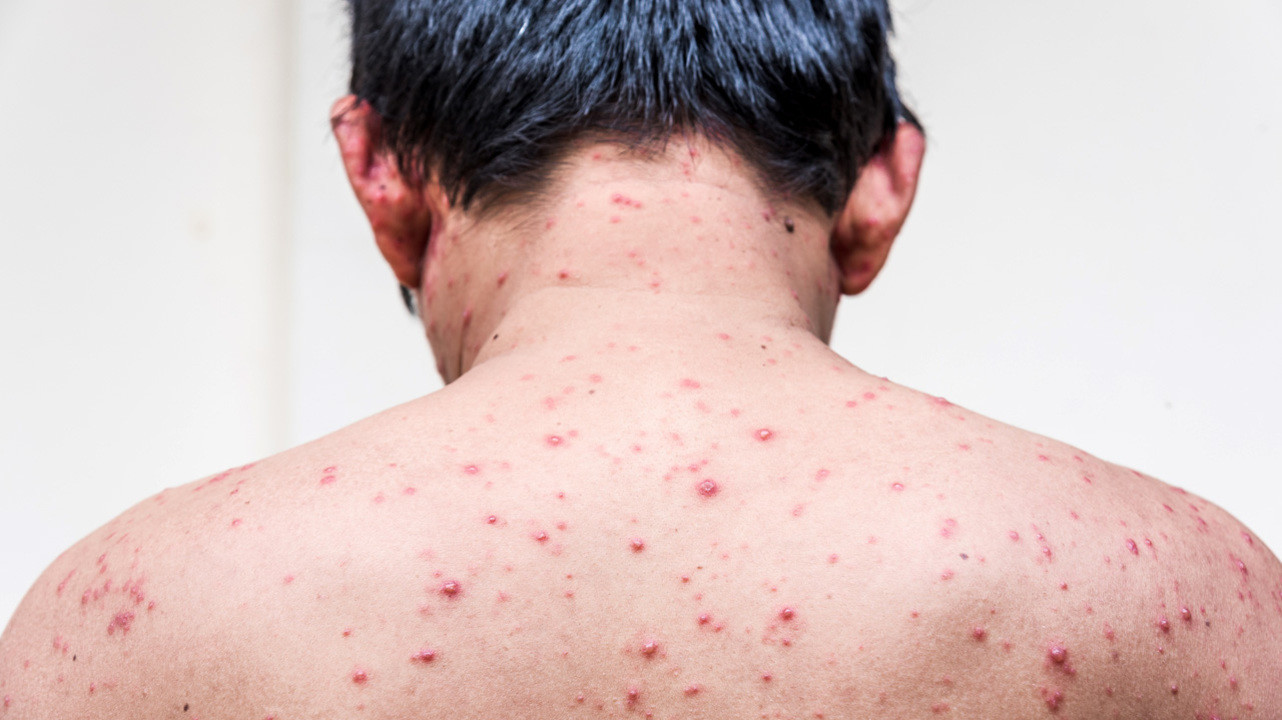
Ветрянка относится к числу так называемых детских инфекций — инфекционных заболеваний, которые люди переносят единожды, еще будучи детьми. Но заболеть ветрянкой может и взрослый, особенно если у него не было контакта с больным человеком в детстве или он не прошел вакцинопрофилактику.
Общие сведения о болезни
Ветряная оспа или ветрянка — это острое инфекционное заболевание, поражающее преимущественно детей. Чаще всего болеют дети в возрасте 5–9 лет. Только 10% от общего числа составляют подростки старше 14 лет и взрослые 1 . Для них источником инфекции становятся больные ветрянкой дети.
Возбудителем болезни является вирус герпеса человека 3 типа — Varicella Zoster. Он передается воздушно-капельным путем (вместе с каплями слюны при чихании, кашле и т.д.) или при прямом контакте с пораженной кожей больного.
Согласно статистическим данным, ежегодно фиксируется от 500 до 800 тысяч новых случаев ветрянки: это 570 случаев на 100 тысяч человек. Пик заболеваемости — осень и зима 1 .
Важно! Вирус ветрянки неустойчив во внешней среде и может сохранять свою активность не более 15 минут. Несмотря на это он способен распространяться на большие расстояния с потоками воздуха, в том числе в соседние помещения через систему вентиляции.
Ветрянка — это легкая инфекция?
В подавляющем большинстве случаев заболевание имеет легкое и среднетяжелое течение в детском возрасте и тяжелое — во взрослом. При этом осложнения ветрянки у взрослых встречают редко — не более 7% от общего числа случаев.
Чаще всего осложнения развиваются при сопутствующих заболеваниях, снижающих иммунные силы организма (например, сахарный диабет, ВИЧ-инфекция, онкологические заболевания) и при беременности.
Среди наиболее распространенных осложнений:
- воспалительные поражения легких и головного мозга;
- воспаления сердца, печени и почек;
- бактериальные инфекции кожи, мягких тканей и костей 2 .
Ветрянка и опоясывающий лишай
Ветряной оспой, за редкими исключениями, люди болеют единожды. Однако этот тип вируса способен оставаться в организме. Чаще всего он прячется в нервных узлах вдоль позвоночника 2 .
При ослаблении иммунитета на фоне переохлаждения или иммунодефицитных состояниях происходит повторная активация вируса, в результате которой развивается опоясывающий лишай. Он проявляется характерным поражением кожи и болью.
Ветрянка при беременности
Для беременных женщин ветряная оспа представляет серьезную опасность, в особенности в первом триместре. Внутриутробная передача вируса способна вызывать аномалии развития (деформации конечностей, микроцефалию, гидроцефалию, кальцификацию мягких тканей, задержку роста) и внутриутробную гибель плода 3 .
Когда беременная заболевает за 1–4 недели до родов, в 50% случаев ветрянка передается ребенку. Несмотря на высокий титр пассивных антител, полученных от матери, у 23% новорожденных развивается клинически выраженная инфекция. Заражение может происходить как через плаценту, так и через слизистые оболочки родовых путей 3 .
Если патология возникает в течение 1 недели до или после родов, новорожденные подвержены большому риску заражения, т.к. материнские антитела не успевают передаться ребенку. Наиболее опасным считается появление характерной кожной сыпи у матери за 5 дней до родов или в течение 2 дней после. В этих случаях развивается тяжелая неонатальная форма ветрянки с высокой летальностью новорожденных (до 30% 3 ).
Заболевание представляет риск для будущей матери. Согласно статистике, пневмония встречается у 10–20% беременных с ветряной оспой и протекает тяжелее на большом сроке 3 .
Инкубационный период и течение болезни
Инкубационный период — это временной промежуток между моментом инфицирования человека до появления первых симптомов заболевания. При ветряной оспе он может составлять от 10 до 21 дня.
Важно! Человек становится заразным в конце инкубационного периода. Чаще всего это происходит еще до развития первых признаков заболевания. Больной перестает быть заразным спустя 4–5 дней с момента появления последних высыпаний.
После инкубационного периода следуют 3 других:
- продромальный: сыпи еще нет, общая слабость, длится 1–2 дня;
- период высыпаний (с развернутой клинической симптоматикой): характерная сыпь, длится 7–10 дней;
- восстановление (период реконвалесценции): исчезает сыпь, общее состояние приходит в норму, занимает 1–2 недели.
В продромальный период может повышаться температура тела, человек начинает ощущать себя больным. При этом специфические симптомы ветряной оспы отсутствуют.
Период восстановления у людей с ослабленным иммунитетом может составлять до 4 недель.
Симптомы ветрянки
Все клинические проявления при ветрянке можно разделить на две группы: общие и специфические. Общие включают в себя симптомы, которые наблюдают и при других патологиях, такие как:
- повышение температуры тела, как правило, в пределах 37—39°C;
- головная боль, общая слабость и недомогание;
- потеря аппетита;
- ощущение ломоты в мышцах;
- увеличение лимфатических узлов, преимущественно на шее и за ушами;
- реже — диарея, боль в животе, тошнота и рвота.
Специфическими проявлениями ветряной оспы (как у взрослых, так и у детей) являются высыпания на коже (экзантема). Для них характерна стадийность развития.
За счет того, что на разных участках тела сыпь появляется в разное время (с интервалом в 1–2 дня), кажется, что высыпания разные. На самом деле они одни и те же, просто на разных стадиях. Это явление называют ложным полиморфизмом.
Возможные высыпания при ветрянке
Ветрянка поражает не только кожу, но и слизистые оболочки ротовой полости и половых органов. Такая сыпь (энантема) возможна при тяжелом течении болезни. Высыпания схожи с кожными, но более податливы и легче вскрываются, оставляя болезненные эрозии. При поражении рта возникает выраженная боль при приеме пищи, а энантема половых органов сопровождается болью при мочеиспускании 4 .
Стадии развития кожной сыпи при ветрянке
- Красные пятна, размером не превышающие диаметр спичечной головки. Чаще всего возникают на лице, шее, за ушами, на волосистой части головы и на руках.
- Папулы и везикулы. Пятно после нескольких часов после появления превращается в небольшое, приподнятое над уровнем кожи образование (папула). Там начинает скапливаться мутная жидкость (везикула). Происходит хаотичное распространение высыпаний по всему телу, возникает выраженный зуд. На ощупь везикулы мягкие, легко разрываются при надавливании.
- Пустулы. Особенностью ветряной оспы у взрослых является нагноение везикул, в результате чего возникают пустулы. Происходит выраженное увеличение лимфатических узлов. Температура повышается до 39—40°C (наблюдают примерно у половины больных 4 ).
- Корочки. Спустя 2–3 дня после появления элементы сыпи самостоятельно вскрываются, оставляя эрозии. На поверхности быстро формируется корочка желтоватого или коричневого цвета. Она постепенно высыхает и отпадает за 10–20 дней.
Важно! Обычно сыпь присутствует на коже 7–10 дней. Высыпания ни в коем случае нельзя расчесывать или выдавливать. Механическое повреждение образовавшихся корочек — одна из причин появления на коже пигментных пятен и рубцов.
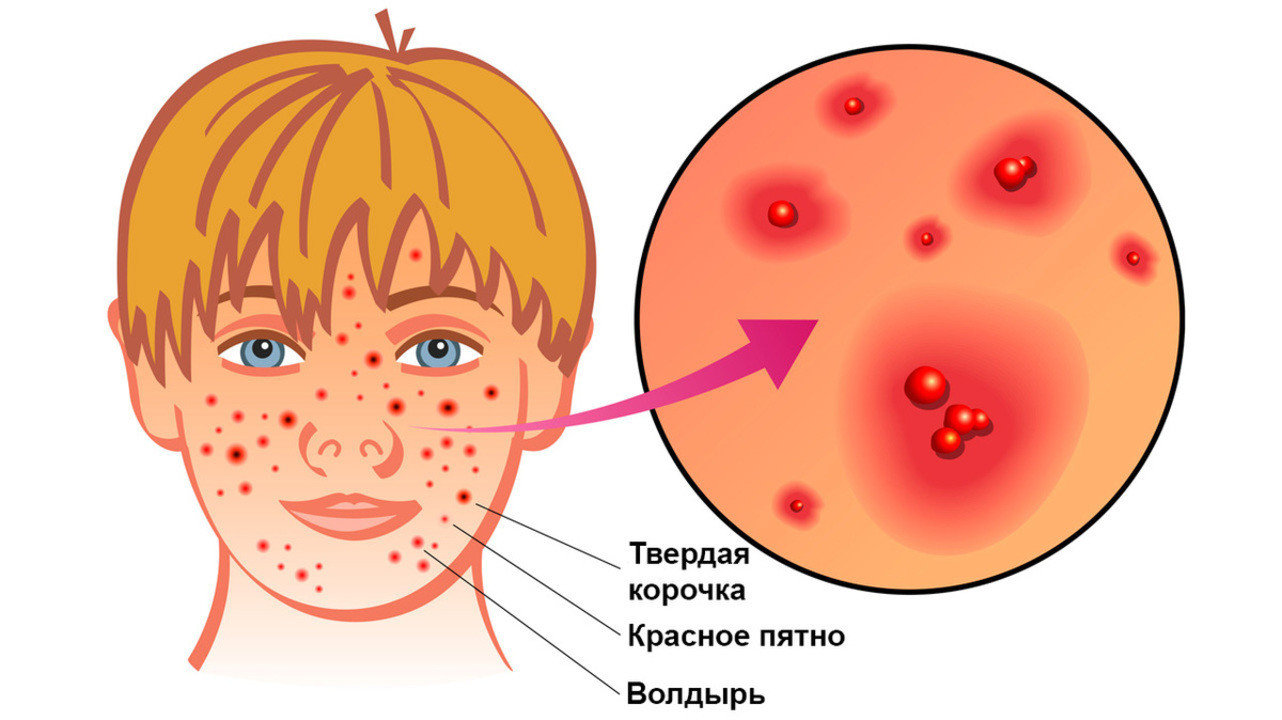
Рисунок 1. Стадии кожной сыпи при ветрянке: от красных пятен к везикулам (волдырям), которые вскрываются и покрываются твердой корочкой. Фото: rob3000 / Depositphotos
Диагностика
В большинстве случаев диагноз ветряной оспы ставят на основе беседы с больным и специфических симптомов. Врач спрашивает, был ли недавний контакт с инфицированным человеком, и изучает, как выглядит и развивается сыпь.
При нечеткой клинической картине врач дополнительно назначает лабораторные тесты, подтверждающие наличие активности Varicella Zoster в организме. Обычно проводят:
- Иммуноферментный анализ (ИФА). Позволяет выявить высокий уровень антител IgM и IgG к вирусу-возбудителю и нарастание их титра более чем в 4 раза в течение 10 дней.
- Полимеразную цепную реакцию (ПЦР). Дает возможность определить наличие ДНК вируса Varicella Zoster в крови больного.
Дифференциальная диагностика
Ветряную оспу следует отличать от других патологий с похожими кожными высыпаниями.
Болезни с похожими симптомами:
| Название болезни | Описание | Особенности сыпи | В чем отличие от ветрянки |
|---|---|---|---|
| Опоясывающий герпес | Вирусное заболевание с высыпаниями на коже и сильной болью | Сыпь появляется в районе ребер | Возникает у людей, которые уже перенесли ветрянку в детстве. Причины: переохлаждение, травмы грудной клетки или ослабление иммунитета |
| Ящур | Вирусная инфекция, которая передается через пищу или воду от крупного рогатого скота | Сыпь преимущественно на кистях и в межпальцевых промежутках кистей и стоп, а также в ротовой полости и на половых органах | Эрозии, остающиеся после вскрытия везикул, склонны группироваться |
| Стрептодермия | Бактериальное поражение кожи, которое возникать после контакта с больным на ангину или другую стрептококковую инфекцию | Высыпания видны на лице и конечностях | Сыпь никогда не переходит на волосистую часть головы. Общее состояние человека при этом удовлетворительное, температура тела повышается редко |
| Аллергическая реакция | Индивидуальная непереносимость определенных лекарств | Появляется схожая с ветряной оспой кожная сыпь с выраженным зудом и отеком | Сыпь может появляться уже спустя несколько часов с момента приема лекарства и также быстро и бесследно исчезать |
Легкие формы ветрянки лечатся в домашних условиях, при среднетяжелом и тяжелом течении или развитии осложнений показана госпитализация в инфекционный стационар.

Госпитализация показана при тяжелом течении ветрянки или при появлении осложнений. Фото: Wavebreakmedia / Depositphotos
При тяжелом течении заболевания проводят медикаментозную терапию с использованием следующих лекарств:
- Противогерпетические средства — ацикловир, фамцикловир, валацикловир. Нацелены на подавление вируса герпеса и ускорение восстановления. Используются курсом от 7 до 14 дней.
- Нестероидные противовоспалительные препараты (НПВС) — парацетамол, ибупрофен. Позволяют снизить температуру тела, устранить головную боль.
- Антигистаминные препараты — лоратадин, дезлоратадин. Назначаются при сильном кожном зуде.
Дополнительно врачи могут использовать антибиотики, иммуномодуляторы, витаминные комплексы и др.
Чем мазать сыпь?
При легких формах заболевания единственным лечением может быть локальная обработка элементов сыпи и личная гигиена.
Чаще всего для местного лечения используются спиртовые красители — бриллиантовый зеленый или метиленовый синий. Врач также может применять антисептики (хлоргексидин, фукорцин) и косметические средства с содержанием цинка (каламин). Последние не только выступают антисептиком, но и устраняют зуд.
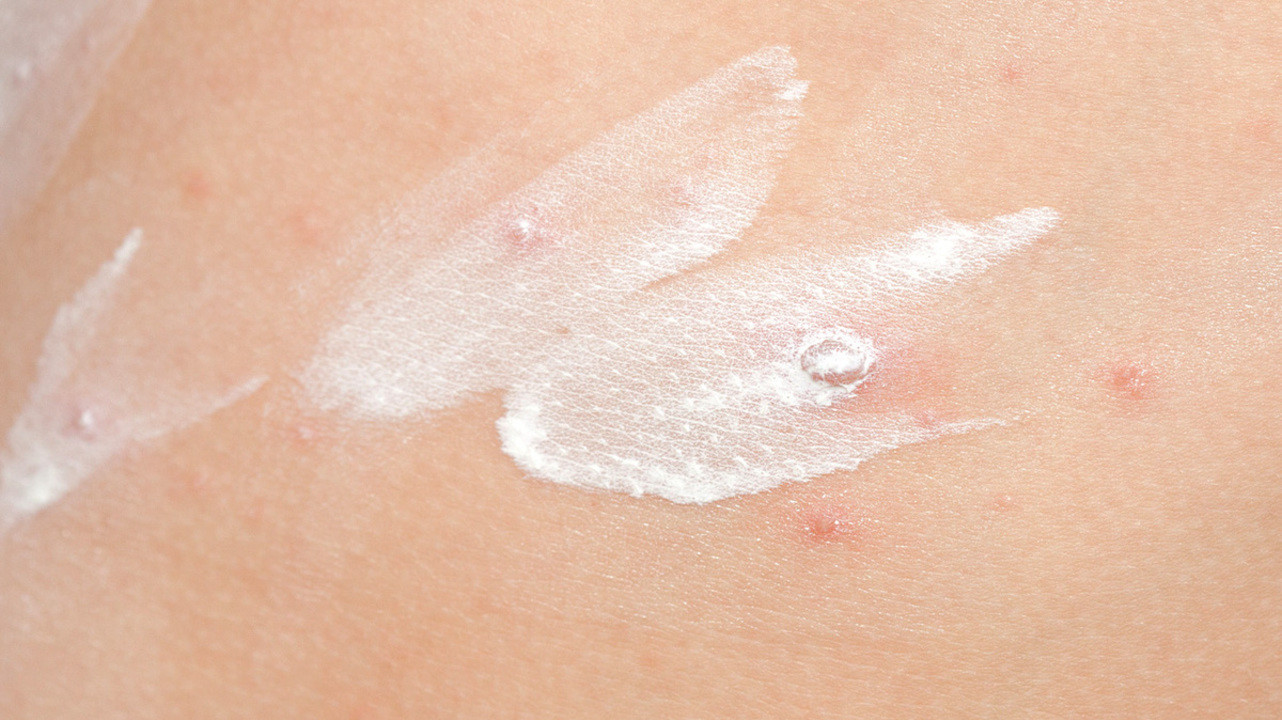
Каламин применяют при различных кожных заболеваниях, в том числе ветрянке. Фото: benedamiroslav / Depositphotos
Профилактика
Профилактические мероприятия делят на неспецифические и специфические.
К неспецифической профилактике относят общие меры предотвращения распространения инфекционных заболеваний, в том числе:
- избегать контакта с больным взрослым или ребенком;
- регулярно проводить влажную уборку и проветривание помещения, в котором пребывает больной человек.
Специфическая профилактика представлена вакциной с ослабленным живым вирусом. В зависимости от конкретного препарата прививка от ветрянки взрослым вводится одной или двумя дозами.
Делать ли прививку от ветрянки?
Прививка от ветрянки не включена в Национальный календарь профилактических прививок, но врачи рекомендуют вакцинироваться. Особенно, если был контакт с больным человеком (в течение 72 часов) или есть сопутствующие патологии или состояния, повышающие риск развития осложнений. К ним относят иммунодефицит, онкологические заболевания, сахарный диабет, бронхиальную астму и хроническую почечную недостаточность.
Абсолютные противопоказания к вакцинации против ветряной оспы включают:
- аллергию на куриные яйца, поскольку при приготовлении вакцины используется аналогичный белок;
- индивидуальную непереносимость антибиотиков из группы аминогликозидов;
- тяжелый иммунодефицит, при котором даже ослабленный вирус может спровоцировать развитие ветрянки;
- беременность.
В качестве экстренной профилактики тем, кто имеет противопоказания к вакцинации, вводят иммуноглобулин.
Вакцина от ветрянки содержит ослабленный живой вирус. Фото: pixs4u / Depositphotos
Людям, уже перенесшим ветряную оспу, но имеющим ослабленный иммунитет, и лицам в возрасте 50 лет и старше рекомендована вакцинопрофилактика опоясывающего лишая 5 .
Прививка при подготовке к беременности и после нее
Женщина, которая планирует забеременеть и ранее не болела ветрянкой, может вакцинироваться не менее чем за 3 месяца для предполагаемого зачатия. При этом грудное вскармливание не является противопоказанием к вакцинопрофилактике. При необходимости прививка может быть введена в первые месяцы после родов.
Наиболее частые вопросы
| Вопросы | Ответы |
|---|---|
| Можно ли заболеть ветрянкой взрослому? | Да, можно, если человек не перенес это заболевание в детском возрасте и не привился. |
| Сколько времени болеют взрослые? | Продолжительность заболевания зависит от индивидуальных особенностей организма и наличия сопутствующих патологий и может варьироваться от 1 до 5 недель. В среднем острая фаза занимает 10–15 дней. |
| Что делать, если твой ребенок заболел, а у тебя нет иммунитета? | В таких случаях необходимо ограничить контакт с ребенком и пройти экстренную профилактику при помощи вакцины или иммуноглобулинов. При этом важно регулярно проветривать помещение, в котором находится больной, проводить в нем влажную уборку и использовать средства индивидуальной защиты (маска, перчатки). |
| Когда заболевший перестает быть заразным? | Считается, что человек, больной ветрянкой, перестает быть заразным для окружающих на 4–5 день после появления последних кожных высыпаний |
| Сколько длится инкубационный период ветрянки? | Период с момента контакта с больным человеком до появления первых симптомов заболевания может составлять от 10 до 21 дня. |
| Можно ли мыться при ветрянке? | При ветрянке необходимо соблюдать правила личной гигиены, в том числе принимать душ. При этом важно избегать растирания кожи мочалкой. После водных процедур нужно просто промокнуть тело полотенцем, не вытираясь насухо. |
| Можно ли заразиться второй раз? | Повторное заражение ветрянкой хоть и крайне редко, но встречается. Это может быть связано с резким снижением защитных сил организма в результате иммунодефицитных состояний. Только 2% людей переносят ветрянку повторно.7 |
| Сколько действует прививка от ветрянки? | При нормальной работе иммунной системы вакцина против ветряной оспы действует пожизненно. |
| Опасна ли прививка против ветрянки? | В подавляющем большинстве случаев вакцина от ветряной оспы переносится хорошо и не вызывает серьезных осложнений. Возможными побочными реакциями являются покраснение, болезненность и умеренный отек в месте укола, редко — незначительные высыпания.5 |
Заключение
Несмотря на то, что ветрянкой болеют в детстве, возраст не является защитой от этой инфекции. Более того, у взрослых это заболевание протекает сложнее, в особенности в сочетании с другими патологиями и при беременности. Поэтому людям, которые не перенесли ветряную оспу, будучи детьми, рекомендована соответствующая профилактика в виде вакцинации.

Единственный существующий в настоящее время способ сделать течение заболевания более легким – это усилить собственный иммунный ответ организма на внедрение инфекции.
Что такое ветрянка?
После непродолжительных простудных явлений – кашля, насморка, подъема температуры, покраснения горла и глаз – на теле ребенка появилась мелкая розовая сыпь. Большинство мам догадается, что чадо заразилось распространенной вирусной инфекцией – ветряной оспой, в просторечии ветрянкой. Ее вызывает вирус варицелла-зостер из семейства герпесвирусов.

Вирус варицелла-зостер. Фото: PHIL CDC
Симптомы ветрянки
Как проходит течение ветрянки?
Болезнь длится 2-3 недели и, как правило, завершается полным выздоровлением, после которого сохраняется пожизненный иммунитет. У переболевших в детстве людей вирус может внезапно активироваться через десятки лет, в этом случае инфекция проявится в форме опоясывающего герпеса.
Опасность ветрянки
Как лечить ветрянку?
Лечение от ветряной оспы, как правило, симптоматическое – при необходимости назначают жаропонижающие и противозудные препараты. Если болезнь протекает тяжело, назначают ацикловир, но при запоздалом лечении он не эффективен.
К сожалению, препаратов, целенаправленно уничтожающих вирус варицелла-зостер не существует. Единственный существующий в настоящее время способ сделать течение заболевания более легким – это усилить собственный иммунный ответ организма на внедрение инфекции. Для этого существуют препараты под названием иммуностимуляторы.
Препарат Циклоферон
Наиболее исследованным и хорошо зарекомендовавшим себя в клинической практике иммуностимулятором является оригинальный отечественный препарат циклоферон. Его действующее вещество – метилглюкамина акридонацетат – стимулирует выработку интерферонов альфа, бета и гамма – защитных молекул, которые выделяются клетками организма в ответ на вторжение вирусов. Циклоферон изменяет процессы жизнедеятельности клетки таким образом, что она становится невосприимчивой к вирусу и не участвует в его размножении, а также активируют иммунные клетки – лимфоциты и макрофаги.

Как действует циклоферон?
В лечении герпетических высыпаний, в том числе – ветрянки, применяется форма метилглюкамина акридонацетата для наружного применения – линимент циклоферона. Он проникает в кожу, стимулируя выработку в ней интерферонов. Кроме того, линимент циклоферона содержит в своем составе антисептик, препятствующий возникновению вторичной гнойной бактериальной инфекции. Благодаря этому болезнь протекает значительно легче.
Линимент циклоферона выпускается в удобной для потребителя экономичной упаковке (тубы по 5 мл), совместим со всеми остальными лекарственными средствами, то есть может применяться в составе комплексной терапии.
РЕШЕНИЕ О ПРИМЕНЕНИИ ЛИНИМЕНТА ЦИКЛОФЕРОНА принимает лечащий ВРАЧ.
Читайте также:

