Внешний вид вич инфицированного
Обновлено: 19.04.2024
ВИЧ-инфекцией определяют возбудителя заболевания, являющийся ретровирусом, подсемейство медленных вирусов.
Группа ученых, во главе с профессором Монтанье, в 1983 году впервые выделили вирус в Париже.
В это же время, в Северной Америке, группой ученых, руководимой профессором Галло, то же был выделен вирус.
И тот и другой вирус одинаковые.
С 1987 года этот вирус называют вирусом иммунодефицита человека (сокращенно ВИЧ).
Аббревиатура, на английском языке, HIV.
Больше всего говорят о ВИЧ-1 и ВИЧ-2.
ВИЧ-1 более распространен в мире.
Под электронным микроскопом вирус имеет форму, похожую на букву О, его диаметр около 120 нм.
Строение наружной мембраны вируса – белки клеток хозяина в тесном контакте со своими оболочечными белками.
ВИЧ-инфекция воздействует цитопатически.
Ухудшается состояние кровяных клеток и клеток многих, жизненно важных, систем организма.
Поначалу в организме идет выработка вируснейтрализующих антител, подавляющих вирусы, находящиеся вне клеток организма; но не воздействующих на провирусы (ВИЧ внутриклеточный).
Через шесть лет иммунитет уменьшает свой активный ресурс и увеличивается число вирусов, которые расположены свободно в кровяном русле.
Развивается полиорганная недостаточность, у которой характерна разнообразная клиника и картина прогресса в поражении ВИЧ-инфекцией.

Когда заражаются ВИЧ-инфекцией
ВИЧ не так просто заполучить, но ВИЧ-позитивный ответ после анализа крови можно получить, даже при однократном контакте с вирусоносителем.
Опасность заразиться ВИЧ-инфекцией повышается, при повышенной концентрации в определенных жидких средах носителя вируса.
Период развития ВИЧ, и его содержание в этих средах; составляют важные причины, влияющие на вероятность инфицированием ВИЧ.
Кровь, мужская сперма, женский секрет из влагалища, грудное молоко и спинномозговая жидкость, содержат много возбудителя.
Это количество достаточно для инфицирования.
В моче, слюне, слезах, мокроте и поте - ВИЧ тоже есть, но его мало для полноценного инфицирования.
Отсюда вывод: причина инфицирования - непосредственный контакт с жидкими средами вирусоносителя, которые содержат много ВИЧ-инфекции.
То есть в плане инфицирования очень опасны:
- незащищенные сексуальные связи
- переливание крови
- пересадка органов
- кормление грудью ВИЧ-инфицированной женщины младенца и тому подобное

Время, до появления первых симптомов
Инкубационным периодом называется время, прошедшее от инфицирования до наступления симптомов заболевания.
Этот период для ВИЧ характеризуется промежутком четыре недели – один год.
Статистика говорит о самом вероятном случае - трёх месяцах.
Есть и другие сроки для определенных категорий населения.
Это период около двух недель.
Это младенцы и наркоманы. Младенцы с несформированной иммунной системой, а наркоманы с ослабленным иммунитетом.
Инкубационный период не информативен в плане установления диагноза. Антител в кровяном русле пока нет.
Только специальными тестами определяют наличие антигенов в крови, что говорит о присутствии ВИЧ-инфекции в организме.
В острую стадию заболевание вступает тогда, когда созревает ВИЧ-инфекция.
Ввиду плохой растворимости вирусной оболочки ВИЧ-инфекции в крови, сперме и других жидкостях организма, нет активного проявления ВИЧ длительное время.
Большое количество клеток иммунной защиты укорачивает время инкубационного периода.
Это легко объясняется – в этих клетках воспроизводиться вирус и увеличение их количества, естественно, увеличивает количество вируса.
По происшествии определенного количества времени вирус активизируется.
Его цель – Т-хелпер.
Вирус, при попадании внутрь клетки, меняет всю ее генетику.
Т-лимфоциты становятся безъядерными, подобными ВИЧ.
Активация вируса происходит тогда, когда активных клеток иммунитета становиться мало.
Они заменяются видоизмененными клетками ВИЧ-инфекцией.
Серонегативным периодом ВИЧ называют промежуток времени, когда ВИЧ уже находиться в кровяном русле инфицированного человека, но поразил еще мало Т-лимфоцитов и нет реакции на него.
Инкубационное время – это время активной репликации вируса.
Антитела начнут образовываться позже.
Активное уменьшение количества Т-лимфоцитов говорит об окончании инкубационного периода.
Заканчивается время инкубации, начинается первый, острый период развития ВИЧ-инфекции.
Симптоматика заражения
ВИЧ-инфекция приводит к страшному, практически неизлечимому, заболеванию - СПИДу.
Опасность ее еще и в том, что, по сути, до перехода в СПИД, болезнь бессимптомна.
Для подтверждения заражения ВИЧ-инфекцией надо пройти тест, для определения, есть ли ВИЧ в организме или нет.
Ранние стадии поражения ВИЧ-инфекцией, иногда могут давать невыразительную симптоматику.
Температура тела повышается до тридцати восьми градусов по Цельсию, увеличиваются лимфоузлы, глотание болезненное.
Порой возникают красные пятна на кожных покровах и понос.
Все это похоже на обыкновенную простуду, большинство заразившихся людей ВИЧ-инфекцией, так и думает.
Такая симптоматика длится недолго и о ВИЧ мало кто подумает.
Но это говорит о переходе инфекционного заболевания к своему дальнейшему развитию.
Многие заразившиеся даже в мыслях не помышляют о ВИЧ-инфекции, так как бессимптомное течение идет до двенадцати лет.
Только когда заболевание ВИЧ-инфекцией переходит в СПИД, на нее начинают обращать внимание.
Иногда есть изменения. Шея, ключица, подмышки, паховая область – регионы незначительного увеличения лимфоузлов.
Только если такое случается, заболевшие люди обращаются к врачу, но болезней с такой симптоматикой очень много.
Если ВИЧ-инфекция переходит в СПИД, любое простудное заболевание, безвредное для человека с нормальным иммунитетом, может закончиться смертью.
Далее мы рассмотрим ВИЧ-инфекцию подробнее, по стадиям заболевания.

ВИЧ инфекция
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
Стадии болезни
Около одного года, когда появляются антитела в кровяном русле, наблюдается первый период развития болезни.
Первичные проявления болезни – это гриппоподобные состояния длительностью две недели.
Потом наступает бессимптомное течение от трех лет - до двадцати и даже больше лет.
Зараженный ВИЧ-инфекцией человек не чувствует никаких патологических симптомов в своем организме.
Но иммунитет постепенно уменьшается.
Иногда этот период характеризуется головными болями и безболезненными, увеличенными лимфоузлами.
Она еще называется LAS-фаза, что в переводе с английского говорит об увеличенных лимфатических узлах.
Иногда симптоматика напоминает кожные заболевания – псориатические и экзематозные изменения на коже.
Потом наступает период, когда появляются всевозможные болезни, инфекционного или другого генеза, красноречиво показывающие ухудшение иммунитета.
Следующим наступает период СПИДа, о нем мы подробнее поговорим позже.
Период времени, от заражения до терминальной стадии, сугубо индивидуальный.
Зависящий, в первую очередь, от того, в каком состоянии находиться иммунитет заболевшего человека.
Если иммунитет еще понемногу работает и инфицированный человек максимально хочет помочь заболевшему организму это сильно продлевает период бессимптомного течения.
Важно не только здоровое ежедневное поведение, но и регулярные, без пропусков, визиты к лечащему врачу.
Терминальная стадия
СПИД – терминальный период развития для ВИЧ-инфицированных заканчивающийся летальным исходом.
Есть специфические принципы определения периода наступления СПИДа.
У инфицированного ВИЧ появляются определенные болезни.
О СПИДе говорят, если люди, инфицированные ВИЧ:
- 1. поражаются кандидозом (слизистые оболочки пищевода и дыхательной системы)
- 2. заболевают внелегочным криптококкозом
- 3. к криптококкозу присоединяется длительный понос (около одного месяца
- 4. заболевают цитомегаловирусной инфекцией (различные органы поражаются, исключение составляет печень, селезенка, лимфатические узлы)
- 5. заболевают саркомой Капоши или лимфомой мозга, возраст которых меньше шестидесяти лет
- 6. заболевают пневмоцистной пневмонией
- 7. болеют инфекционными заболеваниями (причина атипичные микобактерии)
- 8. заболевают прогрессирующей многоочаговой лейкоэнцефалопатией
- 9. болеют токсоплазмозом мозга (возраст больных больше одного месяца)
Когда одна из нозологических единиц из выше обозначенного списка совпадает с лабораторным подтверждением наличия в крови ВИЧ-инфекции, то говорят о заболевании СПИДом.
СПИД по-английски AIDS.
Американский Центр контроля болезней предлагает учитывать немного другие принципы для постановки диагноза – СПИД.
Лабораторное подтверждение ВИЧ-инфекции не делается.
Исключаются все причины иммунодефицитного состояния.
Диагноз СПИД устанавливается если:
- 1. подтверждается заболеваемость пневмоцистной пневмонией или
- 2. сочетаются наличие любого заболевания из вышеприведенного списка и очень низкое содержание лимфоцитов в крови (меньше 0,2*10 9 /л)
Глубоко поражается иммунная система.
Тяжелая клиническая картина заболевания с присутствиями признаков насыщения организма различными токсинами.
Вынужденный постельный режим на фоне общей слабости и лихорадки.
Мучает постоянный понос и сильно уменьшается вес тела (больше 10%).
Все регионарные лимфатические узлы увеличены.
Клиника СПИДа определяется преимущественными заболеваниями, возникающими у пораженного ВИЧ-инфицированного:
- 1. с пневмоцистной пневмонией
- 2. заболевания ЖКТ
- 3. с многоочаговой энцефалопатией и ВИЧ обусловленной деменцией
- 4. заболевания кожных покровов и слизистой
- 5. генерализованное или септическое поражение
- 6. недефферинцируемое поражение, характеризующееся интоксикацией, потерей веса, длительной лихорадкой
Потом развивается терминальная фаза СПИДа, с максимальной выраженностью клинических проявлений.
Высокая степень лихорадочного состояния, кахектические и интоксикационные явления.
Практически всех больных поражает деменция.
В кровяном русле - вирус растет, а лимфоциты на нуле.
Такая вот печальная картина.
Терапевтические мероприятия против ВИЧ-инфекции
До сегодняшнего дня, радикально и навсегда, нельзя вылечить ВИЧ-инфицированных людей.
Терапевтические меры - это только предупреждающие или замедляющие развитие заболевание ВИЧ-инфекцией, и переходу ее в СПИД.
Лечение состоит из:
- 1. антиретровирусной терапии
- 2. профилактики и лечения оппортунистических заболеваний, возникающих у ВИЧ-инфицированных людей
- 3. патогенетическое воздействие на всевозможные синдромы, возникающие у ВИЧ-инфицированных
Антиретровирусная терапия состоит из трёх групп лекарств:
- 1. воздействующих на ферментативную базу ВИЧ-инфекции – нуклеозидные аналоги
- 2. ненуклеозидных ингибиторов, той же ферментативной базы
- 3. препаратов ингибирующих действие протеазы ВИЧ
Какие правила использования препаратов при антиретровирусной терапии:
- 1. лечение пожизненное и его надо начинать как можно раньше (до начала развития иммунодефицитных состояний)
- 2. эффективно применение сразу 3-х – 4-х антиретровирусных препаратов (методика ВААРТ)
Т-лимфоциты в крови должны повышаться – это говорит о правильной терапии.
Если результаты неудовлетворительные, то схему лечения корректируют.
Лечение заболевших ВИЧ-инфекцией людей всегда проходит по двум направлениям.
Во-первых, антиретровирусная терапия против возбудителя ВИЧ-инфекции.
Во-вторых, лечение всевозможных заболеваний, возникающих под воздействием ВИЧ-инфекции.
Характерно применение абакавира, диданозина, зидовудина, тенофовира и других препаратов.
Вторая группа лекарств представлена делавирдином, невирапином, этравирином, рилпивирином и другими подобными препаратами.
Третья группа препаратов представлены, для примера, ампренавиром, ритонавиром, индинавиром, дарунавиром.
Оппортунистические заболевания лечат по схеме, утвержденной лечащим врачом.
Профилактические мероприятия, направленные против заражения ВИЧ-инфекцией
Главным орудием, против неизлечимой, пока, ВИЧ-инфекцией, считаются профилактические мероприятия.
На сегодняшний день, самой востребованной, остается проблема инфицирования беременной ВИЧ-инфицированной матери своего ребенка.
Так называемый вертикальный путь передачи.
Профилактика многократно снижает возможность заразиться ребенку от своей ВИЧ-инфицированной матери.
Профилактические мероприятия направлены, в первую очередь, на исключение контактов с кровью, спермой, вагинальным секретом или грудным молоком ВИЧ-инфицированных людей.
ВИЧ-инфекция попадает в организм при непосредственном контакте человека с этими жидкостями инфицированного ВИЧ.
Поэтому секс в любой форме должен быть защищенным, обязателен контроль крови, на содержание ВИЧ-инфекции, при гемотрансфузии.
И контроль при пересадке органов.
Опасны также все косметические процедуры.
Особенно использование татуировок и пирсинга.
Все поврежденные кожные покровы и слизистые оболочки представляют опасность заражения, так как есть непосредственный контакт с кровью.
Представляют опасность и медицинские мероприятия.
К сожалению, например, не все стоматологи работают в перчатках.
Подвергая опасности и себя и своих пациентов.
Правила СанПина для ВИЧ-инфицированных
В России, с 1999 года, существует ряд санитарно-элидемиологических правил руководствуясь СанПином 3.1.5.2826-10.
Этот документ посвящен профилактическим мероприятиям, предупреждающим заражение ВИЧ.
Все граждане обязаны его выполнять.
Органами государственного санитарно-эпидемиологического надзора осуществляются контролирующие мероприятия, над соблюдением правил данного СанПина.
Организационные, лечебно-профилактические и санитарно-противоэпидемические мероприятия, относящиеся к ВИЧ-инфекции, регулируются этим СанПином.

Последняя информация о ВИЧ-инфекции
С впервые выявленными ВИЧ-инфицированными людьми всегда работают несколько специалистов.
В первую очередь эпидемиологи и психологи.
Первые выясняют список лиц, находящихся в сексуальных контактах с инфицированным ВИЧ человеком, находят их и проводят им обследование.
Вторые оказывают психологическую помощь.
Узнать, что у тебя ВИЧ-инфекция, серьезная стрессовая ситуация.
Потом ВИЧ-инфицированному человеку обязательно понадобиться помощь юриста.
На юридической консультации объясняются все права и обязанности, по информированию медицинского персонала о своем ВИЧ-инфицировании.
Конституция Российской федерации гарантирует право на трудовую деятельность для всех ВИЧ-инфицированных людей.
О последних достижениях в борьбе с ВИЧ-инфекцией и СПИДом регулярно сообщают различные СМИ, и пестрит интернет.
Статистика такова, 2016 год – 36,7 миллионов человек заражены, 19,5 миллионов из них получают антиретровирусную терапию.
Смерть от СПИДа в 2005 году была почти два миллиона человек, а в 2016 году половина - один миллион.
Это большое достижение и положительный результат работы медицинского персонала во всем мире.
В России самыми проблемными, из-за большого прироста числа инфицированных ВИЧ, считаются Чукотский автономный орган и Республика Тыва.
ВИЧ-инфицированных больше мужчин - 62,9%.
По статистике, 2017 год – ежедневная смертность от Синдрома Приобретенного Иммунодефицита, в России, около 80 человек.
Если есть желание, то можно всегда можно найти информацию в новостях о борьбе с ВИЧ-инфекцией и СПИД.
Вакцинация от ВИЧ-инфекции
Вакцинация, направленная на ослабление ВИЧ-инфекции достаточно проблематична.
Для ВИЧ-инфекции характерна многоштаммовость.
Придумали очень перспективную, мозаичную вакцину, содержащую белковые структуры разных возбудителей ВИЧ-инфекции.
Поэтому на нее возлагаются большие надежды.
Многие идеализируют ее.
По их мнению, вакцина – универсальная защита от ВИЧ-инфекции.
.jpg)
Вакцину вводили здоровым людям (18 – 50 лет).
Время вакцинации – около сорока восьми недель.
Проводились и параллельные исследования, на макаках-резусах, против возбудителя подобного ВИЧ-инфекции, опасного только для обезьян.
Вакцины и у людей, и у обезьян показали свою большую эффективность и безопасность.
Но все равно, пока больше надежд возлагается на применение средств контрацепции и антиретровирусной терапии, для преграды на пути передачи ВИЧ-инфекции.
При необходимости диагностики ВИЧ инфекции, обращайтесь к грамотным венерологам.

Симптомы ВИЧ – это клинические проявления, возникающие при развитии ВИЧ-инфекции. Вирус иммунодефицита очень коварен, так как может долгое время никак себя не проявлять. В течение бессимптомного периода в организме прогрессивно увеличивается количество вирусных частиц и следовательно пораженных клеток иммунной системы. Болезнь незаметно прогрессирует, а отдельные симптомы воспринимаются пациентами как проявление разных заболеваний.
Когда проявляются первые признаки
При заражении равно как и во время интенсивного развития инфекции явных признаков у человека нет. После попадания патогена в кровь иммунная система старается защитить организм. В период от первых трех недель до трех месяцев могут проявляться неспецифические симптомы: озноб, температура, кашель, увеличение лимфоузлов. Редко к этим симптомам добавляется сыпь на коже. Такие проявления очень похожи на респираторное заболевание или аллергию, поэтому инфицированные часто не придают значения этим симптомам.
Часто вирус никак вообще себя не проявляет на протяжении долгих лет. В среднем первые признаки наступают в интервале от 3 месяцев до 5 лет после инфицирования. А антитела к патогену определяются спустя 6-12 месяцев после заражения. Поэтому основным способом выявления наличия вируса является тестирование, которое можно пройти бесплатно.
Основные симптомы
Типичные признаки ВИЧ-инфекции – это набор симптомов вторичных заболеваний, то есть тех болезней, с которыми ослабленный иммунитет не в состоянии бороться. В число классических проявлений входят симптомы грибкового поражения слизистых, афтозного стоматита, полилимфоаденопатии, различные проявления герпесвирусной инфекции, пневмоцистной пневмонии, инфильтративного туберкулеза, расстройства пищеварения, сыпи, поражение ЦНС и другие. Наряду с ними проявляются симптомы инфекции, которые напоминают респираторное заболевание. Главным признаком, по которому можно заподозрить ВИЧ, является генерализованная лимфоаденопатия и панцитопения.
Должно насторожить появление эпизодов лихорадки, диареи, поражения слизистых. Чем дальше прогрессирует инфекция, тем может быть больше набор симптомов.
Признаки на разных стадиях

Инфекция развивается поэтапно. При нарастании количества вирусных частиц, вовлекаются в процесс все больше клеток иммунной системы, блокируется адекватный иммунный ответ, развиваются воспалительные, аутоиммунные, онкологические изменения. Применение антиретровирусной терапии замедляет процесс развития болезни, продлевая жизнь пациентам. Клиника ВИЧ на разных стадиях характеризуется своими особенностями. Симптомы разнообразны и постепенно нарастают со снижением количества активных иммунных клеток.
Инкубационный период
Согласно классификации В.В.Покровского первый этап инфекции носит название инкубации. Это отрезок времени от попадания патогена в организм до появления антител в крови или первичных признаков. В среднем эта стадия длится 3-12 недель. Каких-либо явных симптомов, как правило, не наступает. Человек выглядит здоровым и чувствует себя хорошо. В редких случаях возможны симптомы ОРВИ. Тесты на ВИЧ-инфекцию в этот период отрицательные, поэтому нужно повторить обследование через 3 и 6 месяцев. С момента появления антител симптомы могут также не наблюдаться многие годы. Когда антитела уже присутствуют в крови, а проявлений инфекции нет, наступает следующий этап – латентный.
Бессимптомный период
Это самая длительная фаза заболевания, человек может быть носителем патогена на протяжении 5-15 лет. Если пациент ведет здоровый образ жизни, бессимптомный период может продлиться еще дольше. У пациентов с вредными привычками и низким уровнем жизни латентное течение быстрее переходит в острую фазу.
Также длительность инкубации и бессимптомного течения зависит от:
- возраста пациента;
- инфицирующей дозы;
- иммунного статуса больного;
- пути заражения.

Например, при переливании крови инкубационный и бессимптомный периоды проходят быстрее, чем при заражении половым путем. Вирус в течение латентной фазы продолжает размножаться, но иммунная система еще в состоянии подавлять инфекции. Клинически вирус никак себя не проявляет, определяется только при лабораторном исследовании.
Первичные симптомы
Третий этап разделяют на три отдельные фазы: острая, бессимптомная и генерализованная лимфаденопатия. На первой же фазе наступают явные признаки заболевания. Чаще всего именно в этот период больной может заподозрить инфекцию и пройти исследование.
Фазы первичных симптомов:
- Острая фаза. После латентного периода наступает резкий выход вирусов в кровоток. Распространение возбудителя по организму вызывает ряд симптомов. В этот период обычно проявляются сразу несколько бактериальных и грибковых заболеваний. Основные признаки которых: температура, боли в мышцах и суставах, диарея, увеличение лимфоузлов, сыпь. Наиболее специфичными и частыми проявлениями в этот период считаются молочница во рту, похудение, слабость.
Острая фаза у одних больных протекает в легкой форме, у других – развивается тяжелое течение. При осложненной форме пациентов госпитализируют. Однако даже без терапии эта фаза проходит в течение 2-4 недель. После нее наступает снова бессимптомный период. - Бессимптомная фаза. После резкой атаки на иммунитет наступает баланс между вирусными агентами и защитными силами организма. Происходит сдерживание множественной репликации вируса. Патоген в это время всё ещё размножается, а количество Т-хелперов медленно снижается. Этот этап может продлиться от 1 месяца до 10 лет, в зависимости от многих факторов. Больной в это время чувствует себя хорошо, внешних признаков заболевания нет. Но он может передавать патоген половым путём, через кровь или от женщины к ребёнку во время беременности.
Использование антиретровирусной терапии на бессимптомном этапе продлевает латентное течение на многие десятилетия. При этом пациент живет полноценной жизнью, с условием соблюдения правил здорового образа жизни и лечения. К тому же применение антиретровирусной терапии делает передачу инфекции более затруднительной.
Вторичные признаки

По вторичным проявлениям инфекции врачи могут заподозрить ВИЧ. Однако даже эти проявления изначально могут рассматриваться как самостоятельное заболевание.
Обязательно тестирование на вирус иммунодефицита проходят при следующих вторичных симптомах:
- Пневмонии. У пациента наступает сухой длительный кашель, субфебрильная температура (повышение температуры тела не выше 38° на длительное время). Со временем кашель переходит во влажный, ощущается общее недомогание, слабость, потливость. Использование классических антибиотиков не дает положительного результата.
- Генерализованных инфекциях – это сочетание бактериальных, грибковых и вирусных заболеваний. Чаще всего в их число входит: туберкулез, оральный, половой и висцеральный кандидоз, инфекции, вызванные цитомегаловирусом и вирусом Эпштейна-Барра, распространенный и опоясывающий герпес, вирусные гастроэнтериты. На фоне иммунодефицита эти заболевания протекают особенно тяжело.
- Саркоме Капоши – новообразования в лимфатической системе. Выглядит как единичная опухоль или скопление образований, локализуется чаще на туловище, шее, во рту и на голове. Иногда саркома отличается вишневым оттенком кожи, но может быть и без изменения цвета.
- Синдроме интоксикации. Примерно у половины пациентов наблюдаются следующие признаки: тошнота, мышечная и суставная боль, диарея, потоотделение по ночам, сильная слабость, головная боль, повышенная раздражительность.
Помимо этих признаков у больного иногда обостряются хронические заболевания. Вторичные болезни и симптомы могут протекать один за другим или совместно. Момент наступления и длительность зависят от адекватности терапии, возраста больного, вредных привычек и других факторов. В среднем каждый симптом держится 1-2 недели. Кашель и диарея могут не проходить в течение 1-2 месяцев.
Генерализованная лимфаденопатия
Генерализованная лимфаденопатия – увеличение всех групп лимфатических узлов. Этот симптом проявляется чаще всего в стадии острой инфекции. Он может быть совместно с другими признаками, а может быть самостоятельно. Лимфоузлы увеличиваются при разных заболеваниях, поэтому больной, который не знает своего ВИЧ-статуса, часто не придает этому значения.
Отличительная черта генерализованной лимфаденопатии – длительное течение. Симптом сохраняется 1-3 месяца, безболезненно, чаще лимфатические узлы увеличиваются до диаметра 1,5-2 см. Локализуются по одному или несколько подвижных и мягких образований на шее, за ушами, в подмышечных и подключичных впадинах, в паху.

Совместно с лимфаденопатией у пациента могут проявляться:
- себорея;
- лейкоплакия языка;
- простой герпес на слизистых и коже;
- полиморфные высыпания;
- молочница ротовой полости и половых органов.
Симптоматическое лечение в этот период дает хороший результат. Вторичные заболевания поддаются терапии. Больной при должном лечении чувствует себя удовлетворительно, может работать, заниматься спортом, защищенным сексом. Длительность этой фазы составляет от полугода до 5 лет. Хотя в зависимости от образа жизни больного и наличия лечения этот период может как сокращаться, так и продлеваться.
Проявления поражения ЦНС
Поражение нервной системы, главным образом мозга, является одной из основных проблем ВИЧ. Нарушения ЦНС наблюдаются у 50-80% больных, у 10% из них симптомы ярко выражены. Есть несколько путей поражения периферической и центральной нервной системы при ВИЧ-инфекции. Первый – проникновение инфицированных лимфоцитов в ЦНС, второй – действие вторичных инфекций. Также в некоторых случаях возможно развитие новообразований головного мозга.
Первые признаки поражения нервной системы:
- головные боли;
- нарушение сна (бессонница или сонливость);
- тремор конечностей;
- сложность в концентрации внимания;
- ухудшение памяти;
- поведенческие изменения.
С прогрессией заболевания признаки поражения ЦНС становятся более явными. У человека наступает изменение поведения, лихорадка, судороги. При поражении мозга также наблюдается ухудшение зрения вплоть до слепоты. На конечных стадиях прогрессирования болезни у больного могут наступать параличи или парезы. Нарушения психики могут проявляться вплоть до изменения личности и слабоумия.

Некоторые присоединённые болезни ЦНС поддаются лечению. Однако наличие таких заболеваний усложняет терапию в целом и ускоряет наступление терминальной стадии.
Как выглядит ВИЧ-инфицированный человек
Очень длительный период после инфицирования человек ничем не отличается от ВИЧ-отрицательных людей. Отличить носителей вируса до появления первых признаков невозможно. Но даже с наступлением первичных проявлений сказать точно, что у человека ВИЧ невозможно. Например, увеличенные лимфоузлы встречаются при десятках других заболеваний. Сыпь на теле в виде псориаза, лишая, герпеса и т. д. может быть самостоятельной инфекцией.
На более поздних стадиях у пациентов часто наблюдаются:
- грибковые инфекции;
- снижение веса;
- слабость;
- увеличенные лимфоузлы;
- одышка и/или кашель;
- нарушение психических процессов: забывчивость, замешательство, нарушения в координации;
- герпетическая сыпь.
По внешним признакам врач может предположить наличие инфекции. Но по одним внешним признакам диагноз не ставят. Точно выделить из толпы инфицированного человека также невозможно, так как все проявления могут относиться к другим болезням. Во многих случаях никаких особенностей у ВИЧ-положительного человека нет.
Симптомы у женщин
Все стадии, характерные для развития ВИЧ, проходят мужчины и женщины. Первыми признаком служит необъяснимое повышение температуры вплоть до 40 градусов. Слабость, мышечная боль и отсутствие аппетита – также могут присутствовать, но необязательно. После чего наступает латентное течение без проявления симптомов. За бессимптомным периодом следует третья стадия.
В фазе острого течения для женщин больше характерны грибковые и бактериальные поражения, особенно молочница. На фоне инфекции кандидоз половых органов и кандидозный стоматит протекают особенно тяжело.

В начале болезни характерны такие особенности:
- боль внизу живота;
- вагинальные выделения белого цвета с характерным запахом;
- понижение либидо;
- отсутствие аппетита;
- зуд в области половых органов;
- сбой менструального цикла;
- белый налет в ротовой полости.
Также для девушек с ВИЧ-положительным статусом более характерны герпетические высыпания на лице и слизистых оболочках. Заболевание носит рецидивирующий характер, может быть генерализованным и распространенным, характерен бактериальный вагинит.
Психоэмоциональные нарушения также встречаются чуть чаще у девушек и женщин в различном возрасте, чем у мужчин. Возможна смена настроения, депрессивность, длительная тревога, нарушение сна. Со временем нарушения психики приводят к слабоумию, параличу, коме.
Беременные женщины с положительным статусом ВИЧ не ощущают какого-либо дополнительного дискомфорта. Как и девушки без ВИЧ, пациентки сталкиваются с классическими трудностями беременности. Исключением являются лишь кормящие мамы, ВИЧ-позитивным мамам нельзя кормить ребенка грудью. Помимо характерных для инфекции симптомов, никаких дополнительных признаков молодым мамам испытывать не приходится.
Особенности инфекции у мужчин
У мужчин отмечаются те же стадии заболевания, что и у женщин. Первые симптомы и вторичные заболевания идентичны для обоих полов и детей. У мужчин чаще сообщается гепатолиенальный синдром, длительная диарея. Лимфаденопатия проходит в более выраженной форме: узлы сильно увеличиваются в размерах, чаще приобретают красноватый оттенок. Герпетические высыпания чаще отмечаются в области анального отверстия и на лице.
Поражения ЦНС встречаются несколько реже. Мужчины так же, как и женщины, теряют вес, чувствуют слабость, сталкиваются с бактериальными инфекциями. Развитие и проявления заболевания практически одинаковы у обоих полов.
Дети больные ВИЧ
Младенцы могут заразиться во время вынашивания и родов. Также инфицирование возможно при грудном кормлении или переливании крови. Вероятность передачи вируса от ВИЧ-инфицированной мамы к новорожденному составляет 30%. Из них 11% инфицируются внутриутробно, 15% во время естественных родов, 10% при грудном вскармливании.
Младенцы с ВИЧ-позитивным статусом обычно рождаются преждевременно. Инфекция чаще всего проявляется на первом году жизни. Из симптомов выделяются: задержка в физическом развитии, длительная диарея, увеличение лимфатических узлов, рвота и тошнота. В число проявлений входят высыпания на коже: пустулы, везикулы, пятна, атопический или себорейный дерматит, васкулит, экзема.
При отсутствии лечения ВИЧ-инфекция у детей быстро прогрессирует в СПИД. Продолжительность жизни составляет 1-3 года. На последних стадиях наблюдается синдром истощения, пневмония, сердечная недостаточность, поражение ЦНС. Терапия для детей назначается с первых 4-6 месяцев жизни. Схема лечения, как и для взрослых, периодически меняется во избежание развития резистентности вируса. Проявления ВИЧ у подростков такие же, как у взрослых, за исключением более редких случаев онкологии.
Как определить вирус иммунодефицита дома
По общим симптомам можно заподозрить сбои в организме. Установить наличие вируса в крови совершенно точно можно только лабораторным подтверждением. Есть два способа выявления инфекции: определения антител к патогену и РНК вируса. Сделать это можно с помощью тестов. В последнее время стали распространяться тесты для использования в домашних условиях. Для самостоятельного исследования берется соскоб со слизистой рта с помощью лопатки, которую потом помещают в реагент.
Это один из экспресс-тестов, который показывает результат в течение 15-20 минут. Анализы на ВИЧ-инфекцию, так же как и любые другие, не гарантируют стопроцентной точности. При ВИЧ директивным критерием является прохождение теста дважды. Это означает, что в любом случае надо перепроверить, действительно ли результат теста является положительным. При появлении одного из сомнительных симптомов нужно обратиться в ближайший СПИД-центр. Самостоятельно установить диагноз невозможно. Пройдите тест на ВИЧ, даже если признаков инфекции нет. В каждом областном центра это можно сделать бесплатно за 15 минут.
ВИЧ – крайне распространенная в последние годы и отличающаяся высокой степенью опасности для человеческой жизни инфекция.
Патология отличается коварством.
Проявляется оно в запоздалой диагностике из-за отсутствия ярко выраженных первых симптомов.

Чтобы заподозрить у себя заражение, стоит знать первые признаки ВИЧ, которые могут сказать о необходимости посетить врача.
Как быстро вирус иммунодефицита обнаруживает себя, спрашивают пациенты, и каковы особенности его проявлений.
Есть ли какие-то характерные для женщин черты, и как проявится патология у детей?
Как скоро ВИЧ дает о себе знать
ВИЧ – вирус, относящийся к семейству ретровирусов.

Передается он в основном половым путем, но возможны и другие варианты распространения.
При этом, как отмечают доктора, значительной разницы между симптоматикой у мужчин и женщин нет.
Как и любой патоген, попадающий в организм, ВИЧ проходит через стадию инкубации.
В это время происходит активное накопление вирусных частиц в организме при помощи их размножения.
Инкубация – промежуток времени, который, по сути, лежит между заражением и появлением начальных симптомов.
Как отмечают врачи, инкубация может длиться до полугода, а порой и дольше.
При этом четко установить момент заражения бывает сложно.
Объясняется это тем, что первые проявления ВИЧ часто игнорируются пациентом.

В инкубационный период ВИЧ и вовсе невозможно заподозрить в присутствии в организме.
Пациента не тревожат ни какие-то симптомы, ни изменения в общем состоянии, ни другие проблемы.
Важно иметь в виду, что-то, когда проявятся первые признаки ВИЧ, зависит от силы иммунной системы.
Это значит, что если иммунитет достаточно силен, появление тревожных звоночков может отложиться более, чем на полгода.
Если же иммунная система дополнительно ослаблена, инфекция даст о себе знать раньше, чем ожидается.
Особенности острой инфекции
Первая фаза развития заболевания носит название острой инфекции.
В этот период все симптомы болезни напоминают инфекционный мононуклеоз.
На приеме доктора пациент жалуется, что у него увеличились в размерах лимфатические узлы в области шеи, поднялась без видимых причин температура, ухудшилось общее состояние.
Характерной особенностью является невозможность снизить температуру с помощью приема антибактериальных препаратов, что намекает на вирусную природу болезни.
Также многие жалуются на поражение миндалин ангиной.
Доктор во время осмотра может отметить, что селезенка и печень у пациента имеют большие размеры, отличаются от стандартных показателей.
Однако этот симптом присутствует не у всех.
В анализе крови картина типичного воспаления.
На кожном покрове может появляться мелкая пятнистая сыпь, которая не чешется и в принципе почти не доставляет неудобств.
Порой появляются расстройства в работе кишечника.
В исключительных случаях возможно появление симптомов менингита или энцефалита.
Все признаки сохраняются в среднем в промежутке времени от пары дней до нескольких месяцев.
Невозможность четкой установки причины должна стать первым красным флажком, позволяющим заподозрить ВИЧ.
Период носительства без симптомов
Многие считают, что температура при первых признаках ВИЧ – едва ли не единственный симптом.
Теперь известно, что это не так.
Острая стадия часто сопровождается иными признаками, помимо изменений показателей температуры.
Однако на смену острой стадии приходит время бессимптомного носительства.
Именно оно является самым коварным.
Дело в том, что бессимптомное носительство может длиться до пяти лет подряд, а порой и больше.
При этом в организме пациента есть вирус, и человек может передавать его окружающим во время сексуальных контактов.
То есть он становится источником инфекции, но сам об этом даже не подозревает, так как его ничего не беспокоит.
Правда, во время бессимптомного носительства вирус становится возможно обнаружить в крови, так как начинают вырабатываться антитела к нему.
Как отмечают доктора, пять лет – усредненная длительность течения бессимптомной стадии.
Существуют люди, у которых эта стадия проходила молниеносно – меньше, чем за один месяц.
А у некоторых она растягивалась на десятилетия.
Это не только затрудняло диагностику, но и создавало угрозу для окружающих людей.

О первых симптомах ВИЧ
рассказывает подполковник
медицинской службы, врач
Ленкин Сергей Геннадьевич
Содержание данной статьи проверено и подтверждено на соответствие медицинским
стандартам врачем дерматовенерологом, урологом, к.м.н.
Ленкиным Сергеем Геннадьевичем
Лимфоаденопатия генерализованного типа
Лимфоаденопатией врачи называют увеличение лимфатических узлов.
Генерализованная форма этого отклонения ставится в том случае, если изменения затрагивают две и более группы лимфатических узлов.
Если другие стадии болезни текли стерто, то лимфоаденопатия может быть первым симптомом ВИЧ, проявляющимся перед вторичными изменениями в организме.
Многие пациенты полагают, что раз болезнь передается половым путем, значит в первую очередь в патологический процесс должны вовлекаться лимфатические узлы, расположенные в паху.
Это мнение ошибочно.
Как отмечают врачи, в первую очередь увеличиваются шейные лимфатические узлы.
Также могут изменять размеры лимфоидные образования над ключицей, в области подмышек.
Паховые же изменяются в последнюю очередь, а могут и вовсе не вовлекаться в патологический процесс.
Как говорят врачи, при ВИЧ-ассоциированной лимфоаденопатии узлы не болезненные, не сохраняют хорошую подвижность, не спаиваются с кожей.
Насторожиться необходимо в том случае, если других причин для изменения их размеров не выявлено.
Важно не пропустить подобные изменения и не объяснять их, как беспричинные или идиопатические.
Стадия лимфоаденопатии занимает в среднем около трех месяцев.
Она сопровождается медленным, но неуклонным снижением массы тела.
Вторичные симптомы
Терминальная стадия ВИЧ известна в медицинской практике, как СПИД.
Она характеризуется развитием вторичных проявлений болезни.
Выделяют несколько форм, которые могут как существовать изолированно, так и сочетаться между собой в различных вариациях:
- 1. Пневмония пневмоцистного типа. Заболевание, которое трудно поддается лечению. Наиболее часто приводит к летальному исходу у ВИЧ+ пациентов. Характеризуется одышкой, кашлем, выделением мокроты и другими неприятными симптомами. Тяжело поддается лечению с помощью антибиотиков.
- 2. Саркома Капоши. Под этим заболеванием понимают развитие опухолей из тканей лимфатических сосудов. От этого вторичного проявления страдают в основном представители мужского пола, у женщин оно встречается довольно редко. Опухоли могут локализоваться в любых местах, включая полость рта и внутренние органы.
- 3. Различные генерализованно протекающие инфекции. У пациентов с ВИЧ+ статусом генерализововаться может любая инфекция. Кандидоз, туберкулез, цитомегаловирус – все это представляет угрозу. Так как иммунитет не может полноценно выполнять свои функции. Естественно, от вида инфекции будут зависеть и симптомы. Характерной особенностью является тяжелое течение болезней, устойчивость к разным методам терапии.
- 4. Изменения в нервной системе. Изменения в нервной системе в первую очередь проявляются выраженным снижением памяти. Порой оно доходит до полноценного слабоумия.
Особенности первичных проявлений у женщин
Как отмечают врачи, при половых контактах у женщин риск заразиться вирусом иммунодефицита человека несколько выше, чем у мужчин.
При этом для представительниц прекрасного пола характерны некоторые специфические симптомы, которые не встречаются у мужчин.
Женский организм может реагировать на заболевание различными отклонениями в менструальном цикле.
Причем эти отклонения могут развиться на любом этапе заболевания.
И, к сожалению, довольно редко вызывают у женщин настороженность в отношении своего здоровья.
Естественно, у мужчин не подобного отклонения, так как отсутствуют менструации.
Из-за строения половых и мочеиспускательных органов у женщин также чаще развиваются воспалительные процессы в этой зоне.
Они всегда носят вторичный характер, а потому считаются поздним проявлением заболевания.
Но ни одна из этих особенностей не позволяет облегчить диагностику ВИЧ-инфекции с опорой на симптоматику.
Ведь как воспаление мочеполовых органов, так и сбои в менструальном цикле характерны и для множества других заболеваний.
Особенности у детей
Дети, пораженные ВИЧ еще в утробе матери, значительно отличаются от здоровых детей.
Часто такие малыши отстают в росте и развитии, имеют выраженный недобор веса, позднее начинают ходить на двух ногах и говорить.
Инфекция у детей склонна поражать в первую очередь нервную систему.
Это неблагоприятно сказывается на общем состоянии ребенка после рождения.
Сегодня, как отмечают врачи, если женщина принимает в беременность антиретровирусную терапию, вероятность заражения плода минимальна.
Чтобы оградить ребенка от опасного для жизни заболевания, рекомендуется не только проходить в беременность тестирование на ВИЧ.
Но и принимать лекарства, если выявится положительный статус.
ВИЧ – сложно диагностируемая инфекция.
Случаев заболевания с каждым годом регистрируется все больше и больше.
Людям необходимо знать о первых симптомах заражения, чтобы вовремя заподозрить у себя болезнь и обратиться к врачу.
Хоть ВИЧ и не лечится, но он сегодня хорошо подавляется с помощью медикаментов, не оказывая влияния на продолжительность и качество жизни пациента.
Главное – вовремя начать полноценное лечение под контролем грамотного врача.
ВИЧ-инфекция относится к тяжелым неизлечимым патологиям иммунодефицита человека.
С момента постановки диагноза производится постоянный контроль состояния больного.
Определяется тяжесть течения с помощью лабораторных анализов.
Данные показатели играют решающую роль в назначении антиретровирусной терапии.

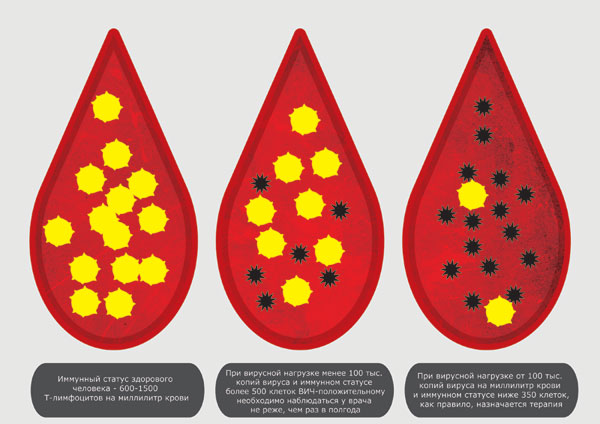
Вирусная нагрузка при ВИЧ – это диагностика, позволяющая определить степень тяжести течения патологического процесса.
Показатели определяются с помощью оценки количества частиц вируса, присутствующего в определенном объеме биоматериала инфицированного.
При ВИЧ-инфекции подсчитывается количество копий РНК возбудителя в 1 мл плазмы крови пациента.
Совместно с данным анализом выполняется исследование крови на иммунный статус.
Это позволяет определить состояние иммунной системы (количество CD4).
Характеристика теста на наличие РНК вируса ВИЧ
Показатели вирусной нагрузки (ВН) – это основа мониторинга состояния пациента.
Тест проводится перед началом лечения.
Затем периодически на протяжении всего курса терапии для отслеживания динамики заболевания.
Высокоактивное антиретровирусное лечение – это единственное мероприятие, которое препятствует развитию СПИДа и повышает качество жизни пациента, а также ее продолжительность.
При отсутствии эффекта в результате проводимой медикаментозной терапии и определении высокой ВН лечащий врач корректирует лечебную тактику, при необходимости заменяет препараты.
Вирусная нагрузка определяется преимущественно методом ПЦР, но также используются другие методики исследования.
Количество вируса измеряется числом копий РНК вируса на 1 мл плазмы.
В норме вирусная нагрузка при иммунодефицитном состоянии составляет менее 12 тыс. копий ВИЧ.
Показатели значительно превышающие данные цифры говорят о тяжелом течение болезни и о необходимости коррекции проводимого лечения.
Если высокие показатели наблюдаются без проводимого лечения, врач назначает и расписывает схему терапии в срочном порядке.
Определение состояния иммунной системы при ВИЧ
Вирусная нагрузка выполняется совместно с тестом определения СD4, который при ВИЧ-инфекции является основным показателем количества иммунных клеток в организме.
СD-лимфоциты – это белые клетки крови, которые отвечают за реакцию иммунитета при проникновении в организм инфекционных возбудителей.
В здоровом организме на 1 мл крови определяется более 1000 СD-лимфоцитов.
При инфицировании вирусом иммунного дефицита здоровые клетки, отвечающие за состояние иммунитета, погибают ежедневно в больших объемах.
После чего организм заменяет их на новые.
Со временем вирус иммунодефицита угнетает иммунную систему настолько, что организм не справляется с своевременным возобновлением CD4-лимфоцитов.
Их уровень снижается, иногда до критических показателей.
Снижении количества иммунных клеток до уровня менее 250 – 300 клеток является основным критерием к назначению антиретровирусной терапии.
В противном случае у человека развивается СПИД.
Его опасность заключается в быстром возникновении множественных оппортунистических заболеваний, повышенной вероятности присоединения неинфекционных патологий и раковых процессов.
В результате человек за короткий период времени погибает.
Как правило, процесс снижения иммунных клеток длится не один год (чаще 7-9 лет).
Однако при правильном контролировании состояния больного можно избежать развитие СПИД – конечной стадии течения ВИЧ-инфекции.
Показатели СD4 могут варьироваться в крови, в зависимости от многочисленных факторов.

Это стрессовых ситуаций, менструального цикла у женщин, времени года и суток, присоединении простудных заболеваний.
Поэтому получить максимально точные результаты можно соблюдая некоторые правила.
Диагностика проводится в одно и то же время суток.
Как правило, в утренние часы.
Не выполняется тест при наличии ОРВИ или любых других, даже незначительных простудных состояниях.
Если показатели вирусной нагрузки и СD-лимфоцитов при ВИЧ находятся в пределах нормы, диагностика проводится 1 раз в 3-6 месяцев.
При низком уровне иммунных клеток и повышенном количестве РНК бактериального агента в плазме крови проводится противовирусная терапия.
В данном случае диагностика выполняется намного чаще.
Когда назначается тест на вирусную нагрузку при ВИЧ
Вирусная нагрузка при ВИЧ-инфекции необходима с следующих случаях:
- Подозрение на инфицировании ВИЧ (к примеру, после случайного незащищенного сексуального контакта, переливание донорской крови, рождение ребенка от зараженной матери). Вирусная нагрузка является одним из наиболее ранних диагностических методов, определяющих наличие РНК вируса в крови. Большинство лабораторных исследований проводится не ранее, чем через месяц после предполагаемого инфицирования – это время за которое в крови начинают формироваться антитела к инфекции. Вирусная нагрузка определяется спустя две недели.
- Взятие больного на диспансерное наблюдение.
- У пациентов ВИЧ-инфицированных, перед назначением противовирусной терапии. Забор анализов выполняется 1 раз в 3, 6 месяцев или 1 раз в год, все зависит от получаемых результатов.
- Спустя 4 недели после начала приема антиретровирусных препаратов, для контроля состояния мониторинг проводится 1 раз в 3 месяца.
Какие способы используют для определения вирусной нагрузки при ВИЧ
Для точного вычисления показателей вирусной нагрузки выполняется лабораторное исследование крови.

Иногда РНК возбудителя определяется в других биологических жидкостях, к примеру, в эякуляте или слюне.
Методы вирусной нагрузки:
- ПЦР – диагностика (высокочувствительная методика, используемая в частных клиниках, позволяет распознать болезнь на самых ранних стадиях; наличие вирусного агента определяется уже при наличии 40 копий в 1 мл плазмы крови);
- способ разветвленной ДНК (чаще используется в государственных лабораториях, является наиболее простым, но менее чувствительным по сравнению с ПЦР-диагностикой; определение показателей вирусной нагрузки возможно при больших объемах РНК вируса в плазме);
- метод изотермической амплификации нуклеиновых кислот (NASBA) – высокочувствительное исследование, широко распространено в Европейских странах, на территории РФ практически не используется.
Как правило, на протяжении лечения применяется один и тот же метод диагностики.
Это позволяет сравнивать результаты и быть уверенными в их точности.
Расшифровка результатов теста на вирусную нагрузку при ВИЧ: норма и отклонение
При подозрении на ВИЧ–инфекцию выполнение вирусной нагрузки покажет нулевую реакцию.
Это значит полное отсутствие РНК вирусного агента в организме, другими словами человек является полностью здоровым.
Иногда определение вирусной нагрузки наблюдается не только при ВИЧ, но и на фоне патологических процессов, связанных с болезнями мочевыделительной системы.
В частности, терминальная стадия почечной дисфункции, а также серьезные расстройства эндокринной системы.
Данные патологии провоцируют образование специфических иммуноглобулинов в ответ на инфекции, которые определяются в ходе лабораторной диагностики.
Вирусная нагрузка, выполняемая у женщин в период беременности, может показать наличие антител к ВИЧ-инфекции.
Но в большинстве случаев данные показатели являются ложными и связаны со стрессовым состоянием, в котором пребывает организм при вынашивании плода.
Также с гормональными перестройками.
В данном случае вирусная нагрузка покажет низкие показатели.
Так как несмотря происходящие изменения в организме в период вынашивания плода, при отсутствии инфицирования показатели не могут быть слишком высокими.
Неопределенная вирусная нагрузка при ВИЧ возможна в следующих ситуациях – если лабораторное исследование проводилось до сероконверсии.
То есть периода, когда в плазме крови начинают формироваться первые иммуноглобулины (антитела), определяемые при проведении анализов на ВИЧ-диагностику.
В таких случаях вирусная нагрузка не определяется до первых проявлений болезни.
Нормой при ВИЧ-инфекции считается наличие менее 10 000 – 15 000 клеток вируса на 1 мл крови.
Также следует отметить, данные показатели расшифровки при проведении противовирусного лечения говорят о положительной динамике и высокой эффективности медикаментозной терапии.
Неопределяемая вирусная нагрузка при ВИЧ, после приема противовирусной терапии, не означает полное излечение.
В данном случае отсутствие показателей вирусной нагрузки говорит о неправильно проведенной диагностике.
Либо о значительном снижении РНК вируса в организме больного, до уровня, который достаточно сложно определить.
Вирусная нагрузка 200 000 при ВИЧ считается сильно завышенной.
Такое состояние пациента требует незамедлительного проведения медикаментозного лечения.
Если показатели, превышающую норму при ВИЧ-инфекции, не были своевременно обнаружены, это может привести к развитию СПИД.
И даже к скорому летальному исходу, в результате присоединения других заболеваний.
Вирусная нагрузка свыше 500000 при ВИЧ является показателем развития синдрома приобретенного иммунного дефицита (СПИДа).
Если в результате проведения противовирусной терапии у больного вирусная нагрузка повышается до 700 000 при ВИЧ, это говорит о неэффективности лечения и требуется замена на другие препараты.
Но в большинстве случаев высокие показатели являются основным критерием общего состояния.
Говорят о наличии в организме других, хронических или острых процессов, которые в любой момент могут привести к смерти пациента.
Вирусная нагрузка, определяемая от 20 000 и до 100 000, является опасным состоянием, которое требует постоянного контроля.
При высоких показателях исследования проводимая антиретровирусная терапия позволяет улучшить состояние больного и снизить уровень РНК вируса к норме.
Тест на вирусный контроль и наличие иммунных клеток проводится не реже 1 раза в месяц, иногда чаще.
При этом о необходимости корректирования медикаментозного лечения решает лечащий врач.
Неопределяемая вирусная нагрузка при ВИЧ
Неопределяемые результаты анализа на вирусную нагрузку при ВИЧ чаще говорят о значительном снижении РНК вирусного агента в плазме крови.
До столь мизерного уровня, что даже высокочувствительные методы не в состоянии определить наличие вирусного агента.
Неопределяемая вирусная нагрузка не означает полное излечение от ВИЧ-инфекции и ее исчезновение из всех биологических материалов больного.
Чаще такая реакция наблюдается у пациентов спустя полгода после начала приема антиретровирусных препаратов.

В данном случае снижается вероятность инфицирования своего полового партнера.
Так как в сперме и слюне также снижается количество частиц вируса.
Но пренебрегать правилами безопасности не стоит.
Неопределяемая вирусная нагрузка у беременной женщины является большим преимуществом, так как снижается вероятность заражения плода.
Придерживаясь врачебных рекомендаций относительно образа жизни, режима питания и отдыха, больному удастся поддерживать вирусную нагрузку на неопределяемом или нормальном уровне.
Использование антиретровирусных препаратов поддерживает иммунную систему и предотвращает размножение вирусных агентов.
Адекватная схема терапии позволяет поддерживать нормальное состояние больного.
Предотвращает прогрессирование вирусной инфекции с последующим развитием СПИДа.
Высокая вирусная нагрузка при ВИЧ: используемые препараты
Антиретровирусная терапия – это единственный способ борьбы с прогрессированием вирусной инфекции в организме человека.
Высокая вирусная нагрузка при ВИЧ является основным показателем к назначению необходимых препаратов, среди которых:
- I. НИОТ, НтИОТ, ННИОТ (медикаменты препятствуют дальнейшее размножение РНК вируса внутри клетки).
- II. Ингибиторы протеазы (предотвращает формирование новых копий вируса).
- III. Ингибиторы интегразы (блокируют фермент вирусного агента, предотвращают поражение иммунных клеток).
- VI. Ингибиторы проникновения ВИЧ инфекции в клетку-мишень.
Вирус иммунодефицита серьезное и опасное заболевание, требующее всестороннего контроля состояния пациента.
Доза и курс лечения назначается квалифицированным врачом.
Самолечение в данном случае недопустимо.
Если вам необходимо определить вирусную нагрузку при ВИЧ, обращайтесь к автору этой статьи – венерологу в Москве с многолетним опытом работы.
Читайте также:

