Воспаление десны от вируса
Обновлено: 25.04.2024
Мы перезвоним – для Вас звонок бесплатный! Напишите свои имя и номер телефона, чтобы мы могли связаться с Вами.
Будем рады помочь Вам!
Гингивит — это воспаление десен, протекающее без нарушения целостности зубодесневого соединения. В отличие от пародонтита в патологический процесс вовлекается только десна. Однако это не уменьшает опасности заболевания — при отсутствии лечения воспаление может затронуть более глубокие ткани, и тогда появляется риск выпадения зубов.
Причины гингивита
Самой частой причиной развития гингивита является неправильная индивидуальная гигиена полости рта. Нарушение правил может состоять в неподходящей технике, нерегулярности чистки зубов, отказе от использования зубной нити и ополаскивателей после приема пищи. В результате между зубами скапливаются частицы пищи, а на поверхности зубов формируется большое количество мягкого налета. Это благоприятная среда для размножения бактерий, что и приводит к воспалительному процессу.
Мягкий налет, который не удаляется долгое время, со временем минерализуется и затвердевает. Появляется зубной камень — на нем также активно размножаются патогенные микроорганизмы. Кроме того, острые края твердых отложений травмируют край десны, что снижает местные защитные факторы.
Есть и другие распространенные местные причины развития гингивита:
- несостоятельные ортопедические, ортодонтические конструкции: брекеты с острыми краями,
- сколы эмали, разрушение зубов и пломб: травмирование слизистых оболочек острыми краями;
- нарушения прорезывания зубовкариес, пульпит, периодонтит, абсцессы и другие заболевания;
К развитию воспаления десен могут привести системные патологии и определенные состояния. Часто встречающимися являются следующие:
- эндокринные заболевания — сахарный диабет, Базедова болезнь и др.;
- болезни пищеварительной системы — гастроэзофагеальный рефлюкс, болезнь Крона, хронический холецистит и т.д.;
- гиповитаминоз, нехватка минералов в связи со строгой диетой или нарушением процессов усвоения питательных веществ;
- прием некоторых лекарственных средств — антидепрессантов, местных вазоконстрикторов, антибиотиков, комбинированных контрацептивов, бета-адреноблокаторов и др.;
- перенесенные инфекции и оперативные вмешательства;
- половое созревание, беременность, климакс — изменения гормонального статуса, не связанные с болезнью;
- аллергические реакции на продукты питания, лекарства, средства гигиены;
- вредные привычки.
Часто встречается комбинация факторов — сочетание местных и общих причин ослабления иммунных сил. Выяснить точные причины можно только с помощью врача.
Симптомы и последствия
Симптомы гингивита определяются стадией. Заболевание может начинаться со следующих проявлений:
- отечность, краснота, рыхлость десен;
- повышение чувствительности тканей, кровоточивость во время чистки зубов и приема пищи из-за хрупкости сосудов;
- болезненность при жевании и прикосновении;
- неприятный запах изо рта.
По мере развития болезни шейки зубов могут обнажаться, что приводит к росту чувствительности зубов — становится тяжело принимать горячие и холодные напитки и продукты. Также со временем усиливается боль, может появиться сильное затруднение в пережевывании пищи. Кроме общих симптомов, наблюдаются и специфические, характерные для того или иного вида гингивита.
Последствия воспаления десен могут быть очень серьезными: патологический процесс часто переходит на связочный аппарат зуба, возникает пародонтит. Это состояние опасно подвижностью зубов и высокой вероятностью их выпадения. Хронический очаг воспаления во рту — фактор риска развития заболеваний лор-органов.
Виды гингивита
Гингивит может быть острым и хроническим. В первом случае возникают заметные симптомы. Хронические формы характеризуются стертой симптоматикой, болезненность отсутствует или минимальна. Могут наблюдаться периодические небольшие кровотечения десен при чистке, галитоз. Важно понимать, что для вялотекущего гингивита характерны периодические обострения.
Воспаление десен классифицируется не только по форме, но и по характеру протекания.
Катаральный гингивит
Для катарального гингивита характерно покраснение участка десны. Могут возникать зуд и кровоточивость при механическом воздействии, легкая болезненность. Это самый распространенный и простой в лечении вид воспаления. Достаточно часто он выступает начальной стадией развития других форм.
Язвенный гингивит
Язвенно-некротический гингивит отличается формированием открытых язв, отмиранием участков тканей десны, сильным неприятным запахом изо рта. Одним из типичных симптомов является появление сероватого налета. Заболевание поддается терапии сложнее, при отсутствии своевременной помощи могут появиться гнойные очаги, выраженный некроз.
Гипертрофический и атрофический гингивит
За язвенно-некротическим следует гипертрофический гингивит — возникает избыточное разрастание тканей, которые закрывают коронки зубов. Появляется ороговение участков десны.
Атрофическая форма заболевания, напротив, характеризуется снижением уровня десны, обнажением шеек зубов. Это состояние опасно потерей здоровых зубов.
Десквамативный гингивит
Этот вид воспаления характеризуется обильным слущиванием эпителия десны. Отличительными признаками служат выраженная краснота, заметные отслаивающиеся участки поверхности слизистых оболочек.
Особенности диагностики
Распознать гингивит можно визуально — порой достаточно одного осмотра врача. Но следует убедиться в отсутствии более серьезных патологий, поэтому диагностика может включать не только визуальную оценку состояния полости рта, но и другие мероприятия:
- сбор анамнеза, оценка состояния конструкций в полости рта;
- зондирование пародонтальных карманов при их наличии;
- определение подвижности зубов ;
- электроодонтодиагностика для определения состояния пульпы зубов;
- панорамный рентгеновский снимок или прицельная рентгенография — чтобы исключить периодонтит, периостит и другие патологии глубоких структур, костной ткани челюсти и пр.
Важно учесть наличие хронических заболеванияй,прием медикаментозных препаратов. Только владея полной информацией, врач может поставить точный диагноз и разработать эффективную схему терапии.
Принципы лечения
Важно устранить очаги инфекции — запломбировать зубы, пораженные кариесом, пройти эндодонтическое лечение при наличии пульпита, удалить корни зубов, не подлежащие восстановлению и не участвующие в процессе протезирования.
Необходимо не только уделить внимание причинам болезни, но и снизить влияние вредных факторов:
- отказаться от курения;
- употреблять пищу и напитки только комфортной температуры;
- убрать из рациона острые и копченые блюда, маринады, особенно с уксусом;
- на период лечения стараться есть меньше твердой пищи, чтобы не травмировать рыхлые ткани десен.
Если источником травм слизистой являются острые края зубов или протезов, врач сразу примет меры для предупреждения дальнейших повреждений или порекомендует обратиться к стоматологу другого профиля — ортопеду, ортодонту.
Препараты для лечения гингивита
Лечение гингивита может включать в себя использование препаратов в разных формах. Ополаскиватели для рта на основе антисептиков позволяют решить сразу две задачи: механически удалить остатки пищи и бактериальный налет, а также доставить активные компоненты в воспаленные ткани. Стоматологи рекомендуют использовать готовые аптечные средства, в каждом конкретном случае специалист назначит лечебный раствор для быстрого облегчения состояния. Готовые составы удобнее в использовании, а концентрация активных компонентов в них известна, это отличает их от народных методов.
Наиболее востребованными являются ополаскиватели на основе следующих антисептиков:
- хлоргексидин;
- фурациллин;
- хлорофиллипт;
- метронидазол.
Антисептическими свойствами обладают календула, ромашка, тысячелистник, кора дуба, зверобой. Врачи не рекомендуют готовить спиртовые настои, лучше выбрать отвары. Рецепты предусматривают использование одной чайной ложки сухого сырья на стакан кипятка. Отвар важно остудить до комфортной температуры. Учитывайте и возможные аллергические реакции, отдавайте предпочтение тем травам, на которые ранее не было непереносимости. Необходимо обсудить с врачом возможность использования народных методов.
Эффективными препаратами для лечения гингивита являются мази и гели. Многокомпонентные местные средства для аппликаций способствуют не только снятию воспаления, но и обладают обезболивающим, противоотечным, противозудным эффектом. Активными компонентами таких лекарств могут быть лидокаин, антибактериальные, противогрибковые вещества, антисептики. Врач подберет гель или мазь с учетом формы и вида гингивита. Так, при язвенном воспалении может быть целесообразно использование регенерирующих средств, а острый катаральный гингивит потребует использования мощного обезболивающего геля.
При гипертрофическом гингивите может потребоваться хирургическое вмешательство — простая гингивэктомия. Эта операция предполагает иссечение лишних тканей и наложение повязки, проводится она под местным обезболиванием.
Профилактические меры
Профилактика воспаления десен состоит в соблюдении домашней гигиены полости рта, а также регулярных профессиональных чистках. Нужно посещать стоматолога два раза в год, своевременно лечить заболевания зубов, заменять старые пломбы и протезы.
Одним из способов профилактики гингивита является сбалансированный рацион. Важно питаться правильно, выбирать продукты и напитки теплой или комнатной температуры. Не стоит игнорировать важность использования зубной нити, ополаскивателей полости рта после каждого приема пищи.
Что такое герпетический стоматит? Причины возникновения, диагностику и методы лечения разберем в статье доктора Кожевникова С. Н., стоматолога со стажем в 28 лет.
Над статьей доктора Кожевникова С. Н. работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов и шеф-редактор Лада Родчанина

Определение болезни. Причины заболевания
Герпетический стоматит — это инфекционное заболевание, которое вызывает вирус простого герпеса первого типа [6] . Сопровождается лихорадкой, слабостью, головной болью, появлением язв на слизистой полости рта и воспалением региональных лимфоузлов.
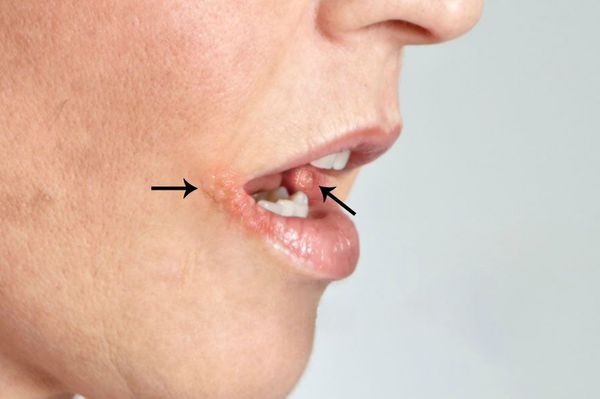
Этот вид стоматита составляет примерно 80 % всех инфекционных стоматитов полости рта. Он возникает чаще у детей, очень редко — у подростков и взрослых. Наиболее распространён в возрасте от 1 до 3 лет (до 70%) [7] . Это связано с расширением контактов у детей в этот период и особенностями местного иммунитета слизистой рта. В этом возрасте у ребёнка исчезают антитела, полученные от матери, которые защищали его в первые месяцы жизни. У каждого седьмого-десятого ребёнка заболевание переходит в рецидивирующую форму.
Вирус простого герпеса распространён по всему миру. Он содержит ДНК, в котором присутствует около 80 генов [6] . Развивается вирус внутри клеток. Во внешней среде при температуре 20-25 ℃ сохраняется в течение суток. При 50 ℃ разлагается через 30 минут. Устойчив к холодным температурам. На различных металлических предметах выживает до двух суток. Неустойчив к действию физических и химических факторов, разрушается под влиянием ультрафиолета и рентгеновских лучей, чувствителен к этиловому спирту и дезинфицирующим средствам [8] .
Герпетический стоматит — заразное заболевание. Источником является больной или бессимптомный носитель. Распространение идёт при непосредственном контакте. Никаких особых ситуаций и факторов для заражения не требуется, потому что вирус распространён повсеместно и контакт с ним происходит в детском возрасте. Большинство взрослых уже инфицированы.
Инкубационный период — скрытое течение болезни до появления его первых признаков — может длиться 2-26 дней, чаще 5-7 дней. Срок инкубации не влияет на тяжесть заболевания [9] .
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы герпетического стоматита
При лёгкой форме состояние ребёнка удовлетворительное. Инкубационный период не выражен, однако в процессе развития болезни (продромальном периоде) обязательно появляется субфебрильная лихорадка — до 38℃. Других симптомов в этот момент не возникает. Через 1-3 дня слизистая оболочка полости рта краснеет, усиливается слюнотечение. Далее покраснение становится ярче, появляется боль, ребёнок плохо ест и спит. Впоследствии возникают единичные или сгруппированные мелкие язвочки — афты (3-5 штук). Так начинается стадия разгара. Высыпания появляются однократно в течение 1-2 дней. После этого температура снижается, но боль ещё сохраняется, постепенно уменьшаясь. Общее состояние нормализуется, появляется аппетит, улучшается сон. Афты полностью заживают в течении 3-5 дней. Небольшое покраснение слизистой может сохраняться до 10 дней. Иногда увеличиваются шейные и подчелюстные лимфоузлы, но чаще при лёгкой форме этого не происходит. Изменения в крови не характерны.
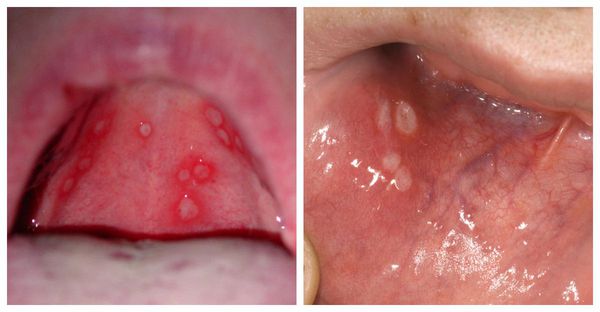
На пике лихорадки и интоксикации появляются изменения на слизистой и коже вокруг рта. На покрасневшей отёчной слизистой возникают афты. Обычно их количество достигает 25-30 штук, элементы могут сливаться. Усиливается слюноотделение, кровоточивость дёсен. После высыпания температура снижается, однако элементы могут появиться повторно вместе с новым подъёмом температуры. Воспаляются лимфоузлы.
Период разгара продолжается до 10 дней. В дальнейшем состояние постепенно улучшается: снижается температура, появляется аппетит, нормализуется сон. Элементы на слизистой и коже заживают. Дольше всего сохраняются покраснение и воспаление лимфоузлов. Появляются изменения в крови: снижается уровень лейкоцитов и увеличивается уровень лимфоцитов, может повыситься СОЭ (скорость оседания эритроцитов).
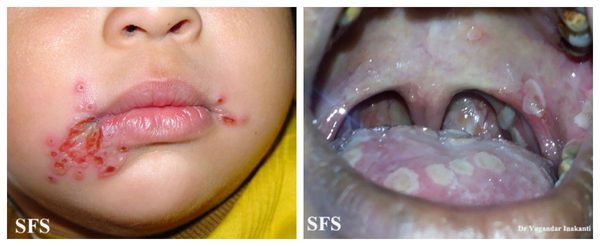
Тяжёлая форма встречается значительно реже. Уже в продромальном периоде у ребёнка выражены все признаки острого инфекционного процесса: вялость, слабость, головная боль, боль в мышцах и суставах. Температура повышается до 40℃. Сразу в первые сутки появляются изменения на слизистой и коже вокруг рта. Губы становятся сухими, слизистая отекает, приобретает ярко красный оттенок, сильно кровоточит, появляется много афт по всей слизистой рта и глотки, а также много пузырьков на коже вокруг рта, мочках ушей и век. Возможно развитие герпетических паронихиев на пальцах рук (гнойных воспалений). В местах слияния элементов имеются некротические (омертвевшие) участки. Высыпания неоднократно появляются снова и снова. Ярко выражено воспаление лимфоузлов. Выздоровление длительное. Наблюдаются изменения крови в виде понижения количества лейкоцитов со сдвигом формулы влево, может быть токсическая зернистость нейтрофилов, повышение СОЭ и С-реактивного белка.
У некоторых детей заболевание переходит в рецидивирующую форму. Последующие рецидивы уже могут протекать менее остро, без значимого нарушения самочувствия и лихорадки, т. к. в крови появляется некоторое количество антител. Но поражение слизистой полости рта будет возникать всегда [4] [5] [6] [7] [9] .
Патогенез герпетического стоматита
Механизм развития острого герпетического стоматита очень сложен и изучен не до конца [4] . Однако известны следующие звенья патогенеза.
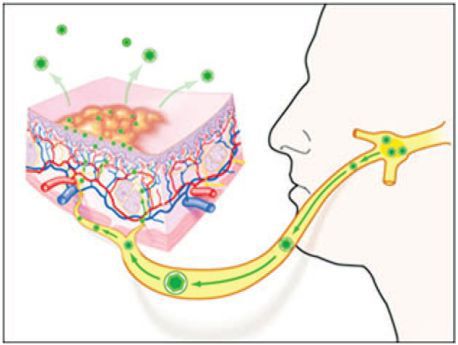
В момент заражения вирус простого герпеса прикрепляется к рецепторам мембраны клетки, которая чувствительна к вирусу. Происходит слияние клеточной мембраны и внешней оболочки вируса, при этом клеточная мембрана не повреждается, и вирус проникает внутрь. Затем клеточные ферменты растворяют внутреннюю оболочку вируса, и он проникает внутрь ДНК клетки. В таком состоянии вирус простого герпеса может находиться длительное время [6] .
Прикрепление и размножение вируса, как правило, происходит в клетках местных тканей и близлежащих лимфоузлов. Этим объясняется лимфаденит (воспаление лимфоузлов), который наблюдается ещё до появления афт в полости рта [11] .
В разгар болезни вирус нарушает баланс между свёртывающей и антисвёртывающей системами крови, из-за чего дёсны и слизистая рта могут кровоточить. Предполагается, что эта же причина приводит к образованию микротромбов в капиллярах, из-за чего возникают участки некроза слизистой [11] .
После выздоровления выделение вируса со слюной может продолжаться ещё несколько недель [4] . Он способен сохраняться в нервных ганглиях в течение всей жизни человека. В это период он практически не поддаётся противовирусному лечению. После активации вирус переносится по аксиону в первичный очаг проникновения, из-за чего возникает повторное поражение. Бессимптомное выделение вируса в слюне наблюдается у 5-10 % людей.
Классификация и стадии развития герпетического стоматита
Согласно Международной классификации болезней (МКБ-10), герпетический стоматит относится к инфекциям, вызванным вирусом герпеса и классифицируется как "В00.2 Герпетический гингивостоматит и фаринготонзиллит" [4] .
По течению бывает острым и хроническим рецидивирующим. При этом острый герпетический стоматит имеет три степени тяжести: лёгкую, среднетяжёлую и тяжёлую. Тяжесть течения болезни оценивается на основе совокупности общих и местных симптомов. К общим симптомам относятся рост температуры, слабость, чувство усталости; к местным — покраснение слизистой и появление афт.
Кроме этого выделяют пять периодов болезни: инкубационный, продромальный, начальный, разгар заболевания и реконвалесцентный — период выздоровления.
Осложнения герпетического стоматита
Как правило, герпетический стоматит не опасен, за исключением его развития у детей с первичным иммунодефицитом, проходящих химиотерапию, принимающих иммуносупрессивную терапию после пересадки органов и тканей, которая направлена на подавление нежелательной реакции иммунитета. У таких детей заболевание протекает в тяжёлой форме. Может сопровождаться кровотечением из слизистой рта и носа.
Наиболее частое осложнение — переход болезни в рецидивирующую форму. Рецидивы могут следовать один за другим, сильно изматывая пациента. Иногда возможны и другие, более серьёзные осложнения:
- герпетический миокардит — учащается пульс, снижается артериальное давление, возникает одышка, лихорадка;
- герпетический менингоэнцефалит — резко поднимается температура, отмечается головная боль, рвота, судороги;
- генерализованная герпетическая инфекция с поражением нескольких органов [4] .
Кроме этого может присоединяться вторичная бактериальная инфекция, бронхит, пневмония, отит, кератит, инфекционно-токсический шок — токсическое поражение мозга вирусом.
Диагностика герпетического стоматита
Диагноз острого герпетического стоматита ставится на основании совокупности данных: анамнеза (истории болезни), клинической картины, течения болезни и результатов лабораторных исследований.
При типичных формах заболевания диагностика трудностей не вызывает, поэтому дополнительные методы не используются. Лабораторная и инструментальная диагностика может помочь в выявлении осложнений либо при возникновении трудностей в диагностике: при нетипичном случае, затяжном течении, генерализованных формах болезни. Для этого могут использоваться следующие методы:
- микроскопический анализ — проводится не раньше второго дня болезни; под микроскопом исследуются мазки, взятые с поражённой слизистой, чтобы определить причину заболевания;
- иммунофлюоресцентный анализ (МФА) — проводится в период появления высыпаний; позволяет определить количество антигенов в крови;
- вирусологическое исследование — проводится в острый период болезни; используется для обнаружения клетки вируса и антигенов в крови;
- молекулярно-генетический метод (ПЦР) — проводится в острый период; помогает определить генотип вируса и верно подобрать способ лечения;
- иммуноцитохимия — проводится в острый период для выявления вируса;
- серологический тест— проводится на 7-10 день болезни, чтобы выяснить срок заболевания;
- исследование цереброспинальной жидкости — может потребоваться при осложнениях, чтобы подтвердить поражение центральной нервной системы;
- клинический анализ крови и мочи — проводится для определения осложнений;
- биохимический анализ крови — проводится в острый период для определения, поражены ли внутренние органы;
- инструментальная диагностика — УЗИ, КТ, МРТ, электроэнцефалография (ЭЭГ), рентгенография, электрокардиография (ЭКГ), офтальмоскопия.

Оценку всех исследований проводит только врач в комплексе с клиническими и анамнестическими данными [5] .
Лечение герпетического стоматита
Лечение пациентов с лёгкими и среднетяжёлыми формами заболевания проводится амбулаторно, т. е. дома, но с регулярным посещением врача. Госпитализации подлежат пациенты с тяжёлыми формами стоматита, осложнениями и генерализованными формами болезни — когда вирус поражает весь организм. Лечение включает в себя соблюдение режима, диеты, местной и общей терапии [5] .
Все пациенты нуждаются в щадящем режиме. Если ребёнок лежит, его нужно обеспечить свежим воздухом, регулярной сменой белья. Если он играет и отказывается от постели, не нужно его укладывать насильно — лучше занять спокойными играми, чтением и т. д. Не следует ходить с больным ребёнком в детский сад, школу, магазины, торговые центры, кинотеатры, детские площадки. Нужно помнить, что заболевание очень контагиозное, и другие дети могут заразиться. Но в период выздоровления прогулки на свежем воздухе отдельно от других детей возможны.
Помещение, где находится ребёнок, должно проветриваться 3-4 раза в день, необходима ежедневная влажная уборка. Также ребёнок нуждается в более продолжительном сне. Но если он спит почти весь день и с трудом просыпается или наоборот почти не спит, то требуется дополнительный осмотр врача.
А вот отказ от еды не так страшен. Приём пищи становиться для очень болезненным, поэтому не следует настаивать и тем более кормить ребёнка насильно. Стоит предлагать жидкую пищу, кашу, кисель, протёртые супы.
Важно заняться профилактикой обезвоживания. Маленькие лихорадящие дети очень быстро обезвоживаются, это усиливает интоксикацию и утяжеляет состояние. Поэтому необходимо обильно поить ребёнка. Стоит предлагать любые жидкости: воду, компот, чай, разведённые соки без сахара. Количество выпитой жидкости должно быть не меньше 1,5-2 литров. Если есть рвота или ребёнок отказывается от питья, нужно выпаивать его по чайной ложке каждые 5-7 минут.
Также немаловажную роль играет обезболивание. В разгар заболевания пациенты испытывают сильные головные боли и боли во рту. Для обезболивания чаще используют парацетамол и ибупрофен. Доза рассчитывается в зависимости от массы тела, препараты можно чередовать.
Лихорадку выше 38,5℃ у маленьких детей, у детей с фебрильными судорогами в анамнезе или при плохой переносимости следует сбить. Лихорадку выше 39,5℃ нужно снизить у всех пациентов. Если при приёме жаропонижающего средства температура снизилась хотя бы на градус — это хорошо, но если не снизилась или поднялась ещё выше, то требуется дополнительный осмотр врача.
При лёгкой степени тяжести вполне можно обойтись местным лечением. Для этого необходима тщательная гигиена полости рта, полоскание или обработка антисептическими растворами, которые не содержат спирт: фурацилин 1:5000, 2 % водный раствор хлоргексидина и т. д. Для обработки афт используется мазь ацикловир — 3 % для слизистых, 5 % для кожи. Примерно с третьего дня болезни добавляются заживляющие средства на основе масляного раствора витамина А, облепиховое масло, аекол, солкосерил. Местное лечение проводится 5-6 раз в день до полного заживления элементов поражения.
ВАЖНО: применение местных обезболивающих препаратов на основе лидокаина не рекомендуется детям до 12 лет [5] . Использование местных аэрозольных антисептиков при остром герпетическом стоматите также нежелательно.
При среднетяжёлых формах одного местного лечения недостаточно. Добавляется общее противовирусное лечение. Для этого у детей используют ацикловир и валацикловир (валтрекс). Первый препарат применяется в возрастной дозировке 5 раз в сутки — это важно. Валтрекс же применяется 2 раза в сутки, что удобнее.
ВАЖНО: препараты интерферонов (виферон, генферон, циклоферон), а также гомеопатические противовирусные средства (анаферон, афлубин) и иммуномодуляторы (имудон, тимоген, ликопид) не показаны, так как их эффективность и безопасность при лечении инфекций, вызванных вирусами герпеса, не доказана.
Рецидивирующие формы требуют дополнительного осмотра врача и назначения пролонгированного курса противовирусного лечения.
Тяжёлые и осложнённые формы болезни лечатся в профильном стационаре, так как амбулаторное лечение будет малоэффективным [1] [2] . Предполагает приём противовирусных средств в форме таблеток и инъекций, дезинтоксикационную терапию, восполнение потерянной жидкости и электролитов, внутривенную подачу необходимых растворов [11] .
Стоит помнить, что острый герпетический стоматит — это заболевание, вызванное вирусом. Поэтому в рутинных случаях не требует назначения антибиотиков, даже если лихорадка длится более трёх суток — это типичное состояние для болезни.
Прогноз. Профилактика
Прогноз заболевания в подавляющем большинстве случаев благоприятный. Герпетический стоматит заканчивается полным выздоровлением, но при этом вирус остаётся с человеком на всю жизнь. В 7-10 % случаев заболевание переходит в рецидивирующую форму. При герпетических менингоэнцефалитах и генерализованных формах прогноз крайне неблагоприятный, требуется обязательное лечение в стационаре [3] .
Профилактика герпетического стоматита заключается в соблюдении простых мер гигиены: мытье рук, проветривании помещений, соблюдении режима сна, закаливании, сбалансированном питании. Заболевшие дети должны быть изолированы. Взрослым с герпетическими высыпаниями на губах не рекомендуется целовать детей, пробовать пищу, облизывать ложку, соску. При контакте с ребёнком необходимо надевать маску. В детских учреждениях, где имеется вспышка или единичные случаи заболевания, необходимо провести дезинфицирующую уборку помещения и игрушек, организовать ежедневный осмотр детей [4] .
В зависимости от причины возникновения – воспаление десен может наблюдаться либо в области большинства зубов (что характерно для гингивита и хронического генерализованного пародонтита), либо может иметь место локальный воспалительный процесс, развивающийся в области всего 1-2 зубов. Последнее характерно для локализованного пародонтита, а также при гнойном периодонтите зуба.
Чем лечить воспаление десен (в том числе речь идет и о препаратах) – будет зависеть от причины, вызвавшей воспаление, а также от степени тяжести воспалительного процесса. Если речь идет о воспалении десен на фоне гингивита или пародонтита – в этом случае лечение будет состоять из противовоспалительной терапии (антисептические полоскания, аппликации геля на десны, иногда – антибиотики), а также процедуры удаления наддесневых и поддесневых зубных отложений.
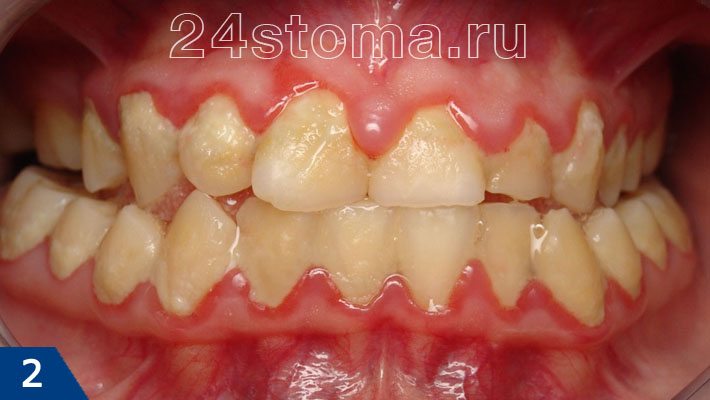
Воспаление десен: фото катарального гингивита

Совершенного другое лечение требуется, если воспаление десны около зуба носит локальный характер (в области всего 1-2 зубов). Причинами такого воспаления могут быть – 1) нависающий край пломбы и коронки, травмирующие десневой край, 2) травматические суперконтакты между верхними и нижними зубами, 3) воспаление у верхушки корня зуба. Поэтому, если воспалилась десна около зуба – что делать в таких ситуациях всегда заключается в устранении конкретного причинного фактора, вызвавшего воспаление. А вот медикаментозное лечение препаратами – в этих случаях не будет играть очень большой роли.
1. Воспаление десен при гингивите и пародонтите –
При гингивите пациент предъявляет жалобы – на отек, покраснение или синюшность десневого края и межзубных десневых сосочков, кровоточивость и болезненность десен при чистке зубов, неприятный запах изо рта (рис.1-2). Развитие гингивита связано с микробным фактором, т.е. когда на фоне не слишком хорошей гигиены полости рта – в области шеек зубов скапливается мягкий микробный зубной налет и образуется твердый зубной камень.
Воспаление десен (хронический пародонтит) –
Для пародонтита по-прежнему характерны все вышеперечисленные симптомы гингивита + со временем появляется подвижность зубов, в периоды обострений из под десны может выделяться гнойное отделяемое, постепенно появляется оголение корней зубов, а также при тяжелой стадии пародонтита происходит в том числе и веерообразное расхождение зубов (рис.5-6).
Воспаление десны: лечение при гингивите и пародонтите
Если пациент жалуется на генерализованное воспаление десен – лечение при гингивите и пародонтите начинается с процедуры удаления зубных отложений, а уже сразу после этого назначается курс противовоспалительной терапии. Удалить с зубов бактериальный налет и зубной камень можно только у стоматолога, и обычно для этого применяется ультразвуковая чистка зубов (рис.7-8). Однако сам курс противовоспалительной терапии можно будет провести и дома, и для этого стоматолог назначит вам курс антисептических полосканий и аппликаций геля на десны.
Удаление зубных отложений ультразвуком: фото
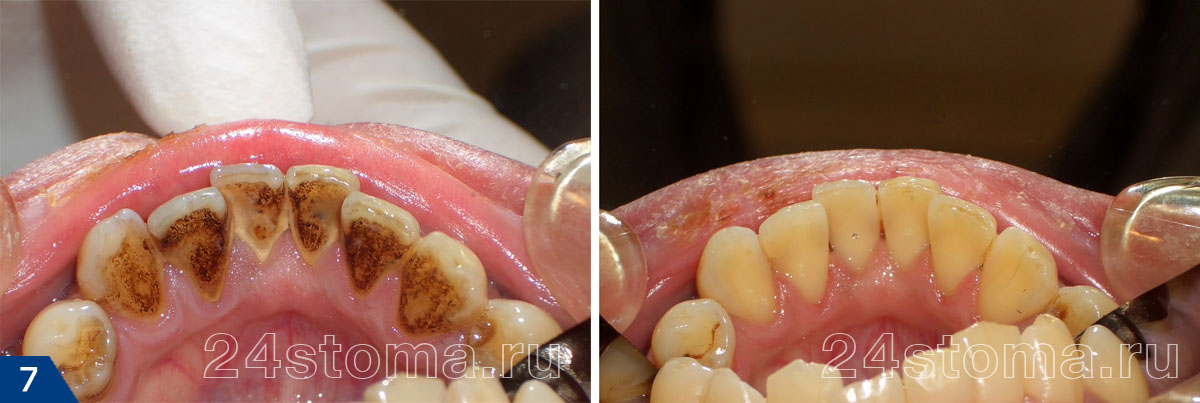
СХЕМА ПРОТИВОВОСПАЛИТЕЛЬНОЙ ТЕРАПИИ:
Давайте теперь посмотрим – чем лечить воспаление десен медикаментозно, и прежде всего в этом нам помогут антисептические полоскания и аппликации геля на десны. Но вы должны понимать, что если вы решите пренебречь этапом удаления зубных отложений у стоматолога и начнете именно с медикаментозной терапии – это позволит только лишь временно заглушить симптомы, но не остановит разрушение прикрепления десен к зубам (которое будет протекать просто более бессимптомно).
1) Антисептические полоскания –
медикаментозное лечение воспаления десен обычно продолжается – 7-8 дней при гингивите и 10 дней при пародонтите. Нам потребуются – раствор антисептика для полоскания полости рта (обычно назначается хлоргексидин), а также противовоспалительный гель для десен. Обработка десен проводится 2 раза в день (утром и вечером), причем важно делать ее только после еды и последующей гигиены полости рта. Причем именно в такой последовательности, а не наоборот!
Таким образом, утром вы должны позавтракать, почистить зубы и далее прополоскать рот антисептическим раствором хлоргексидина. Для этого вы должны набрать в рот 10 мл раствора (примерно 1 глоток) и, ничего не сплевывая, прополоскать полость рта в течение полной 1 минуты. Далее сплюнуть раствор и ни в коем случае не споласкивать рот водой! Важный вопрос – эффективные концентрации хлоргексидина, и подробнее об этом вы можете прочитать по этой ссылке (в этой статье приводится аргументация и ссылки на клинические исследования).
2) Аппликации геля на десны –
сразу после полоскания нам необходимо нанести на десну специальный противовоспалительный гель. Лучшее лекарство от воспаления десен для этих целей – гель Холисал, который очень быстро справляется с воспалением, но он стоит порядка 470 рублей (за тубу 15 г). При этом на курс лечения гингивита вам потребуется 1 туба, а на курс лечения пародонтита – уже 2 тубы препарата. Если это дорого, то можно использовать гель Пародонтоцид, который безусловно слабее Холисала, но он неплохо сработает, если скомбинировать его с 0,2% хлоргексидином.
Гели Холисал и Пародонтоцид:
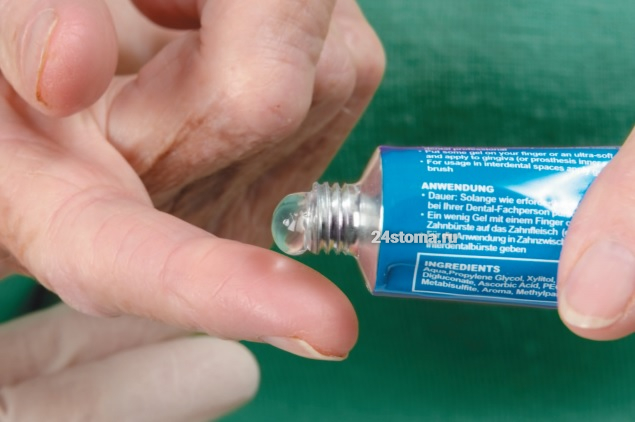
Т.е. сначала вы втираете небольшие порции геля в десневой край (при помощи легких массирующих движений), после чего – наносите гель уже без массажа и оставляете на десне. На десневой край со стороны неба/ языка можно нанести гель только 1 раз, втирая небольшие порции геля легкими массирующими движениями. Другой вариант нанесения геля – при помощи тонкого медицинского (стоматологического) шпателя или аппликатора. После нанесения геля желательно не пить как минимум 30 минут, а также вы не должны полоскать рот или принимать пищу – как минимум в течение 2-3 часов.
Важно : в процессе нанесения геля может активно выделяться слюна, но ее не нужно копить в полости рта или сплевывать. Слюну нужно проглатывать как вы это обычно и делаете. Вечером обработку повторить – в той же последовательности (ужин → гигиена полости рта → антисептическое полоскание → нанесение геля на десну). И так вы должны делать все 7-8, либо 10 дней – в зависимости от типа воспаления десен.
Важно:
- При гингивите воспалением охвачена только краевая часть десны, поэтому вышеуказанного противовоспалительного курса и предварительного удаления зубных отложений вполне достаточно для полного прекращения воспаления в деснах. Но чтобы воспаление не возникло снова – очень важно поддерживать правильную гигиену полости рта. Ниже по ссылке вы можете прочитать исчерпывающую информацию по формам гингивита и их лечению –
2. Локальное воспаление десны у 1-2 зубов –
В этом разделе мы расскажем – как снять воспаление десны, если оно возникло в области всего 1-2 зубов. Причинами такого ограниченного воспаления может быть, например, локализованная форма пародонтита или обострение хронического периодонтита зуба. Припухлость десны при локализованном пародонтите находится обычно в проекции межзубного промежутка, причем ближе к десневому краю (рис.9-10). Часто при осторожном нажатии на такую припухлость можно увидеть, что из под десны начинает выделять гной.
Припухлость десны при локализованном пародонтите: фото
Основными причинами локализованного в области 1-2 зубов пародонтита чаще всего являются следующие факторы:
Все вышеперечисленное является базовой терапией, направленной на устранение причинного фактора, вызвавшего воспаление. Далее, в зависимости от степени тяжести воспаления и степени разрушения костной ткани вокруг зуба – может проводиться кюретаж пародонтального кармана (с закладкой в костный карман синтетической костной ткани для того, чтобы попытаться восстановить уровень кости), курс противовоспалительной терапии, шинирование зуба и т.д.
Воспаление десны при периодонтите –
При локализованном пародонтите воспаление развивается в межзубном промежутке, в котором происходит образование пародонтального кармана за счет воспалительной резорбции кости. В свою очередь припухлость десны при обострении хронического периодонтита – уже связана с развитием гнойного воспаления у верхушки корня зуба (рис.13). В этом случае припухлость десны или свищ с гнойным отделяемым – будут находиться уже не ближе к десневому краю, а ближе к проекции на десну верхушки корня больного зуба.
Воспаление десны при периодонтите: фото
Причиной развития периодонтита (воспаления у верхушки корня зуба) является инфекция в корневых каналах. Периодонтит возникает либо в результате отсутствия своевременного лечения кариеса и пульпита зуба, либо при некачественном лечении зубов, особенно часто – при некачественном пломбировании корневых каналов. Воспаление десны при периодонтите обычно ограничено 1 причинным зубом, но при формировании гнойного абсцесса больших размеров – может распространяться на несколько зубов (рис.14).
Как снять воспаление десны при периодонтите –
для начала нужно удостовериться, что воспаление вызвано действительно развитием периодонтита. В этом нам поможет рентгеновский снимок, который мы сопоставим с данными визуального осмотра зубов. Внешне причинный зуб всегда будет иметь либо пломбу, либо кариозный дефект (хотя если кариес расположен в межзубном промежутке, то вы его можете и не заметить). А рентген позволит увидеть воспалительные изменения костной ткани в области верхушки корня зуба, а также качество пломбирования корневых каналов, если оно ранее проводилось.
Далее проводится лечение зуба. Если лечение корневых каналов в зубе ранее не проводилось, то сначала проводят удаление нерва и механическую обработку корневых каналов, после чего проводится лечение воспалительного очага у верхушки корня зуба при помощи специальных паст на основе гидроксида кальция. Далее проводится пломбирование корневых каналов гуттаперчей и восстановление коронки зуба пломбой или коронкой. Исчерпывающую информацию по лечению периодонтита читайте в статье:
Воспаление десен: ошибки пациентов
Работая пародонтологом, я наблюдал тысячи пациентов с воспалением десен, и в большинстве случаев пациенты приходили уже с тяжелыми формами заболевания и осложнениями, которых можно было бы и избежать (в случае своевременного обращения). В основном пациенты делают следующие ошибки:
1) Используют при развитии пародонтита или гингивита только антисептические полоскания и аппликации гелей на десны, но игнорируют необходимость снятия зубных отложений при помощи ультразвука на приеме у стоматолога. Такая ситуация приводит к хронизации воспаления, и если у пациента был только гингивит, то благодаря самолечению он превратится в пародонтит. Если же у пациента уже есть пародонтит – это грозит лишь утяжелением его формы, появлением подвижности зубов и создает угрозу необходимости их удаления.
4) Если у вас происходит периодическое припухание десны в области 1-2 зубов на фоне периодонтита, то тут противовоспалительная медикаментозная терапия (включая антибиотикотерапию) совершенно бесполезна. Воспаление в этом случае вызывается инфекцией в корневых каналах, и пока корневые каналы этого зуба не будут качественно запломбированы – воспаление никуда не денется.
Важно : поэтому очень важно понять, что лечение дома может быть эффективным – только в плане проведения курса противовоспалительной терапии при гингивите и пародонтите (после удаления зубных отложений у стоматолога). Также лечение дома может использоваться и для укрепления десен – в периоды между основными курсами противовоспалительной терапии, но в этом случае должны использоваться средства без содержания антисептиков и антибиотиков.
Побочные эффекты длительного применения антисептиков (самолечения) –
Источники:

Мы перезвоним – для Вас звонок бесплатный! Напишите свои имя и номер телефона, чтобы мы могли связаться с Вами.
Будем рады помочь Вам!
Рекомендуемые статьи
Воспаление десен — общее понятие, которое подразумевает и поверхностные, и глубокие воспалительные процессы. С этой проблемой в той или иной мере сталкивается каждый, и при отсутствии должного внимания к состоянию полости рта воспаление может привести к серьезным последствиям вплоть до потери здоровых зубов. Важно вовремя распознать не только начавшееся воспаление, но и оценить глубину его распространения, получить квалифицированную помощь стоматолога и предупредить осложнения.
Причины воспаления десен
Десна может воспалиться в силу разных причин. Самой распространенной из них является неправильная, нерегулярная гигиена полости рта. Скопление зубного налета и активное размножение патогенной флоры в результате этого приводит к воспалительным реакциям. Отказ от использования ополаскивателей и зубной нити, щетка с неподходящей щетиной — все это приводит к тому, что в межзубных промежутках остаются частицы еды, которые являются питательной средой для микроорганизмов.

Скопление мягкого налета в дальнейшем приводит к формированию твердых зубных отложений — зубного камня. Он способствует размножению бактерий, а острые края образований травмируют мягкие ткани, провоцируя реактивное воспаление.
Усугубить ситуацию могут и другие факторы:
- общее ослабление защитных сил организма: при системных заболеваниях, перенесенных операциях и инфекциях;
- снижение местных защитных сил в результате травмы: повреждение может быть связано с применением щетки с жесткой щетиной, наличием ортопедических и ортодонтических конструкций, острых краев пломб и коронок зубов;
- ослабление тканей в результате химического или термического ожога;
- нехватка витаминов D и группы В, а также других микронутриентов: это может быть связано как со скудным рационом, так и с нарушениями процесса усвоения витаминов и микроэлементов из пищи при болезнях желудочно-кишечного тракта;
- эндокринные патологии: сахарный диабет, нарушения функции щитовидной железы;
- вредные привычки: курение, употребление алкоголя;
- прием некоторых препаратов: оральных контрацептивов, средств для нормализации артериального давления, антидепрессантов, антибиотиков и пр.
Если воспалились десны, важно выяснить причины состояния. Обращаясь к стоматологу, расскажите ему об известных вам заболеваниях, перенесенных вмешательствах и полученных травмах. Устранение причины поможет предупредить рецидив заболевания в будущем.
Виды воспалений
Выделяют два вида воспалительных процессов в области десен — гингивит и пародонтит. Гингивит — поверхностное воспаление десен, при котором в патологический процесс не вовлекается зубодесневое соединение. Обычно речь идет о воспалении сосочков десен между зубами, при этом заболевание не опасно для самих зубов: оно не провоцирует их подвижность. Гингивит классифицируется следующим образом:
- десквамативный: характеризуется выраженной краснотой и заметным слущиванием верхнего слоя тканей воспаленной десны;
- гипертрофический: для этого вида характерно увеличение размеров зубодесневых сосочков, их цвет может варьироваться от красного до синюшного. Степень тяжести определяется объемами разрастания десны — она может закрывать более половины высоты коронок зубов. Часто встречается у подростков, беременных женщин;
- атрофический: в отличие от гипертрофического, этот вид гингивита характеризуется уменьшением объема тканей десны;
- язвенный: этот воспалительный процесс отличает наличие сильного зуда и появление язв на деснах;
- острый некротизирующий: записан в МКБ отдельно. Причиной такого воспаления выступает бактериальная инфекция. Заболевание сопровождается отмиранием тканей межзубных сосочков;
- острый катаральный: это один из самых распространенных видов гингивита, для которого характерны краснота, отечность и кровоточивость десен.
Отсутствие своевременной помощи может повлечь переход острого воспаления в хроническую форму, а также привести к развитию пародонтита. Пародонтит отличается от гингивита тем, что в воспалительный процесс вовлекаются глубоко расположенные ткани, связывающие корни зубов и костную структуру. При этом десна может отслаиваться от зуба, формируя зубодесневой карман, где скапливаются остатки пищи и мягкий налет, что усугубляет ситуацию. Осложнениями пародонтита являются гнойные процессы и подвижность зубов с высоким риском их выпадения.
И гингивит, и пародонтит могут быть локальными и генерализованными. В первом случае воспаление ограничивается определенным участком, во втором — охватывает все зубы челюсти. Местное ограниченное воспаление чаще всего связано с травмой, общее — с действием других неблагоприятных факторов.
Основные проявления и симптомы
Распознать воспаление десны несложно. Могут появляться следующие симптомы:
- краснота, отечность десен;
- повышенная чувствительность мягких тканей;
- кровоточивость, связанная с ослаблением мелких кровеносных сосудов;
- характерная рыхлая поверхность десен;
- неприятный запах изо рта.
Есть и специфические проявления: при запущенном пародонтите появляются гнойные выделения, может подниматься температура тела. При язвенном гингивите заметны изъязвления на поверхности мягких тканей. Атрофический гингивит может привести к обнажению шеек зубов и появлению повышенной чувствительности к холодной и горячей пище.
Особенности диагностики
Если на десне наблюдается воспаление, необходимо обратиться к стоматологу. Лечением заболеваний пародонта занимается пародонтолог, однако диагностировать многие воспалительные заболевания десен и оказать первую помощь может стоматолог-терапевт. Диагностика включает в себя несколько основных методов:
- Визуальный осмотр. Врач оценит внешнее состояние десен, а также может обнаружить причины воспаления: кариозные полости, трещины и сколы эмали, неправильно установленные конструкции.
- Опрос: специалист соберет анамнез, задаст вопросы об образе жизни, перенесенных заболеваниях, общем состоянии здоровья.
- Инструментальные исследования. При наличии пародонтальных карманов обязательно измеряется их глубина, для этого применяется зондирование. С помощью пинцета врач определит подвижность зубов.
- Рентгенография, ортопантомография. Эти методы применяются для определения степени тяжести пародонтита, глубины патологического процесса. Врач также может убедиться в отсутствии или наличии осложнений гнойных процессов, например периодонтита.
Иногда целесообразно выполнение бактериологических посевов, чтобы определить, какой возбудитель спровоцировал воспаление. Метод предусматривает выявление чувствительности к антибиотикам.
Методы лечения
Схема лечения десен разрабатывается индивидуально, в зависимости от выявленного заболевания, общего самочувствия и степени выраженности патологии. Есть несколько методов терапии, которые можно условно разделить на местные и системные способы воздействия.
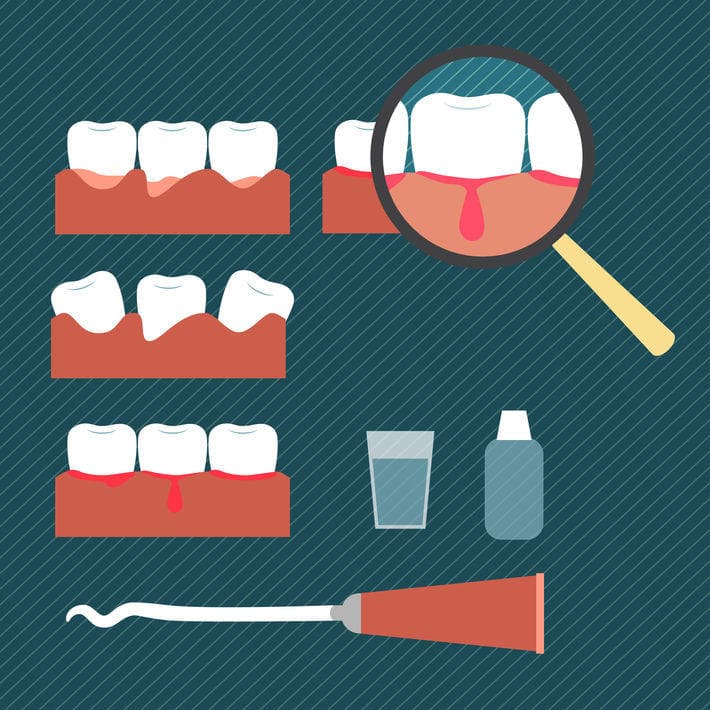
Полоскание рта
Стоматологи приветствуют полоскание полости рта как способ профилактики заболеваний, но средства, используемые в лечебных целях, отличаются по составу и действию. Полоскание позволяет решить ряд задач: удалить остатки пищи и мягкий зубной налет, уменьшить выраженность неприятных симптомов, помешать болезнетворным организмам размножаться. Лучше использовать аптечные средства, чем готовить растворы самостоятельно. Врач может назначить один из следующих растворов:
- на основе хлоргексидина;
- на основе растительных противомикробных компонентов;
- препараты с добавлением этилового спирта: используются с осторожностью, только в разбавленном виде.
Самостоятельное приготовление растворов сопряжено с определенными сложностями: труднее рассчитать дозировку и обеспечить нужную концентрацию веществ, хранить готовое средство не рекомендуется — каждый раз придется готовить свежую порцию. С учетом частоты полосканий до 4−6 раз в сутки, выполнять последнюю рекомендацию будет непросто. Однако иногда воспользоваться отварами трав можно: применяются ромашка, календула, шалфей, кора дуба. Важно помнить, что на растительные компоненты возможны аллергические реакции, а кора дуба при длительном применении может вызывать изменения оттенка эмали зубов. Также нужно согласовать применение выбранного средства с врачом.
Местные средства: мази, гели
Если полоскание предусматривает краткосрочное воздействие на ткани, то нанесение мазей и гелей позволяет добиться более продолжительного воздействия. Большинство аптечных средств не обладают выраженным системным действием. Такие лекарства от воспаления десен бывают нескольких видов:
Большинство средств являются комбинированными: сочетают в себе сразу несколько компонентов, что позволяет упростить и ускорить процесс лечения.
Зубные пасты
Зубные пасты не являются самостоятельным способом лечения воспалительных заболеваний десен. Однако во многих случаях целесообразно использовать их дополнительно к основному курсу терапии. В состав паст могут входить следующие компоненты:
- экстракты трав с противовоспалительным и иммуномодулирующим эффектом: экстракты ромашки, шалфея, прополиса, эхинацеи и пр.;
- минеральные соли;
- противокариозные компоненты;
- гексэтидин — антисептик.
Абразивные частицы в таких пастах отсутствуют или имеют крайне малые размеры. Это позволяет мягко очищать зубы без травмирования поверхности эмали и мягких тканей. Использовать противовоспалительные зубные пасты на постоянной основе не рекомендуется, их можно применять до 4−6 недель.
Препараты системного действия
Чем именно медикаментозно лечить воспаление десен, порекомендует врач. В некоторых случаях местного воздействия недостаточно, и специалист может назначить лекарственные средства для приема внутрь. Основные группы препаратов:
- Антибактериальные препараты. Используются при генерализованных формах воспаления, обычно при пародонтите. Антибиотики широкого спектра действия применяют при неуточненной инфекции, узкого — при выполнении определенных бактериологических исследований и наличии точной информации о возбудителе патологии.
- Противогрибковые средства. Применяются в случае грибковой инфекции полости рта.
- Иммуномодуляторы. Врач может порекомендовать их как самостоятельное средство или в составе комплексной терапии.
- Антигистаминные лекарства. Позволяют снять отек, купировать аллергические реакции, предупредить возникновение нежелательных реакций на другие лекарственные средства.
В качестве дополнения к основному курсу лечения может быть назначен прием витаминно-минеральных комплексов.
Лечебно-профилактические мероприятия в клинике
Если десна воспалилась после лечения зуба, установки коронки или другой конструкции, можно обратиться к своему лечащему врачу. Во многих случаях коррекция пломбы или коронки, шлифовка и полировка позволяют устранить причину воспалительной реакции. В случаях, когда воспаление возникает не сразу после стоматологических процедур или реакция генерализованная, необходимо посетить пародонтолога. Что может порекомендовать врач? Возможные варианты:
Обычно курс физиотерапии состоит не менее чем из 5 сеансов.
Способы профилактики
Чтобы свести к минимуму риск воспаления десен, важно пользоваться подходящей зубной пастой и щеткой, а также не отказываться от применения зубной нити. Дважды в год рекомендовано проходить профессиональную гигиену. Ее можно сочетать с плановыми осмотрами у врача-стоматолога. При выявлении заболеваний зубов необходимо как можно скорее приступить к их лечению.
Если недуг уже проявил себя, важно правильно подбирать средства от воспаления десен. Многие пациенты прибегают к народным методам лечения: полосканиям солевыми и содовыми растворами или отварами лекарственных трав. Но важно помнить, что некоторые способы не только малоэффективны, но и таят в себе опасность. Так, при воспалительных процессах любого типа следует избегать прогревающих процедур, использования настоек на спирту, средств, которые могут вызвать ожог слизистых.
Читайте также:

