Все о вирусной нагрузке печени
Обновлено: 15.04.2024
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Цирроз печени: причины появления, симптомы, диагностика и способы лечения.
Определение
Причины возникновения цирроза печени
Основные причины возникновения цирроза печени – вирусные гепатиты B, C, D и алкогольные поражения печени (особенно тяжело протекают сочетанные алкогольно-вирусные циррозы). Кроме того, цирроз может развиваться в результате воздействия промышленных ядов и лекарственных средств, стать исходом неалкогольной жировой болезни печени, возникать при поражении желчных протоков (первичного билиарного цирроза, муковисцидоза), при иммунных нарушениях (аутоиммунном гепатите, первичном склерозирующем холангите), быть следствием наследственных заболеваний (гемохроматоза, болезни Вильсона–Коновалова, недостаточности альфа-1антитрипсина), болезни Банти, застойной сердечной недостаточности. К циррозу могут приводить инфекционные заболевания (например, шистосомоз, сифилис, эхинококкоз).
Их гибель запускает воспалительный процесс, в условиях которого на месте погибших клеток формируется соединительная ткань, что приводит к структурной деформации печени. Из-за разрастания соединительной ткани нарушается внутрипеченочный кровоток, а в ткани печени формируются узлы, что в конечном итоге обуславливает печеночную недостаточность.
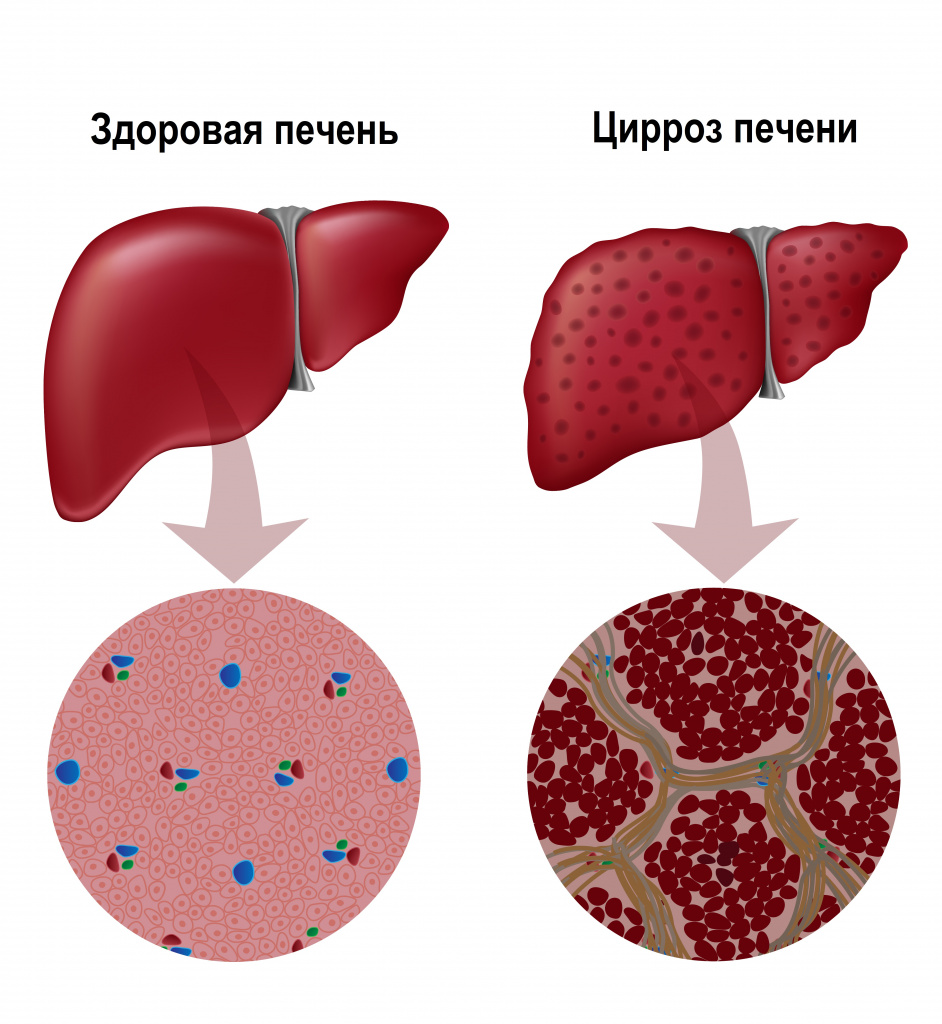
Классификация заболевания
- мелкоузловой цирроз (с узлами диаметром до 3-5 мм) - развивается, например, при алкогольном поражении печени;
- крупноузловой цирроз (с узлами до 2-3 см) – развивается при вирусных гепатитах В и С.;
- смешанный цирроз.
- активный, или прогрессирующий,
- неактивный.
- компенсированный цирроз,
- субкомпенсированный цирроз,
- декомпенсированный цирроз.
- класс А (Child A) — 5–6 баллов,
- класс B (Child B) — 7–9 баллов,
- класс C (Child C) — 10–15 баллов.
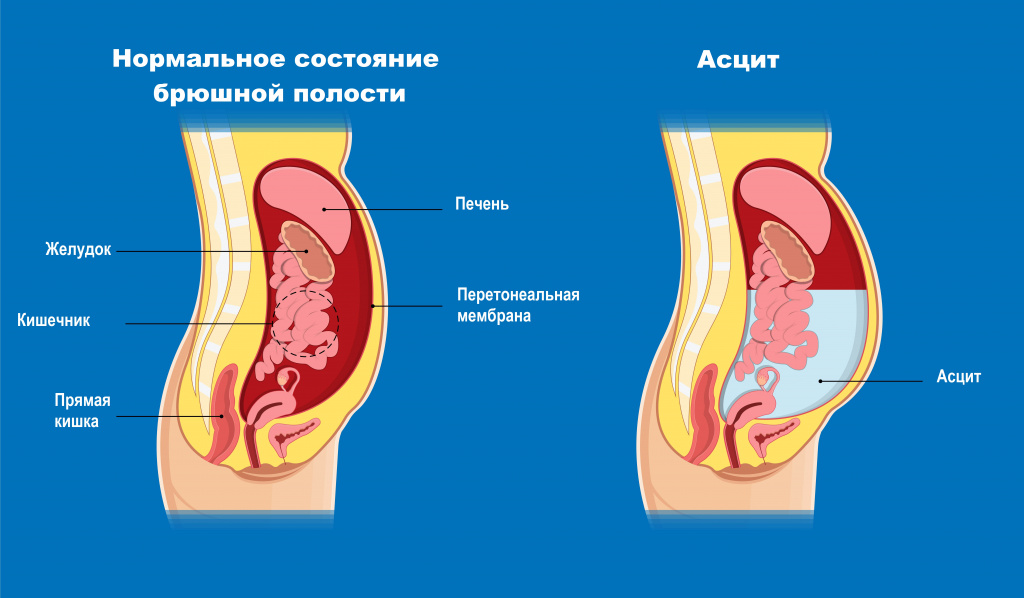
Самыми специфичными симптомами при поражениях печени являются: окрашивание кожи и слизистых в желтый цвет (желтуха), портальная гипертензия, асцит, печеночная энцефалопатия.
Желтый оттенок кожи и слизистых возникает, когда в крови накапливается слишком много билирубина – пигмента, входящего в состав желчи. При циррозе желтуха связана с повреждением гепатоцитов - так называемая паренхиматозная желтуха. При такой желтухе поврежденные клетки печени не могу захватывать из крови билирубин, связывать его с глюкуроновой кислотой и выделять в желчные пути, вследствие чего в крови повышается уровень непрямого билирубина. Возможно и обратное всасывание билирубина в кровеносные сосуды из желчных протоков с повышением в крови уровня прямого билирубина. При повышении содержания желчных кислот в крови нервные окончания раздражаются, и больных беспокоит сильный зуд.
Асцит (патологическое накопление жидкости в брюшной полости) - обязательный симптом декомпенсированного цирроза.
При печеночной недостаточности орган не может выполнять свою дезинтоксикационную функцию, и накапливающиеся токсины начинают оказывать неблагоприятное воздействие на мозг. Кроме того, могут формироваться функциональные или органические шунты между системами портального и общего кровообращения, что ведет к проникновению токсических продуктов кишечного происхождения в головной мозг. В результате возникают различные нервно-психические расстройства - печеночная энцефалопатия.
Развитие печеночной энцефалопатии при циррозе печени - наиболее тяжелое и прогностически неблагоприятное осложнение.
Врачи называют четыре стадии печеночной энцефалопатии:
- на 1-й стадии нарушается сон (появляется сонливость днем и бессонница ночью, кроме того, могут наблюдаться депрессия, раздражительность, эйфория, беспокойство, снижается способность к логическому мышлению, счету);
- на 2-й стадии сонливость нарастает и переходит в летаргию, наблюдается апатия, агрессия;
- на 3-й стадии присоединяется дезориентация во времени и пространстве, нарастает спутанность сознания;
- стадия 4 – кома: характеризуется отсутствием сознания и реакции на болевые раздражители.
Большинство клинических вариантов печеночной энцефалопатии потенциально обратимы – после трансплантации печени признаки энцефалопатии не рецидивируют.
Кроме того, при циррозе могут наблюдаться следующие симптомы:
- утолщение дистальных фаланг пальцев;
- изменение оттенка ногтевой пластины с ее помутнением;
- покраснение ладонной поверхности кистей, реже - стоп;
- расширение капилляров в области лица или тела;
- увеличение размеров молочных желез у лиц мужского пола с одновременным уменьшением яичек.
Лабораторная диагностика цирроза печени может включать:
-
общий анализ крови с определением уровня тромбоцитов;
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Данные, приведенные в статье, были получены в исследовании оригинального препарата энтекавира (Бараклюд ® ). Применение несертифицированных противовирусных средств может угрожать вашему здоровью, привести к возникновению мутантных штаммов вируса гепатита В и неэффективности дальнейшей терапии.
Описан клинический пример, демонстрирующий обратное развитие фиброза печени на фоне трехлетней терапии энтекавиром у больного хроническим гепатитом В с исходом циррозом печени.
Ключевые слова: хронический гепатит В, цирроз печени, противовирусная терапия, энтекавир.
Для корреспонденции:
Знойко Ольга Олеговна – д-р мед. наук, профессор кафедры инфекционных болезней и эпидемиологии МГМСУ им. А.И. Евдокимова Минздравсоцразвития России
Адрес: 127473, Москва, ул. Делегатская, д. 20/1
Из анамнеза: по данным амбулаторной карты районной поликлиники в 2006 г. пациент жалоб не предъявлял, было зафиксировано повышение активности АлАТ до 94 Ед/л на фоне злоупотребления алкоголем (2–3 раза в неделю по 300–400 г крепких алкогольных напитков – виски, водка). В то время пациент не был обследован на наличие в крови маркеров вирусных гепатитов. Парентеральный анамнез: переливания крови, оперативные вмешательства и травмы отрицает. В 2007 г. однократно был донором крови. Сопутствующие заболевания: псориаз.
Таким образом, результаты клинико-лабораторного и инструментального обследования в 2009 г. указывали на необходимость проведения клиницистом дифференциальной диагностики между острым гепатитом В без дельта-агента, обострением хронического гепатита В без дельта-агента и циррозом печени смешанной этиологии (HBV + алкоголь). В данном случае, учитывая отсутствие данных о продолжительности HBsAg-емии, для постановки правильного клинического диагноза необходимо было динамическое наблюдение и обследование пациента. Также пациенту рекомендован полный отказ от приема алкоголя.
Данные динамического лабораторного обследования пациента С. представлены в табл. 1.
Таблица 1. Данные динамического лабораторного обследования пациента С.
Показатель
Дата
26.03.09
28.04.09
12.05.09
23.06.09
Тромбоциты, 10х 9 /л
Несмотря на снижение активности АлАТ и АсАТ в крови до 1,5 от верхней границы нормы у пациента были зарегистированы повышение уровня вирусной нагрузки до 4,0х10 7 МЕ/мл и стойкая тромбоцитопения (по данным клинического анализа крови). По результатам фиброэластометрии (фиброскан) 23.06.09 выявлена 4-я стадия фиброза печени (медиана эластичности – 46,4 кПа). Учитывая данные динамического наблюдения, по результатам консилиума пациенту назначена противовирусная терапия стандартным интерфероном (ИФН-?-2а) в дозе 3 млн Ед ежедневно в течение 1 мес, а затем – в той же дозе через день. Больной получал назначенную противовирусную терапию в течение 3 мес, но плохо ее переносил: у в течение всего периода лечения у него отмечался субфебрилитет, снизилась работоспособность, обострился псориаз. На фоне противовирусной терапии не отмечено снижения уровня виремии (3,8х10 7 МЕ/мл), активность АлАТ и АсАТ в крови сохранялась на прежнем уровне (до 1,5-кратного превышения верхней границы референсного значения), усугубилась тромбоцитопения (65 000 х10 9 /л), в связи с чем 02.10.09 ИФН-?-2а был отменен. В октябре 2009 г. повторно выполнена фиброэластометрия, по результатам которой также диагностирована 4-я стадия фиброза печени, однако медиана эластичности уменьшилась до 22 кПа.
Динамическое наблюдение в течение 6 мес показало, что у больного имеет место хроническая HBV-инфекция (сохраняющаяся HBsAg-емия в течение 6 мес). Очевидно, что в марте 2009 г. при первичном обнаружении HBsAg в крови у больного была клинико-лабораторная картина ферментативного обострения на фоне уже имеющегося к тому времени хронического гепатита В с исходом в цирроз печени. Данное заключение подтверждается наличием стойкой тромбоцитопении в течение 6 мес и результатами фиброэластометрии с интервалом в 4 мес. Изменения показателей медианы эластичности печени по данным фиброэластометрии можно объяснить стихающим воспалительным процессом в печени, о чем говорит снижение активности АлАТ и АсАТ в крови за 7 мес наблюдения. Это согласуется с данными исследований, показавших четкую связь между активностью печеночных трансаминаз и показателями эластичности печени по результатам фиброэластометрии [1–3].
Таким образом, к октябрю 2009 г. у пациента диагноз цирроза печени (класс А по Чайлд-Пью) в исходе хронического гепатита В на фоне злоупотребления алкоголем не вызывал сомнения. По рекомендациям Европейской Ассоциации по изучению печени, больным хроническим гепатитом В с исходом в цирроз печени рекомендовано лечение нуклеозидными аналогами с высоким барьером к развитию резистентности (энтекавир, тенофовир) на фоне динамического контроля уровня вирусной нагрузки HBV для предупреждения прогрессии цирроза печени в стадию декомпенсации и уменьшения риска развития гепато-целлюлярной карциномы [4]. При этом в рекомендациях указано, что у больных хроническим HBе-негативным гепатитом В с исходом в цирроз печени терапия должна быть долгосрочной, возможно пожизненной. В соответствии с данными рекомендациями пациенту предложено лечение энтекавиром (бараклюдом) в дозе 0,5 мг, от которого он отказался в октябре 2009 г., так как планировал зачатия ребенка.
В декабре 2009 г. в связи с ухудшением самочувствия (слабость, снижение работоспособности) обратился к инфекционисту. С 26.01.10 назначен энтекавир (бараклюд) в дозе 0,5 мг ежедневно 1 раз в сутки. На фоне проводимой терапии в течение 11 мес отмечено снижение уровня ДНК HBV до неопределяемого, увеличение количества тромбоцитов крови при сохраняющемся волнообразно повышенном уровне активности АлАТ и АсАТ в диапазоне от нормального до 1,5-кратного превышения верхней границы референсного значения (табл. 2).
Таблица 2. Данные динамического лабораторного обследования пациента С.
Показатель
Дата
19.01.10
23.04.10
18.08.10
15.09.10
23.11.10
Тромбоциты, 10х 9 /л
На протяжении проводимой противовирусной терапии не было выявлено мутаций в позициях 169, 173, 180, 184, 202, 204, 233, 236 и 250 RT-домена гена полимеразы вируса гепатита В, которые могут обусловливать возникновение устойчивости вируса к энтекавиру.
Данный клинический пример демонстрирует, что в результате долгосрочной (в течение 3 лет) терапии энтекавиром произошло значительное уменьшение выраженности фиброза печени на фоне положительной динамики клинико-лабораторных показателей, включая нормализацию количества тромбоцитов крови. Однако учитывая повышенную активность АлАТ, наличие минимального уровня виремии, сохраняется угроза обострения хронического гепатита В с нарастанием вирусной нагрузки. Пациенту рекомендовано контролировать активность АлАТ и АсАТ в крови каждые 2 нед. Очередной контроль уровня ДНК HBV – через месяц. Учитывая, что на фоне отмены терапии бараклюдом вероятность рецидива заболевания достаточно велика, пациенту рекомендовано возобновить лечение, как только будет решен вопрос с зачатием ребенка. Риска развития резистентности к терапии бараклюдом в данном случае нет, так как исходно мутаций резистентности к препарату выявлено не было, а терапию другими нуклеозидными аналогами пациент не получал.
Литература
1. Coco B., Oliveri F., Maina A.M., Ciccorossi P., Sacco R., Colombatto P., Bonino F., Brunetto M.R. Transient elastography: a new surrogate marker of liver fibrosis influenced by major changes of transaminases. J. Viral. Hepat. 2007; 14(5): 360–369.
2. Arena U., Vizzutti F., Corti G., Ambu S., Stasi C., Bresci S., Moscarella S., Boddi V., Petrarca A., Laffi G., Marra F., Pinzani M. Acute viral hepatitis increases liver stiffness values measured by transient elastography. Hepatology 2008; 47(2): 380–384.
3. Sagir A., Erhardt A., Schmitt M., Haussinger D. Transient elastography is unreliable for detection of cirrhosis in patients with acute liver damage. Hepatology 2008; 47(2): 592–595.
4. EASL clinical practice guidelines: Management of chronic hepatitis B virus infection. J. Hepatol. 2012; 57(1): 167–185. Epub 2012 Mar 20.
5. Enomoto M., Mori M., Ogawa T., Fujii H., Kobayashi S., Iwai S., Morikawa H., Tamori A., Sakaguchi H., Sawada A., Takeda S., Habu D., Shiomi S., Kawada N. Usefulness of transient elastography for assessment of liver fibrosis in chronic hepatitis B: Regression of liver stiffness during entecavir therapy. Hepatol. Res. 2010; 40(9): 853–861.
6. Chang T.T., Liaw Y.F., Wu S.S., Schiff E., Han K.H., Lai C.L, Safadi R., Lee S.S., Halota W., Goodman Z., Chi Y.C., Zhang H., Hindes R, Iloeje U, Beebe S, Kreter B. Long-term entecavir therapy results in the reversal of fibrosis/cirrhosis and continued histological improvement in patients with chronic hepatitis B. Hepatology 2010; 52(3): 886–893.
7. Schiff E.R., Lee S.S, Chao Y.C., Kew Yoon S., Bessone F., Wu S.S., Kryczka W., Lurie Y., Gadano A., Kitis G., Beebe S., Xu D., Tang H., Iloeje U. Long-term treatment with entecavir induces reversal of advanced fibrosis or cirrhosis in patients with chronic hepatitis B. Clin. Gastroenterol. Hepatol. 2011; 9(3): 274–276.
Сведения об авторах:
Дудина Кристина Рубеновна – канд. мед. наук, ассистент кафедры инфекционных болезней и эпидемиологии МГМСУ им. А.И. Евдокимова Минздравсоцразвития России
Сафиуллина Наиля Ханифовна – канд. мед. наук, ассистент кафедры инфекционных болезней и эпидемиологии МГМСУ им. А.И. Евдокимова Минздравсоцразвития России
Карандашова Инга Вадимовна – канд. биол. наук, старший научный сотрудник Центрального НИИ эпидемиологии Роспотребнадзора
Чуланов Владимир Петрович – канд. мед. наук, заведующий научно-консультативным клинико-диагностическим центром Центрального НИИ эпидемиологии Роспотребнадзора, руководитель Референс-центра по мониторингу за вирусными гепатитами Роспотребнадзора
Вирусный гепатит С является одной из главных причин хронических заболеваний печени. Первичная диагностика гепатита С осуществляется путем определения антител к белкам вируса гепатита С (ВГС) в сыворотках с использованием широко представленных на рынке тест-систем для иммуноферментного анализа (ИФА). Положительные результаты, полученные при скрининге сывороток, несут информацию о самом факте инфицирования, однако серологические методы не позволяют разграничить разрешившуюся острую инфекцию от хронического заболевания, а также оценить эффективность антивирусной терапии. В связи с этим для установления диагноза и характеристики активности хронического гепатита наряду с комплексным клиническим обследованием пациентов проводятся вирусологические исследования, направленные на определение прямых маркеров ВГС - РНК и вирусспецифических белков.
Патогенез гепатита С остается во многом неясным. До сих пор не существует однозначного ответа на вопрос, как присутствие вируса в организме влияет на развитие заболевания. Во многом это обусловлено тем, что исследователи этой проблемы получают противоречивые результаты. В этом обзоре мы постарались коротко изложить существующие в настоящее время опубликованные данные и результаты собственных исследований, касающиеся связи между присутствием РНК и белков ВГС в организме больных и активностью хронического гепатита С.
Для изучения распределения РНК вируса гепатита С в различных органах и тканях инфицированного организма применяют методы полимеразной цепной реакции с этапом обратной транскрипции (ОТ-ПЦР), гибридизации in situ, ПЦР in situ. Вирусные белки выявляют либо с помощью поликлональных сывороток, либо с помощью моноклональных антител.
Для оценки влияния вирусной нагрузки на активность хронического гепатита С, которая может варьировать от минимальных гистологических изменений в печени до случаев цирроза и гепатокарциномы, используют различные варианты количественного и полуколичественного методов ОТПЦР. Активность патологического процесса в печени оценивают по уровню активности фермента аланинаминотрансферазы (АЛТ), индексу гистологической активности (ИГА). Стадию заболевания характеризуют, используя гистологический индекс склероза (ГИС). Гистологический диагноз (ИГА и ГИС) ставится на основании морфологического изучения биопсийного материала печени и выражается в баллах в соответствии с международной классификацией (DesmetV.J. et al., 1994).
По данным ряда исследователей, репликация вируса возрастает по мере прогрессирования болезни (Cho S.W. et al., 1996), и более высокий уровень виремии коррелирует с более серьезным повреждением печени (Gretch D. et al., 1994). При исследовании парафиновых срезов печени Dries V. с соавт. (1999) отмечали более частое выявление РНК В ГС в печени пациентов с высоким уровнем воспалительной активности по сравнению со случаями, при которых повреждения печени были минимальны. По мнению авторов, это связано с тем, что вирусная нагрузка клеток печени может определять воспалительно-некротическую реакцию (Dries V. et al., 1999). По данным Jamal M.M. с соавт. (1999), у пациентов с постоянно нормальным уровнем АЛТ наблюдается значительно более низкий уровень РНК ВГС в печени, чем у больных с повышенным уровнем АЛТ. Adinolfi L.E. с соавт. (1998) указывают, что у пациентов с циррозом печени уровень РНК в печени превышает таковой у пациентов с низким уровнем ИГА (1-4). Наиболее высокий уровень РНК ВГС в печени наблюдается у больных с ИГА>8 (Adinolfi L.E.etal., 1998).
В противоположность этому большинство исследователей сходятся на том, что прямая связь между количеством РНК ВГС в организме (как в печени, так и в периферической крови) и степенью активности патологического процесса отсутствует (BallardiniG.etal., 1997, McGuinnesP.H. et al., 1996, Negro F. et al., 1998, 1999, Rodriguez-Inigo E.et al., 1999, Sugano M. et al., 1995). Поданным этих авторов, присутствие вируса в организме и уровень вирусной РНК не коррелируют со значениями ИГА, ГИС или АЛТ. Есть данные об уменьшении уровня вирусной РНК в печени при прогрессировании хронического гепатита С (Di MartinoetaL, 1997).
Результаты, полученные в нашей лаборатории, согласуются с последней концепцией: при исследовании материалов (ткани печени, сыворотки и лимфоцитов периферической крови) от 75 пациентов с хроническим гепатитом С не было обнаружено достоверных отличий между частотой выявления РНК ВГС у больных с различной активностью заболевания (Лакина Е.И. и др., 2000). При проведении нами количественного анализа уровня РНК ВГС в сыворотке крови больных ХГС (Amplicor Monitor Test, v.2.0., "Roche Diagnostics") также не выявлено значимой корреляции между показателями ИГА, ГИС, АЛТ и уровнем виремии.
В настоящее время в литературе активно обсуждается вопрос о роли лимфоцитов в развитии ВГС-инфекции. Результаты выявления РНК ВГС в мононуклеарах периферической крови больных гепатитом С, полученные разными исследователями, варьируют в широких пределах. Так, по данным одних авторов, РНК ВГС в мононуклеарах периферической крови встречается у 24% больных (Young K.S. et al., 1993), по данным других - у всех (100%) обследованных (MellorG. et al., 1998, OkumuraA. et al., 1998). Согласно нашим данным, РНК ВГС в лимфоцитах периферической крови выявляется в 64% случаев. Связи между наличием ВГС в лимфоцитах и активностью гепатита С не обнаружено.
Zignego A.L. с соавт. (1995) показали, что РНК вируса чаще встречается в клетках крови пациентов с более серьезными повреждениями печени. Для объяснения существования этой связи авторы предположили, что активная инфекция различных субпопуляций клеток, вовлеченных в иммунный ответ хозяина, может нарушать их функцию, приводя к персистенции ВГС и развитию хронических повреждений печени. Частое обнаружение РНК ВГС в периферических мононуклеарах больных с хроническими повреждениями печени может объясняться тем, что при длительной ВГС-инфекции клеток печени происходит увеличение пула инфицированных лимфоидных клеток путем передачи от клетки к клетке (Zignego et al., 1995). Показано, что инфицированные лимфоидные клетки могут быть причиной заражения здоровой печени, пересаженной в организм ВГС-инфицированного пациента (Feray С. et al., 1992). Внепеченочный резервуар инфекции может также служить источником реактивации болезни после прекращения интерферонотерапии (Gil В. et al., 1993).
При изучении вопроса о том, насколько уровень вируса в сыворотке отражает его количество в печени, данные исследователей расходятся. Тогда как одни авторы выявляют корреляцию между присутствием геномной РНК в печени и уровнем виремии (De Moliner L. et al., 1998, Mc Guinnes P.H. et al., 1996, Negro F. et al., 1999), другие (Ballardini G. et al., 1997) подобную связь отрицают. Martin с соавт. (1998) указывают на существование корреляции между количеством РНК ВГС в печени и в сыворотке крови, но не в периферических мононуклеарах. В работе Sugano M. с соавт. (1995) сообщается о положительной корреляции между уровнем РНК ВГС в печени и сыворотке крови до лечения интерфероном. После интерферонотерапии корреляция между количеством РНК в печени и в сыворотке не была обнаружена. Подсчет инфицированных клеток в печени после проведения гибридизации in situ показал, что число клеток, содержащих РНК ВГС, может колебаться от 4,8% до 87,6% у разных больных, и уровень виремии прямо зависит от числа инфицированных клеток в печени (Gosalvez J. et al., 1998, Lau G.K.K. et al., 1994, Rodriguez-Inigo E. et al., 1999). При сопоставлении частоты выявления РНК ВГС в печени и в сыворотке крови нами были получены результаты, согласно которым примерно в трети случаев возникает ситуация, когда при наличии вируса в печени РНК ВГС в сыворотке не выявляется: частота выявления РНК ВГС в печени составляет 86%, в сыворотке крови -51%. Эти результаты согласуются с данными других авторов (Haydon G.H. et al.„ 1998, Seidi S. et al., 1999). Например, в работе Haydon G.H. с соавт. (1998) геномная РНК ВГС выявлена в клетках печени 10 из 12 пациентов, негативных по этому показателю в сыворотке.
Жизненный цикл ВГС включает образование репликативных (минус-) цепей РНК, которые служат матрицей для образования геномных молекул. Частота выявления репликативной формы РНК ВГС по данным одних исследователей составляет 35% случаев (Gastaldi M. et al., 1995), тогда как по данным других до 100% (Okabe M. et al., 1997, Sansonno D. et al., 1997, Chang M. et al., 2000). Существенное расхождение данных может объясняться трудностями, возникающими при определении минус-РНК, так как количество негативных цепей РНК на один (lanford R.E. et al., 1995) - три (Mellor J. et al., 1998) порядка ниже, чем +РНК. Это объясняется тем, что одна молекула -РНК может служить матрицей для синтеза нескольких геномных молекул.
Среди исследователей нет единого мнения о том, насколько репликация вируса связана с процессами повреждения печени и выходом вирусных частиц в периферическую кровь (De Moliner L. et al., 1998. Negro F. et al., 1999). По данным Negro F. с соавт. (1998, 1999), использовавших полуколичественный метод PCR, нет строгой связи между вирусной репликацией и уровнем виремии. Согласно полученным нами данным, репликация вируса в печени сопровождается большей частотой выявления РНК ВГС в сыворотке крови, однако достоверной корреляции между этими параметрами не обнаружено. Несоответствие между количеством выявленных геномной и репликативной форм РНК ВГС в печени и уровнем виремии может быть следствием ряда причин: 1 - элиминации вируса из сыворотки с помощью специфических антител; 2 - поступления ВГС в периферическую кровь не только из печени, но и из других органов и тканей; 3 - нарушения процесса высвобождения вируса из клеток печени под действием лекарственных средств или других факторов (Negro F. et al., 1998). Опыты, проведенные в нашей лаборатории, не выявили достоверной корреляции между частотой встречаемости минус-РНК ВГС в печени и степенью поражения печеночной ткани (Лакина Е.И. и др., 2000). Это согласуется с предположением, что вирус может реплицироваться, не вызывая серьезных повреждений в ткани печени (Negro F. et al., 1998). Однако есть данные о возможном участии вирусной репликации в развитии цитопатического эффекта (Chang M. et al., 2000, Tsutsumi M. et al., 1994). С помощью метода гибридизации in situ показано, что клетки, содержащие репликативную форму РНК вируса, локализованы преимущественно в очагах поражения печени (Tsutsumi M. et al., 1994). Обнаружена достоверная корреляция между количеством гепатоцитов, содержащих репликативную форму РНК ВГС, и степенью воспаления печени. Следует отметить, что для геномной РНК ВГС авторы такой связи не выявили (Chang M. et al., 2000).
Согласно мнению большинства исследователей, хотя печень и является главным органом, где происходит вирусная репликация, ВГС может реплицироваться в периферических мононуклеарах, лимфатических узлах, поджелудочной железе, в меньшей степени - в костном мозге, селезенке, щитовидной железе и надпочечниках (Lerat Н. et al., 1996, Okumura A. et al., 1998, Gowans E.J., 2000, Grovatto M. et al., 2000, Radkoowski M. et al., 2000).
Наряду с определением РНК, перспективным методом изучения активности вирусной репродукции является выявление вирусных белков непосредственно в тканях с помощью иммуногистохимических методов (ИГХ). В качестве иммунных реагентов для детекции антигенов ВГС используются как моноклональные антитела (Ballardini G. et al., 1995, Gonzalez-Peralta R.P. et al., 1994, Noun-Aria K.T et al., 1995, Sansonno D. et al., 1995, Nayak N.C., SatharS.A., 1999), так и поликлональные антисыворотки, полученные от экспериментально иммунизированных животных (Gonzalez-Peralta R.P. et al., 1994, Tsutsumi M. et al., 1994) или больных хроническим гепатитом С людей (Ballardini G. et al., 1995, Nouri-Aria K.T. et al., 1995).
Большой интерес представляет вопрос о связи экспрессии вирусных белков с активностью патологических процессов в печени. Согласно большинству исследований, число гепатоцитов, содержащих вирусные антигены, не коррелирует ни со степенью гистологических изменений в печени, ни с показателями биохимической активности (Gonzalez-Peralta R.P. et al., 1994, Nayak N.C., Sathar S.A., 1999, Gowans E.J., 2000). С другой стороны, Hiramatsu N. с соавт. (1992) показали, что экспрессия антигенов ВГС в печени возрастала с увеличением степени поражения органа. Sansonno D., Damacco F. (1993), изучая печень больных острым гепатитом С, обнаружили топографическую связь между очагами воспаления и некроза с одной стороны и гепатоцитами, экспрессирующими антигены ВГС, - с другой. Однако при переходе болезни в хроническое состояние эта связь не обнаруживалась.
Мы изучали распределение антигенов нуклеокапсида, неструктурных белков NS3, NS4A и NS4B с помощью полученных нами МКА в клетках печени больных хроническим гепатитом С на криостатных срезах печени. Были использованы биопсийные материалы от больных с различной активностью гепатита С и на разных стадиях заболевания. Параллельно ткань печени анализировали методом RT-PCR на наличие геномной и репликативной цепей РНК ВГС. В целом, антигены ВГС обнаружены в печени 33 из 34 (97%) пациентов, имеющих геномную РНК в ткани печени. Уровень детекции белка нуклеокапсида составлял 53%, NS3 - 76%, NS4 - 81%. Репликативная форма РНК ВГС значительно чаще ассоциировалась с выявлением соrе-белка. При этом доля антиген-позитивных гепатоцитов варьировала в широких пределах от 1 до 90% у разных пациентов, составляя в среднем около 32%. У больных с ХГС обнаружены качественные и количественные различия в соотношении структурных и неструктурных белков ВГС в клетках печени. В целом, все исследованные белки накапливались в печени пациентов с более тяжелыми формами ХГС (Абдулмеджидова АГ. и др., 2000). Между антиген-содержащими клетками и очагами воспаления и некроза ткани печени топографической связи выявлено не было, что подтверждает ранее полученные данные (Sansonno D., Damacco F., 1993). Эти результаты свидетельствуют в пользу гипотезы об отсутствии прямого цитопатического действия ВГС.
Анализ внутриклеточной локализации вирусных белков методом ИГХ показал, что специфическое окрашивание наблюдается только в цитоплазме гепатоцитов, что согласуется с большинством опубликованных работ (Ballardini G. et al., 1997, Blight К. et al., 1994, Brody R.I. et al., 1998, Gonzalez-Peralta et al., 1994, 1995, Nouri-Aria K.T. et al., 1995, Sansonno D. et al., 1995 (a,b), 1997).
Большой интерес представляет использование моноклональных антител для выявления белка нуклеокапсида ВГС в сыворотках крови больных гепатитом С и доноров (Onto E. et al., 1996, Jolivet-Reynaud С. et al., 1998, Masalova O.V. et al., 1998). Подобные исследования наталкиваются на две основные трудности: низкая концентрация вируса и блокирование антигенов ВГС антителами в составе иммунных комплексов (Onto E. et al., 1996, Shiratori Y. et al., 1997). В нашей лаборатории разработан метод для количественного определения соге-белка, входящего в состав циркулирующих в плазме "свободных" вирионов и иммунных комплексов. При исследовании плазм от 80 антиВГС-позитивных доноров оказалось, что вирусная РНК выявляется только в половине образцов. В 94,4% РНК-позитивных плазм выявлен и белок нуклеокапсида ВГС. Концентрация белка core в разных образцах варьировала в широких пределах и составляла 5-850 пг/мл (Масалова О.В. и др., 2000). В сыворотках пациентов с ХГС (n=71) белок нуклеокапсида был обнаружен у 74% больных. Концентрация соге-белка не коррелировала с тяжестью заболевания Показано, что циркуляция ВГС в виде иммунных комплексов ассоциирована с более продвинутой стадией ХГС (согласно значениям ГИС) (Masalova O.V. et al., 2000). Тест-системы для ИФА на основе моноклональных антител, позволяющие определять белок нуклеокапсида не только на качественном, но и на количественном уровне, являются более простым и дешевым, чем ПЦР, методом выявления ВГС. Их внедрение в практику здравоохранения может существенно обогатить возможности современной диагностики и контроля за течением гепатита С.
Таким образом, несмотря на десятилетнее изучение вопроса о связи между присутствием вируса гепатита С в организме и прогрессированием хронического гепатита, многое по-прежнему остается неясным. Данные о роли вирусного генома и вирусных белков в патогенезе инфекции противоречивы. Необходимы дальнейшие исследования по комплексному анализу обоих компонентов иммунного распознавания: вируса (РНК, структурных и неструктурных белков) и иммунной системы хозяина (антител к ВГС, Т-клеток, цитокинов и иммунных комплексов). Эти знания необходимы для разработки эффективных средств профилактики и специфических препаратов для лечения гепатита С, что позволит контролировать это широко распространенное тяжелое заболевание человека.
* Работа поддержана РФФИ, проект № 01-04-48890
Что такое цирроз печени? Причины возникновения, диагностику и методы лечения разберем в статье доктора Васильева Романа Владимировича, гастроэнтеролога со стажем в 15 лет.
Над статьей доктора Васильева Романа Владимировича работали литературный редактор Маргарита Тихонова , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Цирроз печени (ЦП) — это хроническое дегенеративное заболевание печени, связанное с диффузным патологическим процессом, при котором нормальные клетки печени повреждаются, а затем замещаются рубцовой тканью, образуя избыточный фиброз и структурно-анатомические регенераторные узлы.

Этиология
По этиологическим характеристикам можно выделить:
- распространённые формы ЦП;
- редкие формы ЦП.
К распространённым относят вирусные (В, С, D), алкогольные и метаболические формы цирроза печени.
Редкими формами ЦП являются:
- аутоиммунные, лекарственные, токсические, первичные и вторичные билиарные циррозы;
- генетически обусловленные патологии — гемохроматоз (нарушение обмена железа), болезнь Вильсона — Коновалова, дефицит белка альфа-1-антитрипсина, гликогеноз IV типа (недостаток ферментов), галактоземия, наследственная тирозинемия и непереносимость фруктозы;
- нарушение венозного оттока из печени — венокклюзионные формы ЦП (болезнь Бадда — Киари);
- тяжёлая правожелудочковая сердечная недостаточность;
- флебопортальные циррозы (типа Банти).
Пути заражения
Заразиться циррозом печени нельзя. Однако, если он вызван вирусным гепатитом, то возбудитель может передаться через кровь, при половых контактах и от матери к ребёнку.
Основную роль в возникновении и развитии вирусного ЦП играют симптомные, малосимптомные и бессимптомные формы острого вирусного гепатита В, С, а также одновременное заболевание гепатитами В и D с последующим переходом в активный хронический вирусный гепатит. У большинства больных интервал между острым гепатитом С и клинически выраженными проявлениями ЦП превышает 30 лет. Только у мужчин, употребляющих более 50 г спирта в день, выраженные формы ЦП возникают через 13-15 лет.
Наиболее частыми причинами смерти больных ЦП является:
- большая печёночная недостаточность;
- кровотечение из варикозно расширенных вен пищевода;
- первичный рак печени;
- иммунопротективная недостаточность, влекущая за собой активизацию инфекционных (микробных) процессов, в первую очередь спонтанного бактериального перитонита и пневмонии, а также возникновение оксидативного стресса.
У больных в терминальной (заключительной) фазе заболеваний печени в основном наблюдаются декомпенсированные формы цирроза печени: асцит, варикозное расширение вен пищевода и желудка, энцефалопатия и желтуха.
Особенности цирроза печени у детей
Заболевание у детей встречается крайне редко и обычно связано:
- с аутоиммунным поражением печени;
- кардиогенными заболеваниями — лёгочной гипертензией и хронической сердечной недостаточностью;
- болезнью Бадда — Киари;
- врождёнными болезнями накопления — наследственным гемохроматозом, лизосомальными болезнями накопления, болезнью Вильсона — Коновалова;
- флебопортальным циррозом (типа Банти).
Прогноз у таких детей неблагоприятный, чаще всего они погибают, так как не успевают попасть к гепатологу и выяснить диагноз. Также они обычно страдают от множества сопутствующих болезней, в том числе от основного заболевания, ставшего причиной цирроза.
Проявления заболевания у детей и взрослых схожи. Единственный эффективный метод лечения цирроза у детей — это пересадка печени. Поэтому крайне важно вовремя диагностировать заболевание и встать в очередь на пересадку печени.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы цирроза печени
Цирроз печени в течение длительного времени может протекать латентно, т. е. бессимптомно.
Клиническая картина ЦП зависит от его формы и течения, активности основного заболевания, а также наличия или отсутствия печёночно-клеточной недостаточности, синдрома портальной гипертензии, холестаза и внепечёночных проявлений.
Основные общие симптомы, которые чаще всего встречаются при ЦП:
- повышенная утомляемость;
- похудение;
- нарушения сознания и поведения;
- ухудшение аппетита и чувство дискомфорта в животе;
- пожелтение кожи, белковых оболочек глаз и слизистой;
- осветление или обесцвечивание кала;
- потемнение мочи;
- болевые ощущения в животе;
- отёки;

- асцит (скопление жидкости в брюшной полости);
- кровотечения из носа, желудочно-кишечного тракта, дёсен или геморроидальных узлов, а также подкожные кровоизлияния;
- часто возникающие бактериальные инфекции (например, органов дыхания);
- снижение полового влечения;
- кожный зуд.
Симптомы распространённых форм ЦП
При высокоактивном ЦП, кроме общей утомляемости, осветления стула и потемнения мочи, может возникать тупая боль в правом подреберье и вздутие живота.
Во время осмотра часто выявляют:
- субиктеричность (желтушность) склер;
- расширение вен брюшной стенки, напоминающее голову медузы;
- венозный шум при выслушивании в эпигастральной области живота (шум Крювелье — Баумгартена);
- серо-коричневатый цвет шеи;
- гинекомастию (увеличение грудных желёз);
- гипогонадизм (у мужчин);
- контрактуру Дюпюитрена (укорочение сухожилий ладоней).

Три последних признака цирроза печени зачастую наблюдаются при алкогольных ЦП.
В области грудной клетки в 50-80% случаев наблюдаются телеангиэктазии кожи (расширения мелких сосудов), чаще при алкогольных ЦП. Пальпаторно печень отчётлива уплотнена, имеет неровный нижний край. Размеры печени различны — от значительного увеличения до уменьшения.
Часто при пальпации выявляется умеренно увеличенная селезёнка, причём её край может выступать из-под рёберной дуги на 1-3 см.
При развитии ЦП появляются симптомы белково-энергетической недостаточности, асцит, отёки, а также печёночный запах при тяжёлой печёночной недостаточности.
Симптомы при малоактивных и начальных стадиях ЦП
Данные формы ЦП зачастую протекают бессимптомно и выявляются в ходе периодических медицинских осмотров, диспансеризации, а также как случайная находка при обследовании пациента со смежной патологией или внепечёночными проявлениями.
При малоактивном ЦП, как правило, не возникают жалобы, связанные с печенью. Во время активного расспроса можно выявить весеннее снижение работоспособности, частые болезни, после которых возможны кровоточивость дёсен и потемнение мочи. Такие пациенты хуже, чем раньше, переносят длительные физические и нервно-психические нагрузки.
Желтухи и выраженного увеличения билирубина, за исключением периода интеркурентного острого гепатита, нет. Неяркая телеангиоэктазия кожи (сосудистые звёздочки) в области грудной клетки наблюдаются у 40-60% людей с ЦП.
Телеангиоэктазии кожи, плотная печень с фестончатым краем и умеренно увеличенная селезёнка — ценная клинико-диагностическая триада, которая с вероятностью 80-90% свидетельствует о ЦП или далеко зашедшем активном хроническом гепатите.
Патогенез цирроза печени
В основе патофизиологии цирроза лежит повреждение и некроз паренхимы (основной ткани) печени с деструкцией и гибелью гепатоцитов (клеток печени), а также системное поражение интерстициальной ткани.
При всех формах ЦП нарушается иммунологическое равновесие организма, преобладающими становятся аутоиммунные процессы: иммунная система человека принимает собственные клетки печени за чужеродные и повреждает их. В конечном итоге, это приводит к разрушению гепатоцитов и структуры печени в целом. Однако при этом каждая форма ЦП имеет свои патогенетические особенности:
- при вирусных гепатитах повреждающим агентом является сама вирусная частица, которая, размножаясь в клетке, разрушает её, вызывая цитолиз;
- при алкогольном ЦП прямое токсическое воздействие на мембраны гепатоцитов оказывает ацетальдегид с развитием алкогольной жировой болезни печени и алкогольного стеатогепатита;
- при метаболическом ЦП ведущую роль в патогенезе играет ожирение и сахарный диабет через стадию неалкогольного стеатогепатита с инсулинорезистентностью и последующей запрограммированной гибелью клеток печени.
В основе патогенеза более редких причин цирроза печени лежат ещё более частные механизмы развития повреждения и разрушения гепатоцитов и структуры печени:
- нарушение обмена и накопления железа при гемохроматозе;
- накопление меди при болезни Вильсона — Коновалова;
- окклюзия в системе воротной вены при гепатопортальном склерозе.
Цирроз формируется на протяжении многих лет. С течением времени происходят изменения генетического аппарата клеток печени, в результате чего появляются новые патологические клетки. Этот процесс в печени является иммуновоспалительным, он поддерживается чужеродными агентами, в роли которых могут выступать разные субстраты:
- вирус гепатита В;
- алкогольный гиалин;
- денатурированные белки;
- некоторые лекарственные средства;
- медьбелковые и железобелковые комплексы (ферритин).
В итоге повреждения паренхимы печени развивается гепатоцеллюлярная (печёночно-клеточная) недостаточность за счёт диффузного фиброза и трансформации ткани печени в анормальные узлы-регенераты. [3] [4] [5]
Классификация и стадии развития цирроза печени
В 1974 году на съезде гепатологов в Акапулько (Мексика) была принята единая морфологическая классификация, которую позже уточнили и несколько доработали эксперты ВОЗ. В настоящее время она является общепринятой.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирусные гепатиты: причины появления, симптомы, диагностика и способы лечения.
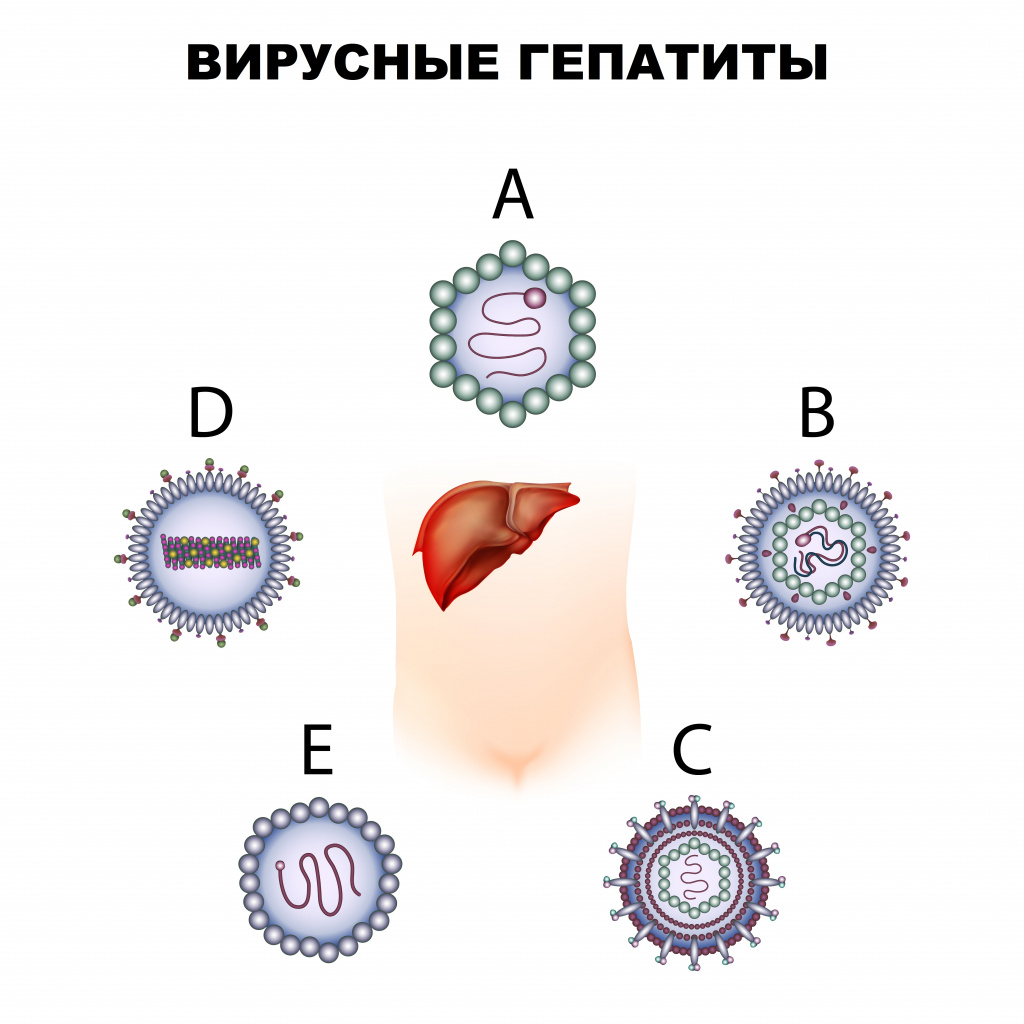
Определение
Вирусный гепатит – инфекционное заболевание, вызываемое различными вирусами, поражающими печень. Существует пять вирусов гепатита: A (болезнь Боткина), B, C, D и E.
Причины появления вирусного гепатита
На сегодняшний день выявлено три основных пути передачи энтеральных гепатитов А и Е:
- водный путь - при использовании некачественной питьевой воды, купании в загрязненных водоемах и бассейнах;
- пищевой путь - при употреблении продуктов, загрязненных вирусом во время производства на пищевых предприятиях, предприятиях общественного питания и торговли;
- контактно-бытовой путь - при несоблюдении правил личной гигиены.
- при контакте с кровью или биологическими жидкостями больного (или носителя);
- при медицинских манипуляциях – переливании зараженной крови и ее препаратов (плазмы и др.), при проведении сеансов гемодиализа, инъекциях, акупунктуре, при многократном использовании инъекционных игл и канюль;
- половой - при незащищенном сексуальном контакте с инфицированным человеком или носителем вируса;
- во время родов или с молоком матери;
- при контакте с предметами, загрязненными кровью больного (бритва, зубная щетка, маникюрные принадлежности, медицинский инструментарий);
- через немедицинские манипуляции – употребление инъекционных наркотиков, выполнение пирсинга, татуировки.
Некоторые пациенты, инфицированные вирусами гепатита В, С и D, сами не болеют, но, являясь носителями, представляют опасность в плане заражения окружающих.
Классификация заболеваний
По длительности процесса вирусные гепатиты бывают:
- острыми – до 3 месяцев (гепатит А);
- затяжными – до 6 месяцев (гепатит В, С);
- хроническими – свыше 6 месяцев (гепатит В, С, D).
- бессимптомные формы (характерны для гепатитов В и С);
- субклиническая форма - может быть при любом гепатите;
- манифестные формы - могут быть желтушными и безжелтушными.
- с печеночной комой,
- без печеночной комы.
- с дельта-агентом (коинфекция) и печеночной комой,
- с дельта-агентом (коинфекция) без печеночной комы,
- без дельта-агента с печеночной комой,
- без дельта-агента и без печеночной комы.
- дельта-(супер)-инфекция вирусоносителя гепатита B,
- гепатит C,
- гепатит E,
- другие уточненные острые вирусные гепатиты.
- гепатит B с дельта-агентом,
- гепатит B без дельта-агента,
- гепатит C,
- другой хронический вирусный гепатит,
- хронический вирусный гепатит неуточненный.
- с печеночной комой,
- без печеночной комы.
Инкубационный период: вирус размножается и распространяется, не вызывая симптомов.
Продромальная (преджелтушная) фаза: появляются неспецифические симптомы, которые включают глубокую анорексию, недомогание, тошноту и рвоту, внезапно возникшее отвращение к сигаретам у курильщиков, лихорадку или боль в правом верхнем квадранте живота, иногда возникает крапивница и артралгия (боль в суставах).
Желтушная фаза: через 3-10 дней темнеет моча, затем возникает желтуха. Системные симптомы часто регрессируют, и пациенты чувствуют себя лучше, несмотря на усиливающуюся желтуху. Печень обычно увеличивается и становится болезненной при пальпации. Пик желтухи обычно наступает в пределах 1–2 недель. Могут развиться проявления холестаза.
Фаза восстановления: в течение этих 2-4 недель желтуха исчезает, а аппетит обычно возвращается после первой недели симптомов. Острый вирусный гепатит разрешается спонтанно спустя 4–8 недель от момента появления симптомов.
Острый гепатит — фаза, когда организм активно борется с инфекцией, стараясь полностью удалить ее из организма: он возникает вскоре после инфицирования и длится, как правило, не больше 6-8 месяцев. Гепатит A протекает остро и никогда не переходит в хроническую форму.

Диагностика вирусного гепатита
В диагностике гепатитов решающее значение имеет клиника: осмотр, пальпация, перкуссия (простукивание отдельных участков тела и анализ возникающих при этом звуков), жалобы пациента. Для всех вирусных гепатитов однотипны особенности изменения многих биохимических показателей, их динамика, диагностическая и прогностическая оценка. Острый гепатит в первую очередь дифференцируют с другими заболеваниями, имеющими сходную клиническую симптоматику.
Пациентам с подозрением на гепатит первично проводят неспецифические лабораторные тесты:
-
исследование уровня аланинаминотрансферазы, аспартатаминотрансферазы, билирубина и щелочной фосфатазы;
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Синонимы: Анализ крови на щелочную фосфатазу; Фосфатаза щёлочная. ALK PHOS; ALKP; ALPase; Alk Phos. Краткое описание определяемого вещества Щелочная фосфатаза Щелочная фосфатаза катализирует щелочной гидролиз сложных эфиров фосфорной кислоты и органических соединений. Понятие «щелоч.
Синонимы: Человеческий сывороточный альбумин; ЧСА; Альбумин плазмы; Human Serum Albumin; ALB. Краткая характеристика исследуемого вещества Альбумин Альбумин – это протеин, состоящий из 585 аминокислот и имеющий молекулярную массу 66,6-70 кДа. Альбумин составляет 40-60% от о.
Синонимы: Анализ крови на протромбин; Протромбин; Протромбиновое время; Протромбиновый индекс; Международное нормализованное отношение; МНО; Фактор свертывания крови II. Prothrombin; PT; Protime; INR; International normalized ratio; Coagulation Factor II; FII. Краткое описание исследования Прот.
-
наличие антител к вирусу гепатита A классов IgG и IgM;
Маркёр прошлой инфекции вирусом гепатита А или вакцинации против вируса гепатита А. Антитела класса IgG против вируса гепатита А появляются в ходе инфекции вскоре после антител класса IgM и сохраняются после перенесённого гепатита А пожизненно, обеспечивая стойкий иммунитет. Наличие в крови человека.
Иммуноглобулины класса М, характерны для острого периода гепатита А. Функции. Антитела класса IgМ практически всегда обнаруживаются уже в начале проявления клинических симптомов, достигают пика концентрации в течение месяца, персистируют в крови 3 - 6 месяцев и снижаются до неопределяемого.
Маркёр активной репликации вируса гепатита B (HBV) и высокой инфекционности крови. HBеAg (антиген инфекционности) представляет собой сердцевинный белок, кодируется тем же геном, что и НBсore Ag. Обнаруживается в крови в период вирусемии, параллельно с HBsAg, начиная с конца инкуб.
Количественное определение HBsAg - основного маркёра вирусного гепатита В. HBsAg - наиболее ранний маркёр гепатита В, появляющийся ещё в инкубационном периоде заболевания, до повышения уровня ферментов крови. Вирус гепатита В состоит из оболочки и нуклеокапсида. Оболочка содержит пове.
Свидетельство перенесённого острого гепатита В, показатель ремиссии. Определяет присутствие антител к HBеAg. Синтез антител к HBeAg в организме начинается после элиминации антигена инфекционности, они свидетельствуют о прекращении репликации (размножения) вируса в организме. К концу 9-й недели .
Определяет присутствие антител к HB-core Ag, независимо от класса M или G. Функции. Антитела к HB-core антигену появляются при остром гепатите В в крови вскоре после появления HBsAg, персистируют после исчезновения HBs-антигена перед появлением анти-HBs-антител и сохраняются длительное время после.
Определение РНК вируса гепатита С (оценка вирусной нагрузки) в плазме крови методом ПЦР с детекцией в режиме реального времени. Исследование выполняется на оборудовании компании Hoffmann-La Roche (Швейцария) по стандартизованной технологии с автоматизированной пробоподготовкой. Аналитические .
Синонимы: Вирус гепатита С (ВГС), количественное определение РНК. Hepatitis C Virus RNA, Quantitative, Real-Time PCR; Blood, HCV Viral Load; Hepatitis C Virus RNA Quant. Краткое описание исследования «Количественное определение РНК вируса гепатита С методом ПЦР [вирусная нагрузка] в сыворо.
Определение вирусной нагрузки и генотипа (1, 2, 3) вируса гепатита С (ВГС). Гепатит С – вирусное заболевание печени, которое часто переходит в хроническую форму (55-85% инфицированных). У части таких пациентов (15-30%) хронический гепатит в течение 20 лет может приводить к циррозу пече.
Синонимы: Суммарные антитела к вирусу гепатита С; анти-HCV. Anti-HCV IgG/IgM; Antibodies to Hepatitis C Virus, IgM + IgG; HCVAb, Total. Характеристика показателя Anti-HCV-total (антитела к антигенам вируса гепатита C суммарные) Внимание! При положительных и сомнительных реакциях срок выдачи ре.
Тест направлен на определение генотипа (1a, 1b, 2, 3а, 4, 5а, 6) вируса гепатита С (ВГС). Применим для генотипирования ВСГ у пациентов с вирусной нагрузкой выше 5000 МЕ/мл. Исследование не предназначено для скрининга ВГС. Гепатит С – вирусное заболевание печени, которое часто.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
К каким врачам обращаться
Любой вирусный гепатит – это инфекционное заболевание и лечат его, прежде всего, врачи-инфекционисты. Кроме того, есть и другие специалисты по заболеваниям печени (гастроэнтерологи и гепатологи), которые также принимают самое активное участие в лечении пациентов, страдающих вирусными гепатитами.
Лечение вирусного гепатита
При острых гепатитах легкой степени тяжести лечение можно проводить амбулаторно, среднетяжелые и тяжелые формы лечатся в стационаре. При хронической патологии (вне значимого обострения) лечение проводится на дому. В случаях выраженного обострения или декомпенсации показана госпитализация в инфекционный стационар.
Назначается базисное лечение, которое включает в себя щадящий режим и специализированную диету - исключают жареные, копченые, маринованные продукты, тугоплавкие жиры (свинину, баранину), алкогольные и газированные напитки. Рекомендуется обильное питье (до 2–3 литров в сутки).
Применяют дезинтоксикационные мероприятия (внутривенное введение гемодеза, раствора глюкозы с витамином С или с эссенциале, назначают прием лактулозы). При необходимости рекомендованы сорбенты, гепатопротекторы, антиоксиданты, диуретики, пробиотики, антигистаминные, противовоспалительные и гормональные средства, витамины.
Альфа-интерферон оказывает иммуномоделирующий и противовирусный эффекты, угнетает синтез белков вируса, усиливает активность естественных клеток-киллеров при гепатитах В и С.
В случае хронического течения болезни может потребоваться назначение препаратов прямого противовирусного действия, приводящих к полному исчезновению вируса гепатита С или стойкому подавлению репликации вирусов при гепатитах B и D.
Вирус гепатита В способен встраиваться в генетический материал человека, в связи с чем излечиться от этой болезни полностью не удается. Лечение гепатита В с дельта-агентом – это одна из самых трудных задач в гепатологии сегодня.
Осложнения
Осложнениями вирусных гепатитов могут стать функциональные и воспалительные заболевания желчных путей, а также печеночная кома, которая наступает из-за массивного омертвения (некроза) клеток печени и приводит к летальному исходу практически в 90% случаях. Гепатиты В и С опасны развитием хронического процесса и являются самой распространенной причиной цирроза и рака печени.

Самое тяжелое течение заболевания вызывает сочетание двух и более вирусов. В этом случае прогноз крайне неблагоприятный. Часто признаки хронического вирусного гепатита слабо выражены, что позволяет человеку до поры до времени не обращать внимания на болезнь. Нередко явные клинические проявления заболевания обнаруживаются уже на стадии цирроза печени.
Помимо развития цирроза и рака печени была доказана связь хронического гепатита С с В-клеточной лимфомой - поражением эндокринных желез, органов зрения, кожи, мышц, суставов, нервной системы, желчных путей.
Профилактика вирусного гепатита
На сегодняшний день самым эффективным методом профилактики вирусного гепатита является вакцинация:
- Вакцина от гепатита А вводится двукратно и формирует защиту от заболевания на срок до 20 лет. В России в Национальный календарь профилактических прививок вакцинация против вирусного гепатит А включена по эпидемическим показаниям.
- Вакцинация против гепатита В (N532) позволяет защититься не только от вируса гепатита В, но и от дельта-агента. В России вакцинация проводится в рамках Национального Календаря Профилактических прививок. Если у новорожденного не выявлены противопоказания, первая прививка делается в роддоме, в первый день жизни. Через один месяц делается вторая, а третья через 6 месяцев после начала вакцинации.
- Специфической вакцины против гепатита С не существует. Несколько вакцин находятся в стадии разработки.
Меры профилактики гепатитов просты и доступны:
- Строгое выполнение правил личной гигиены: мытье рук перед едой, после посещения туалета, при возвращении с работы, прогулки, отказ от использования чужого маникюрного инструмента, зубной щетки, бритвы.
- Избегать контактов с биологическими жидкостями посторонних людей. При обработке ран пользоваться одноразовыми перчатками.
- Овощи, ягоды, фрукты, зелень мыть под сильным напором водопроводной воды, ополаскивать кипяченой водой.
- Употреблять для питья только кипяченую или бутилированную воду. Не купаться в загрязненных водоемах.
- При выявлении парентеральных гепатитов необходимо обследовать и полового партнера, выполнять все назначения лечащего врача.
- Избегать контакта с использованными шприцами, иглами и другим инструментарием медицинского и немедицинского назначения.
- Клинические рекомендации. Хронический вирусный гепатит С (ХВГС) у взрослых; 2019 ;
- Клинические рекомендации. Хронический вирусный гепатит B (ХВГВ) у взрослых; 2019 ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
- ВОЗ ;
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Читайте также:

