Вспышка чумы в африке
Обновлено: 25.04.2024
Карантин из-за бубонной чумы объявили на западе Монголии. Ограничен въезд и выезд из ряда населенных пунктов, расположенных неподалеку от Алтая и Тувы. Медикам предстоит проверить около 500 человек, которые могут являться переносчиками инфекции. Грозит ли болезнь России?
Карантин из-за бубонной чумы объявили в сомонах аймака Ховд на западе Монголии. Регион напрямую граничит с Китаем и находится недалеко от Алтая и Тувы. Для предотвращения болезни власти временно ограничили въезд и выезд из населенных пунктов, расположенных на этих территориях.
Заболевшими стали двое братьев из села Цэцэг, сообщило республиканское новостное агентство Montsame. У старшего, 27-летнего, болезнь протекает с поражением легких. Младший переносит болезнь в более легкой форме. По сведениям The Sun, старший из братьев сейчас находится в критическом состоянии. Источником инфекции стало сырое мясо сурка, которое считается в Монголии деликатесом.
Местные медики проверяют 146 человек, контактировавших с заболевшими. Позже им предстоит проверить еще 500 человек, которые общались с этими людьми.
В Национальном центре зоонозных болезней в очередной раз призвали людей не есть сурков. Предыдущая вспышка инфекции произошла в Монголии в 2019 году. Тогда от нее скончалась супружеская пара, также употребившая в пищу сырое мясо этого грызуна.
Эпидемии не будет
В современной Монголии вряд ли начнется эпидемия бубонной чумы, уверен советник директора Центрального НИИ эпидемиологии по научной работе, инфекционист Виктор Малеев. Но болезнь крайне опасна даже для сегодняшнего мира. Периодически ее фиксируют в Конго, на Мадагаскаре, в пустынных районах США. Распространяют ее живущие на грызунах блохи, являющиеся переносчиками бактерий Yersinia pestis.
Заразиться можно одним из трех способов. При укусе человека блохой бацилла поражает лимфоузлы, те твердеют и увеличиваются, образуя бубоны. В поздней стадии они превращаются в открытые гнойники, а инфекция поражает другие органы, например органы дыхания, перетекая в легочную форму, передающуюся воздушно-капельным путем.
Также заразиться можно при поедании сырого мяса грызунов. А септическая форма проявляется либо при укусе, либо при контакте с инфицированными материалами — ватными тампонами, тканью, бинтами, использовавшимися больными.
Самая действенная профилактическая мера — своевременная вакцинация. Кроме того, в России существует специальная противочумная служба Роспотребнадзора, в частности Иркутский противочумный институт. Сотрудники таких организаций занимаются в числе прочего тем, что предотвращают заболеваемость на эндемичных по чуме территориях и контролируют эпизоотии, то есть эпидемии, среди грызунов. При них население оповещают об опасности отлова и тем более употребления в пищу животных.
По данным разных источников, первая пандемия, названная по имени правящего тогда византийского императора Юстиниана I Юстиниановой чумой, началась в 540–541 году в Эфиопии или Египте. Распространившись по торговым путям Средиземноморья, за два века болезнь унесла более 90 миллионов жизней по всему миру.
В XVII–XVIII веках в мире произошло несколько крупных эпидемий чумы. В 1654–1655 годах в России от нее погибли около 700 тысяч человек, в Англии и Франции — 100 тысяч. В 1771 году последняя крупная вспышка инфекции в Европе спровоцировала Чумной бунт в Москве, где, по разным данным, за два года умерли 50–100 тысяч горожан.
В конце XIX века в Китае началась третья пандемия чумы, хотя некоторые исследователи считают ее последним пиком второй пандемии. Тяжелее всего пришлось Китаю и Индии, где в общей сложности погибли 12 миллионов человек. Последняя крупная эпидемия произошла в 1898–1963 годах в той же Индии, где от чумы скончались почти 13 тысяч человек.
С тех пор в Азии периодически происходят отдельные вспышки этой болезни. Бывают они и в России. Так, в 2016 году на Алтае заразился 10-летний мальчик, который помогал деду-животноводу разделывать сурка. Инфекция попала в организм через пораненный палец. Ребенка спасли.
Чума снова напомнила о себе. Ранее она уже устроила в мире три страшные пандемии. Но медики России спокойны — они знают, как лечить болезнь. Кроме того, в стране отлично работает противочумная система.

В Республике Конго зафиксировано 520 случаев заражения чумой. Самому пожилому заболевшему 73 года, а самому юному — три месяца. На северо-востоке от болезни погибли уже 32 человека. Кроме того, одновременно с этим в африканской стране произошла вспышка лихорадки Эбола.
Чума — старейшая из известных человечеству болезней, ее имя стало нарицательным для страшных напастей. Считается, что чумной бацилле около 20 тысяч лет, чуму упоминают в библейской первой книге Царств. В Конго были замечены все три вида болезни: бубонная, септическая и легочная.
В зависимости от места укуса у больного воспаляются паховые, подмышечные или шейные лимфоузлы, которые являются первым заслоном от инфекции. Образуется так называемый чумной бубон. Без медицинской помощи этот заслон, как правило, микроб преодолевает. Возникают генерализованные формы чумы — септическая или легочная, которые даже при адекватном лечении нередко заканчиваются смертью.
Заражение может происходить и воздушно-капельным путем, но возможно занести инфекцию и контактно-бытовым путем, например, при разделке тушки больного грызуна, сурков, которые являются промысловыми животными. Именно так в прошлом году заразились несколько охотников в Монголии.
Необходим строгий карантин — страна, в которой произошла вспышка болезни, объявляет его через ВОЗ и закрывает район, где возникли заболевания чумой. Там всех жителей вакцинируют и выжидают шесть дней — такова при чуме длительность международного карантина. Если за это время никто больше не заболел, карантин снимают.
Российские медики готовы
Чума встречается не только в Африке, а по всему миру: в Монголии, Китае, Калифорнии, Вьетнаме, на Мадагаскаре. У нас чума у животных встречается на Алтае, Дальнем Востоке, есть природный очаг в районе дельты Волги, на Северном Кавказе. Несколько лет назад была чума среди грызунов в Казахстане, в районе Байконура, и заставила нас даже поволноваться, отметил Владимир Никифоров.
По всей стране устроили противочумные станции, которые работают и по сей день. Они борются не только с чумой, но и со всеми опасными инфекциями, требующими проведения мероприятий по санитарной охране территории России: холерой, сибирской язвой, крымской геморрагической лихорадкой, лихорадкой Западного Нила и другими.
Чумная история
В истории известны три колоссальные пандемии чумы, у них даже есть свои имена. Первая случилась во время правления византийского императора Юстиниана I и получила логичное название: Юстинианова чума.
Началась в Египте, опустошила почти все страны Средиземноморья. Византия потеряла примерно половину населения, а всего погибли около 100 миллионов человек. В виде отдельных вспышек и эпидемий проявлялась с 541 года до середины VIII века.
Вторая — черная смерть, или черный мор — зародилась в Азии и в 1346–1348 годах бушевала в Европе. Пик пришелся на 1346–1353 годы, а повторные вспышки продолжались вплоть до XIX века. Жертвами болезни стали десятки миллионов людей. По разным оценкам, погибло от 30 до 60% населения Европы. Именно тогда были придуманы маски чумных докторов.
Третье пришествие чумы случилось в 1855 году в Китае. Суда с паровыми двигателями быстро разнесли заразу по всем частям света. Особенно чума лютовала в Гонконге и Бомбее. Остальные страны отделались небольшими по сравнению с эпидемиями Средневековья вспышками болезни.

Тень величия
Несмотря на то что чуму часто называют болезнью прошлого, она продолжает существовать и представляет угрозу для определенных групп населения, например, жителей Африки. Врачи классифицируют ее как вновь возникающую болезнь, то есть для нее характерно повторное появление активных очагов и распространение по территориям, где она уже присутствовала ранее. Как правило, чума ограничена ареалом распространения возбудителя.
Африканцы подвергаются большому риску, поскольку им приходится жить бок о бок с грызунами, а повальная бедность вкупе с суевериями препятствуют получению квалифицированной медицинской помощи. Однако болезнь, как и в прошлом, способна за короткое время распространяться на большие расстояния из-за того, что грызуны с блохами могут залезать в сумки и контейнеры.
В большинстве случаев болезнь, передавшаяся через блох, проходила в бубонной форме, однако в некоторых случаях развивалась более опасная легочная форма. Примерно половина случаев приходится на людей 12-45 лет, и мужчины заражаются чаще, чем женщины. Инкубационный период заболевания — от одного дня до недели, а смертность при отсутствии лечения достигает 30-60 процентов при бубонной форме и ста процентов при легочной форме.
Ежегодно от чумы умирает менее 200 человек, что на порядки меньше, чем от гриппа. Кроме того, чаще всего гибель наступает из-за отсутствия лечения. Сами вспышки ограничены определенной местностью — это далекие от цивилизации районы Африки, некоторые страны Центральной и Южной Америки, а также Индия и Монголия. Самые эпидемиологически неблагоприятные территории находятся в Демократической Республике Конго, Мадагаскаре и Перу. На Мадагаскаре вспышки бубонной чумы происходят каждый год, в период от сентября до апреля.

В 2017 году на острове произошла довольно крупная вспышка чумы, при этом болезнь выбралась за пределы эндемичных районов, где обычно живут возбудители инфекции. Лишь с августа по октябрь заразились около двух тысяч человек и более двухсот умерло. Доминирующей формой оказалась крайне опасная легочная форма заболевания. Усилиями ВОЗ и других международных организаций здравоохранения удалось не допустить проникновения чумы в другие страны. Врачи внимательно следили за состоянием здоровья контактирующих с больными людьми, проводили профилактические курсы антибиотиков и усилили скрининг потенциально больных в международных аэропортах страны.
Иногда, правда, чума затрагивает и страны Запада. В США чумная палочка ежегодно инфицирует от 5 до 15 человек, при этом большинство случаев смерти приходится на Нью-Мексико — штат, известный своим пустынным и засушливым климатом. Естественные резервуары патогена в США — луговые собачки и скалистые суслики. Блохи, обитающие на диких животных, могут перепрыгнуть на домашних питомцев, что повышает риск заражения человека.
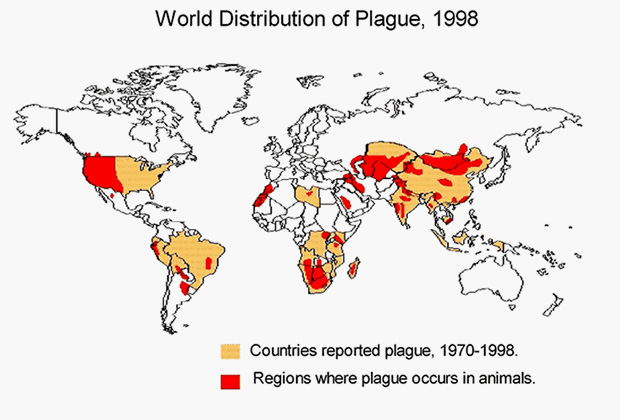
Природные очаги вспышек чумы
В России неблагоприятными районами являются территории Республики Алтай, Астраханская область, а также те, что граничат с Казахстаном, Монголией и Китаем. Высокому риску заражения подвергается около 20 тысяч человек, живущих вблизи природных очагов заболевания.
Чума не пройдет
Вакцина от чумы, создающая временный иммунитет, существует, однако из-за редких вспышек ее проводят, как правило, только ученым и врачам, работающим с Yersinia pestis, и непосредственно контактирующим с ее переносчиками; и тем, кто живет в районах естественного ареала обитания источников возбудителя инфекции. Для прививки изначально использовались мертвые бактерии, однако против легочной формы чумы применяют живые и белковые вакцины. Если же человек уже заболел, то главным способом лечения остаются антибиотики — стрептомицин, тетрациклин и другие.
В случае своевременного лечения можно спасти пациента даже от практически всегда смертоносной легочной чумы
Есть несколько факторов, сдерживающих пандемию в современном мире. Главным можно считать высокий уровень гигиены, когда возможность контакта с переносчиками возбудителя сводится к минимуму. Именно поэтому вспышки происходят в отдаленных регионах, а случаи заболевания чумой в городах достаточно редки. Вместе с тем инфекция на других людей практически не распространяется. Исключение составляет лишь легочная форма, передающаяся воздушно-капельным путем.
Легкие, пораженные чумной палочкой
Другим фактором является своевременное лечение антибиотиками. Наконец, чтобы эпидемия возникла, требуется, чтобы большое количество грызунов-переносчиков с блохами заразилось чумной палочкой. Тогда свою роль сыграют антисанитарные условия, облегчающие контакты насекомых с людьми. Если вспышка случилась, то эффективным методом сдерживания остается планомерное уничтожение грызунов.
Врачи обычно рекомендуют воздержаться от поездок в страны с неблагоприятной эпидемиологической обстановкой, поскольку прививки от чумы путешественникам обычно не ставят. Впрочем, тяжелые и стремительно развивающиеся симптомы позволяют достаточно быстро выявлять больных, не распространяя инфекцию через границы стран. Поэтому крайне маловероятно, что зараженные бубонной чумой люди, приехавшие из-за рубежа, могут вызвать эпидемию в России, как это случилось с коронавирусной инфекцией, всегда передающейся воздушно-капельным путем.
Однако стоит отметить, что, как и в случае других бактериальных инфекций, существует опасность развития резистентности к антибиотикам, когда появляются неуязвимые к лекарствам штаммы. Первый случай антибиотикоустойчивости Yersinia pestis был зафиксирован на Мадагаскаре в 1995 году. Но такие штаммы вряд ли опаснее, чем более распространенные золотистый стафилококк и Klebsiella pneumoniae, которые рассматриваются как реальная угроза международному здравоохранению.
Примерно через две недели в мадагаскарской столице Антананариву от дыхательной недостаточности скончалась женщина. Посев показал большое количество чумной палочки в мокроте. Позже выяснится, что незадолго до смерти она встречалась с 31-летним пассажиром автобуса из Анказоба в Таматаву. Именно его ВОЗ затем признает нулевым пациентом крупнейшей за последние десятилетия эпидемии чумы 2017 года, которая заразила больше 2,5 тысяч жителей острова и убила 202 из них.

Число заболевших чумой в Мадагаскаре в 2017 году
Почему болезнь, которая в XIV-XV веках уничтожила почти половину населения Европы, до сих пор существует в мире, где роботы делают операции, а оспа, дифтерия и полиомиелит давно побеждены?
Вечный голод
Грамотрицательная чумная палочка Yersinia pestis появилась сравнительно недавно — генетические данные показывают, что она отделилась от своей ближайшей родственницы, бактерии Yersinia pseudotuberculosis, провоцирующей у людей дальневосточную скарлатиноподобную лихорадку, не более 10-20 тысяч лет назад. Y. pseudotuberculosis и ее родственница Y. enterocolitica — добропорядочные болезнетворные бактерии, которые строго соблюдают главное правило паразитов: не убивать свою жертву слишком быстро, чтобы успеть заразить других.

Yersinia pestis, возбудитель чумы
Larry Stauffer / CDC
Быстрая смерть хозяев не дает их иммунной системе полноценно отреагировать на инфекцию, поэтому кровь жертвы оказывается переполнена возбудителями — в миллилитре может содержаться до 100 миллионов бактерий. Даже небольшого количества крови, которое способна поглотить блоха, оказывается достаточно, чтобы заразить человека.

Xenopsylla cheopis, один из переносчиков чумной палочки
Katja ZSM / Wikimedia Commons
Если человек заражается в результате укуса блохи, это обычно приводит к бубонной форме чумы — при ней поражаются лимфоузлы, которые образуют характерные вспухшие узлы-бубоны. Однако в зависимости от восприимчивости организма возможно развитие септической и вторично-легочной формы чумы. Во втором случае у человека развивается чумная пневмония, он начинает кашлять, распространяя чумную палочку воздушно-капельным путем, а у зараженных начинается первичная легочная форма — так было в Мадагаскаре.
Хранилище чумы
По его словам, в некоторых природных очагах чумы паузы между эпизоотиями, то есть периоды, когда ученые не фиксируют зараженных чумой животных, могут длиться по десять лет и больше.
Существует версия, что после гибели животных в их норах остаются блохи-носители, которые могут жить без питания по пять-шесть, а по некоторым данным — и до десяти месяцев, пока в норе не появится новая жертва.
Кроме того, в цикле могут участвовать не только грызуны — чумная палочка может жить в организмах более 300 видов теплокровных животных, в их числе кошачьи, обезьяны, верблюды, другие копытные и даже птицы.
Наконец, следует учесть, что ученые не могут проверить все норы и всех зверьков.
В очаге
В России существует 11 природных очагов чумы, все они расположены в южных регионах.
Один из самых активных (именно здесь в последние 10 лет регистрировались случаи заражения людей) — Горно-Алтайский очаг. Это примерно 600 квадратных километров горной местности в Кош-Агачском районе Республики Алтай, в 300 километрах от Горно-Алтайска, столицы республики. Регион находится на границе трех государств: Китая, Монголии и Казахстана.
Сотрудники Алтайской противочумной станции следят за состоянием очага: подсчитывают плотность нор сурков, проверяют, есть ли на пойманных животных зараженные блохи. За все время наблюдений на территории очага было обнаружено 65 штаммов микроба чумы, из них два — алтайского подвида Y. p. altaica.

Активность природных очагов чумы на территориях России и стран СНГ в 2012 году. Границы очагов к 2020 году изменились незначительно. (1) широкое (более 1 тыс. км 2 ) распространение чумы среди животных; (2) локальное (менее 1 тыс. км 2 ) распространение; (3) территории, на которых у животных обнаруживают в крови антигены чумы; (4) возбудитель и его следы не обнаружены; (5) нет данных
Н.В. Попов и др. / Проблемы особо опасных инфекций, вып. 3, 2013
В 2019 году на двух сурках (из, в среднем, 2 500 пойманных и обследованных животных) обнаружились блохи, инфицированные чумной палочкой. При этом индекс обилия (среднее число блох, приходящееся на одно животное) составил для сурков 0,2 (против 0,5 в 2018 году). На территориях, где в 2014–2018 годах наблюдалась повышенная активность циркуляции чумной палочки, численность серого сурка значительно снизилась и тенденции к ее восстановлению не отмечается. Однако повысилась плотность населения сурков в высокогорной местности. В этих местах, где раньше не регистрировали циркуляцию возбудителя, плотность сурковых нор достигла пяти на гектар. Поэтому ученые ожидают эпизоотий в поселениях сурка в высокогорных районах.
В соседнем, Тувинском природном очаге чумы в 2019 году эпизоотическая ситуация характеризовалась широким распространением основного подвида чумного микроба вдоль государственной границы страны. В 2020 году прогнозируется сохранение повышенной численности носителей и переносчиков чумы в очаге и продолжение эпизоотической активности на всей его территории.
Во всех остальных природных очагах чумы, расположенных на территории России, ситуация на протяжении многих лет остается спокойной. Долгие годы в них не обнаруживают зараженных животных. Например, в ближайшем к Москве Прикаспийском Северо-западном степном очаге эпизоотии чумы не регистрируют с 1991 года. По прогнозам, и в 2020 году эпизоотических проявлений чумы на территории России не ожидается, кроме двух самых активных очагов, упомянутых выше.
Ситуацию в очагах чумы контролируют противочумные станции. Их сотрудники регулярно отлавливают грызунов и проверяют их на антитела к инфекции и сами микробы.
Другие форпосты
В России и в соседних странах чума находится под контролем, здесь фиксируются лишь единичные случаи заражения людей. Самая тяжелая ситуация в Африке. Например, на острове Мадагаскар регистрируется до 500 случаев заболевания, до 150 человек в год умирают от инфекции. Вместе с Демократической Республикой Конго и Перу, Мадагаскар входит в тройку эндемичных по чуме стран, где периодически возникают вспышки болезни.
Из-за низкой санитарии в городских трущобах острова, крысы и другие мелкие грызуны, которые переносят чумную палочку, хорошо приспособились к городским условиям. Есть версия, что одной из причин их переселения в город становятся ежегодные лесные пожары.
Дубянский поясняет, что Мадагаскар попал в лидеры не вполне заслуженно — там работает Институт Пастера, который наладил систему диагностики и лечения чумы, поэтому можно быть уверенным, что статистика по этой стране практически полна. В странах континентальной Африки ситуация может быть значительно хуже, но мы об этом не знаем, потому что диагностические средства в дефиците.
Как протекает болезнь
Инкубационный период легочной чумы совсем короткий — около суток. И ровно столько же времени есть у человека, чтобы обратиться за помощью при первых симптомах заболевания, в противном случае риск летального исхода резко повышается.
Без лечения антибиотиками (стрептомицин в мазях, таблетках, уколах; при тяжелых формах добавляются антибиотики тетрациклинового ряда) человек может погибнуть через 2-3 суток после появления первых симптомов.
Последняя крупная вспышка заболевания на континенте случилась в Демократической Республике Конго в 2006 году и унесла жизни около ста человек. За последние десять лет страна смогла снизить уровень заболеваемости чумой в среднем до 70 человек в год, хотя в 2018 болезнью переболели 133 человека.
В 2010 году ВОЗ отметила резкий подъем заболеваемости чумой в Перу, но за период 2010-2019 годов переболели чумой всего 67 человек, 8 из которых скончалось. Такой показатель для Перу можно считать хорошим, ведь в одном только 2003 году чумой переболели 198 человек. Ситуация с иностранными медицинскими организациями и уровнем диагностики повторяется и здесь. Североамериканский сосед Перу — США — как ни странно, тоже пополняет статистику чумной болезни. Ежегодно на западном побережье в среднем регистрируется до пяти-шести случаев чумы в год. Люди заражаются, в основном, от блох луговых собачек и других грызунов в природных очагах чумы.

Распределение природных очагов чумы в марте 2016 года
World Health Organization
В целом природные очаги чумы находятся на Евроазиатском, Африканском и Американском континентах в зоне между 50° северной и 40° южной широты. Синантропные (связанные с человеческим жильем) очаги чумы, где источником возбудителя болезни являются серая и черная крысы, характерны только для тропиков и субтропиков на территории между 35° северной и 35° южной широты. И дальше: страны Средней Азии, Китай, Индия — природные очаги чумы есть и там.
Природные очаги, которые располагаются на территории двух стран, обычно становятся предметом сотрудничества этих стран в области недопущения циркуляции микроба через границу. Обычно это карантинные мероприятия в регионе, в котором произошел случай заболевания. Карантин позволяет пресечь перенос возбудителя на территорию другой страны в организме человека, у которого еще не развились симптомы чумной болезни. За животными так уследить не удается.
Всего за 10-е годы нашего века монгольский минздрав сообщил о семи случаях заболевания. Четыре из них закончились смертью больных. В мае 2019 года не удалось спасти семейную пару, заразившуюся чумой после обеда, главным блюдом которого был пойманный ими сурок.
Чума XXI века
Отдельные вспышки заболевания могут перерасти в эпидемию при совпадении двух условий:
слабый противочумной контроль со стороны служб здравоохранения региона,
низкая осведомленность населения о способах заражения чумой.
Изучение природной очаговости чумы, ежегодный мониторинг эпизоотий, должные профилактические мероприятия — все это, по словам Дубянского, несмотря на низкую эпидемиологическую опасность чумы, в России развито хорошо. Возможно, именно поэтому она и низкая. Это наследство Советского Союза — хотя официально в Стране Советов чумы не было, известно о вспышке легочной чумы в 1921 году на Дальнем Востоке и эпидемиях чумы в Калмыцкой АССР и Сталинградской области в 1937 году. То, что за последние десять лет в России чумой заболело три человека, можно считать успехом работы российской противочумной службы.
Во многих развивающихся странах, жители которых до сих пор добывают пищу на охоте, работа противочумных служб может нивелироваться банальным незнанием охотников и их семей о способах заражения чумой. В таких местностях люди употребляют в пищу пойманную ими дичь, которую никто не проверял на наличие чумной палочки в их организме. В лучшем случае заболевшие своевременно попадают в больницу.
Однако в целом чума остается непобежденной, и судьба оспы ей не грозит: носители чумы столь многочисленны и столь тесно связаны с биоценозами, что уничтожить их, не уничтожив попутно огромные биоценозы невозможно.
Дубянский напомнил, что площади очагов чумы обычно исчисляется сотнями и тысячами квадратных километров — ни одна страна мира не может позволить себе такие глобальные противочумные мероприятия.
В середине прошлого столетия в СССР попытки ликвидации природных очагов чумы предпринимались: на мелких грызунов ставили капканы и уничтожали их ратицидами, но ни к чему особенному это не привело. Помимо явного вредного влияния химикатов на окружающую среду, буквальное уничтожение целого вида в отдельно взятой местности грозит неминуемыми изменениями во всем биогеоценозе, причем не самыми благоприятными — это же беспокоит и противников генного драйва малярийных комаров в Африке.
Норы и подземные ходы мелких грызунов участвуют в процессе миграции органических и неорганических веществ в почве. Исчезновение их создателей повышает риск деградации земель, вплоть до заболачивания или опустынивания.
Поздние исследования показали, что эффективность столь радикальных мероприятий невысока: ратицидная эффективность истребительных работ против носителей чумы в период исследований не превышала 57 процентов, и в целом профилактические мероприятия по ограничению численности малых песчанок в Волго-Уральских песках не предотвратили эпизоотии чумы, не снизили их интенсивность, лишь ограничив широту распространения.
Также мешает полному истреблению носителей чумной палочки ее способность приживаться у самых разных видов животных.
Например, как рассказывает Дубянский, раньше Забайкальский степной очаг был заселен в основном сурком-тарбаганом. Со временем сотрудники противочумной станции и местные охотники истребили почти всех особей тарбагана, и, казалось, победа над чумой была одержана. Но чумная палочка перескочила на даурского суслика, и со временем тот стал новым основным носителем инфекции.
С переносчиками дело обстоит немного иначе. Блох можно уничтожить, но делается это только в крайних случаях, если эпизоотия чумы обнаружена в непосредственной близости к человеку. Противочумная служба проводит дезинсекцию в радиусе нескольких (а то и тысяч) гектар от населенного пункта, рядом с которым обнаружена эпизоотия чумы. Она вносит в найденные норы грызунов инсектициды, убивающие блох. Таким образом прерывается циркуляция возбудителя, а риск заражения человека через укус блохи сводится к минимуму. При этом численность грызунов остается нетронутой.
В связи с этим актуальным становится другой подход противочумной работы. Все больше внимания в опасных очагах уделяется профилактической работе по предотвращению распространения возбудителя чумной болезни за пределы природного очага. Население, проживающее на территории такого очага, должно информироваться о самом факте наличия заболевания в регионе, о недопустимости употребления в пищу непроверенного мяса (промысловых и диких животных), о необходимости оставаться дома и обращаться за медицинской помощью при недомогании после употребления такого мяса или контакта с дикими животными.
Современная профилактика инфекционных заболеваний не может обойтись без вакцинации. От чумы есть вакцина: она создает стойкий иммунитет против чумной палочки длительностью до года. Прививка показана работникам противочумных служб, врачам в эндемичных регионах и людям, которые живут в особо опасных зонах с подтвержденными эпизоотиями чумы. ВОЗ не рекомендует проводить повальную вакцинацию населения, так как процент людей, проживающий в очагах инфекции невелик, а при необходимости поездки в эндемичные территории вопрос о вакцинации решается индивидуально.
Что касается эпидемиологии чумы среди людей, то в современных реалиях в России невозможно заразиться чумой, просто выйдя на улицу, даже если находиться посреди природного очага чумы. Большинство случаев заболевания связано с заражением чумой от трупов животных. При своевременном обнаружении и изоляции больного, риск передачи бубонной чумы сводится к нулю. При легочной форме он немного выше: от медиков в эндемичных регионах требуется особая внимательность при обнаружении больного с симптомами чумы и характерной историей заболевания. От его действий может зависеть эпидемиологическая обстановка города, региона и даже страны (как это было на Мадагаскаре).
Бояться новой глобальной пандемии чумы не стоит. Да, чума продолжает существовать в некоторых уголках нашей планеты, но мы за ней внимательно следим. Если что-то идет не так и болезнь вырывается за пределы своего обитания, то человечество к этому вызову готово. Антибиотики, если их применить на ранних этапах заболевания, позволяют полностью излечить человека от этой когда-то смертельной болезни.

Основными переносчиками чумной палочки во время пандемии чумы в Европе в XIV-XIX веках были человеческие вши и блохи, а не паразиты грызунов. В этом исследователей убедили модели распространения инфекции во время девяти известных вспышек чумы, которые случились с 1348 по 1813 год в разных областях Европы. Выводы ученых, опубликованные в Proceedings of the National Academy of Sciences, объясняют отличительный характер эпидемий прединдустриальной Европы от более поздних вспышек.
Принято считать, что основными разносчиками чумы являются блохи, паразитирующие на грызунах, в частности, крысах. Однако в новой работе исследователи полагают, что виной быстрого распространения инфекции во время вспышек в Европе стали не они. К примеру, в защиту крыс говорит отсутствие данных о сопровождающих человеческие эпидемии массовых вымираниях грызунов, которые тоже болеют чумой. Весьма вероятно, что основными переносчиками возбудителя на самом деле были человеческие блохи Pulex irritans и платяные вши Pediculus humanus.
Чтобы подтвердить эту гипотезу, исследователи из университета Осло (Норвегия) построили математические модели распространения инфекции тремя способами: воздушным путем, как при легочной чуме, вместе с крысами и их паразитами, либо вместе с человеческими паразитами. Затем ученые применили эти модели к реальным данным по смертности населения и продолжительности эпидемии во время девяти известных вспышек чумы в Европе: в Живри (Франция) в 1348 году, во Флоренции в 1400 году, в Барселоне в 1490 году, в Лондоне в 1563-64 годах, в Име (Англия) в 1666 году, в Гданьске в 1709 году, в Стокгольме в 1710-11 годах, в Москве в 1771 году и на Мальте в 1813 году.
Оказалось, что в семи случаях из девяти реальным данным лучше всего соответствовала модель распространения инфекции человеческими паразитами. Данные для Москвы и Мальты неожиданно выпали из анализа, так как в обоих случаях на реальных кривых смертности оказалось по два пика. Исследователи также обратили внимание, что в английской деревне Им, возможно, также была эпидемия легочной чумы, на что косвенно указывают и литературные источники.
Распространение болезней, передаваемых эктопаразитами человека, происходит в условиях антисанитарии и пренебрежения личной гигиеной, которые были характерны для прединдустриальной Европы. Тем не менее, последующие эпидемии, в частности, Третью Пандемию, которая началась в Китае и распространилась по Азии и всему остальному миру, исследователи связывают с крысами. Дикие грызуны до сих пор остаются естественным резервуаром чумы в Азии, Африке и Америке, из-за которого происходят периодические вспышки болезни и в наше время, такие как эпидемия 2017 года на Мадагаскаре.
А о том, как в средневековой Европе боролись с чумой, можно прочитать в нашем материале.
Читайте также:

