Вульгарные и вирусные бородавки
Обновлено: 15.04.2024
ОПРЕДЕЛЕНИЕ
Аногенитальные (венерические) бородавки - вирусное заболевание, обусловленное вирусом папилломы человека и характеризующееся появлением экзофитных и эндофитных разрастаний на коже и слизистых оболочках наружных половых органов, уретры, влагалища, шейки матки, перианальной области.
Классификация
Общепринятой классификации не существует.
Этиология и патогенез
Возбудитель заболевания - вирус папилломы человека (ВПЧ) относится к роду папилломавирусов (Papillomavirus), который, в свою очередь, принадлежит к семейству папававирусов (Papavaviridae). Вирусы папилломы человека высоко тканеспецифичны и поражают клетки эпителия кожи и слизистых оболочек. К настоящему времени идентифицировано и описано более 190 типов ВПЧ, которые классифицируются на группы высокого и низкого онкогенного риска в соответствии с их потенциалом индуцировать рак. Международное агентство по изучению рака выделяет 12 типов ВПЧ высокого риска (типы 16, 18, 31, 33, 35, 39, 45, 51, 52, 56, 58, 59), которые могут потенцировать развитие рака и предраковых поражений различной локализации: шейки матки, вульвы, влагалища, анального канала, пениса, шеи, гортани, ротовой полости.
Аногенитальные бородавки являются наиболее распространенным клиническим проявлением папилломавирусной инфекции, при этом до 90% всех случаев заболевания у мужчин и женщин вызывается 6 и 11 типами ВПЧ. Среднее время между инфицированием ВПЧ и развитием аногенитальных бородавок составляет 11-12 месяцев у мужчин и 5-6 месяцев у женщин.
Папилломавирусная инфекция наиболее часто регистрируется у лиц молодого возраста, имеющих большое число половых партнеров. По данным ВОЗ, 50-80% населения инфицировано ВПЧ, но лишь 5-10% инфицированных лиц имеют клинические проявления заболевания.
Выявляемость ВПЧ значительно варьирует в различных этнико-географических регионах и определяется поведенческими, социально-экономическими, медицинскими, гигиеническими факторами. Географическая вариабельность характерна не только для частоты выявляемости вируса, но и для распределения генотипов ВПЧ. Согласно систематизированному анализу мировых данных, заболеваемость аногенитальными бородавками мужчин и женщин (включая новые случаи и рецидивы заболевания) варьирует от 160 до 289 случаев на 100000 населения, со средним значением 194,5 случаев на 100000 населения, а средний ежегодный уровень выявляемости новых случаев аногенитальных бородавок составляет 137 случаев на 100000 населения среди мужчин и 120,5 случаев на 100000 населения среди женщин.
В Российской Федерации показатель заболеваемости аногенитальными бородавками в 2014 году составил 21,8 случаев на 100000 населения: у лиц в возрасте от 0 до 14 лет – 0,6 случаев на 100000 населения, у лиц в возрасте 15-17 лет - 28,3 случаев на 100000 населения, у лиц в возрасте старше 18 лет - 25,9 случаев на 100000 населения. Однако данные показатели не отражают истинного уровня заболеваемости и являются следствием неполной регистрации новых случаев аногенитальных бородавок.
Клиническая картина
Cимптомы, течение
- половой контакт.
У детей:
- трансплацентарный (редко);
- перинатальный;
- половой контакт;
- контактно-бытовой, однако возможность аутоинокуляции и передачи ВПЧ через бытовые предметы остается недостаточно изученной.
КЛИНИЧЕСКАЯ КАРТИНА
Выделяют несколько клинических разновидностей аногенитальных бородавок:
- остроконечные кондиломы;
- бородавки в виде папул;
- поражения в виде пятен;
- внутриэпителиальная неоплазия;
- бовеноидный папулез и болезнь Боуэна;
- гигантская кондилома Бушке-Левенштайна.
– наличие одиночных или множественных образований в виде папул, папиллом, пятен на кожных покровах и слизистых оболочках наружных половых органов;
– зуд и парестезии в области поражения;
– болезненность во время половых контактов (диспареуния);
– при локализации высыпаний в области уретры - зуд, жжение, болезненность при мочеиспускании (дизурия); при обширных поражениях в области уретры – затрудненное мочеиспускание;
– болезненные трещины и кровоточивость кожных покровов и слизистых оболочек в местах поражения.
- остроконечные кондиломы - пальцеобразные выпячивания на поверхности кожных покровов и слизистых оболочек, имеющие типичный “пестрый” и/или петлеобразный рисунок и локализующиеся в области внутреннего листка крайней плоти, головки полового члена, наружного отверстия мочеиспускательного канала, малых половых губ, входа во влагалище, влагалища, шейки матки, паховой области, промежности и анальной области;
- бородавки в виде папул – папулезные высыпания без пальцеобразных выпячиваний, локализующиеся на кератинизированном эпителии наружного листка крайней плоти, тела полового члена, мошонки, латеральной области вульвы, лобка, промежности и перианальной области;
- поражения в виде пятен – серовато-белые, розовато-красные или красновато-коричневые пятна на коже и/или слизистой оболочке половых органов;
- бовеноидный папулез и болезнь Боуэна - папулы и пятна с гладкой или бархатистой поверхностью; цвет элементов в местах поражения слизистой оболочки – бурый или оранжево-красный, а поражений на коже – пепельно-серый или коричневато-черный;
- гигантская кондилома Бушке-Левенштайна - мелкие бородавчатоподобные папилломы, сливающиеся между собой и образующие очаг поражения с широким основанием.
Диагностика
Диагноз аногенитальных бородавок устанавливается на основании клинических проявлений. Для улучшения визуализации аногенитальных бородавок проводится проба с 5% раствором уксусной кислоты, после обработки которым образования некоторое время сохраняют серовато-белую окраску, а сосудистый рисунок усиливается.
Для верификации диагноза могут использоваться лабораторные исследования:
– исследование молекулярно-биологическими методами, позволяющими идентифицировать генотип ВПЧ, определять степень вирусной нагрузки и прогнозировать течение заболевания [1];
– цитологическое и морфологическое исследования, позволяющие исключить онкологическую патологию [2].
В связи с применением в терапии аногенитальных бородавок деструктивных методов дополнительно проводится серологическое исследование на сифилис, ВИЧ, гепатиты В и С.
Консультации других специалистов рекомендованы по показаниям в следующих случаях:
- акушера-гинеколога - с целью диагностики фоновых и диспластических процессов шейки матки, вульвы и влагалища; при ведении беременных, больных аногенитальными бородавками;
- уролога - при внутриуретральной локализации аногенитальных бородавок;
- проктолога - при наличии обширного процесса в анальной области;
- иммунолога - при наличии иммунодефицитных состояний и рецидивировании заболевания.
Дифференциальный диагноз
Дифференциальная диагностика проводится с сифилисом и заболеваниями кожи (контагиозным моллюском, фиброэпителиальной папилломой, себорейным кератозом и др.).
У женщин аногенитальные бородавки необходимо дифференцировать с микропапилломатозом вульвы - физиологическим вариантом, представляющим собой не сливающиеся папулы правильной формы, расположенные симметрично на внутренней поверхности малых половых губ и в области преддверия влагалища.
Сальные железы в области крайней плоти и вульвы у здоровых лиц также часто выглядят как отдельные или множественные папулы серовато-желтого цвета, расположенные на внутренней поверхности крайней плоти и малых половых губах.
Лечение
Показанием к проведению лечения является наличие клинических проявлений заболевания.
При отсутствии аногенитальных бородавок или цервикальных плоскоклеточных интроэпителиальных поражений лечение субклинической генитальной папилломавирусной инфекции не проводится.
Обследование и лечение половых партнеров проводится при наличии у них клинических проявлений заболевания.
Цели лечения:
- деструкция аногенитальных бородавок;
- улучшение качества жизни пациентов.
Общие замечания по терапии
Основным направлением в лечении является деструкция клинических проявлений заболевания. Вне зависимости от применяемого метода деструкции аногенитальных бородавок у 20-30% больных могут развиваться новые поражения на коже и/или слизистых оболочках аногенитальной области.
Показания к госпитализации
Госпитализация показана больным с обширным поражением кожи и слизистых оболочек вследствие деструктивного роста гигантской кондиломы Бушке-Левенштайна с целью хирургического иссечения пораженных тканей.
Методы деструкции аногенитальных бородавок
1. Цитотоксические методы
- подофиллотоксин, крем 0,15%, раствор 0,5% (А) 2 раза в сутки наружно на область высыпаний в течение 3 дней с 4-хдневным интервалом. Крем 0,15 % рекомендуется применять в терапии аногенитальных бородавок, расположенных в анальной области и области вульвы; раствор 0,5% рекомендуется применять в терапии аногенитальных бородавок, расположенных на коже полового члена. Курсовое лечение (не более 4-5 курсов) продолжают до исчезновения клинических проявлений заболевания 4.
Подофиллотоксин не рекомендуется применять в терапии аногенитальных бородавок, расположенных на слизистой оболочке прямой кишки, влагалища, шейки матки, уретры.
2. Химические методы
- 1,5% раствор цинка хлорпропионата в 50% 2-хлорпропионовой кислоте, раствор для наружного применения (С) наносится с помощью деревянного шпателя с заостренным наконечником (на аногенитальные бородавки диаметром от 0,1 до 0,5 см) или стеклянным капилляром (на аногенитальные бородавки диаметром свыше 0,5 см). Перед нанесением препарата обрабатываемую поверхность предварительно обезжиривают 70% спиртовым раствором для лучшего проникновения препарата. Раствор наносят на высыпания однократно до изменения окраски тканей на серовато-белый. В ряде случаев для достижения полной мумификации ткани аногенитальных бородавок требуется проводить до 3 сеансов нанесения кратностью 1 раз в 7-14 дней [10, 11].
- комбинация азотной, уксусной, щавелевой, молочной кислот и тригидрата нитрата меди, раствор для наружного применения (С) наносится однократно непосредственно на аногенитальные бородавки при помощи стеклянного капилляра или пластмассового шпателя, не затрагивая здоровых тканей. Не рекомендуется обрабатывать поверхность, превышающую 4-5 см 2 , перерыв между процедурами составляет 1-4 недели [12].
Особые ситуации
Лечение беременных
Во время беременности возможна активная пролиферация аногенитальных бородавок.
Лечение беременных осуществляется в сроке до 36 недель беременности с использованием криодеструкции, лазерной деструкции или электрокоагуляции при участии акушеров–гинекологов. При обширных генитальных кондиломах показано оперативное родоразрешение (с целью профилактики кондиломатоза гортани новорожденного) [33].
Лечение детей
Методами выбора лечения аногенитальных бородавок у детей являются физические методы деструкции, не вызывающие токсических побочных реакций.
Требования к результатам лечения
При отсутствии клинических проявлений заболевания пациенты дальнейшему наблюдению не подлежат.
Тактика при отсутствии эффекта от лечения
Профилактика
Информация
Источники и литература
Информация
МЕТОДОЛОГИЯ
Методы, использованные для сбора/селекции доказательств:
поиск в электронных базах данных.
Описание методов, использованных для сбора/селекции доказательств:
доказательной базой для рекомендаций являются публикации, вошедшие в Кокрановскую библиотеку, базы данных EMBASE и MEDLINE.
Методы, использованные для оценки качества и силы доказательств:
· Консенсус экспертов;
· Оценка значимости в соответствии с рейтинговой схемой (схема прилагается).
Рейтинговая схема для оценки силы рекомендаций:
| Уровни доказательств | Описание |
| 1++ | Мета-анализы высокого качества, систематические обзоры рандомизированных контролируемых исследований (РКИ) или РКИ с очень низким риском систематических ошибок |
| 1+ | Качественно проведенные мета-анализы, систематические, или РКИ с низким риском систематических ошибок |
| 1- | Мета-анализы, систематические, или РКИ с высоким риском систематических ошибок |
| 2++ | Высококачественные систематические обзоры исследований случай-контроль или когортных исследований. Высококачественные обзоры исследований случай-контроль или когортных исследований с очень низким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2+ | Хорошо проведенные исследования случай-контроль или когортные исследования со средним риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 2- | Исследования случай-контроль или когортные исследования с высоким риском эффектов смешивания или систематических ошибок и средней вероятностью причинной взаимосвязи |
| 3 | Неаналитические исследования (например: описания случаев, серий случаев) |
| 4 | Мнение экспертов |
Методы, использованные для анализа доказательств:
· Обзоры опубликованных мета-анализов;
· Систематические обзоры с таблицами доказательств.
Методы, использованные для формулирования рекомендаций:
Консенсус экспертов.
Рейтинговая схема для оценки силы рекомендаций:
| Сила | Описание |
| А | По меньшей мере один мета-анализ, систематический обзор или РКИ, оцененные как 1++ , напрямую применимые к целевой популяции и демонстрирующие устойчивость результатов или группа доказательств, включающая результаты исследований, оцененные как 1+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов |
| В | Группа доказательств, включающая результаты исследований, оцененные как 2++, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов или экстраполированные доказательства из исследований, оцененных как 1++ или 1+ |
| С | Группа доказательств, включающая результаты исследований, оцененные как 2+, напрямую применимые к целевой популяции и демонстрирующие общую устойчивость результатов; или экстраполированные доказательства из исследований, оцененных как 2++ |
| D | Доказательства уровня 3 или 4; или экстраполированные доказательства из исследований, оцененных как 2+ |
Индикаторы доброкачественной практики (Good Practice Points – GPPs):
Рекомендуемая доброкачественная практика базируется на клиническом опыте членов рабочей группы по разработке рекомендаций.
Экономический анализ:
Анализ стоимости не проводился и публикации по фармакоэкономике не анализировались.
Метод валидизации рекомендаций:
· Внешняя экспертная оценка;
· Внутренняя экспертная оценка.
Рабочая группа:
Для окончательной редакции и контроля качества рекомендации повторно проанализированы членами рабочей группы.
Основные рекомендации:
Сила рекомендаций (A–D) приводится при изложении текста рекомендаций.
Что такое папилломавирусная инфекция (ВПЧ)? Причины возникновения, диагностику и методы лечения разберем в статье доктора Борисова Э. В., гинеколога со стажем в 35 лет.
Над статьей доктора Борисова Э. В. работали литературный редактор Юлия Липовская , научный редактор Сергей Федосов

Определение болезни. Причины заболевания
Папилломавирусная инфекция — это состояние, развивающееся при заражении какой-либо разновидностью вируса папилломы человека (ВПЧ). Возбудители данной группы могут существовать только в человеческом организме, поражая кожу и слизистые оболочки, приводя к появлению папиллом, бородавок, плоских и остроконечных кондилом. [1] [2] [4]

ВПЧ довольно широко распространён в человеческой популяции, особенно среди сексуально активных людей, а это свыше 80% всего населения. До недавнего времени вирусы этой группы считались относительно безобидными, вызывающими лишь косметические дефекты, но последние научные исследования показывают, что проблема гораздо серьёзнее. [9]
На сегодняшний день науке известно несколько сотен штаммов (типов) папилломавирусов . Около 40 из них преимущественно поражают аногенитальную область и передаются половым путём. Особую опасность представляют штаммы высокого онкогенного риска, так как они могут спровоцировать развитие онкологических заболеваний, в том числе рака шейки матки.
Чаще всего заражение происходит в молодом возрасте, как правило, с началом половой жизни, при этом возможно неоднократное инфицирование. Наиболее уязвимой группой в плане вероятности заражения ВПЧ и развития неблагоприятных последствий являются молодые женщины в возрасте 15-30 лет.
Помимо этого ВПЧ может перейти от инфицированной матери к ребёнку, например, при родах. Не исключается и контактно-бытовой способ передачи возбудителя, например, при соприкосновениях и даже при совместном использовании предметов личной гигиены.
К факторам риска, способствующим заражению ВПЧ, развитию хронической папилломавирусной инфекции и её переходу в предраковые состояния с потенциальным перерождением в злокачественную опухоль, относятся:
- иммунодефицит любого происхождения, в том числе вследствие ВИЧ-инфекции, лучевых поражений, применения иммунодепрессантов при трансплантации органов и тканей, лечения цитостатиками и других причин;
- подавленное состояние иммунитета во время беременности;
- раннее начало половой жизни;
- частая смена половых партнёров, незащищённый секс;
- инфицированность высокоонкогенными штаммами ВПЧ;
- заражение одновременно несколькими типами ВПЧ;
- наличие других инфекций, передающихся половым путём, например, герпесвирусной и цитомегаловирусной инфекции, вируса Эпштейна — Барр, гепатитов В и С, гонореи и трихомониаза;
- стресс, истощение, гиповитаминоз, гормональный дисбаланс;
- многократные роды и аборты;
- тяжёлые хронические заболевания, в том числе сахарный диабет;
- вредные привычки (курение, злоупотребление спиртным);
- низкий социальный статус, плохие условия жизни, неудовлетворительная интимная гигиена;
- пренебрежение регулярными профилактическими обследованиями (один из важнейших факторов риска);
- низкий уровень развития медицины в регионе проживания.
При обнаружении схожих симптомов проконсультируйтесь у врача. Не занимайтесь самолечением - это опасно для вашего здоровья!
Симптомы папилломавирусной инфекции
Далеко не всегда человек догадывается о наличии в своём организме папилломавирусной инфекции, оставаясь при этом источником заражения для потенциальных партнёров. [1] [2] Дело в том, что заболевание может долгое время протекать бессимптомно: вирус скрыто существует в организме от нескольких месяцев до нескольких лет, никак себя не проявляя. Кроме того, уже имеющиеся проявления инфекции не всегда доступны для наружного обзора. Например, если папилломы, бородавки и кондиломы на открытых участках тела и поверхности гениталий ещё можно заметить самостоятельно, то патологические изменения, локализующиеся на шейке матки, сможет обнаружить только специалист в ходе осмотра с применением соответствующих инструментов.
И всё же существует несколько симптомов, которые прямо или косвенно могут указывать на наличие папилломавирусной инфекции и её неблагоприятных последствий. [3] К ним относятся:
- появление на коже и/или слизистых оболочках каких-либо разрастаний различных форм (на тонкой ножке или с широким основанием, нитевидной, округлой или плоской конфигурации, в форме цветной капусты или петушиного гребня) и размеров (от образований в несколько миллиметров до разрастаний, занимающих всю промежность);

- отёчность и воспалительная инфильтрация папилломатозных разрастаний (остроконечных кондилом), их ранимость и кровоточивость, что приводит к присоединению вторичной инфекции с появлением гнойного отделяемого с неприятным запахом;
- зуд, жжение, мокнутие в области промежности, появление обильных белей, даже при отсутствии видимых патологических образований;
- межменструальные кровянистые выделения, в том числе появляющиеся в результате полового контакта:
- дискомфорт во время полового акта.
Наиболее тревожными признаками заболевания являются:
- постоянные боли в области спины и таза;
- слабость;
- беспричинная потеря веса;
- опухание одной или обеих ног.
Патогенез папилломавирусной инфекции
Заражение папилломавирусной инфекцией происходит при попадании вирусных частиц на кожу или слизистую оболочку. [1] [2] Излюбленная локализация инфекции на теле женщины — промежность, большие и малые половые губы, вульва, влагалище и шейка матки, у мужчин — половой член. Может также произойти поражение слизистой полости рта, пищевода, мочевого пузыря, трахеи, конъюнктивы и других органов и тканей.
Заражению способствуют микротравмы и потёртости. Особенно благоприятные для инфицирования условия создаются при половом акте. В 60–80% случаев достаточно однократного сексуального контакта с больным папилломавирусной инфекцией или бессимптомным носителем ВПЧ. К развитию заболевания может привести попадание в организм буквально единичных вирусных частиц.
При наличии предрасполагающих факторов (микроповреждения, слабого иммунитета и других) возбудитель проникает в эпителиальную ткань до её базального слоя. Там он прикрепляется к оболочке незрелой клетки и внедряется сначала в её цитоплазму, а затем и в ядро, где повреждает генетический аппарат. После этого начинается деление клеток с изменённым геномом, что приводит к появлению в месте внедрения вируса генитальных кондилом (образований, которые постепенно разрастаются), а, например, на шейке матки — к развитию диспластических процессов различной степени тяжести (дисплазия шейки матки).

В случае ВПЧ высокого онкогенного риска определённые гены в вирусной ДНК кодируют синтез специфических белков-онкопротеинов (Е6 и Е7), которые подавляют противораковую защиту клеток. Под действием онкопротеинов нарушается стабильность генома клеток, стимулируется их размножение и снижается способность к дифференцировке — всё это со временем может привести к онкопатологии. [12]
Формирование новых полноценных вирусных частиц, способных инфицировать другого человека, происходит уже не в базальном, а в самых поверхностных слоях поражённого эпителия. Возбудитель может содержаться в слущивающихся отмирающих клетках, которые отделаются слизистой оболочкой. Таким образом они переходят к новому хозяину при тесном (сексуальном или бытовом) контакте.
Классификация и стадии развития папилломавирусной инфекции
По способности индуцировать развитие злокачественных новообразований ВПЧ подразделяют на четыре группы: [8]
- неонкогенные штаммы ВПЧ (типы 1-5);
- ВПЧ низкого онкогенного риска (типы 6, 11, 40, 42-44, 54, 61, 70, 72, 81);
- ВПЧ среднего онкогенного риска (типы 26, 31, 33, 35, 51-53, 58, 66);
- ВПЧ высокого онкогенного риска (типы 16, 18, 39, 45, 56, 59, 68, 73, 82).
Клинические формы папилломавирусной инфекции: [5]
- латентная — скрытая форма, не имеющая клинических и морфологических признаков, но обнаруживаемая иммунохимическими и молекулярно-биологическими методами;
- субклиническая — возникает у лиц с нормальным иммунитетом, определяется только специальными диагностическими методами (пробы с растворами-индикаторами, гистологические и цитологические исследования);
- манифестная — появляется у лиц с временным или стойким снижением иммунитета, в случае генитальной папилломавирусной инфекции характеризуется появлением кондилом.
Латентная инфекция может переходить в субклиническую и манифестную форму в случае возникновения предрасполагающих условий (факторов риска), но чаще всего она протекает бессимптомно, не манифестируя.
Клинические проявления папилломавирусной инфекции:
- кожные поражения: подошвенные, плоские и обычные (вульгарные) бородавки, бородавчатая эпидермодисплазия, бородавки Бютчера и небородавчатые поражения кожи;
- поражения слизистых оболочек гениталий: кондиломы, некондиломатозные поражения, карциномы;
- поражения слизистых вне гениталий: папилломатоз гортани, карциномы шеи, языка и другое.

Разновидности поражений:
- экзофитные — видимые разрастания в виде папиллом и бородавок;
- эндофитные — образования, располагающиеся в толще ткани, которые не видны невооружённым глазом.
Осложнения папилломавирусной инфекции
Основными наиболее опасными осложнениями папилломавирусной инфекции являются злокачественные новообразования. Но возможны и другие серьёзные последствия:

- Злокачественные новообразования заднего прохода, вульвы, полового члена и ротоглотки. Повышение риска их развития также связывают с высокоонкогенными штаммами ВПЧ. [6]
- Остроконечные кондиломы на гениталиях, папилломатоз верхних дыхательных путей (рецидивирующий респираторный папилломатоз, веррукозный ларингит). Причиной возникновения могут стать 6-й и 11-й типы вируса, несмотря на свой низкий онкогенный риск. В случае папилломатоза есть вероятность полной потери голоса, обструкции (перекрытия) гортани с развитием асфиксии. Это довольно редкое заболевание может возникать у детей, рождённых женщинами с папилломавирусной инфекцией. По разным данным, заражение может происходить как во время родов, так и внутриутробно. Как правило, респираторный папилломатоз начинает проявляться в детском и подростковом возрасте, он склонен к неоднократным рецидивам после удаления множественных папиллом, перекрывающих дыхательные пути.
- Гнойно-септические осложнения. Папилломатозные разрастания на слизистых оболочках очень ранимы, легко травмируются, и через участки мокнутия, расчёсов и потёртостей может проникать вторичная инфекция, которая в свою очередь и вызывает нагноение.
Диагностика папилломавирусной инфекции
Основные цели диагностических мероприятий: [3]
- ранняя диагностика папилломавирусной инфекции для динамического наблюдения и лечения;
- своевременное обнаружение и лечение предраковых изменений, что позволяет на 80% предотвратить развитие злокачественных новообразований;
- выявление онкологических новообразований на ранних стадиях, что в большинстве случаев даёт хороший прогноз эффективного излечения;
- решение вопроса о целесообразности вакцинации.
Для выявления папилломавирусной инфекции на сегодняшний день существует целый комплекс диагностических процедур:
- Гинекологический осмотр в зеркалах — позволяет увидеть папилломатозные разрастания (аногенитальные кондиломы) и другие изменения.
- Классический тест Папаниколау (мазки с поверхности шейки матки и стенок влагалища для цитологического исследования) — обнаруживает ранние признаки дисплазии и злокачественного перерождения.

- Пробы с уксусной кислотой и раствором Люголя — выявляют участки поражения слизистой шейки матки.
- Кольпоскопия, в том числе с биопсией подозрительных участков и их гистологическим исследованием, — определяет характер имеющегося новообразования.

- Иммунофлюоресцентный анализ (ИФА) обнаруживает в цервикальном соскобе онкопротеины (Е7 и Е6). Этот метод достаточно новый, с его помощью можно различить носительство ВПЧ и первые признаки злокачественного перерождения в клетках, [12] оценить агрессивность данного процесса, сделать предположения относительно прогноза заболевания.
- Полимеразная цепная реакция (ПЦР) находит вирусную ДНК в биологическом материале (соскоб со слизистой), определяет тип ВПЧ, степень его онкогенности, а также количество вирусных частиц, что косвенно позволяет судить о характере течения папилломавирусной инфекции у данного пациента, возможности спонтанного излечения или высокого риска прогрессирования. Обнаружение ВПЧ с помощью этого возможно даже при латентном течении болезни, когда цитологические и гистологические методы не эффективны.
Целесообразно дополнительное обследование пациента на наличие других инфекций, передающихся половым путём, так как папилломавирус в 90% случаев с ними сочетается, и это может осложнять течение заболевания.
Лечение папилломавирусной инфекции
Лечение папилломавирусной инфекции должно быть комплексным и включать следующие составляющие: [3] [5]
- деструкцию (удаление) видимых проявлений (аногенитальных кондилом и др.);
- иммуномодулирующую терапию;
- противовирусную терапию;
- лечение сопутствующих инфекций, передающихся половым путём.
Деструктивные методы делятся на две основные группы:
- химические — с применением трихлоруксусной кислоты, а также таких препаратов, как "Солкодерм", "Колломак", "Ферезол" и др.;
- физические — хирургическое удаление, электрокоагуляция, криодеструкция, радиоволновая и плазменная коагуляция, лазеротерапия.

Лечение сопутствующих половых инфекций проводят до начала деструктивной терапии на фоне адекватной иммунокоррекции.
Удаление видимых проявлений папилломавирусной инфекции должно сочетаться с противовирусной терапией — как с общей, так и с применением препаратов местного действия после удаления кондилом.
Следует помнить, что успешно проведённое лечение не исключает развитие рецидивов в дальнейшем, особенно у пациентов с нарушениями иммунитета. Поэтому за ними устанавливается динамическое наблюдение в течение как минимум 1-2 лет.
Прогноз. Профилактика
В 90% случаев здоровая иммунная система человека справляется с папилломавирусной инфекцией самостоятельно за период от полугода до двух лет с момента инфицирования, после чего происходит полное выздоровление с исчезновением вируса из организма. При этом не формируется напряжённого пожизненного иммунитета, то есть человек может заразиться повторно.
В других случаях, при наличии предрасполагающих факторов, заболевание приобретает хроническую форму, склонную к длительному скрытому течению с периодическими рецидивами и возможным развитием тяжёлых осложнений.
От момента попадания вируса в организм до развития предраковых состояний и тем более возникновения рака может пройти достаточно много времени, иногда десятки лет. Поэтому регулярные профилактические обследования, своевременное выявление и лечение предраковых состояний — вполне реальный и эффективный способ избежать самого неблагоприятного варианта развития событий. [13] С этой целью Всемирная организация здравоохранения рекомендует всем женщинам старше 30 лет при первичном скрининге проходить не только “рутинное” цитологическое исследование, но и делать тест на наличие ВПЧ. [10]
Регулярное посещение гинеколога (при отсутствии каких-либо жалоб — раз в год) с проведением теста Папаниколау позволяет своевременно обнаружить начальные признаки дисплазии и предпринять все необходимые меры для предотвращения прогрессирования процесса и его перехода в онкологическое заболевание.
Использование методов барьерной контрацепции хоть и не полностью защищает от инфицирования, но несколько снижает его вероятность.
Главным методом первичной профилактики папилломавирусной инфекции считается вакцинация. [11] Современные вакцины разработаны с целью защиты от наиболее опасных, высокоонкогенных штаммов ВПЧ, ответственных за 70-80% случаев развития рака шейки матки. Стандартный курс, состоящий из трёх прививок, даёт вполне надёжную защиту.


Бородавка вульгарная – это вирусное заболевание кожи, вызываемое вирусами папилломы человека (ВПЧ) и характеризующееся высыпанием плоских роговых папул.
Синонимы
verruca vulgaris, обыкновенная бородавка.
Эпидемиология
Возраст: чаще в 7-25 лет, реже встречаются в более старшем возрасте.
Пол: не имеет значения.
Анамнез
Заболевание начинается постепенно с появления плоских роговых папул цвета нормальной кожи, постепенно увеличивающихся в размерах. Субъективные ощущения обычно отсутствуют, при локализации бородавок в области ногтевого валика отмечается болезненность. Возможно спонтанное излечение, иногда внезапное.
Течение
постепенное начало с последующим увеличением элементов в размерах и количестве, возможно их самостоятельное разрешение.
Этиология
вульгарные бородавки вызываются вирусами папилломы человека (ВПЧ) 1, 2, 4 и 57 типов, которые представляют собой семейство мелких ДНК-содержащих вирусов.
Предрасполагающие факторы
- дети школьного возраста;
- прием глюкокортикоидных (стероидных) гормонов и других иммуносупрессантов;
- лучевая терапия;
- травматизация кожи;
- контакт с водой (посещение бассейна);
- хождение босиком;
- перегревание;
- ношение чужой одежды (перчаток) и обуви;
- работа с мясом (рыбой).
Жалобы
Обычно на наличие высыпаний, иногда их болезненность.
Дерматологический статус
процесс поражения кожи носит распространенный или ограниченный характер, элементы сыпи, как правило, не группируются, иногда могут сливаться, количество их варьирует от одного до нескольких десятков.
Элементы сыпи на коже
- Плоские папулы с неровной (шероховатой) поверхностью, жёлто-серого цвета или цвета нормальной кожи, округлых или неправильных очертаний от 0,2 до 5 см в диаметре, располагающаяся на фоне неизмененной кожи. Может определяться положительный симптом скрытого шелушения (появление видимых глазом чешуек при поскабливании поверхности папулы). При более интенсивном поскабливании могут определяться затромбированные капилляры в виде черно-коричневых точек в центре папулы или точечное кровотечение (симптом пурпуры). Папулы в дальнейшем или увеличиваются размерах, сливаясь друг с другом, или бесследно разрешаются.
- Кератоз на поверхности плоских папул, иногда возможно образование болезненных трещин.
- Трещины, возникающие на фоне кератоза, нередко болезненные, могут кровоточить, разрешаются, как правило, бесследно.
Элементы сыпи на слизистых
Придатки кожи
Локализация
тыльная поверхность кистей, реже - ладони, лицо, волосистая часть головы, изредка - красная кайма губ, у детей часто поражается разгибательная поверхность коленных суставов.
Дифференциальный диагноз
С красным плоским лишаем, кератоакантомой, околоногтевыми фибромами, подногтевыми экзостозами, бородавчатым туберкулезом кожи, беспигментной меланомой.
Сопутствующие заболевания
- гипергидроз;
- ВИЧ-инфекция;
- синдром (болезнь) Кушинга;
- атопический дерматит;
- иммунодефицитные состояния, не ВИЧ-обусловленные;
- состояние после трансплантации органов и тканей, злокачественные новообразования;
- лейкозы.
Диагноз
Обычно достаточно клинической картины, редко прибегают к гистологическому исследованию.
Патогенез
Вирусы папилломы человека (ВПЧ) представляют собой семейство мелких ДНК-содержащих вирусов. Вульгарные бородавки вызываются ВПЧ 1, 2, 4 и 57 типов, проникая в кожу через микротравмы и мацерированные участки эпидермиса. Инкубационный период составляет от нескольких недель до года. Клетками-мишенями вируса являются базальные кератиноциты, где после инфицирования происходит индукция гиперпролиферации (вирусный акантоз). Вирусы папилломы человека обладают способностью ускользать от иммунного надзора, поэтому элементы сыпи могут существовать достаточно долго. Течение вульгарных бородавок обычно длительное, однако возможно их спонтанное бесследное разрешение.
Вирусная бородавка у ребенка – это проявление папиломавирусной инфекции (ПВИ), характеризующееся доброкачественным пролиферативным ростом ткани эпидермиса и слизистых оболочек. Простые бородавки имеют вид узелковых элементов розового или телесного цвета, возвышающихся над уровнем кожи. Также к вирусным образованиям относятся кондиломатозные образования в аногенитальной области. Для диагностики заболевания достаточно визуального осмотра, сбора жалоб, проведения дерматоскопии. Основной способ лечения — деструкция физическими или химическими способами.
МКБ-10

Общие сведения
Вирусные бородавки часто встречаются в педиатрической практике. По статистическим данным, ими страдает 10% детского населения. На данную патологию приходится треть от первичных дерматологических консультаций. Пик заболеваемости отмечается в возрасте 12-17 лет. У детей, рожденных от матерей с ПВИ, в первый год жизни частота обнаружения вируса в носоглотке достигает 30% и выше. Истинную заболеваемость выявить сложно по нескольким причинам: низкая обращаемость пациентов, самолечение, самопроизвольный регресс бородавок у части детей.

Причины
Этиологический фактор развития вирусной бородавки у ребенка — ДНК-содержащий вирус папилломы человека (ВПЧ) из семейства Papovaviridae. Вирус паразитирует на коже и аногенитальной слизистой. Семейство насчитывает более 179 подвидов (штаммов) представителей. Непосредственными возбудителями вирусных бородавок являются ВПЧ следующих типов: 1, 4, 2, 7, 6, 10, 11, 31-34. Из них онкогенными считаются 31, 33, 16, 18, 11 и 6 штаммы.
Основной механизм передачи ВПЧ у детей реализуется при контакте с кожей, слизистыми больного или вирусоносителя. Вирус сохраняет жизнедеятельность во влажной среде, поэтому возможно заражение в местах общественного пользования (туалет, бассейн, баня). Доказана возможность вертикальной передача вируса ‒ от матери к ребенку трансплацентарно или интранатально. В подростковом возрасте актуален половой путь передачи, в младшем ‒ самозаражение (перенос из одной зоны в другую).
Средняя продолжительность инкубационного периода 1-3 месяца, возможно латентное носительство сроком до года. Обязательным условием проникновения ВПЧ в глубокие слои дермы является повреждение кожного покрова: микротравмы, ссадины. Заражению способствуют факторы:
- позитивный ВИЧ-статус;
- иммунодефицитные состояния;
- гипергидроз;
- психоэмоциональное или соматическое истощение организма.
Патогенез
Папилломавирус обладает тропностью к эпителиальным клеткам, которые содержит кожа, слизистые оболочки. Попадая в клетку, вирус перемещается в ядро. Используя свой геном и ресурс клетки-хозяина, вирус начинает репликацию — синтез себе подобных вирионов. Таким образом, в поврежденном слое происходит продукция новых вирусных клеток.
Постепенно активность пролиферации снижается, участок гиперплазии ограничивается. Так формируется объемное, четко очерченное образование — вирусная бородавка. ВПЧ латентно находится в базальном слое дермы до нескольких лет. Активация продукции новых вирионов может наступить при воздействии провоцирующего фактора.
Классификация
В мире нет единой классификации вирусных бородавок у детей. Детские дерматологи зачастую пользуются разделением бородавок по категориям, основанным на морфологии и расположении образований:
- Обыкновенные (вульгарные). Наиболее частый вид вирусных бородавок в педиатрии. Элементы узелковой формы, с локализацией на тыльных поверхностях стоп, кистей.
- Плоские, или юношеские. Распространены у подростков. Излюбленное расположение — кожа лица.
- Околоногтевые. Имеют вид ограниченных уплотнений кожи около ногтевого ложа.
- Подошвенные (плантарные). Плоские или мозаичные вирусные элементы, формирующиеся на подошве. Обычно имеется связь с нагрузкой на стопу, ее повышенной потливостью.
- Остроконечные кондиломы. Очень редкое заболевание для детского возраста. Бородавки появляются при передаче вируса половым или вертикальным путем.
Симптомы
К общим проявлениям вирусных бородавок у ребенка относят наличие патологического образования на слизистой или коже, которое вызывает неприятные ощущения или болезненность при пальпации, деформацию подлежащего участка (подошва, околоногтевой валик). Разные типы бородавок имеют свои клинические особенности.
Вульгарные бородавки представляют собой плотные папулы до 0,5 см в диаметре с шероховатой поверхностью. Папула может быть как единичной, так и с множественными сателлитами вокруг первичного очага. Околоногтевые бородавки — бляшки или узелки розового оттенка, расположенные по периферии от ногтя. В процессе разрастания вызывают разрушение ногтевого валика.
Плантарные бородавки располагаются на подошвенной поверхности, часто в области переднего отдела стопы, в местах интенсивной нагрузки. Выглядят бугристыми или плоскими образованиями, иногда при ходьбе вызывают болезненность. Разрастаясь, подошвенные бородавки сливаются, занимая большую поверхность, формируя очаги мозаичного гиперкератоза на подошве.
Юношеские бородавки визуально определяются как небольшие узелки (1-3 мм) в тон кожи, с гладкой поверхностью. Чаще формируются в области лица, но возможно появление и на других частях тела. Кондиломы — это вирусные разрастания телесного или розового цвета, по форме схожие с цветной капустой, петушиным гребнем. Располагаются в зоне промежности.
Осложнения
Вирусная бородавка у ребенка ‒ не безобидное заболевание. Несвоевременная терапия грозит развитием ассоциированных патологий. Образования, расположенные на лице и открытых участках, представляют эстетический дефект, что может привести к психологическим проблемам у ребенка. Самое опасное осложнение вирусной бородавки — озлокачествление. Предраковые заболевания развиваются при заражении онкогенными подтипами ВПЧ. Дети, страдающие аногенитальными бородавками, в будущем имеют высокий риск развития раковых опухолей шейки матки, полового члена, гигантской опухоли Бушке-Левинштейна.
Диагностика
Постановка диагноза не вызывает особых сложностей у педиатра и дерматолога, базируется на типичной клинике и анамнестических данных. При наличии более 5-ти элементов ребенка консультирует иммунолог. Вирусная бородавка у детей требует дифференциации с контагиозным моллюском, эпителиальным бородавчатым невусом, базалиомой. Алгоритм обследования:
- Первичная консультация. Для анамнеза характерны жалобы на постепенное разрастание образования, возможно, контакт с больным ПВИ. Визуально определяется вид бородавки, локализация. Характерный признак – наличие темных точек внутри пролиферативной ткани (затромбированные сосуды).
- Дерматоскопия. Проведение исследования рекомендовано при неясной клинической картине. Вирусная бородавка под дерматоскопом выглядит как плотный узелок с множеством капилляров.
- Биопсия. Исследование проводят в случае подозрения на злокачественное новообразование. Бородавочный биоптат не содержит атипичных клеток, выглядит как доброкачественная эпителиома.
Лечение
Принципы лечения
В детской дерматологии существует правило: вирусные бородавки, которые не беспокоят ребенка и не имеют риска малигнизации, требуют только активного наблюдения. Такие образования могут самопроизвольно регрессировать в течение двух лет. Обязательно нужно лечить бородавки у больных с иммунодефицитными состояниями во избежание самозаражения.
Также терапия показана, если бородавка вызывает зуд, болезненность, создает психологический дискомфорт, кровоточит. Основным способом лечения вирусной бородавки у ребенка остается удаление путем деструкции. Иммунолог может назначить противовирусную терапию препаратами интерферона.
Физическая деструкция
Для детей данный вид терапии приоритетный, так как не имеет токсических побочных реакций. Выбор метода зависит от расположения бородавки, ее типа, размера. Любая из техник проводится на фоне местного обезболивания (анестезирующий крем или инфильтративная анестезия раствором лидокаина):
- Криодеструкция. Суть метода – воздействие на зону пролиферации жидким азотом. Используется контактный криозонд со специальными насадками. Время экспозиции ‒ до пяти минут. Повторные процедуры проводятся по необходимости спустя 1–2 недели.
- Электрокоагуляция. Разрушение вирусной бородавки происходит в результате действия электрического тока низкой мощности. Коагулятор провоцирует послойное термическое повреждение патологической ткани. Техника бескровная, позволяющая максимально точно работать в очаге.
- Радиокоагуляция. При данном виде деструкции используются электромагнитные волны. Под воздействием радиоволны происходит разрыв межклеточных связей, патологическая ткань расслаивается и разрушается.
- Лазерная деструкция. Удаление бородавки происходит путем лазерной абляции. Воздействие лучом длится в зависимости от размера образования до 2-3 минут. Если есть необходимость повтора, следующая манипуляция проводится через 1 месяц.
Химическая деструкция
Основа методики – аппликационное нанесение местных средств с кератолитическим действием с целью цитолиза патологических тканей. К применению у детей разрешены несколько кислот: салициловая 15-40%, щавелевая, уксусная, молочная, азотная в разных комбинациях. Схема лечения зависит от течения заболевания. Препаратом выбора для терапии плоских бородавок являются крема на основе транс-ретиноевой кислоты (форма витамина А). Курс использования длительный – до трех месяцев.
Хирургическое лечение
Оперативное вмешательство оправдано при риске атипичной трансформации вирусной бородавки у ребенка, при обширной площади поражения. Способы хирургической коррекции:
- Иссечение тупым методом. Для удаления образования используются неострые хирургические инструменты – ножницы специальной конструкции. Метод считается самым эффективным у детей. Имеет наименьшее количество рецидивов – около 10%.
- Кюретаж. Представляет собой вылущивание бородавки хирургической кюреткой. Эффективность потенцирует параллельное проведение криодеструкции. Кюретаж используют при вирусных бородавках средних размеров.
- Эксцизия. Полноценное оперативное лечение с удалением бородавки скальпелем в пределах здоровой ткани. Метод травматичный, поэтому используется при крайней необходимости. Эксцизия показана при глубоком повреждении дермы.
Прогноз и профилактика
На сегодняшний день нет метода, который бы гарантировал полное выздоровление. Рецидивы вирусных бородавок у ребенка происходят в 10-30% случаев. С другой стороны, у половины больных возможно самопроизвольное разрешение болезни. К методам специфической профилактики можно отнести вакцинацию против ВПЧ, но прививка не защищает от всех штаммов вируса. Неспецифическая защита включает общее оздоровление организма: закаливание, полноценное питание, рациональный режим дня. Для подростков важное значение имеет гигиена половой жизни.
1. Папилломавирусная инфекция сегодня: клиническое разнообразие, лечение и профилактика/ Касихина Е.И.// Лечащий врач.‒ 2011.
2. Бородавки у детей: особенности клиники, терапии/ Левончук Е.А., Яхницкий Г.Г.// Проблемы здоровья и экологии. — 2010.
Бородавка обыкновенная (простая, вульгарная) — доброкачественное образование кожи, возвышающееся над ее поверхностью и представляющее собой невоспалительную папулу, покрытую выростами из клеток ороговевающего эпителия. Бородавки могут возникать на любом участке тела, однако чаще располагаются на тыльных сторонах кистей, пальцах, реже – на лице. Цвет бородавок может варьировать от телесного до сероватого; размеры – от 0,5 до 1,5 см; поверхность бородавок неровная, шероховатая. Для диагностики обычно достаточно визуального осмотра; из дополнительных исследований проводится ПЦР-анализ, гистология. Удаление бородавок осуществляется путем криодеструкции, электро- и лазерокоагуляции, хирургического иссечения.
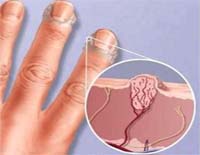
Общие сведения
Бородавка обыкновенная - мягкое эпидермальное образование вирусной этиологии. Бородавки относятся к наиболее распространенным заболеваниям кожи человека. По некоторым данным они встречаются у 45% взрослых и у 60% детей. Бородавка обыкновенная, как и другие виды бородавок, является одним из проявлений вируса папилломы человека (ВПЧ), который широко распространен среди людей и животных. Заражение возможно от инфицированного человека или животного. Вирус проходит через имеющиеся на коже микротравмы. Поэтому возникновению бородавок могут способствовать бритье, привычка покусывать пальцы или грызть ногти, различного рода пилинги и т. п.

Симптомы бородавки обыкновенной
Излюбленная локализация бородавки обыкновенной — это тыльная сторона кистей и пальцы. Они также могут располагаться на ладонях, лице и очень редко на слизистых. Размеры обыкновенных бородавок варьируют от 5 мм до 1- 1,5 см . Обычно такие бородавки имеют телесную окраску, реже — розоватый или желтоватый цвет. Длительно существующие бородавки склонны темнеть.
Диагностика бородавки обыкновенной
Диагностика проводится в основном на основании клинической картины. Дополнительно может быть проведено ПЦР-исследование на вирус папилломы человека.
Бородавку обыкновенную нужно дифференцировать от бородавчатого туберкулеза кожи, бородавчатой базалиомы, кератомы, веррукозного невуса и др.
Лечение бородавки обыкновенной
Довольно распространенным способом является криодеструкция бородавки сухим льдом или жидким азотом. Электрокоагуляция проводится специальной петлей под воздействием электрического тока. К преимуществам удаления лазером относится быстрое заживление ранки и отсутствие рубца. Хирургическое иссечение применяют при больших размерах бородавки. Чтобы не пропустить онкологическое заболевание, обязательно проводят гистологическое исследование удаленной бородавки.
Для профилактики повторного возникновения бородавки обыкновенной ее удаление лучше проводить на фоне противовирусного лечения. В некоторых случаях обыкновенной бородавки, чаще у детей, наблюдается самоизлечение.
Методы лечения народной медицины основаны на многократной обработке бородавки растительными средствами, содержащими прижигающие и разрушающие химические вещества. Такое лечение малоэффективно. Если с его помощью и удается избавиться от бородавки, то со временем она вырастает вновь. Довольно часто народные методы приводят к развитию осложнений: изъязвлению, инфицированию, повреждению соседних здоровых участков кожи, разрастанию бородавок из-за их неполного удаления и др.
Прогноз бородавки обыкновенной
Прогноз благоприятный. Однако из-за вирусной природы бородавок ни один из методов их удаления не гарантирует полного излечения. Они склонны рецидивировать и могут образовываться вновь в другом месте кожного покрова.
Читайте также:

