Замершая беременность инфекция герпес
Обновлено: 26.04.2024
Л.А.МАРЧЕНКО, доктор медицинских наук, ведущий научный сотрудник отделения гинекологической эндокринологии. Герпетическая инфекция нередко является причиной гибели зародыша. Ее последствия могут привести к возникновению у плода пороков развития.
Вагинальные инфекции относятся к разряду наиболее часто встречающихся заболеваний нижнего отдела полового тракта. Патологические выделения из влагалища являются симптомом более 20 заболеваний, поэтому первоначально правильно установленный этиологический диагноз во многом не только определяет успех лечения, но и является гарантом отсроченных осложнений.
В последние годы наряду с общеизвестными микроорганизмами, вызывающими специфические и неспецифические инфекционные заболевания половых путей, все чаще диагностируются поражения, обусловленные вирусной инвазией гениталий, среди которых, несомненно, важная роль принадлежит вирусу простого герпеса (ВПГ).
Различают два типа ВПГ. Большинство вирусов составляет 2-ю, антигенную группу - ВПГ-2, которые преимущественно вызывают генитальную патологию, ВПМ вызывают экстрагенитальные поражения.
Пути передачи. Эпидемиология
Генитальный герпес (ГГ) относится к заболеваниям, передающимся половым путем (ЗППП).
Заражение может происходить в случае, когда у партнера, являющегося источником инфекции, на половых органах имеются типичные герпетические высыпания (рецидив заболевания) или, что особенно важно, когда он выделяет вирус, не имея при этом клинических симптомов заболевания (атипичная форма, или бессимптомное вирусоносительство).
Инфицирование возможно также при орогенитальных контактах. Бытовой путь переноса инфекции встречается крайне редко и полностью исключается, если секрет, содержащий вирус, высыхает.
Генитальный герпес может вызываться вирусом и 1-го и 2-го типа.
Известно, что степень распространенности ВПГ-2 инфекции зависит от пола обследуемых, числа их сексуальных партнеров, возраста, низкого образовательного уровня и этнической принадлежности. Исследования в 10 развитых странах показали, что серопозитивными на ВПГ-2 являются 107 млн. человек, при этом частота инфицирования в США составляет от 22 до 33%, в Европе - от 7 до 24%, в странах Индокитая - до 6%. Ситуация с инфицированием ГГ в России остается во многом крайне неясной, так как, хотя ГГ и отнесен в группу ЗППП, учет заболеваемости ведется плохо. Согласно проведенным в 1994 г. эпидемиологическим исследованиям на примере закрытой популяции в Москве, частота инфицирования генитальным герпесом составляет 19,7%. Выявлено два ее возрастных пика - 16-24 года и 35-40 лет. Женщины в 1,7 раза чаще инфицируются ВПГ-2, чем мужчины, подобных половых различий в инфицировании экстрагенитальным герпесом не выявлено.
Многие исследователи считают, что истинная ситуация в мире в отношении роста заболеваемости ГГ в достаточной мере не контролируется в связи со значительным процентом его асимптомных форм. Частота последних составляет 40-74%.
Нередко психосоциальные последствия ГГ бывают более выраженными и значимыми, чем физические страдания, связанные с частыми обострениями заболевания. ГГ, безусловно, влияет на качество жизни пациентов, т.к. уже с момента обращения к врачу перед ними возникает ряд психологических и медицинских проблем, среди которых ведущая роль принадлежит следующим: страх обнаружения вируса, депрессия; влияние на сексуальную и интимную жизнь; снижение социальной активности и изменение образа жизни; отношение к ГГ, как к болезни, передающейся половым путем; страх заразиться или быть зараженным; страх быть отвергнутым обществом; боязнь быть неизлеченным и т.д.
Клиника. Диагностические критерии
По особенностям клинических проявлений инфекции ГГ разделяют на типичный и атипичный.
Инкубационный период в среднем составляет 3-9 дней, в течение которых экспрессия вируса минимальна.
Острый период заболевания при типичной форме инфекции характеризуется обширными эрозивно-язвенными высыпаниями на слизистой больших и малых половых губ, промежности, влагалища, шейки матки. Ему всегда предшествует продромальный период, сопровождающийся субъективными ощущениями в виде боли, зуда, жжения, парестезий в области гениталий, а также общей симптоматикой - недомогание, озноб, лихорадка и т.д. При этом в 13-35% случаев наблюдается асептический менингит с тошнотой, рвотой, онемением затылка, головной болью. Все эти симптомы самостоятельно проходят с появлением высыпаний, в 10-15% отмечается фарингостоматит.
Довольно часто при первичном эпизоде заболевания отмечается поражение мочевой системы, проявляющееся от незначительной дизурии до стойкой задержки мочеиспускания, обусловленной отеком и резкой болезненностью в области уретры в результате обширных герпетических язв или вовлечения в воспалительный процесс слизистой оболочки мочевого пузыря и уретры.
Для ГГ характерна фиксированность очагов высыпания. В зависимости от локализации последних выделяют следующие стадии поражения:
I - наружные гениталии;
II - влагалище и шейка матки;
III - матка и область придатков.
Однако подобная стадийность весьма условна. После первичного эпизода заболевания под влиянием провоцирующих факторов периодически возникают рецидивы инфекции.
Анализ провоцирующих факторов показал, что наиболее часто обострение возникает на фоне стресса (78%); переутомления (56%); менструации (50%), перенесенной простуды (24%), в то время как ультрафиолетовое облучение, физические нагрузки и употребление алкоголя встречаются, соответственно, в 12, 10 и 6% случаев.
При ГГ рецидивы возникают в 50-75% случаев, что значительно выше показателей обострения при экстрагенитальной инфекции. Это объясняется особенностями антигенной структуры вируса 2-го типа.
Частота рецидивов у многих пациентов с годами снижается. Однако довольно часто после длительной ремиссии возникает период учащения рецидивов.
В зависимости от частоты обострений выделяют три степени тяжести ГГ:
тяжелое течение - ремиссии от нескольких дней до 6 недель;
средней тяжести - ремиссии от 2 до 3 месяцев;
легкое - ремиссии не менее 4 месяцев.
Клиническая картина рецидивов хронической генитальной герпетической инфекции разнообразна. В 50-85% случаев ей сопутствует продромальный период в виде чувства жжения, зуда, болезненности в очаге поражения. В 25% случаев выявляется болевой синдром - боль иррадиирует в ногу, пах, ягодицу. В 10% случаев появляются лимфаденит, общее недомогание, озноб.
В 70% случаев во время рецидива визуализируются микроскопические везикулезно-язвенные очаги, при рецидиве не обнаруживаются какие-либо патологические изменения, и обострение бывает трудно диагностировать без дополнительных лабораторных методов исследования. Рецидив протекает, как правило, легко, продолжительность высыпаний не превышает 3-5 дней, после чего слизистые или кожные покровы полностью эпителизируются.
Диссеминация ГГ наблюдается крайне редко, только в случаях тяжелой сопутствующей инфекции либо у больных с выраженным наследственным или приобретенным иммунодефицитом.
Диагностическим критерием наличия ГГ во многом являются местные проявления заболевания. Однако при атипичных формах отсутствует манифестный признак инфекции - сгруппированные везикулы, наполненные серозной жидкостью, трансформирующиеся в эрозии и язвы, что в значительной степени затрудняет постановку диагноза. Отдует особо подчеркнуть, часто подобный тип течения ГГ характерен в значительном проценте случаев с самого начала заболевания, поэтому первичный эпизод инфекции ретроспективно выявить бывает крайне трудно.
В настоящее время в 40-75% случаев ГГ протекает атипично - без появления характерных герпетических высыпаний, включая первичный эпизод заболевания.
На основании многолетних наблюдений и соотношения жалоб с данными вирусологических исследований нами были разработаны клинические критерии, позволяющие в большинстве случаев подтвердить герпетическую природу заболевания при атипичных формах инфекции. Ведущими среди них являются стойкий зуд и жжение вульвы и влагалища; кольпиты, не поддающиеся традиционной антибактериальной терапии; рецидивирующие эрозии и лейкоплакии шейки матки; привычное невынашивание беременности; стойкий вегетативный тазовый ганглионеврит (см. рис.).
СЕМИОТИКА АТИПИЧНОЙ ФОРМЫ ГЕНИТАЛЬНОГО ГЕРПЕСА
Значение этих критериев чрезвычайно важно для выявления групп инфицированных. Необходимо информирование больных о часто встречающихся атипичных симптомах заболевания в связи с возможностью бессимптомной передачи инфекции. Согласно данным отдельных исследователей, только 20% инфицированных ВПГ имеют диагностированный симптоматический герпес, 60% - нераспознанный симптоматический ГГ (атипичную форму) и 20% - бессимптомный герпес.
К четвертому, относительно редко встречающемуся варианту течения инфекции относят бессимптомный герпес, или вирусоносительство, при котором нет никаких клинических проявлений инфекции, однако в образцах слизи из цервикального канала или в мазках-отпечатках с половых органов выявляется вирус герпеса.
Знание этих вариантов течения инфекции важно для разработки тактики ведения беременных, страдающих ГГ.
Существует три основных механизма инфицирования плода ВПГ-2:
- вирусы из влагалища и шейки матки могут проникать к плодному яйцу восходящим путем или эмбрион может быть инфицирован во время имплантации инфицированной спермой;
- трансплацентарный переход вирусов к плоду при наличии их в крови беременных;
- заражение плода при прохождении через инфицированные родовые пути.
Последствиями герпетической инфекции являются гибель зародыша, пороки развития (микроцефалия, хориоретинит, дисплазия сетчатки, микрофтальмия, помутнение хрусталика, пороки сердца, гепатоспленомегалия, поражение отдельных органов и систем).
При ведении пациенток с генитальным герпесом врачу необходимо ставить перед собой следующие цели:
- купирование симптомов;
- проведение профилактики последствии инфекции и ее передачи половому партнеру и новорожденному.
Риск внутриутробного заражения плода ВПГ определяется совокупностью факторов - вариантом клинического течения ГГ (первичный эпизод заболевания или рецидив), особенностями клинической картины (типичное, атипичное или бессимптомное течение инфекции), продолжительностью контакта плода с инфицированными родовыми путями матери и стадией герпетических высыпаний.
При совпадении первичного эпизода заболевания ГГ с I или III триместром беременности в 40-50% случаев наблюдается либо мертворождение, либо рождение ребенка с врожденным поражением мозга (микроцефалия и другие аномалии). Поэтому, согласно рекомендациям ВОЗ, при первичном эпизоде заболевания, особенно в случае первичной инфекции в I триместре, целесообразно беременность прервать.
При рецидивирующем герпесе риск инфицирования плода составляет всего О-8%, что объясняется пассивной передачей материнских антител, более низкими титрами вируса и более коротким периодом его воздействия. В этих случаях беременность следует сохранить.
Наибольшую значимость в плане возможного инфицирования плода имеют атипично протекающие формы хронической ге-нитальной герпетической инфекции. В 70% случаев дети с неонатальным герпесом рождаются именно от матерей с атипичными или бессимптомными формами ГГ, при том, что частота бессимптомного носительства ВПГ-2 составляет в различных популяциях 0,5-8%. Смертность новорожденных от неонатального герпеса в этой группе составляет 50-70%; из выживших новорожденных здоровыми остаются только 15%.
Таким образом, становятся понятны социальная значимость для нашей страны проблемы генитальной герпетической инфекции и ее неблагоприятный вклад в заболеваемость и перинатальные потери.
Для установления нормального контакта между врачом и пациентом необходимо:
- неосуждение со стороны врача;
- вовлечение пациента в управление своей болезнью;
- возможность больного получить лучшее из доступного на текущий момент лечение.
Принципы современной терапии
К базисному виду терапии относится прежде всего комплекс противовирусного лечения - длительная блокада репродукции вируса современными химиопрепаратами, на фоне которых следует проводить стимуляцию неспецифической и специфической резистентности организма. Необходимо подчеркнуть, что лечение всегда целесообразно подбирать индивидуально и в каждом конкретном случае выбор медикаментозного комплекса определяется клинической формой инфекции, фазой заболевания (рецидив или ремиссия), иммунологическим состоянием пациента, предшествующим лечением и его эффективностью, наличием сопутствующих заболеваний (особое внимание необходимо уделять аллергоанамнезу).
Идеальный противовирусный препарат должен обладать селективным и специфическим механизмом действия, не быть токсичным (мутагенным, тератогенным, канцерогенным), не иметь побочных эффектов, не вызывать резистентность. Препарат должен характеризоваться хорошей биодоступностью, не взаимодействовать с другими лекарствами и иметь удобный режим дозирования.
Наиболее безопасным вариантом химиотерапии оказалось создание синтетических аналогов какого-либо структурного компонента (нуклеозид) герпес-вирусной ДНК, который избирательно фосфорилируется не клеткой, а вирусспецифическим ферментом - тимидинкиназой.
К наиболее широко используемым в мировой клинической практике аномальным нуклеозидам относятся ацикловир (зовиракс, виролекс), валацикловир (валтрекс), фамцикловир (пенцикловир), ганцикловир и т.д. К аналогам пирофосфата относится триаптен. К препаратам с другим механизмом действия (специфические ингибиторы) - бонафтон, алпизарин, флакозид, хелипин, флореналь.
Чаще всего для лечения генитального герпеса используют ацикловир (АЦ), обладающий высокой степенью сродства и селективности в отношении герпес-вирусов.
Ацикловир проникает преимущественно в зараженные ВПГ клетки, однако в неизмененном виде инертен и малотоксичен, прежде чем стать активным, он должен фосфорилироваться.
Существует две методики лечения рецидивирующей герпетической инфекции АЦ: эпизодическое лечение каждого обострения и продолжительная супрессивная терапия с целью предотвращения рецидивов. Выбор режима терапии определяется клиническим вариантом инфекции (первичный эпизод или рецидив) и степенью ее тяжести, а также проблемой передачи инфекции в случае, если один из партнеров серонегативен, и при планировании беременности.
В последние годы в России в качестве химиопрепарата широко использовался алпизарин. Проведенное сравнительное исследование лечебного и профилактического эффекта алпизарина и зовиракса при тяжелом течении ГГ показало, что прием зовиракса в режиме супрессивной терапии по 800 мг в сутки способствовал стойкой ремиссии у 73% больных, в то время как прием алпизарина вызывал подобный эффект только в 19% случаев. Профилактический эффект зовиракса более чем в 5 раз превосходит эффект алпизарина по восстановлению качества жизни больных.
Однако биодоступность перорально вводимого ацикловира составляет всего 15-21 %, поэтому в течение последних 10 лет с целью повышения его эффективности разрабатывались различные аминокислотные эфиры ацикловира.
Всего было синтезировано более 18 аминокислотных эфиров. Валацикловир (L-валиловый эфир) показал биодоступность, равную 63%. В отличие от ацикловира валацикловир (валтреке) под влиянием фермента валацикловиргидролазы хорошо всасывается в кишечнике и быстро метаболизируется в печени, полностью превращаясь в ацикловир. Фармакокинетика и токсические свойства валацикловира идентичны таковым для ацикловира.
В клинической практике (особенно при лечении привычного невынашивания беременности) нередко возникает необходимость одновременно проводить профилактику как генитального герпеса, так и ЦМВ-инфекции. Использование в этих случаях валтрекса в значительной степени облегчает задачу врача, так как наиболее специфичный для ЦМВ-инфекции химиопрепарат ганцикловир оказывает выраженный гепатотоксический эффект и вызывает гипоплазию костного мозга.
Более высокие концентрации ацикловира в плазме как конечного продукта введения валацикловира позволяют также использовать его в случаях инфицирования больных резистентными штаммами герпес-вируса. Поддержание высоких уровней ацикловира в плазме при лечении валацикловиром позволяет уменьшить кратность приема препарата и способствует лучшему его усвоению.
В режиме эпизодической терапии валтрекс следует назначать по 500 мг 2 раза в день в течение 5 дней. Для профилактики рецидивов инфекции - по 100 мг один раз в сутки в течение 4-6 месяцев. За безопасностью применения ацикловира и его аналогов наблюдают с 1982 года. Подобная программа принята и для валацикловира. Наиболее частыми побочными эффектами являются головная боль, тошнота, диарея. Однако они не выражены.
Высокой биодоступностью (77%) обладает и фамцикловир (диацетил-6 - дезоксипроизводное пенцикловира). Пенцикловир имеет сходный, но не аналогичный ацикловиру спектр действия, включающий вирус ветряной оспы, ВПГ-1, ВПГ-2, а также вирус гепатита В. Фамцикловир превращается в пенцикловир при всасывании и пассаже через печень, последний активируется вирусной тимидинкиназой. Фамцикловир хорошо переносится, однако в дозе в 50 мг раз выше, чем терапевтическая повышает риск развития аденокарциномы груди у мышей.
Однако ни ацикловир, ни другие противовирусные агенты - фамцикловир, валацикловир - не предотвращают ни перехода вируса в латентное состояние, ни возникновения рецидивов после их отмены, ни передачи инфекции, а также, к сожалению, не влияют на естественное течение этой инфекции в плане полного излечения. Поэтому на протяжении последних 20 лет ученые изыскивают методы непосредственного воздействия на иммунную систему больных ГГ с целью стимуляции специфических и неспецифических ее факторов, тем самым способствуя блокаде репродукции вируса. Одним из перспективных подходов профилактики и лечения герпес-вирусных заболеваний являются применение препаратов иммуноглобулинов человека и вакцинотерапия.
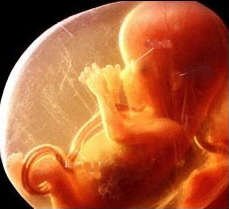
Вирусные инфекции приобретают особую актуальность в период беременности, так как могут влиять на здоровье не только будущей мамы, но и плода. Герпес среди них занимает одно из главных мест, поскольку это заболевание очень часто встречается у беременных женщин.
Герпетическая инфекция - это большая группа инфекционных заболеваний, вызываемых вирусами герпеса человека. Это одно из наиболее распространенных заболеваний человека. По данным многочисленных исследований, к 18 годам более 90% населения планеты инфицируются одним или несколькими штаммами вирусов герпеса. Среди инфекций, передающихся половым путем, генитальный герпес занимает второе место после трихомониаза.
Особенностью герпеса является его рецидивирующее течение. Находящийся в спящем состоянии вирус пробуждается при снижении иммунитета, а беременность сама по себе обладает свойством ослабления иммунных сил организма, так как организм женщины вынашивает наполовину чужеродный с иммунологической точки зрения плод, что невозможно без снижения интенсивности работы ряда звеньев иммунитета. Именно поэтому обострения герпеса во время беременности происходят довольно часто.
Проявления заболевания
Клинические проявления герпеса зависят от многих факторов - типа вируса, локализации поражения, возраста и иммунного статуса человека. Классическая симптоматика - это появление группы мелких пузырьков, наполненных прозрачной жидкостью. Для герпеса характерно появление пузырьков при очередном рецидиве всегда в одном и том же месте.
При генитальном варианте герпеса высыпания локализуются на половых губах, на коже промежности, внутренней поверхности бедер, лобке или вокруг заднего прохода.
Сыпь сопровождается неприятными ощущениями, зудом, жжением, болью. Затем пузырьки лопаются, на их месте образуются сначала язвочки, затем корочки. Герпетические язвочки характерно болезненны, а образующиеся на их месте корочки исчезают бесследно через 2—3 дня, не оставляя на коже ни пигментации, ни рубцов.
Общая симптоматика заболевания весьма разнообразна: повышение температуры тела, увеличение лимфатических узлов (чаще – паховых), суставная и мышечная боли, упорные мигрени, раздражительность, отсутствие аппетита и т.д.
Типичная клиническая картина проявляется не более чем в трети случаях носительства генитального герпеса. Нередко генитальный герпес протекает бессимптомно или без характерных высыпаний.
Атипичное течение герпеса более коварно: отсутствие пузырьковых высыпаний с лихвой компенсируется многообразием общих проявлений, что часто создает трудности в постановке верного диагноза. Симптомы атипичного герпеса - жжение, трещины промежности, поло¬вых губ или заднего прохода, отек, покраснение слизистых оболочек. В таких случаях часто диагноз ставится неверно либо женщины, уверенные в наличии кандидоза (молочницы) или бактериального вагиноза, безрезультатно занимаются самолечением.
Тяжесть любых проявлений герпетической инфекции определяется состоянием иммунитета.
Разновидности вируса
Наиболее распространенными являются ВПГ 1 и 2 - вирус простого герпеса первого и второго типов. ВПГ 1 чаще всего проявляется в виде пузырьковых высыпаний на губах, возможны поражения глаз, ротовой полости, носа. Классическая локализация ВПГ 2 (генитального герпеса) - слизистая оболочка мочеполового тракта. В некоторых случаях наблюдается следующий феномен перекрестного инфицирования: виновником герпетических высыпаний верхней половины туловища является ВПГ 2 (генитальный) и наоборот - ВПГ 1 вызывает развитие инфекции нижней половины. Как правило, это связано с двумя причинами: нарушением элементарных правил гигиены, когда происходит самозаражение - перенос вируса через кожу и слизистые оболочки, и орально-генитальными контактами.
Заражение герпесом половых путей происходит в основном только через незащищенный половой контакт. В редких случаях возможна передача инфекции через поцелуй, использование общей посуды и белья. Это так называемый горизонтальный путь передачи. При вертикальном пути передачи происходит передача вируса от матери плоду во время беременности (при прохождении ребенка через родовые пути при условии наличия в слизистой вируса герпеса, то есть при родах в момент обострения герпес-вирусной инфекции). При локализации очагов на губах можно заразиться через общую посуду, полотенца и поцелуи. Надо отметить, что риск внутриутробного инфицирования плода при первичном герпесе составляет 50%, при рецидиве – не более 4%, во время родов при наличии высыпаний на шейке матки и наружных половых органов – 90%.
Как действует вирус?
Рассмотрим некоторые особенности взаимодействия вируса с организмом человека.
Обострения герпеса могут быть связаны с двумя факторами:
- уже имеющимся иммунодефицитом, что является пусковым механизмом для рецидива герпетической инфекции;
- влиянием вируса на сам иммунитет. Длительное нахождение герпеса в организме обладает прямым повреждающим действием на клетки иммунной системы. Таким образом, развивается порочный круг: ослабленный иммунитет запускает рецидив герпетической инфекции, а вирус герпеса еще более усугубляет имеющийся иммунодефицит.
Диагностика
Диагностика герпеса при типичной картине не представляет сложности для врача (да и для пациента тоже). Клинические проявления герпетической инфекции весьма яркие: характерные пузырьковые высыпания, рецидивирующее течение говорят сами за себя.
В случаях атипичного герпеса, вирусоносительства и при профилактическом обследовании методы лабораторной диагностики приобретают особое значение.
Основные направления лабораторных методов исследований:
- Определение непосредственно самих вирусных частиц. Для этого используются методы электронной микроскопии с использованием специальных методов окрашивания мазков, ИФА (иммуноферментный ана¬лиз) и ПЦР. Последний метод (полимеразная цепная реакция) широко распространен и дает достаточно точные результаты - он доступен, высокочувствителен, специфичен. Как правило, материал для анализа ПЦР берут путем соскоба (мазка) с шейки матки, влагалища, уретры, также исследуют соскоб со дна ранки или содержимое пузырька. При подозрении на скрытое течение инфекции исследуют еще мочу и слюну.
- Исследование крови на антитела к вирусу простого герпеса, при котором выявляется иммуноглобулины классов М и G. Если заражение человека произошло впервые (первичное инфицирование) или в момент диагностики соответствует острой фазе заболевания (рецидив), то в крови обнаруживают ранние антитела класса М.
Определение поздних иммуноглобулинов класса G свидетельствует о том, что встреча организма с вирусом уже произошла много ранее.
Особое внимание уделяется лабораторной диагностике в случае впервые выявленных симптомов герпеса при беременности. Такая ситуация может отвечать как первичному эпизоду, так и первому рецидиву (т.е. ранее организм уже встречался с вирусом, но проявлений не давал).
Если в крови есть IgG (поздние иммуноглобулины), значит, герпес рецидивирующий и угрозы для плода или эмбриона практически нет. Если в крови нет Ig, а есть IgМ, то необходимо проявить крайнюю степень настороженности, поскольку это является лабораторным подтверждением первичного эпизода.
Генитальный герпес и беременность
Особую же актуальность в период беременности приобретает именно генитальный герпес.
Очевидно, что при возникновении проблемы герпеса у будущей мамы появляется масса волнений. К счастью, в большинстве случаев эти тревоги безосновательны.
Когда же действительно есть повод для волнений? Наибольшую опасность представляет ситуация, когда заражение герпесом происходит у женщины во время беременности - первичный эпизод генитального герпеса. Такая ситуация характеризуется выраженными проявлениями, т.к. в организме матери нет защищающих от герпеса антител. Для плода риск особенно высок при заражении генитальным герпесом в первом и третьих триместрах. Инфицирование плода в первом триместре беременности приводит к возникновению гидроцефалии (накоплению жидкости в головном мозге), пороков сердца, аномалий развития желудочно-кишечного тракта и др. Такие случаи чрезвычайно редки, так как при первичном эпизоде герпеса, как правило, происходит самопроизвольное прерывание беременности до срока 10 недель.
Лечение герпеса во время беременности
При доказанном первичном инфицировании на ранних сроках беременности обсуждается вопрос о ее прерывании.
Лечение рецидивов герпеса во время беременности и вне ее не имеет принципиальных различий. В любом случае преследуются одинаковые цели: снижение выраженности симптомов (боль, зуд, лихорадка и т.д.), сокращение сроков заживления ран, предотвращение новых обострений. Следует помнить, что чем скорее начато лечение, тем больший эффект оно будет иметь. Если лечение начато в продромальный период (когда появляются начальные признаки заболевания – покалывание или легкий зуд на месте будущих пузырьков, озноб, недомогание), то это достоверно поможет снизить выраженность проявлений герпеса.
Особенностью лечения герпетической инфекции является точное соблюдение назначенной дозы и режима приема препаратов. Если пропущена очередная доза противовирусного препарата, то вирус герпеса может успеть в этот период размножиться, что приведет к неэффективности лечения.
Единственными препаратами, обладающими доказанной эффективностью в лечении герпетической инфекции, являются специфические виростатики – аналоги нуклеозидов (АЦИКЛОВИР, ВАЛАЦИКЛОВИР, ПЕНЦИКЛОВИР, ФАМЦИКЛОВИР).
Лечение герпетической инфекции при беременности подразумевает использование разрешенных противовирусных препаратов (ацикловир ЗОВИРАКС и валацикловир ВАЛТРЕКС) в виде мазей, кремов и таблеток.
Одновременно с противовирусными препаратами в комплексном лечении используют иммуномодуляторы (ВИФЕРОН), витамины, физиотерапевтические методы, местные антисептики для более быстрого заживления ранок.
Безусловно, целесообразность и курс лечения определяются в каждом индивидуальном случае. Ситуация сочетание беременности и герпеса должна находится под бдительным контролем врача и самолечение в этих случаях просто недопустимо.
Герпес новорожденных
В каких же случаях коварный вирус все-таки достигает своей цели и вызывает заболевание у новорожденных? В подавляющем большинстве случаев (90%) заражение происходит контактным путем при прохождении через родовые пути. Внутриутробное заражение новорожденного отмечается только в 5% случаев герпеса новорожденных. Причем важным условием является наличие у мамы именно первичного эпизода гениального герпеса, в случаях бессимптомного носительства или рецидивирующего герпеса инфицирование плода в родах случается не чаще, чем в 4% случаев.
Симптомы и признаки герпеса у младенцев появляются уже на 2-й неделе после рождения. Для герпеса новорожденного характерно наличие пузырьков на коже, слизистых оболочках (полости рта, половых органов) и конъюнктиве глаз. Чем более недоношенными рождаются дети, тем более сложнее протекает инфекция; в таких случаях часто встречается поражение головного мозга (герпетический энцефалит).
Профилактика
Специфических методов профилактики герпеса, к сожалению, не существует. Профилактика инфекции на этапе планирования, при беременности и после родов носит исключительно предупредительный характер. Применяются следующие меры:
Генитальным герпесом называют склонную к рецидивированию инфекционную патологию кожных и слизистых покровов, а иногда и других органов.
Данная патология может иметь серьезные последствия.
В числе прочего неблагоприятно сказывается на протекании беременности и здоровье родившихся детей.
Примерно каждый пятый человек – носитель этого вируса, но симптомы генитального поражения обнаруживаются всего лишь у 5% зараженных.

Возбудитель генитального герпеса
Различают ВПГ 1-го и 2-го серотипа.
Около 80% генитальных герпесных поражений обусловлено ВПГ-2, также возможно инфицирование обоими типами.
Вследствие генитально-оральных контактов встречается ВПГ-2-обусловленные поражения ротоглотки.
Специфические особенности этого возбудителя:
- располагается и размножается в нервных и лимфатических узлах
- распространяется по организму с током крови
- может вызывать лимфоцитарные, нейтрофильные и макрофагальные изменения, ослабляя иммунитет на клеточном уровне
Как передается генитальный герпес
Возбудитель легко проникает через слизистые покровы.
Взрослые, как правило, заражаются при поцелуях и половых контактах.
Вероятность передачи при контакте гениталий составляет 75%, если у партнера имеются проявления болезни.
Частота обнаружения вируса зависит от целого ряда факторов – возрастной категории, специфики половой жизни, уровня социально-культурного и пр.
Среди девочек возраста до 15-ти лет положительные результаты анализов выявляются меньше, чем в 1% случаев.
Тогда как у женщин с имеющимися ЗППП данный показатель может достигать 60%.
Дети чаще заражаются через контакт с предметами, загрязненными выделениями больного.
Генитальный герпес при беременности – частая причина инфицирования детей внутриутробно (ВПГ попадает в детский организм с материнской кровью).
Также происходит заражение малышей в процессе рождения через пораженные родовые пути.

Первичный генитальный герпес при беременности, развившийся за месяц до родоразрешения, может приводить к плодному заражению с вероятностью 50%.
Если же при беременности диагностируется рецидив генитального герпеса или инфекция имеет асимптомное течение, то риск инфицирования составляет до 4%.
Статистически пути инфицирования ребенка распределяются так:
- 5% приходится на внутриутробное заражение (пренатальный путь)
- 75-90% ‑ на заражение в процессе естественных родов (интранатальный)
- остальные случаи – на результат контакта с инфицированным ухаживающим лицом (постнатальный)
Также существует возможность передачи при переливании крови, медицинских манипуляциях, трансплантации органов.
Симптомы генитального герпеса
Инкубационный период варьируется от двух до 12-ти суток, в течение которых возбудитель размножается в кожных слоях.
Болезнь протекает в несколько стадий.
При инфицировании первичном появляются герпесные проявления (типичные или атипичные).
Варианты развития болезни:
Скрытая инфекция характеризуется отсутствием следов ВПГ в анализируемых биологических образцах, но сохранением возбудителя в нервных узлах.
Подобное состояние бывает итогом инфицирования первичного или развивается после первых симптоматических проявлений.
Рецидивирование – возобновление симптоматики после бессимптомного периода.
Для типичной формы заболевания характерны:
- начальный период, длящийся до двух суток, характеризуется болезненностью, ощущениями жжения, покалываний, зуда, иногда нарушениями мочеиспускания
- период высыпаний – на отекших и покрасневших половых органах появляются пузырьки, которые самопроизвольно лопаются с формированием эрозий; больные жалуются на усиление болей, зуда, появление мокнутий (длительность около недели)
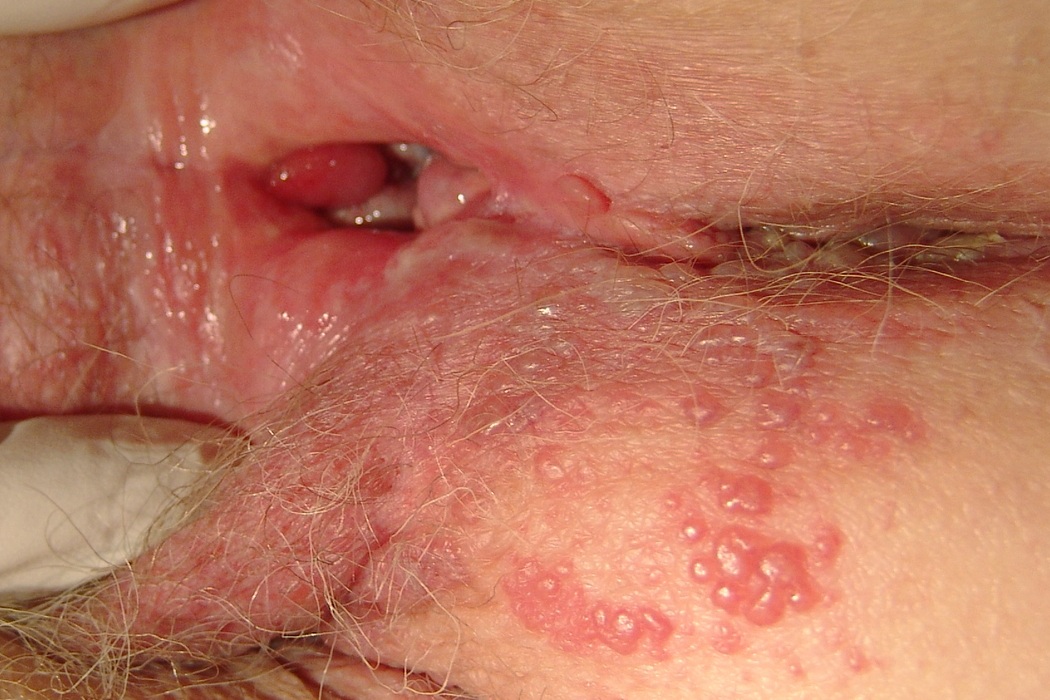
- регресс – на месте эрозий образуются корочки, после отпадания которых некоторое время сохраняются окрашенные участки (длительность около одной – двух недель)
Зачастую заболевание протекает без характерной сыпи.
При этом могут предъявляться жалобы только на умеренные отечность, покраснение.
Выраженные боли иррадиируют в близрасположенные органы и кожные участки без особых внешних проявлений.
Общая продолжительность проявлений при первичном заражении может достигать 6 недель.
Рецидив инфекции протекает менее выраженно.
Длительность до 15 суток, тяжесть симптомов менее интенсивная, корочки сходят примерно за 4 дня.
Помимо наружных половых органов вирус может поражать у женщин:
- влагалищные стенки с придатками (яичники, трубы)
- уретру
- мочевой пузырь
- лоханки почек
До 80% женщин с первичным инфицированием ВПГ-2 имеют проявления цервицита, в виде обширной эрозии (ярко-алой, с язвами) на шейке матки.

Особо сложное течение приобретает болезнь на фоне имеющегося состояния иммунодефицита (физиологического у новорожденных или приобретенного).
Какие особенности имеет генитальный герпес во время беременности
В общем случае, где-то у трети всех репродуктивного возраста женщин обнаруживаются антитела к ВПГ-2.
Но особую проблему представляет собой такой вариант болезни, как генитальный герпес, первичное заражение которым имело место во время беременности.
Такая форма обнаруживается у 2% инфицированных беременных.
Пациентки врача-гинеколога часто интересуются, опасен ли генитальный герпес при беременности?
Согласно статистическим данным каждый год регистрируется до 2000 эпизодов герпеса у новорожденных (неонатального герпеса).
Это состояние может стать причиной серьезных неврологических проблем и даже летального исхода.
Генитальный герпес опасен при беременности, вызывая:
- нарушения ее нормального протекания (прерывание/невынашивание/многоводие)
- патологические отклонения у плода: аборт самопроизвольный – например, в связи с такой причиной, как замершая беременность, которая может произойти в числе прочих причин и при генитальном герпесе (ответы врачей на консультациях часто включают подобный вариант); инфекцию внутриутробную; мертворожденность
- патологические отклонения у новорожденного: недоношенность; герпес врожденный; низковесность при рождении
Герпетическая инфекция у новорожденных может иметь следующие исходы:
- в 45% диагностируется локализованная форма (не приводит к смертельному исходу, может проявляться поражениями глаз, полости рта, кожи, вероятность заболеваний порядка 5%);
- в 35% обнаруживается поражение ЦНС (смертность при этой форме достигает 15%, вероятность проявлений болезни – 65%, может проявляться в виде менингоэнцефалитов, задержки умственного развития);
- в 20% выявляется диссеминированная (распространенная) форма (смертность составляет 60-80%, риск заболеваний – 40%, болезни – хориоретинит, микроцефалия, кальцификации внутричерепные, микрофтальмия).
Изучив все вышеуказанные моменты, становится ясным, почему при такой патологии, как генитальный герпес, планирование беременности играет весьма существенную роль.
Генитальный герпес: как устанавливают диагноз
Для исследования на герпес подходит практически любой материал:
- соскоб из влагалища, мочеиспускательного канала, маточной шейки
- слюна
- содержимое высыпаний
- моча
- кровь и др.
Для обнаружения вируса применяют:
- бакпосев – достаточно информативен, но в практических целях используется не рутинно из-за дороговизны и длительности проведения
- иммуноферментный анализ (ИФА) – применяют для обнаружения в крови антител к возбудителю (иммуноглобулинов классов M, G), не распространен широко, так как IgG – маркер контакта организма в прошлом с вирусом – обнаруживается у большинства взрослых здоровых людей
- полимеразная цепная реакция (ПЦР) – наиболее эффективный вариант с чувствительностью 95% и специфичностью около 100%
- цитологическое исследование – обнаруживает в образцах с зон высыпаний характерные клетки (многоядерные гигантские клетки Тцанка, продуцирующие антитела клетки Унна), в период обострения выявляет вирус у 75% больных
Исследование на антитела к ВПГ в рутинной практике не применяют.
Однако такое обследование проводится, если:
- на фоне отрицательных данных ПЦР, посева имеются симптомы болезни
- диагноз поставлен ранее по клиническим признакам и не имел лабораторного подтверждения
- болезнь обнаружена у полового партнера
Инфицирование вирусом простого герпеса увеличивает риск заражения ВИЧ.
В то же время ВИЧ может способствовать частому рецидивированию герпетической инфекции.
Поэтому при наличии свыше 6 обострений герпеса в год показано дополнительное обследование на ВИЧ.
Для подтверждения иммунодефицита, обусловленного ВИЧ, онкологией, аутоиммунными патологиями или болезнями крови, используется иммунограмма.
Как лечится генитальный герпес при беременности
Лечение генитального герпеса при беременности – прерогатива врача акушера-гинеколога.
Ведением инфицированных новорожденных занимаются педиатры и неонатологи.
В ситуации с регулярным рецидивированием и в случае иммунодефицитных состояний показана консультация иммунолога.
Первичный генитальный герпес на ранних сроках беременности – весьма серьезная проблема.
Его проявления весьма ярки из-за отсутствия в материнском организме защитных антител.
Состояние может закончиться плодной гибелью, выкидышем, патологическим изменением формирующихся органов ребенка.
Также опасно первичное заражение и в третьем семестре, чреватое патологиями печени, нервной системы, кожных покровов, селезенки у плода.
Все это определяет необходимость экстренной медицинской помощи в подобной ситуации.
При беременности единственными реально действующими препаратами при генитальном герпесе являются представители аномальных нуклеозидов: ацикловир и его производные.

Также назначаемый по жизненным показаниям, фармцикловир.
Врач определяет, чем лечить генитальный герпес при беременности и по каким схемам.
Принимается во внимание ряд факторов (иммунный статус пациентки, частота рецидивов, срок беременности и пр.).
Во время постановки на учет проводится подробнейший сбор анамнеза на предмет наличия у женщины и ее партнера генитального герпеса.
Если на стадии планирования у женщины обнаруживается обострение болезни, требуется подтверждение вирусологическое (культуральным методом) возбудителя.
К сожалению, выявить всех лиц с инфекцией, протекающей бессимптомно, невозможно даже лабораторными методами.
Поэтому тактика медицинской помощи определяется ситуацией.
Первичное заражение генитальным герпесом
Если первичный генитальный герпес возник во втором триместре беременности (также, как и в первом) или в прошлом имелась высокая частота обострений заболевания (свыше 6 эпизодов за год) назначается ацикловир в последние 4 недели перед родами.
Это позволяет снизить риск рецидива болезни.
Когда первичный генитальный герпес проявился после 34-й недели, например, на 37 неделе, беременности, с целью профилактики неонатальной инфекции планируется кесарево сечение.
Из-за того, что на момент родов может прийтись значительное выделение вируса, приводящее к заражению ребенка.
Если же первичный генитальный герпес возник при беременности (3 триместр, окончание периода) и невозможно избежать естественного родоразрешения, проводится лечение и матери и ребенка:
- матери назначается внутрь ацикловир в дозировке 200 мг 5 раз/сутки, периодом до 10 дней или по 400 мг, 3 раза/сутки
- новорожденному ацикловир назначается из расчета 20 мг/кг тела внутривенно 3 раза/сутки сроком до трех недель
Альтернативно может использоваться аналог ацикловира – валацикловир.

Кроме того, если при беременности произошло проявление такой патологии, как генитальный герпес, мази с ацикловиром в составе могут облегчить состояние беременной.
Поскольку средства наружного применения не всасываются в кровь, то они и не влияют на плод.
Согласно недавним исследованиям было установлено, что прием ацикловира и валацикловира в первом триместре беременности не повышает риск серьезных врожденных дефектов.
Признано, что ацикловир безопасен во время беременности и может назначаться по медицинским показаниям.
Относительным недостатком препарата является то, что он, возможно, снижает выработку антител на первичную вирусную инфекцию.
Также, как и любое лекарство, нуклеозиды могут приводить к развитию нежелательных эффектов (аллергическим реакциям, головным болям, нарушениям стула и др.).
При проявлении побочного действия необходимо обсудить с врачом дальнейшую тактику лечения.
Применение ацикловира строго обязательно в ситуациях с диссеминированными вариантами заболевания, сопровождающихся развитием у будущей матери энцефалита, гепатита и пр.
Использование иных медикаментозных средств (например, иммуномодуляторов и т.п.) не является оправданным.
Так как на сегодняшний день нет препаратов альтернативных по эффективности нуклеозидным производным.
Контроль после завершения лечения не требуется.
Рецидив генитального герпеса во время беременности
Инфицирование, эпизоды заболевания женщины могли иметь место задолго до задержки менструации (первого признака нового состояния организма).
Тогда при беременности вследствие физиологического снижения иммунитета генитальный герпес может обостриться.
Отличить рецидив ранее бессимптомной формы болезни от первичного инфицирования позволяет анализ крови на антитела.
При обнаружении IgG можно быть уверенным в том, что женщина встречалась с ВПГ ранее.
В ее организме есть защитные антитела, и угроза для будущего ребенка практически отсутствует.
В противной ситуации женщине необходима безотлагательная помощь специалиста.
Таким образом, если у беременной (либо ее партнера) имелся в анамнезе герпес генитальный, перед родами следует провести культуральное исследование.
А родоразрешение рекомендуется осуществлять без применения кесарева сечения.
В отсутствие симптоматики герпеса никаких мер, кроме стандартной профилактики ИППП, не принимается.
Если же у женщины инфекция в добеременный период носила бессимптомное течение, то риск заражения новорожденных достигает 0, 01%.
Хотя при этом составляет 2/3 всех эпизодов неонатального герпеса.
В связи с отсутствием достоверных данных предсказать развитие подобной ситуации весьма сложно.
В таком случае также рекомендуются лишь общие меры профилактики.
Особую категорию составляют беременные с ВИЧ.
Согласно исследованиям инфицирование герпесом увеличивает риск передачи ВИЧ ребенку.

Если инфицирование герпесом было первичным во время беременности, женщинам проводится в дополнение к антиВИЧ-терапии лечение против герпетической инфекции с 36-й недели.
Если же женщина была инфицирована до зачатия, решение о необходимости медикаментозного вмешательства принимает врач.
Профилактика генитального герпеса
На сегодняшний имеется экспериментальная вакцина Герпевак.
Проходит стадию клинических исследований и демонстрирует у женщин хорошую переносимость и высокую эффективность в отношении защиты от ВПГ.
Специфических методов профилактики инфицирования в период беременности не существует.
Рекомендуется придерживаться моногамных отношений, использовать презерватив.

Если установлено, что партнер женщины инфицирован, а сама беременная нет, то следует воздерживаться от половых отношений.
Либо постоянно пользоваться презервативом с одновременным приемом мужчиной 1 таблетки валацикловира каждый день на протяжении всей беременности (риск заражения снижается на 75%).
Следует также исключить орально-генитальные контакты.
Профилактика рецидивов при беременности проводится после 36й недели курсом ацикловира или валацикловира.
При подозрении на генитальный герпес при беременности обращайтесь к опытным специалистам нашего медицинского центра.
Наличие герпеса сильно влияет на зачатие как у мужчин, так и у женщин.
ВПГ очень часто передается при помощи половых контактов.
Среди вирусных инфекций ВПГ одна из самых распространенных.
Женщина становится беременной от мужчины, у которого бессимптомный герпес, всего лишь на пять процентов реже, чем от здорового мужчины.
Но женщине, у которой обнаружили вирус простого герпеса, забеременеть в два раза сложнее, чем герпес-негативной женщине.
По статистике, каждый девятый из десяти человек во всем мире инфицирован герпесом.

Инфицированность уменьшаться не будет, она ежегодно только растет.
Герпес во время зачатия
Герпес очень негативно влияет на зачатие.
Если герпес возник во время беременности, то за беременной всё время нужно наблюдать, чтобы не допустить заражения плода.
Лучше не проводить естественные роды, а сделать кесарево сечение, чтобы не допустить вертикального заражения во время родов.
Именно так чаще всего заражается герпесом ребенок.
Зачатие при герпесе на губах
При банальном герпесе на губах первого типа тоже можно заразиться и зачать ребенка.
У герпеса первого типа четыре стадии проявлений.
Первая стадия развития этого герпеса проявляется зудом и дискомфортом на губах, в носу или в других областях лица, при общем ухудшении самочувствия и повышенной температуре.
На второй стадии возникает воспаление на лице или на губах, характеризующееся припухлостью и болезненностью зоны поражения на губах, в частности, и на лице, вообще.
Образуются пузырьки, заполненные жидкостью серозного характера.
Спустя некоторое время эти пузырьки лопаются, и из них выходит серозный секрет, в котором содержится много ВПЧ.
На этой стадии человек очень заразен в бытовом плане при поцелуях.
Образуется изъязвленная раневая поверхность.
На четвёртой стадии изъязвления покрываются струпьями (корочками), они кровят и болезненны при дотрагивании.
Так что существует опасность заразится банальным герпесом, даже во время зачатия ребенка, особенно на третьей стадии его развития.
Генитальный герпес и зачатие
Не менее опасен для будущего ребенка и генитальный герпес ВПГ-2.
Необходимо всячески укреплять иммунную систему, чтобы ослабить проявления вирусной инфекции.
Это касается любого вируса, как лабиального, так и генитального.
Так как от герпеса нельзя на сегодняшний момент избавиться полностью, необходимо максимально повысить эффективность иммунной системы для борьбы с вирусом.
Поскольку ВПГ представляет немалую опасность для будущего ребенка.
Про это нужно помнить всегда и планировать зачатие во время хорошей работы иммунной системы и ремиссии вируса.
Влияние герпеса на сперматозоиды, сперму, секрет простаты
Герпес оказывает очень негативное воздействие на репродуктивные органы мужчины и может привести к мужскому бесплодию.
Проводились специальные эксперименты, которые показали, что герпесвирусная инфекция негативно влияет на сперматозоиды, сперму и секрет простаты.

Такие исследования позволяют не только сделать теоретические выводы.
Но, и зная о негативном влиянии вируса герпеса на репродуктивные органы мужчины, можно продуктивно их лечить с помощью противовирусной терапии и пить иммуномодуляторы.
Влияние герпеса на зачатие детей у женщин
Герпес очень негативно влияет и на женский организм.
Что нужно делать женщине во время беременности?
Во-первых, провести анализы, чтобы выяснить, если ли антитела в организме беременной.
Дело в том, что плацентарный барьер не всегда срабатывает.
Это даст информацию об инфицированности герпесом в прошлом и состоянии иммунной системы на сегодняшний момент.
Если антител в крови нет или их еще очень мало, а вирус активно действует, это представляет огромную опасность для правильного развития ребенка.
Если инфицирования не было, то нужно исключить любую возможность заразиться.
А если беременная женщина уже заражена вирусом герпеса, то нужно повышать статус иммунной системы и не допускать обострения заболевания и всяческих осложнений.
Особенно опасно заражение в третьем триместре беременности.
У ребенка может поражаться мозг или он вообще может родиться мертвым.
При бессимптомном протекании заболевания беременная женщина зачастую даже не знает свой диагноз, потому что не сделала анализ и, естественно, не лечится.
Если обостряется герпес за три-четыре недели до родов, то можно заразить ребенка вертикальным путём.
В таком случае проводится кесарево сечение.
Если мать была заражена до беременности, то у нее в крови много антител и риски для плода минимальные.
Если обострение уже есть, то нужно хорошенько пролечиться.
При наличии генитального герпеса до беременности необходимо делать УЗИ, чтобы контролировать правильность развития ребенка.
Некоторая патология в развитии плода видна только при достижении определенных сроков и этапах развития ребенка в матке.
Проводить лечение нужно только у специалиста, самолечения нельзя допускать.
Это очень плачевно может закончиться.
Какие типы герпеса влияют на зачатие
ВПГ-1 и ВПГ-2 представляют опасность и влияют на зачатие ребенка.
По статистике, не только женщины виноваты в бесплодии.
Иногда, в 25-30% случаев, в бесплодии виноваты мужчины.
И герпес здесь играет не последнюю роль.
Но даже экстракорпоральное оплодотворение у вирус-позитивных женщин под действием герпеса чаще бывает неудовлетворительным и отрицательным.
Носительницам вируса простого герпеса забеременеть намного проблематичней, чем не зараженным вирусной инфекцией женщинам.
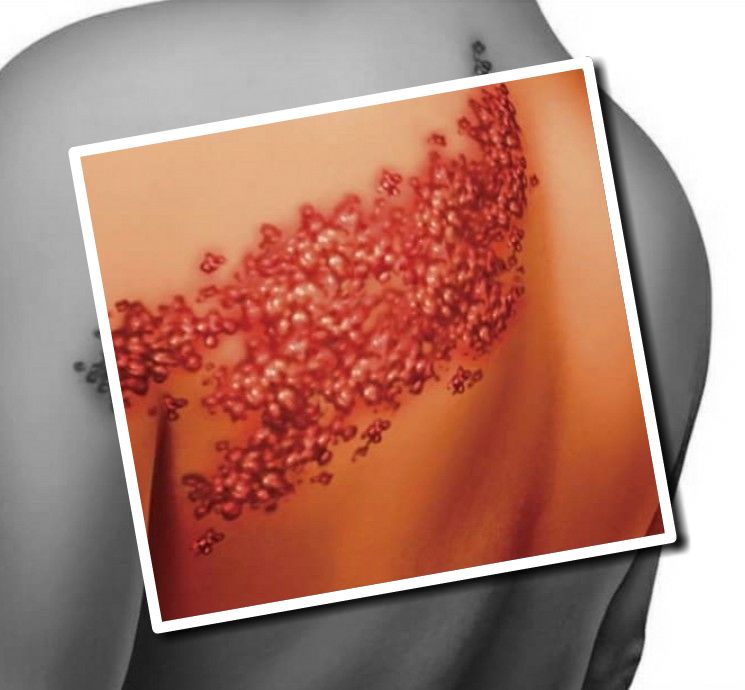
Влияет ли герпес зостер на зачатие
У вируса зостер очень большая степень заразности, до девяноста процентов.
Влияет он негативно и на зачатие.
Симптоматика заражения этим вирусом такова, что в первую очередь поражаются чувствительные нервы.
На коже, по их ходу, чаще в грудной области, образуются нечеткие высыпания, в виде розовых пятен три-пять сантиметров в диаметре.
На месте пятен спустя сутки формируются болезненные везикулы.
У взрослых возникший опоясывающий лишай, вызванный вирусом зостер, грозит развитием энцефалита и пневмонии.
У детей вирус зостер проявляется ветрянкой, которая, по мнению многих исследователей, приводит к рецидивированию во взрослом состоянии в виде опоясывающего лишая.
Зачатие и инкубационный период герпеса
Заражение вирусом простого герпеса может произойти во время инкубационного периода тем более, что вирус себя еще никак не проявил, и человек даже не знает, что инфицирован.
В этот период он может зачать ребенка.
Наличие у него вируса не исключает возможности заразить и партнера, поскольку он уже заразен, как и при клинических проявлениях герпетической инфекции.
Зачатие при герпесе и ВИЧ-инфекции
Зачатие при герпесе у ВИЧ-инфицированных тоже может быть затруднено.
Хотя наличие гематоплацентарного барьера не позволяет плоду заразиться ВИЧ-инфекцией от матери.
Если плацента не повреждена, то вполне возможно сохранение здоровья ребенка.
С тридцать второй недели беременности через плаценту в кровяное русло младенца поступают материнские антитела против ВИЧ-инфекции.
Но они не защищают организм.
Их титр только учитывают, если ребенок родится инфицированным ВИЧ.
Профилактика заражения герпесом плода при зачатии
Зачатие - необходимый этап для зарождения новой жизни.
От того, насколько оно будет правильным, зависит здоровье будущего ребенка.
Для того чтобы снизить риски заражения герпесом, так как от него нельзя избавиться полностью, нужно максимально повысить иммунную защиту у матери и отца будущего ребенка.
Необходимо, чтобы герпес себя никак не проявлял, и у матери и отца было только носительство, без явно выраженных признаков герпеса.
При таком течении герпес позволяет не заражать малыша.
Медикаментозная профилактика при зачатии на фоне герпеса
При ВПГ-1 можно заразиться при оральных половых контактах и даже поцелуях.
От больного с генитальным герпесом проще всего заразиться при обычных генитальных сексуальных контактах.
Профилактика таких заражений заключена в отказе от поцелуев и половых сношений с такими инфицированными людьми.
Профилактическими методами считают использование натуральных биодобавок для повышения качества иммунной защиты.
Принципы такой профилактики и терапии лежат в разумном сочетании местных воздействий и общих принципов, чтобы повысить иммунную защиту.
Такими лекарствами считаются препараты ацикловира.

Также жидкие экстракты брусники, клюквы и можжевельника, масло чёрного тмина, полынь, чабрец и чеснок.
Лекарственные препараты и побочные эффекты от них, влияющие на зачатие
Более тридцати препаратов оказывают тератогенное действие и приводят к патологиям в развитии плода, а значит, могут повлиять и на процесс зачатия.
Особенно опасны антибиотики.
На фоне их применения зачатие рекомендуется отложить до периода, когда антибиотикотерапия закончится, тем более, если лечение антибиотиками длительное.
Приём таких препаратов приводит к эмбриолетальному действию, к порокам и аномалиям на этапах внутриутробного развития и просто к токсическому эффекту.
Только врач решает, какие препараты можно применять, а от приема каких лучше воздержаться.
Осложнение герпеса, влияющие на зачатие
От герпеса у людей со слабой иммунной системой могут быть всевозможные осложнения.
Одним из осложнений считают наличие ВИЧ-инфекции, конечно, она влияет даже на желание зачать ребенка.
И хоть герпес не влияет на репродуктивные органы, если больной герпесом человек болеет в придачу менингоэнцефалитом, эзофагитом, гепатитом или пневмонией, то это не приносит ему желания зачать ребенка.
Зачем вакцина от герпеса при зачатии
Вакцина от герпеса помогает не заболеть герпесом.

Есть определенные правила ее применения.
Если применять вакцину конкретно при зачатии, то она не даст должного эффекта.
Вакцину нужно применять по схеме.
Это должен рассказать лечащий врач.
У какого врача консультироваться по поводу зачатия на фоне герпеса
Обычно лечением больных с герпесом занимаются дерматовенерологи, гинекологи, урологи, иммунологи или инфекционисты.
В зависимости от пола больного герпесом и его состояния.
Они и проконсультируют по всем вопросам, связанным с герпесом, в том числе расскажут и про зачатие при герпетической инфекции в организме.
Ведут приём врачи в специализированных лечебных учреждениях или отделениях.
Вообще, герпес не самый благоприятный фон для зачатия новой жизни, но иногда приходиться идти на этот шаг.
Ведь не зачинать же ребенка от здорового, но чужого мужчины?
Эффективность уколов и таблеток от герпеса при зачатии
Эффективность зачатия определяется тем, насколько активно организм борется с герпетической инфекцией.
Для усиления иммунной защиты проводят серию инъекций альфа-интерферонами.

Инъекции подкожные по три миллиона международных единиц, по три раза на неделю, в течение шести недель.
Затем в течение восьми недель еще два укола в неделю.
Это позволит создать благоприятный климат для эффективной борьбы с герпесом.
Также применяются противовирусные препараты, лечатся ацикловиром или валацикловиром, фоскарнетом, фамцикловиром или бривудином.
Механизм действия у них схожий.
Также повышают иммунную защиту бета-интерферонами.
При герпесе эффективны и иммуноглобулины.
Также лечатся индуктором интерферона – циклофероном.
Проводят лечение инъекциями по два с половиной грамма в количестве десяти инъекций.
Для диагностики и лечения герпеса обращайтесь к автору этой статьи – дерматовенерологу в Москве с многолетним опытом работы.
Читайте также:

