Заражение человека вирусом лейкоза
Обновлено: 23.04.2024
Онкологический больной в доме. Может ли он заразить раком других людей?
Про тех, кто болен раком, говорить всегда тяжело. Несмотря на то, что на сегодняшний день диагностика и лечение рака стала во много раз качественнее, количество больных с запущенными стадиями онкологических болезней остается еще высоким. К сожалению, многие люди не следят за своим здоровьем и поздно обращаются к врачу, а когда процесс заходит далеко, уже ни операция, ни лучевая терапия, ни химия не помогают. Таких больных врачи-онкологи выписывают домой, рекомендуя проводить симптоматическую терапию в домашних условиях под наблюдением участкового терапевта.
Вся тяжесть по уходу за онкологическим больным в этом случае ложится на членов семьи. Самое главное при уходе за больным раком - это обезболивание, обеспечить которое бывает не всегда так просто. Кроме того, у онкологических больных появляются метастазы в костях позвоночника и суставах, из-за чего многие из них прикованы к постели и не могут самостоятельно даже поворачиваться. Уход за больным раком требует от родственников большого терпения и физических сил.
В некоторых семьях для ухода за онкологическим больным нанимают сиделку, а сами стараются держаться подальше от больного, чтобы обезопасить себя и своих детей от возможного заражения этой опасной болезнью. При таком отношении родных вокруг страдающего больного создается своеобразный вакуум, его сторонятся, изолируют и не подпускают к нему детей и внуков. Между тем, никаких доказательств того, что больной раком может заразить других людей, не имеется.
Родные и близкие могут без боязни ухаживать за онкологическим больным, окружая его вниманием, заботой и теплом, которые ему сейчас так необходимы. Напряженное состояние и тревога членов семьи легко передается больному. Доброжелательное отношение близких людей в сочетании с правильно подобранными лекарственными средствами способно намного улучшить физическое состояние тяжелобольного раком.

В истории медицинской практики не было ни одного случая, чтобы врачи, медицинские сестры онкологических отделений или родственники, которые ухаживали за больным раком, сами заразились от них этой болезнью. Больной раком не заразен, простые контакты с ним и общение не представляют никакой опасности. Но есть некоторые виды вирусов, которые могут спровоцировать развитие ракового заболевания у людей со слабым иммунитетом. Так целоваться с больным раком желудка нежелательно, если вы страдаете язвой или гастритом желудка.
Учеными доказано, что рак желудка вызывает микроб под названием Хеликобактер пилори, который обитает в желудке каждого из нас. Для здоровой слизистой желудка никакой опасности Хеликобактеры не представляют, а на месте долгого воспаления они провоцируют рак. Передаваться эти микробы могут при поцелуе, поэтому у людей страдающих заболеваниями желудка высок риск появления злокачественной опухоли.
На сегодняшней день известно, что вирусы гепатита С и В играют определенную роль в развитии рака печени. Как известно, рак печени возникает на фоне цирроза печени, возникновению которого способствуют вирусы гепатита В и С. С момента заражения вирусом гепатита и развитием рака печени проходит от 10 до 20 лет. Заразиться вирусом гепатита можно через кровь или половым путем. Поэтому будьте осторожны при инъекциях и обработки ран больных раком печени, если у них выявлены вирусы гепатита.

Наличие многочисленных папиллом на теле является сигналом того, что иммунитет человека ослаблен и высок риск обострения ВПЧ - вируса папилломы человека. Как показали результаты исследований ученых, каждая третья женщина на планете заражается ВПЧ через три месяца после начала половой жизни. Именно этот вирус вызывает рак шейки матки, но это не говорит о том, что все женщины, зараженные ВПЧ, неминуемо заболеют онкологией.
Вирус папилломы человека начинает активно размножаться, когда иммунная система перестает нормально работать. Поэтому если у вас на теле появляются безобидные папилломы, обязательно проходите ежегодный осмотр у гинеколога. Передается ВПЧ от человека к человеку через половой контакт, однако известны случаи заражения вирусом через папилломы, расположенные на гениталиях и микроповреждения кожи. Презервативы от ВПЧ не спасают, потому что вирус имеет такие мелкие размеры, что свободно проникает через поры резины. Если женщина не заражена вирусом, то риск развития шейки матки сводится к минимуму. Поэтому сегодня активно пропагандируется прививка от рака шейки матки, делать которую надо девочкам и девушкам от 10 до 25 лет. После заражения ВПЧ делать вакцину уже поздно.
Мало кто из нас знает, что в детстве он переболел вирусом Эпштейна-Барр. Между тем болеют им 9 человек из 10-ти. Никаких симптомов болезни после заражения вирусом человек не ощущает, лишь в редких случаях вирус Эпштейна-Барра вызывает заболевание похожее на ангину - мононуклеоз, которое характеризуется увеличением лимфоузлов, расширением селезенки и изменением состава крови. Очень часто мононуклеоз переходит в хроническую форму, что во много раз увеличивает шанс возникновения злокачественных опухолей лимфоузлов и носоглотки. Передается вирус Эпштейна-Барра со слюной, его можно обнаружить практически у всех людей. У людей с выраженным иммунодефицитом активное размножение этих вирусов является одной из главных причин развития лимфомы.
Инфекционные причины лейкозов - лимфома Беркитта, иммунобластная лимфома, Т-клеточный лейкоз взрослых (ТКЛВ)
В экспериментальной лейкозологии существует много видов вирусов, с помощью которых индуцируют различные формы лейкозов. Известны также вирусы, вызывающие лейкозы у разных видов животных в естественных условиях. Для этих вирусов доказаны вертикальная трансмиссия (передача от матери потомству) и значительное распространение носительства в популяциях животных без признаков заболевания.
Эндемические формы инфекционных гемобластозов
Для большинства эндемических форм гемобластозов человека с определенностью установлено участие в индукции заболевания инфекционных агентов. В отношении некоторых убиквитарных форм существуют лишь более или менее убедительные подозрения. Рабочая группа МАИР в настоящее время причисляет к доказанным этиологическим факторам (группа 1) лимфопролиферативных гемобластозов следующие инфекционные агенты: вирус Эпштейна—Барр (EBV), вирус Т-клеточной лимфомы/лейкоза взрослых (HTLV-1), вирус иммунодефицита человека ВИЧ (HIV) и бактерию Helicobacter pylori.
Носительство EBV распространено очень широко и охватывает до 90 % взрослого населения. Вирус крайне неустойчив во внешней среде, поэтому заражение возможно только при прямом контакте — воздушно-капельным путем через слюну. Возраст, в котором происходит инфицирование, зависит от социальных условий: в развитых странах до трехлетнего возраста инфицируется около 20 % детей, тогда как в развивающихся —до 70 %. EBV обладает высокой тропностью к эпителию ротоглотки, где в нормальных условиях происходит его репродукция, и к В-лимфоцитам, в которых осуществляется бессимптомное носительство в виде кольцевой ДНК (эписома).
Доля содержащих эписому В-лимфоцитов невелика и довольно постоянна — 1 клетка на 10 5 —10 6 . В продуктивной фазе вирусная ДНК в В-клетках приобретает линейную форму.
В экваториальной зоне Африки с EBV связана лимфома Беркитта (ЛБ), которая занимает первое место по распространенности среди гемобластозов у детей на территориях, расположенных до 1550 м над уровнем моря в теплом и влажном климате. Особенно часто заболевание развивается у детей 5—13 лет; в 95 % всех случаев болезнь возникает до 16 лет. У детей моложе 2 лет заболевание практически не встречается. Классическое начало ЛБ: быстро растущая опухоль челюсти или органов брюшной полости у ребенка 5—8 лет. Мальчики преобладают в соотношении (1,7—2,0):1. Неберкиттовские лимфомы в этом регионе исключительно редки.
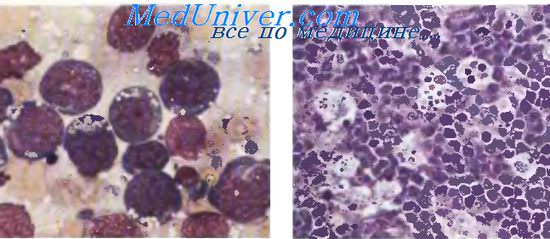
Морфология лимфомы Беркитта
Повышенное внимание к признакам лимфомы Беркитта (ЛБ) привело к тому, что это новообразование стали обнаруживать в западных странах среди НХЛ детского возраста (до 20 %). Раболеваемость в Африке значительно выше — в среднем 8 на 100 тыс. детей против 0,2 среди белого населения США.
Практически у 100 % больных лимфомой Беркитта (ЛБ) в африканских очагах в клетках опухоли выявляются включения ДНК EBV и определяются высокие титры антител к капсидным и ранним антигенам. Для здоровых детей с антителопродукцией к EBV риск ЛБ повышен в 50—60 раз. Среди спорадических случаев ЛБ носительство ДНК EBV в клетках опухоли много реже — около 30 %. В отличие от общего пула В-клеток ДНК ЕВУ содержится во всех опухолевых клетках ЛБ, причем в моноклоновой форме, что является основным подтверждением этиологической роли вируса. Известна способность EBV к трансформации клетки и индукции бесконечного деления В-лимфоцитов in vitro, тем не менее его роль в патогенезе ЛБ не вполне ясна.
Есть данные, что кофактором в развитии заболевания служит малярийный плазмодий: ареал высокого риска ЛБ совпадает, как правило, с эндемическими регионами малярии. У переселившихся в эти регионы из благополучных районов повышается вероятность возникновения обоих заболеваний. Проведение тотальной лекарственной профилактики малярии приводило к достоверному снижению заболеваемости ЛБ, а после прекращения противомалярийных мероприятий заболеваемость возвращалась на прежний уровень. Эпидемиологические наблюдения позволили построить следующую схему патогенеза ЛБ: малярийная инвазия, хроническая инфекция и, возможно, другие факторы могут служить активаторами пролиферации лимфоцитов.
Контакт с EBV вводит В-лимфоцит в бесконечный цикл деления (нечто близкое к инфекционному мононуклеозу). На следующем этапе случайная хромосомная транслокация способна вывести одну из активированных клеток из-под контроля, и она становится родоначальницей клона.
Анализ 665 случаев лимфомы Беркитта (ЛБ) из регистра Ибадана (Нигерия) показал значимое снижение относительной частоты заболеваний в период 1973—1990 гг. (37,1 % от всех опухолей у детей) по сравнению с 1960—1972 гг. (51,5 %). По всей видимости, это отражает реальное снижение заболеваемости за счет улучшения условий жизни и успешного контроля малярии.
Т-клеточный лейкоз взрослых (ТКЛВ) — заболевание, характерное для юго-восточных областей Японии (Окинава, Киуши, Шикоку), Экваториальной Африки и Карибских островов, Южной Америки и Ближнего Востока. В эндемических очагах до 20 % населения продуцируют антитела к HTLV-1 (среди населения США — 0,025 %). Наиболее распространен HTLV-1 в Африке —до 10 млн инфицированных, всего в мире их 15 — 20 млн. Трансмиссия вируса происходит вертикально (при грудном вскармливании ребенка), а также при гемотрансфузиях. Выявляемость носителей увеличивается с возрастом и достигает пика к 50 годам, причем доля женщин больше. Один случай ТКЛВ в год возникает среди приблизительно 1500 носителей HTLV-1.
В итоге заболевание развивается у 1—4 % носителей через 20— 30 лет после заражения, причем более 90 % заболевших серопозитивны к HTLV-1. Максимальное число заболевших регистрируется в Японии в возрасте около 60 лет, а в Африке — в 40—45 лет. Случаи заболевания детей исключительно редки, частота заболеваний у мужчин и женщин примерно равная. Смертность от ТКЛВ среди инфицированных достигает у мужчин 68, а у женщин 36 на 100 тыс.; среди серонегативных лиц она много ниже. Обследованные в эндемических районах матери заболевших ТКЛВ оказались инфицированными HTLV-1 в 100 %, тогда как матери больных другими формами лимфом — в 30 % случаев.
В Африке выявлено широкое распространение родственного вируса HTLV-2, который подозревается в инициации В-клеточных лейкозов.
Редактор: Искандер Милевски. Дата обновления публикации: 18.3.2021
Лейкемия и простуда - как не перепутать две болезни? Симптомы рака крови
Лейкемию или рак крови часто в простонародье называют белокровием. При этом онкологическом заболевании происходит нарушение процесса образования клеток крови в костном мозге, что приводит к бесконтрольному росту и мутации лейкоцитов, которые подавляют развитие здоровых кровяных телец.
Лейкемия не знает возрастных ограничений и может поразить людей любого возраста. Болезнь может быстро прогрессировать и привести к летальному исходу в течение 6 месяцев, если носит острый характер. Чаще симптомы лейкемии нарастают постепенно, поэтому больной и его врач не замечают, как начинается заболевание. В этом случае болезнь носит хронический характер и на начальной стадии ее симптомы схожи с проявлениями простуды.
Повышенную температуру, быструю утомляемость и постоянный озноб человек поначалу списывает на обычную простуду, никаких подозрений на онкологию на этом этапе у него не возникают. Лечение инфекции он проводит самостоятельно в домашних условиях или под наблюдением врача, который назначает ему принимать противопростудные средства. Примечательно, что недомогание при лейкемии может действительно пройти после приема лекарств, но уже очень скоро дальнейшее деление патологических клеток крови приводит к ухудшению состояния и повторному проявлению симптомов простуды.
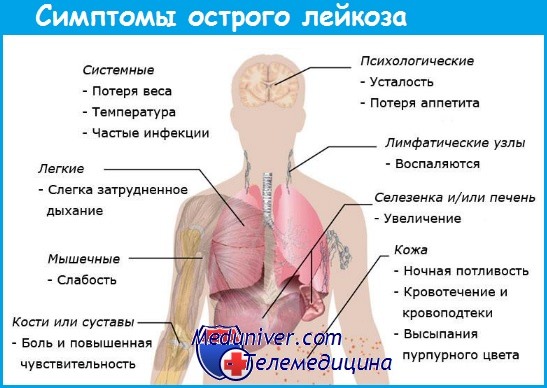
Человек, у которого рак крови, начинает часто болеть. Дело в том, что белые клетки крови - лейкоциты являются главными борцами со всеми инфекциями, а при лейкемии их функции ослабевают и иммунитет становится слабым. Соответственно, организм человека оказывается более уязвимым к любой болячке. Конечно, это не главный отличительный симптом лейкемии от простуды, но если вы часто простужаетесь обязательно надо пройти обследование, чтобы исключить развитие злокачественной болезни.
Для диагностики лейкемии необходимо сдать анализ крови, по результатам которого можно обнаружить заболевание еще до проявления характерных симптомов. Низкий гемоглобин, увеличение количества лейкоцитов и уменьшение количества тромбоцитов требуют более тщательного обследования. Если повторные анализы также указывают на патологическое изменение состава крови, то врач направляет пациента на биопсию костного мозга, чтобы поставить точный диагноз.
Как правило, опытные врачи выявляют хроническую лейкемию уже во время обычного осмотра. Первым делом врач должен проверить, не является ли кожа пациента аномально бледной. Этот симптом при лейкемии неизбежен и является результатом анемии - дефицита красных кровяных телец. Больной чувствуют постоянную усталость и отсутствие сил. Он целые сутки может спать, а проснувшись сказать, что не выспался.
Следующим распространенным симптомом лейкемии является увеличение лимфоузлов, селезенки и печени. Пораженные раком лейкоциты скапливаются в лимфоузлах и развиваются в них дальше, поэтому при лейкемии узлы могут увеличиваться многократно в диаметре, а механическое нажатие на них вызывает боль различной степени интенсивности, что должно насторожить человека. Увеличение лимфоузлов может привести к сдавливанию трахеи и крупных сосудов. Из-за этого нарушается дыхание, появляются кашель и одышка.
Увеличение печени при лейкемии не является критичным. Больших размеров при этом виде онкологии печень не достигает, чего нельзя сказать о селезенке, которая начинает активно расти уже на начальных этапах развития болезни и постепенно становится большой и плотной. Боли и дискомфорта при этом человек может не ощущать, что затрудняет диагностику лейкемии, особенно у пациентов с избыточной массой тела.
Рак крови способствует нарушению процессов выработки тромбоцитов, уменьшение количества которых приводит к плохой свертываемости крови. Поэтому человек больной раком крови часто сталкивается с кровотечениями и синяками. Любое легкое столкновение тела с твердым предметом может привести к появлению синяка, при этом сам человек может и не вспомнить, где и когда он получил этот синяк. Кроме того, при лейкемии на теле появляются мелкие пятнышки синего цвета, похожие на звёздочки.
Больному лейкемией опасны даже неглубокие порезы, царапины, носовые кровотечения и кровотечение десен, так как все они могут привести к серьезным потерям крови. У женщин на фоне заболевания наблюдаются нарушение цикла, обильные менструации и спонтанные маточные кровотечения.
Раньше считалось, что лейкемия - неизлечимая болезнь. Сегодня медицина шагнула далеко вперёд. При своевременной диагностике и начале лечения рак крови можно победить в 90% случаев. Легче всего вылечить лейкемию у детей. Главное вовремя обратиться к врачу, так как чем раньше начать лечение лейкемии, тем больше шансов на полное выздоровление.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Лейкоз: причины появления, симптомы, диагностика и способы лечения.
Определение
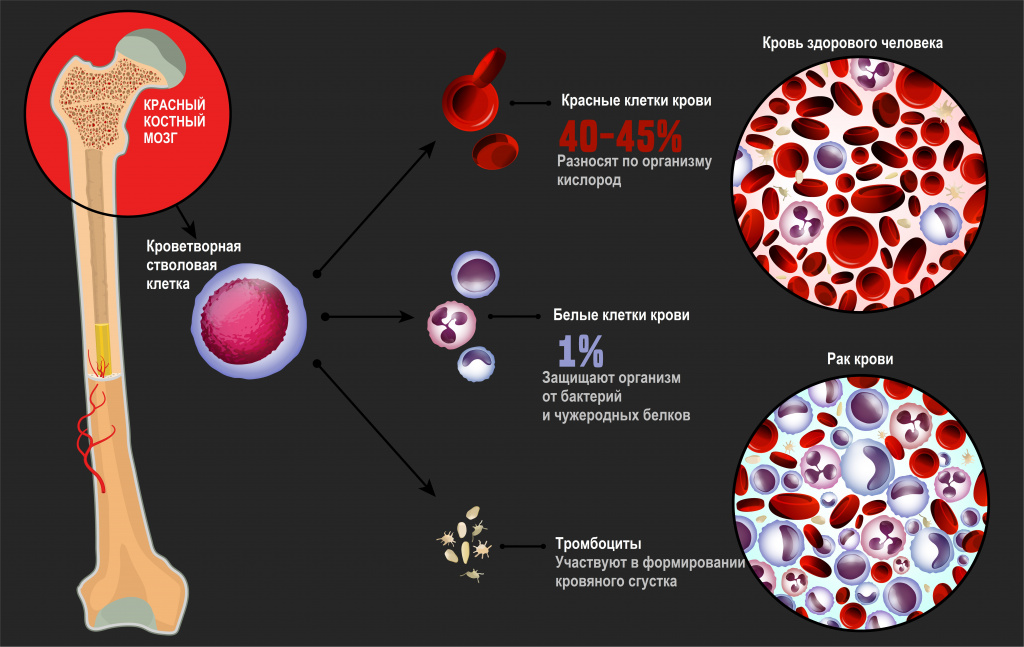
Лейкозы – большая группа заболеваний кроветворной системы. Кроветворение (гемопоэз) – это многоэтапный процесс образования форменных элементов крови в специализированных органах кроветворения. К форменным элементам крови относятся лейкоциты (белые кровяные тельца), которые участвуют во врожденном и приобретенном иммунитете, эритроциты (красные кровяные тельца), которые осуществляют транспорт кислорода и углекислого газа, и тромбоциты, обеспечивающие свертываемость крови.
Главный орган, где располагаются полипотентные стволовые клетки, - костный мозг, который как раз и поражается при лейкозах.
В результате повреждения (мутации) в генетическом материале полипотентной стволовой клетки-предшественницы нарушается процесс созревания клеток. При остром лейкозе возникает большое количество незрелых (бластных) клеток, из которых образуется опухоль, разрастается в костном мозге, замещает нормальные ростки кроветворения и имеет тенденцию к метастазированию – распространению с током крови или лимфы в здоровые органы. При хронических лейкозах заболевание течет годами, происходит частичная задержка созревания клеток и опухоль образуется из созревающих и зрелых клеток.
Причины возникновения лейкозов
К факторам риска развития лейкоза относятся:
- ионизирующая радиация: лучевая терапия по поводу других опухолей, облучение на рабочем месте, ультрафиолетовое излучение;
- воздействие на организм химических канцерогенных веществ;
- некоторые вирусы: HTLV (Т-лимфотропный вирус человека);
- бытовые факторы: добавки в пищевые продукты, курение, плохая экологическая обстановка;
- наследственная предрасположенность к раковым заболеваниям.
Лейкозы подразделяют на острые и хронические, а по типу поражения ростка кроветворения - на лимфоидные и миелоидные. Острый лейкоз никогда не переходит в хронический, а хронический не может стать острым (но его развитие может перейти в стадию бластного криза).
В зависимости от преобладания тех или иных опухолевых клеток выделяют бластные, цитарные и недифференцированные лейкозы.
Острый лимфобластный лейкоз (ОЛЛ) диагностируется у лиц любого возраста, начиная с младенческого и заканчивая пожилым, однако пик заболеваемости приходятся на детский возраст (60% пациентов с ОЛЛ моложе 20 лет). Острый лимфобластный лейкоз – самая распространенная опухоль кроветворной ткани у детей, которая составляет 30% всех злокачественных опухолей детского возраста. Заболеваемость ОЛЛ у пациентов пожилого возраста неуклонно возрастает: так, ежегодная частота ОЛЛ увеличивается с 0,39 случая на 100 тыс. населения в возрасте 35–39 лет, до 2,1 случая на 100 тыс. населения в возрасте ≥85 лет. Кроме того, приблизительно 30% ОЛЛ диагностируются в возрасте ≥60 лет.
Острым миелоидным лейкозом (ОМЛ) страдает в среднем 3-5 человек на 100 тыс. населения в год. Заболеваемость резко возрастает в возрасте старше 60 лет и составляет 12–13 случаев на 100 тыс. населения у лиц в возрасте старше 80 лет.
Хронический лимфобластный лейкоз (ХЛЛ) – самый частый вид лейкозов у взрослых, в то время как у детей этот вид опухоли не регистрируется. В европейских странах его частота составляет 4 случая на 100 тыс. населения в год и непосредственно связана с возрастом. У лиц старше 80 лет она составляет более 30 случаев на 100 тыс. в год.
Хронический миелолейкоз (ХМЛ) – редкое заболевание: 0,7 на 100 тыс. взрослого населения, пик заболеваемости приходится на 50-59 лет, однако до 33% больных ОМЛ - люди моложе 40 лет.
Симптомы лейкозов
Острый лейкоз в большинстве случаев дебютирует резко - внезапно повышается температура, появляются озноб, боль в горле, в суставах, отмечается резко выраженная слабость. Реже острый лейкоз может проявиться кровотечением. Иногда острый лейкоз начинается с постепенного ухудшения состояния больного, появления невыраженной боли в суставах и костях, кровоточивости. В единичных случаях возможно бессимптомное начало заболевания. У многих больных увеличиваются лимфоузлы и селезенка.
При хроническом лейкозе на начальной стадии, которая длится от года до трех лет, пациенты могут ни на что не жаловаться. Иногда беспокоят слабость, потливость, частые простудные заболевания, могут отмечаться тупые, ноющие боли в костях.
При подавлении эритроидного ростка, дающего красные кровяные тельца, возникает анемия и гемическая гипоксия (снижение количества кислорода в крови). При этом пациенты отмечают слабость, утомляемость, бледность кожных покровов.
При поражении мегакариоцитарного ростка падает количество тромбоцитов, поэтому возникает кровоточивость десен, слизистой оболочки носа, пищеварительного тракта, образуются синяки, кровоизлияния в различные органы. При прогрессировании лейкоза могут развиваться массивные кровотечения в результате ДВС синдрома (синдрома диссеминированного внутрисосудистого свертывания).
В результате недостатка лейкоцитов и снижения иммунитета развиваются инфекционные осложнения различной степени тяжести, что чаще всего проявляется лихорадкой.
Могут возникать язвенно-некротическая ангина, перитонзиллярные абсцессы, некротический гингивит, стоматит, пиодермия, параректальные абсцессы, пневмония, пиелонефрит. Существует значимый риск тяжелого течения инфекционных осложнений вплоть до развития сепсиса.
С током крови и лимфы опухолевые клетки попадают в здоровые органы, нарушают их структуру и функцию - наиболее подвержены метастатическим процессам печень, селезенка, лимфатические узлы, но метастазы могут поражать и кожу, и мозговые оболочки, и почки, и легкие.
Основные причины летальности у пациентов с лейкозом связаны с тем, что осложнения могут спровоцировать развитие сепсиса, полиорганную недостаточность, кровоизлияния в различные органы. Острый лейкоз без лечения приводит к смертельному исходу в течение нескольких недель или месяцев.
Диагностика лейкозов
Диагностика лейкозов основывается на оценке морфологических особенностей клеток костного мозга и периферической крови. Поэтому всем пациентам с подозрением на лейкоз назначают общий анализ крови с подсчетом лейкоцитарной формулы и определением числа тромбоцитов.
Синонимы: Общий анализ крови (ОАК); Гемограмма; КАК; Развернутый анализ крови. Full blood count; FBC; Complete Blood Count (CBC); Hemogram; CBC with White Blood Cell Differential Count; Peripheral Blood Smear; Blood Film Examination; Complete blood count (CBC) with differential white blood cell coun.
Для определения объема опухолевого поражения, вероятности развития синдрома лизиса опухоли рекомендовано выполнение общетерапевтического биохимического анализа крови: АСТ, АЛТ, общий билирубин, глюкоза, мочевина, креатинин, общий белок, ЛДГ, магний, натрий, калий, кальций.
Аланинаминотрансфераза − внутриклеточный фермент, участвующий в метаболизме аминокислот. Тест используют в диагностике поражений печени, сердечной и скелетных мышц. Синонимы: Глутамат-пируват-трансаминаза; Глутамат-пируват-трансаминаза в сыворотке; СГПТ. Alanine aminotransferase; S.
Синонимы: Глутамино-щавелевоуксусная трансаминаза; Глутамат-оксалоацетат-трансаминаза сыворотки крови (СГОТ); L-аспартат 2-оксоглутарат аминотрансфераза; ГЩТ. Aspartateaminotransferase; Serum Glutamicoxaloacetic Transaminase; SGOT; GOT. Краткая характеристика определяемого вещества АсАТ .
Синонимы: Общий билирубин крови; Общий билирубин сыворотки. Totalbilirubin; TBIL. Краткая характеристика определяемого вещества Билирубин общий Билирубин – пигмент коричневато-желтого цвета, основное количество которого образуется в результате метаболизма гемовой части гемоглобина при дест.
Материал для исследования Сыворотка или плазма крови. Если нет возможности центрифугировать пробу через 30 минут после взятия для отделения сыворотки/плазмы от клеток, пробу берут в специальную пробирку, содержащую ингибитор гликолиза (флюорид натрия). Синони.
Синонимы: Диамид угольной кислоты; Карбамид; Мочевина в крови; Азот мочевины. Urea nitrogen; Urea; Blood Urea Nitrogen (BUN); Urea; Plasma Urea. Краткая характеристика аналита Мочевина Мочевина является основным азотсодержащим продуктом катаболизма белков и аминокислот в организме человека. .
Синонимы: Анализ крови на креатинин; Сывороточный креатинин; Креатинин сыворотки, оценка СКФ. Сreat; Сre; Blood Creatinine; Serum Creatinine; Serum Creat. Краткая характеристика определяемого вещества Креатинин Креатинин – низкомолекулярное азотсодержащее вещество, продукт метаболизма креа.
Синонимы: Общий белок сыворотки крови; Общий сывороточный белок. Total Protein; Serum Тotal Protein; Total Serum Protein; TProt; ТР. Краткая характеристика определяемого вещества Общий белок Сыворотка крови (плазма крови, лишенная фибриногена) содержит множество белков, выполняющих разнообразны.
Синонимы: Анализ крови на ЛДГ; Лактатдегидрогеназа; L-лактат; НАД+Оксидоредуктаза; Дегидрогеназа молочной кислоты. Lactate dehydrogenase, Total; Lactic dehydrogenase; LDH; LD. Краткая характеристика определяемого вещества Лактатдегидрогеназа ЛДГ – цитоплазматический.
Синонимы: Анализ крови на магний; Общий магний; Ионы магния. Serum Magnesium Test; Magnesium test; Magnesium, blood; Serum magnesium. Краткая характеристика определяемого аналита Магний Магний, как и калий, содержится преимущественно внутри клеток. 1/3-1/2 всего магния организма .
Синонимы: Анализ крови на электролиты; Электролиты в сыворотке крови. Electrolyte Panel; Serum electrolyte test; Sodium, Potassium, Chloride; Na/K/Cl. Краткая характеристика определяемых веществ (Калий, Натрий, Хлор) Калий (К+) Основной внутриклеточный катион. Кал.
Общий кальций – основной компонент костной ткани и важнейший биогенный элемент, обладающий важными структурными, метаболическими и регуляторными функциями в организме. Синонимы: Анализ крови на общий кальций; Общий кальций в сыворотке. Total blood calcium; Total calcium; Bl.
Для определения вероятности развития тяжелых коагуляционных нарушений (как геморрагических, так и тромботических) рекомендовано исследование свертывающей системы крови.
С целью исключения поражения почек выполняют общий анализ мочи.
Диагностику хронического лейкоза проводят с помощью иммунофенотипического исследования лимфоцитов крови (ИФТ) методом проточной цитометрии.
Рекомендовано проведение стернальной пункции (пункции грудины) для получения цитологического препарата костного мозга и цитологическое и цитохимическое исследование мазка с целью уточнения диагноза и определения прогноза.
В ряде случаев показана биопсия опухолевого образования или лимфатического узла (или другого метастатического очага) и патологоанатомическое исследование полученного биопсийного материала.
Кроме того, врач может рекомендовать проведение иммунофенотипирования гемопоэтических клеток-предшественниц в костном мозге, цитогенетическое исследование аспирата костного мозга, молекулярно-генетические исследования мутаций в генах и др.
Из инструментальных методов диагностики проводятся:
-
эхокардиография для оценки функционального состояния сердечной мышцы;
Исследование, позволяющее оценить функциональные и органические изменения сердца, его сократимость, а также состояние клапанного аппарата.
Сканирование головного мозга, черепа и окружающих их тканей, позволяющее диагностировать различные патологии.
Исследование, позволяющее получить данные о состоянии органов грудной клетки и средостения.
Сканирование внутренних органов брюшной полости для оценки его функционального состояния и наличия патологии.
Лечение лейкозов
Лечение лейкозов проводится в стационаре. Медикаментозное воздействие на опухоль специальными препаратами, губительно действующими на быстро делящиеся клетки, называется химиотерапией. При лечении острых лейкозов химиотерапию проводят в несколько этапов: индукция ремиссии, консолидация (закрепление) ремиссии, поддерживающая терапия и профилактика нейролейкемии (метастазирования опухолевых лейкозных клеток в головной и спинной мозг).
Период индукции ремиссии - это начальный этап, цель которого максимально уменьшить опухолевую массу и достичь ремиссии. Обычно для этого требуется 1-2 курса химиотерапии. Далее идет консолидация достигнутого эффекта - наиболее агрессивный и высокодозный этап лечения, задачей которого является по возможности еще большее уменьшение числа остающихся после индукции лейкемических клеток. Этот этап также занимает 1-2 курса. За ним следует противорецидивное или поддерживающее лечение. При некоторых вариантах острых лейкозов требуется профилактика или, при необходимости, лечение нейролейкемии.
Для разных видов лейкозов у разных возрастных групп профессиональными сообществами разработаны схемы химиотерапии.
При лечении ХМЛ основными препаратами выбора являются ингибиторы тирозинкиназы, применяемые в непрерывном режиме – ежедневно, длительно, постоянно. Перерывы в приеме могут способствовать снижению эффективности терапии и прогрессированию заболевания. В случае неэффективности терапии может быть проведена трансплантацию гемопоэтических стволовых клеток или костного мозга.
В терапии ХЛЛ цели и схемы терапии химиотерапии определены возрастом пациента, числом и тяжестью сопутствующих заболеваний. Разработаны протоколы лечения для разных пациентов, в том числе схемы моно- и полихимиотерапии. Для профилактики инфекционных осложнений применяют внутривенное введение иммуноглобулина, рекомендована вакцинация от гриппа и пневмококковой инфекции.
Помимо химиотерапии пациенту может потребоваться трансфузионная терапия: переливание эритроцитарной массы, тромбоцитарной массы, изотонических растворов.
При присоединении инфекций показана антибиотикотерапия. На фоне лечения могут возникать тромботические осложнения, что требует антикоагулянтной терапии. Пациентам высокого риска в связи с вероятностью рецидива лейкоза применяют трансплантацию гемопоэтических стволовых клеток.
Профилактика лейкозов
Так как причины возникновения лейкозов не установлены, методов специфической профилактики до сих пор не существует.
Однако доказано, что между курением и риском развития острого лейкоза существует дозовая зависимость, которая особенно очевидна для лиц старше 60 лет.
Ряд исследователей предполагают, что около 20% случаев ОМЛ являются следствием курения.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Грозный противник, уносящий жизни десятков тысяч пациентов ежегодно, злокачественное поражение (рак) крови — лейкоз. Люди часто задают вопрос, если у них выставлен этот диагноз — как он передается и можно ли заразиться близким.
Отличие лейкемии от иных злокачественных новообразований в том, что четкой локализации не имеется, постоянно делящиеся атипичные клетки циркулируют прямо в кровяном русле.
Современные многочисленные исследования не дают достоверного ответа, почему у того или иного человека сформировался опухолевый очаг. Однако, выделяется множество предрасполагающих факторов.
Возможность передачи по наследству
Специалистами достоверно установлено, что по наследству рак крови невозможно передать напрямую. Человек лишь получает от своих кровных родственников, страдающих от лейкемии, склонность к подобному заболеванию. Однако, сбой в системе кроветворения может произойти и без подобной наследственной предрасположенности.
Медицинская статистика свидетельствует — лейкоз намного чаще выявляется у людей, в чьих семьях уже были установленные случаи раковых поражений. Они на 65—85% чаще подвержены подобным новообразованиям.
Подобное можно отнести не только к лейкозу, но и к остальным опухолевым процессам.
Передаваться из поколения в поколение лейкопения не может — вероятность аналогичного сбоя в делении клеток крови у малыша сводится к минимуму. Даже, если у одного из родителей крохи в семье были случаи онкологии.
Раковое видоизменение элементов крови в его хроническом течении никогда не будет перемещаться от родителей к ребенку. Однако, ряд специалистов придерживается мнения, что имеется определенная закономерность — риск возникновения атипии клеток крови выше у тех людей, в чьей семье уже были случаи острой формы лейкемии. Исследования в этой области продолжаются.
Каковы шансы заразиться
Многие родственники, осуществляющие уход за пациентами с лейкозом тяжелого течения, опасаясь заражения, спрашивают специалистов — передаются ли раки крови при непосредственном контакте.
Еще один распространенный миф — при прямом попадании клеток крови онкобольного на раневую поверхность у здорового человека шансы заболеть достигают 100%. Нет, это утверждение в корне неверно. Кровь ракового больного таким путем не заражает.
Безопасность абсолютно любых контактов обеспечивается тем, что мутирование клеток крови представляет собой процесс выработки в структурах костного мозга дефектных лейкоцитов. И даже при попадании в организм здорового человека, они не смогут нанести ему существенного урона, поскольку будут инактивированы клетками-защитниками.
Специалисты считают, что заболеть подобным образом нет возможности с теоретической точки зрения, даже при тяжелом течении заболевания — высоких концентрациях атипичных клеток.
Заражение через капельки слюну, равно как и капельно-воздушным путем также невозможно. Это абсолютно доказанный экспериментальным образом факт. Специалисты подчеркивают — даже ежедневное тесное общение с онкобольным, разговоры, уход за ним, кормление, не будет вызывать передачу мутировавших клеток.
Это сугубо индивидуальная патология, формирующаяся внутри организма конкретного человека, а не инфекционный процесс.
Возможна ли передача при половых контактах
В виду того, что видоизменение белых клеток крови происходит только внутри какого-либо человека и онкопроцесс не является инфекционным по своей природе, пациент не заразен при половых сношениях с ним.
Однако, защищенность половых сношений даже с хорошо известными партнерами — актуальный вопрос наших дней. Нет никакой гарантии, что половой партнер не был инфицирован каким-либо вирусом бытовым путем, к примеру, при тесном контакте на производстве.
Лейкемия даже при имеющихся микротравмах тканей половых органов этим путем не передается. При незащищенных сексуальных контактах велика вероятность получить иные патологии, которые могут послужить толком к сбою в системе кроветворения. Да и проблема ВИЧ-инфекции в 21 столетии актуальна как никогда, на первой строке в перечне особо опасных заболеваний.

Если диагноз лейкемии был выставлен постоянному половому партнеру или супругу, опасаться заражения не стоит. Даже при прямом попадании крови, слюны, секрета половых органов передача атипичных клеток не представляет собой угрозы. И практикование нетрадиционных половых контактов в этом случае также может быть полностью безопасным, если партнер более ничем не болен.
Передается ли детская лейкемия
Рак крови у детской категории пациентов — распространенная онкологическая патология, особенно в возрасте до 4—5 лет. Несмотря на всю опасность и серьезность диагноза, заболевание вполне успешно лечиться и в подавляющем большинстве случаев удается достичь длительной ремиссии.
Стоит также отметить, что от заболевшего лейкемией малыша, его родители не могут получить мутировавшие клетки крови. Ограничивать тесные контакты с ребенком, страдающим от лейкемии, не стоит — поцелуи, объятия, разговор абсолютно безопасны.
Многие родители беспокоятся — можно ли отдавать малыша в детский сад или школу, безопасно ли это для окружающих, самой крохи, или нет. Специалисты не видят к подобному ограничению показаний — если состояние здоровья ребенка позволяет ему вести активный образ жизни.

На сегодняшний момент в арсенале онкологов не имеется такого лекарства, которое бы полностью вылечивало заболевание. Однако перевести его в состояние длительной ремиссии вполне возможно. Риску рецидивирования подвержены те дети, у которых имеются иные соматические патологии, значительно ослабляющие защитные силы его организма.
Как предупредить рак крови
Если по вопросу — возможно ли заражение лейкозом через кровь или иные биологические среды онкобольного, ответ у большинства специалистов отрицательный. То по мероприятиям, помогающим предупредить подобную патологию, ответы у них более развернутые.
Чтобы понизить вероятность формирования мутации в костном мозге, необходимо соблюдать следующие правила:
- избегать токсического воздействия химикатов, радиации, больших объемов медикаментов;
- скорректировать рацион — обогатить его витаминами и полезными микроэлементами;
- обеспечить качественный ночной отдых;
- сбалансировать режим труда и отдыха;
- понизить уровень психологических и физических нагрузок.
Если защитные силы человеческого организма находятся на высоком уровне, угроза мутирования в клетках минимальна. А, значит, и рак крови не появится.
Читайте также:

