Заразная ли болезнь вирус герпеса бара
Обновлено: 12.05.2024
Герпетическая инфекция или герпес — это группа вирусных заболеваний, при которых наблюдаются поражения кожи и слизистых, негативное воздействие на ЦНС и внутренние органы. В последнее время произошел рост инфицирования населения вирусом простого герпеса (ВПГ).
Классификация
Классификация герпетической инфекции, чаще всего, осуществляется на основании сосредоточения повреждений. Различают герпетическое поражение:
- кожи;
- слизистой рта;
- глаз;
- аногенитальной зоны;
- нервной системы.
Также, выделяют висцеральный герпес и герпес новорожденных, герпес диссеминированный и опоясывающий (неосложненный и с осложнениями в виде энцефалита, менингита, поражения органов зрения и нервной системы).
Типы семейства герпеса:
-
;
- варицелла-зостер вирус (ВЗВ, VZV) — герпесвирус 3 типа; ; ;
- вирус герпеса человека 6 типа (HHV-6) — вызывает ложную краснуху у детей и синдром хронической усталости у взрослых.
Этиологическая роль 7 и 8 типа точно не установлена. Полагают, что ВГЧ-7 имеет отношение к лимфопролиферативными заболеваниями, а ВГЧ-8 к саркоме Капоши.
На данный момент, лучше всего изучен вирус простого герпеса, который вызывает разрушение зараженных клеток (1 тип наиболее часто ответственен за поражения слизистой полости рта, глаз и кожи, значительно реже — поражение гениталий; 2 тип — урогенитальный вирус простого герпеса). Классификация этого вируса герпеса базируется на механизме заражения, форме течения болезни и ее тяжести.
Виды простого герпеса:
- по механизму инфицирования — первичный, вторичный, “от матери к ребенку”;
- по форме течения — латентный, распространенный, локализованный, генерализованный;
- по тяжести патологического процесса — легкий, среднетяжелый, тяжелый.
Причины и формы заболевания
Помимо инфекционной составляющей, у вируса герпеса есть и иные причины инфицирования и последующих рецидивов.
Косвенные причины герпеса:
- переутомление;
- нарушение режима дня (в т.ч. отсутствие здорового сна);
- некачественное питание;
- переохлаждение;
- частые респираторные инфекции;
- недостаточное поступление в организм витаминов;
- сильный стресс;
- нарушение со стороны иммунной системы;
- влияние на организм ультрафиолетового излучения;
- лечение средствами, угнетающими иммунные реакции, и др.
Характер взаимодействия возбудителя герпеса с организмом человека зависит от свойств вирусов и состояния иммунной системы человека.
Формы протекания заболевания:
латентная (скрытая):
находящийся в организме вирус вызывает характерные признаки герпеса периодически, время от времени (ВПГ);
хроническая:
длительно протекающие патологические процессы, симптомы могут быть стерты, вызваны комплексом вирус-антител или обусловлены взаимным влиянием друг на друга зараженных клеток и противовирусных антител (цитомегаловирус);
медленная:
медленно текущий процесс с длительным бессимптомным периодом.
Как можно заразиться?
Источником герпетической инфекции может быть либо больной человек, имеющий прогрессирующую стадию вируса, либо его бессимптомный носитель. Вирусы ВПГ могут вызывать оральный или генитальный герпес.
Герпесом можно заразиться:
- контактно-бытовым путем (в т.ч. в ходе медицинских процедур, при которых применяется некачественно обработанный инструментарий);
- при сексуальном контакте;
- через воздух, содержащий частицы биологического материала зараженного человека;
- от матери к ребенку (как внутриутробно, так и при родах).
Механизм возникновения и развития болезни
Основными путем проникновения для вируса являются кожа и слизистые. При первичной инфекции отрезок времени от момента заражения до проявления симптомов болезни — от 2 до 12 суток.
После заражения обычно появляются пузырьки (сыпь), происходит постепенное отмирание эпителиальных клеток. Основу везикулы составляют многоядерные клетки. После того как везикула вскрывается, образуется язвочка, которая покрывается струпом. После этого происходит заживление.
Вирусы проходят через эпителиальный слой, чувствительные нервные окончания с дальнейшим передвижением нуклеокапсидов вдоль аксона к телу нейрона в чувствительных ганглиях. Репликация вируса в нейроне приводит к его гибели. При латентной форме нейроны содержат в себе вирусный геном, но не погибают. Бессимптомное носительство, которое может продолжаться всю жизнь человека, характерно для нейротропных герпесвирусов 1, 2 и 3 типов.
Возможные проявления заболевания
Инфекционисты в симптоматике герпесвирусных инфекций выделяют генерализованную форму или латентное течение.
Рецидивирующий герпес, как правило, протекает с поражением кожи. Места расположения высыпаний: вокруг рта, на щеках, лбу, на крыльях носа, ушах, конечностях, туловище, ягодицах. Сыпь не имеет фиксированного характера. При каждом новом обострении она может появляться на новом месте.
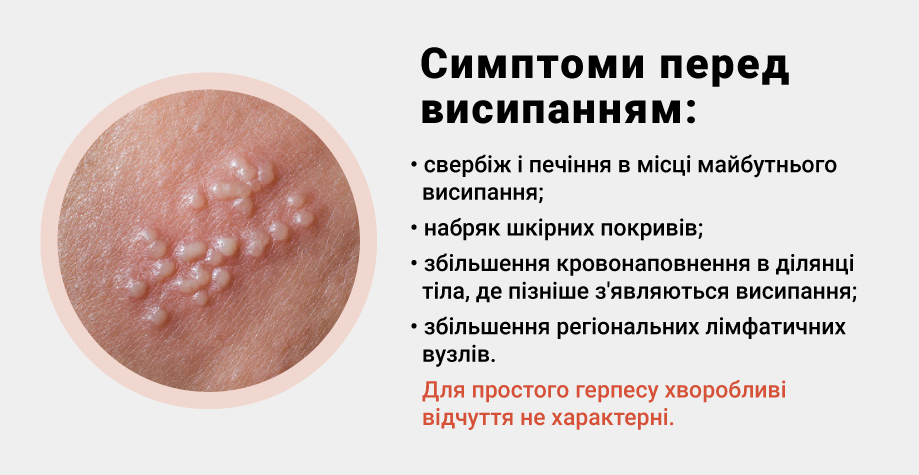
Перед высыпанием наблюдаются такие симптомы герпеса как:
- зуд и жжение в месте будущего высыпания;
- отек кожных покровов;
- увеличение кровенаполнения в участке тела, где позже появятся высыпания;
- увеличение региональных лимфатических узлов.
Для простого герпеса болезненные ощущения не характерны.
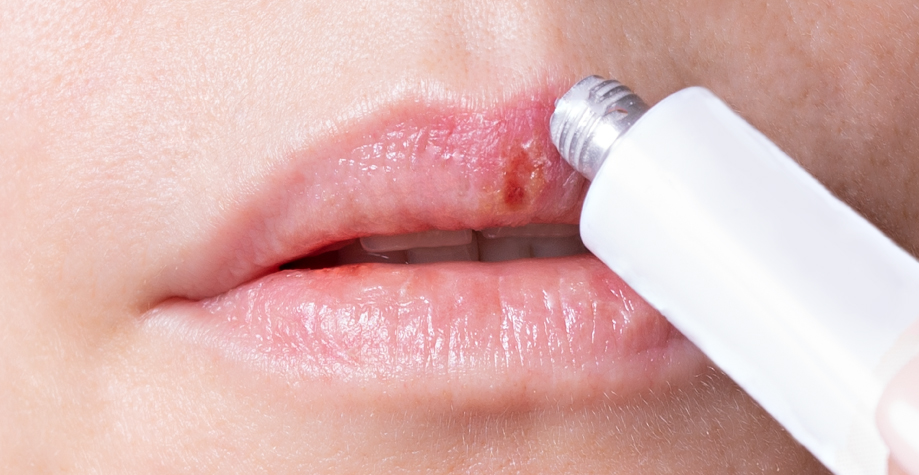
Типичная сыпь, которую вызвал вирус герпеса, — совокупность мелких пузырьков, которые находятся на отечной и гиперемированной коже. Первоначально содержимое пузырьков прозрачное, но вскоре темнеет. Позже пузырьки самопроизвольно вскрываются, образуют эрозии, покрытые корочкой. В последующем ранки без дефектов эпителизируются и корочки отпадают. Весь процесс длится около недели.
Дополнительные симптомы, которые могут быть проявлением вируса:
- озноб;
- лихорадка;
- усталость;
- сонливость;
- другие признаки интоксикации.
Клиника цитомегаловирусной инфекции достаточно полиморфна, не имеет специфических проявлений и протекает под видом других заболеваний. При цитомегаловирусе признаки герпеса совпадают с симптомами ретинита, миелита, эрозивного язвенного колита.
После вторичной вирусемии вирус герпеса активно начинает размножаться в чувствительных тканях и органах. Выброс вируса в кровяное русло приводит к развитию острой стадии болезни. Длительность острой стадии составляет в среднем одну-две недели.
На развитие генерализованной формы герпетической инфекции указывает распространенность высыпаний с выраженными токсическими проявлениями, гепатолиенальным синдромом, полиаденопатией, разного рода органными поражениями, включая ЦНС.
Существуют атипичные формы ВПГ, которые отличаются по симптомам герпеса:
абортивная:
пузырьки не образуются, на коже появляются округлые розовые пятна с нечеткими границами или ярко-розовые узелки величиной с булавочную головку, могут ощущаться невыраженные зуд и жжение;
отечная:
четко очерченные отечные ткани без образования везикул;
зостериформная:
элементы высыпания образуются по ходу нерва и этому процессу сопутствует невралгия;
геморрагически-некротическая и эрозивно-язвенная:
проявляющиеся остро и появляющиеся внезапно язвенные поражения больших размеров, высыпания с жжением и зудом, которые не заживают длительный период, с воспалением лимфатических сосудов, лихорадкой, интоксикацией, расстройством сознания, приводящим к нарушению адекватного отражения объективной реальности.
Осложнения
Генерализованная форма герпетической инфекции и рецидивирующий простой герпес рассматриваются как СПИД-ассоциированные состояния, которые требуют дополнительных обследований и постоянного контроля со стороны иммунолога, инфекциониста и дерматолога.
К неприятным последствиям герпеса относятся регулярные рецидивы заболевания и ослабление иммунных сил организма.
Диагностика
Распознавание типичных форм ВПГ основывается на характерной симптоматике и лабораторных данных. На начальной стадии диагностика герпеса практически невозможна без комплексного обследования в лаборатории.
Исследования, которые могут быть назначены при подозрении на герпес:
- метод флуоресцирующих антител;
- иммуноферментный анализ крови и других биоматериалов;
- ПАП-тест и др.
Перечень анализов, которые назначаются пациенту, зависит от группы герпетической инфекции, которую подозревает врач.
Забор биологического материала для анализа на герпес осуществляется с учетом сосредоточения герпетических поражений. Это может быть: содержимое везикул и соскоб клеток с места поражения, аспират из бронхов, смывы из носоглотки. А также, вирус герпеса может устанавливаться при помощи анализа крови, ликвора, слюны, мочи, эякулята .
При распространенных формах болезни проводится дифференциальная диагностика герпеса с ветряной оспой, опоясывающим лишаем, гингивостоматитом иной этиологии, язвами половых органов и прочими.
Лечебный процесс
Лечение герпеса осуществляется с учетом клинической формы, тяжести протекания, места сосредоточения и распространенности поражений.
Основное направление лечения герпеса — терапия, направленная на устранение возбудителя.
Новым эффективным направлением антивирусной терапии является синтез соединений способных утилизировать вирус специфические ферменты (аномальные нуклеотиды, ингибиторы активности вирус специфической ДНК-полимеразы и синтеза вирусных ДНК, ингибиторы с иными механизмами действия против вируса). Индукторы эндогенного интерферона, интерферон и его индукторы составляют большую группу препаратов, используемых в терапии герпеса — препараты, которые не действуют непосредственно на вирус, но изменяют метаболизм клетки так, что его воспроизведение не осуществляется.
Дополнительные методы лечения герпеса:
- симптоматическое лечение;
- иммунотерапия;
- местная терапия;
При ремиссии часто рецидивирующего герпеса рекомендованы иммуномодуляторы, растительные адаптогены, специфический иммуноглобулин.
Как не заразиться?
Профилактика герпетической инфекции в целом не разработана.
Для предупреждения инфицирования герпесом контактным путем или по воздуху важно придерживаться определенных правил:
- соблюдать правила гигиены;
- вести здоровый образ жизни;
- заниматься спортом;
- укреплять иммунитет;
- избегать случайных половых партнеров;
- отказаться от вредных привычек и т.д.
Эффективным средством профилактики герпеса является вакцинация. Современные вакцины от герпеса способны не только увеличить продолжительность ремиссий и снизить тяжесть рецидивов, но и полностью защитить от развития инфекции в организме.
Хотите получить дополнительную информацию или пройти лечение герпеса в Киеве (районы — Оболонь и Печерск)? Звоните в наш колл-центр! Провести необходимые диагностические мероприятия и получить квалифицированную медицинскую помощь вы можете в клиниках МЕДИКОМ уже сегодня!
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Вирус Эпштейна–Барр: причины появления, симптомы, диагностика и способы лечения.
Вирус Эпштейна–Барр может инфицировать различные типы клеток, включая B-клетки иммунной системы (разновидность лейкоцитов – белых кровяных телец) и эпителиальные клетки слизистых оболочек.
ВЭБ является представителем ДНК-содержащих вирусов из семейства Herpesviridae (герпесвирусы), подсемейства гамма-герпесвирусов и рода лимфокриптовирусов. В процессе репликации (самокопирования) вируса экспрессируется свыше 70 различных вирусспецифических белков. В настоящее время выделены группы иммуногенных белков, определение антител к которым дает возможность дифференцировать стадию инфекции (ЕА – ранний антиген, ЕВNА-1 — ядерный антиген, VCA — капсидный антиген, LMP — латентный мембранный белок).
Другой способ заражения – контактно-бытовой (вирус передается через зубные щетки, столовые приборы, полотенца и т.д.). ВЭБ также может распространяться через кровь и сперму.
ВЭБ размножается в В-лимфоцитах и эпителиальных клетках, в связи с чем характерно многообразие клинических проявлений данной патологии. Важной отличительной чертой вируса является то, что он не тормозит и не нарушает размножение В-лимфоцитов, а, наоборот, стимулирует его. В этом заключается особенность возбудителя - он размножается в клетках иммунной системы, заставляя их клонировать свою, вирусную, ДНК.
Хронический воспалительный процесс, вызванный ВЭБ, приводит к структурным и метаболическим нарушениям пораженных тканей, что является причиной возникновения разнообразной соматической патологии.
Классификация вируса Эпштейна-Барр
Единой классификации вирусной инфекции Эпштейна-Барр (ВИЭБ) не существует, к использованию в практической медицине предлагается следующая:
- по времени инфицирования – врожденная и приобретенная;
- по форме заболевания – типичная (инфекционный мононуклеоз) и атипичная: стертая, асимптомная, с поражением внутренних органов;
- по тяжести течения – легкая, средней степени и тяжелая;
- по продолжительности течения – острая, затяжная, хроническая;
- по фазе активности – активная и неактивная;
- смешанная инфекция – чаще всего наблюдается в сочетании с цитомегаловирусом.
- Инфекционный мононуклеоз (железистая лихорадка, болезнь Филатова) – распространенное инфекционное заболевание, основными проявлениями которого является подъем температуры до высоких значений, увеличение лимфатических узлов, воспаление слизистой оболочки глотки, увеличение печени и селезенки. ВЭБ в данном случае проникает через эпителий слизистых оболочек верхних дыхательных путей.
- Лимфогранулематоз (болезнь Ходжкина) и некоторые виды неходжкинских лимфом – группа заболеваний, объединенных злокачественной моноклональной пролиферацией лимфоидных клеток в лимфоузлах, костном мозге, селезенке, печени и желудочно-кишечном тракте.
- Синдром хронической усталости – состояние, характеризующееся длительным чувством усталости, которое не проходит после продолжительного отдыха.
- Синдром Алисы в стране чудес – состояние, клиническим проявлением которого является нарушение ощущения своего тела и отдельных его частей. Человек ощущает себя или части своего тела очень большими или очень маленькими по сравнению с действительностью.
- Гепатит, спровоцированный ВЭБ, часто является осложнением инфекционного мононуклеоза. Появляется слабость, тошнота, желтушность кожи и слизистых, увеличивается печень.
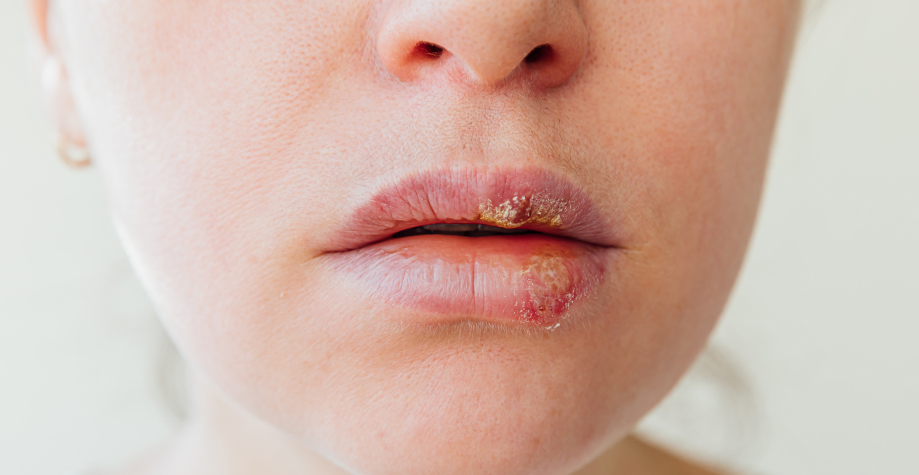
- Герпетическая инфекция в виде генитального или лабиального (на губах) поражения. Также возможен стоматит, вызванный ВЭБ. При активации инфекции появляется чувство жжения и боль, а затем множество маленьких пузырьков.
- Посттрансплантационная лимфопролиферативная болезнь – вторичное злокачественное заболевание, развивающееся после трансплантации гемопоэтических стволовых клеток (метод лечения, применяемый при онкологии, заболеваниях крови и др.), ассоциированное с ВЭБ-инфекцией.
- Рассеянный склероз – хроническое аутоиммунное заболевание, при котором поражается миелиновая оболочка нервных волокон головного и спинного мозга. Характеризуется большим количеством симптомов и зависит от уровня поражения: часто снижается мышечная сила, угасают рефлексы, появляются параличи (обездвиженность) различных локализаций.
- Волосатая лейкоплакия – на слизистой оболочке языка по бокам, на спинке либо на его нижней части появляются белые участки с шероховатой поверхностью. Они безболезненны и не причиняют существенного дискомфорта. Основная опасность заключается в возможности озлокачествления измененных клеток слизистой.
- Назофарингеальная карцинома – злокачественное образование глотки. Среди его симптомов часто встречаются заложенность носа, потеря слуха, частые отиты, появление крови в слюне, кровянистые выделения из носа, увеличение лимфоузлов, головные боли.
- Аутоиммунный тиреоидит – хроническое заболевание щитовидной железы, при котором в организме образуются антитела к тканям щитовидной железы. При данном заболевании возможно появление зоба (увеличение щитовидной железы), развитие симптомов гипотиреоза: отеки, повышенная утомляемость, сонливость, запоры, сухость кожи, выпадение волос.
Лабораторное обследование включает:
-
вирус Эпштейна–Барр, определение ДНК в крови (Epstein Barr virus, DNA);
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Герпес: причины появления, симптомы, диагностика и способы лечения.
Определение
Герпесом, или герпетической инфекцией, называют несколько заболеваний, вызываемых вирусами отряда Herpesvirales семейства Herpesviridae.
Все они характеризуются поражением кожи, слизистых оболочек с локализацией либо в области глаз, носа и губ, гениталий, а также нервных волокон.
У лиц с иммунодефицитом могут наблюдаться генерализованные формы инфекции с вовлечением в процесс других органов и тканей.

Среди известных науке восьми типов герпеса самым распространенным является вирус герпеса простого типа (Herpes simplex virus).
Простой вирус герпеса достаточно неустойчив во внешней среде. В условиях комнатной температуры сохраняется до 24 часов, на металле — до 2 часов. Под действием температуры выше 50°C погибает за 30 минут, под действием спирта и хлорсодержащих веществ - в течение нескольких минут, при замораживании сохраняется до пяти суток.
Причины герпетической инфекции
Источником инфицирования всегда служит человек. Он заразен в любую фазу болезни или носительства, но преимущественно при обострении.
Возбудитель может передаваться воздушно-капельным, контактно-бытовым или половым путем, а также от матери плоду через плаценту, во время родов или грудного вскармливания.
К вирусу восприимчивы все люди, хотя у многих отмечаются бессимптомные формы заболевания. Попадая через слизистую рта, половых органов или дыхательные пути в организм человека, герпесная инфекция остается в нем навсегда. Вирус, скрытый внутри клетки-хозяина, не доступен для иммунных клеток, уничтожающих возбудителей. Вирус активизируется при ослаблении иммунитета в результате переохлаждения, перегрева, простудного заболевания, недостатка витаминов, переутомления, стресса, нехватки сна. Рецидив инфекции могут вызвать травмы, оперативные вмешательства, а также половой контакт при условии повреждения слизистой оболочки. Использование лекарственных и косметических средств, содержащих стероидные гормоны, также способствует манифестации вируса герпеса.
Классификация герпеса
В МКБ-10 (Международной классификации болезней) выделяют две группы заболеваний, связанных с вирусом простого герпеса:
- Инфекционные герпетические заболевания:
- герпетическая экзема (экзема Капоши);
- герпетический везикулярный дерматит;
- герпетический гингивостоматит и фаринготонзиллит;
- герпетический менингит;
- герпетический энцефалит;
- офтальмогерпес;
- диссеминированная герпетическая болезнь (герпетический сепсис);
- другие формы герпетических инфекций;
- неуточненная герпетическая инфекция.
- Генитальные герпетические инфекции:
- герпетические инфекции перианальных кожных покровов и прямой кишки;
- неуточненная аногенитальная герпетическая инфекция.
По клинической картине и локализации высыпаний:
- Типичные формы:
- герпес кожи — с поражением губ, крыльев носа, лица, рук, ягодиц и других частей тела;
- герпес глаз — иридоциклит, кератит, конъюнктивит, неврит зрительного нерва;
- герпес слизистых оболочек желудочно-кишечного тракта — стоматит, гингивит, фарингит, эзофагит;
- герпес половых органов — поражение слизистой оболочки полового члена, влагалища, вульвы, цервикального канала;
- герпес внутренних органов — гепатит, пневмония, панкреатит, трахеобронхит;
- герпес нервной системы — неврит, менингит, менингоэнцефалит, поражения бульбарных нервов, энцефалит;
- генерализованный простой герпес — висцеральная форма (пневмония, гепатит, эзофагит) и диссеминированная форма (сепсис).
- Атипичные формы:
- герпетиформная экзема Капоши — обширные сливающиеся высыпания по всему телу;
- абортивный герпес — почти незаметные папулы на грубой коже или дискомфорт без высыпаний;
- язвенно-некротический герпес — с развитием некроза тканей;
- эрозивно-язвенный герпес — с образованием язв и эрозий;
- геморрагический герпес — с кровянистым пропитыванием высыпаний и тканей;
- отечный герпес — с отеком тканей и болью в области губ и век;
- зостериформный простой герпес — с локализацией по ходу нервного ствола;
- диссеминированный герпес — с тенденцией перехода в генерализованную форму при ВИЧ;
- рупиоидный герпес — возникает на лице с присоединением вторичной бактериальной флоры;
- мигрирующий герпес — с тенденцией к изменению локализации высыпаний.
- латентная стадия — носительство с отсутствием симптомов;
- локализованная стадия — наличие одного очага поражения;
- распространенная стадия — наличие не менее двух очагов поражения;
- генерализованная стадия — висцеральная, диссеминированная.
При заражении герпесом детей в возрасте от 6 месяцев до 3 лет чаще всего развивается герпетический стоматит, для которого характерно острое начало с симптомами интоксикации и подъемом температуры.
На слизистой оболочке полости рта появляются сгруппированные пузырьки с прозрачным содержимым, на месте которых после вскрытия образуются болезненные эрозии. У детей старшего возраста первичный герпес характеризуется появлением зудящих пузырьков на красной кайме губ и коже носогубного треугольника. После их вскрытия остаются неглубокие язвочки, которые покрываются корочками. Корочки, отпадая, не оставляют следов на коже.
При первичном заражении взрослых вирусом простого герпеса симптомы более выражены, чем при дальнейших рецидивах. Больной испытывает озноб, головные боли, повышенную утомляемость, у него отсутствует аппетит, может наблюдаться расстройство сна. Покраснение, а затем характерные пузырьки появляются на губах, возле крыльев носа. В некоторых случаях увеличиваются подчелюстные лимфоузлы.
Герпетические нейроинфекции сопровождаются наиболее тяжелым течением, особенно если вирус поражает оболочки или ткань головного мозга.
В этих случаях симптомы включают головные боли, подъем температуры тела, напряжение затылочных мышц, психомоторное возбуждение (болезненное состояние, при котором наблюдается беспокойство и двигательная активность различной степени выраженности, вплоть до судорог). При несвоевременной диагностике заболевания существует риск летального исхода.
Офтальмогерпес сопровождается покраснением глаза, развитием блефаро- или кератоконъюнктивита, эрозиями роговицы.
Диагностика герпеса
Типичные случаи герпетической инфекции выявляются на основании клинической картины и анамнеза заболевания. Характерно его волнообразное течение со сменой периодов обострения и ремиссии.
Косвенным признаком служит склонность к простудным заболеваниям, чувствительность к переохлаждению, периодически возникающие состояния, сопровождаемые подъемом температуры, усталостью, депрессией.

При атипичных формах герпетической инфекции необходимы дополнительные обследования: клинический анализ крови, биохимический анализ крови (общий белок, белковые фракции, С-реактивный белок, АЛТ, АСТ, ЛДГ, креатинин, электролиты: калий, натрий, хлор, кальций) и клинический анализ мочи - для выявления поражения внутренних органов и предупреждения осложнений.
Синонимы: Общий анализ крови, ОАК. Full blood count, FBC, Complete blood count (CBC) with differential white blood cell count (CBC with diff), Hemogram. Краткое описание исследования Клинический анализ крови: общий анализ, лейкоформула, СОЭ См. также: Общий анализ – см. тест № 5, Лейкоцит.
Вирус Эпштейна-Барр – это герпесвирус человека типа 4, который провоцирует заболевание мононуклеоза и опухолей. Вирус встречается очень часто, его носителями является почти 95 % всех жителей планеты. Если человек хотя бы один раз перенес это инфекционное заболевание, то он остается его носителем на всю оставшуюся жизнь.
Вначале инфекция приводит к развитию инфекционного мононуклеоза, а затем может способствовать возникновению различных патологий и ассоциируется со многими другими заболеваниями.
Характеристики вируса Эпштейна-Барр
Вирус Эпштейна-Барр является близким родственником генитального герпеса. Он состоит из двух цепочек ДНК, которые расположены внутри его оболочки, и не содержит РНК. Этот вирус может размножаться в эпителиальных клетках и В-лимфоцитах (клетки иммунной системы). В меньшей мере поражаются Т-клетки. Именно это свойство возбудителя приводит к многообразию клинических проявлений этой инфекции.
Особенность вируса Эпштейна-Барр в том, что он не способен останавливать процесс развития В-лимфоцитов. Наоборот, он всячески стимулирует процессы и разносится по организму с кровью, в которой находятся В-лимфоциты. В результате возбудитель размножается в клетках иммунной системы и заставляет их клонировать свою ДНК.
Вирус Эпштейна-Барр живет все время внутри клетки и может:
- поражать лейкоциты и разноситься по всему организму;
- изменять работу иммунной системы;
- взаимодействовать с другими инфекционными агентами;
- способствовать развитию многих заболеваний.
Вирус малоустойчив во внешней среде, поскольку сразу гибнет после высыхания. Он чувствителен к действию дезинфицирующих средств и высоких температур. Более активно ВЭБ-инфекция распространяется весной и осенью. Обычно ее вспышки происходят каждые 5-7 лет.
Вирус Эпштейна-Барр: пути передачи
Источником заражения является переболевший ВЭБ-инфекцией человек, который после острой стадии болезни становится пожизненным носителем. Как передается вирус Эпштейна–Барр от инфицированного к здоровому человеку? Основной путь заражения – оральный. Инфекция может передаваться по воздуху во время чихания, при поцелуях или через бытовые предметы. Реже вирус передается при переливаниях крови или во время трансплантации органов.
Вероятность заражения вирусом Эпштейна-Барр зависит от состояния иммунной системы на момент контакта с возбудителем и скученности людей. Особенно часто вспышки инфицирования происходят в детских садах, школах, вузах, общежитиях и других помещениях, в которых одновременно находится много людей. Восприимчивость человека к этому вирусу считается высокой. Врожденный иммунитет защищает от инфицирования до 1-го года жизни.

Патогенез вируса Эпштейна-Барр
Вначале вирус проникает в верхние дыхательные пути и поражает эпителиальные и лимфоидные клетки рото- и носоглотки. Поступая в В-лимфоциты, он распространяется вместе с током крови по всем тканям и органам. Через 30-50 дней у зараженного возникают признаки инфекционного мононуклеоза: воспаление слизистых верхних дыхательных путей и лимфатических узлов, увеличение печени и селезенки. Далее вирус переходит в латентную стадию и может давать о себе знать при сбоях в работе иммунной системы не только признаками мононуклеоза, но и более опасными проявлениями.
Стадии вируса Эпштейна-Барр
В большинстве случаев первое заражение вирусом происходит в младшем детском возрасте. Вирус Эпштейна-Барр, причинами инфицирования которым очень часто становятся именно поцелуи родителей и родственников или присутствие носителей инфекции в детском учреждении, в детском возрасте переносится намного легче и часто протекает в стертой форме. Иногда заражение не сопровождается симптомами. В подростковом возрасте или в университетский период инфицирование часто происходит на фоне ослабленного иммунитета (например, во время стрессов при сдаче экзаменов). В таких случаях симптомы вируса Эпштейна-Барр более тяжелые и редко остаются незамеченными.
После проникновения в дыхательные пути развитие инфекции проходит 2 стадии:
- Активная (или лизисная) стадия. Вирус быстро размножается и вызывает повышение температуры до 39,5-40,5 °С, покраснение горла, припухлость лимфоузлов, увеличение печени и селезенки. Также болезнь может проявляться и другими признаками вируса Эпштейна-Барр: сильная слабость, отечность век и лица, сыпь на небе и теле, заложенность носа и насморк, понос. Проявления инфицирования могут длиться месяцами и существенно ухудшать самочувствие. В этот период больной особенно заразен. Однако иммунитет побеждает заболевание, инфекция отступает, но вирус сохраняется в тканях всю жизнь.
- Латентная стадия. В этот период все симптомы инфекции отсутствуют, но человек продолжает быть носителем вируса и может заражать им окружающих. Даже при отсутствии симптомов он распространяется воздушно-капельным путем из тканей миндалин.
Опасные комбинации вируса Эпштейна-Барр с другими инфекциями
В организме человека в латентной стадии находится не только герпес 4 типа, но и многие другие представители герпесвирусов. К ним относят вызывающий ветрянку и опоясывающий лишай вирус Varicella zoster, провоцирующие генитальный и губной герпес Herpes simplex 1 и 2 типа, цитомегаловирус, варианты А и Б вирусов герпеса человека 6, 7 и 8 типов.
Инфицирование ими происходит такими же или другими путями, они проявляются разными симптомами. Однако у них есть и одно общее свойство – все они могут находиться в тканях латентно и, как и ВЭБ-инфекция, могут активироваться при сбоях в иммунной системе. При активации сразу нескольких герпетических вирусов симптомы заболевания могут быть очень вариабельными и всегда являются тяжелыми.
Помимо различных вирусов герпеса, у людей, переболевших болезнью Лайма или клещевым боррелиозом, страдающих от синдрома хронической усталости или фибромиалгии, обнаруживаются и различные бактерии. Это могут быть такие микроорганизмы как: Mycoplasma, Bartonella, Chlamydia и пр. В таких случаях при обострении ВЭБ-инфекции происходит активация не только герпесвирусов, но и бактериальных инфекций.
Клинические проявления вируса Эпштейна-Барр
Симптомами вируса Эпштейна-Барр могут быть не только проявления инфекционного мононуклеоза. Впоследствии инфицирование им способствует развитию и других патологий, таких как:
- герпес;
- стоматит;
- хроническая усталость;
- гепатит;
- лимфогранулематоз;
- назофарингеальная карцинома;
- рассеянный склероз;
- болезнь Кикучи-Фуджимото;
- синдром "Алисы в стране чудес" и др.
Когда у человека снижается иммунитет, например, после стресса или неправильного питания, вирус Эпштейна-Барр, может активизироваться и проявиться более тяжелыми признаками мононуклеоза. В таких случаях происходит хроническое инфицирование ВЭБ-инфекцией и у больного возникают постоянные признаки раздражения и ноющие боли в горле, хроническая усталость, увеличенные лимфоузлы и целый набор серьезно ухудшающих качество жизни неврологических нарушений. Эти проявления могут длиться годами: то обостряясь, то затихая.
В тяжелых случаях у человека нарушается функционирование почек, развивается анемия и возникают сбои в иммунной системе.
Особенности течения вируса Эпштейна-Барр при беременности
Во время гестации активировать вирус могут разные факторы: недостаток витаминов и минералов, стресс, значительное переохлаждение, обострение хронических заболеваний, прием глюкокортикостероидов, нарушения в работе иммунной системы, присутствие ВИЧ. Обострение мононуклеоза может быть опасным для плода и приводить к разным осложнениям беременности:
- сильный токсикоз;
- многоводие;
- выкидыш на раннем сроке;
- преждевременная отслойка плаценты;
- преждевременные роды;
- внутриутробные нарушения в развитии плода: поражения глаз, нарушения нервной системы, желтуха, недостаток веса, уродства.
Любые признаки активации вируса Эпштейна-Барр при беременности должны становиться поводом для обращения к врачу.
Особенности течения вируса Эпштейна-Барр у детей
В детском и подростковом возрасте инфицирование вирусом переносится легче и почти у половины детей протекает в стертой форме. При правильной работе иммунитета инфекция проходит бессимптомно.
Осложнения
Осложнения и последствия вируса Эпштейна-Барр развиваются редко, но они могут быть достаточно серьезными. Например, инфекционный мононуклеоз, спровоцированный вирусом Эпштейна-Барр, может стать причиной развития таких проблем со здоровьем как:
Диагностика вируса Эпштейна-Барр
Для диагностики вируса Эпштейна-Барр необходимо обратиться к врачу-инфекционисту. В зависимости от клинического случая для его выявления могут назначаться различные методы:
В большинстве случаев назначается ПЦР-анализ на вирус Эпштейна-Барр. Для его проведения необходима кровь из вены. Перед его выполнением врач знакомит пациента с правилами подготовки к исследованию.
Обследование больного может дополняться другими методами и консультациями профильных специалистов.
Лечение вируса Эпштейна-Барр
Пока специфические препараты для устранения ВЭБ-инфекции не разработаны. Тактика лечения вируса Эпштейна-Барр определяется клиническим случаем.
В острый период больному рекомендуется постельный режим, ограничение физической активности и назначаются симптоматические средства для:
- снижения температуры;
- полоскания горла;
- сужения сосудов;
- обезболивания.
Также от вируса герпеса назначаются противовирусные препараты и иммуномодуляторы. Если присоединяется бактериальная инфекция, то используются антибиотики. Хирургическое вмешательство назначается, когда происходит нагноение лимфоузлов или разрыв селезенки.
Для лечения ассоциированных с вирусом Эпштейна-Барр заболеваний применяются соответствующие протоколы. В зависимости от клинического случая его назначение проводится онкологами, неврологами, эндокринологами, гепатологами и другими специалистами.
Контроль излеченности
После впервые перенесенной инфекции назначается диспансерное наблюдение на протяжении года. Через каждые три месяца пациенту назначаются ПЦР-анализы на вирус Эпштейна-Барр, иммунограмма, ОАК, анализы на ВИЧ и биохимия крови на ферменты печени.
Профилактика вируса Эпштейна-Барр
Чтобы снизить риск заражения этой инфекцией и предупредить развитие осложнений, необходимо помнить о:
- личной гигиене;
- правильном питании;
- регулярных физических нагрузках;
- своевременном лечении возникающих болезней.
Обязательно нужно избавиться от курения, алкоголя и наркотических препаратов. К сожалению, вакцину против этого вируса пока не создали.
Статья носит информационно-ознакомительный характер. Пожалуйста, помните: самолечение может вредить вашему здоровью.
Читайте также:

